Опухоль с альвеолярной структурой
Сегодня раковые заболевания встречаются очень часто. Страдают этим недугом как взрослые, так и дети. Медицине известно большое количество разновидностей раковых опухолей, среди них можно выделить такой вид, как альвеолярная рабдомиосаркома – злокачественное новообразование, происходящее из скелетной мышцы. Чаще всего рабдомиосаркомами страдают дети до десяти лет, преимущественно мужского пола.
Описание
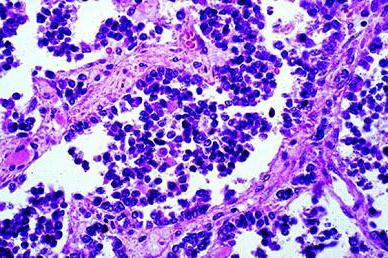
Рабдомиосаркома имеет вид мягкого узла желто-белого цвета, доходящего до восьми сантиметров в диаметре. Под микроскопом видны клетки рака, плотно прилегающие друг к другу и растущие, разделяясь прослойками. Опухоль имеет альвеолярное строение клеток, которые появляются вследствие большого числа хаотично расположенных сосудов и фиброзных перегородок. В центре опухоли клетки разрозены, в остальных местах они соединяются с сосудами и перегородками. По своей структуре опухоль напоминает лимфому, которая располагается внутри тканей или под верхним слоем кожи.
Локализация
Рабдомиосаркома альвеолярная у детей встречается чаще всего на туловище, рядом с глазницами, на шее, в области таза и на конечностях. Наблюдается она глубоко в мягких тканях. Этот вид рабдомиосаркомы очень агрессивно развивается, поэтому пациенты при обращении в медицинское учреждение часто уже имеют пораженные лимфоузлы и метастазы в легких, костях скелета и ЦНС. Опухолевые клетки имеют митотическую активность. Поэтому часто эту форму заболевания определяют неверно, ставя такие диагнозы, как иммунобластная лимфома, синовиальная саркома и так далее. Это не дает возможности начать адекватное лечение и ухудшает прогноз.
Факторы риска
Альвеолярная рабдомиосаркома является страшным заболеванием, риск развития которого связан со многими факторами, такими как наследственные генетические патологии, употребление наркотических веществ, продуктов, содержащих канцерогенные вещества, развитие синдромов Костелло, Ли-Фраумени, Беквита-Видеманна, а также нейрофиброматоза. Не влияют на развитие болезни физиологические особенности организма, образ жизни, окружающая среда. Наличие факторов риска не обязательно должно привести к появлению болезни. Они только усиливают вероятность возникновения раковой опухоли, по сравнению с теми, кто не имеет данных факторов. Более того, некоторые заболевшие не имели никаких факторов риска.
Причины
Наследственные факторы составляют несколько процентов возможности развития такого заболевания, как альвеолярная рабдомиосаркома. Причины болезни на сегодняшний день точно неизвестны. Опухоль, которая быстро развивается, появляется из соединительных эмбриональных тканей, отвечающих за развитие мышц. Считается, что причиной этому может служить наследственный или приобретенный дефект гена (мутация). Так, в результате обмена хромосомы 1 и 2 с тринадцатой происходит появление гена,который вызывает рак. Эти мутации приводят к нарушению ДНК, таким образом, появляется альвеолярная рабдомиосаркома мягких тканей . Но так ли это происходит на самом деле, пока точно неизвестно.

Признаки
Симптомы заболевания зависят от месторасположения раковой опухоли. На первой стадии болезни новообразование не проявляется никакими признаками. По мере его роста возникают боли, ощущение сжатия в области тела, что приводит к закупорке полых анатомических образований (с нарушением их проходимости), которые находятся около опухоли. Чаще всего опухоли возникают на конечностях, в области позвоночника, таза и носа. Редко недуг прогрессирует на половых органах и мочевом пузыре. Частыми симптомами являются: нарушение зрения, глухота, головные боли, кровотечения из носа, тошнота и рвота, запор, трудности при мочеиспускании, а также кровянистые выделения из влагалища, нарушение работы органов, граничащих с опухолью.
Стадии
Развитие этой страшной болезни проходит те же стадии, что и иные онкологические недуги, но имеются некоторые отличия. На начальном этапе альвеолярная рабдомиосаркома не проявляется, так как раковые клетки практически не отличаются от здоровых. Первая стадия характеризуется наличием небольшого размера опухолей в определенном месте, лимфатические узлы не поражены. На этой стадии рекомендуется применять хирургическое лечение (новообразование нужно удалять), что дает возможность получить позитивный прогноз на полное выздоровление. На второй стадии опухоль незначительно увеличивается в размерах. В рядом размещенных лимфоузлах можно обнаружить раковые клетки, которые распространяются в мягкие ткани, находящиеся вблизи. Третья стадия характеризуется сильным увеличением в размерах опухоли, поражаются все лимфатические узлы, начинает происходить метастазирование. Альвеолярная рабдомиосаркома 4 стадии начинает распространяться на иные органы, метастазы образуются на разных участках тканей. С последней стадией развития болезни 15% людей может прожить еще четыре года, после чего наступает смерть.
Диагностика
Постановка диагноза происходит согласно результатам таких исследований, как:
- ультрасонография части тела, которая пострадала;
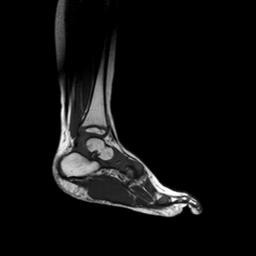
- МРТ и КТ для оценки глубины и месторасположения опухоли;
- позитронно-эмиссионная томография, а также сканирование костей участка тела, пораженного заболеванием для выявления метастаз;
- гистология для определения типа новообразования и его возможного роста, что дает возможность выбрать метод лечения и препараты для химиотерапии.
- дополнительные тесты для постановки окончательного диагноза.
Лечение
Прежде всего опухоль удаляют хирургическим путем. Дальше проводят радиотерапию и интенсивную химиотерапию. Иногда назначается лучевая терапия при альвеолярной рабдомиосаркоме , чтобы уменьшить размер опухоли. Во время операции по удалению новообразований используют артериальную эмболизацию, что позволяет облегчить боль и уменьшить кровопотери. Если раковое образование находится в труднодоступном месте и его невозможно удалить привычным путем, хирурги используют специальные методики (в некоторых случаях операцию заменяют консервативной терапией). Некоторые операции протекают при участии нейрохирурга.
Опухоли на конечностях быстро распространяют метастазы, поэтому их часто ампутируют, что позволяет увеличить шанс на выздоровление. После операции всегда проводится химиотерапия. Это позволяет удалить возможные оставшиеся раковые клетки. Если клетки все-таки остались, применяется лучевая терапия при альвеолярной рабдомиосаркоме мягких тканей . В особых случаях назначается высокая доза химиотерапии и пересадка костного мозга. Но это все не дает гарантии того, что болезнь удастся побороть. После всех процедур необходим уход с постоянными скринингами и исследованиями.
Лечение новым способом
На сегодняшний день проходят испытания новые методы лечения рабдомиосаркомы мягких тканей. Проводят пересадку стволовых клеток после химиотерапии. Сначала до процедуры их удаляют и замораживают, а потом размораживают и возвращают в организм при помощи метода инфузии. Проводят и иммунотерапию. Также практикуют таргетную терапию с использованием новейших лекарственных препаратов, которые связываются с раковыми клетками и не дают им питаться, в результате чего последние погибают. Этот метод разрабатывается специально для лечения детей.
Осложнения
Осложнения зависят от того, какая стадия заболевания наблюдается и где расположена опухоль. Легче всего лечится первая стадия рака. Если появляются метастазы, лечение будет сложным, так как они поражают кости, легкие. Все это способствует развитию анемии, появлению инфекций, кровотечений, затрудненности дыхания и пр. А львеолярная рабдомиосаркома лечится путем хирургического вмешательства. Иногда происходит повреждение кровеносных сосудов, нервов и иных структур, что может привести к плохим последствиям. Химио- или лучевая терапия дает ряд осложнений и побочных эффектов.
Прогноз
Течение болезни зависит от многих факторов, поэтому альвеолярная рабдомиосаркома прогноз имеет неоднозначный. Все зависит от расположения опухоли, ее размеров, стадии развития болезни, возраста пациента и распространения метастазов в иные органы и ткани. Сегодня медицина не стоит на месте, она достигла успехов в лечении данного заболевания. На начальной стадии развития опухоли около 80% пациентов полностью вылечиваются. Если метастазы распространились в отдаленные органы, то процент выживаемости составляет около тридцати. Хорошие результаты дает лечение раковых опухолей в районе головы и шеи, а также половых органов. Пациенты, которые входят в возрастную группу от одного года до девяти лет, вылечиваются лучше всего. О полной ремиссии можно говорить по прошествии пяти лет после лечения. Считается, что в этом случае заболевание не вернется. Но возможны некоторые осложнения после лучевой и химиотерапии. Так, может замедлиться рост костей, снизится зрение и прочее. После лечения опухоли могут рецидивировать (к сожалению, это случается довольно часто). В таком случае прогноз становится неблагоприятным.

В заключение
На долю альвеолярной приходится около двадцати процентов всех рабдомиосарком у детей. Это составляет около шести процентов всех онкологических болезней детского возраста. Принято выделять два возрастных периода, когда происходит развитие заболевания: от одного года до семи лет и с пятнадцати до двадцати лет. Первый период характеризуется появлением врожденных новообразований, а второй – приобретенных.
К сожалению, прогноз у данной формы рабдомиосаркомы менее оптимистичный, чем у ряда других. Однако медицина не стоит на месте, разрабатываются новые лекарства и схемы, позволящие побороть этот страшный недуг.
Альвеолярная рабдомиосаркома составляет около 20% всех рабдомиосарком, характеризуется способностью поражать людей преимущественно во 2—3-м десятилетии жизни и располагаться на конечностях (почти в половине наблюдений), как правило, в глубоких отделах мягких тканей. Эта опухоль чрезвычайно агрессивна, и в большинстве своем больные обращаются к врачу уже с распространенным поражением лимфоузлов (до 70%), метастазами в легкие, кости, ЦНС и другие органы и ткани.
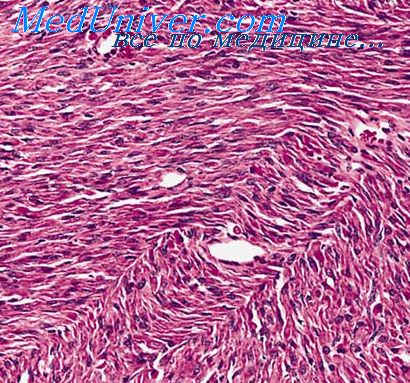
Микроскопически опухоль образована преимущественно округлыми или овальными клетками с четко очерченной цитоплазмой и дольчатым или почковидным ядром, располагающимися часто разрозненно. Наиболее важным признаком этой опухоли является альвеолярный характер строения, создаваемый за счет большого числа фиброзных перегородок и беспорядочно расположенных сосудов. Разрозненный характер расположения клеток наиболее выражен в центральных отделах альвеолярных образований, а по их периферии отмечается так называемый синдром прилипания, выражающийся в тесной интимной связи клеток с соединительнотканными перегородками или стенками сосудов, что придает этим участкам сходство с железистыми и папиллярными структурами. Строение опухоли напоминает более поздний этап эмбриогенеза мышечных волокон по сравнению с эмбриональной рабдомиосаркомой. В центральных отделах выражены дегенеративные изменения клеток. Следует иметь в виду, что альвеолярные структуры чаще встречаются в центральных отделах опухоли, а в периферических — преобладают солидные поля из плохо дифференцированных округлых и полигональных клеток. Менее частый признак наличие дифференцирован. ных рабдомиобластов, преимущественно в виде лентовидных и полосовидных клеток с выраженной эозинофильной цитоплазмой, в которой в 1/3 наблюдений различается поперечная исчерченность.
Округлые многоядерные клетки чаще можно видеть в центральных отделах альвеолярных структур, а лентовидные, полоеовидные и ракетковидные клетки, особенно с поперечной исчерченностью, чаше встречаются вблизи или внутри фиброзных прослоек. Отмечается выраженная митотическая активность.
Этот вид рабдомиосаркомы до сих пор часто диагностируется как синовиальная саркома, ангиосаркома, иммунобластная лимфома. нейробластома и др. В культуре ткани удалось показать развитие в опухоли всех стадий эмбриогенеза, начиная от недифференцированного миобласта до миосимпласта и мышечной трубочки. Структуру опухоли многие авторы считают подобием формированию миотома в составе сомита.
Плеоморфная рабдомиосаркома встречается реже других вариантов и чаще поражает взрослых, располагаясь в мягких тканях конечностей и туловища
Микроскопически она образована вытянутыми веретенообразными клетками с выраженной эозинофильной цитоплазмой и полиморфизмом клеточных форм. Характерными являются полоеовидные, ракеткообразные и паукообразные клетки.
Опухоли с подобной структурой в настоящее время расцениваются как злокачественные фиброзные гистиоцитомы. Для установления диагноза плеоморфной рабдомиосаркомы считается обязательным обнаружение в клетках поперечной нечерченности или электронно-микроскопическое подтверждение миогенной природы опухоли.
Наиболее достоверным ультраструктурным признаком, указывающим на миогенное происхождение опухоли, является характер развития в саркоматозных клетках фибриллярных структур. Для опухолевых миогеиных клеток характерно наличие тонких (актиновых) миофиламентов диаметром 5- 8 нм в виде параллельных полос, образующих поля и пласты, ориентированных вдоль оси клетки пучков. Реже в опухолевых клетках встречают исключительно толстые миофиламенты диаметром 10-15 нм.
Чаще присутствуют и тонкие, и толстые миофиламеиты, однако толстые миофиламенты хуже сохраняются при фиксации и поэтому выявляются не всегда. Из структур, образующих поперечную исчерченность, наблюдают уплотнения, соответствующие Z-дискам, или несколько размытые и менее плотные полосы, напоминающие Z-матернал будущих Z-дисков Z-днски могут ограничивать саркомеры или беспорядочно располагаться в клетке поперек или вдоль миофибрилл. Реже в коротких и длинных пучках миофиламентов выявляются чередующиеся темные и светлые полосы, напоминающие А- и I-диски. Между филаментами могут располагаться рибосомы. Обнаружение в опухолевой клетке одновременно тонких и толстых миофиламентов и/илн поперечной исчерчеиности в виде участков уплотнения миофибрилл — надежный признак миогенного происхождения опухоли. В клетках могут встречаться гликоген, митохондрии, расположенные в виде цепочек или групп, неспецифические промежуточные фила менты, гигантские одноядерные клетки, иногда миосимпласты. Развитие в опухолевых клетках миофибриллярного аппарата и других структур варьирует в очень широких пределах как в одной и той же опухоли, так и от опухоли к опухоли. Десмосомоподобные контакты встречаются редко. Иногда образуется электронно-плотная наружная пластинка, окружающая индивидуальные клетки. В рабдомиосаркомах всегда присутствуют недифференцированные мезенхимальные клетки и фибробластоподобные элементы. В рабдомиомах признаки миогенной природы клеток выражены более четко.
Альвеолярная рабдомиосаркома – одна из разновидностей злокачественных опухолей, относящаяся к группе сарком. Развивается заболевание чаще у пациентов детского и подросткового возраста. Оно поражает клетки мышечных тканей.
Особенности и причины опухоли
Альвеолярная рабдомиосаркома представляет собой новообразование мягких тканей, которое в микроскопическом виде похоже на альвеолы легких. Заболевание является довольно агрессивным, рано дает метастазы. Поражает злокачественный процесс разные части тела: конечности, тазовые органы, спинной и головной мозг.
Точная причина возникновения новообразования до сих пор неизвестна. Специалисты предполагают, что формирование опухоли связано с наследственными болезнями, врожденными аномалиями. Также есть мнение, что клетки начинают мутировать вследствие влияния негативных факторов на организм беременной женщины.
Клиническая картина
Клинические проявления альвеолярной рабдомиосаркомы разнятся в зависимости от локализации новообразования. На начальных стадиях пациенты обычно чувствуют только ухудшение общего самочувствия, признаки которого не говорят о серьезном поражении организма.
В перечень таких симптомов относят следующее:
- Повышение температуры тела.
- Стремительное похудение.
- Снижение работоспособности.
- Потеря желания принимать пищу.
- Постоянная общая слабость.
- Быстрая утомляемость.
По мере роста новообразования начинают проявляться дополнительные признаки, характерные для нарушения деятельности конкретных органов. При локализации рабдомиосаркомы в матке отмечают кровянистые выделения из влагалища, уплотнения в яичках, боль внизу живота.
При поражении органов пищеварения наблюдаются расстройства стула, болевой синдром в животе, тошнота, рвота. Если новообразование локализуется в области глаз, то развивается косоглазие, выпячивание глазного яблока, ухудшение зрения.
Обследование
В обнаружении опухолевого процесса помогают разные методы диагностики, лабораторные и инструментальные. Сначала доктор проводит внешний осмотр, оценивает жалобы больного, изучает его историю болезней. Затем пациент проходит следующее обследование:

- Биопсия с гистопатологическим исследованием.
- Ультрасонография.
- Компьютерная и магнитно-резонансная томография.
- Рентгенография.
- Ультразвуковое исследование.
- Лабораторный анализ крови.
В процессе обследования доктору важно отличить рабдомиосаркому от других схожих заболеваний.
Лечебные мероприятия
Лечением рабдомиосаркомы занимается онколог. Он подбирает тактику терапии с учетом следующих факторов:
- Стадия развития патологии.
- Возраст больного.
- Разновидность новообразования.
- Локализация злокачественного процесса.
- Наличие сопутствующих заболеваний.
Для борьбы с рабдомиосаркомой применяют три основных способа лечения. Первый – оперативное вмешательство. Это самый оптимальный вариант терапии. Назначают операцию на стадиях, на которых еще нет метастазирования. В противном случае удаление опухоли не принесет желаемого эффекта.
Особую сложность представляет хирургическое вмешательство в области головы и шеи. При такой локализации невозможно захватить вместе с опухолью часть здоровых тканей, как это делается при удалении онкологических образований в других органах.
В случае поражения верхних или нижних конечностей на поздних стадиях проводят ампутацию. Если атипичные клетки проникли в лимфатические узлы, удаляют и их.
Помимо химических препаратов используют и облучение. Лучевая терапия назначается чаще всего проводится вместе с химиотерапией и операцией. Облучение выполняется дистанционным или контактным путем.
Прогноз при альвеолярной рабдомиосаркоме может быть разным. Это зависит от стадии патологии, возраста пациента, правильность назначенного лечения и прочих факторов. На ранних стадиях удается вылечить свыше 85% больных. Если в организме запущен процесс метастазирования, то процент снижается до 25%.
Предупредить развитие рабдомиосаркомы невозможно. Из-за недостаточной изученности патологии врачи не могут определить меры профилактики. Поэтому специалисты рекомендуют просто поддерживать нормальное функционирование организма с помощью здорового образа жизни.
Альвеолярная рабдомиосаркома (АРМС) — редкая, но очень злокачественная опухоль скелетной мышечной ткани.
Опухоли представляют собой плохо определенные массы круглых клеток, напоминающих лимфомы, которые развиваются глубоко внутри тканей организма или под поверхностью кожи. Они происходят из-за унаследованных или случайных мутаций генов.

Гистология. Промежуточное увеличение микрофотографии альвеолярной рабдомиосаркомы, пятна H & E.
Как правило, болезнь возникает у подростков и взрослых людей до 30 лет. Наиболее вероятной локализацией опухоли являются конечности, спинной мозг и область таза. Другие не столь частые места включают урогенитальную область, кожу и живот.
Группы риска
Альвеолярная рабдомиосаркома наблюдается у всех возрастов, но большинство случаев отмечается у подростков и молодых людей.
Предпочтения болезни по гендерному и расовому признаку не наблюдается. Как мужчины, так и женщины имеют равные шансы на возникновение альвеолярной рабдомиосаркомы.
Считается, что риск развития АРМС связан со следующими факторами и расстройствами:
Унаследованные генетические дефекты;
Употребление марихуаны через материнское молоко;
Употребление некоторых канцерогенных продуктов (встречающихся в некоторых видах рыб);
Нейрофиброматоз первого типа;
Физиологические условия организма, регулярный образ жизни или факторы окружающей среды не играют никакой роли в развитии Альвеолярной Рабдомиосаркомы.
Важно отметить, что наличие фактора риска не означает, что человек непременно заболеет. Фактор риска увеличивает вероятность возникновения заболевания по сравнению с человеком, не имеющим этих факторов. Некоторые факторы риска могут значительно увеличить шансы заболеть, а влияние других может быть незначительным. Кроме того, некоторые люди с АРМС не имеют вообще никаких факторов риска.
Знаем ли мы что вызывает рабдомиосаркму?

Здесь вы можете более подробно узнать о механизмах возникновения рабдомиосарком. В этой статье рассказывается про новейшие исследования по этому вопросу.
Причины
Причина и механизм формирования альвеолярной рабдомиосаркомы неизвестны. Быстро формирующаяся остро инфильтративная опухоль, как говорят, возникает из эмбриональных соединительных тканей, ответственных за развитие скелетных мышц. Предполагается, что причинами могут быть либо наследственные генетические дефекты, либо спонтанные генетические мутации.

Известно, что транслокация (обмен) хромосомы 1 и хромосомы 2 с хромосомой 13 приводят к образованию гена, вызывающего рак или неактивного гена-супрессора опухоли. Эти изменения наносят ущерб ДНК, что приводит к образованию АРМС. Точный процесс развития опухоли не совсем понятен.
Наследственные формы расстройства могут быть связаны с любым из условий, таких как: Синдром Беквит-Видеманна, синдром Костелло, синдром Ли-Фраумени, нейрофиброматоз 1 типа и синдром Ноонана. Тем не менее эти наследственные формы (называемые ассоциированными с синдромом АРМС), как говорят, составляют лишь несколько процентов от общего числа случаев.
Признаки и симптомы АРМС
Признаки и симптомы альвеолярной рабдомиосаркомы зависят от локализации опухолевого процесса.
В начальной фазе роста опухоли не проявляют никаких симптомов. По мере того как опухоль быстро растет, возникают боли и ощущение объема. Опухоль может вызвать сжатие в области тела, что приводит к обструкции соседних органов.
Большинство поражений происходят на руках и ногах, в области вокруг позвоночника, носа и таза, реже в области мочевого пузыря и половых органов (влагалища или яичек).
Вот некоторые из частых симптомов:
Глухота (на стороне, где присутствует повреждение);
Блокированный мочевой пузырь;
Выделения крови или жидкости из влагалища;
Пожелтение белков глаз;
Функциональное нарушение органов вследствие сдавливания опухолью.
Фотографии




Диагностика
Диагностика заболевания включает следующие способы:
Физическое обследование, оценка истории болезни пациента;
Гистопатологические исследования, проведенные на биопсийном образце. Могут наблюдаться высокие вариации клеток и многие стадии морфологического генеза;
Ультрасонография пострадавшего региона;
КТ, МРТ; Эти методы позволяют дать четкую картину о глубине поражения и местонахождении опухоли.
Сканирование ПЭТ всего тела, сканирование костей пораженного участка тела, чтобы проверить наличие метастазов опухоли.
Многие клинические состояния могут иметь сходные признаки и симптомы. Ваш врач может провести дополнительные тесты, чтобы исключить другие заболевания, чтобы прийти к окончательному диагнозу.
Возможные осложнения АРМС
Осложнения зависят от места и стадии опухоли. Легче лечить первичную опухоль, но если у больного обнаруживаются метастазы, лечение может быть очень сложным.
Как правило, метастазы поражают кости (костный мозг) и легкие, вызывающие такие симптомы, как затрудненность дыхания, анемию, жидкость в пространстве вокруг легких, низкий уровень крови, частые инфекции, кровотечения и т.д.
Кроме того, во время сложной хирургической операции случаются повреждения жизненно важных нервов, кровеносных сосудов и других окружающих структур. Это может привести к различным негативным последствиям.
Во время лечения больной получает множество побочных эффектов, связанных с химиотерапией или лучевой терапией.
Долгосрочный прогноз может зависеть от сочетания таких факторов, как: возраст индивидуума, стадия опухоли при выявлении, размер, тип и местонахождение опухоли, а также распространилась ли она в другие отдаленные части тела (лимфоузлы или легкие).
4-летняя выживаемость пациентов с локализованной и метастазированной формой АРМС составляет 65% и 15% соответственно.
Лечение
Сначала применяют широкое хирургическое удаление опухоли, за которым следуют радиотерапия и курс интенсивной химиотерапии. Это стандартный протокол лечения.

Иногда до начала операции назначают химио- или лучевую терапию, чтобы уменьшить опухоль.
Артериальная эмболизация опухоли используется для временного облегчения симптомов и уменьшения кровопотери во время хирургической процедуры удаления опухоли.
В том случае, если опухоль находится в недоступном для хирургии месте, применяются неинвазивные процедуры.
Очень важен в лечении и послеоперационный уход. Больной должен поддерживать минимальный уровень активности до тех пор, пока хирургическая рана не заживет. Важным является последующий уход с регулярным скринингом и диагностикой.
Изучение особенностей клинического течения местнораспространенного рака слизистой оболочки альвеолярного отростка нижней челюсти у 19 больных (17,9%) позволило нам прийти к выводу о целесообразности выполнения сквозной резекции нижней челюсти с широким электроиссечением тканей дна полости рта, языка (рис. 23).

Рис. 23. Блок удаляемых тканей при местнораспространенном раке слизистой оболочки альвеолярного края нижней четности
В плане выполнения исследований по указанной выше методике оперированы 19 больных, из них расширенные операции только на первичном очаге были произведены 7 больным. В 12 случаях выполнены комбинированные операции. Одновременно с широким удалением первичного очага фасциально-футлярное иссечение шейной клетчатки осуществлено 9 больным, операция Крайла — 3.
Особенности расширенных и комбинированных операций
Одной из главных особенностей расширенных и комбинированных операций является их выполнение в едином блоке, т. е. широкое удаление пораженного органа с резекцией одного из соседних органов, резекция нижней челюсти и удаление клетчатки шеи в едином блоке. Мы использовали доступы через подбородочную и подчелюстную области с последующим оттягиванием кверху кожно-мышечного лоскута.
На стороне поражения всегда перевязывали наружную сонную артерию выше отхождения верхних щитовидных артерий. Образовавшийся дефект по возможности восполняли местными тканями. При наличии большого дефицита слизистой оболочки дефект закрывали шейным кожным лоскутом на питающей ножке.
Примером успешной расширенной операции при распространенном раке слизистой оболочки альвеолярного отростка нижней челюсти может служить следующее клиническое наблюдение.
На слизистую оболочку полости рта наложены узловатые кетгутовые швы. Дополнительно на окружающие мягкие ткани и подкожную клетчатку — 3 ряда кетгутовых швов. На кожу — узловатые шелковые швы. В нижнем отделе раны выведено два резиновых выпускника. Иод. Асептическая повязка. Линия швов в полости рта обработана 1% метиленовым синим и присыпана ксероформом.
Макропрепарат: огромная кратерообразная язва занимает альвеолярный край нижней челюсти от 3 до 8 зубов, инфильтрирует ткани дна полости рта, языка щеки и крылочелюстного пространства, а также клетчатку подчелюстной области слева (рис. 24, а).

Рис. 24. Больной Т. с местнораспространенной злокачественной опухолью альвеолярного отростка нижней челюсти: а — блок удаленных тканей с полонимой пижмой челюсти слева. Опухолевая язва охватывает весь альвеолярный крап пижмой челюсти слева, инфильтрирует мягкие ткани дна полости рта, языка, щеки и крылочелюстную складку. Клетчатка шеи слева с подчелюстной слюнной железой; б — 8 лет после комбинированной операции
Результат гистологического исследования послеоперационного препарата №174267-300 — плоскоклеточный ороговевающий рак слизистой с выраженной лимфогистиоцитарной инфильтрацией, с прорастанием в окружающие мягкие ткани и кость челюсти; слюнная железа обычного строения. В исследованных лимфоузлах метастазов раковой опухоли не обнаружено.
В послеоперационный период (на 27-е сутки) образовавшийся слюнный свищ закрылся самостоятельно. На втором этапе комбинированного метода с 18.09 по 23.10.1977 г. проведена дистанционная гамма-терапия на область первичного очага и зоны регионарного метастазирования в дозе 42 Гр. Лечение перенес удовлетворительно. В настоящее время здоров. Вернулся к прежней работе (рис. 24, б).
Послеоперационный период
В послеоперационный период умерли двое больных от абсцедирующей пневмонии и аррозивного кровотечения из сонной артерии. Первичное излечение из 19 оперированных больных было получено у 17. Больные данной группы погибают в основном в первые два года после расширенных и комбинированных операций.
Из 7 человек 2 умерли от прогрессирования заболевания после краевой резекции нижней челюсти от резцов до угла челюсти с сохранением ее непрерывности, так как от сквозной резекции челюсти больные категорически отказались. У обоих больных спустя 4-6 мес наступил рецидив в области оставшейся нижней челюсти. Из 11 оперированных больных 3 года жили 4 (36,4%), из 7 наблюдаемых 5 лет и более жили 2 (28,6%).
Проведенные исследования дают основание говорить о целесообразности выполнения сквозной резекции нижней челюсти с экзартикуляцией, поскольку операция проходит в более абластичных условиях. Изучение причин смерти троих больных от рецидива опухоли крылочелюстного пространства, боковой стенки глотки, корня языка позволило определить противопоказания к выполнению расширенных и комбинированных операций.
Это — распространение опухолей на 2/3 языка или тотальное его поражение, боковую стенку глотки до основания черепа, тризм III степени, или прорастание опухоли в крылонебную ямку у основания черепа. Двое больных умерли от прогрессирования регионарных метастазов.
В связи с этим необходимо отметить, что из 12 больных, которым были выполнены операции на лимфопутях шеи, у 8 до операции были обнаружены регионарные метастазы. У 4 больных фасциально-футлярное иссечение клетчатки шеи было осуществлено с профилактической целью. Ни в одном случае не найдены метастазы.
Выполненные исследования позволили определить тактику по отношению к регионарным метастазам при местнораспространенном раке слизистой оболочки альвеолярного отростка нижней челюсти. Так, если до операции клинически определяются регионарные метастазы, необходимы одномоментное удаление первичного очага и радикальное иссечение клетчатки шеи.
При отсутствии клинических метастазов на шее операцию можно расчленить на два этапа: вначале выполнить расширенную операцию на первичном очаге, а затем, спустя 3-4 недели, осуществить превентивное фасциально-футлярное иссечение клетчатки шеи.
На основании полученных данных можно отметить, что из 19 оперированных больных 10 прожили в сроки от 1 до 9 лет. Двое больных здоровы 5 лет и более, что составляет по отношению к наблюдаемым больным 28,6%. Это убеждает нас в оправданности выполнения расширенных и комбинированных операций при местнораспространенном раке слизистой оболочки альвеолярного отростка нижней челюсти.
Читайте также:

