Опухоль прогрессирует это что значит
Раковые клетки в органах и тканях организма появляются у каждого человека, но не всегда и далеко не у всех возникает злокачественное новообразование. Прогрессия опухоли – это появление первичного очага рака с последующими качественными изменениями в структуре новообразования: многообразные и независимые друг от друга признаки болезни стремительно и быстро формируют злокачественный опухолевый рост у людей с ослабленной или отсутствующей противоопухолевой защитой.
Из небольшого скопления дефектных клеток возникает опухоль
Прогрессия опухоли
Любой вид рака развивается из одной клетки, дающей начало болезни, но в большинстве случаев противоопухолевая иммунная защита своевременно разрушает патологические клеточные структуры, не допуская формирования злокачественного новообразования. Прогрессия опухоли – это стадия формирования любой карциномы: с того момента, как иммунитет не удаляет первично возникшие дефектные клетки, начинаются качественные изменения, ведущие к болезни. Важнейший и обязательный признак рака – бесконтрольный опухолевый рост, являющийся основным фактором неумолимости и опасности злокачественного новообразования.
Основные признаки прогрессии рака
Когда противоопухолевая защита дает сбой, открывая ворота паразитирующему на организме человека раку, начинается болезнь, основными негативными признаками которой являются:
- Неконтролируемый рост;
- Генетические дефекты в клетках (хромосомные нарушения);
- Клеточная селекция (отбор и сохранение раковых клеток, способных противостоять любым внешним воздействиям);
- Иммунодепрессия (подавление иммунной защиты);
- Общее системное влияние на весь организм человека за счет использования питательных веществ и важных биологически активных факторов;
- Инвазивное распространение (инфильтративный рост);
- Деструкция тканей (распад опухолевых тканей);
- Пролиферация (разрастание опухолевой ткани);
- Рецидивирование (повторное возникновение рака после проведения радикального лечения);
- Метастазирование (захват новых территорий в организме за счет распространения раковых клеток по лимфатической или сосудистой системе).
Основная проблема для человеческого организма состоит в том, что все эти признаки независимы друг от друга (все опухолевые процессы могут происходить параллельно или последовательно, быстро или медленно, вне зависимости от величины и вида новообразования).
Все начинается с одной клетки
Прогрессия опухоли – это качественные и количественные изменения, необратимо и неумолимо нарушающие жизнедеятельность в органах и тканях. Опухоль-паразит оказывает отрицательное влияние на все системы жизнеобеспечения организма хозяина, но при этом может длительное время никак не проявлять себя симптомами заболевания. Применение лекарственных средств при химиотерапии может быть неэффективным за счет раковых клеток, не чувствительных к препаратам, и при этом разрастающаяся опухолевая ткань может частично разрушаться. Отдаленные метастазы порой появляются раньше, чем опухоль можно выявить стандартными методами диагностики, и при этом метастатические очаги могут быть более злокачественным вариантом новообразования, чем первичный очаг.
Противоопухолевая защита
Даже на фоне иммунодефицита и бесконтрольного роста рака организм человека продолжает бороться с болезнью. Прогрессия опухоли вовсе не означает, что уже ничего нельзя сделать: противоопухолевая защита уничтожает до 90-95% раковых клеток, тормозя рост и развитие новообразования. Но нарастающее негативное влияние рака на весь организм и постепенное ослабление иммунитета позволяют сохраняющимся 5-10% опухолевым клеткам обеспечивать медленное увеличение размеров первичного очага. Чем раньше будет выявлена онкология и быстрее будут начаты лечебные мероприятия, тем больше шансов на успех: вовремя начав помогать противоопухолевой системе борьбу с раком, можно затормозить течение болезни и создать условия для выздоровления.
Злокачественная опухоль – это автономный патологический прогрессирующий процесс, не предусмотренный планом строения и функционирования организма и представляющий собой бесконтрольное размножение клеток, отличающихся способностью к колонизации окружающих тканей и метастазированию.
Для злокачественного новообразования характерен атипизм, то есть утрата характеристик нормальных тканей. Атипизм отмечается на различных уровнях: биохимическом (измененные обменные процессы), антигенном (своеобразный набор антигенов, не свойственный нормальным клеткам и тканям), морфологическом (характерная структура) и т. д.
Ежегодно в мире злокачественные новообразования диагностируются более чем у 10 миллионов человек; в структуре смертности данные заболевания располагаются на втором месте после сердечно-сосудистой патологии. Наиболее часто встречающаяся форма злокачественных опухолей – рак легких, за ним следует рак молочной железы.
В России ежегодная заболеваемость составляет приблизительно 500 тысяч человек, на диспансерном учете по поводу новообразований злокачественного характера находится около 3 миллионов пациентов (приблизительно 2% населения). В последние десятилетия отмечается явная тенденция к росту числа онкологических заболеваний.
Причины и факторы риска
Существует несколько теорий относительно причин и механизмов развития злокачественных опухолей:
- физико-химическая (теория Вирхова);
- дизонтогенетическая (Конгейма);
- вирусно-генетическая (Зильбера);
- иммунологическая (Бернета);
- полиэтиологическая (Петрова).
Физико-химическая теория объясняет развитие злокачественных опухолей как следствие воздействия на организм различных экзо- и эндогенных канцерогенов, систематического травмирования. Наибольшей канцерогенной активностью обладают агрессивные химические вещества, ионизирующее излучение, некоторые продукты собственного метаболизма (метаболиты триптофана и тирозина), ультрафиолетовое излучение, компоненты табачного дыма, афлатоксины и т. д. Воздействие перечисленных веществ на клетку в определенных дозах приводит к повреждению ее генетического аппарата и злокачественному перерождению. Возможно развитие злокачественных опухолей в местах постоянного трения, привычной травматизации.
Вирусно-генетическая теория главенствующую роль в развитии опухолей отводит воздействию онкогенных вирусов, к которым относят, например, вирусы герпеса (в том числе Эпштейна – Барра), папилломавирусы, вирусы гепатитов, иммунодефицита человека, вирус Т-клеточного лейкоза и др. После попадания вирусной частицы внутрь нормальной клетки происходит объединение их генетических аппаратов. Клетка-хозяин начинает функционировать как сборщик компонентов вируса, продуцируя элементы, необходимые для его жизнедеятельности. В этот момент зачастую происходит злокачественное перерождение нормальных клеток организма, запускается неконтролируемая клеточная пролиферация; наличие вируса перестает играть решающую роль в канцерогенезе, и процесс становится необратимым.
Иммунологическая теория Бернета провокатором формирования злокачественных опухолей называет сбой функционирования иммунной системы (повреждение иммунологического надзора), при котором она теряет способность распознавать и уничтожать измененные атипичные клетки, что приводит к их бурному бесконтрольному росту.
Полиэтиологический подход к объяснению развития злокачественных опухолей предполагает сочетанное воздействие на нормальные структуры организма множества провоцирующих факторов, что ведет к их повреждению и дальнейшему перерождению.
В результате провоцирующих воздействий развивается недостаточность естественной системы противораковой защиты, функционирование которой обеспечивается следующими компонентами:
- антиканцерогенный механизм, ответственный за обезвреживание потенциально опасных агентов;
- антитрансформационный механизм, предотвращающий злокачественное перерождение нормальных клеток и тканей;
- антицеллюлярный механизм, заключающийся в своевременном удалении злокачественных клеток и нормальных клеток организма, претерпевших озлокачествление.
В результате повреждения системы противоопухолевой защиты или чрезмерного воздействия провоцирующих факторов формируются злокачественные новообразования.
Формы заболевания
В зависимости от тканей, из которых происходит опухоль, выделяют такие формы злокачественных новообразований:
- эпителиальные органонеспецифические (в местах нетипичной локализации эпителиальной ткани);
- эпителиальные органоспецифические (экзо- и эндокринные железы, покровы тела);
- мезенхимальные;
- меланинобразующей ткани;
- нервной системы и оболочек головного и спинного мозга;
- кроветворной и лимфатической тканей (гемобластозы);
- образованные из зародышевых тканей.
Злокачественные новообразования оказывают на организм множественное воздействие – как местное, так и системное.
Виды опухолей в соответствии с типами исходных клеток:
- карцинома (собственно рак) – эпителиоциты;
- меланома – меланоциты;
- саркома – клетки соединительной ткани;
- лейкоз – кровеобразующие клетки костного мозга;
- лимфома – лимфатические клетки;
- тератома – гоноциты;
- глиома – клетки нейроглии;
- хориокарцинома – клетки трофобласта.
Виды собственно рака (карциномы) выделяются в зависимости от разновидности эпителиальной ткани, из которой он происходит, и особенностей строения:
- плоскоклеточный (без ороговевания, с ороговеванием);
- аденокарцинома;
- рак на месте (in situ);
- солидный (трабекулярный);
- фиброзный;
- медуллярный;
- слизистый;
- мелкоклеточный.
По морфологическим признакам:
- дифференцированный рак (медленно прогрессирующий, метастазирование развивается медленно);
- недифференцированный (быстро эволюционирует, дает распространенные метастазы).
По количеству патологических очагов новообразования могут быть уни- и мультицентрическими (один или несколько первичных очагов соответственно).
В зависимости от особенностей роста в просветах органов злокачественные опухоли бывают:
- экспансивными (экзофитный рост), когда новообразование растет в просвет органа;
- инфильтрирующими (эндофитный рост) – в этом случае опухоль прорастает в стенку органа или окружающие ткани.
Степени
Степень развития основного очага обозначается как Т (tumor) с соответствующим индексом:
- Тis или Т0 – так называемый рак in situ (рак на месте), когда измененные клетки располагаются внутриэпителиально, не прорастая в подлежащие ткани;
- Т1–4 – степень развития злокачественной опухоли, от минимально выраженной (Т1) до максимальной (Т4) соответственно.

Вовлеченность в патологический процесс регионарных лимфоузлов (местное метастазирование) обозначается как N (nodulus):
- Nx – обследование близлежащих лимфатических узлов не проводилось;
- N0 – при обследовании регионарных лимфоузлов изменений не выявлено;
- N1 – в ходе исследования подтверждено метастазирование в близлежащие лимфоузлы.
Наличие метастазов – М (metastasis) – свидетельствует о вовлечении прочих органов, поражении близлежащих тканей и отдаленных лимфоузлов:
- Мx – выявление отдаленных метастазов не проводилось;
- М0 – отдаленные метастазы не выявлены;
- М1 – подтверждено отдаленное метастазирование.
Симптомы
Злокачественные новообразования оказывают на организм множественное воздействие – как местное, так и системное. Местные негативные последствия заключаются в сдавлении прилежащих тканевых структур, сосудистых и нервных стволов, лимфатических узлов разрастающейся опухолью. Системное воздействие проявляется общей интоксикацией продуктами распада, истощением ресурсов организма вплоть до кахексии, нарушением всех видов обмена.
Местные признаки, нередко свидетельствующие о наличии злокачественной опухоли, разнообразны и варьируют в зависимости от заинтересованного органа:
- необычная несимметричная припухлость, уплотнение;
- кровотечения;
- кашель;
- кровохарканье;
- диспепсические расстройства;
- осиплость голоса;
- систематические боли;
- спонтанное увеличение размера и окраски родинок, родимых пятен; и т. д.
Общие неспецифические признаки:
Диагностика
Для диагностики злокачественных опухолей и выявления местного и отдаленного метастазирования используется весь спектр методов исследования – в зависимости от предполагаемой локализации новообразования (лабораторные анализы, рентгенографические и ультразвуковые исследования, компьютерная и магнитно-резонансная томографии, эндоскопические методы и т. д.).
Окончательный диагноз устанавливается после проведения биопсии – забора клеток или фрагмента тканей – с последующим гистологическим или цитологическим исследованием полученного материала. О злокачественном процессе говорит наличие атипичных клеток в исследуемом образце.
Ежегодно в мире злокачественные новообразования диагностируются более чем у 10 миллионов человек; в структуре смертности данные заболевания располагаются на втором месте после сердечно-сосудистой патологии.
Лечение
Тактика лечения злокачественной опухоли определяется в зависимости от ее расположения, размера, степени злокачественности, наличия метастазов, вовлечения прочих органов и тканей и других критериев.
Консервативные методы терапии:
- химиотерапевтическое воздействие (медикаментозное подавление неконтролируемого размножения злокачественных клеток или их прямое уничтожение, уничтожение микрометастазов);
- иммуностимуляция;
- радиолечение (воздействие на опухоль рентгеновскими и γ-лучами);
- криотерапия (влияние на атипичные клетки низкими температурами);
- фотодинамическая терапия;
- экспериментальные методы воздействия, для оценки которых не собрана достаточная доказательная база.
В ряде случаев, помимо указанных методов воздействия, показано хирургическое иссечение злокачественной опухоли с близлежащими тканями, лимфатических узлов, оперативное удаление отдаленных метастазов.
Если пациент находится на терминальной стадии заболевания, назначается так называемое паллиативное лечение – терапия, направленная на уменьшение страданий неизлечимого пациента (например, наркотические анальгетики, снотворные препараты).
Возможные осложнения и последствия
Осложнениями злокачественных опухолей могут быть:
- кровотечения;
- прорастания в соседние органы с их повреждением;
- бесконтрольное бурное прогрессирование;
- метастазирование;
- рецидивирование;
- летальный исход.
Прогноз
Прогноз для пациентов, являющихся носителями злокачественных опухолей, зависит от множества факторов:
- локализации патологического процесса;
- возраста пациента;
- стадии;
- наличия метастазов;
- строения и формы роста опухоли;
- объема и способа оперативного вмешательства.
В последние десятилетия отмечается явная тенденция к росту числа онкологических заболеваний.
Профилактика
Профилактические мероприятия состоят в следующем:
- Устранение или минимизация контакта с канцерогенами.
- Периодические профилактические осмотры с выявлением онкомаркеров.
- Модификация образа жизни.
Видео с YouTube по теме статьи:
• Прогрессирующий рак часто поддается лечению. Но даже если это действительно невозможно, можно:
• снизить скорость роста;
• уменьшить размеры злокачественной опухоли;
Локально расширенный рак
Локально расширенный рак считается прогрессирующим, когда опухоль невозможно удалить или контролировать при помощи лечения, но раковые клетки не распространяются на другие части лета. Это не говорит о том, что такой рак не опасен. Однако стоит понимать, что и не все метастазирующие виды онкологии являются прогрессирующими и неизлечимыми.
Метастатический рак
Метастатическим называют рак в том случае, когда он после развития в одном месте перешел на другое. Почему и как прогрессирует такой рак? Такое происходит только если переродившиеся клетки:
• могут отрываться от опухоли;
• могут перетечь с кровью или лимфой в другое место тела;
• способны к развитию в другом месте;
• могут противостоять иммунной системе человека.
По завершению прохождения этих этапов клетки рака видоизменяются и образуют другой вид опухоли. Это затрудняет лечение метастатического рака. Потому что несмотря на изменение локализации опухоли, терапию следует основывать на том методе, который будет использоваться для лечения первичной опухоли.
В некоторых случаях сначала находят метастазы, а потом – первичный очаг. Случается, что метастазы появляются по всему организму и тогда очень сложно понять как проводить лечение. Если подобное происходит и первичную опухоль так и не удается точно определить, болезнь называют раком неизвестного первичного.
Что такое метастазы в костях при раке?
Метастазы в костях – область, содержащая раковые клетки, попавшие из опухоли в другой части организма. Чаще всего такое происходит в верхней части ноги, плеча, позвоночнике, тазобедренной кости, ребрах и черепе.
Лечение рака с метастазами в костях редко удается полностью вылечить. Но это не говорит о том, что терапия бессмысленна: можно уменьшить опухоль, остановить ее рост или существенно замедлить его, а также в целом улучшить самочувствие больного, чтобы облегчить его жизнь.
К тому же, в Израиле совсем недавно был разработан и применен новый метод лечения метастаз в костях, который был представлен израильским онкохирургом Орталь Сигалом. Этот метод показывает отличные результаты – у большинства пациентов операция заканчивается полным успехом, при том, что костная ткань не повреждается, а воздействие происходит только на опухоль и пораженные участки. В итоге раковые клетки исчезают, а боль – уменьшается.
Следует различать онкологию, которая началась в кости, и рак, который образовался там из другой опухоли. Они очень отличаются друг от друга как по симптоматике, так и по течению болезни, способу лечения. Метастазы в костях обнаруживают чаще, чем диагностируют первичный костный рак.
Переродившиеся клетки способствуют высвобождению кальция из костной ткани в кровь. Это вызывает гиперкальцемию. Также рак в позвоночнике может повредить нервы и даже привести к параличу, если опухоль давит на спинной мозг.
Подготовлено по материалам англоязычной версии сайта DRA Medical Group
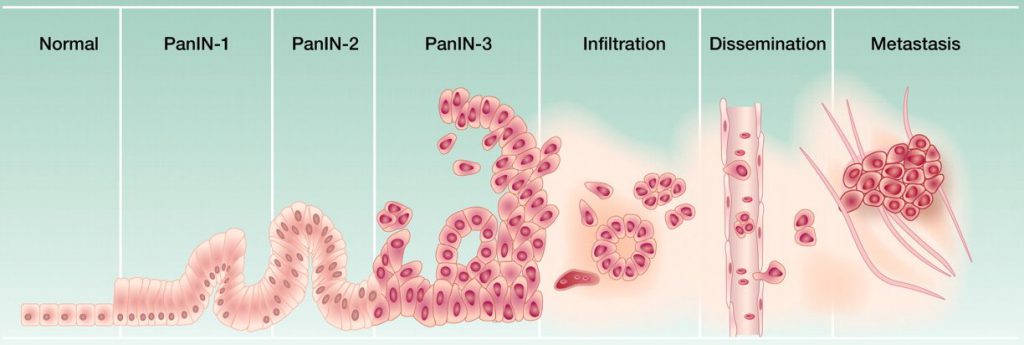
Прогрессия опухоли (лат. progressio движение вперед, рост) — процесс появления и последующего усиления качественных признаков опухоли — автономности роста, инвазивности, способности к метастазированию и др. Признаки злокачественной опухоли развиваются независимо один от другого, образуя различные сочетания. Время проявления каждого признака может варьировать в широких пределах.
Понятие о Прогрессии опухоли через дискретные изменения в составе популяции опухолевых клеток разрабатывал Ф. Раус (с 1935 но 1950 г.) на основании исследований папилломы Шоупа, превращающейся при определенных условиях в карциному. Окончательно сформулировал концепцию Прогрессии опухоли Фоулдс (L. Foulds, с 1949 по 1969 г.). Он отметил, что у самок крыс высокораковой линии при каждой новой беременности возникала опухоль молочной железы. Первая из них оказывалась абсолютно гормонозависимой и исчезала после рождения детенышей, последующие опухоли постепенно утрачивали гормонозависимость и продолжали беспрепятственно развиваться у небеременного животного. Объясняется это тем, что каждый раз после рассасывания опухоли небольшая группа ее клеток, обладавших потенциальной гормононезависимостью, выживала и затем превращалась в преобладающую популяцию, формирующую новую опухоль. По мнению Фоулдса, злокачественные новообразования при своем росте и развитии претерпевают ряд необратимых изменений; прогрессия в разных очагах множественной опухоли совершается независимо, так же независимо происходит и изменение свойств в разных участках одной и той же опухоли.
Положение Фоулдса о независимости признаков злокачественной опухоли было дополнено представлением об их неравноценности. Выделяют первичный, коренной, признак, общий для всех новообразований, как доброкачественных, так и злокачественных, — это неконтролируемый рост (см. Автономный рост). Кроме того, существуют вторичные признаки, возникающие в ходе П. о. Они подразделяются на обязательные для всех стадий развития данной малигнизированной ткани (инфильтративный и деструктивный рост, системное действие на организм) и необязательные (катаплазия, способность к метастазированию, хромосомные аномалии и др.).
Изучение гемобластозов человека позволило раскрыть некоторые механизмы, лежащие в основе П. о. и онкогенеза в целом (см. Онкогенез). Прежде всего была доказана клоповая основа гемобластозов, т. е. было установлено, что эти опухоли состоят из клеточного потомства — клона — одной первоначально измененной клетки. Клон, происходящий от первично трансформированной клетки, фенотипически гомогенен. Однако по мере развития опухолевого очага начинает сказываться повышенная генетическая изменчивость его клеток, и популяция становится гетерогенной по своим свойствам. В организме происходит естественный отбор клеток, более автономных и резистентных к регулирующим воздействиям, а также к цитостатическим препаратам. Из клеток, обладающих подобными свойствами, разрастаются новые субклоны с повышенной злокачественностью, и это многократно повторяется.
Экспериментальной моделью этого процесса являются опыты по введению в кровь мышам клеток мышиной меланомы. Часть этих клеток образовывала опухолевые узлы в легких; такие клоны отбирали, снова переводили в культуру и затем повторно вводили в кровь животным. После 10 таких пассажей отобранные клоны приобретали многократно увеличенную способность к метастазированию по сравнению с исходной культурой.
Непременным условием П. о. является пролиферация. Напр., метилкобаламин, обладающий митогенными свойствами и стимулирующий пролиферацию опухолевых клеток, повышает частоту возникновения у животных злокачественных опухолей, индуцированных n-оксифенилмолочной к-той.
Метастатические опухолевые очаги могут представлять новые качественные варианты основной опухоли, отличающиеся как по интенсивности пролиферации и агрессивности, так и по чувствительности к цитотоксическим воздействиям. Так, метастазы в оболочке головного и спинного мозга при лейкозах рассасываются после введения в спинномозговой канал метотрексата в сочетании с арабинозидцитозином. в то время как основной опухолевый процесс в костном мозге оказывается резистентным к этим препаратам.
При изучении опухолей человека установлена их гетерогенность на стадии генерализации как в отношении к цитостатическим воздействиям, так и по способности к новым изменениям, т. е. прогрессии. Изучение лимфогранулематоза, лимфосарком, лейкозов показало, что клинически определимый первичный очаг поражения является наиболее вероятным источником рецидива болезни после ее успешного лечения. Он же является очагом наиболее вероятного появления новых клонов опухолевых клеток, в то время как, напр., метастаз в оболочке мозга даже в случае повторных рецидивов годами не обнаруживает ни признаков метастазирования за пределы оболочек мозга, ни признаков прогрессии, к-рая выражалась бы в появлении устойчивости к ранее эффективным цитостатическим препаратам. Из этих наблюдений был сделан вывод о необходимости облучения первичных очагов лимфогранулематоза в более высоких дозах, чем зон видимого и предполагаемого метастазирования.
Также отмечено, что, пока сохраняется моноклоновость хронического миелолейкоза, эритремии, хронического сублейкемического миелоза, их прогрессия не обнаруживается. В этот период они морфологически стабильны и остаются чувствительными к одним и тем же препаратам. Как только появляются субклоны, выявляемые, в частности, по хромосомным маркерам, быстро нарастает резистентность к ранее эффективной терапии, нарушается клеточная дифференцировка, появляется клеточный атипизм — опухоль из доброкачественной превращается в злокачественную.
Первыми стадиями Прогрессии опухоли могут быть гиперпластические пролиферирующие очаги и доброкачественные опухоли. При экспериментальном онкогенезе в коже, молочной железе, матке, желудке и легких можно наблюдать непосредственные переходы от гиперпластических очагов к более атипическим популяциям клеток, имеющим признаки злокачественной опухоли. Они часто возникают мультицентрично, но каждый такой очаг, представляющий собой в большинстве случаев потомство одной клетки, может находиться на разных стадиях П. о. Подобные закономерные изменения можно наблюдать у больных, напр., при аденомах бронхов, пролиферативных мастопатиях с переходом в аденому и далее в инвазивный рак, а также при возникновении множественных полипов и наследственного аденоматоза толстой кишки, малигнизирующихся иногда до 100% случаев. Возможно также длительное отсутствие инфильтрирующего роста и метастазирования при уже четко выраженной атипии структуры. Известны доброкачественные опухоли, популяции клеток которых прогрессируют редко или никогда не прогрессируют или даже могут подвергаться регрессии.
Гистологические особенности опухолей тоже изменяются в процессе их роста, свидетельствуя о П. о. Так, опухоли, сохраняющие в какой-то степени строение исходного органа, напр, аденокарциномы, трансформируются в лишенные этих структур опухоли. В ходе прогрессии злокачественные новообразования могут утрачивать и биохим, характеристики, присущие гомологичной нормальной ткани.
Наряду с П. о. не исключена и возможность регрессии. Она часто наблюдается в гиперпластических пролиферативных очагах, реже при доброкачественных опухолях и в виде исключения — при злокачественных новообразованиях. Существует предположение, что причиной регрессии являются резкие изменения условий среды, в к-рой растут клоны соответствующих клеток, что приводит к стабилизирующему отбору остановке пролиферации. Описаны немногочисленные случаи реверсии злокачественных опухолей (т. е. процесса обратной Прогрессии опухоли), в частности нейробластомы у детей.
См. также Автономный рост, Опухоли.
Библиография: Боговский П. А. Морфологические проявления прогрессии опухолей, Арх. патол., т. 44, в. 2, с. 3, 1982, библиогр.; Руководство по гематологии, под ред. А. И. Воробьева и Ю. И. Лорие, с. 120, М., 1979; Шапот В. С. Биохимические аспекты опухолевого роста, М., 1975; Everson Т. С. а. Соle W. H. Spontaneous régression of cancer, Philadelphia, 1966; Foulds L. Neoplastic development, v. 1—2, L.— N. Y., 1969—1975; Rous P. a. Кidd J. G. Gonditional neoplasms and subthreshold neoplastic states, J. exp. Med., v. 73, p. 365, 1941.
По данным Московского научно-исследовательского онкологического института имени П.А. Герцена в 2015 году в России было выявлено 8 896 первичных больных с опухолями центральной нервной системы, в том числе 655 детей в возрасте до 17 лет. В настоящее время более половины таких пациентов можно вылечить, и доля пациентов, достигающих ремиссии, постоянно растет благодаря совершенствованию методов компьютерной диагностики, хирургического лечения, лучевой терапии и химиотерапии, а также инновационных методов, таких как иммунотерапия и генная терапия.
Что такое опухоль?
Первичные опухоли состоят из клеток того органа или ткани, где они начинают развиваться, т.е. первичные опухоли мозга возникают именно в клетках мозга. Кроме того, существуют вторичные опухоли, которые возникли в других частях организма, но распространились (метастазировали) в головной или спинной мозг.
Даже доброкачественная, медленно растущая опухоль может быть опасной для жизни, если она давит на структуры мозга, регулирующие жизненно важные функции организма (дыхание или кровообращение). В последнее время в нейроонкологии встречаются доброкачественные опухоли, так же способные метастазировать. Поэтому в комплекс первичного обследования всех пациентов, в т.ч. и с доброкачественными опухолями, включается МРТ всех отделов ЦНС.
Патологический - болезненный или аномальный; свидетельствующий о наличии у человека какой-либо патологии; относящийся или связанный с каким-либо заболеванием.
Кроме того, даже доброкачественные опухоли не всегда можно эффективно излечивать, а в некоторых случаях они со временем способны перерождаться в злокачественные.
Доброкачественные новообразования
Основные особенности доброкачественных новообразований:
- медленный рост. Опухоль может сохранять свои размеры в течение нескольких лет. В ряде случаев, новообразования могут перерастать в злокачественные;
- отсутствие патологического влияния на организм;
- отсутствие метастазов. Доброкачественное новообразование локализуется на одном участке, где начинается его медленный рост. Другие органы при этом не поражаются;
- клетки доброкачественной опухоли по своей структуре и функциям схожи с клетками нормальных тканей.
Предрасположенность к возникновению доброкачественных новообразований есть у каждого человека. Предупредить появление опухоли можно, соблюдая здоровый образ жизни. Особенно это касается людей, в чьих семьях были случаи развития онкологических заболеваний. Подробнее о факторах риска.
Стадии развития доброкачественных новообразований
1. Инициация. Выявить болезнь на данной стадии развития практически невозможно. Во время инициации происходит изменение ДНК клетки под влиянием определенных факторов .
2. Промоция. На этой стадии развития наблюдается активное размножение мутированных клеток. За этот процесс отвечают промоторы канцерогенеза. Стадия может не проявлять себя и длиться на протяжении нескольких лет.
3. Прогрессия. Данная стадия развития характеризуется стремительным ростом количества мутировавших клеток опухоли. Наблюдается ухудшение самочувствия, нарушение определенных функций организма, появление пятен на коже. На этой стадии развития новообразования легко диагностируются, даже без применения специального медицинского оборудования. Сама по себе опухоль на прогрессирующей стадии развития не несет угрозу для жизни больного, но приводит к сдавливанию соседних органов.
Основные причины возникновения доброкачественных опухолей
Причиной развития доброкачественных новообразований являются мутации ДНК, возникшие под воздействием следующих факторов:
- ультрафиолетовое излучение;
- ионизирующая радиация;
- нарушение гормонального фона;
- вирусы;
- курение, токсикомания, употребление наркотических веществ;
- неправильное питание;
- злоупотребление алкогольными напитками;
- переломы, травмы;
- нарушения в работе иммунной системы;
- нарушенный режим (работа по ночам, недосыпания);
- стрессы;
- генетическая предрасположенность.
Виды доброкачественных новообразований ЦНС
Наиболее часто встречающиеся виды опухолей центральной нервной системы.
Глиома – является новообразованием, развивающимся из клеток нейроглии. Проявлением развития болезни могут послужить кровоизлияния.
Неврома – новообразование, образованное из элементов нервной системы. Причиной развития болезни является повреждение или ампутация нерва. Проявляется в виде покраснений на кожных покровах и болевыми ощущениями в области опухоли.
Невринома – доброкачественная опухоль, образованная в корешках спинного мозга и на периферических нервах. Представлена в виде многочисленных узлов различного размера.
Параганглиома – новообразование, состоящее из хромаффиновых клеток. Опухоль является врожденной. Может образовываться в любых органах и тканях, содержащих хромаффиновые клетки. Процесс развития болезни сопровождается повышением артериального давления, тахикардией, головными болями, одышкой. Заболевание является опасным в связи с возможностью появления в организме метастазов.
Киста – новообразование, которое имеет четкие границы. Представляет собой мягкую полость, в большинстве случаев наполненную жидкостью. Появляется в брюшной полости, головном мозге, половых органах и костной ткани. Опухоли представляют опасность по причине их быстрого роста.
Менингиома – является самым частым онкологическим заболеванием головного мозга и составляет около 20-40% всех опухолей ЦНС. Иногда менингиома может принимать злокачественную форму, метастазируя в другие органы, чаще всего в лёгкие и кожу. Источником опухоли являются менингиальные оболочки, поражение может встречаться в любом месте головного мозга. Наиболее часто встречается у людей в возрасте 30-40 лет, у женщин риск развития в 2 раза выше, чем у мужчин. Также наблюдается быстрое прогрессирование заболевания у беременных. Выявлен семейный тип менингиомы, который связан с нейрофиброматозом 2-го типа
Аккустическая неврома (шваннома) – опухоль, развивающаяся из нервных клеток 8-й пары черепно-мозговых нервов. Она поражает внутреннее ухо и вызывает нарушения слуховой и вестибулярной функций. Составляет 9% от общего числа онкологических процессов головного мозга. Как и в случае с менингиомой, нейрофиброматоз 2-го типа также связан с развитием шванномы. Частота развития одинакова как у мужчин, так и у женщин, поражение чаще всего выявляется на шестом-седьмом десятке лет жизни. Особенностями проявлений при данном заболевании будут жалобы на звон в ушах, снижение слуха (вплоть до его потери) и головокружения, сопровождаемые тошнотой и рвотой.
Краниофарингиома – опухоль развивается в окологипофизарных структурах, нередко вблизи зрительных нервов. Составляет около 4% всех новообразований головного мозга у детей с преобладанием частоты развития в возрасте 5-10 лет. Для неё характерны медленный рост и образование цист (кист) – полосных структур с плотными краями, заполненных мутной желтоватой жидкостью с высоким содержанием холестерола. Особенностью клинических проявлений краниофарингиом являются сухость кожи, несахарный диабет, карликовость, ожирение и бесплодие.
Аденома гипофиза составляет 10-15% от общего числа новообразований головного мозга. При аденоме гипофиза происходит разрастание (гипертрофия) гипофизарных железистых клеток, что, во-первых, приводит к повышению гормональной активности гипофиза и, во-вторых – к увеличению его в размерах, приводящее к сдавливанию соседних органов, в частности зрительных нервов. В связи с этим пациенты с аденомой гипофиза чаще всего предъявляют жалобы на визуальные нарушения (двоение в глазах, утрата периферического зрения), сухость кожи, импотенцию, сахарный диабет, у женщин выявляют нарушение менструальной функции и бесплодие.
Диагностика и лечение доброкачественных новообразований
Доброкачественные опухоли достаточно легко поддаются лечению. Их можно диагностировать на ранних стадиях развития. Для диагностики используют УЗИ, цитологические и гистологические методы исследования, биопсию, рентгенологические и эндоскопические методы

Основным методом лечения доброкачественный новообразований является хирургическая операция. После удаления опухолей рецидивы в большинстве случаях не наблюдаются. В редких случаях при разрастании мутированных клеток может потребоваться повторное оперативное вмешательство. Опухоль удаляют при помощи специальных хирургических инструментов или лазера.
Одним из наиболее современных методов лечения доброкачественных опухолей является криокоагуляция. Ее применяют при опухолях на мягких и костных тканях. Криокоагуляция подразумевает воздействие на новообразования низких температур. Для этих целей используют жидкий азот, гелий или аргон. После такого лечения отсутствуют побочные эффекты в виде тошноты и рвоты, характерные для лучевой и химиотерапии.
Заместительная терапия назначается в случае возникновения доброкачественных новообразований небольших размеров, без тенденции к развитию на фоне нарушений гормонального фона.
Эндоскопический метод ( от греч.endon — внутри и skopeo — смотрю, исследую) - метод исследования внутренних органов с помощью специальных приборов — эндоскопов, широко используется с диагностическими и лечебными целями в хирургии, гастроэнтерологии, пульмонологии, урологии, гинекологии и онкологии.
Цитологический метод - метод распознавания заболеваний и исследования физиологического состояния организма человека на основании изучения морфологии клеток и цитохимических реакций . В онкологии применяется для распознавания злокачественных и доброкачественных опухолей ; при массовых профилактических осмотрах с целью выявления ранних стадий опухолевого процесса и предраковых заболеваний ; при наблюдении за ходом противоопухолевого лечения.
Злокачественные новообразования
Злокачественные новообразования – патологии, характеризующиеся наличием бесконтрольно делящихся клеток. Они способны к инвазии в близлежащие ткани и метастазированию в отдаленные органы. Заболевание вызвано нарушением дифференцировки и пролиферации клеток под действием генетических нарушений в организме.
Злокачественные трансформации вызваны мутациями, вследствие которых клетки начинают неограниченно делиться и утрачивают способность к апоптозу. В случаях, когда иммунная система не распознает такую трансформацию, новообразование начинает разрастаться и образовывать метастазы. Метастазы могут поражать все без исключения органы и системы организма.
Основные свойства злокачественных опухолей
- быстрый рост раковых клеток, приводящий к повреждению и сдавливанию окружающих тканей в организме больного;
- способность проникать в близлежащие ткани путем образования местных метастазов;
- метастазирование в отдаленные органы;
- выраженное негативное влияние на общее состояние организма вследствие выработки токсинов;
- способность ускользать от иммунологического контроля;
- низкая дифференцировка клеток злокачественной опухоли;
- выраженный клеточный и тканевый атипизм;
Виды злокачественных опухолей ЦНС
Саркомы – злокачественные опухоли, образующиеся из соединительной ткани различных органов. Процесс развития новообразований характеризуется крайне быстрым ростом и частыми рецидивами. Саркомы могут поражать мягкие и костные ткани, центральную и периферическую нервную систему, кожные покровы, внутренние органы, лимфоидную ткань.
Тератомы – злокачественные новообразования, образующиеся из гоноцитов. В большинстве случаев локализуются в яичках, яичниках, мозге и крестцово-копчиковой области у детей.
Глиома – наиболее распространенная первичная опухоль головного мозга, характеризующаяся нейроэктодермальным происхождением.
Пролиферация (от лат. proles — отпрыск, потомство и fero — несу) — разрастание ткани организма путём размножения клеток делением
Апоптоз (лат. apoptosis) - процесс "запрограммированной" гибели клеток в процессе дифференцировки и преобразования тканей (в эмбриогенезе, при атрофии отдельных участков ткани и др.). Регуляция апоптоза осуществляется гормонами - он может быть индуцирован искусственно.
Основные методы диагностики злокачественных новообразований
- консультация врача;
- рентгенография;
- компьютерная томография (КТ);
- магнитно-резонансная томограия (МРТ)
- ультразвуковое исследование (УЗИ);
- эндоскопический метод;
- позитронно-эмиссионная томография (ПЭТ);
- радиоизотопная диагностика;
- цитологическое, гистологическое, иммуногистохимическое исследования
- молекулярно-генетические исследования;
- биопсия;
- лабораторная диагностика;
- микроволновая глубинная радиотермометрия;
- диагностика с использование онкомаркеров.
Узнать об основных методах лечения опухолей мозга можно в этой статье.
Читайте также:

