Опухоль потовых желез какая степень злокачественности

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аденокистозный рак потовых желез (син.: сирингокарцинома, гидрокарцинома) - очень редкая опухоль низкой степени злокачественности (первичный рак потовых желез), встречается преимущественно в пожилом возрасте, обычно на коже лица, волосистой части головы, реже туловища, брюшной стенки.
Проявляется в виде бляшки или внутрикожного узла полушаровидной формы, розоватого цвета с недостаточно четкими границами. При длительном существовании может изъязвляться и покрываться коркой. Рост опухоли относительно медленный, размеры колеблются от 1 до 8 см. В некоторых случаях опухоль может существовать годами, не метастазируя, но описаны случаи быстрого роста и метастазирования опухоли.
Патоморфология аденокистозного рака потовых желез (сирингокарциномы). Опухоль состоит из клеток, которые формируют солидные, тубулярные и криброзные структуры в различных соотношениях. Обычно в дерме преобладают тубулярный и крибриформный компоненты с формированием псевдожелезистых структур, в просветах которых содержатся гиалуроновая кислота, эозинофильные глобулы и некротизированные опухолевые клетки. Тубулярный компонент состоит из протоковых структур, окруженных базальной мембраной. При инвазии в нижележащие ткани опухоль может приобретать скиррозный вид. При электронно-микроскопическом исследовании выявляют протоковые структуры, выстланные клетками с выраженной ядерной атипией и наличием в цитоплазме секреторных гранул. Кроме того, встречаются структуры, полностью повторяющие строение эмбрионального зачатка потовой железы. Клетки аденокистозной карциномы имеют округлые, гиперхромные ядра и нечетко отграниченную цитоплазму. Наряду с гранулами гликогена в опухолевых клетках встречаются гранулы нейтральных мукополисахаридов, которые находятся также в перилюминарной кутикуле. Некоторые анаплазированные элементы могут подвергаться плоскоклеточной метаплазии. Довольно часто отмечается периневральная инвазия опухолевых клеток
В клетках опухоли выявлена высокая активность дегидрогеназ янтарной, молочной, изолимонной кислот, моноаминоксидазы и кислой фосфатазы, положительная реакция с карциноэмбриональным антигеном, белком S-100 и эпителиальным мембранным антигеном.
Гистогенез аденокистозного рака потовых желез (сирингокарциномы). Гистогенетическая связь опухоли с потовыми железами никем не подвергается сомнению, споры ведутся вокруг типа желез - эккринных или апокринных. P. Abenoza, А.В. Ackerman (1990) полагают, что убедительные доказательства в пользу одного из двух вариантов до сих пор отсутствуют.

К опухолям потовых желёз относят несколько видов неоплазий доброкачественного и злокачественного характера, которые развиваются из клеток потовых желёз. Чаще всего они имеют вид сферообразных узелков, характеризуются затяжным развитием и почти никогда не изъязвляются.
В некоторых случаях патология может давать рецидивы, особенно если хирургическое удаление выполнено некачественно.
Диагностируют новообразования на основании клинического осмотра, жалоб пациента и результатов гистологии. Лечение радикальное: удаление опухолей лазером, холодом или хирургическим методом.
Описание
Опухоли потовых желёз развиваются в апокриновых или эккриновых железах. Чаще всего течение болезни доброкачественное, при этом подобные новообразования могут иметь различия по структуре.
На сегодняшний день медицина различает несколько видов таких доброкачественных опухолей, среди которых спираденома, гидраденома, а также сирингома и сирингоаденома.
Злокачественные разновидности обычно представляют собой сирингокарценому, или аденокистозный рак. Локализация патологии, а также возрастная категория больных в большинстве случаев определяется разновидностью недуга.
Терапия проводится онкологами и дерматологами.
Доброкачественные разновидности
К опухолям, имеющим доброкачественный характер, относят:
- сирингому или гидраденому – апокринное поражение потовых желёз. Такая патология характерна для людей пожилого возраста, а также, в некоторых случаях, для подростков. Обычно пациенты женского пола заболевают чаще. Этиология болезни неизвестна, при этом достоверно установлено большое влияние на развитие патологического процесса некоторых внутренних нарушений – сахарного диабета, а также синдрома Дауна и Элерса-Данлоса.
Подобные опухоли, как правило, имеют множественный характер и не причиняют боли. Цвет образований – розоватый или жёлтый, форма округлая, размер в диаметре не превышает 5 мм.
Локализация высыпаний может варьироваться, но чаще всего затрагивает лицо, грудь, конечности и живот больного. Иногда могут поражаться и наружные половые органы. Болезнь развивается медленно, для лечения применяют лазерное удаление или криодеструкцию.
Иногда может потребоваться хирургический кюретаж. Диагностирование осуществляется при помощи визуального осмотра и данных гистологии;
- сирингоаденому – апокринную опухоль, которая возникает очень редко. Чаще всего поражаются дети и подростки, реже – пациенты старческого возраста. Расположение высыпаний – волосистая часть головы, а также пах, грудь и подмышечные впадины. По форме напоминает плотный полукруглый узел сероватого оттенка с примесью жёлтого цвета. Поверхность новообразования неровная.
Данная опухоль также не причиняет боли, но в отдельных случаях может присутствовать зуд. В дальнейшем на поверхности вероятно появление язв, которые сопровождаются ускоренным ростом. Лечение исключительно хирургическое;
- эккринную спираденому – редкую опухоль, возникающую преимущественно у пациентов молодого возраста. При этом чаще всего патология обнаруживается у мужчин. В процессе развития болезни поражаются самые разные зоны тела, включая стопы, бёдра, ладони и т.д., но в основном патология локализуется на голове или туловище. Опухоль плотная, шарообразная, похожа на узелок. Размеры варьируются в пределах 2-5 см. Иногда встречаются одиночные разновидности. При надавливании на область поражения возникает боль. Терапия вариативная – удаление лазером, электрическим током, скальпелем и т.д.;
- эккринную порому – новообразование, возникающее у пожилых людей. Заболевают как женщины, так и мужчины, однако больных мужского пола больше. Может развиться вследствие лучевого дерматита и представляет собой блестящий узел с гладкой, лоснящейся поверхностью. Цвет новообразования – розовато-коричневый, диаметр – 2-3 см. В местах поражения нередко наблюдается гиперкератоз, а также шелушение эпидермиса. Болезнь длится довольно долго, во время постановки диагноза используют гистологические данные. Лечение вариативное, радикальное;
- сосочковую гидраденому – акринное новообразование, развивающееся у больных зрелого возраста (после 40 лет). Обычно заболевание распространено среди лиц женского пола, при этом является довольно редкой разновидностью среди всех опухолей потовых желёз. Локализация патологии – перианальная область, а также зона наружных половых губ. Образование подвижное, овальной или круглой формы, довольно упругое и эластичное. Цвет опухоли, как правило, серый, размер варьируется в пределах 1-5 см. При незначительных размерах опухоль не доставляет дискомфорта. Более крупные разновидности вызывают выраженный зуд. Травмирование узла нередко приводит к инфицированию и последующему гнойному расплавлению тканей. Диагноз ставится после получения результатов гистологии.
Злокачественные разновидности
К опухолям потовых желёз, имеющим злокачественный характер, относят сирингокарциному. Подобный тип заболевания встречается очень редко. При этом недуг отличается довольно благоприятным течением, поскольку деструкция тканей происходит очень медленно.
Метастазирование начинается примерно после 3-4 лет от начала неоплазии.
Медицине, однако, известны случаи очень быстрого роста опухоли и последующего метастазирования. На данный момент этиология заболевания не изучена в достаточном объёме.
По мнению некоторых учёных, подобная опухоль зарождается в апокринных железах, однако часть исследователей с этим выводом не согласна. К сожалению, на сегодняшний день убедительных доказательств какой-либо точки зрения нет.
Сирингокарцинома обычно поражает пожилых людей, причём гендер в данном случае значения не имеет: она встречается в равной степени у лиц женского и мужского пола.
Типичная локализация – лицо, голова, а также верхние конечности и грудь. Может образовываться в районе живота, нижних конечностей, спины.
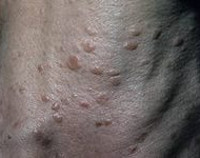
На вид опухоль напоминает узел круглой формы, который значительно возвышается над кожей. Обычно границы такого новообразования нечёткие, при этом размер бляшки может достигать 8-9 см.
При микроскопическом исследовании в составе наблюдаются криброзные, тубулярные, а также солидные структуры, причём первые две преобладают.
Зачастую при гистологическом анализе не обнаруживаются патогномоничные признаки, из-за чего высока вероятность ошибочного диагноза. Важно дифференцировать заболевание с другими железистыми неоплазиями, а также метастатическими патологическими процессами вследствие поражения внутренних органов.
Окончательный диагноз в некоторых случаях возможен лишь после полного исключения онкологических заболеваний внутренних органов больного.
Лечение болезни оперативное. При этом на ранней стадии излечение проходит благоприятно. Не исключена возможность рецидивов.
На стадии метастазирования возможен летальный исход.

Опухоли потовых желез – группа доброкачественных и злокачественных неоплазий, происходящих из клеток выводных протоков потовых желез. Обычно представляют собой узлы в форме полусферы. Для большинства новообразований характерны медленный рост и отсутствие склонности к изъязвлению (за исключением злокачественных поражений). Некоторые опухоли потовых желез могут рецидивировать при недостаточно радикальном удалении. Диагноз выставляют на основании истории болезни, жалоб, результатов внешнего осмотра и данных гистологического исследования. Лечение – хирургическое удаление, диатермокоагуляция, лазерное испарение, криодеструкция.
- Доброкачественные опухоли потовых желез
- Злокачественные опухоли потовых желез
- Цены на лечение
Общие сведения
Опухоли потовых желез – группа новообразований, происходящих из выводных протоков апокриновых и эккриновых потовых желез. В большинстве случаев имеют доброкачественное течение, могут существенно различаться по своему строению. В список доброкачественных опухолей потовых желез входят эккринная спираденома, эккринная порома, сосочковая гидраденома, сирингоаденома, сирингома и некоторые другие заболевания. Злокачественные новообразования представлены сирингокарциномой (аденокистозным раком потовых желез). Преимущественная локализация неоплазии и средний возраст больных определяются типом новообразования. Лечение осуществляют специалисты в сфере дерматологии и онкологии.

Доброкачественные опухоли потовых желез
Сирингома (гидраденома) – апокринная опухоль потовых желез. Обычно сирингома образуется в подростковом или пожилом возрасте. Женщины страдают чаще мужчин. Причины развития неизвестны, однако установлено, что сирингомы чаще встречаются у больных с сахарным диабетом, синдромом Дауна, синдромом Марфана и синдромом Элерса-Данлоса. Опухоли потовых желез множественные, плотные, безболезненные, розовые, желтые или синюшно-бордовые, округлые или овальные, диаметром не более 2-3 мм, редко – до 1 см.
Чаще всего локализуются в области лица или грудной клетки, реже – на руках, шее и в зоне живота. В отдельных случаях выявляется поражение наружных половых органов. Течение длительное. Диагноз выставляют с учетом объективного осмотра и данных гистологического исследования. Лечение опухоли потовых желез – диатермокоагуляция, криодеструкция или лазеротерапия. В отдельных случаях (при крупных сирингомах, расположенных на закрытых участках кожи) осуществляют хирургический кюретаж. Прогноз благоприятный.
Сирингоаденома – апокринная опухоль потовых желез. Диагностируется редко. Как правило, развивается в детском и юношеском возрасте, реже встречается у пожилых. Располагается преимущественно в зоне волосистой части головы, паховой области, зоне молочных желез и подмышечных областях. Представляет собой одиночный плотный узелок с неровной поверхностью серого или серо-желтого цвета. Опухоль потовых желез обычно безболезненная, некоторые пациенты жалуются на неинтенсивные боли или местный зуд. Возможно изъязвление, иногда сопровождающееся ускорением роста неоплазии. Лечение хирургическое. В отдельных случаях наблюдаются рецидивы. Прогноз благоприятный.
Эккринная спираденома – эккринная опухоль потовых желез. Выявляется редко. Обычно возникает у молодых пациентов, мужчины страдают чаще женщин. Может поражать любые области тела за исключением подошв, ладоней, голеностопных и бедренных суставов. В большинстве случаев располагается в зоне головы или туловища. Опухоль потовых желез представляет собой плотный округлый узел размером от 3 до 5 см. Может быть как одиночной, так и множественной. Возможны боли и неприятные ощущения при давлении, прикосновении или изменении температуры внешней среды. Для подтверждения диагноза проводят гистологическое исследование. Лечение – электроиссечение, удаление лазером, хирургическое иссечение. Иногда опухоль рецидивирует. Прогноз благоприятный.
Эккринная порома – эккринная опухоль потовых желез. Обычно возникает в пожилом возрасте, отмечается незначительное преобладание больных мужского пола. Иногда развивается на фоне хронического лучевого дерматита. Как правило, опухоль потовых желез располагается в области конечностей. Чаще одиночная. Представляет собой гладкий блестящий розовый, красный или коричневый узелок размером до 2 см. На поверхности узелка выявляются телеангиэктазии. Возможны гиперкератоз или шелушение. Течение продолжительное. Диагноз выставляют с учетом данных гистологического исследования. Лечение – лазерное испарение, электроиссечение, оперативное удаление. Прогноз благоприятный.
Сосочковая гидраденома – апокринная опухоль потовых желез. Обычно развивается у пациентов старше 40 лет. Женщины страдают чаще мужчин. Сосочковая гидраденома является самым редким апокринным новообразованием потовых желез. Располагается в перианальной области, зоне промежности и больших половых губ. Представляет собой округлое мягкое или упруго-эластическое подвижное серовато-голубое образование размером от 0,5 до 5 и более см. Мелкие опухоли потовых желез протекают бессимптомно. Пациенты с крупными неоплазиями могут предъявлять жалобы на ощущение зуда или распирания. При повреждении узелка возможно инфицирование и гнойное расплавление опухоли. Окончательный диагноз выставляют после проведения гистологического исследования. Лечение хирургическое. Прогноз благоприятный.
Злокачественные опухоли потовых желез
Сирингокарцинома (аденокистозный рак потовых желез, гидрокарцинома) – злокачественная опухоль потовых желез. Встречается крайне редко. Отличается достаточно благоприятным течением с преимущественным медленным местнодеструирующим ростом. Метастазы обычно появляются спустя 3-5 лет после возникновения неоплазии. В литературе встречаются отдельные описания случаев быстрого роста и метастазирования. Происхождение окончательно не установлено. Одни исследователи предполагают, что опухоль потовых желез развивается из апокринных желез, другие – что из эккринных. Убедительные аргументы в пользу какого-либо варианта пока отсутствуют.
Как правило, страдают люди пожилого возраста. Опухоль потовых желез одинаково часто выявляется у мужчин и у женщин. Обычно поражает лицо, волосистую часть головы и верхние конечности. Реже обнаруживается в области груди, спины или живота. Представляет собой одиночный округлый розоватый узел или бляшку, возвышающиеся над поверхностью кожи. Границы опухоли потовых желез нечеткие. Размер неоплазии может колебаться от 1 до 8 см. Микроскопически состоит из криброзных, тубулярных и солидных структур с преобладанием тубулярного и криброзного компонентов.
Нередко патогномоничные гистологические признаки отсутствуют, по своему строению опухоль потовых желез может напоминать любую другую железистую неоплазию, в том числе – метастатическое поражение кожи при раке яичников, раке простаты, раке поджелудочной железы и других железистых органов. Из-за полиморфизма диагностика и дифференциальная диагностика данной опухоли потовых желез могут быть затруднительными. Постановка окончательного диагноза в ряде случаев возможна только после исключения первичных онкологических поражений других органов. Лечение хирургическое. На ранних стадиях прогноз относительно благоприятный. Отмечается склонность к рецидивированию. При возникновении метастазов возможен неблагоприятный исход.
Склерозирующая карцинома протоков потовых желез (син.: сирингоматозная карцинома, микрокистозная придатковая карцинома) — новообразование низкой степени злокачественности, состоящее из сирингоматозных структур, инфильтрирующих дерму.
Склерозирующий рак протоков потовых желез развивается у взрослых на голове и шее, главным образом, на лице, но может встречаться и на туловище.
Клинически склерозирующий рак протоков потовых желез проявляется уплотненным солитарным узлом желтовато-розового цвета, с гладкой поверхностью и телеангиэктазиями; иногда на поверхности опухоли обнаруживают шелушение, трещины, участки атрофии; изъязвление наступает редко. Опухоль плохо отграничена от окружающих тканей и малоподвижна. Периневральная инвазия приводит к онемению, гиперестезии, анестезии или паресте-зиям в пределах опухоли. Рост медленный, существование длительное, в течение многих лет. Обычно новообразование располагается в средней части лица: в периоральной и периорби-тальной областях, а также на верхней или нижней губе, реже — на бровях, волосистой части головы, в подмышечных впадинах, на туловище, ягодицах, описано поражение языка с инвазией подъязычных мышц. При нерадикальном удалении рецидивирует.
Гистологически склерозирующий рак протоков потовых желез состоит из маленьких сирингоидных групп и тяжей кубических или полигональных клеток, протоковых структур и роговых кист в фиброзной, иногда резко склерозированной строме. Размеры кист и трубочек весьма вариабельны. Опухолевые клетки обычно мономорфные, более выраженный ядерный полиморфизм и многочисленные митозы наблюдаются лишь в плохо дифференцированных опухолях, в которых видны только отдельные фокусы сформированных тонких трубочек. Мононуклеарноклеточная инфильтрация стромы значительно выражена лишь по соседству с протоками и папиллярными формированиями, где в ее составе могут содержаться и плазматические клетки.
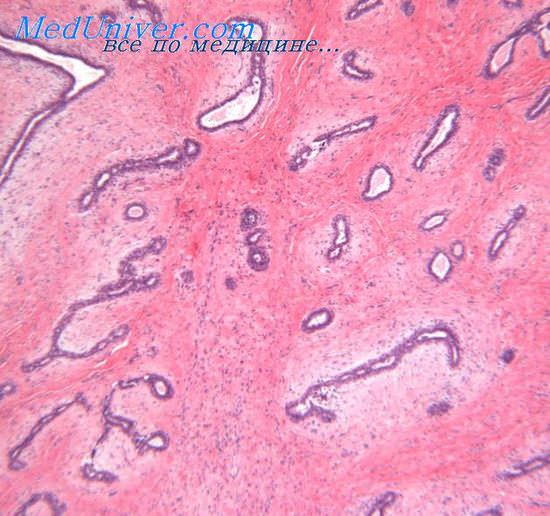
Склерозирующий рак протоков потовых желез прорастает в глубокие слои дермы и подкожную жировую клетчатку. Часто наблюдается периневральная инвазия. Может быть инвазия в стенки сосудов, нередко отмечается межмышечное, перихондральное или периостальное распространение; инвазия в кости отмечена в 13% случаев.
При гистохимическом исследовании в клетках всех гистологических структур склерозирующего рака протоков потовых желез: гнезд, тяжей, протоков и кератиновых кист находится ШИК-положительный материал. Иммуногистохимически в эпителиальных гнездах, тяжах, протоковых структурах обнаруживается раковоэмбриональный антиген, выявляющийся в озлокачествленном эккринном и апокринном эпителии, но не в кератиноцитах или сально-волосяных структурах, кератиновые микрокисты им окрашиваются негативно. Кальцийсвязывающий протеин S-100 иногда может обнаруживаться в эккринных клетка, но не в клетках апокринных структур; ферритин — в структурах протоков и микрокистах, но не в эпителиальных тяжах и гнездах. Эккринная дифференцировка структур протоков подтверждается их окрашиванием на CF-1. Наличие в тяжах и гнездах антител против плотных кератинов также свидетельствует об их дифференцировке в сторону эккринных потовых желез; в то же время кератиновые микрокисты интенсивно реагируют с HKN-5 — ангелами против плотных кератинов волоса.
Ультраструктурные исследования склерозирующего рака протоков потовых желез также подтверждают наличие при склерозирующей карциноме протоков потовых желез участков пилоидной и эккринной дифференцировки.
Диагноз склерозирующего рака протоков потовых желез устанавливается на основании данных клинической картины, результатов гистологического и иммуногистохимического исследований, при этом адекватна лишь глубокая биопсия.
Клеточная атипия склерозирующего рака протоков потовых желез, инфильтрирующий тип роста и периневральная инвазия отличают эту карциному от доброкачественной сирингомы, что подтверждается также высокой пролиферативной активностью опухолевых клеток. Так, например, при иммуногистохимическом исследовании отмечается повышенная экспрессия онкобелка PCNA (антиген ядер пролиферирующих клеток). В поверхностных слоях протоковые структуры могут быть очень хорошо дифференцированы, напоминают сирингому и десмопластическую трихоэпителиому, особенно когда видны роговые кисты, что может вызвать диагностические трудности при поверхностной биопсии. Дифференциальный диагноз следует проводить также с аденосквамоз-ной (железисто-плоскоклеточной) карциномой, которая характеризуется очагами выраженной плоскоклеточной дифференцировки опухолевых клеток в протоковых структурах и отличается более агрессивным течением, чем склерозирующая карцинома протоков потовых желез.
Лечение склерозирующего рака протоков потовых желез заключается в иссечении опухоли в широких пределах или операции по Мохсу.
Прогноз при склерозирующей карциноме протоков потовых желез обусловлен степенью инвазии и высокой частотой рецидивирования. О случаях смерти не сообщалось.
На основе гистологического заключения. Злокачественность опухоли напрямую влияет на исход болезни: чем выше степень, тем агрессивнее рак, и тем хуже прогноз для выздоровления.
Врач-гистолог оценит степень злокачественности
Злокачественность опухоли
Морфологическое исследование удаленных раковых тканей, как обязательный этап диагностики, помогает определить злокачественность опухоли. В организме человека триллионы клеточных структур, основой которых являются около 100 различных типов клеток: каждая из них может переродиться в раковую. При этом результат перерождения-трансформации может быть морфологически очень близок к исходно нормальной клетке. Или настолько сильно отличаться, что, кажется, и сравнивать не с чем.
Злокачественность опухоли – это степень клеточных изменений, указывающая на агрессивность Карциномы: чем выше цифра после буквы G, тем сильнее отличается злокачественное новообразование от исходной ткани в месте возникновения рака.
Степени злокачественности
Гистологический диагноз – это морфологический вариант опухоли и степень злокачественности. Выделяют 3 степени:
- Высокая степень дифференцировки опухолевой ткани (G1) – клетки первичного очага отличаются от нормальных клеточных структур удаленного органа или ткани, но морфологически похожи: у врача-гистолога нет никаких сомнений в том, что основой злокачественного перерождения стали клетки именно из этого органа или ткани;
- Средняя степень дифференцировки (G2) – схожие черты исходной ткани сохраняются, но различий больше: гистологически опухоль сильно отличается от нормы, но отошла еще не так далеко;
- Низкая степень (G3) – раковые клетки имеют крайне мало сходства с органом или тканью в первичном очаге: гистолог сразу понимает, что это чужеродный и агрессивный зверь.
Необходимо обращать внимание на цифровое значение критерия G в диагнозе: низкодифференцированные опухоли всегда прогностически хуже, при G1 шансы на выздоровление значительно выше.
Значимость клеточных изменений опухоли
Важно понимать: злокачественность опухоли – это одно из значений диагноза, необходимое для реального понимания силы Карциномы. Это вовсе не означает, что при G3 нет никаких шансов для выживания, а при G1 можно радостно подбрасывать чепчики – типа, мы уже почти победили врага.
Высокодифференцированные опухоли – это:
- Сравнительно медленная скорость прогрессирования;
- Низкий риск быстрого и раннего метастазирования;
- Высокая чувствительность к лекарственной терапии;
- Высокие шансы на длительную ремиссию.
Низкодифференцированные раки – это:
- Быстрый рост первичного опухолевого очага;
- Ранние метастазы в лимфоузлы и отдаленные органы;
- Отсутствие положительного ответа на химиотерапию;
- Низкие шансы на выживаемость.
Казалось бы, все просто: G1 – это благоприятно, G3 – это плохо. Но в жизни все значительно сложнее, потому что на прогноз при онкологии влияют масса факторов. Злокачественность опухоли – это важный элемент диагностики, на который надо обращать внимание: низкая степень дифференцировки раковых клеток указывает на то, что враг силен, зол, беспринципен и агрессивен. Война будет изнурительно-длительной, не каждая битва будет успешной, после каждого боя будет казаться, что Карцинома становится сильнее, но, тем не менее, шансы на победу есть всегда.

Нераспознанное иммунной системой новообразование растет, вскоре начинает метастазировать в другие органы и ткани, замещая злокачественными клетками здоровые клетки ткани или органа. Для подтверждения злокачественности процесса проводится гистологическое исследование.
Один из факторов, влияющих на развитие злокачественной опухоли – генетическая предрасположенность. Есть определенные виды опухолей, которые чаще встречаются у женщин, есть виды опухолей, которые более часто поражают мужчин. Мужчины чаще болеют раком пищевода, губ, женщины – раком молочных желез, шейки матки, толстой кишки. Одинаково часто мужчины и женщины болеют злокачественными заболеваниями легкого, желудка, кожи. Некоторые виды злокачественных опухолей поражают преимущественно детей. Факторами риска развития злокачественной опухоли считают негативное воздействие окружающей среды, вредные привычки и рацион питания. Так, употребление большого количества жиров способствует развитию рака молочной железы, рака толстой и прямой кишки. Курение способствует развитию опухоли языка, гортани, легких. Также способствуют развитию этих злокачественных заболеваний продукты сгорания при приготовлении пищи.
Анатомия злокачественной опухоли
Принято, что опухоли, развивающиеся из эпителиальных клеток, называются раком или карциномой, а развивающиеся из соединительной ткани - называются саркомой. Развитие злокачественной опухоли может произойти в любом органе или ткани организма. Определенные негативные факторы создают для появления опухоли благоприятные условия, и она получает своё развитие. Оно начинается с определенного участка ткани или органа, по мере деления клеток опухоль прорастает в соседние ткани и органы, через кровеносное русло злокачественные клетки распространяются по организму – начинается метастазирование. В отличие от доброкачественных, злокачественная опухоль характеризуется агрессивным ростом, способна проникать в лимфатические и кровеносные сосуды, давать метастазы, которые ведут к развитию новых злокачественных образований в тканях и органах. Метастазирование – это определенное взаимодействие организма и опухоли, которое состоит из нескольких этапов: отделение злокачественных клеток от материнской опухоли, проникновение в кровеносное русло или лимфатические сосуды, передвижение клеток по сосудам, приживление злокачественных клеток в отдаленных лимфоузлах или органах. Злокачественные опухоли с быстрым ростом часто подвергаются некрозу – ткани опухоли размягчаются, образуются полости, начинается гнойное воспаление тканей. В результате такого процесса происходит прободение органа (чаще всего полостного) пораженного опухолью.
Злокачественная опухоль состоит из специфической и неспецифической ткани – паренхимы и ткани с сосудами, нервами, соединительнотканной стромой. Опухоль, состоящая только из опухолевых клеток, называется гистоидной опухолью, опухоль с выраженной стромой – органоидной опухолью.
Опухоли бывают зрелые (гомологичные и гомотипичные) и незрелые (гетерологичные и гетеротипичные). Строма является поддерживающей основой опухоли (скелетом), состоит из соединительной ткани, пронизанной кровеносными сосудами, которые питают опухоль. По своему внешнему виду опухоли подразделяются на:
Узловые, круглой формы.
Сосочковые, ворсинчатые опухоли.
Диффузные, отличающиеся от нормальной ткани окраской и консистенцией.
Образовавшие подобие шляпки гриба злокачественные опухоли.
Один из признаков злокачественного процесса – это инфильтрующий рост. Злокачественная опухоль разрушает соседнюю ткань, создавая неподвижное образование с размытыми границами. Злокачественная опухоль, состоящая из паренхимы, растет быстро, зрелые и опухоли со стромой растут медленно. Рост злокачественной опухоли зависит от ряда факторов – на быстрый рост может повлиять травма, воспалительный процесс, беременность, период полового созревания.
Классификация злокачественных опухолей
Классификация по стадиям развития учитывает определенные критерии: размер новообразования, степень поражения соседних тканей, распространение опухоли в соседние анатомические отделы, органы и ткани, наличие метастазов или их отсутствие. Классификация злокачественных опухолей включает 4 стадии развития, которые обозначаются римскими цифрами (классическая).
Стадии злокачественной опухоли
Первая стадия – начало изменения нормального процесса развития и роста клетки.
Вторая стадия – рост злокачественных клеток.
Третья стадия – прогрессивный рост опухоли.
Четвертая стадия – метастазы обнаруживаются в отдаленных лимфоузлах, органах и тканях.
Классификация TNM злокачественных опухолей
Также используется классификация злокачественных опухолей по международной системе, где:
T – величина опухоли
N – метастазы в регионарных узлах (местных)
M – отдаленные метастазы
К значению Т добавляют цифры от 0 до 4:
То – отсутствуют признаки первичной опухоли.
Тis (in situ) – обозначает внутриэпителиальную опухоль.
Т1 – незначительное распространение опухоли.
Т2 – опухоль поразила около половины тканей органа.
Т3 – опухоль распространилась на 2/3 части органа.
Т4 – полностью поражен орган, опухоль вышла за пределы органа.
К значению N добавляют цифры от 0 до 3, значения N0-N3 – показывают поражение метастазами регионарных лимфатических узлов, степень поражения. Значение Х говорит о том, что нет данных о метастазах в регионарных лимфоузлах, нет возможности оценить опухоль, ее размеры и распространение.
Nх – данных о метастазах нет.
N0 – метастазов в регионарных лимфоузлах нет.
N1 – метастазы в регионарных лимфоузлах.
N2 – поражены метастазами отдалённые лимфоузлы.
N3 – полное удаление злокачественной опухоли невозможно, поражены парааортальные лимфоузлы.
Значения М0 –М1 – наличие или отсутствие отдаленных метастазов.
М0 – нет отдаленных метастазов.
М1 – значение указывается при обнаружении даже одного отдаленного метастаза.
Добавление к данным символам буквы G указывает степень злокачественности опухоли:
G1 – высокодифференцированные клетки опухоли, низкая степень злокачественности.
G2 – низкодифференцированные клетки опухоли, злокачественность средней степени.
G3 – недифференцированные клетки опухоли, высокая степень злокачественности.
Символ Р обозначает в классификации опухолей – проникновение. Добавление этого символа обозначает степень прорастания опухолью стенок полых органов. Применяется в классификации только полых органов:
Р1 – опухоль находится в пределах слизистой.
Р2 – опухоль проросла в подслизистый слой.
Р3 – опухоль проросла в мышечный слой.
Р4 – проросла серозную оболочку, распространилась за пределы органа.
Типы злокачественных опухолей
Рак эпителиальных тканей
Аденокарцинома (слизистая, тубулярная, ацинозная, сосочковая, коллоидная), трабекулярный рак, медуллярный рак, фиброзный рак, эпидермоидный рак, недифференцированный рак - базалиома.
Рак покровного эпителия – это рак кожи, бронхов, губ, пищевода, мочевого пузыря и влагалищной части шейки матки. Рак железистого эпителия – это рак молочной железы, печени, матки, бронхов, поджелудочной железы, кишечника, слюнных желез.
Эпителиальные опухоли занимают первое место среди опухолей органов полости рта. Около 95% составляет плоскоклеточный рак, чаще всего встречается ороговевший плоскоклеточный рак. Развитию рака органов полости рта способствуют вредные привычки – курение, жевание табака, плохой уход за полостью рта, кариоз, протезы зубов, вызывающие частые травмы полости рта – щек, языка, слизистой оболочки дёсен, предраковые заболевания – лейкокератоз, не излеченные язвы полости рта, лейкоплакия (вызывается гормональными сбоями в организме, анемией). Основной причиной эпителиальной опухоли щеки являются протезы, которые травмируют слизистую щёк в течение длительного времени.
К эпителиальным опухолям матки относится карцинома in situ (не выходящая за пределы органа), которая определяется как внутрипротоковая карцинома, неинвазивная карцинома. Различные предраковые заболевания способствуют развитию рака матки при их недостаточном лечении или позднем обнаружении.
Около 90% опухолей яичников составляют эпителиальные опухоли. Диагностика злокачественных опухолей яичников очень сложна, поэтому большей частью они обнаруживаются на поздних стадиях.
Злокачественные опухоли эпителиального происхождения преимущественно метастазируют лимфогенным и лимфогематогенным путем, в отличие от других видов опухолей, которые преимущественно метастазируют гематогенным путем.
Типы злокачественных опухолей лимфатических и кровеносных сосудов
К злокачественным опухолям тканей кровеносных, лимфатических сосудов относится ангиосаркома, лимфангиоэндотелиома, гемангиоэндотелиома.
Ангиосаркома – злокачественная опухоль, легко метастазирующая. Происходит из перителия и эндотелия сосудов. Встречается редко, частота заболевания у мужчин и женщин одинаковая.
Лимфангиоэндотелиома – происходит из эндотелия лимфатических и кровеносных сосудов. Опухоль имеет тенденцию к быстрому росту и метастазированию. Метастазы опухоли поражают в первую очередь лимфатические узлы шеи, затем легкие и печень. Первичная ангиосаркома поражает пожилых людей, вторичная возникает при хроническом лимфатическом отеке.
Пораженный злокачественной опухолью лимфатический узел может спровоцировать распространение злокачественных клеток через лимфатическую и кровеносную системы в другие органы, где клетка может начать делиться и дать начало новой опухоли. Опухоль лимфатических узлов может спровоцировать злокачественные процессы в печени, костях, легких. Наиболее часто злокачественная опухоль лимфатических узлов развивается в области шеи.
Злокачественная опухоль соединительной ткани
К ним относятся: генерализованный ретикулез, ретикулосаркома, гемацитобластоз, лимфогранулематоз, миелоз, лимфаденоз, а также новообразования из неоформленной соединительной ткани: цитобластома (круглоклеточная саркома), полиморфно- и эпителиоидноклеточная, веретенноклеточная саркома, фибросаркома, липосаркома. Злокачественные образования оформленной соединительной ткани: остеосаркома, хондросаркома, злокачественная хордома.
Фибросаркома – злокачественная опухоль, которая начинает свое развитие из надкостницы, тканей сухожилия, из соединительных оболочек (фасций). Наиболее часто болеют молодые люди и люди зрелого возраста, поражает фибросаркома чаще всего конечности.
Злокачественная опухоль мышечной ткани
К злокачественным опухолям мышечной ткани относятся: миосаркомы (рабдомиосаркома, лейомисаркома, миобластома зернистоклеточная злокачественная.).
Злокачественные опухоли мышечной ткани развиваются из мышц, поднимающих волос, мышц потовых желез (кожные лейосаркомы), гладких мышц артериол и подкожных вен (подкожные лейосаркомы).
Рабдомиобластома происходит из поперечнополосатой (скелетной) мышцы, часто развивается у детей. Растет опухоль быстро, не происходит нарушения функций, нет боли. Часто прорастает кожу, образует узлы, которые кровоточат.
Злокачественные опухоли нервной системы
Опухоли, поражающие нервную систему: эпендимобластома, астробластома, злокачественная невринома, неврофибросаркома, симпатогониома, злокачественная параганглиома, медуллобластома, менингеальная саркома, глиобластома, спонкиобластома.
Злокачественные опухоли нервной системы развиваются в различных отделах головного мозга. Злокачественная патология встречается в любом возрасте, начиная от раннего детского возраста и заканчивая старческим возрастом. Некоторые виды опухолей поражают преимущественно детей.
Злокачественное заболевание кожи – меланома, бывает пигментной и беспигментной. Развивается злокачественная опухоль из меланоцитов. Проявляется в виде образований небольших размеров на коже. Пигментная меланома встречается чаще, чем беспигментная меланома. Беспигментная меланома – опасный вид раковой опухоли, растет быстро, агрессивно, метастазирует на ранних стадиях своего развития.
Важнейшая задача клинической диагностики – это диагностирование злокачественной опухоли на ранних стадиях ее развития. Совершенствование методов диагностики значительно подняло процент обнаружения рака на ранних этапах, что позволяет не применять радикального лечения.
Читайте также:

