Опухоль не вышла за пределы капсулы

Злокачественные новообразования почек отличаются своей коварностью. Эти опухоли могут длительное время клинически никак себя не обнаруживать, и зачастую оказываются случайной находкой при обследовании по поводу совершенно других заболеваний. Вероятность благоприятного исхода при этом напрямую зависит от стадии, а значит и от распространенности патологического процесса
Возможные причины развития рака почек
Причина развития этих злокачественных новообразований неизвестна, однако согласно данным статистики, увеличивают риск развития этой патологии следующие факторы:
- курение, по сравнению с некурящими риск развития новообразований выше примерно в 2 раза;
- мужской пол, мужчины болеют более чем в 2 раза чаще, чем женщины;
- избыточная масса тела;
- воздействие некоторых токсинов – асбеста, кадмия, некоторых органических растворителей, гербицидов;
- во многих случаях наблюдается и генетическая предрасположенность;
- терминальная стадия почечной недостаточности, и связанные с этим регулярные процедуры гемодиализа;
- у женщин, перенесших операцию по удалению матки, риск заболеть выше примерно в 2 раза;
Клинические проявления
Симптомы при раке такой локализации появляются по достижению опухолью значительных размеров. К наиболее частым проявлениям стоит отнести:
- появление крови в моче. Сначала ее наличие можно установить только лабораторно, она появляется только время от времени, и не всегда обнаруживается в анализе мочи, однако с прогрессированием болезни гематурия становится видимой невооруженным глазом. На более поздних этапах возможно появление червеобразных сгустков в моче;
- больных часто также беспокоит боль, которая локализируется чаще всего в проекции пораженной почки. Боли при этом в основном тупые, ноющие, их интенсивность нарастает к вечеру;
- стойкое повышение температуры тела (чаще до субфебрильных значений, при этом данное проявление чаще беспокоит к вечеру) без видимых причин вроде того или иного инфекционного заболевания;
- при распространении опухолевого процесса на венозные сосуды может наблюдаться расширение вен семенного канатика на стороне пораженного опухолевым ростом органа;
- при значительных размерах новообразования и астеническом телосложении пациента возможно пальпаторное обнаружение опухоли, при этом иногда ее нащупывают и сами больные.
Выживаемость в зависимости от стадии процесса

Определяя стадию данного заболевания, специалисты используют не только привычную при онкологической патологии любой другой локализации шкалу TNM, учитывающую размеры опухоли, наличие поражения регионарных лимфатических узлов и метастазирования, но и более адаптированную к почечным особенностям шкалу Робсона. Согласно ей разным стадиям соответствуют следующие изменения:
- Первая стадия. Опухоль не выходит за анатомические пределы почки, и не проникает через капсулу органа.
- Вторая стадия. Раковые клетки обнаруживаются за пределами капсулы.
- Третья стадия. В патологический процесс вовлекаются близлежащие лимфатические узлы, поражает нижнюю полую или почечную вену.
- Четвертая стадия. Злокачественное новообразование распространяется на расположенные в непосредственной близости органы (чаще поджелудочную железу, либо же петли кишечника), или есть отдаленные метастазы любой локализации.
Для первой стадии характерны как хорошие цифры пятилетней выживаемости, которые превышают 90%, так и высокая вероятность излечения от этого заболевания. Наилучшие результаты в плане влияния на показатель пятилетней выживаемости показывает нефрэктомия, или полное удаление органа.
Если операция в таком объеме возможна, многие онкологи рекомендуют ее даже при первой стадии развития онкологического процесса. Однако практически полное отсутствие клинических проявлений на ранних этапах развития рака приводит к тому, что злокачественные новообразования подобной локализации крайне редко обнаруживают пока опухоль не достигла внушительных размеров.
При небольших размерах новообразования вполне возможно использование максимально щадящих, органосберегающих оперативных вмешательств, что особенно актуально для пациентов со сниженной функцией оставшегося органа, единственной почкой и другими похожими особенностями.
На второй стадии развития опухолевого процесса уже могут наблюдаться клинические проявления, что может подтолкнуть пациента к посещению врача, что существенно повышает вероятность своевременной постановки диагноза.
Так как новообразование не затрагивает соседние органы и не имеет метастаз, прогноз при начале лечения также неплохой – пятилетняя выживаемость больных составляет около 60-70%, что достигается за счет сочетания хирургических методов лечения с таргетной терапией. Препараты первой линии у пациентов с благоприятным прогнозом и низким риском обеспечивают двухлетнюю выживаемость на уровне 75%.
При третьей стадии рака почек происходит распространение клеток опухоли на регионарные лимфатические узлы, а также венозные сосуды (что особенно опасно, так как способствует быстрому рассеиванию опухолевых клеток). При оперативном лечении рекомендуется максимально радикальный вариант лечения – полное удаление органа вместе с лимфатическими узлами.
Показатель пятилетней выживаемости не превышает 50% при хирургическом лечении в объеме нефрэктомии, при менее благоприятном прогнозе и сочетании с таргетной терапией показатели не столь впечатляют по сравнению со второй стадией – 53% выживаемость на протяжении двух лет при умеренном риске.
Четвертая стадия характеризуется не только большими размерами опухоли, но и ее прорастанием в соседние анатомические образования, а также отдаленным метастазированием. Много больных при таком распространении патологического процесса при детальном обследовании оказываются неоперабельными, и им показано только паллиативное лечение, именно ему на этой стадии уделяется особое внимание, что позволяет улучшить качество жизни пациентов.
Однако даже при использовании комбинированной полихимиотерапии, хирургическом удалении, лучевой и таргетной терапии, показатель пятилетней выживаемости все равно остается низким – не более 5-10%. Таргетная терапия дает 7% двухлетней выживаемости при плохом прогнозе, однако в большинстве случаев все же удается продлить жизнь больных.
Методики лечения в зависимости от стадии и изменение прогноза на фоне терапии
Хирургический метод. Остается актуальным вне зависимости от стадии развития онкологической патологии. Удаление опухоли рекомендуется как на первой стадии, когда существует высокая вероятность длительной ремиссии, так и на четвертой, когда оперативное вмешательство производится чаще с целью улучшить качество жизни пациента. При маленьких размерах опухоли, или в ситуациях, когда радикальное лечение невозможно (поражение обеих почек, врожденные аномалии, такие как единственная почка), выполняют резекцию пораженного патологическим процессом участка органа.
Химиотерапия. Показывает сравнительно малую эффективность, особенно в отношении почечно-клеточного рака. Другие же опухоли более чувствительны к подобным средствам, химиотерапия используется для лечения большинства пациентов, так как даже при проведенной нефрэктомии на ранней стадии нередко по прошествии нескольких лет обнаруживаются метастазы, отсутствовавшие на момент операции.
Лучевое лечение. Большинство вариантов злокачественных опухолей почек мало чувствительно к воздействию ионизирующего излучения. Лучевая терапия нередко используется как метод паллиативного лечения – с целью уменьшить болевой синдром и улучшить качество жизни.
Таргетная терапия. Метод, пришедший на смену иммунотерапии. Благодаря успехам в области молекулярной биологии стало возможным создание препаратов, подавляющих активность белков, которые регулируют процессы роста и развития злокачественных опухолей. К серьезным проблемам, препятствующим внедрение подобных схем лечения в общепринятую практику, относятся плохая переносимость таких препаратов, а также сравнительно быстро развивающаяся резистентность организма к ним.
- 12 Сентября, 2018
- Простата
- Светлана Павлова
Рак предстательной железы – это самое распространенное онкологическое заболевание среди мужского населения. Установлено, что медицинская статистика ежегодно отмечает увеличение заболеваемости и ее омоложение. Онкология простаты диагностируется, начиная от 40 лет и с возрастом вероятность ее появления увеличивается. Рак может развиваться длительный период без всяких признаков. Клетки опухоли формируются из железистой ткани простаты и, постепенно прогрессируя, распространяются по всему организму. Метастазы появляются в любых органах, что осложняет лечение и ухудшает прогноз. Последствие позднего обращения пациента с раком простаты – удаление простаты.
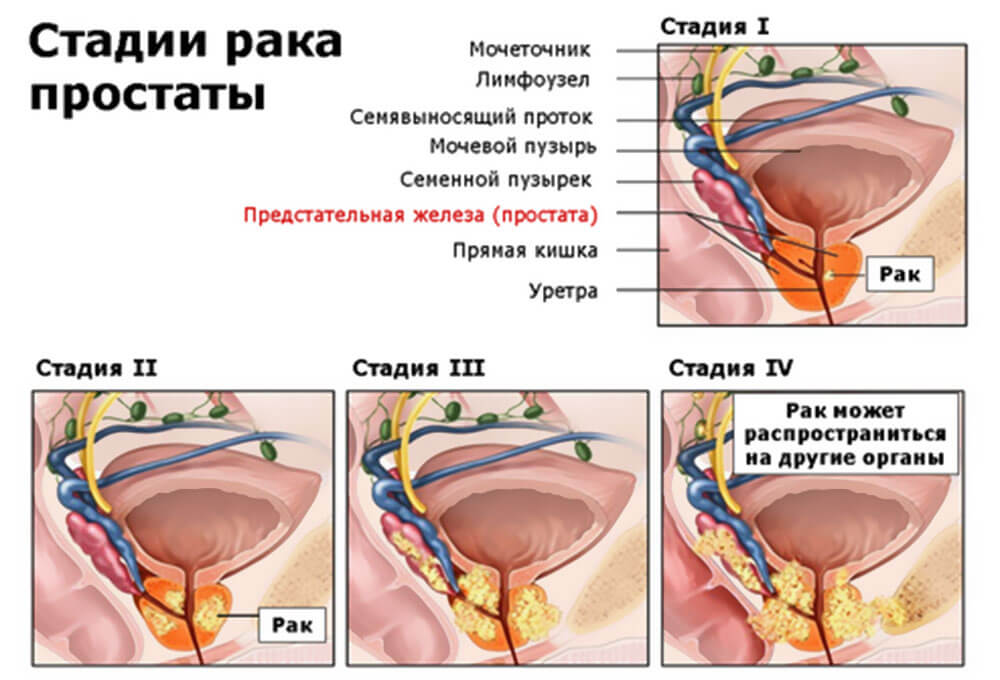
Что такое рак предстательной железы?
В организме мужчины простата расположена под мочевым пузырем и граничит с прямой кишкой. Кроме того, она окружает канал мочеиспускания широким полукольцом, отчего при ее увеличении появляются проблемы с мочеиспусканием. Предстательная железа способствует:
- выработке сперматозоидов;
- повышению их активности;
- разжижению и выведению спермы;
- повышению полового влечения.

Раку предстательной железы содействует большая скорость деления клеток, т. е. когда их образуется больше, чем необходимо для восполнения погибших. Этот процесс приводит к неуправляемому росту опухоли. Большая часть злокачественных опухолей образуется из железистых клеток эпителия, реже рак простаты возникает из ткани, выстилающей мочеиспускательный канал. Чаще рак появляется в периферической, реже в центральной и переходной зоне железы. С ростом опухолевых клеток они начинают распространяться на другие близлежащие органы, появляется метастазирование.
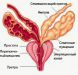
Стадии рака предстательной железы
Выделяют четыре стадии течения злокачественных опухолей простаты:
- Первая – опухоль небольшого размера расположена в толще простаты. Новообразование не выявляется при пальпации и УЗИ, можно определить при биопсии или при анализе крови на ПСА (простатический специфический антиген). Заболевание диагностируется случайно, признаков недуга человек не замечает.
- Вторая – за пределы органа опухоль не выходит, но размеры более значительны. Обнаруживается при пальпации и УЗИ, но она не прорастает в соседние органы. Основной симптом заболевания – нарушение мочеиспускания. На этом этапе возможны хирургические методы лечения и удаление предстательной железы. Последствия при раке второй степени как правило не наблюдаются.
- Третья – опухоль распространяется за границы простаты, что осложняет лечение. Она поражает семенные пузырьки, может перекрыть просвет уретры и мочевого пузыря, но в отдаленных органах метастаз не наблюдается. У больных нарушается потенция, появляется боль в пояснице, кровь в моче и жжение при мочеиспускании.
- Четвертая – рак дает метастазы в соседние и отдаленные органы: кости, печень, легкие и лимфатические узлы. Часто пациенты впервые обращаются за медицинской помощью, когда симптомы болезни уже явно выражены: сильная слабость, интоксикация, трудности при дефекации и опорожнении мочевого пузыря.
Лечение в каждом конкретном случае назначается индивидуально, учитывая особенности опухоли и наличие метастаз. В преклонном возрасте при диагнозе рак простаты удаление простаты не производится. Стадии рака выделены условно. Четких критериев их определения не существует.
Операция
Оперативное вмешательство при раке простаты является одним из основных методов лечения злокачественной опухоли для мужчин, возраст которых меньше 65 лет. Операция проводится под общим или местным наркозом, когда нет чувствительности ниже пояса. Длительность ее составляет от двух до четырех часов. Железа полностью удаляется через небольшой разрез внизу живота или в зоне промежности. Кроме этого, целиком иссекается ткань вокруг железы, а при необходимости убираются и лимфатические узлы.
Послеоперационный период после удаления рака простаты
Через один-три дня после хирургической операции пациента выписывают из стационара. В мочевой пузырь вставляют катетер, который будет удален примерно через две недели, и после этого больной сможет мочиться самостоятельно. Восстановление после оперативного вмешательства происходит через несколько недель. Возвратившись домой после операции, больному следует выполнять все назначения врача, даже когда он не ощущает никакого дискомфорта и болезненных ощущений. Послеоперационная рана требует полного заживления, и врачи рекомендуют больному:
- Увеличить потребление жидкости, чтобы минимизировать проблемы с мочеиспусканием.
- Не тужиться при дефекации, чтобы не допустить травмы операционной раны.
- Пересмотреть рацион, употреблять легко перевариваемую пищу, не допускать запоров. При необходимости принимать слабительные средства, обязательно согласовав все действия с врачом.
- Больному не рекомендуется поднимать тяжести, управлять автомобилем и заниматься спортом.
При наступлении ремиссии после операции рака простаты последствия могут быть различными, опасность рецидива сохраняется, поэтому все больные продолжают находиться под надзором врача-уролога и систематически сдают анализы на определение онкомаркера ПСА – первые 5 лет раз в полгода, а затем ежегодно. После операции размеры предстательной железы уменьшаются, и больной может прожить около 15 лет. Повторное хирургическое вмешательство проводится только в тех случаях, когда первое удаление злокачественной опухоли делается в молодом возрасте.
Послеоперационные осложнения
После проведенной операции на простате нередко возникают осложнения, чаще всего при несоблюдении рекомендаций врача. У больного могут появиться следующие проблемы:
- С мочеиспусканием – появляются болезненные ощущения и частые позывы. После удаления катетера моча движется по хирургической ране, вызывая негативные последствия. Со временем, через несколько месяцев, проблема проходит сама, мочеиспускание нормализуется, боли исчезают.
- Недержание мочи – это одно из последствий удаления предстательной железы при раке. Часто возникает стрессовое недержание мочи из-за повреждения сфинктера мочевого пузыря или его нервов. Оно появляется при увеличении внутреннего брюшного давления при кашле, чихании, смехе и физических нагрузках. Иногда нарушается способность мочевого пузыря совсем удерживать мочу, и тогда она выделяется постоянно. Мочеиспускание после операции восстанавливается через несколько недель и даже месяцев. Для лечения используют специальные упражнения, медицинские препараты, мочеприемники и катетеры, иногда прибегают к хирургическим методам.
- Следы крови в моче – это нормальное явление в послеоперационный период при раке простаты и удалении простаты. Со временем это явление прекратится и все придет в норму. К врачу следует обращаться при появлении больших сгустков крови, доставляющих неудобства.
- Нарушение сексуальной функции – по статистике большинство пациентов после операции по удалению опухоли возвращаются к нормальной сексуальной жизни, но встречаются и сложности, требующие консультации лечащего врача.
- Проблемы с эрекцией – как правило, не возникает, если до лечения их не было. При утрате эрекции до операции, она не восстанавливается.
- Наличие ретроградной эякуляции – сохраняется некоторое время после операции.
Лапароскопия при аденоме простаты
При хирургическом воздействии на предстательную железу врачи все реже используют открытую полостную операцию. Они чаще стараются применять методы мало травмирующей, щадящей хирургии. Одно из таких направлений хирургии называется лапароскопией, когда операция проводится с использованием подвижных зондов с оптическими и микрохирургическими насадками. Лапароскопическое удаление рака простаты имеет следующие преимущества перед открытой аденомэктомией:
- незначительный шрам;
- маленький период госпитализации, от одного до двух дней;
- быстрое восстановление после операции;
- небольшая кровопотеря.
Перед операцией в мочевой пузырь вводится катетер для отвода мочи.
В области пупочного кольца делается небольшой разрез до двух сантиметров. В него вставляется лапароскоп – это металлическая трубка с вмонтированными эндоскопическими камерами, отображающими все манипуляции хирурга на экране. Дополнительно делается еще несколько отверстий в передней стенке брюшины, куда вставляются необходимые инструменты для проведения удаления простаты. Рак простаты, т. е. раковые клетки после осмотра железы и рассечения капсулы, хирург удаляет. Промывание проводится через мочевой катетер физиологическим раствором. Продолжительность операции около двух с половиной часов. Катетер остается в мочевом пузыре на несколько дней, а вставать с постели разрешается на следующий день после операции. Больному назначается курс антимикробных препаратов для предупреждения инфицирования. Восстановление мочеиспускания и эрекции проходит как и после полостной операции.
Операция с использованием лазера
Удаление рака простаты лазером является современным и эффективным методом. Его суть состоит в послойном выпаривании аномальных тканей, пораженных злокачественным новообразованием, посредством лазерного луча. Он, проникая в ткани простаты на глубину до 1 мм, разрушает раковые клетки. Они погибают и с мочой выводятся наружу. Процедура проводится под местным наркозом, почти без потери крови, не наносит пациенту дополнительных травм и не требует длительной реабилитации. Продолжительность ее около часа. ПСА после операции опускается до нуля. В случае его повышения говорят о рецидиве заболевания и назначают дополнительную гормонотерапию или облучение.
Лимфаденэктомия
Раковые клетки, выходя за пределы предстательной железы, могут давать метастазы не только вблизь лежащие ткани и органы, но и в отдаленные, а также поражать лимфатические узлы. Самыми первыми при онкологии простаты поражаются тазовые лимфоузлы, которые приходиться удалять. Операция по удалению лимфоузлов при раке простаты называется лимфоденэктомия. Она проводится как открытым способом, так и лапароскопическим.

В первом случае хирург разрезает нижнюю часть живота и проводит операцию обычным способом. Во втором для оперативного вмешательства используют лапароскоп. Инструменты для проведения операции вводятся через небольшие отверстия на передней брюшной стенке. Все манипуляции по удалению лимфоузлов отображаются на экране.
Восстановление после хирургического удаления
Лечение рака предстательной железы чаще всего комбинированное. Оно состоит из операции простатэктомии, которая дополняется химио-, радио- и гормонотерапией. Каждый метод оказывает негативное влияние на организм, особенно на мочевыводящую систему и качество половой функции. Реабилитация после удаления рака простаты играет важную роль в выздоровлении пациента и возвращении его к полноценной жизни. Самое распространенное расстройство после удаления катетера – недержание мочи. Часто оно проявляется в виде легкого недержания при физическом напряжении. Для устранения недуга врач рекомендует выполнять простые упражнения по укреплению мышц тазового дна и сфинктера, а также применяется медикаментозное лечение. Через 3–6 месяцев удержание мочи нормализуется.

Тяжелые формы недержания встречаются редко и требуют более длительного периода восстановления, а порой и хирургической коррекции. Особенно волнует мужчин вопрос о восстановлении потенции после удаления рака простаты. Период возобновления эрекции занимает примерно месяц и столько же времени мужчина не должен вести половую жизнь. Медицинская практика показывает, что если у мужчины не было проблем с половой жизнью до операции, то со временем все функции восстановятся. Для этого необходимо соблюдать режим питания, совершать ежедневные прогулки, не поднимать тяжести, не переохлаждаться, принимать витаминные комплексы и выполнять все рекомендации врача.
Операция по удалению рака простаты: последствия, отзывы
Многим мужчинам после 40 лет приходится сталкиваться с раком предстательной железы. Некоторые из них, победившие болезнь, оставляют свои положительные отзывы о проведенной операции, благодарят врачей и медицинский персонал за оказанную помощь и внимание. Операция, в основном проходит благополучно. В послеоперационный период у некоторых возникают проблемы с мочеиспусканием и эрекцией. В большинстве случаев они со временем проходят при соблюдении всех рекомендаций доктора и терпеливом отношении к себе. Иногда приходится проходить дополнительно химиотерапию и облучение. Но все, кто выздоровел, рекомендуют не бояться и при необходимости делать операцию.
Шкала Глисона совместно с международной классификацией TNM активно используется для диагностики рака предстательной железы. В первом случае за основу берется дифференцировка клеток ПЖ – если она не просматривается, значит, опухоль запущена. Показатели по системе TNM указывают на размер новообразования, степень его агрессивности (метастазы), проникновение патологических молекул в лимфатические пути.

Перую градацию разработал американский гистолог Глисон в 1974 году, а вторым методом диагностики с 1943 по 1952 годы занимался французский ученый Пьер Денуа. При раке предстательной железы онкологи используют обе шкалы. Берется во внимание анализ крови на определение уровня простатспецифического антигена.
- Принцип оценки по Глисону
- 6 баллов
- 7 баллов
- 8 баллов
- 9 баллов
- 10 баллов
- Насколько точна оценка
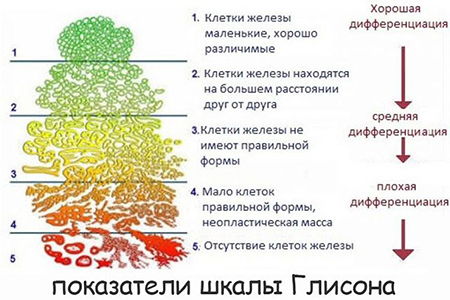
Принцип оценки по Глисону
Сумма баллов обозначает, на какой стадии находится рак железы у мужчины.
Расшифровка индекса зависит от оценочной величины: если образцу ставится 1 балл, то это говорит о минимальных изменениях и невысокой агрессивности опухоли. Пять баллов – наихудший результат для отдельно взятого биоптата, свидетельствующий о максимальном онкологическом перерождении молекул железы.
Подробнее о значении G по шкале Глисона ниже:
- Один балл. Незначительные изменения в ядрах. Клеточные структуры однородны и не нарушены.
- Два балла. Новообразования разделяет соединительная ткань (строма). Дистанция между молекулами железы немного увеличивается.
- Три балла. Наблюдается неравномерность клеток. Строма между очагами опухоли исчезает.
- Уменьшается количество нормальных клеток, аномальные же, напротив, распространяются, в том числе и на окружающие ткани.
- Пять баллов. Простатических клеток в образце нет. Биоптат представляет собой недифференцированное скопление фиброзной материи.
Если сумма баллов в соответствии с радацией Дональда Глисона не превышает значения 2, это говорит о том, что клетки простаты практически здоровы. Если показатель составляет 3–4 единицы – рак находится на первой стадии. Разброс величин от 2 до 4 свидетельствует об очень медленном росте опухоли, отсутствии метастаз (индекс Mx по классификации TNM), незараженной лимфатической системе (Nx-N0).
Задайте вопрос врачу-урологу!

Показатель, не превышающий пяти, в результате прибавления оценок двух образцов по Глисону обозначает вторую стадию рака простаты. В этот период повышается уровень ПСА, отчетливо видны различия между здоровыми и раковыми клетками железы. Положительный момент: рост новообразования останавливается самостоятельно при активизации защитных сил организма.
Данная оценка говорит о медленно развивающемся раке ПЖ второй стадии. Строение железы неоднородное, распространение опухолевого процесса на другие органы отсутствует, иногда патологическое перерождение клеток затормаживается. Объективно симптомы заболевания практически никак не проявляются. При обнаружении рака с индексом 6 по Глисону прогнозы благоприятные – это местная незлокачественная опухоль, рост которой относительно продуктивно контролируется с помощью терапии.
Это агрессивная онкология простаты промежуточной стадии (между 2-й и 3-й). Хуже, если в примере первыми фигурируют 4 балла (4+3). Подобный показатель на таблице Глисона значит, что риск оккупации соседних тканей опухолевыми процессами крайне высок. Если при наличии семерки по Глисону наблюдается индекс M1 классификации TNM, это говорит о единичных метастазах. В обратном случае (3+4) прогноз более оптимистичный. Для лечения данного вида рака применяется химиотерапия. Также рекомендуют радикальное удаление простаты, если опухоль не вышла за границы органа.
Это быстро растущая опухоль 3–4-й стадии. Поставленные 8 баллов по шкале Глисона значат, что атипичные клетки пронизывают не только ткани простаты, но и органы малого таза. Аномальные молекулы поражают лимфоток (факт подтверждается показателем N1 согласно TNM-классификатору) и мгновенно разносятся по организму, попадая в мозг, легочную систему, позвоночный столб. ПСА в крови сильно увеличен, кости становятся хрупкими. Если метастазы не успели оккупировать организм полностью, то комплексная медикаментозная и гормональная терапия, облучение или радикальное иссечение железы приносят положительные результаты.
Терапия возможна, но зачастую малоэффективна. Лечение сводится к облучению, гормональному замещению. Карциному удаляют, если опухоль не вышла за пределы капсулы. Индекс TNM T3-Т4 говорит об инфильтрации раковых клеток в соседние ткани. Резекция на этом этапе не принесет результатов, поэтому в основном применяют паллиативные (поддерживающие) методы.
Наихудший индекс опухоли предстательной железы по Глисону – 10. Он означает, что клетки органа сильно укрупнились и переродились полностью. Простата прекратила выполнять свою функцию. В образцах не обнаруживаются нормальные молекулы. Более того, патологические клетки поражают весь организм.
Основные действия медицинских работников направлены на паллиативную помощь и торможение роста раковых новообразований. Операция при запущенной 4-й стадии (10 по Глисону) бессмысленна: резекция не помогает, а только ухудшает жизнь больного. Шансы на излечение – 5%, но если пациент попадет в этот счастливый промежуток, необходимо помнить, что риск рецидивов очень высок.

Насколько точна оценка
Достоверность результатов гистологического исследования зависит от правильности взятия материала. Если процедура проведена профессионально, то ее информативность высока: трактовка результатов с помощью таблицы Глисона подробно продемонстрирует характер клеточной трансформации. Важно, чтобы биоматериал был взят из наиболее видоизмененных областей простаты. Ошибочной считается пункция, когда один образец позаимствован с пораженного участка, а второй – со здорового. В результате диагностика будет неправильной и рак продолжит незаметно убивать организм больного.
Наиболее правильными называют пробы, взятые при проведении оперативного вмешательства. Метод определения агрессивности и характера атипичных клеток используется в крупных ведущих урологических центрах по всему миру. Лучше пройти раннюю диагностику, чем пытаться вылечить запущенную стадию рака. Берегите себя!
Если у вас остались вопросы, задайте их в комментариях (это абсолютно анонимно и бесплатно). По возможности, я или другие посетители сайта помогут вам.

Говорить о том, что рак предстательной железы, это диагноз при котором больному следует готовиться к самому худшему исходу, неправильно. Следует сначала пройти обследование и установить насколько злокачественная опухоль успела разрастись. Только по результатам лабораторных и инструментальных исследований, врач может говорить о таком понятии, как прогноз для пациента.
The request cannot be completed because you have exceeded your quota.
Стадии злокачественной опухоли
Прежде чем рассуждать о том, как может сложиться дальнейшая жизнь мужчины, у которого диагностирован рак, следует рассмотреть такое понятие, как стадия недуга.
Разделять патологический злокачественный процесс в простате по локализации принято на:

Локализация опухолевого процесса злокачественной природы, которую врачи условно разделили на 4 основных стадии, имеет огромное значение для выбора методов терапии и, конечно, прогноза жизни мужчины. Однако что бы делать какие — либо выводы, относительно будущего, следует правильно диагностировать недуг и подобрать наиболее эффективную методику лечения.
Степени рака предстательной железы
Кроме критерия локализации, раковый опухолевый процесс принято классифицировать по степени морфологических изменений паренхимы пораженного органа. Установить данный показатель можно только посредствам биопсии, когда биологическими образцами для исследования являются ткани пораженного органа. Данный метод диагностики позволяет не только определить фактические изменения в клетках простаты, но и на 90% спрогнозировать характер дальнейшее развитие патологического процесса.
По данному критерию заболевание делится на:
| 1 степень (начальная) | При этом патологические клетки новообразования, практически соответствуют норме, в ходе лабораторного исследования отмечаются лишь незначительные аномалии в их развитии. Очаг поражения медленно увеличивается в размерах. |
| 2 степень | Опухоль при этом состоит из большого скопления измененных клеток. Терапия рака простаты 2 степени эффективна, а прогноз очень благоприятный. |
| 3 степень | Очаг поражения составляют измененные клетки разной формы и размера. Опухоль активно увеличивается в размерах и выходит за пределы капсулы, поражая ткани соседних органов. |
| 4 степень | Опухоль достигает больших размеров, при этом атипичные клетки дифференцируются. Прогноз рака 4 степени не благоприятный, так как в патологическом процессе задействованы соседние органы. |
| 5 степень | Самая сложная и запущенная степень онкологического заболевания, при котором клетки не поддаются дифференциации. |

Согласно данной классификации изменяется не только характер развития новообразования в простате, но и существенно ухудшается прогноз для больных. Чем выше данный показатель, тем быстрее и агрессивнее разрастается опухоль. Поэтому важно, как можно раньше диагностировать недуг и сразу приступить к его лечению.
В медицинской практике часто встречаются случаи, когда по результатам гистологии не удалась идентифицировать клетки взятого биоматериала, тогда их относят к группе условно атипичных. Однако такое заключение лабораторного исследования не должно оставаться без внимания врача и самого больного. Ведь диагностированная простатическая неоплазия может говорить о наличии рака простаты с очагом в другом участке органа. Что бы ни упустить время мужчине назначают проведение повторной биопсии. В 40-50% злокачественная природа опухоли, к сожалению, подтверждается.
Прогноз для жизни

Если мужчина вовремя обратился за медицинской помощью, когда недуг имел локальную форму, что характерно для 2 стадии 1-2 степени поражения, в 50 % случаев можно рассчитывать на полное излечение. Сложнее картина при 3 и 4 стадия раковой опухоли, когда очаг поражения вышел за пределы предстательной железы и распространился на соседние ткани. Прогнозировать исход терапии в таких случаях достаточно сложно, при этом следует учитывать характер опухолевого процесса, а так же индивидуальные особенности самого пациента. В зависимости от этих факторов врач выбирает наиболее эффективный вариант лечения.
- облучение пораженного органа и региональных лимфатических узлов;
- медикаментозная кастрация или проведение хирургической операции;
- химиотерапия.
Запущенные формы заболевания, при которых метастазы обнаруживают в костных тканях и других органах больного, плохо поддаются терапии, поэтому прогноз для таких больных не утешительный. Отечественная медицина на несколько ступеней отстает от западных методик лечения онкологических заболеваний предстательной железы. Наилучшего результата удалось достичь в данном направлении немецким медикам.
По статистике добиться полного излечения рака на 1-2 стадии, когда патологический процесс не вышел за пределы простатической капсулы в Германии удается в 80 — 90 % случаев. Полностью удалить опухоль 3 стадии им удается у половины больных. Комплексная терапия в сочетании с новейшими методиками, которые практикуют немецкие медики, позволяет говорить о благоприятном исходе при начальных и средних стадиях рака, а так же улучшении качества и продолжительности жизни у мужчин с запущенными формами онкологического заболевания предстательной железы.
Читайте также:

