Опухоль на животе гноится
Разрушение очага онкологии обозначает гибель опухолевых клеток, которые рушатся и выделяют токсины. Распад опухоли сам по себе – это частое явление, отмечающееся у многих больных, страдающих от поражения онкологией. Данный процесс в еще большей степени ухудшает состояние пациента, отравляет организм опасными продуктами метаболизма, приводя в конечном итоге к гибели человека.

Предпосылки
Вся сложность ситуации, когда происходит распад опухоли, прежде всего в том, что часто такой процесс вызывается проводимым лечением, которое как раз направлено на уничтожение опухолевых клеток. Именно поэтому этот процесс является естественным последствием лечения против рака. Он может происходить спонтанно из-за терапевтического воздействия.
Спонтанное разрушение, как правило, характерно для новообразований, которые имеют внушительные размеры, поскольку при больших габаритах некоторые клетки отмирают. Опухолевые образования злокачественного характера, локализованные в кишечнике или слизистой желудка, могут повреждаться механически. Их могут повредить ферменты и соляная кислота.
Синдром стремительного распада
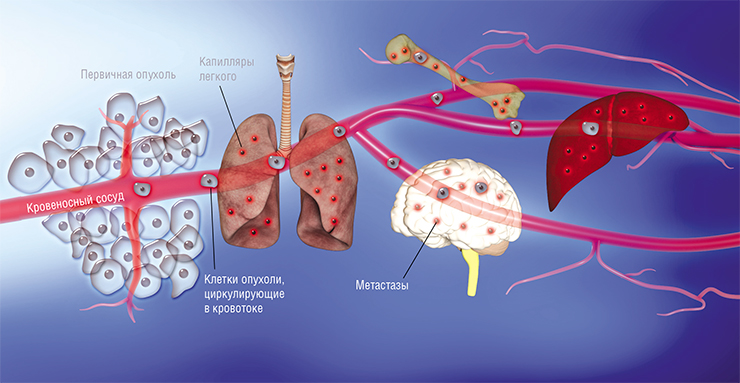
Отмирание опухолевых клеток вызывает образование синдрома стремительного распада опухоли, который сопровождается серьезной интоксикацией. Из-за этого высвобождаются соли мочевой кислоты, и она сама непосредственно. Помимо этого, происходит высвобождение фосфатов и калия. Все эти составляющие проникают в кровоток, через который попадают в различные области организма, где повреждают органы и создают щелочной дисбаланс. В массе крови образуется закисленность, которая губительно действует на почечное функционирование.
Химиотерапия как источник разрушения
Когда в кровяной массе циркулирует слишком большое количество мочевой кислоты, это рано или поздно приведет к закупорке просветов канальцев почек. Следствием подобного процесса обычно становится развитие почечной недостаточности.
Такое осложнение преимущественно затрагивает пациентов, которые и до появления опухоли имели нарушения в деятельности органа. Из-за высвобождения фосфата из погибших онкоклеток снижается концентрация кальция в сыворотке крови. Подобное явление вызывает судороги и усиливает сонливость. Помимо прочего, из онкоочага все время поступают излишки калия, что приводит к возникновению аритмии, а она, в свою очередь, может привести к летальному исходу.

Помимо описанных метаболитов, опухолевые клетки могут продуцировать ферменты и прочие агрессивные продукты. Именно поэтому опухолевый распад зачастую осложняется инфекционным поражением, воспалениями, повреждением габаритного сосуда, по причине чего начинается обильное кровотечение. Такие осложнения затрудняют лечение. Кроме того, происходит ухудшение состояния пациента в целом. Если отсутствует своевременная медицинская помощь, перечисленные нарушения грозят сильными потерями крови.
Симптомы
Наблюдаются следующие симптомы распада опухоли:
- появляется лихорадка;
- рвота и тошнота;
- болевой дискомфорт, который локализуется в области живота;
- быстрая потеря изначальной массы тела, что может стать причиной онкологической кахексии;
- изменение цвета кожных покровов (они бледнеют, может появиться желтушный оттенок);
- отклонения деятельности печени.
Нужно помнить о том, что при различных заболеваниях могут присутствовать свои симптомы, которые будут зависеть от вида рака и локализации ракового образования.
Виды рака и характерные симптомы
Для разных видов рака, кроме описанных выше общих признаков, характерны и другие симптомы, которые наблюдаются при определенной локализации новообразования.
Например, при распаде опухоли молочной железы зачастую появляются основания для отнесения патологии к четвертой стадии. При массивном клеточном некрозе, вовлечении в процесс кожи и ее инфицировании, образуются крупные и долго незаживающие язвы, не дающие онкологу в большинстве случаев приступить к лечению опухоли как можно быстрее, так как последняя может еще сильнее усугубить распад. Наряду с проведением дезинтоксикационной и антибактериальной терапии у пациента опухоль продолжает прогрессировать и расти, часто не оставляя возможности для лечения ее хирургическим путем.
Вопрос терапии распадающихся опухолей молочных желез стоит очень остро, особенно с учетом большого количества поздних обращений пациентов и запущенных форм болезни. Кстати, многим интересно, каков прогноз при распаде опухоли. Об этом ниже.
Распад кишечных злокачественных опухолей грозит сосудистым повреждением стенки кишечника и кровотечением, в прямой кишке может не только появиться сильное инфицирование, нагноение и воспаление, но и образуются свищевые ходы в прочие органы малого таза (матку у пациенток, мочевой пузырь).
Распад опухоли легкого опасен проникновением в плевральную полость воздуха (пневмоторакс), сильным кровотечением, появляются привычные симптомы одышки, кашель и боли осложняются отхождением огромного количества гнилостной мокроты.
Маточные опухоли могут распадаться при больших размерах новообразования. Если разрушаются раковые клетки, то происходит инфильтрация и выраженное воспаление окружающих тканей, в прямой кишке и мочевом пузыре появляются свищи, через которые будет распространяться неопластический процесс на данные органы.
Раковый распад при такой локализации отличается лихорадкой, сильной интоксикацией, распространением воспалительного процесса в малом тазу.

Симптомы начала распада опухоли при онкологии – всегда тревожный сигнал, который нельзя оставлять без внимания, в связи с чем любое ухудшение самочувствия человека должно стать поводом для избавления от такого опасного состояния. Очень важно контролировать состояние пациентов, которые проходят противоопухолевую терапию.
Диагностика
Ставится диагноз на основании клинических признаков, результатов инструментальных исследований и лабораторных анализов. Первым настораживающим симптомом чаще всего становится снижение объема выделяемой мочи.
Чтобы диагностировать распад опухоли (на фото его сложно увидеть), нужно определить уровень мочевой кислоты, креатинина, кальция и фосфатов в кровяной сыворотке. Оценивается состояние печени на основании результатов проведенных печеночных проб. В случае необходимости пациенту назначаются УЗИ почек, КТ и ЭКГ.
Лечение
Терапия синдрома опухолевого распада должна проводиться лишь под контролем врача в стационарных условиях. Она включает в себя:
- Противорвотные средства, слабительные препараты, сорбенты. В случае их неэффективности ставят клизмы, не только выводящие каловые массы, но и уменьшающие интоксикацию обменными продуктами.
- Инфузионное лечение для коррекции равновесия кислот и щелочей – введение пациенту препаратов кальция, гидроксида алюминия, раствора глюкозы и инсулина, алюминия, если повышаются фосфаты в кровяной сыворотке, гидрокарбоната натрия.
- Ацидоз при опухолевом распаде, пожалуй, является только одним обоснованным случаем использования соды при раке, однако такое лечение может проводиться лишь врачом и под строгим наблюдением за кислотно-щелочным состоянием крови.
- При появлении симптомов острой недостаточности почек проводится гемодиализ.
- Антиаритмическое лечение при нарушении сердечного ритма.
- При анемии назначаются препараты железа.
- Противовоспалительные и обезболивающие препараты, которые, кроме купирования синдрома боли, уменьшают лихорадку.
- Адекватный режим питья и полноценный рацион.
- До проведения химиотерапии в профилактических целях от осложнений требуется обильное питье, регидратационное лечение на протяжении суток или двух.
А теперь выясним, при распаде опухоли сколько осталось жить больному?

Прогноз
Если лечение начинается своевременно, прогноз при синдроме опухолевого распада чаще всего благоприятный. Когда корректируются нарушения метаболизма, отмечается восстановление деятельности почек. Если терапия отсутствует или начинается поздно, то может быть летальный исход из-за острой недостаточности почек, осложнений, вызванных распадом опухоли (внутреннего кровотечения, серьезных инфекционных осложнений, перитонита из-за перфорации стенок полого органа) или остановки сердца.
Сколько жить при распаде опухоли в случае рака 4 степени? К сожалению, в лучшем случае получится прожить несколько месяцев при правильной терапии.
Профилактика
Для предотвращения появления распада опухолевого синдрома нужно обильное питье за 1-2 суток до начала употребления химиопрепаратов, регулярный контроль уровня мочевой кислоты, креатинина, кальция и фосфатов в кровяной сыворотке. В первую неделю терапии анализы делают ежедневно. Если появляются лабораторные или клинические симптомы синдрома распада новообразования, лабораторные тесты делают несколько раз в сутки.
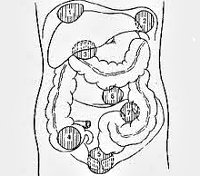
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
МКБ-10


- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение абсцесса брюшной полости
- Прогноз и профилактика
- Цены на лечение
Общие сведения
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.

Причины
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% - внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
Классификация
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников - одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
Симптомы
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц.
Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Диагностика
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Для подтверждения диагноза проводятся следующие диагностические процедуры:
- Объективное обследование. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер.
- Рентгенологические исследования. Обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса.
- Другие визуализационные методики. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
- Лабораторные исследования. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Лечение абсцесса брюшной полости
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.

При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
Прогноз и профилактика
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
Абсцесс на животе – это понятие не совсем медицинское, поскольку под этим определением могут скрываться различные формы этого заболевания. Условно их можно разделить на две категории – внешние и внутренние абсцессы.
И если первые крайне неприятны и болезненны, но не представляют прямой угрозы для здоровья и жизни человека, то вторые могут быть по-настоящему опасными.
Полезная информация по теме:
Внешние абсцессы на животе

Абсцесс – это локальное воспалительное заболевание, при котором в ткани образуется гнойная полость, ограниченная достаточно плотной капсулой. Её организм формирует, чтобы защитить окружающие ткани и органы от воспалительного процесса и вызвавших его микроорганизмов. Но постепенно количество гноя увеличивается, и он может расплавить капсулу или порвать её, изливаясь наружу или под кожу.
Формируется абсцесс, если под кожу через небольшие ссадины, раны и другие, даже микроскопические повреждения проникают болезнетворные микроорганизмы. Такой абсцесс на животе проявляет себя явными признаками:
- покраснением кожи,
- припухлостью,
- образованием плотного инфильтрата.
Кожа вокруг него горячая на ощупь, а часто повышается и общая температура организма.
Также могут возникнуть и общие симптомы:
- недомогание,
- слабость,
- признаки интоксикации и так далее.
Лечение такого абсцесса достаточно простое:
- хирург вскрывает полость,
- удаляет из неё гной, промывая бактерицидными препаратами.
- После этого полость ушивается, но на несколько дней в ней в ней остаются дренажные трубки, через который её промывают и вводят лекарства.
Полезная информация по теме:
Формирование абсцесса в брюшной полости
Поверхностный абсцесс на животе – явление достаточно распространенное и крайне неприятное, хотя и не слишком опасное (при своевременном обращении к врачу). Но в некоторых случаях встречается другая его форма – внутренний абсцесс брюшной полости.
В этом случае гнойник формируется на брюшной стенке, внутри брюшного пространства или даже во внутренних органах. Подобное состояние может достаточно долгое время не проявлять себя, вызывая лишь общие симптомы.
Причин формирования абсцесса в брюшной полости достаточно много:
- Подобное состояние может появиться на фоне перфорационного аппендицита, когда его содержимое изливается в брюшную полость, а также других заболеваний внутренних органов.
- Иногда его провоцируют гнойные гинекологические заболевания у женщин.
- Теоретически, можно занести инфекцию во время медицинских процедур, требующих проникновения в брюшную полость, к примеру, пункции внутренних органов.
- Иногда причиной становятся травмы.

Главная опасность такого абсцесса живота в его медленном развитии. После операции по удалению аппендицита может пройти несколько недель, пока он проявит себя. Для подтверждения этого заболевания используют ультразвуковое исследование брюшной полости, которое позволяет определить наличие и размеры капсулы.
Лечение такого абсцесса также оперативное. Под контролем УЗИ в полость вводят иглу, через которую отсасывают гнойное содержимое и проводят промывание. Дренаж также оставляют до полного выздоровления, чтобы дать образующемуся гною возможность выходить, а также проводить периодические промывания полости. Но в некоторых случаях может потребоваться проведение открытой операции на брюшной полости.
Что делать при появлении абсцесса на животе?
Если у вас или ваших близких появился любой вид абсцесса, первое, что нужно сделать – это обратиться к врачу. Даже если есть факторы, препятствующие этому, хирурга нужно вызвать на дом, чтобы он провел обследование и проконсультировал о подходящем способе терапии.
Полезная информация по теме:
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.

Воспалительные и инфекционные заболевания органов брюшной полости могут вызывать тяжелые осложнения. Чаще всего речь идет о бактериальных инфекциях, постепенно распространяющихся на соседние анатомические области. При длительном воспалении возможно формирование брюшных и забрюшинных гнойников. Такое патологическое состояние называют абсцессом брюшной полости. При несвоевременном хирургическом лечении возможен разрыв оболочки капсулы с обширным распространением инфекции и сепсисом.
Подробнее о болезни
В медицинской литературе абсцессом брюшной полости называют любое инкапсулированное скопление гноя, расположенное внутри органа, непосредственно в брюшной полости или в забрюшинном пространстве. Для простоты понимания такую патологию можно назвать скоплением гноя в специальной капсуле, появляющимся в результате инфекционного процесса. Бактерии постепенно разрушают ткани, из-за чего образуется мутная жидкость (гнойный экссудат). Как правило, такие патологические структуры образуются в определенных анатомических каналах, паренхиме органов и карманах брюшной полости.
Инфекционные заболевания органов ЖКТ диагностируются у пациентов любого возраста. Это может быть поражение поджелудочной железы, воспаление кишечника, аппендицит или другое заболевание. Из-за активного влияния инфекционных агентов на ткани образуется гной, постепенно скапливающийся в собственной полости. В отличие от диффузного перитонита, характеризующегося попаданием экссудата в свободную брюшную полость, абсцессы изолированы от других тканей.
Гнойные заболевания считаются актуальной проблемой в хирургической практике. Своевременное лечение часто откладывается из-за неясной симптоматики и отсутствия диагноза, в результате чего возникает риск разрыва оболочки гнойника и распространения инфекции. Важно понимать, что такое состояние угрожает жизни пациента, поэтому при подозрении на абсцесс необходимо срочно проводить инструментальную и лабораторную диагностику.
Причины возникновения
Любой абсцесс– это локализованный воспалительный процесс, ограниченный капсулой. Капсула при этом может состоять из сальника, воспалительной спайки и смежных тканей. В полости абсцесса чаще всего содержатся аэробные и анаэробные бактерии, мигрировавшие в эту область из желудочно-кишечного тракта.
Непосредственными источниками образования абсцесса являются инфекционные агенты и воспалительные факторы, влияющие на состояние тканей. Бактерии могут проникать в структуры брюшных органов из внешней среды при проведении операции, желудочно-кишечного тракта и других областей. Часто речь идет о вторичном перитоните на фоне разрыва стенок кишечника или поджелудочной железы.
- Воспаление червеобразного отростка слепой кишки (аппендицит). При этом в замкнутой полости кишки образуется гнойный экссудат. Если лечение не проводится своевременно, возможна перфорация стенки кишки с проникновением гноя.
- Воспаление тканей поджелудочной железы с последующим некрозом. Экссудат также может проникать в свободную брюшную полость и формировать абсцесс.
- Разрыв стенки двенадцатиперстной кишки при язвенной болезни органа.
- Воспаление желчного пузыря и его осложнения, вроде гангренозного холецистита.
- Ишемия брыжейки и развитие некроза тканей.
- Гнойное воспаление женских половых органов.
- Осложнение оперативного вмешательства в органы ЖКТ, тяжелая травма.
- Другие источники экссудата: разрыв дивертикула, несостоятельный кишечный анастомоз и разрыв гематомы.
Состав патогенной микрофлоры абсцесса зависит от источника воспаления. Чаще всего в гное обнаруживается кишечная палочка. У пациентов, долго принимавших антибиотики, воспаление могут вызывать патогенные и условно-патогенные грибковые микроорганизмы.
Опухоль у кошки на животе представляют собой новообразование в тканях организма, которое никак не регулируется животным либо его хозяином. Оно может состоять из клеток, которые размножаются на постоянной основе, а потом передают свои губительные свойства новым клеткам. Изучив данный материал, вы узнаете, сколько проживет кошка с опухолью, какое лечение предлагает современная ветеринария и другую ценную информацию. Нужно обязательно изучить информацию так или иначе связанную с этой болезнью.

Опухоль у кошки на животе может быть разных видов
Стоит начать с того, что все эти неприятные вещи вырабатываются за счёт ресурсов кошачьего организма и по степени агрессивного воздействия на него различаются на доброкачественные и на несущие прямую угрозу для жизни. Конечно все эти виды должен хорошо знать ветеринарный врач для оказания качественной помощи, тем не менее простому хозяину данная информация тоже не помешает и станет отличным подспорьем в лечении страшного недуга. Новообразования, которые не принесут вреда (доброкачественные) растут медленно, подвергая давлению и расширяя те ткани, которые их окружают. Эти опухоли не дают отростков и не возникают снова после удаления.
Доброкачественное новообразование не истощает энергии для жизни организма, а оказывает на него, вероятно, механическое воздействие. К примеру, когда опухоль начинает сжимать кровеносные сосуды, она может пойти к примеру, в сердце, печень.
Злокачественные опухоли, в итоге чересчур активного деления клеточных элементов, быстро растут. Они характеризуются бесконтрольным развитием. Иными словами, ткань которая окружает сосуды, постепенно разрушается. Тем не менее эти опухоли могут так и остаться маленькими. Они редко разрастаются до большой величины, поскольку животное в кратчайшие сроки отправляется на тот свет из-за истощения и интоксикации. Кроме того, злокачественным опухолям свойственны:
Наиболее пиковый возраст для подобных болезней оставляет 10-12 лет. Это только по официальным статистическим данным.
Достаточно часто возникает у кошек опухоль кожи и подкожной клетчатки. До сих пор не выявлено какие породы кошек наиболее подвержены опухолям. Грудь и область вкруг сосков – являются излюбленным местом возникновения новообразований.
Симптомы опухоли у кота на животе
Заботливый хозяин наверняка уже задался вопросом, какие симптомы и признаки опухоли у кошки. Эти признаки не являются узко специфичными, их легко перепутать с другим заболеванием. Признаки можно перепутать с отравлением или токсикозом (если это самка) вот они: слабость, потеря аппетита, утрата прежней игривости, активности, животное предпочитает полежать и отдохнуть.

Лечение опухоли у кошек на животе
За последние несколько лет в лечении опухолей достигнут значительный прогресс, тип лечения выбирается в зависимости от вида опухоли. После осмотра ветеринарным врачом вначале устанавливается стадия и вид опухоли, а потом принимается решение о химиотерапии. Лечение опухоли так же должен выбирать врач, задача пациента соблюдать назначение доктора, вообще же существует несколько способов лечение опухолей. При многих новообразованиях используется химиотерапия, как один из наиболее щадящих методов лечения.
И еще благодаря способности организма все быстро впитывать химиотерапия является одной из наиболее быстродействующих способов лечения. Так же возможно врач назначит лучевую терапии, которую, назначают при таких опухолях, не рекомендуется подвергать хирургическому вмешательству. Все чаще прибегают к химиотерапии, а также к лазерному удалению. Следует иметь в виду, что всевозможные капли и настойки, которые обещают эффект с первого применения скорее всего просто не эффективны, а в некоторых случаях просто опасны для здоровья животного.
Любое лечение должен назначать ветеринарный врач, желательно тот, который не первый раз видит ваше животное и может помочь полезным советом, а также оперативно выехать на дом в том случае если кошечке неожиданно станет плохо.
Где может образоваться опухоль может возникнуть в самом неожиданном месте. Опухоль у кошек на животе – наиболее частое явление у домашних любимец, которым исполнилось 10 лет.
Можно смело считать, что десятилетний возраст — наиболее опасный в плане всевозможных болезней, поскольку именно тогда начинают образовываться разнообразные болячки, которые мягко, но ненавязчиво указывают хозяину на то, что к пушистой любимице нужно быть особенно внимательным, больше времени уделять ее здоровью. Помните, что опухоль может образоваться любом, даже в том месте, где никто не ожидал этих новообразований, например, около глаза, в ухе.
Как предупредить опухоль у кошек на животе
Многих хозяев искренне волнует вопрос, так как же предупредить опухоль? Полностью и на 100% избежать эту болезнь, наверное, не получится, особенно если есть генетическая предрасположенность, а потому можно сделать все возможное для того, чтобы облегчить данное состояние, сделать жизнь кошки более здоровой и качественной жизнедеятельности. Для этого надо выполнять такие простые и очевидные шаги:
- Регулярное и правильное питание специализированным кормом, а не остатки с хозяйского стола, которые далеко не всегда полезны.
- Обязательное наличие в рационе овощей и фруктов, приправленных растительным маслом, это поможет улучшить дефекацию.
- Потом, рекомендуется запомнить, что корм должен быть подходящим, например, по возрасту и по заболеваниям, которые могут образоваться у пушистого друга.
- Так же в период лечения очень важно снизить количество вредной пищи, которая может негативно сказаться на здоровье четвероногого друга. Во время лечения рака нужно соблюдать легкую и в то же время сытную диету.
- Опухоли у кошек на животе – опасный знак, который показывает, что хозяева некорректно обращались с любимицей, создавали для нее стрессовые условия.
Конечно же за 1 поход в ветеринарный центр эту беду не вылечить. Нужно понимать, что вам предстоит долгая и упорная борьба за жизнь своего любимца.
Ветеринарный врач на дом при опухоли у кошек на животе и в других частях тела лечатся разными способами. Но надо помнить, что опухоль за одно посещение ветеринарного центра не вылечить. Конечно же надо будет часто посещать ветеринарного врача для того, чтобы любимое существо выжило. Тем не менее если имеются для этого возможности и временные ресурсы. А осматривать зверя надо. Что же делать?

В первую очередь настоятельно советуем вызвать ветеринарного врача на дом. Эта услуга очень прогрессивная и удобная для тех хозяев, которые не располагают достаточным количество времени, чтобы вовремя посещать врача. Именно для таких занятых хозяев есть замечательная услуга, как выезд врача на дом. Особого внимания требует опухоль у кошки на животе. Конечно же нужно спрашивать ветеринарного врача сколько проживет пушистая любимица. Во многом ответ на этот вопрос зависит так же от хозяев, ведь они несут ответственность за питомца.
Так же выезд ветеринарного врача отлично подходит для тех хозяев у которых кошка достаточно ослаблена, а это значит, что переезд в ветеринарный центр может быть для нее роковым. Выезд в таком случае будет не прихотью хозяина, а суровой необходимостью, которая поможет вероятно спасти жизнь. Если вы хотите, чтобы любимица прожила как можно дольше, не пренебрегайте визитом к доктору. Тем не менее врачи могут помочь даже с опухолью. И если на процедуры все равно придется посетить ветеринарный центр, то для осмотра врачом можно воспользоваться услугой вызова врача на дом.
Что делать, если страшный диагноз опухоли у кошек подтвердился
Как долго живут кошки с опухолью

Почему нельзя сдаваться борясь с опухолью у кота на животе
Читайте также:

