Опухоль на шее под челюстью с правой стороны что это может быть
Припухлость на шее с правой стороны, как и в любом другом ее сегменте, не настолько безобидна, как может показаться. Даже незначительная деформация в области шеи сигнализирует о развитии серьезных патологических состояний. Далее в статье рассмотрим симптомы заболеваний, способных стать причиной отека шеи.
Причины появления припухлости
В области шеи расположены следующие структуры, отвечающие за жизнеобеспечение всего организма:
- гортань,
- глотка,
- пищевод,
- трахея,
- щитовидная железа,
- слюнные подчелюстные железы,
- шейные спинномозговые нервные сплетения,
- участки кровеносной (сонные артерии и яремные вены) и лимфатической (сосуды и узлы) систем,
- шейный отдел позвоночника,
- мышечные ткани.
Припухлость и отек шеи становятся следствием патологического состояния какого-либо из перечисленных органов, дифференцировать которое под силу только квалифицированному специалисту.
Остеохондроз шейного отдела вовлекает в патологический процесс не только кости позвоночника. Деформированные позвонки защемляют нервные окончания, пережимают кровеносные сосуды, провоцируя мышечный спазм.
Он вызывает припухлость на шее сзади вдоль позвоночного столба. Также опухает шея внизу с двух сторон у основания. Лечение основного заболевания (остеохондроза) снимет спазм, а выполнение специального комплекса упражнений укрепит мышечный корсет.
Шейный миозит (поражение скелетной мускулатуры) инфекционного или травматического происхождения проявляется локальным отеком и острой болью. Болевой синдром настолько выражен, что серьезно затрудняет любую попытку движения плечом, рукой и головой.
Возможны болезненные ощущения при пережевывании и глотании пищи. Современные методы диагностики (электромиография, УЗИ) позволяют распознать заболевание на раннем этапе, а своевременное лечение предотвратит распространение инфекции и исключит переход заболевания в хроническую форму.
Шишкообразная опухоль и местное покраснение свидетельствуют о гнойном поражении кожи в результате проникновения инфекции в закупоренные сальные железы или волосяные луковицы (фурункулез). Локализуется опухоль на шее сзади ниже затылка и боковых поверхностях.
Заболевание редко протекает в тяжелой форме. Однако при отсутствии лечения оно способно вызвать серьезные осложнения (гнойный менингит, тромбофлебит венозных сосудов, воспаление лимфатических сосудов).
Опасным проявлением инфекционного поражения мышечных волокон является скопление в них гнойного инфильтрата (флегмона шеи). Заболевание возникает в результате проникновения в мягкие ткани бактерий из первичного очага заражения:
- нижнечелюстной кариес, осложненный пульпитом, периодонтитом,
- воспалительные процессы в носоглотке и трахее (трахеит, ангина, фарингит),
- фурункулез и лимфаденит.
Патология развивается на фоне высокой температуры тела, затрудненного дыхания, острой боли при глотании, дискомфорта в подчелюстной области, отека отдельных участков шеи. Наличие перечисленных признаков дает основание для срочного обращения за медицинской помощью.
Деформация шеи связана также с развитием заболеваний желез внутренней и внешней секреции, сердечно-сосудистой и лимфатической систем.
Если у ребенка опухла шея с одной стороны, периодически опухает шея по бокам, то, скорее всего, болезненное состояние вызвано развитием патологии слюнных желез (паротит, сиалоаденит). Заболевание встречается как у детей, так и у взрослых. Причина — проникновение в слюнные железы патогенной микрофлоры из очагов воспаления в ротовой полости, горле и носоглотке.
Признаки заболевания:
- сухость во рту из-за сокращения количества выделяемой слюны,
- увеличение слюнных желез и гиперемия прилегающих тканей,
- ощущение внутреннего давления,
- выраженная болезненность при пальпации,
- локальное повышение температуры воспаленного участка.
Острые проявления патологического процесса купируют проведением противовоспалительной терапии. Осложненное течение заболевания допускает хирургическое вмешательство.
Стойкое увеличение объема щитовидной железы (зоб), вызванное нарушением функции воспроизводства гормонов (гипотиреоз, тиреотоксикоз), приводит к появлению припухлости в области шеи, особенно переднего ее участка.
Причины патологии:
- недостаточное поступление в организм йода,
- неблагоприятная экологическая обстановка,
- затяжное стрессовое состояние,
- наследственная предрасположенность.
Важно! Возникновение опухоли свидетельствует о прогрессирующем характере заболевания и требует срочного обращения к эндокринологу.
Шейный лимфаденит (воспаление лимфатических узлов) отражает протекание в организме инфекционного процесса. Причина — избыточное скопление токсинов патогенных микроорганизмов (стрептококк, стафилококк) внутри лимфоузлов.
Воспаление приводит к увеличению их размера, опухает шея с левой стороны под челюстью либо в надключичной области — слева или справа от основания шеи.
Симптомы заболевания:
- высокая температура тела,
- болезненное реагирование на прикосновение к пораженному участку,
- признаки общей интоксикации (головная боль, слабость, потеря аппетита).
Устранение первичного очага инфекции (отит, ларингит, тонзиллит, гайморит, кариес) ускорит выздоровление и восстановление естественных контуров шеи.
По качественным характеристикам на клеточном уровне различают доброкачественные и злокачественные (раковые) опухоли.
Разрастание жировой или соединительной ткани (липомы, фибромы) не представляет опасности для здоровья. При отсутствии болевых ощущений и выраженного косметического дефекта требуется лишь врачебное наблюдение за доброкачественными новообразованиями.
Опасность злокачественной опухоли заключается в бессимптомном прогрессировании заболевания. Пораженные клетки множатся и дают метастазы в лимфоузлы. Охриплость голоса, боль при глотании, кашель без признаков ОРЗ, опухоль на горле справа или слева, неприятный запах изо рта — повод получить консультацию онколога по подозрению на рак гортани.
Своевременное обследование и ранняя постановка диагноза дают основания для оптимистичного прогноза в борьбе с болезнью.
Методы диагностики
Среди заболеваний, вызывающих деформацию шеи, встречаются серьезные патологии, диагностировать которые возможно после тщательного медицинского обследования:
- опрос пациента с целью составления подробного анамнеза предполагаемого заболевания,
- получение объективных данных об общем состоянии организма (измерение температуры тела, АД, частоты сердечных сокращений),
- детальный визуальный и тактильный осмотр пораженного участка,
- клинические лабораторные исследования (общие анализы крови и мочи, биохимический анализ крови, биопсия тканей),
- эндоскопия,
- рентгенография,
- УЗИ,
- радиоизотопное исследование.
Тревожные сигналы организма, побуждающие обратиться за медицинской помощью:
- лихорадочное состояние (повышение температуры свыше 38,5°С), не исчезающее даже после приема жаропонижающих средств,
- прогрессирующее увеличение размера опухоли,
- острые болевые ощущения в области поражения.
Важно! Самолечение влечет за собой риск возникновения тяжелых осложнений и вызовет трудности в процессе постановки врачом диагноза, искажая картину заболевания.
Медицинская помощь
Выбор метода лечения осуществляется врачом в соответствии с установленным диагнозом.
Стандартный курс противовоспалительной терапии включает прием препаратов:
- Антибиотики широкого спектра действия («,Азитромицин», , «,Ванкомицин», , «,Амоксициллин», ).
- Жаропонижающие («,Ибупрофен», , «,Диклофенак», , «,Парацетамол», ) в таблетках, а также в форме инъекций, порошков и свечей для экстренного снижения высокой температуры.
- Обезболивающие (анальгетики):
- мази («,Нурофен», , «,Долобене», , «,Индовазин», ),
- инъекции («,Промедол», , «,Дексалгин», , «,Буторфанол», ),
- таблетки («,Трамадол», , «,Диклофенак», , «,Брал», ).
Тяжелое течение фурункулеза и сиалоаденита, патологии, вызванные новообразованиями, требуют радикальных методов лечения. Вскрытие фурункула или слюнной железы проводится под местным наркозом с последующим назначением противовоспалительных препаратов.
Онкологических больных наблюдают и при необходимости оперируют в специализированных медицинских учреждениях (онкологических диспансерах), где они периодически проходят курсы радио- или химиотерапии.
Методы профилактики
Большинство заболеваний, вызывающих деформацию шеи, связано с проникновением в организм инфекции. Приверженцы здорового образа жизни имеют больше шансов остановить развитие патогенной микрофлоры:
- активные занятия физкультурой и спортом, сбалансированное питание укрепляют иммунитет,
- соблюдение правил личной гигиены отражает заботу о внутренней и внешней чистоте тела,
- своевременное лечение очагов воспаления устраняет опасность распространения инфекции в организме.
Заключение
Повседневная суета часто лишает возможности своевременно отреагировать на ухудшение самочувствия. Такая мелочь, как припухлость на шее, может сигнализирует о серьезном заболевании, которое потребует денежных средств и физических сил для его лечения.
Выявление патологии на ранних стадиях – залог успешного выздоровления без тяжелых осложнений и необратимых последствий.
1. Киста зуба и челюсти
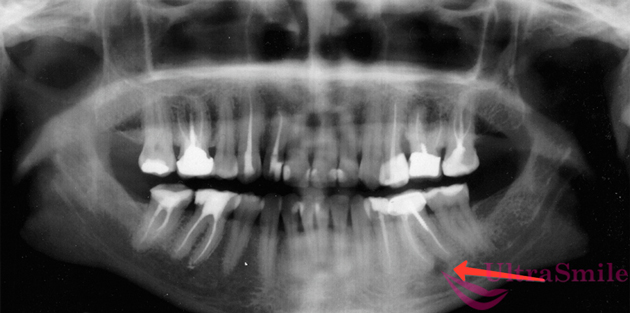
Киста может долгое время быть незамеченной
Кисту нужно удалять хирургическим способом. Если дать ей расти дальше, то она станет разрушать костную ткань челюсти, может привести к деформации лица, осложниться таким тяжелым заболеванием, как остеомиелит.
Удастся ли сохранить зуб после удаления кисты? Это реально, если проводить все процедуры под микроскопом. Высокоточный оптический прибор позволит врачу увидеть клиническую картину в деталях, точечно и точно воздействовать только на саму опухоль, при этом максимально сохранить здоровые ткани. Удаление кисты часто проводится с резекцией (отсечение) верхушки корня. А микроскоп позволяет провести операцию максимально щадящим образом и даже запломбировать каналы ретроградным путем, то есть через верхушку корня, если, например, на зубе стоит коронка (без необходимости ее снимать). Но, естественно, сохранение возможно, если ситуация не слишком запущена.
2. Периостит челюсти
Периостит, или флюс возникает, когда человек не спешит лечить зубы, пораженные кариесом, пульпитом или периодонтитом. Заболевание может появиться и после удаления зуба, если внутрь ранки попала инфекция. Реже патология возникает как осложнение ангины, гриппа или ОРВИ, из-за травм челюсти.
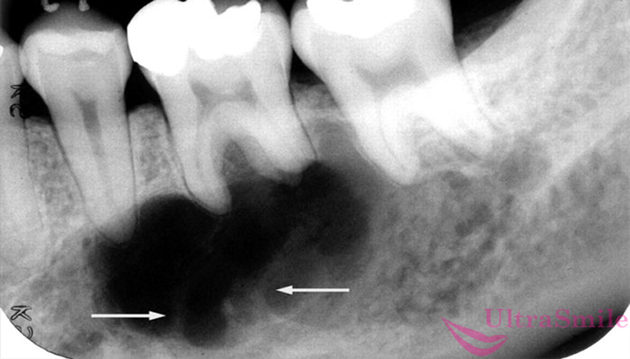
На фото показан периостит на рентгеновском снимке
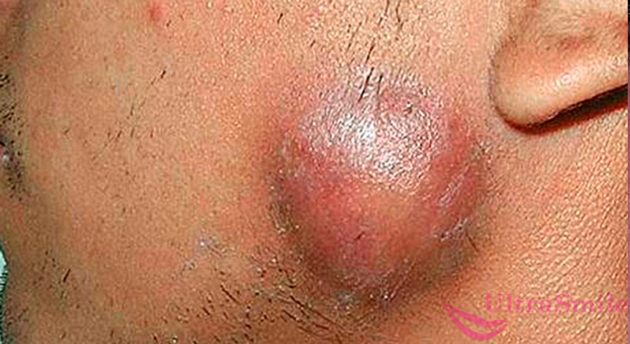
Периостит – это гнойно-воспалительное заболевание, поражающее надкостницу. При отсутствии лечения образуется абсцесс, внутри которого скапливается гной. Новообразование постепенно растет, захватывая мягкие ткани полости рта и лица, околоушную зону, а также лимфатические узлы, отчего у пациента может появиться ощущение, что возникла шишка под челюстью.
3. Флегмона
Это серьезное осложнение таких стоматологических заболеваний, как пульпит, периодонтит, киста, флюс, остеомиелит. Возникает на фоне очень ослабленного иммунитета. Существуют разные виды этой патологии в зависимости от места локализации воспалительного процесса. Шишка под челюстью или рядом с ухом может возникнуть, если возникла флегмона поджевательного пространства, дна ротовой полости, околоушной или окологлоточной области.
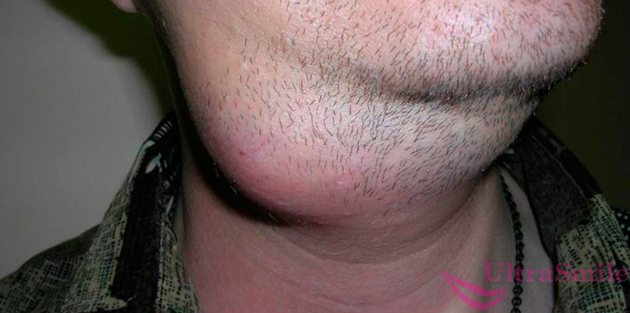
На фото показана флегмона
Помимо обнаружения припухлости под челюстью или рядом с ухом, вы будете ощущать боль при глотательных движениях, возникнут трудности с широким открытием рта и подвижностью нижней челюсти. Это заболевание сложно и долго лечится, часто в условиях стационара, но если его не лечить, то могут возникнуть опасные осложнения: серьезные деформации лица, сепсис, инвалидность и даже летальный исход.
4. Подчелюстной лимфаденит
Шишка под челюстью слева или справа может указывать на воспаление лимфоузлов. При таком заболевании, как подчелюстной лимфаденит шишка может располагаться и под ухом на челюсти. Более того, вы можете обнаружить не один, а сразу несколько шариков (шишек) под кожей, которые на ощупь твердые и болезненные. На заболевание указывают и другие симптомы: повышение температуры тела, общая слабость, боль при глотательных движениях.
Заболевание требует своевременной диагностики и лечения. В противном случае оно приобретает хроническую стадию, а в лимфоузлах может скопиться гной. Это очень опасно, так как при таком стечении обстоятельств инфекция может быстро распространиться по всему организму и спровоцировать развитие сепсиса.
5. Сиалоаденит
Слюнокаменная болезнь, или сиалоаденит появляется из-за закупорки и воспаления слюнных желез. Заболевание чаще всего возникает в подчелюстных и околоушных областях 1 . Развивается патология преимущественно с одной стороны челюсти. Пациенты, которые обращаются к врачу с этой проблемой, жалуются на припухлости под челюстью, подбородком или около ушей. На первоначальных этапах отекает щека и шея, на более поздних стадиях возникают боли во время открывания рта, разговора, пережевывания и глотания пищи.
Причиной шишки может служить слюннокаменная болезнь
Сиалоаденит может обостряться и рецидивировать от 2 до 6 раз в год. Нарушение функции слюнных желез и гипосаливация (недостаток слюны) способствует различным инфекционным процессам в полости рта. Самым часто встречающимся является генерализованный пародонтит, из-за которого можно лишиться всех зубов.
Flo, отзыв с сайта 32top.ru
6. Доброкачественная опухоль, или липома
Появилась шишка под челюстью справа или, может быть, слева, и вы задумываетесь, что это такое? Одна из самых распространенных причин ее появления – это большой жировик. На ощупь образование мягкое, неподвижное и безболезненное. Липома в небольших размерах не представляет серьезной угрозы для организма, но если ее не удалять, то она продолжит расти. Опухоль, достигая 5–10 см в диаметре, сдавливает нервные окончания, нарушает циркуляцию крови и нормальное питание клеток. Кроме того, большой жировик является эстетической проблемой, так как портит внешний вид лица.
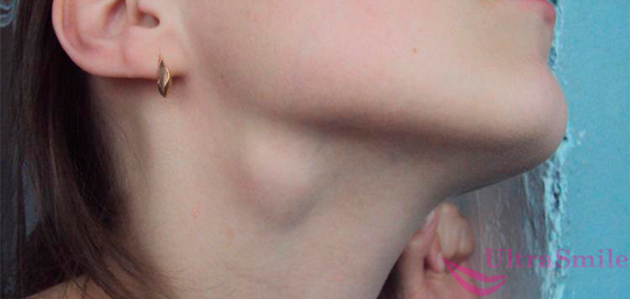
Липома в небольших размерах не представляет серьезной угрозы
При неблагоприятных факторах (внутренние заболевания организма) липома может переродиться в злокачественную опухоль.
7. Атерома сальной железы
Опухоль, возникающая в результате закупорки сальных желез, называется атеромой или кистой сальной железы. Чаще всего она возникает там, где много сальных желез, – на голове или лице (преимущественно ниже уровня рта, под челюстью). На ощупь мягкая, подвижная, безболезненная. Шишка под челюстью справа или слева увеличивается в размере очень медленно и обычно не превышает 40 мм в диаметре.
Атерома чаще всего возникает там, где много сальных желез
Плохо то, что атеромы часто нагнаиваются. Могут сообщаться с поверхностью кожи – в этом случае через отверстие наружу может просачиваться творожистая масса, которая неприятно пахнет. Чтобы избежать таких неприятных последствий, атерому, как и все новообразования, удаляют хирургическим путем.
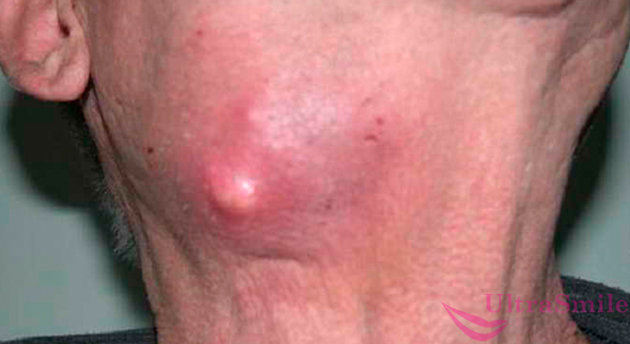
8. Свинка, или паротит
При этой патологии воспаляются слюнные железы, расположенные рядом с ушами. Если появилась шишка, припухлость на челюсти или опухоль под ухом, то можно заподозрить, что это свинка. Дополнительные симптомы: повышение температуры тела, слабость, боли в области локализации новообразований и при глотании. Паротитом чаще всего болеют дети и молодые люди.

Причиной опухоли может служить паротит
Это заболевание вирусное, представляет опасность заражения для окружающих, поэтому пациент должен быть изолирован от других. Начать лечение патологии важно вовремя еще и потому, что при отсутствии адекватных мер могут возникнуть осложнения, самым серьезным из которых является бесплодие.
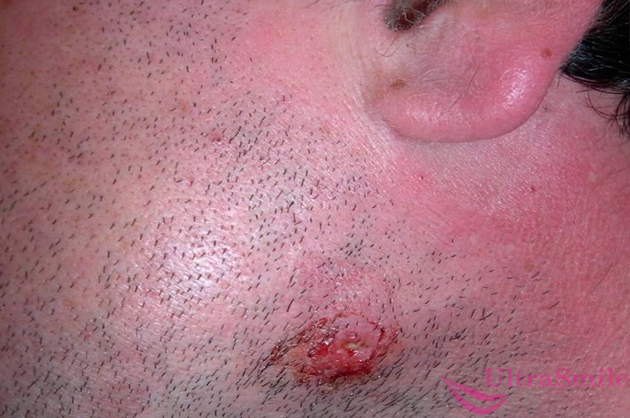
9. Внутренний подкожный прыщ или фурункул
Если возникла небольшая шишка под челюстью слева или справа, то это вполне может быть обычным подкожным прыщом. Многие люди не считают, что такая опухоль представляет серьезную угрозу, но если начать выдавливать прыщ, то инфекция может пойти внутрь организма, а вы попадете на хирургический стол. Более того, если такие прыщи появляются у вас часто и долго не проходят, то это сигнализирует о проблемах с внутренними органами, выделительной, половой и эндокринной системой.
На фото показан фурункул под челюстью
Ни в коем случае не пытайтесь давить, прокалывать или прогревать шишки под челюстью. Вы можете занести внутрь инфекцию, спровоцировать осложнения и появление высыпаний в новых местах.
10. Лимфома (злокачественное новообразование)
Как мы уже отмечали выше, шишка под челюстью справа или слева может свидетельствовать о воспалении лимфоузлов. Опухоль чаще бывает доброкачественной, но в некоторых ситуациях она представляет собой злокачественное образование.
Патология возникает на фоне низкого иммунитета, наследственной предрасположенности, длительного воздействия негативных факторов (например канцерогенных веществ), после операций. Характеризуется не только припухлостью в области лимфатических узлов, но также головными болями, одышкой, кашлем, потливостью, быстрой утомляемостью.
В любом случае стоит не откладывать визит к врачу и обязательно провести диагностику.
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46
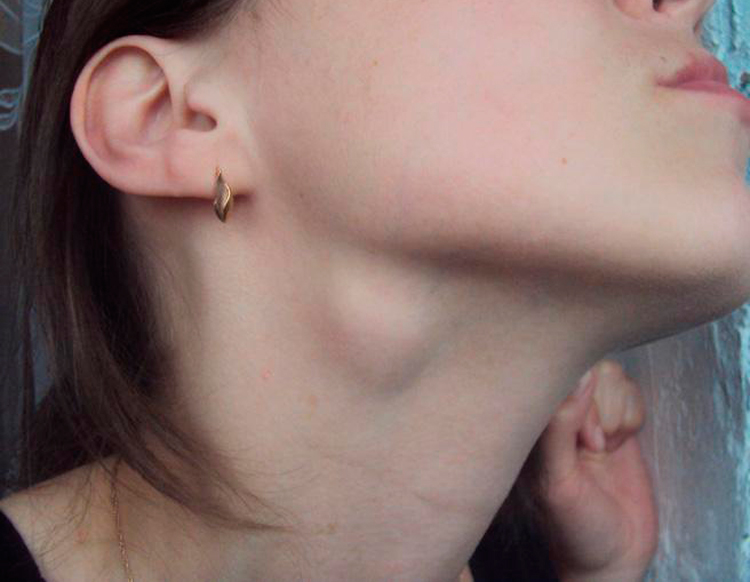
Шейные лимфоузлы увеличиваются в размерах и болят, если в них проникают инфекционные агенты (вирусы, бактерии) или опухолевые клетки. Такие симптомы указывают на развитие системных воспалительных патологий или формирование новообразования. Реже боль становится одним из клинических проявлений самостоятельного заболевания лимфатической системы. Необходимо установить причину увеличения лимфоузлов даже при изменении их размеров на фоне респираторной инфекции. Эти процессы могут быть не взаимосвязаны, и только своевременное проведение терапии помогает сохранить здоровье взрослого или ребенка.
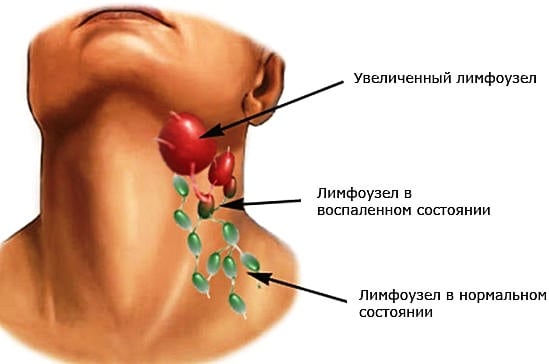
При выставлении диагноза врач учитывает результаты биохимических исследований, в том числе биопсии. В лечении используются консервативные методы. В зависимости от разновидности инфекционных агентов, пациентам назначают антибиотики, противовирусные средства, спазмолитики, НПВС. Терапией системных воспалительных патологий суставов занимается ревматолог.
Почему лимфоузлы воспаляются и болят
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.

Независимо от того, болит лимфоузел на шее слева или справа, характер развития воспалительного процесса одинаков:
- инфекционные или аллергические агенты проникают в лимфатические сосуды и потоком лимфы доставляются в ближайший лимфоузел;
- в лимфатическом узле с ними в контакт вступают резко активизирующиеся лимфоциты;
- для уничтожения чужеродных белков требуется большое количество лимфоцитов, поэтому они начинают усиленно воспроизводиться;
- повышенная концентрация лимфоцитов и становится причиной опухания лимфоузлов.
Активизированные лимфоциты проникают в кровеносное русло, инициируя мощный иммунный ответ на вторжение патогенных микроорганизмов. В лимфоузел начинают мигрировать другие клетки иммунной системы, например, лейкоциты и макрофаги, усиливающие выраженность припухлости узла. А его болезненность возникает в результате развития воспалительного процесса. В мигрирующих клетках иммунной системы содержится высокая концентрация биоактивных веществ. Это медиаторы боли, воспаления, лихорадочного состояния простагландины, гистамин и серотонин. После разрушения клеточных структур они высвобождаются в рядом расположенные ткани и раздражают чувствительные нервные окончания. На нервные корешки воздействуют токсичные продукты воспалительного распада тканей, вещества, выделяемые болезнетворными бактериями в процессе роста и активного размножения.
Причины и провоцирующие факторы
Воспаление шейных узлов (лимфаденит) может быть спровоцирован неспецифическими микроорганизмами — стафилококками, протеем, клостридиями, синегнойными и кишечными палочками. Нередко причиной патологии становится проникновение в узлы специфических инфекционных агентов. Это микобактерии туберкулеза, бледные трепонемы, гонококки, возбудители туляремии, бруцеллеза, грибки актиномицеты. Лимфатические узлы у детей до 3 лет часто воспаляются при следующих заболеваниях:
- краснуха;
- скарлатина;
- бронхит;
- острый тонзиллит;
- трахеит;
- бронхиолит;
- инфекционный мононуклеоз.
Боль в шейных лимфоузлах нередко становится последствием вакцинации БЦЖ (прививка от туберкулеза). Этот симптом лимфаденита проявляется и при лакунарной ангине, сопровождающейся гнойным воспалением миндалин, а также при гистиоплазмозе, кокцидомикозе. Отоларингологи выставляют первичный диагноз, учитывая болезненность в определенных лимфоузлах:
- задние шейные: сформировавшиеся карбункулы, фурункулы, флегмоны в затылочной области, инфицирование патогенными грибками, в том числе стригущий лишай;
- расположенные в нижней задней части уха: острые или хронические воспаления слуховых проходов, мастоидит, гнойные процессы кожных покровов;
- околоушные: отиты, фурункулез, карбункулез, расположенные в области висков, воспаление мягкотканных структур;
- передние шейные: гнойники на подбородке, активизация герпесвирусов, стоматиты любого генеза, пульпит, киста в корне зуба, воспаление десен, остеомиелит нижнечелюстной, туберкулез, гипотиреоз, гипертиреоз.
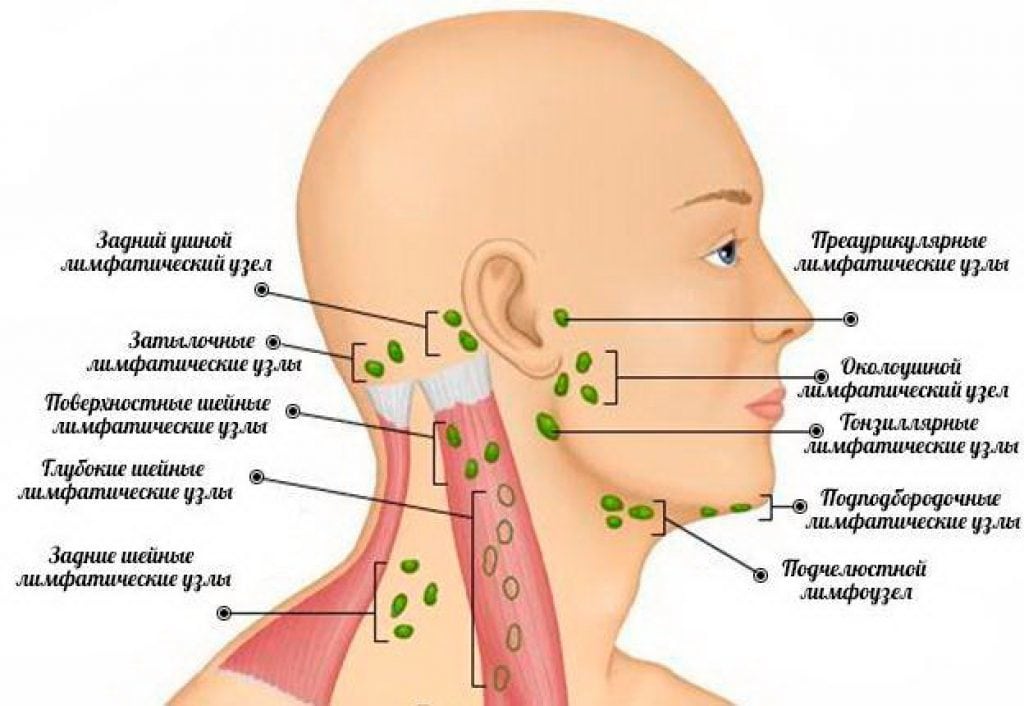
Если болит лимфоузел на шее слева под челюстью, то врачи подозревают острые респираторные вирусные инфекции, воспалительный процесс в подъязычной, поднижнечелюстной слюнной железе, пародонтит, кариес. Болезненные ощущения сразу во всех лимфатических узлах могут быть клиническими проявлениями воспаления уха, нагноения посттравматической поднадкостничной гематомы, челюстного остеомиелита. Это один из симптомов бактериальной, грибковой или вирусной ангины, зубной кисты, токсоплазмоза, обострения патологий щитовидной железы, лимфогранулематоза. Боль не только в шейных лимфоузлах может указывать на бруцеллез, инфекционный мононуклеоз, красную волчанку, субсепсис Висслера-Фанкони, ретикулогистиоцитоз, ВИЧ.
Клиническая картина
Шейная лимфаденопатия сопровождается не только тупыми, ноющими болями, интенсивность которых повышается при надавливании. При прощупывании можно обнаружить небольшое эластичное, упругое и подвижное уплотнение. Если воспалительный процесс обостряется, то размеры образования увеличиваются. Иногда они превышают 5 см и уплотнение хорошо просматривается. В отличие от злокачественных опухолей у такого образования с нечеткими контурами плотная бугристая структура. Для лимфаденопатии характерны и другие признаки:
- при проглатывании пищи возникают болезненные ощущения;
- кожа над уплотнением выравнивается и краснеет.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В ответ на проникновение в организм чужеродных белковразвиваются симптомы общей интоксикации. Температура тела повышается до субфебрильных значений (37,5°C), возникают головные боли, слабость, быстрая утомляемость, диспепсические расстройства.
Воспаление и боли в шейных узлах у детей должны стать сигналом для немедленного обращения к врачу. Иммунная система малышей только формируется, поэтому не в силах справиться с возбудителями инфекции. При отсутствии медицинской помощи развивается хронический лимфаденит. Он выявляется обычно случайно, при прощупывании лимфоузлов, которые постоянно немного увеличены.
Острый воспалительный процесс в лимфатических узлах у детей протекает намного тяжелее, чем у взрослых. Поднимается высокая температура, шея отекает, иногда возникает лихорадочное состояние. Боль при глотании настолько острая, что ребенок отказывается не только от еды, но и от питья.
Диагностика
Врачи подразделяют лимфоузлы в зависимости от локализации. В каждый из них поступает лимфа из определенной области шеи. Это помогает на первичном осмотре заподозрить патологию, ставшую причиной воспаления и болей. Для подтверждения диагноза проводится ряд лабораторных и инструментальных исследований:
- анализ полимеразной цепной реакции;
- общий анализ крови;
- биопсия для дифференцирования злокачественных и доброкачественных новообразований;
- УЗИ лимфатического узла.
Практикуется культурологическое исследование биологических образцов, которые высеиваются в питательные среды. По содержанию сформировавшихся колоний устанавливается вид возбудителя инфекции, интенсивность воспалительного процесса, резистентность микробов и вирусов к фармакологическим препаратам. К диагностированию могут подключаться врачи узких специализаций — отоларингологи, стоматологи, эндокринологи, онкологи, инфекционисты, гематологи.
Основные методы лечения
Чаще всего причиной боли в лимфоузлах становится бактериальная инфекция. Какие патогенные микроорганизмы спровоцировали воспаление, можно установить только с помощью биохимических исследований. А их результатов приходится ожидать несколько дней. Чтобы ребенок или взрослый не страдал от болей, врачи назначают антибиотики широкого спектра действия. Это макролиды (Азитромицин, Кларитромицин), цефалоспорины (Цефтриаксон, Цефалексин), защищенные полусинтетические пенициллины (Аугментин, Флемоклав).
После получения данных лабораторных анализов врач корректирует терапевтическую схему. Антибиотикотерапия показана пациентам при бактериальных респираторных, кишечных инфекциях, фурункулезе, остеомиелите, гнойном воспалении слуховых проходов и зубных кистах. Если лимфаденит осложнен абсцессом или аденофлегмоной, то прием антибиотиков комбинируется с хирургическим вмешательством.
Препараты из других клинико-фармакологических групп используются в зависимости от обнаруженной патологии:
- при грибковых поражениях тела, в том числе волосистой кожи головы, назначаются системные и (или) местные антимикотики с активными ингредиентами кетоконазолом, клотримазолом;
- лимфадениты, спровоцированные грибковыми стоматитами, кандидозы полости рта лечатся Дифлюканом, Флуконазолом, Клотримазолом и антисептическими растворами;
- терапией зубных патологий занимается стоматолог. Он санирует воспалительные очаги, назначает антибактериальные и обезболивающие средства, УВЧ, гальванизацию, лазеротерапию;
- шейный лимфаденит, вызванный вирусными патологиями (корь, краснуха), не требует специфического лечения. Пациентам назначаются препараты для снижения выраженности симтоматики — НПВС, анальгетики, витамины и обильное питье;
- при диагностировании инфекционного мононуклеоза пациентам показан прием противовирусных и иммуномодулирующих средств — Виферона, Циклоферона в дозах, соответствующих возрасту;
- лимфаденит герпетического происхождения лечится Ацикловиром, Вацикловиром, Фамцикловиром и иммуномодуляторами, усиливающими выработку собственных интерферонов в организме больного;
- при обнаружении злокачественного новообразования выбором адекватной тактики терапии занимается онколог. Это может быть хирургическое удаление атипичного очага и (или) проведение химиотерапии, облучения;
- в терапии аутоиммунных системных патологий используются препараты, подавляющие чрезмерную активность иммунной системы (иммуносупрессоры), глюкокортикостероиды.
Для устранения болей любой интенсивности обычно назначаются таблетированные НПВС с кетопрофеном, ибупрофеном, нимесулидом, диклофенаком, кеторолаком. В терапии детей используются НПВС в виде сиропов или сладких суспензий — Нурофен, Ибупрофен. Они снижают температуру, купируют воспаление, устраняют лихорадочное состояние и боли в лимфоузлах. С симптоматикой лимфаденита хорошо справляются препараты с парацетамолом — Панадол, Эффералган.
Читайте также:

