Опухоль головного мозга с четким контуром что это
Менингиомы, содержащие большое количество кальцифицированных псаммоматозных телец и, следовательно, имеющие высокие коэффициенты абсорбции усиливаются хуже, чем менее плотные. Плотность последних после внутривенного усиления возрастает на 30-45%. В среднем плотность менингиом после контрастного усиления возрастает на 40-45 НU. По данным В.Н. Корниенко, (1985 г.) плотность менингиом после внутривенного введения контрастного вещества увеличивается до 60-90НU. В 80% наблюдений после усиления менингиомы имеют гомогенную, слегка зернистую плотность. Форма их овальная, круглая, границы четко отграничены от отека и нормальной мозговой ткани. И лишь в отдельных наблюдениях, при распространении опухоли в извилины мозга, контур опухоли имеет отдельные "выросты".
Бугристые, неровные края менингиомы на КТ не обязательно являются показателем ее озлокачествления: так при локализации их в области нижнего продольного синуса края опухоли могут быть неровными.
Менингиомы за редким исключением (менингиомы желудочков мозга) исходят из твердой мозговой оболочки и их матрикс на КТ визуализируется в виде плоского контура. Поверхность контура опухоли, граничащая с мозгом, как правило, четкая, гладкая.
Характер распределения контрастного вещества в опухоли и интенсивность его накопления, как правило, не зависит от типа менингиомы. В 10-15% случаях, когда в менингиоме встречаются кисты, участки распада, кровоизлияния, на КТ опухоль имеет кольцевидную форму ("корона- эффект").
Степень контрастного усиления менингиомы не всегда соответствует степени васкуляризации самой опухоли, выявляемой, как на ангиограммах, так и на операции. Основным фактором, вызывающим контрастное усиление менингиомы является собственная микроваскуляризация опухоли, для которой характерна высокая капиллярная проницаемость. Благодаря этому обеспечивается быстрый выход контрастного вещества из капилляров опухоли в её строму.
При менингиомах на компьютерных томограммах часто выявляются местные костные изменения, характеризующиеся очаговой деструкцией кости, склерозом, гиперостозом, атрофией. Для изучения на КТ этих местных костных изменений черепа при менингиомах в виде гиперостоза, деструкции необходима максимальная ширина окна и смещение его центра в сторону высоких плотностей. Информативность КТ в определении гиперостоза, изменения спикул, деструкции, атрофии высока и превосходит краниографию и МРТ. На КТ можно выявить изолированно поражение только внутренней или наружной пластинок черепа без вовлечения или с вовлечением диплоического слоя, а также установить распространение опухоли на мягкие ткани. Нередко наблюдается поражение всех слоев кости. При менингиомах свода черепа (конвекситальных), поражающих внутреннюю и наружную пластинки, а также диплоический слой кости, гиперостоз на КТ имеет двояковыпуклую форму с неровными контурами. Такие изменения наблюдаются при узловых менингиомах, но более типичны для плоскостных, гиперостотических менингиом. При этих опухолях после внутривенного усиления на КТ мягкотканая часть опухоли визуализируется в виде тонкой полоски на гиперостотически измененной кости.
При менингиомах области зрительного канала изменение размеров канала встречается исключительно редко. Отсутствие изменений размеров канала помогает дифференцировать менингиому от глиом, при которых часто имеет место его увеличение. При менингиомах на КТ может определяться уплотнение стенок канала, кроме того, при менингиомах зрение может долго сохраняться, изменения глазного дна появляются значительно позже, чем при глиомах.
Одним из основных вопросов КТ-диагностики менингиом является установление исходного роста (матрикса) опухоли. Наличие гиперостоза в области матрикса опухоли на твердой мозговой оболочке - характерный диагностический признак, хорошо визуализируемый на КТ. Большую практическую значимость имеют те изменения на КТ, которые позволяют хотя бы косвенно судить о матриксе менингиомы, связанной с твердой мозговой оболочкой. К этим признакам относится участок уплощения границы опухоли, обызвествление в нем, прилегание мягкотканного узла опухоли к костным изменениям. Гиперостоз на КТ выявляется в 45% случаев. Наличие различных форм гиперостоза в том числе, в виде спикул, обращенных к мягкотканной части опухоли, свидетельствует, бесспорно, о менингиоме.
Знание типичных мест локализации менингиом в супратенториальных отделах головного мозга, где опухоль широким основанием прилежит к твердой мозговой оболочке позволяет предполагать расположение матрикса опухоли. К таким типичным местам относятся ольфакторная ямка, площадка и крылья клиновидной кости, бугорок турецкого седла, сосудистые сплетения боковых желудочков, серп большого мозга и др.
По данным КТ можно судить об обтурации венозных синусов при прорастании менингиомы в их просвет. Дифференцирование же сосудов и опухоли на КТ затруднено из-за одинаково интенсивного накопления в них контрастного вещества.
Косвенные симптомы на КТ при менингиомах в различной степени выраженности определяются часто (у 94% больных). Степень компрессии и дислокации желудочковой системы зависит в основном от выраженности перифокального отека, и в меньшей степени - от локализации и величины менингиомы.
По нашим данным не обнаружено значимой связи между отеком мозга и размерами опухоли. Так, небольшие и средних размеров опухоли могут сопровождаться умеренным или значительным перифокальным отеком. У больных с менингиомами, имеющими малые размеры, определяется выраженный перифокальный отек мозга, который является иногда основным КТ-признаком внутричерепной менингиомы малых размеров. В то же время большие менингиомы часто окружены незначительным по распространенности отеком, а в ряде случаев он вообще не определяется. Менингиомы, имеющие большое количество кальцификатов, либо не сопровождаются отеком, либо он незначителен. Отек практически всегда наблюдается при злокачественных менингиомах.
Чтобы распечатать файл, скачайте его (в формате Word).
Опухоли головного мозга долгое время диагностировали исключительно по клиническим признакам, часто слишком поздно. С появлением нейровизуализационных методов стало возможным выявление опасных патологий на ранних этапах их развития. Уже на первых стадиях формирования опухоль головного мозга на МРТ отчетливо видна, а врачи могут планировать дальнейшие действия. Ранняя диагностика увеличивает шансы на выздоровление даже при онкологических заболеваниях.
Симптомы рака головного мозга
Злокачественные опухоли составляют почти половину выявленных внутричерепных новообразований. Общими проявлениями патологических изменений в мозге могут быть:
- головные боли, часто утренние, с тошнотой и рвотой;
- вертиго (головокружение центрального происхождения);
- нарушение координации движений;
- ухудшение зрения, слуха;
- речевые расстройства;
- раздражительность;
- сонливость;
- судороги;
- поведенческие расстройства;
- слабость в мышцах лица или конечностей;
- онемение, парестезии в отдельных частях тела;
- психические нарушения и др.
Клиника опухолей отличается в зависимости от локализации, размеров, типа новообразования. Патологию дифференцируют исходя из данных, полученных при инструментальном и лабораторном обследовании, гистологического анализа тканей.
По тому, как выглядит опухоль мозга на МРТ, врачи делают предположения о ее природе. Однозначных утверждений быть не может, так как верификацию образований осуществляют с помощью гистологического анализа. Характерными признаками злокачественных опухолей головного мозга на снимках МРТ являются:
- неправильная их форма;
- нечеткие контуры новообразований;
- выраженный перифокальный отек;
- масс-эффект (смещение близлежащих структур);
- гидроцефалия;
- неоднородное накопление контраста (иногда вообще не накапливают);
- "пестрота" опухоли (кровоизлияния, некрозы и/или кисты в структуре) и др.
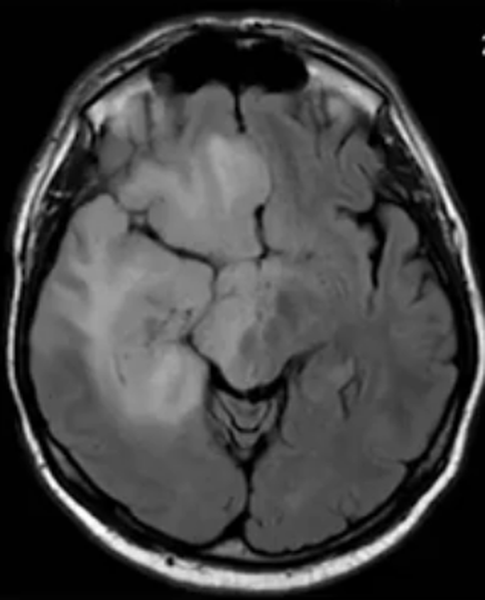
Глиобластома на МРТ головного мозга без контраста
Причины появления опухоли головного мозга
Точный механизм формирования злокачественных образований не установлен. Факторами риска признаны возраст старше 70 лет, принадлежность к мужскому полу. Чаще опухолевые патологии мозга обнаруживают у пациентов, которые имеют:
- отягощенный семейный анамнез;
- контакты с канцерогенными веществами;
- радиационное воздействие;
- черепно-мозговые травмы в анамнезе;
- перенесенные воспалительные патологии головного мозга.
У некоторых пациентов с обнаруженными опухолями врачам не удается выявить ни одного провоцирующего фактора, тогда как у лиц, которые регулярно подвергаются их воздействию, новообразований мозга нет. Такие сведения подвергают сомнению существующие гипотезы о происхождении онкопатологий ЦНС (центральной нервной системы).
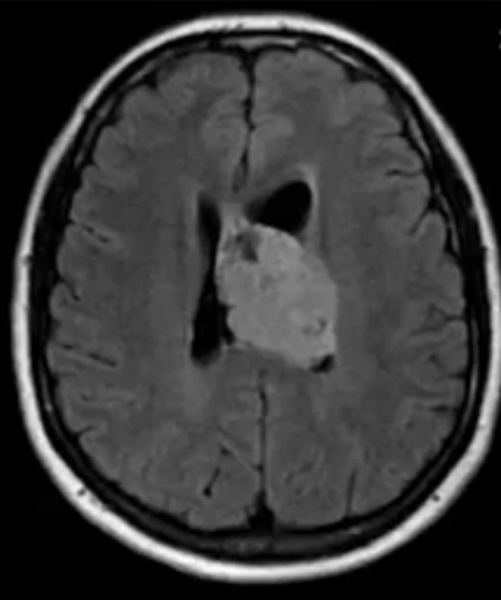
Эпендимома при МР-сканировании головного мозга
Опухоли головы часто по своей природе являются вторичными, т.е. метастазами. По локализации образования могут быть расположены в костях черепа, мягкой и твердой мозговых оболочках, в сером и белом веществе. В структуры головы чаще метастазируют меланомы, рак почки, простаты, легкого, молочной железы, желудка.
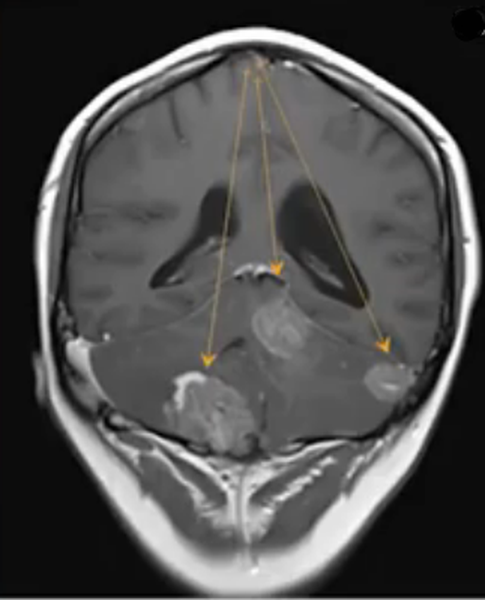
Метастазы в головном мозге на постконтрастном изображении (указаны стрелками)
Может ли МРТ показать опухоль головного мозга?
По результатам магнитно-резонансной томографии врачи могут выявить изменения структуры тканей. Опухоли головного мозга на МРТ определяют по прямым и косвенным признакам. Врачи подозревают патологическое образование по типу и равномерности изменений МР-сигнала:
- гипо- (более слабый, чем окружающие области) или гиперинтенсивный (отклик сильнее, чем от нормальных зон);
- гетероизмененный (смешиваются разные характеристики);
- изоинтенсивный (опухоль выглядит, как другие ткани, но отличается от нормальной архитектоники мозга).
Существуют и косвенные признаки. Последние дают основания подозревать новообразование головного мозга на фоне изоинтенсивного отклика тканей или подтверждают ее наличие при измененном МР-сигнале.
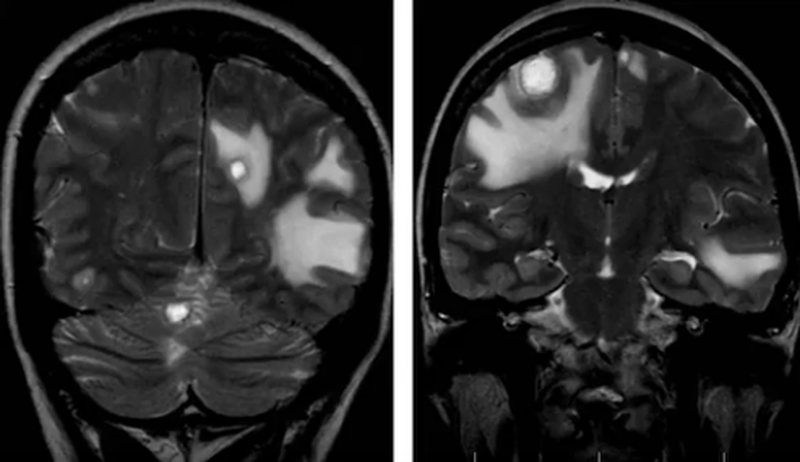
Множественные метастазы в вещество головного мозга на МРТ без контраста
Вторичными проявлениями патологии могут быть:
- латеральная дислокация срединных структур;
- смещение сосудистого пучка;
- изменение величины и деформации желудочков;
- аксиальная дислокация;
- окклюзионная гидроцефалия при блокаде ликворных путей;
- смещение или деформация базальных цистерн;
- отек мозга в зоне опухоли и вокруг нее (локальный, генерализованный, тотальный, перивентрикулярный).
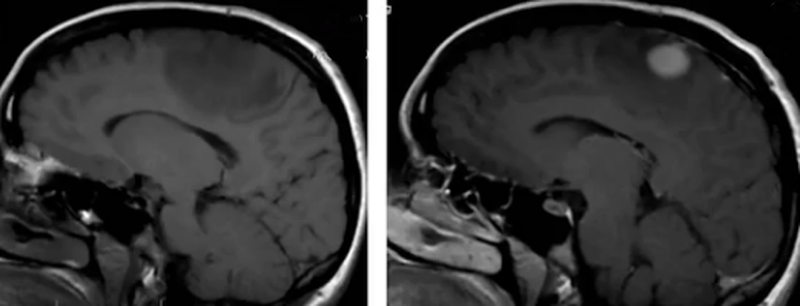
До- и постконтрастное изображение злокачественной опухоли головного мозга
С помощью МРТ при раке мозга выявляют локализацию опухоли, степень ее инвазии в соседние структуры, особенности кровоснабжения, стадию заболевания и наличие метастазов. Для получения дополнительных сведений, сканирование проводят в различных последовательностях (Т1, Т2, FLAIR, диффузно-взвешенное и пр.), в нативном режиме и после контрастирования.
Заключение МРТ при опухоли головного мозга
Пациент получает результаты сканирования на бумаге и/или на информационном носителе со снимками. Заключение составляет врач-рентгенолог. Он изучает снимки, замечает отклонения от нормы и фиксирует их.
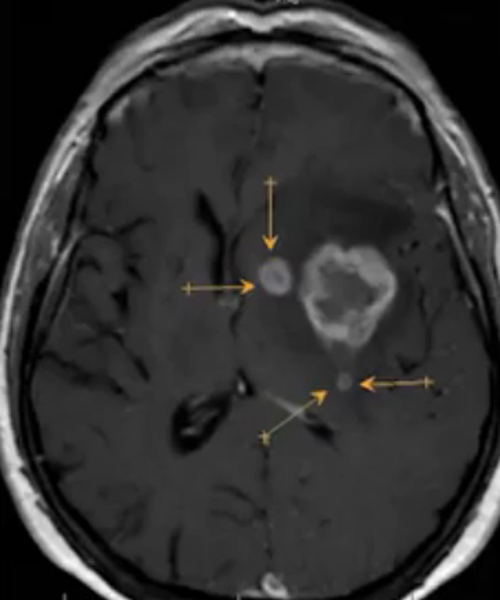
Опухоль головного мозга на МРТ с отсевами (указаны стрелками)
В заключении описывают зоны измененного МР-сигнала, их локализацию, размеры, контуры, наличие масс-эффекта, признаков перифокального отека и дислокационные явления. Выводы рентгенолога нельзя считать диагнозом. Результаты исследования должен изучить врач, который инициировал диагностику, или онколог. На поздних стадиях развития заболевания по структуре и характеристикам опухоли можно с большой долей вероятности определить ее тип. Окончательный диагноз ставят с учетом результатов других исследований.
Рак головного мозга на фото снимке МРТ
В зависимости от типа новообразования отличается его внешний вид. Изучая снимки, врач может лишь предположить природу основных вариантов опухолей по характерным признакам:
- астроцитомы — происходят из глиальной ткани, чаще выявляются в лобных и височных долях. Выглядят как зоны гипоинтенсивного МР-сигнала без четких контуров, плохо или почти не накапливают контраст, нередко содержат в своей структуре обызвествленные зоны и мелкие кисты;
- олигодендроглиомы — плотность снижена неравномерна, контуры относительно четкие, часто сливаются с отеком. Обнаруживаются в лобной или теменной долях.
- эпендимомы — предположительно образуются в эмбриональном периоде. Характеризуются четкими контурами, плотнее, чем здоровые ткани, редко вызывают отек, чаще обнаруживаются в полостях желудочков;
- глиобластомы — злокачественные опухоли, которые отличаются высокой скоростью роста и склонностью к инвазии. Выглядят на снимках, как образования неправильной формы, с нечеткими фестончатыми контурами и выраженным перифокальным отеком. Дают выраженный масс-эффект, смещают головной мозг в полости черепа, повреждая его на отдалении от своего местоположения;
- менингиомы (оболочечные опухоли). На снимках часто дают изоинтенсивный сигнал, отчетливо видны после контрастирования. Имеют четкие контуры, неправильную бугристую форму, обычно нет выраженной зоны перифокального отека;
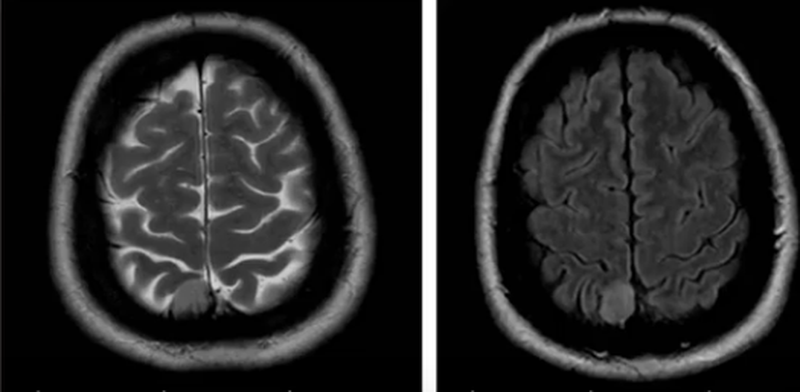
Менингиома на МРТ
- метастазы. Выглядят, как множественные образования в тканях головного мозга различных размеров, неправильной формы, с неровными контурами, накапливающие контраст, с различной интенсивностью отека вокруг;
- невриномы — опухоли черепно-мозговых нервов. Чаще исходят из корешка VIII пары, реже V и остальных. На Т2-взвешенном изображении гиперинтенсивны по сравнению с окружающими тканями. Контуры неправильные, четкие, структура гомогенная, дают масс-эффект.
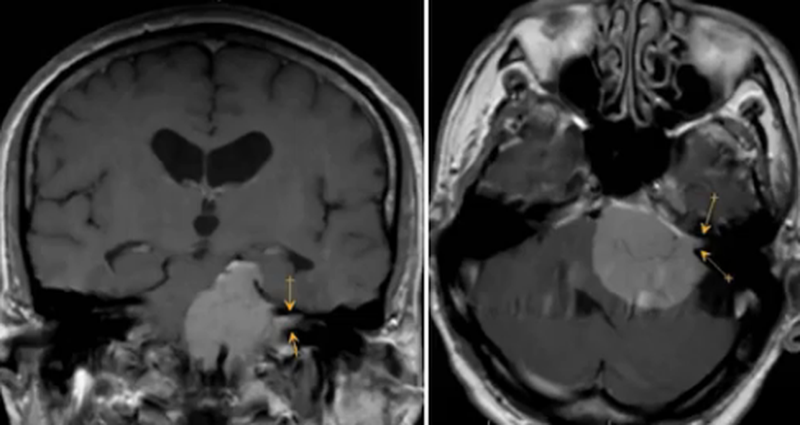
МР-изображение невриномы VIII пары черепно-мозговых нервов (стрелками указана часть опухоли, растущая из внутреннего слухового прохода)
В редких случаях опухоли малого размера не обнаруживают при первом обследовании. При наличии клинических проявлений заболевания врач назначает другие методы исследования или повторное сканирование.
МРТ ― безопасная и высоко информативная диагностическая процедура. Отсутствие лучевой нагрузки позволяет проводить ее столько раз, сколько нужно для контроля состояния больного. Метод актуален для предварительной оценки степени злокачественности образования, повреждения близлежащих структур, особенностей кровоснабжения опухоли. По результатам сканирования врач уточняет сохранность функций мозга, опасности заболевания и составляет план обследования или лечения. Своевременное выявление опухоли в мозге может спасти человеку жизнь. Поэтому роль МРТ в диагностике и лечении онкопатологии ЦНС чрезвычайно велика.

МРТ головного мозга

Показания к МРТ головного мозга

МРТ головы
Головной мозг человека скрыт от визуального осмотра. Поэтому длительное время диагнозы ставились лишь на основании клинической картины и часто бывали ошибочными. А такие патологии, как опухоли мозга, проявляют себя уже на последних стадиях, поэтому диагноз можно было поставить слишком поздно. Все изменилось с появлением методов нейровизуализации, в частности МРТ.
Что такое МРТ
Аппарат создаёт вокруг человека магнитное поле и запускает его колебания. Атомы начинают выстраиваться в определенном порядке и колебаться. Датчики аппарата улавливают эти движения и передают их в компьютерную систему. Там вся информация обрабатывается и выводится на экран в виде изображения внутренних органов.
Изображение послойное — выводится множество снимков, отображающих каждый слой органа определенной толщины. Благодаря этому можно обнаружить даже мельчайшие патологические изменения. МРТ-диагностика опухолей головного мозга является безопасной методикой, поскольку не даёт лучевой нагрузки на организм.
Как выглядят опухоли мозга при этом исследовании
С помощью магнитно-резонансной томографии можно выявить самые минимальные опухолевые процессы. Все опухоли головного мозга на МРТ имеют определенные общие признаки. С помощью МРТ можно не только установить наличие опухоли, но и определить её вид.
Общие признаки опухолей на МРТ
Опухоль головного мозга на МРТ — это всегда объёмное образование, то есть в головном мозге появляется дополнительная ткань. При магнитно-резонансном исследовании и снимке это достаточно хорошо заметно. Выглядит опухоль как округлое образование с четкими или нечеткими границами, в зависимости от характера процесса.
Злокачественные опухоли — рак мозга — обладают свойством прорастать в окружающие их ткани, тем самым разрушая их. Доброкачественные опухоли только сдвигают ткань вокруг себя, так как имеют плотную капсулу. Разрушающее действие у них тоже есть, но менее выраженное.
Так как опухоль состоит из измененных клеток, они на снимке МРТ отличаются от здоровой ткани. Опухолевое образование темнее окружающих тканей, а на контрастном снимке оно выглядит как более светлое пятно.
Так как рак мозга или доброкачественный процесс имеют свойство повреждать ткани, вокруг них образуется участок отечного вещества мозга. Чем больше повреждение, тем сильнее выражен отек.
Для получения более четкого изображения во время исследования мозга на МРТ применяют контраст. У опухолевых процессов есть склонность накапливать этот контраст. Благодаря этому даже мельчайшие образования будут хорошо видны.
И доброкачественные, и злокачественные новообразования могут состоять из разных видов тканей. МРТ дает разнообразные сигналы от клеток разных тканей. Благодаря этому свойству можно на основании анализа снимка определить, из какой ткани опухоль мозга.
Особенности изображения при разных видах опухолей
Астроцитомы — новообразования злокачественного характера, происходящие из глиальной ткани. Наиболее часто они обнаруживаются в лобной и височных долях.
На МРТ они выглядят следующим образом:
- не имеют четко очерченных границ;
- у них более низкая мрт-плотность, чем у здоровой ткани;
- не накапливают контраст;
- часто имеются участки обызвествления и мелкие кисты.
Олигодендроглиомы — опухоли из глиальной ткани, располагаются они чаще в лобной и теменной областях. Как выглядят эти новообразования на МРТ-снимке:
- имеют относительно четкие границы;
- плотность опухолевого образования неравномерно снижена;
- часто сливается с окружающим отеком.
Эпендимома — эмбриональная опухоль. Наиболее часто ее можно обнаружить в полости желудочков. Имеет следующие мрт-признаки:
- обладает округлой формой и относительно четкими контурами;
- плотность этого участка повышена по сравнению со здоровой тканью;
- окружающего отека здоровой ткани обычно нет.
Глиобластома — злокачественное новообразование с самым неблагоприятным прогнозом. Склонно к очень быстрому инвазивному росту. На МРТ-снимке выглядит как округлое образование, имеющее четкие контуры. Вокруг него отчетливая зона отека.
Менингиома — это опухоль из мозговой оболочки. Может располагаться в любом отделе мозга. Характерным мрт-признаком для нее является выраженный отек ткани вокруг. Зона отека может в несколько раз превышать размеры самого образования.
Отдельно стоят метастатические опухоли. Они состоят не из мозговой ткани, а из тканей других органов. В мозг они попадают с током крови. Для них тоже характерны особенности на магнитно-резонансной томографии. Метастаз имеет четкие контуры, вокруг него достаточно широкая зона отека вещества мозга. Если же метастазов много, они могут сливаться в один и занимать большую площадь. По характеристикам мрт-сигнала специалист может определить, какой именно метастаз попал в головной мозг.
Заключение МРТ выдаёт специалист — врач-диагност. Однако это ещё не полноценный результат. Диагност только описывает, что он увидел во время исследования. А расшифровкой этого описания занимается лечащий врач. На основании полученных данных он определяет диагноз.
Есть ли противопоказания к этому обследованию?
У этого исследования есть несколько противопоказаний, связанных со спецификой процесса:
- Не проводится МРТ головы пациентам в терминальном, бессознательном состоянии или психически неуравновешенным, буйным пациентам, поскольку процедура может занимать до получаса.
- Не проводится МРТ головного мозга пациентам с клаустрофобией, т. к. аппарат представляет собой закрытый цилиндр, в который помещают пациента.
![]()
Не проводится пациентам с наличием металлических элементов в организме, поскольку магнитное поле притягивает металл и возможны травмы.
Особой подготовки для МРТ головного мозга не требуется. Пациента предупреждают о ходе процедуры, противопоказаниях. Объясняют, что нужно снять все металлические предметы и предупредить о наличии каких-либо металлических имплантов. Выясняется аллергологический анамнез для профилактики нежелательной реакции на контраст, применяемый при магнитно-резонансном исследовании.
С помощью МРТ можно своевременно выявить злокачественные новообразования головного мозга и вовремя провести необходимую терапию.
Одной из сложнейших патологий, в отношении точного механизма появления и лечения которой ученые до сих пор спорят, является опухоль головного мозга. Ее симптомы на первых стадиях развития схожи с признаками других болезней ЦНС и внутренних органов.

Со временем признаки обретают более специфический характер, позволяют диагностировать заболевание и часто превращают жизнь больного в ад.
Виды опухоли
Исследователями разработана достаточно большая классификация новообразований в зависимости от самых разных факторов.
Гистологические, структурные характеристики, особенности протекания заболевания позволяют выделять две группы новообразований: доброкачественные и злокачественные.
Доброкачественные опухоли не способны к делению, растут медленно, не проникают в другие ткани. По своей структуре напоминают те клетки, из которых произошли, частично сохраняют их функции. Такие опухоли можно удалить посредством операции, при этом рецидив появляется крайне редко. Тем не менее, доброкачественные новообразования в мозге очень опасны. Они ведут к сдавливанию сосудов, появлению отеков, застоев венозной крови, при этом их расположение не всегда дает возможность их удалить.
Новообразования злокачественного характера состоят из клеток, которые очень быстро делятся. Опухоли стремительно растут, образуя при этом целые очаги и проникая в соседние ткани. Чаще всего у злокачественных образований нет четких границ. Они плохо поддаются лечению, в том числе, хирургическому, и склонны к рецидиву.
Расположение позволяет говорить о 3 видах опухолей. Внутримозговые обнаруживаются в самом веществе мозга. Внемозговые появляются в оболочке и нервных тканях. Внутрижелудочковые – в мозговых желудочках.
В диагностике и определении болезней по МКБ-10 также выделяют заболевания в зависимости от точной локации опухоли, например, в лобных долях, мозжечке.
Первичные новообразования появляются в результате изменений, происходящих в головном мозге. Они поражают кости черепа, серое вещество, сосуды. Среди первичных опухолей выделяют несколько подвидов:
- Астроцитома. Мутируют клетки мозга – астроциты. Опухоль является видом глиомы, часто носит доброкачественный характер.
- Медуллобластома. Является другим видом глиомы. Новообразования появляются в задней черепной ямке, растут в результате мутации эмбриональных клеток. На эту опухоль приходится 20% всех поражений мозга. Часто именно она возникает у детей разного возраста, от младенцев до подростков.
- Олигодендроглиома. Изменениям подвергаются олигодендроциты.
- Смешанные глиомы. Мутация происходит и в астроцитах, и в олигодендроцитах. В 50% первичных опухолей обнаруживается именно эта форма.
- Менингиомы. Изменяются клетки оболочки. Чаще является доброкачественной, но бывает и злокачественная.
- Лимфомы. Заболевание возникает в лимфососудах мозга.
- Гипофизарные аденомы. Связаны с поражением гипофиза, развиваются преимущественно у женщин. В редких случаях могут носить злокачественный характер.
- Эпендимома. Изменяются клетки, участвующие в синтезе спинномозговой жидкости.
Вторичные новообразования проявляются метастазами из других органов.
Причины
Точные причины, почему возникает и развивается рак головного мозга, не установлены. Определены только факторы, которые с высокой долей вероятности способствуют его появлению.
По статистике, большую роль играет наследственность. Если в семье был человек, которого поразил рак, то, вероятно, в следующем поколении или через поколение появится кто-то еще, кто станет жертвой этой болезни.
Вторым важным и частым фактором является длительное нахождение в зоне радиации. Негативное воздействие имеет работа с такими химическими элементами, как свинец, ртуть, винилхлорид, длительное использование лекарственных препаратов. К мутации здоровых клеток приводит курение, употребление наркотических средств, алкоголя, генно-модифицированных продуктов. Часто фактором, вызывающим онкологию, становятся черепно-мозговые травмы.
По статистике, опухоль мозга часто возникает у людей старше 65 лет, мужчин, детей дошкольного или младшего школьного возраста. Поражает она тех, кто длительное время проводит с мобильным телефоном, спит с ним, использует аппарат с низкой зарядкой. Раковые клетки появляются часто после пересадки органов или использования химиотерапии для удаления опухолей в других частях организма.
Симптомы
Признаки опухоли головного мозга на ранних стадиях часто можно спутать с симптомами других патологий, например, сотрясения мозга или инсульта. Порой их путают и с признаками болезней внутренних органов. Особенностью, которая указывает на онкологию, является то, что эти ранние симптомы не проходят, и их интенсивность постоянно нарастает. Только на более поздних этапах появляется специфическая симптоматика, указывающая на вероятное появление рака головного мозга.
В статье рассмотрим, что такое объемное образование головного мозга.
Заболевания онкологической природы ежегодно диагностируются у десятков тысяч человек. Данные патологии характеризуются стремительным разрастанием атипичных тканей, в результате чего нарушается функциональность органа, в котором располагается новообразование. Помимо этого, в организме возникает общая интоксикация, спровоцированная продуктами, образующимися в ходе жизнедеятельности опухоли.

Подобные поражения могут развиваться в голове, причем формироваться они могут из различных клеток. Патологии онкологического характера диагностируются как у взрослых пациентов, так и у детей, причем механизмы развития новообразования могут отличаться. Образования в головном мозге не являются распространенным типом опухолей, однако представляют собой наибольшую опасность. При перерождении нервных тканей происходят тяжелые полиорганные нарушения, а терапия заболевания затруднена в силу специфического местоположения.
Важный критерий в оценке прогноза – степень злокачественности объемного образования головного мозга, определяемая отличием клеток опухоли от первоначальных клеток органа. Чем их строение ближе к естественному, тем лучший прогноз будет для пациента. Наиболее результативным методом борьбы с новообразованиями является хирургия, однако такой подход возможен не всегда. Чаще всего специалисты рекомендуют комплексную борьбу с проблемой, которая подразумевает воздействие на раковые клетки различными способами.
По своему определению опухоли представляют собой объемные образования головного мозга, имеющие смешанную природу.
Причины возникновения опухолей головного мозга
Современной медицине неизвестны точные причины развития объемных образований головного мозга. Специалисты предполагают, что подобные изменения возникают под воздействием сочетания факторов. У пациентов детского возраста при этом превалируют генетические факторы возникновения новообразований. Связаны они с мутацией некоторых участков хромосом, которые контролируют рост, деление клеток. Такие изменения чаще всего провоцируют формирование опухоли у новорожденных, маленьких детей. У взрослых пациентов раковые заболевания также могут иметь генетическую природу. Ученые выделяют ряд факторов, способных спровоцировать сбой цикла клеток и развитие объемного образования головного мозга (код МКБ D33):

- Ультрафиолетовое, инфракрасное излучение способно изменять строение ДНК, в результате чего возрастает вероятность формирования новообразования, в том числе меланомы.
- Некоторые вирусы обладают способностью потенцировать неконтролируемый рост клеток, который затем перерождается в онкологию. К таким вирусам относится, к примеру, папилломавирус, вызывающий появление бородавок.
- Использование в пищу продуктов, которые содержат ГМО. Они способны оказывать тератогенное воздействие – вызывать онкологические заболевания и формирование уродств.
Классификация опухолей в головном мозге
Прогноз на выздоровление при объемном образовании головного мозга (по МКБ-10 D33) зависит от стадии патологического процесса, а также индивидуальных характеристик организма пациента и гистологии опухолевого образования. Церебральные поражения подразделяют на две крупные группы: глиомы, образование которых происходит непосредственно из нервной ткани; неглиомы, образующиеся из мозговых оболочек, лимфоидных элементов. Также выделяют вторичные образования, представляющие собой результат метастазирования первичного очага по лимфатическим путям и кровеносным сосудам. Как правило, подобный процесс обнаруживается в органах, где присутствует активный кровоток – селезенке, легких, печени.
Глиомы
Группа глиом представлена различными патологиями, они являются самыми распространенными объемными образованиями мозолистого тела головного мозга. Диагностируют их в 80% случаев. Глиомы различают по уровню злокачественности, в связи с чем прогноз и клиническая картина могут варьироваться. Самый распространенный тип глиомы – глиобластома. Выделяют также:
- Олигодендроглиомы. Данная патология является очень редкой, формируется новообразование в этом случае из защитных элементов, также поддерживающих процесс гемостаза в головном мозге. Особенность таких объемных образований ствола головного мозга заключается в том, что чаще всего они образуются у пациентов среднего возраста. Такие новообразования умеренно злокачественные.
- Астроцитомы. Данное новообразование диагностируется в 3/5 случаев рака мозга. Формируются астроцитомы из клеток, которые отграничивают нейроны от сосудов. Данные клетки (астроциты) участвуют в питании и естественном развитии нервной ткани. Астроцитомы дифференцируются с учетом степени злокачественности.
- Эпендимомы. Являются образованиями, сформированными клетками внутреннего слоя мозговых желудочков. Указанные клетки принимают участие в процессе выработки ликвора, в связи с чем симптоматика эпендимомы связана с нарушением именно этой функции. Эпендимомы классифицируются на злокачественные и высокодифференцированные.
- Смешанные глиомы. Данный тип опухолей формируется из нескольких типов тканей, которые в норме присутствуют в головном мозге.
Объемное образование в теменной доле головного мозга может обнаружиться внезапно. Неврологическая симптоматика при локализации опухоли в этой области проявляется в нарушениях чувствительности туловища на стороне, противоположной очагу поражения. Отмечаются нарушение ориентации в частях собственного тела, оптикоафазические расстройства.

Глазная патология возникает только при больших объемах опухоли и проявляется менее чем у половины больных. Характерной особенностью является возникновение частичной нижнеквадрантной гомонимной гемианопсии в результате поражения верхней части пучка Грациоле, нервные волокна которого проходят в этой доле. В последующем при распространении процесса на затылочную долю развивается полная гомонимная гемианопсия.
Неглиомы
Такие опухоли представлены тремя типами, некоторые из которых имеют доброкачественный характер, а некоторые сопряжены с плохим прогнозом и нередко приводят к летальному исходу пациента. Врачи выделяют:
- Менингиомы. Данные опухоли формируют оболочки головного мозга. Специалисты дифференцируют их по степени злокачественности, кроме того, они могут сопровождаться клиническими проявлениями различной интенсивности.
- Гипофизарные аденомы. Представляют собой специфическую проблему, которая всегда сопровождается изменениями эндокринных функций органа. Подобная патология поражает чаще женщин. В большинстве случаев представляет собой образование доброкачественного характера, терапии поддается хорошо.
- Лимфомы ЦНС. Для данного типа новообразования характерно тяжелое течение. Опухоли состоят из перерожденных клеток лимфатической системы. Прогноз и схема терапии зависит от типа тканей, вовлеченных в процесс.
Каковы признаки объемного образования головного мозга?
Характерная симптоматика
Проявления опухолевых образований в мозге зависят от множества факторов. Немаловажное значение имеет место локализации новообразования, так как нервные структуры подразделяются на зоны функциональности. Симптоматика опухоли также может варьироваться от стадии патологии.

Ранние проявления следующие:
- Развитие мигреней, сопровождающих практически каждое заболевание ЦНС. Наиболее часто они возникают в результате отечности. Мигрень может тревожить пациента даже в том случае, если образование в мозге имеет малый размер. Максимальная интенсивность боли наблюдается в ночное, утреннее время. С учетом только данного симптома распознать опухоль невозможно.
- Возникновение часто сопутствующих мигреням рвотных позывов. Причем они не имеют взаимосвязи с присутствием в ЖКТ пищи.
- Когнитивные нарушения, к примеру, расстройство памяти, нарушение способности концентрироваться. Определить причину подобных расстройств можно исключительно путем тщательного обследования.
Если терапия выше указанных признаков отсутствует, а новообразование в мозге имеет злокачественный характер, наблюдается усугубление симптоматики:
- Развивается депрессия, сонливость, угнетение. Как правило, подобные проявления сопряжены с сильной болью и повышением температуры.
- Другие симптомы зависят от местоположения опухолевого новообразования. У пациента может нарушаться речь, ухудшаться зрение, нарушаться координация движений. Указанные клинические признаки имеют важное значение в диагностике патологии, так как позволяют определить место локализации опухоли.
- В осложненных случаях наблюдается появление судорог, сопровождаемых остановкой дыхания. Если вовремя не оказать пациенту помощь, существует вероятность наступления фатального исхода.
Как устанавливают диагноз "объемное образование головного мозга"?
Диагностика
Диагностика патологии предполагает проведение тщательного обследования, включающего в себя лабораторные исследования крови, МРТ. Также проводится изучение клинических проявлений болезни невропатологом и онкологом.
Терапия образований в головном мозге
Терапия новообразований предполагает комплексный подход, в основе которого лежит хирургическое вмешательство, направленное на полное устранение опухоли. К сожалению, операция, в силу локализации патологии, не всегда возможна. В подобных случаях пациенту назначают химиотерапию, медикаментозную терапию и другие способы воздействия на новообразование, позволяющие приостановить его рост и улучшить состояние пациента. Чаще всего полностью излечить заболевание невозможно.

Хирургическое вмешательство
Удаление опухоли хирургическим путем может производиться исключительно в пределах здоровой ткани. При подобном подходе обеспечивается удовлетворительный эффект. В связи с этим, излечимым можно назвать новообразование, имеющее четко очерченные границы. Оперативное вмешательство проводится под контролем КТ, МРТ, что позволяет визуализировать действия хирурга.
Радиотерапия
Если отсутствует возможность хирургического иссечения опухоли, пациенту рекомендовано воздействие гамма-излучением. Радиотерапия также используется с целью уменьшения объема опухоли перед ее дальнейшем удалением.
Лучевая терапия показана и в тех случаях, когда при хирургическом вмешательстве не удается полностью удалить опухоль либо она является неоперабельной.
Химиотерапия
Цитостатики при опухолях головного мозга используются достаточно редко, так как не все вещества могут проникать сквозь ГЭБ. Химиотерапевтическое воздействие используется в случаях восприимчивости образования к вводимым веществам.
Помимо указанных методов лечения может использоваться целевая терапия, предполагающая введение препаратов, воздействующих только на клетки опухоли, криохирургия.

Прогноз, опасные последствия
Новообразования в головном мозге способны провоцировать развитие различных нарушений в деятельности внутренних органов. Происходит поражение нервных центров (в результате чего развиваются судороги, паралич), изменение психического состояния пациента. При поражении важных структур и метастазировании патология заканчивается смертью пациента.
Особенно серьезны последствия объемного образования 3 желудочка головного мозга.
Опухоли III желудочка являются относительно редкой группой новообразований головного мозга. По данным ряда авторов, они составляют от 1,5 % до 2–5 %. Наиболее частыми новообразованиями III желудочка у детей являются субэпендимарные гигантоклеточные и пилоцитарные астроцитомы, нейрофибромы, герминомы, глиомы, краниофарингиомы, папилломы и пинеальные новообразования. У взрослых наиболее часты коллоидные кисты, метастазы, лимфомы, менингиомы, глиомы и пинеаломы.
В течение заболевания симптомы также колеблются в своей интенсивности и обычно более выражены у детей.

Реабилитация
Период реабилитации после терапии новообразований в мозге направлен на адаптацию человека, возвращение его к нормальной жизни. В реабилитационном периоде показано применение специальных поддерживающих медикаментов, методов физиотерапии. Также пациенту рекомендуют специальные упражнения.
Восстановление проводится мультидисциплинарной бригадой, в состав которой входят хирург, химиотерапевт, радиолог, психолог, врач ЛФК, физиотерапевт, инструктор ЛФК, логопед, медсестры и младший медицинский персонал. Только мультидисциплинарный подход обеспечит всесторонний качественный реабилитационный процесс.
Важно помнить, что эффективность терапии и прогноз во многих случаях зависят от характера образования и стадии его развития, в связи с чем необходимо обращаться к врачу при малейших подозрениях на заболевание.
Читайте также:


