Оперативная хирургия рака прямой кишки
Наиболее эффективным при раке прямой кишки является хирургическое лечение, характер которого во многом зависит от локализации опухоли, стадии процесса, общего состояния больного и наличии или отсутствии осложнений. Операции обычно предшествует предоперационная подготовка, направленная на терапию сопутствующих заболеваний, уменьшение раковой интоксикации и освобождение кишечника от содержимого. Всем больным с анемией, гипопротеинемией, гиповолемией переливают кровь, плазму и другие белковые препараты. При дегидратации необходима коррекция водно-электролитного баланса. Для подготовки кишечника больного за 5—7 дней до операции переводят на бесшлаковую диету. За 2 сут назначают слабительные и ставят очистительные клизмы (утром и вечером). Утром в день операции после клизмы в прямую кишку вводят газоотводную трубку для удаления оставшейся жидкости. За 5 дней до операции дают фуразолидон по 0,1 г 4 раза в день или накануне операции невиграмон в течение 20 ч 5 раз по 1 капсуле. Хорошие результаты при подготовке прямой кишки к радикальным операциям могут быть получены при применении так называемых элементных диет.
Радикальные операции при раке прямой кишки могут быть трех основных типов: резекции, экстирпации и ампутации. Резекции заключаются в удалении пораженного сегмента прямой кишки с одно- или двухмоментным восстановлением непрерывности органа. К ним относятся передняя резекция, брюшно-анальная резекция по Хохсисгу и резекция по Гартману. Переднюю резекцию производят при локализации опухоли в ректосигмоидном или верхнеампулярном отделе прямой кишки. Операция состоит в мобилизации и иссечении части сигмовидной и прямой кишок с последующим наложением первичного анастомоза конец в конец. Последний создают вручную двухрядными узловыми швами или с помощью сшивающего аппарата КЦ-28. В результате oпeрации сохраняется запирательная функции анального жома и не нарушается иннервация мочевого пузыря. Брюшно-анальная резекция показана при раке верхне- н средиеампуляриого отделов прямой кишки, нижний край которых находится на высоте 7—8 см от заднепроходного отверстия. Операция включает мобилизацию прямой и сигмовидной кишок с перевязкой нижней брыжеечной артерии дистальнее отхождения левой ободочной.
Важными условиями ее успешного выполнения являются достаточная длина сигмовидной кишки и хорошая васкуляризация последней за счет краевой артериальной дуги. Мобилизованную прямую и сигмовидную кишки низводят через лишенный слизистой оболочки концевой отрезок прямой кишки и фиксируют к коже на уровне анального отверстия. Выведенный наружу сегмент кишки отсекают вместе с опухолью. В ряде случаев при раке проксимального отдела прямой кишки первичная резекция сопряжена с большим риском. В этом случае после резекции отрезка кишки, несущего опухоль, проксимальный конец сигмовидной кишки выводят в виде одноствольного подвздошного ануса, а периферическую культю прямой кишки ушивают наглухо и погружают под тазовую брюшину (операция Гартмана).
Экстирпация прямой кишки (обычная и расширенная) занимает одно из видных мест в хирургическом лечении рака кишки, особенно при локализации опухоли ниже 7 см от ануса. Она позволяет удалить орган, несущий опухоль, в пределах фасциальных футляров с параректальной клетчаткой и лимфатическими узлами. Вместе с прямой кишкой удаляют и ее сфинктерный аппарат. Операция состоит из внутрибрюшного и промежностного этапов, которые выполняются одной или двумя бригадами хирургов. После мобилизации сигмовидной и прямой кишок S-образную кишку пересекают, ее отводящую петлю опускают на дно таза и перитонизируют, а приводящий конец выводят в виде одноствольного ануса. Ампутацию прямой кишки в настоящее время производят но довольно ограниченным показаниям при раке аноректальной области, преимущественно в тех случаях, когда имеются противопоказания к экстирпации.
При неудалимом раке прямой кишки производят паллиативные операции. Они направлены на восстановление проходимости кишки выше опухоли посредством наложения двухствольного противоестественного ануса. С этой целью через небольшой разрез в левой подвздошной области выводят петлю сигмовидной кишки, которую подшивают к брюшине и коже с образованием шпоры. Ее просвет вскрывают сразу, если имеется кишечная непроходимость, или через 24—48 ч при ее отсутствии.
За последние годы при раке прямой кишки сделаны попытки наряду с хирургическим лечением применить лучевое лечение н химиотерапию. Однако полученные при этом данные отличаются большой неоднородностью и требуют дальнейших наблюдений.
За последние годы операбельность рака прямой кишки значительно увеличилась. Радикально оперируется 80% больных: более половины из них живут 5 лет и более.

Особенности проведения операций при раке прямой кишки.
1. Расположение в узком пространстве
Прямая кишка лежит глубоко в малом тазу и фиксирована со всех сторон – к нижним отделам позвоночника (крестцу и копчику), к органам моче-половой системы и к боковым стенкам таза. Удаление прямой кишки – технически очень сложная операция. Ее выполняют правильно лишь в специализированных отделениях и центрах.
Хирурги, которые выполняют такие операции редко, рискуют не до конца убрать опухоль, а также повредить органы и структуры рядом с прямой кишкой, что может привести к развитию серьезных послеоперационных осложнений, например, нарушению оттока мочи, отсутствию сексуальной функции, повреждению крупных сосудов и нервов.
Как это решается в Клинике колопроктологии и малоинвазивной хирургии:
- мы выполняем такие операции каждый день, в нашей клинике накоплен значительный опыт различных видов операций при всех видах и стадиях рака прямой кишки
- прямая кишка освобождается из окружающих тканей всегда только под контролем зрения с тщательным сохранением всех окружающих нервов, сосудов и органов
- во время открытых операций применяются специальные ранорасширители немецкого производства для достижения хорошего обзора и выполнения всех этапов операции под контролем зрения. Все опухолевые клетки удаляются, ничего не остается.
- лапароскопические операции выполняются на видео-оборудовании HD-качества, в том числе с 3D-изображением, которое обеспечивает превосходную видимость даже в самых глубоких местах малого таза
2. Необходимость тщательного сохранения нервов
Рядом с прямой кишкой проходят нервы, которые обеспечивают работу всех органов малого таза: у мужчин это мочевой пузырь, предстательная железа, семенные пузырьки, мочевыводящий канал. У женщин – влагалище, матка, шейка матки и мочевой пузырь. Прямая кишка располагается в очень узком пространстве малого таза, окруженная очень важными анатомическими структурами. Поэтому, во время удаления прямой кишки существует опасность повреждения окружающих ее сосудов и нервов, что может привести к значительному нарушению функции органов моче-половой системы после операции.
Как это решается в Клинике колопроктологии и малоинвазивной хирургии:
- нами разработаны и активно применяются методики нервосохраняющих операций при всех стадиях рака прямой кишки
- во время каждой операции для отделения нервов от прямой кишки используются специальные высокотехнологичные хирургические инструменты, использующие энергию ультразвука, которая не травмирует нервную ткань и сводит на ноль риск кровотечения
3. Сохранение/удаление анального канала
Чем ближе опухоль располагается к анальному каналу, тем выше вероятность что для полного удаления опухоли потребуется удалить также и анальный канал вместе с прямой кишкой. При этом формируется постоянная колостома – вывод кишки на живот, при этом стул поступает в специальный мешочек, который крепится к животу пациента. В начале 20 века все операции при раке прямой кишки выполняли только таким образом. В 21 веке в связи с развитием хирургических технологий операции с полным удалением анального канала выполняются все реже: в специализированных клиниках – не более, чем у 20% пациентов. Однако, во многих клиниках продолжают выполнять операции с постоянными колостомами почти всем больным. Причиной этому могут быть недостаточная квалификация хирургов, нехватка специальных инструментов, нежелание осваивать современные технологии. И многие пациенты становятся инвалидами, хотя у них была возможность удалить опухоль прямой кишки и сохранить анальный канал.
Как это решается в Клинике колопроктологии и малоинвазивной хирургии:
- более 80% операций при раке прямой кишки в нашей клинике выполняются с сохранением анального канала – как открытые, так и лапароскопические операции.
- для формирования анастомоза (место соединения кишок) применяются современные одноразовые сшивающие аппараты, которые позволяют минимизировать риск развития осложнений.
- в нашей клинике разработана и применяется уникальная методика сохранения сфинктера даже при очень близком расположении опухоли к анальному каналу – интерсфинктерные резекции.
Варианты операций при раке прямой кишки:
Передняя резекция. При этом виде операций через разрез живота в нижней части удаляются опухоли, которые располагаются в верхней части прямой кишки. Удаляется сегмент кишечника, состоящий из верхней части прямой кишки и нижней части сигмовидной кишки, и затем концы кишечника соединяются (формируется анастомоз).
Низкая передняя резекция – выполняется при расположении опухолей в средней и нижней частях прямой кишки. Как и при передней резекции производят разрез передней брюшной стенки в нижней части живота. По сравнению с передней резекцией при низкой передней резекции удаляется большей тканей, включая почти всю прямую кишку, ее брыжейку (мезоректум) вплоть до мышц анального сфинктера. Тотальная мезоректумэктомия в настоящее время является стандартом лечения опухолей прямой кишки, которые располагаются в ее нижнем отделе. При этом методе хирургического лечения частота возврата заболевания (рецидив) минимален. После удаления части прямой кишки, конец ободочной кишки соединяется с оставшейся самой нижней частью прямой кишки или анальным каналом (коло-анальный анастомоз). Так как в данном случае не требуется формирования постоянной стомы, эта операция считается сфинктерсохраняющей. Тем не менее, может потребоваться формирование временной стомы (трансверзостомы или илестомы) для того, чтобы защитить место анастомоза во время его заживления.
Брюшно-промежностная экстирпация. Раньше эта операция была стандартом лечения раковых опухолей прямой кишки, располагающихся в ее нижнем отделе. Операция выполняется из двух разрезов – один через живот, и второй вокруг анального канала в промежности. При брюшно-промежностной экстирпации полностью удаляются прямая кишка, анальный канал и окружающие его мышцы анального сфинктера. Из-за того, что удаляются мышцы анального сфинктера, восстановить нормальный ход кишечника невозможно, поэтому для отведения кала формируется постоянная колостома.
В последнее время все чаще стали выполняться сфинктерсохраняющие операции, даже таких случаях, когда раньше единственным методом лечения считалась брюшно-промежностная экстирпация. При этом удается избежать формирования постоянной колостомы. Основная причина, почему это стало возможно, – использование современных степлерных аппаратов, которые значительно упростили выполнение операции. Кроме того, удаление небольших опухолей прямой кишки можно делать через анус (трансанальное иссечение). Поэтому в настоящее время брюшно-промежностная эктирпация выполняется только при больших распространенных опухолях, которые располагаются глубоко в малом тазу и вовлекают мышцы анального сфинктера. Каждый год частота выполнения брюшно-промежностных экстирпаций снижается. Сфинктер-сохраняющие операции могут во многих случаях заменить брюшно-промежностную экстирпацию, так как гарантируют такую же продолжительность жизни после операции и не требуют формирования колостомы.
Трансанальное иссечение – выполняется при маленьких опухолях в нижних отделах прямой кишки. Также как и низкая передняя резекция, при выполнении трансанального иссечения опухоли не требуется формирование постоянной стомы и эта операция является сфинктер-сохраняющей. При этой операции хирург не удаляет всю прямую кишку, а только часть ее стенки, где находится опухоль. Операция производится специальными инструментами через анальный канал. Иссеченная часть стенки прямой кишки с опухолью удаляется и дефект в стенке ушивается несколькими швами. Так как при трансанальном иссечении удаляется только часть кишечной стенки, расположенные вблизи лимфатические узлы не удаляются. Если в них на момент операции содержатся микроскопические раковые клетки, они могут стать причиной возникновения рецидива опухоли (повтора заболевания). Поэтому этот вид операций можно выполнять только при маленьких опухолях с неагрессивным ростом.
Некоторые пациенты возражают против выполнения операции, боясь что потеряют способность контролировать стул и не смогут справиться с временной стомой. Тем не менее, следует помнить, что для рака прямой кишки кроме хирургической операции, другого метода излечения нет. Менее инвазивные процедуры, такие как деструкция опухолевой ткани с помощью электричества, лазера или местной лучевой терапии, играют лишь ограниченную роль в крайне редких случаях, однако в целом эти методы не могут считаться излечивающими.

- Виды операций при раке прямой кишки
- Передняя резекция
- Операция Гартмана
- Проктэктомия
- Абдомино-перинеальная резекция
- Тазовая эвисцерация
- Как зависит хирургическая тактика от стадии рака прямой кишки?
Хирургическое иссечение опухоли — основной вид лечения рака прямой кишки. Вид и объем операции зависят от стадии, размеров опухоли, прорастания в соседние ткани, наличия метастазов. Как правило, хирургическое лечение дополняют курсом адъювантной или неоадъювантной химиотерапии, лучевой терапии.
Виды операций при раке прямой кишки
Если опухоль диагностирована на ранней стадии (I), не проросла через стенку кишки и находится недалеко от ануса, проводят локальную трансанальную резекцию. Во время этой операции не делают разрезов на коже: врач вводит инструменты через прямую кишку. Разрез делают через всю толщу стенки кишки. Удаляют пораженный участок и прилегающие к нему ткани, образовавшийся дефект ушивают.
Локальную трансанальную резекцию проводят под местной анестезией. Во время операции пациент находится в сознании. Так как лимфатические узлы не иссекают, после вмешательства проводят курс лучевой терапии, иногда в сочетании с химиотерапией, чтобы уничтожить оставшиеся в организме раковые клетки.
Если опухоль на I стадии находится в прямой кишке достаточно высоко, прибегают к трансанальной эндоскопической микрохирургии. По сути это та же трансанальная резекция, которая проводится при помощи более сложного современного оборудования, обеспечивает высокую точность вмешательства.
Передняя резекция
При I, II и III стадиях рака прямой кишки, когда опухоль находится на 10 см выше анального сфинктера, может быть выполнена передняя резекция. Операцию проводят открытым или лапароскопическим способом. Хирург удаляет пораженный опухолью участок прямой кишки с захватом некоторого количества здоровой ткани по обе стороны, а также близлежащие лимфатические узлы и окружающую клетчатку. Затем накладывают анастомоз: конец прямой кишки соединяют с концом ободочной.
Чаще всего анастомоз накладывают сразу во время резекции. Однако, если до операции был проведен курс химиотерапии или лучевой терапии, прямой кишке нужно время, чтобы восстановиться, иначе нормального заживления не произойдет. Пациенту накладывают временную илеостому: в стенке подвздошной кишки (конечный отдел тонкого кишечника) проделывают отверстие и выводят его на поверхность кожи. Обычно через 8 недель илеостому закрывают и накладывают анастомоз.
Операция Гартмана
При кишечной непроходимости, в качестве экстренной меры, проводят операцию Гартмана. Выполняют резекцию прямой и сигмовидной кишки без наложения анастомоза с формированием колостомы. В дальнейшем можно провести второй и третий этап хирургического лечения, во время которых закрывают колостому и формируют анастомоз.
Проктэктомия
Иногда необходимо удалить всю прямую кишку и окружающие её лимфатические узлы. Такая операция называется проктэктомией. Завершается она наложением коло-анального анастомоза — конец толстого кишечника подшивают к анусу.
Абдомино-перинеальная резекция
Данный вид хирургического вмешательства применяют при раке прямой кишки I, II или III стадии, когда опухоль находится низко, прорастает в сфинктер (мышечный жом в области ануса, который отвечает за удержание каловых масс).
Операцию проводят через разрезы на животе и в области ануса. Так как анус будет удален, после абдомино-перинеальной резекции накладывают постоянную колостому: конец толстой кишки выводят на кожу, прикрепляют калоприемник.
Можно вывести конец кишки в рану промежности. По сути, это та же колостома, но находится она в привычном месте, там, где раньше был анус.
Тазовая эвисцерация
Это наиболее серьезное хирургическое вмешательство, которое проводят при прорастании опухоли в соседние органы. Удаляют прямую кишку, мочевой пузырь и прилегающие к нему отрезки мочеточников, тазовую клетчатку и лимфатические узлы, у женщин — матку с придатками, у мужчин — простату.
После операции накладывают колостому, уростому (отверстие на передней брюшной стенке для отведения мочи).

Как зависит хирургическая тактика от стадии рака прямой кишки?
Принципы лечения рака прямой кишки на разных стадиях выглядят следующим образом:
- I стадия. Обычно изначально операция проводится по поводу удаления полипа, который затем отправляют на гистологическое и цитологическое исследование. Если в краях образца ткани не обнаружены раковые клетки, лечение заканчивают. Если обнаружены раковые или низкодифференцированные клетки, проводят одну из операций, описанных выше. В зависимости от характеристик опухоли, лечение на этом заканчивают, либо проводят курс химиотерапии, лучевой терапии.
- II стадия. Если опухоль проросла в соседние ткани, но не успела распространиться в лимфатические узлы, выполняют переднюю резекцию, проктэктомию или абдомино-перинеальную резекцию. Предварительно проводят курс химиолучевой терапии. После операции назначают шестимесячный курс адъювантной химиотерапии.
- III стадия. Проводят курс химиолучевой терапии, затем хирургическое вмешательство, затем курс химиотерапии в течение 6-ти месяцев. Обычно выполняют, как и при второй стадии, переднюю резекцию, проктэктомию или абдомино-перинеальную резекцию, с обязательным удалением близлежащих лимфатических узлов. Если опухоль сильно проросла в соседние органы, показана тазовая эвисцерация.
- IV стадия. Если обнаружены отдаленные метастазы, прогноз обычно неблагоприятный. Но хирургическое лечение в сочетании с химиотерапией и лучевой терапией помогает облегчить симптомы, продлить жизнь. В связи с особенностями оттока крови от прямой и толстой кишки, нередко метастазы обнаруживаются в печени. Для борьбы с ними в Европейской клинике применяются такие современные методы, как радиочастотная аблация, химиоэмболизация, интраартериальная химиотерапия.
В Европейской клинике проводятся операции любой сложности, открытые и лапароскопические, при любых стадиях рака прямой и толстой кишки. Мы считаем, что помочь можно всегда, даже при некурабельных запущенных опухолях, которые отказались лечить врачи в других больницах. Наши онкологи применяют весь арсенал современных возможностей, чтобы максимально продлить жизнь пациента, обеспечить её достойное качество. Мы знаем, как помочь.
- Наверняка спросите, как можно избежать онкологии? А никак! Если раку быть, он будет. Вопрос в другом: как относиться к этой болезни до ее начала и что делать, если она все-таки случилась…
- Почему в онкологии абдоминальная хирургия выделена в самостоятельную область?
Анатолий Белоножка, заведующий отделением, стаж работы в отделении 25 лет:
Это не только затрудняет работу во время операции, но и создает угрозу инфицирования в послеоперационном периоде. Перед медицинской командой встает задача не просто грамотно прооперировать пациента, но и выходить его после.
Вячеслав Порунов, стаж работы в отделении 23 года:
Но знаете, как-то я пересидел, не встал и не хлопнул. Почему? Работать, понимая, что твой пациент может умереть, можно, только если есть какой-то сокровенный смысл, который стоит на порядок выше ситуации в целом. И я его увидел. Мы все когда-то умрем. Но сейчас у человека есть проблема, и ею кто-то должен заниматься. Например, я!

Врачи отделения абдоминальной хирургии краевого онкодиспансера Фото: Юлия КОРЧАГИНА
Не хочу жить
- Что самое сложное в вашей работе?
- Наши операции бывают калечащими. Врачи же не боги, и иногда бывают ситуации, в которых наложение кишечной стомы – единственный выход для пациента (стома - это искусственное отверстие в отделе кишечника с выходом через брюшную стенку для вывода содержимого, - прим. ред.). В 90-е годы это была просто катастрофа. Тогда же ничего не было в помощь пациентам, никаких средств! Каждый выходил из ситуации как мог: вместо калоприемников приспосабливали мешочки разные, баночки из-под майонеза. Многие просто жить не хотели…
Валерий Карпов, стаж работы в диспансере 8 лет:
Лучше поздно, чем никогда
- Вспомните случаи из вашей практики, которые вам запомнились особенно.
Александр Шулбаев, стаж работы в отделении 2 года:
Вячеслав Порунов:
- А я хочу рассказать другую историю. Историю о том, как человек свою болезнь сделал примером, возможно, спасшим чью-то жизнь.
При выписке мы с ним обо всем откровенно поговорили, он спросил, сколько ему осталось. При таких ситуациях даже год-полтора считались весьма оптимистичными прогнозами…
Спустя несколько лет после того, как его не стало, я случайно узнал от другого пациента, что вернувшись в свой район, он развернул обширную профилактическую работу. В районную газету написал статью о себе: честно и подробно рассказал о том, как болел, какие были симптомы, о стоме - обо всем. Используя административный ресурс, обеспечил местную больницу колоноскопом, эндоскопом, аппаратом УЗИ .
Оптимизм профессии
- Что изменилось в лечении опухолей кишечника за четверть века?
Анатолий Белоножка:
- Когда я пришел в абдоминальную хирургию в 1994 году, отделением заведовала Надежда Сергеевна Братышева. Она была легендой диспансера! Этой женщине принадлежали первые шаги в хирургии кишечника на Алтае . Она просто взяла и сдвинула эту глыбу с мертвой точки.

Врачи отделения абдоминальной хирургии краевого онкодиспансера Фото: Юлия КОРЧАГИНА
Мы стали использовать гармонический скальпель и свели кровопотери до минимума. Применяем более надежные импортные сшивающие аппараты, что крайне важно для хирургии прямой кишки. Научились проводить малоинвазивные эндоскопические операции, выполнять пластику кишечника. Внедрили в практику технологию сохранения и восстановления естественной функции кишок, признанную колопроктологами всего мира как бесспорный эталон. В лечении наших пациентов мы активно используем предоперационную химиолучевую терапию, послеоперационную лекарственную терапию, в том числе современными таргетными препаратами.
Валерий Карпов:
Вячеслав Порунов:
- Наши пациенты стали дольше и качественнее жить. Это добавило нам оптимизма. Сейчас стома уже не воспринимается как трагедия, потому что появились очень хорошие калоприемники и средства ухода – от защитных кремов до нейтрализаторов запаха. И все это доступно онкологическим пациентам, которые при оформлении инвалидности могут получать эти средства бесплатно.
О науке и рукоделии
- Ваша работа больше наука или искусство?
Валерий Карпов:
Хотя, с другой стороны, если операция выполнена эстетично, она почти всегда проходит без осложнений. А если осталось ощущение, что вроде бы все по правилам сделал, но как-то шероховато получилось, - в таких ситуациях часто осложнения и бывают. Кто-то из японских хирургов говорил, что работать хирургическим инструментом нужно, как художник кистью. В этом есть доля истины.
- И совершенно напрасно. Что принято называть рукоделием? Вышивку, вязание, кружево, оригами и прочее. То есть тонкую работу, что-то очень аккуратное, эстетичное, требующее точности и терпения. А разве это не про работу хирурга?
- Дайте профессиональный совет: как жить, чтобы избежать рака кишечника?

Врачи отделения абдоминальной хирургии краевого онкодиспансера Фото: Юлия КОРЧАГИНА
Вячеслав Порунов:
- Нет такого совета. Если раку быть, он будет. Это та область, которая нам, к сожалению, пока не подвластна. Самое главное: не надо самим ставить себе диагнозы и назначать лечение. Если появились любые симптомы, которые выбиваются из вашей привычной картины мира, идите к врачу!
- Но многие стесняются, потому и тянут до последнего.
- Но что ж делать, если болезнь завелась не в глазе, не в ухе, а именно ТАМ?! Вовремя диагностированная болезнь – это огромный шанс на благополучный исход и долгую безрецидивную жизнь.
Галина Жданович:
- За время лечения мы становимся с пациентами почти как родственники – столько всего бывает пересказано и переслушано. Я заметила, что у всех наших больных была какая-то серьезная эмоциональная встряска, которая перевернула их жизнь: развод, смерть близкого человека, несчастная любовь, предательство.
Для меня среди причин возникновения рака главная – стресс и душевная боль. Нам нужно учиться жить в ладу с собой и миром.
И ни разу я не слышала про чудесное исцеление. Я не верю в это, но я верю врачам. Я вижу, как они работают. Доверяйте им! Не надо сваливать всю ответственность за свою болезнь на докторов. Активное участие и правильный настрой – залог наилучшего результата.
Кстати
Рак прямой кишки относится к опухолям, для диагностики которых достаточно обычного осмотра, в отличие от других опухолей толстой кишки он чувствителен к облучению и химиотерапии, но наилучший результат достигается только при их сочетании с операцией. Как правило, опухоль возникает в среднем отделе кишки, который называется ампулой.

Причины рака прямой кишки
Основным фактором риска являются полипы, но не все, а ворсинчатого строения. Кроме того вероятность озлокачествления полипа связана с его размерами и длительностью существования, чем больше размер, тем выше вероятность появления рака, поэтому все полипы должны удаляться.
Аденокарцинома чаще развивается у народов Восточной Азии, предполагается тесная связь с особенностями питания и генетикой. Почему-то заболевание чаще встречается у мужчин, но наследственность не имеет значимой роли.
Диагностика рака прямой кишки
Рак прямой кишки признан заболеванием, которое можно выявлять очень рано — это визуальная локализация злокачественной опухоли. Для обнаружения патологии прямой кишки не требуются сложные аппараты, хирургу достаточно изнутри ощупать кишку пальцем. Пальцевое исследование включено в стандартный хирургический приём, но выполняется очень редко, поэтому и заболевание на ранней стадии выявляется нечасто.

Рак обнаруживает себя неприятными симптомами, как правило, изменением характера стула, болью и кровотечениями, но в начале развития злокачественного новообразования каких-либо клинических признаков не наблюдается.
Стадии рака прямой кишки
Раньше стадии рака определялись размером опухоли, но оказалось, что много существеннее для прогноза, а значит, и выбора оптимального лечения, глубина проникновения раковых клеток в стенку органа и метастазы в близлежащих лимфатических узлах. Если опухоль не вовлекла в процесс лимфоузлы, то это ранний рак I и II стадии.
- При I стадии опухоль ограничена слизистой оболочкой прямой кишки.
- Прорастание её через всю кишечную стенку, но без выхода за пределы органа переводит процесс во II стадию.
- Метастазы в лимфатических узлах рядом с кишечником при любом размере первичной опухоли изменяют стадию на III.
- И IV стадия диагностируется только при метастазах в других органах, чаще всего это печень и легкие.
Очень важный прогностический признак — степень злокачественности новообразования, что определяют по зрелости клеток. Чем примитивнее устроена клетка, тем агрессивнее она размножается, рак из самых примитивных клеток называется недифференцированным, он быстро дает метастазы. Наименьшей злокачественностью и наилучшим прогнозом обладает новообразование высокой дифференцировки. Соответственно, умеренно дифференцированный рак имеет среднюю степень агрессивности.
Симптомы рака прямой кишки на ранних стадиях
Основная функция прямой кишки — формирование и выведение каловых масс. Поэтому первыми симптомами рака прямой кишки становятся нарушения стула. Это могут быть запоры или поносы, сначала симптомы преходящие, но с ростом новообразования очень редким становится стул нормальной консистенции.
Второй признак — появление крови в кале, сначала только прожилками, потом выделяются сгустки, к которым может примешиваться слизь. Наличие слизи без крови не считается признаком рака прямой кишки. При хронической кровопотере в анализе крови определяется недостаток эритроцитов и гемоглобина — анемия.

Интенсивные хронические боли возникают при прорастании всей стенки органа и вовлечении тазового нервного сплетения. Если рак распространяется на мочевой пузырь, то беспокоят симптомы устойчивого к стандартному лечению цистита. При прорастании в клетчатку влагалища появляются боли при половом акте.
Рак прямой кишки течёт агрессивно даже при благоприятной гистологической структуре — высокодифференцированной аденокарциноме. Процесс склонен к рецидивам и быстрому метастазированию, чаще всего в печень и лёгкие. Высокая степень злокачественности совпадает с чувствительностью к облучению и химиотерапии, но раковые клетки довольно быстро вырабатывают стратегию самозащиты — резистентность. Ведущий метод лечения — операция, которую предваряют лучевой терапией (ЛТ), иногда вместе с несколькими курсами химиотерапии (ХТ), а профилактическое лекарственное воздействие исключено только при I стадии.
Основной комплекс лечебных мероприятий может дополняться инновационными локальными методами деструкции разными физическими факторами и таргетными лекарствами. Но при распространённом процессе самый современный подход не обещает полного излечения, поэтому так важно выявление злокачественного процесса в самом начале, желательно на этапе ворсинчатого полипа.
Лечебная тактика
Новообразование обнаруживают при обследовании пальцем, обязательно выполняется эндоскопическое исследование — ректороманоскопия, во время которой берут кусочек опухоли для микроскопии. Всегда проводится колоноскопия, потому что в толстой кишке редко, но может возникнуть сразу несколько раковых узлов.
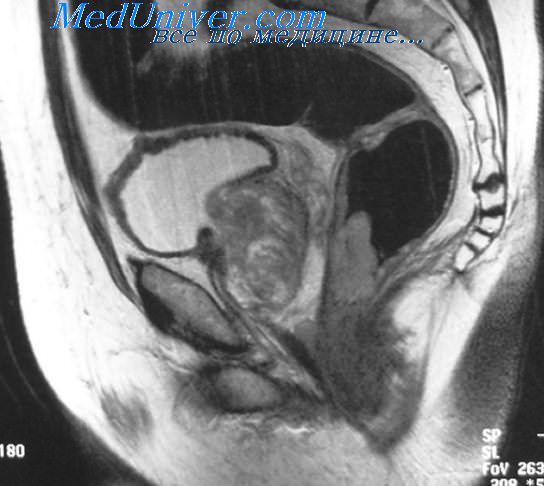
Перед началом лечения делают МРТ малого таза, где определяют размеры образования и вовлечение соседних органов и клетчатки малого таза.
Радикальное лечение рака прямой кишки обязательно включает операцию. При 1 стадии выполняют эндоскопическую операцию или максимально щадящую и сохраняющую орган резекцию.
Объём вмешательства при 2 стадии зависит от локализации опухоли в органе и её истинных размеров, низкодифференцированная аденокарцинома нуждается в химиотерапии. При 3 стадии после операции курсы профилактической химиотерапии обязательны и их дополняют облучением.
Читайте также:





