Онкологическое отделение опухоли наружных локализаций
Онкологический диспансер (СОКОД) , Самара: 96 врачей, 774 отзыва о клинике и ее врачах, цены от 360 до 36620 руб., телефон , официальный сайт, 1 место в рейтинге диспансеров Самары (64/100), адрес - Самара, ул. Солнечная, д. 50 .
Врачи СОКОД-а





Информация
Описание
Самарский областной клинический онкологический диспансер (СОКОД) входит в число крупнейших в Европе медицинских учреждений, специализирующихся на профилактике, диагностике, лечению онкологических заболеваний и научной работе в области онкологии.
Ежегодно в самарском онкологическом центре проходят обследование около 130 тысяч человек, выполняется более 180 тысяч диагностических процедур и более 8,5 тысяч хирургических операций. Мощность амбулаторно-поликлинического блока диспансера рассчитана на 1500 пациентов в день.
В состав лечебного комплекса диспансера входят 2 отделения анестезиологии-реанимации, операционный блок, отделения реанимации и интенсивной терапии, нейрохирургии, торакальной хирургии, опухолей головы и шеи, общей онкологии, опухолей наружных локализаций, абдоминальной онкологии, онкоурологии, онкогинекологии, онкологической колопроктологии, химиотерапии, эндоскопии, гравитационной хирургии крови и гипербарической оксигенации, интервенционных методов диагностики и лечения, реабилитации, паллиативной помощи онкологическим больным, медицинской профилактики, 3 отделения радиологии, отдел медицинской физики ионизирующих излучений.
В структуру диагностического блока самарского областного клинического онкологического диспансера входят 11 подразделений, использующих различные методы и технологии исследований.
Онкологический центр тесно сотрудничает с Самарским государственным медицинским университетом в области изучения, разработки и внедрения новых технологий и методов диагностики и лечения онкологических заболеваний. На базе диспансера расположены 8 кафедр СамГМУ: онкологии, травматологии, ортопедии и экстренной хирургии, общей клинической патологии, хирургических болезней №2, лучевой диагностики и терапии, анестезиологии, реаниматологии и скорой медицинской помощи, хирургии ИПО с курсом эндоскопии.
В кадровый состав онкодиспансера входит 5 докторов медицинских наук, доктор биологических наук, 33 кандидата медицинских наук.
В самарском областном клиническом онкологическом диспансере предоставляются различные виды специализированной медицинской помощи онкологическим больным. Помимо оперативных хирургических вмешательств по удалению новообразований проводятся органосохраняющие и реконструктивно-пластические операции. В процессе лечения используются эндопротезирование, рентгенохирургические методики, ультразвуковую и радиочастотную аблацию метастаз и опухолей различных локализаций, брахитерапию, интраоперационную лучевую терапию, стереотаксическое и конформное облучение.
Для обследования и постановки диагноза используются ресурсы лаборатории радиоизотопной диагностики, отделений магнитно-резонансной и компьютерной томографии, ультразвуковых исследований, функциональной диагностики, рентгенологии, клинических лабораторных исследований, клинико-биохимической и иммунологической лабораторий, лабораторий клинической микробиологии, молекулярной генетики опухолей и цитологии.
В консультативно-диагностическом отделении прием и обследования пациентов проводится врачами-онкологами по профилю хирургия, урология, гинекология, радиология, маммология, иммунология, пульмонология, химиотерапия, опухоли головы и шеи, ортопедия, а также терапевтом, эндокринологом, дерматологом, нейрохирургом, неврологом, стоматологом и другими специалистами.



- Пациентам
- Важное для пациента
- Предупреждаем и советуем
- Диагностика, лечение и реабилитация
- Комплексные программы диагностики и лечения
- Анкетирование
- Вопросы и ответы
- Специалистам
- Конференции
- Кафедры
- Научный потенциал
- Вакансии
- О диспансере
- Структура
- Медицинский персонал
- Немедицинский персонал
- Школа передовых сестринских технологий
- История
- Политика в области качества
- Новости
- Документы
- Форум
- Контакты
- Медтуризм
- Медицинские услуги
- Порядок обращения в ГБУЗ СОКОД
- Дополнительные информационные материалы
- ENG
- Medical services
- The algorithm of applying for medical help for in SRCOD
- Additional information
- Структура
- Медицинский персонал
- Немедицинский персонал
- Школа передовых сестринских технологий
- История
- Политика в области качества
- Новости
- Документы
Онкологическое отделение (опухоли наружных локализаций)

Заведующая онкологическим отделением наружных локализаций, кандидат медицинских наук, врач высшей категории
Кабинет № 7055
Телефон 8 (846) 994-56-49
Заведующая отделением - врач онколог высшей квалификационной категории, кандидат медицинских наук Мартынова Елена Викторовна.
Отделение рассчитано на 20 коек. Основной задачей отделения является лечение больных со злокачественными и доброкачественными заболеваниями кожи, мягких тканей всех локализаций, молочной железы, опухолей слизистых носа, ротоглотки.
Отделение работает в режиме, приближенном к амбулаторным условиям. Это позволяет снизить очередность на госпитализацию в крупные хирургические отделения, перераспределить потоки больных со злокачественными и доброкачественными новообразованиями.
Более пятидесяти всех операций Европы и Америки выполняются в условиях таких стационаров. Преимущество заключается в полном исключении назокомиальной инфекции, уменьшение числа осложнений, увеличение числа операций.
"Хирургия одного дня" сократила пребывание больного в стационаре до 3-5 дней за счет повышения интенсивности работы операционного блока, амбулаторной предоперационной подготовки и проведения оперативного вмешательства в день поступления.
Доброкачественные новообразования молочных желез (фиброаденомы, фибролипомы, узловая форма мастопатии) - одна из актуальных проблем современной маммологии. Основным методом лечения данных заболеваний является хирургический. При этой патологии в отделении выполняются секторальные резекции молочных желез. При выявлении злокачественных новообразований молочной железы на ранней стадии возможен переход на мастектомию или радикальную резекцию. Возможно протезирование молочных желез, как с целью реконструкции, так и с эстетической целью. По эстетическим показаниям выполняются редукционные маммопластики и коррекции мастопексии.
Освоены эндоскопические парастернальные лимфодиссекции при раке молочной железы, реконструктивно-восстановительные операции.
Злокачественные заболевания кожи занимают ведущее место в структуре онкологических заболеваний. Основными методами лечения являются хирургический, лазеро-хирургический, криохирургический, радиохирургический метод.
Срочное гистологическое исследование позволяет диагностировать наличие злокачественного процесса и выбрать объем оперативных вмешательств (широкое или экономное иссечение).
Операционные оснащены самым современным оборудованием, инструментами. В отделении работают врачи, аттестованные на высшую и первую квалификационные категории.
Вопрос ранней диагностики онкологических заболеваний — принципиально важный. Ведь от этого зависит и успех лечения. Известно, что опухоли, обнаруженные на ранних этапах, более успешно устраняются, а выживаемость пациентов в этом случае существенно вырастает. Причем прогнозы по дальнейшей жизни в ремиссии достаточно высокие, если заболевание рано обнаружено и быстро ликвидировано доступными современным онкологам методами.
Отвечает главный врач медицинского центра, эндокринолог, онколог, хирург Вадим Колосюк:
— Тут однозначного ответа нет. Наверное, вопрос о том, какой рак диагностировать сложнее всего, звучит не совсем корректно. Тут, скорее, надо говорить о том, какие опухоли труднее распознать на ранних стадиях, начальных этапах, когда лечение было бы более успешным.
Вообще опухоли делятся на две группы — наружной и скрытой локализации. К скрытой относятся очень часто опухоли, которые трудно, практически невозможно диагностировать на ранних этапах. Это рак легкого, желудка и толстой кишки. Они лидируют в структуре заболеваемости, их рано найти сложно. Как правило, такие онкологические заболевания обнаруживаются лишь на поздних стадиях, когда уже есть какие-то симптомы. Для легкого, например, есть такой вариант скрининга, как флюорография. Но опухоли легкого делятся на центральные и периферические. Вторые встречаются, к сожалению, реже, при этом они легко диагностируются на флюорографии. А вот если говорить про центральные, то тут сложнее, так как они ползут по большим бронхам и их практически не видно при обследовании, соответственно, диагностировать тяжело. Для рака желудка и кишки также нет ранних методов. Потому что желудок мы обследуем преимущественно методом ФГДС (гастроскопии), а кишечник — посредством колоноскопии. Но всем подряд такие исследования не назначают и не делают. Поэтому такие варианты рака либо случайно выявляют, либо когда уже появились свои характерные симптомы — боли, кровянистые выделения, потеря веса и прочие признаки.

Есть сомнения у людей по поводу простой диагностики рака крови. Строго говоря, по терминологии это не рак, потому что рак — это образование из эпителиальных клеток. Раки крови называют лейкозами, это системное заболевание, когда самой собственно опухоли нет. При этом я бы тоже не сказал, что лейкозы сложно диагностировать. Во-первых, банальный анализ крови дает диагноз, а во-вторых, эти опухоли весьма агрессивны, они бурно развиваются, довольно быстро проявляют себя. Допустим, в качестве симптомов могут быть резкое снижение иммунитета, очень сильная анемия.
Если говорить про опухоли наружной локализации, их обнаруживать проще. Самыми распространенными называют рак молочной железы у женщин и простаты у мужчин. Здесь проще, потому что женщинам назначают ежегодно маммографию, мужчины простату также обследуют относительно часто. Так что в этих случаях вполне возможно на ранних стадиях выявить заболевание.
- Отделение хирургическое N2 диагностики опухолей
Метастазы злокачественной опухоли без выявленного первичного очага – заболевание, проявляющееся метастатическими опухолями, в то время как первичный очаг невозможно установить ни на основании анамнеза, ни при обследовании. По данным различных авторов такие пациенты составляют 3–5 % онкологических больных, обратившихся за медицинской помощью. По распространенности опухоль без выявленного первичного очага занимает 7–8 место среди всех злокачественных новообразований и 4 место в структуре смертности от злокачественных опухолей.
Больные с метастазами без выявленного первичного очага представляют чрезвычайно пеструю группу – как по локализации и распространенности опухолевого процесса, так и по морфологическому строению метастазов. Общепринятой классификации до настоящего времени не разработано. И хотя метастазы без установленной первичной опухоли отличаются своим происхождением из разных органов, биологическое поведение их приблизительно одинаково. Это наиболее агрессивный тип злокачественных опухолей, метастазирование которых непредсказуемо по локализации и возникает на самых ранних этапах развития.
Клинические проявления заболевания неспецифичны и зависят от локализации очагов метастатического поражения и распространенности опухолевого процесса. Алгоритм диагностического поиска у больных с метастатическим поражением без выявленного первичного очага включает оценку общего состояния, оценку распространенности опухолевого поражения, получение материала для морфологического исследования и поиск первичного очага.
Морфологическое исследование является наиболее значимым и должно выполняться как можно раньше. Полученные данные позволяют подтвердить злокачественность процесса, определить гистогенез опухоли, степень дифференцировки клеток, а иногда и предположительную локализацию первичной опухоли, что значительно облегчает поиск первичного очага и сокращает количество диагностических манипуляций. Иммуногистохимический метод повышает точность патологоанатомического исследования за счёт более корректного определения или уточнения гистогенеза, направления клеточной дифференцировки и органной принадлежности первичной опухоли. Иммуногистохимическое исследование является обязательным в случаях низкодифференцированного рака и недифференцированных опухолей для диагностики химиочувствительных потенциально курабельных новообразований (лимфомы, герминогенные опухоли).
Поиск первичной опухоли осуществляется в соответствии с гистологической структурой метастазов и распространенностью поражения. Эти два фактора существенно влияют на индивидуальную программу обследования конкретного пациента. Учитывая тот факт, что все больные в группе с синхронным поражением органов и/или систем расцениваются как пациенты с диссеминированным процессом, выявление первичного очага за редким исключением не позволяет надеяться на существенное улучшение результатов специального лечения. Поэтому диагностические мероприятия, направленные на выявление первичного очага в этой группе, не должны превращаться в самоцель.
- Осмотр всех кожных покровов и видимых слизистых.
- Пальпация всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости.
- Пальцевое ректальное исследование.
- Осмотр гинекологом (женщины).
- Исследование наружных половых органов, пальпация яичек (мужчины).
- Клинический анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- PSA (мужчины старше 40 лет), СА-125 (женщины), АФП, ХГЧ.
- Рентгенография органов грудной клетки.
- Ультразвуковое исследование органов брюшной полости, малого таза, периферических лимфатических узлов.
- Сканирование скелета.
- Цитологическое исследование опухолевого материала, патологических жидкостей.
- Гистологическое исследование опухолевого материала.
- Иммуногистохимическое исследование опухолевого материала.
- Компьютерная томография органов грудной клетки, брюшной полости.
- Компьютерная томография/МРТ головного мозга (по показаниям).
- Рентгенография костей в зонах накопления радиофармпрепарата при сканировании.
- Маммография.
- МРТ молочных желез.
- ПЭТ/КТ.
- ЛОР обследование.
- Эпифарингоскопия.
- Фибробронхоскопия.
- Фиброэзофагогастродуоденоскопия.
- Фиброколоноскопия.
- Видеолапароскопия.
- Видеоторакоскопия.
Поскольку первичный очаг остается неизвестным, любое проведенное лечение можно обозначить "радикальным" только условно. Поэтому выбор лечебной тактики у данной категории больных представляет собой проблему, разрешаемую в каждом конкретном случае в индивидуальном порядке. Лечебная тактика определяется, в первую очередь, с учетом общего состояния больного, локализации метастазов, распространенности опухолевого процесса, морфологического строения метастатической опухоли, предполагаемой локализации первичного очага.
В последнее время осуществляются программы по выработке лечебной тактики не на основании предполагаемой локализации первичного очага, а на основании биологических характеристик опухоли, что позволит индивидуализировать лечение и шире использовать таргетную терапию. Доказано, что средняя продолжительность жизни пациентов, получавших специальное лечение, достоверно выше, чем у лиц, лечение которых ограничилось симптоматической терапией. Лучшие результаты пятилетней выживаемости отмечены у больных с изолированными метастазами в паховых, подмышечных, шейных лимфатических узлах, получавших специальное лечение.
Хирургический метод лечения у больных с метастазами злокачественной опухоли без выявленного первичного очага не является радикальным и может быть использован при поражении лимфоузлов доступной удалению группы и в некоторых случаях изолированного поражения органа; возможна лимфаденэктомия или удаление метастаза с резекцией органа. Также оперативное вмешательство возможно с симптоматической целью.
Лучевая терапия может быть показана при изолированном поражении лимфатических узлов или органа при потенциальной чувствительности опухоли к облучению. Возможно применение ЛТ и с симптоматической целью.
Так как опухоль невыясненной первичной локализации предполагает диссеминированный процесс, основным методом лечения является лекарственная терапия. Лечение осуществляется персонализировано на основе всех имеющихся клинико-морфологических данных. Решающее значение имеют морфологические характеристики опухоли и потенциальная чувствительность к тем или иным препаратам. При выявлении в опухоли соответствующих мутаций возможно применение таргетной терапии. В случаях изолированного поражения комбинация химиотерапии с хирургическим и лучевым методами позволяет добиться достоверно лучших результатов.
В зависимости от распространенности и морфологических характеристик опухоли после обследования больного можно отнести в ту или иную группу для проведения соответствующего специального лечения:
В случае локального поражения лимфатических узлов показана лимфаденэктомия с последующей химиотерапией в соответствии со стандартами для лечения плоскоклеточного рака с локализацией первичного очага в органах и тканях головы и шеи (паклитаксел 175 мг/м 2 в/в в день 1, цисплатин 100мг/м 2 в/в в день 1, фторурацил 500 мг/м 2 в/в в 1-5 дни или доцетаксел 75 мг/ м 2 внутривенно в день 1, цисплатин 75 мг/м 2 внутривенно в 1 день, фторурацил 750 мг/м 2 в/в в 1-5дни).
В случае изолированного поражения подмышечных лимфатических узлов у женщин с большой долей вероятности первичная опухоль располагается в молочной железе. Рекомендуется подмышечная лимфаденэктомия. При сомнительной радикальности лимфаденэктомии или невозможности её выполнения из-за распространенности опухолевого поражения показана лучевая терапия на аксиллярную и шейно-надподключичиную зоны. Мастэктомия не рекомендуется. В ткани опухоли необходимо исследовать уровни экспрессии рецепторов эстрогена и прогестерона, HER-2/neu, Ki-67. В соответствии с полученной информацией назначается химиотерапия и гормонотерапия как при раке молочной железы.
Как правило, течение заболевания соответствует раку яичников, поэтому лекарственное лечение проводится по аналогичным схемам. Следует отметить целесообразность видеолапароскопии, при которой возможно как получение достаточного количества материала для всестороннего изучения опухоли, так и выполнение двусторонней аднексэктомии для попытки выявления первичного очага в яичниках.
Метастазы недифференцированной/низкодифференцированной карциномы с преимущественным поражением лимфатических узлов осевой локализации (шейные, медиастинальные, забрюшинные лимфоузлы)
Заболевание по течению соответствует герминогенным опухолям. Необходимо обратить внимание на уровни АФП, ХГЧ, ЛДГ. Лечение идентично терапии герминогенных опухолей, основу которого составляют препараты платины.
Течение заболевания у пациентов этой группы соответствует мелкоклеточному раку легкого, в связи с чем основу терапии составляют схемы с производными платины, используемые при лечении мелкоклеточного рака.
Заболевание по течению наиболее соответствует нейроэндокринным опухолям желудочно-кишечного тракта, поэтому лечение проводится по аналогичным схемам, предложенным для терапии больных опухолями этой локализации.
Наиболее эффективным для этой группы пациентов является лечение, идентичное терапии диссеминированного рака предстательной железы.
Как правило, речь идет о диссеминированном опухолевом процессе. Назначение лекарственного лечения возможно пациентам в удовлетворительном состоянии. Предпочтение отдается наименее токсичным, легко переносимым схемам. Выбор препаратов основан на предполагаемой у данного пациента локализации первичного очага либо на наиболее часто встречающихся скрытых локализациях первичной опухоли в легких и органах желудочно-кишечного тракта. Целесообразна симптоматическая терапия. При метастазах в костях рекомендованы бисфосфонаты.
Во всех группах оценка эффективности лечения проводится через 6-8 нед. Терапия продолжается до достижения максимального эффекта плюс 2 закрепляющих эффект цикла.
Лучевое воздействие у больных без выявленного первичного очага может быть применено при невозможности радикального хирургического удаления опухоли или конгломерата лимфатических узлов с паллиативной или радикальной целью с применением стандартной или стереотаксической лучевой терапии.
В случае достижения ремиссии обследование проводится каждые 3 мес в течение 2 лет, затем – каждые 6 мес. При обследовании контролируют как зоны, где ранее были выявлены метастазы, так органы и ткани, где вторичные очаги могут появиться.

В сентябре 2017 года моя мама заболела лимфомой.

Мама из Северодвинска, это Архангельская область. Местные врачи поставили диагноз только через полгода. После этого мы год боролись с лимфомой и на какое-то время победили.
В этой статье я расскажу, сколько мы потратили на лечение и где взяли деньги. Предупреждаю сразу, что конец у этой истории будет печальный.
Как маме диагностировали лимфому
Онкологию начали подозревать только спустя пару месяцев. Тогда сделали биопсию лимфоузлов, но она получилась не с первого раза: несколько раз ее брали неправильно, поэтому результатов не было.
В конце концов диагноз все-таки подтвердили, хотя анализы еще на всякий случай отправили в областную онкологическую больницу в Архангельске для проверки. Это заняло еще три недели.

Что такое лимфома

Обычно первый симптом лимфомы — увеличение лимфоузлов. Не всегда это периферические лимфоузлы, которые можно увидеть при простом осмотре. Иногда в патологический процесс сразу вовлечены внутригрудные лимфатические узлы. Пациента может беспокоить сухой кашель, чувство нехватки воздуха, одышка. Если поражены внутрибрюшные лимфоузлы, то возникает боль, тяжесть, чувство переполнения в области живота.
При этом иногда даже при массивной опухоли у пациента может не быть значимых изменений в анализах крови. Только у части пациентов проявляются симптомы опухолевой интоксикации:
- Снижение массы тела на 10% за последние 6 месяцев.
- Повышение температуры выше 38 °C не менее трех дней подряд без признаков воспаления.
- Очень сильная ночная потливость.
Это все значит, что лимфому не так-то легко диагностировать.
Я узнала об исследовании, которое называется ПЭТ КТ — это метод диагностики онкологических заболеваний, в котором используют позитронно-эмиссионную (ПЭТ) и компьютерную томографию (КТ). Насколько я разобралась, ПЭТ КТ показывает очаги опухоли и помогает оценить развитие болезни.
Это довольно новое исследование: по ОМС в России его стали делать только несколько лет назад. В нашей региональной больнице его не упоминали. Но когда я спросила о нем на врачебном консилиуме, мы без вопросов получили направление.
Оборудование для ПЭТ КТ на тот момент было всего в 17 городах России: Москве, Санкт-Петербурге, Воронеже, Белгороде, Липецке, Екатеринбурге, Красноярске, Орле, Казани, Тамбове, Тюмени, Магнитогорске, Курске, Уфе, Челябинске, Хабаровске и Ханты-Мансийске. Ближайший к Северодвинску город — Санкт-Петербург, поэтому врач дал нам направление в петербургское отделение Российского научного центра радиологии и хирургических технологий. Без направления сделать ПЭТ КТ тоже можно, но это дорого: например, в 2019 году в этом центре исследование всего тела стоило 42 500 рублей.
стоит исследование ПЭТ КТ всего тела в 2020 году
Оказалось, что с городом нам повезло: нас готовы были принять уже через 2—3 дня после звонка в центр. В Москве даже за деньги исследование предлагали сделать самое раннее через полторы недели. По итогам повторной биопсии и результатов ПЭТ КТ врачи подтвердили, что у мамы лимфома, и довольно агрессивная.


Как диагностируют лимфому
Врач может заподозрить лимфому при увеличении лимфатических узлов, но диагноз ставят только по результатам биопсии. Если человек обнаружил у себя увеличенные лимфоузлы — лимфаденопатию — требуется обратиться к врачу. Дальше врач по совокупности клинических данных выбирает дальнейшую тактику обследования. При нарастающей лимфаденопатии — если лимфоузлы продолжают увеличиваться — нужно делать биопсию с обязательным гистологическим и иммуногистохимическим исследованием.

В Санкт-Петербурге на базе Северо-Западного государственного медицинского университета имени И. И. Мечникова работает Центр дифференциальной диагностики лимфаденопатий. Тут жителям Санкт-Петербурга и других регионов делают биопсию лимфоузла с гистологическим и иммуногистохимическим исследованием по ОМС.
Как мы выбрали больницу
Когда мы получили диагноз, стало понятно, что нужно как можно быстрее начинать лечение. Пять лет назад мама уже лечилась от рака шейки матки в областной онкологической больнице и все прошло хорошо, поэтому она была готова снова довериться местным врачам.
Но оказалось, что лимфому в Архангельской области лечат не в онкологической больнице, где хорошее финансирование и материально-техническая база, а в общей областной больнице. По очереди в эту больницу маму могли взять только через два месяца. Это слишком долго.

Мы стали искать подходящие больницы в других городах. Остановились на Центре онкогематологии и трансплантологии при Северо-Западном государственном медицинском университете имени И. И. Мечникова в Санкт-Петербурге. Там мы смогли начать лечение через 10 дней вместо двух месяцев.
Сразу после лечения врач сказал, что если бы мы не поторопились, скорее всего, мама была бы уже мертва. Такой вид лимфомы убивает человека меньше чем за год.
Почему важно время
Существуют разные варианты лимфом, они делятся на индолентные и агрессивные подгруппы.

Агрессивные лимфомы характеризуются высокой скоростью деления опухолевых клеток. Это приводит к быстрому распространению патологического процесса по организму, поэтому так важно в кратчайшие сроки поставить диагноз и начать химиотерапию.
Как получить квоту на лечение
Когда мы выбирали, где лечить лимфому, решили не рассматривать лечение за границей. Как нам сказали врачи, российские стандарты лечения лимфомы совпадают с европейскими, потому нет разницы в эффективности лечения в России и, скажем, в Германии.
Но есть разница в стоимости: лечение гражданам РФ покрывает бюджет. Полиса ОМС для этого не хватит, но можно получить квоту. Т—Ж уже писал, как выглядит процесс получения квоты на операцию в отдельной статье. Я расскажу, как было у нас.

Сначала мы собрали пакет документов:
- Результаты исследований ПЭТ КТ.
- Протокол решения врачебной комиссии архангельской больницы с направлением на лечение по программе высокотехнологичной медицинской помощи и выпиской из карты об анамнезе.
- Справку архангельской больницы о диагнозе мамы.
- Направление на госпитализацию, выданное в северодвинской больнице.
- Заявление о согласии на обработку персональных данных.
С документами мы пришли к своему лечащему врачу больницы в Северодвинске. Она передала документы вместе с заявлением на получение квоты в областную больницу, и мы стали ждать подтверждения. По закону на это у областной больницы три дня.
После этого все наши документы направили в лечебное заведение, которое было указано в заявлении. Как только областная больница подтверждает направление, пациенту выдают 14-значный номер, по которому можно отслеживать процесс на специализированном портале по ВМП.
Через неделю из Центра онкогематологии пришло положительное заключение. Какие документы нужны для госпитализации и когда приезжать, я уточняла по телефону.

Справка архангельской больницы с диагнозом мамы 
Направление на госпитализацию из северодвинской больницы
Приключения перед госпитализацией
По телефону мы договорились с заведующей отделения гематологии в петербургском Центре онкогематологии о сроках госпитализации. И тут начались неприятности.
На фоне долгого приема обезболивающих у мамы открылась язва. Ей сделали полостную операцию, поэтому она не смогла приехать в Санкт-Петербург к дате госпитализации. Был риск, что начало лечения серьезно сдвинется.
Поскольку у мамы были очень неспецифичные для лимфомы симптомы, врачи в Центре онкогематологии хотели еще раз проверить ее биопсию. На это уходит примерно 14 дней. Но начать проверку без биоматериала мамы они не могли, а он был в Северодвинске. Кроме того, они могли провести исследование по ОМС только своим пациентам — а мама еще формально им не была.
мы заплатили за дополнительную биопсию
Результаты анализа подтвердили диагноз архангельских врачей, и маму наконец-то взяли на лечение.
Как маме лечили лимфому
Маме прописали шесть курсов химиотерапии по четверо суток каждый. Курс химиотерапии — это отдельная история с поступлением в больницу, исследованиями, подготовкой к процедуре, самой химией и восстановлением в больнице. Перерыв между курсами — 28 дней.
Чтобы этого избежать, пациенту ставят подключичный порт. Он позволяет избежать многочисленных внутривенных инъекций. Для установки подключичного порта нужна отдельная операция, которую проводит сосудистый хирург. Маме ее тоже сделали по квоте.
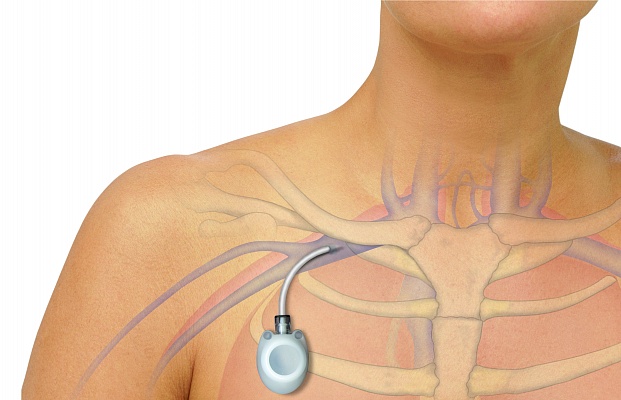
Установка подключичного порта выглядит так. Источник: Городская клиническая больница имени С. С. Юдина
После окончания шести курсов химиотерапии развитие заболевания у мамы остановилось. Далее ей предстояла пересадка костного мозга. В Центре онкогематологии пересадку не проводят, и нам дали направление в другую больницу, Исследовательский центр онкологии им. Петрова — тот самый, где ранее маме делали ПЭТ КТ. Для пересадки костного мозга у мамы дважды брали клетки, но их не хватило. В итоге пересадку не провели.
Квота покрыла все расходы на лечение. Кроме самой химиотерапии и операции по установке подключичного порта в лечение вошли консультации врачей, исследования, медицинские манипуляции вроде забора крови и установки капельницы. Если бы у нас получилось сделать пересадку костного мозга, квота покрыла бы и ее.

Мне было неловко спрашивать врачей, сколько стоит та или иная манипуляция. Судя по словам маминого врача, для россиян лечение всегда бесплатно: если не хватает полиса ОМС, оформляют квоту. Для иностранцев курс стоит от 50 до 200 тысяч и более. На сайте НМИЦ онкологии им. Петрова я нашла стоимость всех услуг.
Для примера я свела в таблицу некоторые процедуры и операции, которые делали маме, и их стоимость.
Читайте также:

