Огромная опухоль на ноге
Гигрома – это разновидность эластичного новообразования на ноге в виде шишки. Это доброкачественная опухоль, на ранней стадии развития не вызывающая боль и неудобства. О причинах появления гигромы, симптомах, методах лечения и профилактики заболевания читайте в материале.
Что это за опухоль и откуда она берется
Привычное место гигромы – рука, но заболевание распространяется и на ноги. Гигрома на ноге – это узловидное, кистозное округлое образование. Причина недуга – однообразная нагрузка на нижние конечности, травмы, давление на суставы, непрофессиональное хирургическое вмешательство и наследственность в роду. Образование развивается медленно и не переходит в злокачественную форму. Пока подобных случаев в медицине не зафиксировано.
Доброкачественный состав гигромы позволяет пациенту детально изучить методы лечения в этой области. Допустимо не прибегать к обязательному хирургическому вмешательству и избавиться от недуга без операции. Решение зависит от конкретного случая и степени развития опухоли.
Неприятный диагноз
Доброкачественная шишка образуется на пальце ноги, подошве, на щиколотке (выше щиколотки), голени, стопе и коленном суставе (на коленке и под коленкой). Встречается гигрома на бедре (левом и правом), в районе надколенника, запястья, икроножной мышцы и других зон. Независимо от места образования, киста лечится. Рассмотрим часто встречающиеся разновидности.
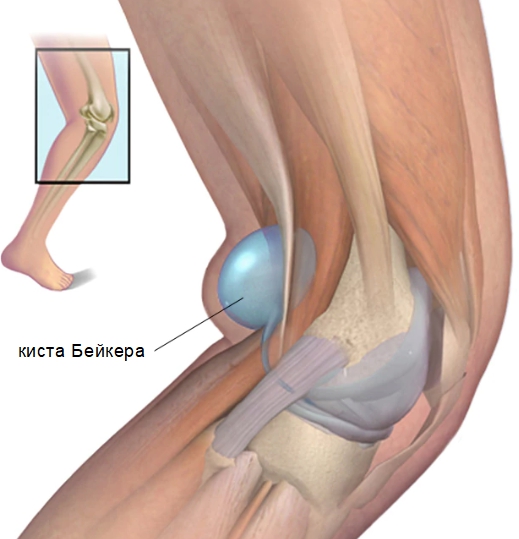
Гигрома коленного сустава, или киста Бейкера, развивается в размере до десяти сантиметров и образуется на фоне осложнения ревматоидного артрита, гемартроза, деформирующего артроза. Расположение под коленом затрудняет определение опухоли (среди связок и мышц). Новообразование создает неудобства больному при сгибании колена. Чувствуется покалывание, переходящее в интенсивную боль, источник ощущений – опухоль подколенной ямки на коленном суставе.
Киста на голеностопе образуется при вывихах суставов, растяжениях и разрывах сухожилий. Если шишка развивается на местах сдавливания нервов, вы заметите снижение осязаемости указанного участка, уменьшение его активности. Сложности возникают при ношении обуви. Шишку на голеностопе придётся удалить и избавиться от мучений.
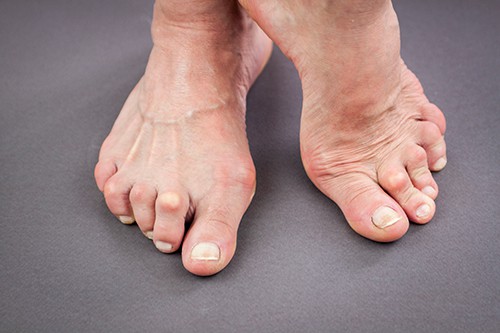
Новообразование развивается на пальцах ног, может возникать даже на мизинце. На большом пальце ноги опухоль встречается в основном у женщин. Палец начинает сильно беспокоить при развитии гигромы на суставе. Причина – ношение узкой обуви на каблуках и пренебрежение профилактическими мерами в виде массажей, использования препаратов. Болезнь на пальце ноги затрудняет ношение обуви.
Люди с плоскостопием больше прочих рискуют стать обладателями доброкачественной кисты на подошве ноги. По причине ослабленной амортизирующей функции свода правой либо левой стопы травмируются суставные капсулы при условии постоянной нагрузки на них. Уплотнение развивается неподвижное, напоминает костный нарост. Во время диагностики новообразование путают со злокачественной опухолью, поэтому исследование проводят тщательно.
Если киста лопнула
Разрыв кисты происходит из-за наполнения жидкостью либо вследствие травмы. Немедленно промойте, обработайте рану и обратитесь к доктору. Исходя из состояния кисты, врач порекомендует хирургическое вмешательство скальпелем либо лазером. Раньше для лечения врачи специально вскрывали гигрому. Метод оказался нерезультативным на практике. Ткани кисты срастались, а новая опухоль образовывалась на других участках ноги. Наиболее эффективным считается удаление.
Симптомы
Когда новообразование развивается и увеличивается в размерах, происходит сдавливание сосудисто-нервных пучков конечности. При этом человек испытывает боль. Сустав ноет. Внешне над опухолью образовывается выпуклость. Врач проведёт диагностику и назначит лечение. В 35% случаев признаков заболевания не проявляется.

Исследование опухоли
Для исключения серьёзных заболеваний, в том числе саркомы либо злокачественной синовиомы, по рекомендации врача выбирают методы изучения опухоли кистозного вида:
- ультразвуковое исследование;
- рентгенография;
- компьютерная томография (МРТ);
- пункция с биопсией.
Исследование определяет характер опухоли, принадлежность к гигроме или другому типу новообразований.
Методы лечения гигромы
Есть варианты и рекомендации, как лечить гигрому. После консультации врача и изучения вашего случая заболевания будут предложены подходящие методы лечения. Рассмотрим существующие способы избавиться от недуга.
При диагностике определяют тип воспаления – гнойное либо асептическое. Негнойное воспаление лечат противовоспалительными препаратами по назначению врача. К указанному методу в комплексе добавляют до десяти сеансов физиопроцедур: УВЧ, ультразвук, магнитотерапия, солевые и содовые ванны. Результат от лечения незаметен сразу, наберитесь терпения.
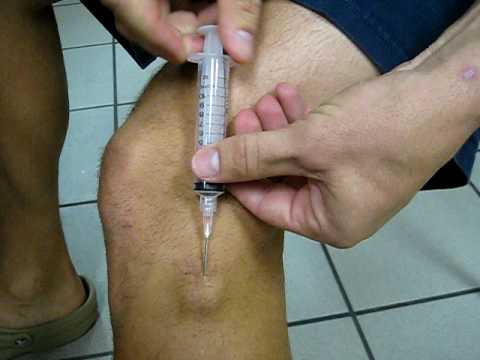
Метод применяется как предшествующий медикаментозному и сеансам физиотерапии. Доктор вводит специальную иглу, прокалывает шишку и, применяя дренирование, отсасывает жидкость. Далее для лечения применяются препараты и физиопроцедуры. Если лечение не продолжить и остановиться на пункции, опухоль образуется вновь.
Оперативное вмешательство снижает вероятность повторного появления гигромы до 20%. Аномальное выпячивание синовиального влагалища или суставной капсулы нужно удалять. Оперируют при показаниях: сдавливание сосудов и нервов, ограничение движения сустава, риск разрыва опухоли. Различают два вида вмешательства: лазерное и оперирование с использованием скальпеля. Длится процедура до получаса.
Восстановление после операции
После хирургического вмешательства внутрь раны вставляется специальная резинка и накладывается шов. Резинку удаляют и снимают шов через семь дней после операции. Во избежание образования спаек назначают специальные упражнения. Восстановление важно, как и операция. Правильное возвращение в форму минимизирует риск рецидива болезни. Этот процесс занимает до трех недель. Для заживления используются бинтовые повязки или гипсовые лонгеты. Этот период сопровождается ноющей болью, нога отекает, а кожа шелушится.
Без показаний к удалению допустимо не избавляться от гигромы и прожить с ней всю жизнь. Пациент принимает решение оставлять шишку либо убрать её в эстетических целях.
Причины возникновения гигромы у детей
Доброкачественная опухоль указанного типа встречается у детей, даже у новорождённых и грудных. Больше всего случаев приходятся на возраст 6 – 10 лет. Причины болезни у ребёнка – при физических нагрузках, патологии развития суставов, пониженной активности и травмах. Риск возникновения гигромы у грудного ребёнка минимальный. Новообразования появляются на коленках, когда малыш ползает и переносит на них вес тела.

Все болезни от головы
Боремся с гигромой народными средствами
Консервативная медицина даёт надежду на шанс избежать нежелательных хирургических вмешательств при лечении опухоли. Нет гарантии, что народные средства борьбы с гигромой окажутся эффективнее традиционной медицины. Если болезнь уже запущена, домашние рецепты не помогут и без врача не обойтись. Народные средства основаны на растениях и натуральных продуктах. Вот наиболее распространённые.
Примочки изготавливают из сырых яиц и винного уксуса.
Также используется на ночь компресс из 60% спирта. Марлевую ткань, пропитанную раствором, прикладывают к опухоли, сверху располагают слой ваты и полиэтилена. Компресс фиксируется бинтом.
Измельчённые плоды клюквы прикладывают к новообразованию в виде компресса.
Профилактика гигромы
Для снижения риска развития опухоли у детей и взрослых на конечностях соблюдайте рекомендации:
- не отказываться от физических нагрузок, делать упражнения, но не перегружать организм;
- нельзя экономить на обуви, покупайте удобную;
- по согласованию с врачом проходите курсы применения препаратов для профилактики болезней суставов;
- на запястье опухоль образуется часто, развивайте кисти рук;
- остерегайтесь травм, а при их возникновении проходите полное лечение;
- в рацион включайте пищу, богатую кальцием;
- следите за психическим здоровьем.
Меры профилактики, диагностика и лечение сведут к минимуму возможные последствия появления гигромы. Большого риска нет. Будьте здоровы!
Медицинский эксперт статьи


Гигрома на ноге – опухолеподобное образование, расположенное на нижней конечности. Характеризуется скоплением серозно-фибринозной или слизисто-серозной жидкости в слизистой сумке около сустава или сухожильном влагалище мышцы.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины гигромы на ноге
Причины гигромы на ноге до конца не ясны. Считается что, развивается она вследствие:
- воспалительного процесса в синовиальной оболочке фиброзного влагалища сухожилий мышц (тендовагинита),
- воспаления слизистой сумки вблизи суставов (бурсит),
- систематическая физическая нагрузка на влагалища сухожилий мышц и суставы нижних конечностей (у спортсменов: лыжники, конькобежцы или работники тяжелой промышленности, грузчики и др.),
- частая травматизация суставов и сухожилий мышц (у спортсменов, у работников определенных профессий),
- плохо пролеченные травмы,
- генетическая предрасположенность.
По статистике у женщин гигромы встречаются в 3 раза чаще, чем у мужчин. Они отмечаются в основном у молодых людей двадцати-тридцати лет. В пожилом и детском возрасте опухоль встречается редко.
От места нахождения гигромы на ноге различают:
- Гигрому стопы. Такая опухоль, как правило, формируется в районе голеностопных суставов или на тыльной стороне плюсне-фаланговых костей. Она может мешать при движении, особенно в обуви. Расположение данного вида опухоли в области стопы сопровождается ее частой травматизацией, с последующим развитием в ней воспалительного процесса. Следовательно, гигрому на стопе лучше удалить сразу же после ее обнаружения.
- Коленную гигрому. Является наиболее распространенной среди гигром на ноге. Формируется такая опухоль, чаще всего, вследствие избыточного скопления синовиальной жидкости в суставе (например, из-за травмы колена).
- Гигрому подколенную (киста Беккера). Появляется также вследствие травм и воспалений коленного сустава. По мере роста опухоль мешает при ходьбе, особенно при сгибании колена.

[7], [8]
Симптомы гигромы на ноге
На самом раннем этапе формирования опухоли на ноге никаких неприятных ощущений и дискомфорта она не приносит. Так может продолжаться длительное время. Отмечают следующие симптомы гигромы на ноге:
- пальпируется шаровидное образование плотной и упругой консистенции с ровной поверхностью;
- опухоль неподвижная, т.к. своим основание соединена с окружающими тканями;
- кожа и подкожно-жировая клетчатка над гигромой сохраняют свою подвижность;
- неосложненная "шишка" безболезненная;
- общее состояние больного не страдает, температура тела и местно над гигромой в пределах нормы.
Медленно увеличиваясь в размерах, гигрома дает о себе знать и приносит дискомфорт.
Возникают такие изменения гигромы на ноге:
- опухоль крупных размеров, болезненная и мешает при движении;
- кожа над гигромой на ноге утолщается, становится шероховатая;
- кожные покровы в проекции опухоли при ее воспалении гиперемированы;
- при движении и надавливании отмечается болезненность в суставах;
- неэстетический вид конечности.
Стенка опухоли представлена плотной соединительной тканью. Основание гигромы представлено широкой ножкой, тесно соединенная с суставной капсулой или сухожильной синовиальной оболочкой. Наполнена она студенистой субстанцией прозрачного и слабо желтоватого цвета. Гигрома не склонна к перерождению в злокачественную опухоль.
Гигрома на пальце ноги чаще возникает на тыльной его поверхности. Такая опухоль безболезненная, но вследствие постоянного трения обувью при ходьбе, происходит ее травматизация. Вследствие чего развивается процесс воспаления, образование становится болезненным, особенно при движении. Кроме того, по мере роста гигромы на пальце происходит сдавление рядом расположенных нервов и кровеносных сосудов, что усиливает ее болезненность и нарушается местное кровообращение. Поэтому опухоль расположенную на пальце ноги лучше удалить, как только обнаружили.
Гигрома на ноге у ребенка не частое явление. У ребенка может быть генетическая склонность к формированию опухоли, а может быть и вследствие интенсивных занятий спортом (например, танцы, бег). Клинические симптомы гигромы на ноге у детей такие же, как и у взрослых. При обнаружении гигромы у ребенка на ноге, необходимо обратиться за помощью к специалисту (детский хирург), чтобы своевременно приступить к ее терапии и предотвратить ее прогрессирование (осложнение). Обычно удаление таких опухолей у детей до десяти лет проводится под общим наркозом.
Диагностика гигромы на ноге
Диагностика гигромы на ноге не затруднительна. Опытному специалисту (хирург, ортопед) достаточным будет осмотра, пальпации опухоли и данных анамнеза (истории болезни). При необходимости будут назначены дополнительные методы обследования (чтобы исключить злокачественную опухоль или абсцесс), такие как:
- рентгенография суставов,
- пункция,
- ультразвуковая диагностика (УЗД), позволит определить структуру образования и определить наличие или отсутствие кровеносных сосудов в нем,
- магнитно-резонансное исследование (МРТ).

[9], [10], [11]
Лечение гигромы на ноге
Выделяют консервативную и хирургическую терапию гигромы на ноге.
Консервативное лечение на раннем этапе заключается в проведении
- Физиотерапевтических процедур, таких как:
- грязелечение;
- электрофорез;
- УФ облучение
- парафиновые аппликации;
- теплолечение и т.д.
- Также в терапии часто применяют пункцию. При проведении пункции через пункционную иглу отсасывают содержание опухоли и вводят в очищенную каверну (полость) склерозирующие препараты (доксициклин, 96% спирт), затем накладывают давящую повязку. Конечность иммобилизируют в среднем на неделю, чтобы сухожилие временно не функционировало, и снизить образование синовиальной жидкости. Отрицательной стороной такого метода являются частые рецидивы гигромы, поскольку ее оболочка остается внутри.
- Существует еще метод раздавливания гигромы, он очень болезненный. Заключается в раздавливании мешка, в результате чего все ее содержимое попадает в окружающие ткани. При таком методе высок риск инфицирования и дальнейших рецидивов.
- Народные методы терапии гигромы на ноге.
- Терапия капустным соком. Свежий сок капусты необходимо выпивать ежедневно по одному стакану в течение месяца. Свежий сок храниться не более 24 часов.
- Лист капусты, смазанный медом, накладывают на область опухоли перед сном ежедневно.
- Спиртовые примочки (70% этиловый спирт). Спиртовую примочку (марля смоченная спиртом) накрывают целлофаном, полотенцем и оставляют на ночь. Делать примочки - каждые два дня.
- Сок столетника (алоэ) и мед в равных долях замесить с мукой, сделать лепешку, наложить на гигрому перед сном. Замотать поверх целлофаном и полотенцем.
- Терапия соком чистотела. Марлю или бинт необходимо хорошо смочить соком из чистотела, сверху накрыть плиэтиленовым пакетом и полотенцем, оставить на всю ночь. Процедуру проводить каждые три дня.
- Лечение медной монетой или пластиной. Монету больше размером гигромы необходимо прокалить, промыть в солевом растворе, приложить к образованию и забинтовать. Оставить на три дня, после чего снять повязку и проделать тоже самое.
- Использование красной глины. В 100 мл воды нужно добавить две чайной ложки соли морской и один стакан сухой красной глины, тщательно перемешать. Наложить эту смесь на гигрому и хорошо забинтовать. По мере подсыхания повязки необходимо смачивать теплой водой на протяжении суток. После чего снять повязку на 2 часа, а потом наложить опять. Такая терапия составляет десять дней.
- Использование физалиса. Его плоды измельчают, полученную кашицу накладывают на область опухоли, сверху накладывают целлофан и забинтовуют на ночь. Утром повязку снимают, а вечером процедуру повторяют и так в течение двадцати дней.
- Можно прикладывать на область опухоли хорошо измельченную полынь, накрыть полиэтиленом и полотенцем, и оставить на всю ночь.
Если Вы занялись самолечением гигромы на ноге народными методами – не переусердствуйте. В случае прогрессирования опухоли: увеличения ее размеров, появлении болезненности, воспаления в области образования необходимо незамедлительно обратиться за помощью к специалисту (хирургу).
Удаление гигромы на ноге
Показания к удалению гигромы на ноге:
- Большой размер опухоли.
- Быстрый рост гиромы.
- Воспаление, нагноение и болезненность.
- Опухоль ограничивает движения в конечностях, мешает при ходьбе.
- Болезненность и воспаление суставов.
- Неэстетичность.
Удаление гигромы на ноге производиться под местным обезболиванием, а у детей до 10 лет – под общим наркозом. Удаляется опухоль методом полного иссечения ее плотной капсулы, не затрагивая здоровых тканей. После чего рану ушивают и накладывают повязку. Операция длится в среднем полчаса. Данный метод считается достаточно эффективным, т.к. поле него практически нет рецидивов.
Существует метод удаления с помощью лазера. Когда лазером нагревают опухоль до полного ее разрушения, при этом окружающие (здоровые) ткани не затрагиваются. Положительные стороны этого метода: быстрое заживление раны, не оставляет шрамы и рубцы.
Профилактика гигромы на ноге
Профилактика гигромы на ноге направлена на исключение причинных факторов и заключается в следующем.
- Избегать травматизации суставов нижних конечностей.
- Носить удобную обувь.
- Не переусердствовать физическими нагрузками, спортом.
- При тяжелых нагрузках (например, грузчики) равномерно их распределять на суставы конечностей.
- Ели намечается тяжелая физическая работа необходимо использовать эластичные бинты и повязки, они фиксируют суставы.
- Своевременно лечить воспалительные заболевания суставов и сухожилий мышц (бурситы, тендовагиниты).
- При травмах нижних конечностей, особенно в области суставов, желательно обращаться за медицинской помощью. Своевременная терапия суставов позволит избежать в дальнейшем возникновения опухолей.
Прогноз гигромы на ноге
Прогноз гигромы на ноге по отношению к жизни благоприятный, а по отношению к трудовой деятельности относительно благоприятный. Т.к. опухоль может достигать огромных размеров и способствовать инвалидизации человека, вследствие чего невозможна будет профессиональная деятельность (например, спортсмены – лыжники, конькобежцы и др.).

[12], [13], [14]
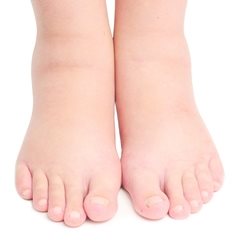
Отечность ног часто появляется под вечер и свидетельствует о явлениях застоя крови в венах, в результате чего плазма крови сквозь стенки мелких сосудов попадает в ткани и вызывает отек.

Варикоз — актуальная проблема современных женщин. Ежемесячные гормональные перепады, беременность, стрессы, а также сидячая или стоячая работа могут провоцировать развитие варикозной болезни.
АНГИОНОРМ ® — лекарственное средство для лечения варикозного расширения вен и симптомов хронической венозной недостаточности.
Узнать больше о препарате.


Варикоз вен нижних конечностей на начальных стадиях практически не беспокоит. Большинство симптомов исчезают после полноценного отдыха. Часто пациенты обращаются к врачу слишком поздно, когда симптомы становятся настолько выраженными, что уже не проходят за ночь.

Таблетки от варикоза АНГИОНОРМ ® проявляют стресс-протективную активность, умеренный противоболевой эффект, а также способствуют повышению общей работоспособности.
Подробнее о свойствах АНГИОНОРМ ® .

Отек, на латыни oedema, — это избыточное накопление жидкости во внеклеточных тканевых пространствах или отдельных органах. В основе появления отека всегда лежат условия, которые затрудняют выведение жидкости из организма. Не является исключением и отек ног. Рассмотрим, какие причины его вызывают.
Почему отекают ноги: 5 причин
С отеками ног сталкиваются многие мужчины и женщины, особенно усиливается это неприятное явление к концу дня. Однако не всегда появление отеков обусловлено серьезными патологиями в организме, нередко его вызывают банальные причины.
Образ жизни
Отеки, вызванные этой группой факторов, довольно легко устранить, не прибегая к лечению. Достаточно изменить некоторые привычки, а именно:
- Употребление в течение дня большого количества жидкости. Избыток жидкости в организме не удерживается сосудами и начинает поступать в межклеточное пространство, скапливаясь в периферических отделах.
- Расположение сидя со скрещенными ногами. Под тяжестью верхней ноги в опорной нарушается циркуляция. Кроме того, в нижней ноге пережимаются вены, что препятствует оттоку крови.
- Длительное сидение на очень мягких и невысоких стульях, пуфикахи т.д. также способно вызвать отеки ног из-за того, что пережимаются вены и ухудшается кровоток в нижних конечностях.
- Слишком интенсивные и бесконтрольные занятия определенными видами спорта — чрезмерное увлечение бегом или ходьбой, статическими упражнениями, например йогой с растяжкой, силовыми упражнениями.
Обувь
С проблемой отеков от ношения неправильной обуви особенно часто сталкиваются женщины.
- Обувь на высоком каблуке вполне может спровоцировать появление отеков. Нога в такой обуви принимает неестественное положение, опора переходит на передний отдел стопы, пальцы упираются в носок обуви, ухудшается кровоток. То же самое касается и обуви с абсолютно плоской подошвой, усугубляющей плоскостопие и, как следствие, — отеки.
- Слишком узкая обувьи/или приводящая пальцы ног в неестественное положение также провоцирует отеки.
Чтобы избежать отечности, врачи рекомендуют носить достаточно просторную обувь на среднем каблуке или менять туфли в течение дня.
Нарушение обмена веществ
В этом случае отеки могут возникать по двум причинам:
- Избыточный вес. У чрезмерно тучных людей нарушение обмена веществ в сочетании с повышенной нагрузкой на нижние конечности часто приводит к появлению отеков.
- Беременность. Женщины в положении сталкиваются с отечностью ног, вызванной физиологическими и патологическими причинами. К физиологическим причинам относятся повышенная нагрузка на ноги, гормональная перестройка. Патологические отеки могут быть симптомами позднего токсикоза — гестоза. Их появление требует немедленного обращения к врачу.
Травмы
При травмах вокруг пораженного участка ноги очень часто образуется отек. Например, при переломе кожа над травмированным участком приобретает синюшный оттенок, а ткани отекают. Такая же картина может наблюдаться при сильном ушибе, при этом отек может мешать нормальному движению ноги. Отекают конечности и при сильных ожогах или обморожениях.
Патологии
Отеки ног могут быть вызваны и различными серьезными патологиями организма. Этот симптом характерен для целого ряда заболеваний, поэтому если отеки начинают беспокоить постоянно, то необходимо проконсультироваться со специалистом во избежание развития осложнений.
Лимфостаз, почечные заболевания, аллергические реакции, острый тромбофлебит поверхностных и глубоких вен, сахарный диабет — список заболеваний, симптомом которых являются отеки, можно продолжать довольно долго. К счастью или к сожалению, в большинстве случаев отеки свидетельствуют о начальной стадии варикозной болезни вен. Пожалуй, сегодня это одна из самых распространенных причин развития отеков ног у женщин. Хотя мужчины также подвержены варикозной болезни, но в несколько меньшей степени. Проведенные по всему миру эпидемиологические исследования выявили, что патология в основном распространена в странах Северной Америки и Западной Европы, а вот в Китае, Японии и Центральной Африке варикоз встречается крайне редко. Зависимость варикозной болезни от других факторов риска, согласно исследованиям, выглядит так (в порядке уменьшения значимости): вид деятельности, беременность, лишний вес, заболевания, вызывающие частое повышение внутрибрюшного давления, национальная и расовая принадлежность, тип питания, нарушения опорно-двигательного аппарата.
Для отеков при варикозной болезни характерно также сопутствующее ощущение боли и тяжести в ногах. На ранних стадиях именно эти симптомы являются одним из главных сигналов заболевания, поскольку ни выступающих вен, ни узлов под кожей в этот период еще не наблюдается. На начальной стадии варикоза отеки усиливаются к вечеру, а после ночного отдыха практически исчезают. Однако если болезнь не лечить, отеки становятся хроническими, беспокоят судороги, вены начинают выступать над кожей в виде шнуров с выпуклыми узлами.
Существует несколько классификаций этапов (стадий) развития варикозной болезни. Одной из популярных среди отечественных флебологов является классификация болезни в зависимости от выраженности патологических изменений вен и характера нарушения кровотока.
- Первая стадия — подкожный и внутрикожный варикоз без нарушения сброса венозной крови.
- Вторая стадия — сегментарный варикоз со сбросом крови в прободные и поверхностные вены ног.
- Третья стадия — обширный варикоз с патологическим сбросом в перфорантные и поверхностные вены.
- Четвертая стадия — варикоз со сбросом крови в глубокие вены ног.
Заболевание необходимо лечить, причем делать это лучше всего на ранних стадиях, когда процесс еще не зашел слишком далеко. При запущенной варикозной болезни кожа на ногах истончается, приобретает коричневый оттенок из-за гиперпигментации, появляются трофические язвы, кровоизлияния и тромбы. Варикозная болезнь может привести даже к гангрене и легочной тромбоэмболии.
Любая из перечисленных патологий может быть очень опасной для человека, поэтому не стоит рисковать и оставлять отеки ног без внимания или бороться с ними собственными силами.
Специалисты делят отеки ног на несколько видов в зависимости от причины, их вызывающей.
Застойные отеки. Чаще всего образуются при увеличении проницаемости сосудов, возникновении избыточного давления в капиллярах — при тромбофлебите, варикозном расширении вен. Ток крови в нормальной ситуации под давлением направляется по венам снизу-вверх, за это отвечают венозные клапаны, препятствующие обратному кровотоку, и сокращение мышц ног при движении, дающее эффект насоса. Если механизмы перестают работать правильно, то венозные клапаны начинают пропускать кровь в обоих направлениях, делая ее ток хаотичным, кровь начинает течь не только вверх, но и вниз, под действием силы притяжения. Из-за этого кровь застаивается в венах, давление в них растет, а стенки теряют тонус и становятся тонкими. Через истончившиеся стенки жидкость из сосудов начинает проникать в ткани. Застойные явления, кроме того, провоцируют сгущение крови и приводят к тромбообразованию.
Варикозные отеки, возникающие в начале заболевания и вызванные нарушением кровообращения, обычно появляются лишь периодически. Именно на первых стадиях медикаментозная терапия дает очень хорошие результаты.
На более поздних стадиях могут возникнуть молочные отеки, появляющиеся в результате закупорки вен и сосудов ног. Молочными они называются потому, что кожа на пораженных участках приобретает белесый цвет. Нередко молочные отеки сопровождает сильная боль, нога становится горячей на ощупь, а кожа на ней — туго натянутой.
Синие отеки еще более опасны, чем молочные. Хотя симптомы и механизм их появления схожи, при синих отеках возникает посинение и уплотнение кожи из-за серьезного нарушения венозного кровотока и дефицита питания мягких тканей ног. Вследствие гипоксии кожа на месте отека становится холодной, а на ее поверхности могут появляться гнойные волдыри и трофические язвы.
Ноги при варикозной болезни могут отекать неравномерно, а только в местах поражения вен. Чаще всего отекать начинает только одна нога, то есть та, где вены уже затронул патологический процесс. Обе ноги одновременно отекают только в редких случаях.
- Гидермические отеки связаны с накоплением лишней жидкости в связи с заболеваниями почек. Из-за снижения их фильтрационной способности и поражения канальцев жидкость начинает постепенно перемещаться из кровеносного русла в ткани.
- Нейропатические отеки характерны для людей, страдающих сахарным диабетом или алкоголизмом. Причина возникновения такой патологии может быть связана сразу с несколькими факторами.
- Кахексические отеки. Появляются как симптом при алиментарной недостаточности, в частности, при скудном белковом питании, злокачественных опухолях, хронической анемии.
- Аллергические отеки связаны с реакцией организма на аллерген. Развиваются очень быстро, сопровождаются зудом и покраснением кожи и так же быстро исчезают при правильном лечении.
- Механические отеки. Образуются в результате травм как реакция на поражение мягких тканей, костей или передавливание сосудов. Иногда механические отеки могут появляться из-за опухоли.
При появлении отеков, особенно если они начинают носить хроническую форму, обращение к врачу становится первым пунктом плана по устранению проблемы. Для того чтобы установить истинную причину появления и определить схему лечения, врач в обязательном порядке назначит целый список исследований.
Обычно исследование начинается с физикального осмотра больного и сбора анамнеза, после этого пациент сдает анализы и проходит инструментальное обследование (в случае необходимости).
- Общий и биохимический анализ крови показывает уровень эритроцитов, гемоглобина, тромбоцитов, реакцию СОЭ. Также определяется уровень холестерина для исключения возможного атеросклеротического поражения сосудов и количества мочевой кислоты (подагра).
- Анализ крови на сахар для исключения сахарного диабета.
- Общий анализ мочи для выявления повышения уровня белка и эритроцитов.
- Определение уровня гормонов.
- Электрокардиография и УЗИ сердца для выявления возможных патологий сердечно-сосудистой системы.
После общих анализов врач-терапевт может направить пациента к профильному специалисту для проведения дополнительных исследований в том случае, если есть подозрение на одно из заболеваний. Например, в случае подозрения на варикозную болезнь могут быть дополнительно назначены МРТ и КТ, дуплексное сканирование сосудов ног, коронография, ангиография сосудов нижних конечностей и т.д.
В любом случае ставит диагноз и определяет схему лечения только врач. Лечить необходимо не просто отек, но основную болезнь, его вызывающую. Тип лечения — медикаментозное, немедикаментозное, оперативное — выбирать должен тоже врач. Например, при почечных или сердечных заболеваниях назначаются мочегонные препараты определенного типа.
Также показано применение специальных гелей и мазей, снижающих чувствительность кожи и неприятные ощущения в месте отеков. Для облегчения симптомов в некоторых случаях целесообразно ношение специального компрессионного белья, а на поздних стадиях заболевания решить проблему можно лишь путем хирургической операции — флебэктомии, склеротерапии или ЭВЛО (эндовазальной лазерной облитерации).
В план действий по устранению отеков кроме лечения врач может включить и соблюдение некоторых рекомендаций относительно образа жизни:
- Не сидеть в одной позе с поджатыми ногами.
- Менять обувь в течение дня.
- Время от времени делать массаж ног щипательными движениями.
- Сбалансировать рацион, включив в него продукты с высоким содержанием калия.
- Во время сна класть под ноги небольшую подушку или валик, чтобы они находились выше уровня сердца.
- Перед сном поднимать ноги и некоторое время держать их в таком положении, чтобы снять накопившуюся за день усталость и напряжение.
Очень полезны для снятия отеков на ранних стадиях варикоза физиотерапия, диетотерапия и лечебная гимнастика, заниматься которой необходимо только по рекомендации и под контролем специалиста.
К сожалению, в запущенных случаях и при тяжелых заболеваниях обойтись только полезными советами или физическими упражнениями не получится. Обращение к врачу должно быть своевременным, желательно на самых ранних этапах болезни, при первых симптомах — тогда шансы на полное излечение будут гораздо выше.
Как мы уже сказали, одна из наиболее распространенных причин появления отеков ног — варикозная болезнь. Если диагноз именно таков, то при выборе медикаментозного лечения врачи нередко обращаются к препаратам-венотоникам, на основе растительных ангиопротекторов.
Читайте также:

