Очаговый это значит рак
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
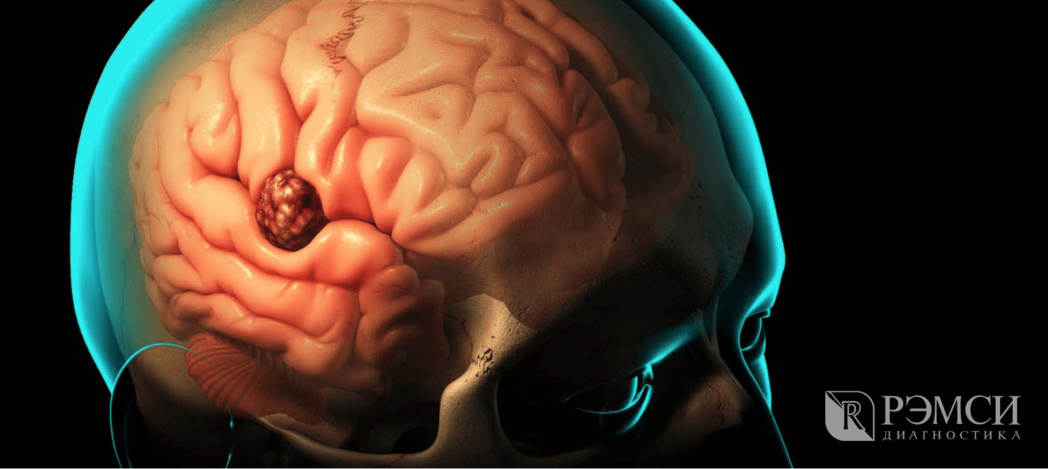
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Злокачественные новообразования внутренних органов (рак легких, желудка, молочной железы, почек, матки, яичников и др.) часто проявляются нервно-психическими нарушениями, которые обусловлены метастазами опухоли в мозг или обменно-токсическими расстройствами в мозге — токсической энцефалопатией. Симптоматология и течение нервно-психических нарушений в этих двух различающихся по патогенезу группах больных имеют свои особенности. Клинические симптомы метастаза опухоли в мозг во многом аналогичны первичной внутримозговой опухоли. Преобладают общемозговые симптомы (резкая головная боль, тошнота, рвота, вялость, загруженность).
Очаговые симптомы зависят от локализации метастазов. Эти нарушения нередко возникают рано и могут быть единственными клиническими симптомами в течение длительного времени или даже на всем протяжении заболевания—первичный очаг злокачественной опухоли протекает в этих случаях как бы скрыто. Около поло-юны всех метастазов в мозг обусловлено раком легкого. Метастатический карциноматоз мозговых оболочек наблюдается чаще при первичной локализации рака в желудке или псих и по клинике напоминает менингоэнцефалит (менин геальные симптомы, двустороннее поражение черепных нервов, повышение температуры). Множественные метастазы в мозг встречаются примерно так же часто, как и одиночные. О наличии двух и более метастазов свидетельствует сочета ние нескольких первично-очаговых симптомов (левосторонний гемипарез и моторная афазия и др.).
Можно выделить несколько типов течения метастазов рака в головной мозг: 1) опухолеподобный, который походит на первичную интрацеребральную опухоль мозга (глиому). Общемозговые и очаговые симптомы нарастают, как и при опухолях мозга, постепенно (общая длительность течения от 2—3 мес до 1 года); 2) апоплексический, когда все симптомы (гемипарез и др.) развиваются внезапно, течение имитирует инсульт. В основе патогенеза лежит чаще всего кровоизлияние в метастаз или закупорка мозгового сосуда метастатическим эмболом; 3) ремиттирующий — общемозговые и очаговые симптомы имеют колеблющееся (рецидивирующее) течение, напоминающее инфекционный или сосудистый процесс. Следовательно, нередко приходится проводить дифференциальный диагноз с первичной опухолью мозга, нарушением мозгового кровообращения, менингитом или энцефалитом.
Метастатический процесс характеризуется следующими особенностями: быстрым, неуклонно нарастающим течением болезни (средняя продолжительность около 3—5 мес); наличием симптомов поражения какого-либо внутреннего органа; прогрессирующим истощением больных, изменением крови (ускорение СОЭ, снижение гемоглобина, реже полицитемия); более старшим возрастом больных (50—55 лет); положительными лабораторными пробами на рак (реакция самоагглютинации эритроцитов, хроматографическое исследование и др.).
У больных с токсической энцефалопатией без внутричерепных метастазов отмечаются нарушения психики (апатия, дезориентировка, психомоторное возбуждение, зрительные галлюцинации) и нерезко выраженные под-корково-стволовые расстройства (анизокория, вялая реакция зрачков на свет, слабость отводящих нервов, амимия, брадикинезия, дрожание рук). Общемозговые симптомы выражены слабо. На фоне ракового процесса (у части больных в сочетании с атеросклерозом или артериальной гипертензией) нередко развиваются нарушения мозгового кровообращения (ишемические размягчения, кровоизлияния).
Злокачественные новообразования чаще всего легких, яичников и матки могут сопровождаться развитием миопа тического или миастеноподобного синдромов. Рак верхушки легкого, распространяясь кверху, может поражать сосудисто-нервный пучок в области ключицы — плечевое сплетение, подключичную артерию и вену (так называемый синдром Панкоста). При этом синдроме наблюдаются боли в плечевой области, иррадиирующие в предплечье и кисть, симптом Горнера, потливость или сухость кожи на руке, отек руки; в более далекозашедшей стадии возникают периферический парез руки, снижение чувствительности по корешковому типу. При рентгеновском исследовании определяются деструкция верхних ребер и ключицы.
Метастазы рака внутренних органов в позвоночник главным образом вследствие механического сдавления спинного мозга проявляются резкими постоянными болями й другими неврологическими нарушениями по типу синдрома менингомиелита.
Одиночные (иногда множественные) метастазы рака в головной и спинной мозг могут быть удалены хирургическим путем.
Обычно хирургическое вмешательство проводят после успешной операции на первичной раковой опухоли. Но если имеются угрожающие жизни дислокационные симптомы, то сначала делают операцию на мозге, после чего удаляют опухоль из легких, желудка, грудной железы, матки и т. д. В дальнейшем проводят лучевую терапию и химиотерапию, иногда в комбинации. Лучевая терапия, как основной метод лечения применяется у больных с метастазами в мозг мелкоклеточного рака легкого.
Прогноз нервно-психических нарушений при злокачественных новообразованиях зависит от возможностей оперативного лечения основного очага и метастаза в мозг и остается пока чаще всего мало благоприятным.
Статья на тему Рак внутренних органов

Опухоли — это патологические образования, которые образуются из-за нарушения роста и дифференцировки клеток. Они могут развиваться практически из любой ткани: эпителиальной, нервной, соединительной, кроветворной и др. В зависимости от того, из какой ткани развилось новообразование выделяют солидные опухоли и гемобластозы.
- Как диагностируют солидный рак
- В каких органах чаще всего развивается солидный рак
- Способы лечения солидного рака
- Химиотерапия при раке
- Иммунотерапия
- Чем опасен солидный рак
- Прогнозы на выздоровление при солидном раке
К группе гемобластозов относят лейкозы, лимфомы и миеломы. Их особенностью является повсеместное распространение по организму, без образования локализованных очагов.
Солидные опухоли могут быть доброкачественными и злокачественными.
- Доброкачественные опухоли состоят из высокодифференцированных зрелых клеток, растут относительно медленно, не прорастают в окружающие ткани, не дают метастазов и чаще всего не представляют смертельной опасности, за исключением опухолей головного и спинного мозга. Иногда они могут самопроизвольно исчезать. Некоторые доброкачественные опухоли могут озлокачествляться (малигнизироваться) и превращаться в рак.
- Злокачественные солидные опухоли (саркомы, карциномы, глиомы) состоят из низко или умеренно дифференцированных клеток. Они быстро увеличиваются в размерах, прорастают окружающие ткани, разрушая их, а также могут давать метастазы (очаги отсеивания, расположенные вдали от первичного новообразования) и оказывают системное воздействие на организм. Они опасны для здоровья и несут смертельную угрозу.
Как диагностируют солидный рак
Методы диагностики солидного рака можно разделить на несколько групп:
Методы, позволяющие обнаружить наличие образования. В некоторых случаях, если рак располагается поверхностно, его можно увидеть во время осмотра или пропальпировать. В остальных случаях на помощь приходят методы медицинской визуализации — УЗИ, КТ, МРТ, рентгенологическое исследование, ПЭТ, эндоскопическое исследование и другие. В некоторых случаях обнаружить рак помогают лабораторные анализы, в частности определение онкомаркеров — особых молекул, количество которых повышается при возникновении той или иной формы новообразования.

Методы, позволяющие верифицировать диагноз. Окончательный диагноз можно поставить только после морфологического исследования опухолевой ткани. Для этого фрагмент новообразования изучают под микроскопом после специального окрашивания. В ряде случаев для уточнения диагноза и определения молекулярно-генетического профиля образования проводят дополнительное тестирование, например, иммуногистохимическое исследование, молекулярно-генетическое тестирование. Это позволит подобрать оптимальную схему лечения, учитывая прогностические особенности рака.
После постановки диагноза необходимо определить стадию заболевания. Здесь на помощь приходят методы лучевой диагностики (то же УЗИ, КТ, МРТ), которые позволяют верифицировать размеры рака, его взаимоотношения с рядом расположенными тканями, вовлечение в процесс лимфатических узлов и наличие метастазов.
В каких органах чаще всего развивается солидный рак
Солидный рак может развиться в любом органе, в котором есть эпителиальные ткани. Чаще всего диагностируются опухоли молочной железы, легких, предстательной железы, желудочно-кишечного тракта.
Способы лечения солидного рака
В рамках лечения солидного рака применяются те же подходы, которые используются во всей онкологии. Ключевыми методами является хирургия, лучевая терапия и химиотерапия.
Хирургические операции в онкологии делятся на две большие группы — радикальные и паллиативные.
Радикальные вмешательства предполагают полное удаление опухоли в пределах здоровых тканей и зоны возможного метастазирования. Здесь выделяют:
- Типовые операции — удаление ткани пораженного органа в оптимальном объеме для достижения радикальности. Также выполняется необходимая лимфодиссекция.
- Комбинированные радикальные вмешательства — удаляется первично пораженный орган, и проводится частичная резекция соседних органов и тканей, на которые распространился рак.
- Расширенные операции — помимо затронутых органов и стандартных групп лимфатических узлов, на которые распространяется рак, удаляют дополнительные группы лимфатических узлов.
Раньше проведение обширных радикальных операций зачастую приводило к инвалидизации больного. Сейчас же идет тенденция не только к его излечению, но и сохранению приемлемого качества жизни. Поэтому совершенствуются хирургические технологии органосохраняющих методик и реконструктивных операций после удаления рака.
- Паллиативные вмешательства. Они проводятся при наличии отдаленных метастатических очагов. На первом этапе предполагается удаление первичного опухолевого очага в радикальном объеме. Вторым этапом проводятся попытки лечения метастазов, если это возможно. В целом такие операции не подразумевают полного излечения и проводятся для улучшения состояния больного и облегчения тягостных симптомов.
- Симптоматические паллиативные операции. Они выполняются по жизненным показаниям, при развитии осложнений рака. Ликвидации опухоли они не предусматривают и направлены восстановление жизненно важных функций, например, дыхания, отведение кишечного содержимого, возобновление пассажа желчи, остановку кровотечения и др.
Лучевая терапия предполагает использование ионизирующего излучения в дозировках, приводящих к гибели раковых клеток. Все методы можно разделить на три большие группы — дистанционная лучевая терапия, контактная лучевая терапия и системная лучевая терапия.
При дистанционной лучевой, терапии источник ионизирующего излучения находится за пределами тела пациента на определенном расстоянии. При таком лечении используется сложное высокотехнологичное оборудование, которое генерирует определенный вид ионизирующего излучения (ИИ). При помощи специальных технологий производят распределение его дозы таким образом, чтобы максимально полно облучить рак и минимально затронуть не вовлеченные в процесс ткани.
При контактной лучевой терапии ИИ располагается либо непосредственно возле раковой опухоли, либо в ее толще. Здесь выделяют:
- Аппликационную ЛТ. Таким методом лечатся поверхностно расположенные опухоли, например, рак кожи, рак вульвы или рак влагалища.
- Внутриполостная ЛТ — ИИ вводят в полость полого органа (матка, желудок, мочевой пузырь и др) с помощью специального аппликатора, заполненного радиоактивным материалом. Таким методом лечится рак полых органов.
- Внутритканевая ЛТ — ИИ вводят непосредственно в раковую опухоль с помощью игл или трубочек, заполненных радиоактивным материалом. Таким методом может лечиться рак простаты, рак тела матки, рак шейки матки, рак желудка и др.
Как правило, контактную лучевую терапию сочетают с дистанционной ЛТ, что позволяет максимально сфокусировать воздействие ионизирующего излучения на раковой опухоли, при этом минимально затронув окружающие ткани.
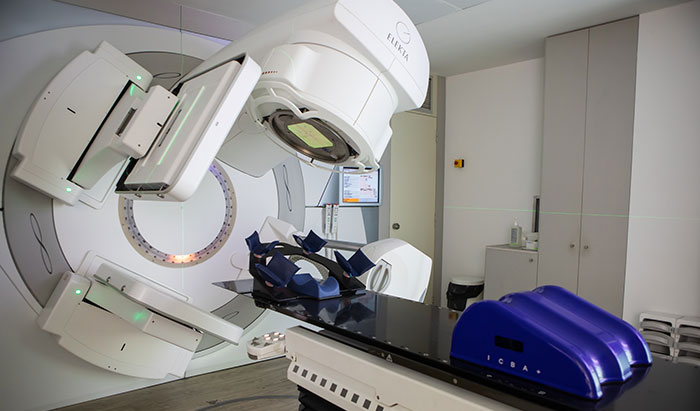
Эффективность этого метода лечения основана на том, что опухоли захватывают определенные молекулы и используют их для своего дальнейшего роста. Если на эти молекулы присоединить радиоактивные изотопы, они избирательно накопятся в опухолевой ткани и разрушат ее. Как правило, таким образом проводят лечение отдаленных метастазов.
Химиотерапия при раке
Для лечения рака разработано большое количество химиотерапевтических препаратов. По оказываемому эффекту их разделяют на цитостатические и цитотоксические препараты. Цитостатики нарушают процессы размножения раковых клеток, что в конечном итоге приводит к их гибели. Цитотоксические препараты направлены на непосредственное уничтожение клеток. Химиотерапия при раке предполагает несколько курсов лечения, которые чередуются с перерывами. Это связано с двумя моментами:
- Раковые клетки имеют жизненный цикл, который состоит из активной фазы и фазы покоя. Химиотерапия действует только на активные клетки.
- Химиотерапия оказывает токсическое действие на организм, поэтому нужно время для его восстановления.
Химиотерапии солидного рака проводится в рамках комбинированного лечения совместно с хирургией или лучевой терапией. Ее преимуществом является системное воздействие на организм, что помогает уничтожить как злокачественные клетки, которые остались в первичном очаге после удаления опухоли, так и метастазы.
Иммунотерапия
Иммунотерапия является одним из новых методов лечения солидного рака. Суть метода заключается в коррекции противоопухолевого иммунного ответа, что позволит организму уничтожить рак с помощью собственных ресурсов. Вторым направлением иммунотерапии является работа с самой опухолью, которая вырабатывает определенные вещества, делающие ее незаметной для иммунной системы. Если рак демаскировать, иммунитет его уничтожит.
Чем опасен солидный рак
Солидный рак зачастую характеризуется агрессивным течением и, за редким исключением, метастазированием. При отсутствии лечения, первичная опухоль будет разрастаться, захватывая новые ткани и нарушая работу вовлеченных органов. Это чревато самыми разнообразными осложнениями, начиная от кровотечений и заканчивая кишечной непроходимостью, нарушением дыхания, болевым синдромом, неврологическими проявлениями.
По мере нарастания опухолевой массы, рак оказывает системное воздействие на организм — развивается истощение и слабость. В конце концов при отсутствии специальной помощи человек погибает.
Прогнозы на выздоровление при солидном раке
Прогноз на выздоровления при солидных опухолях определяется видом рака, степенью его дифференцировки и стадией на момент установки диагноза. Чем раньше начато лечение, тем более благоприятный прогноз.
- Отделение хирургическое N2 диагностики опухолей
Метастазы злокачественной опухоли без выявленного первичного очага – заболевание, проявляющееся метастатическими опухолями, в то время как первичный очаг невозможно установить ни на основании анамнеза, ни при обследовании. По данным различных авторов такие пациенты составляют 3–5 % онкологических больных, обратившихся за медицинской помощью. По распространенности опухоль без выявленного первичного очага занимает 7–8 место среди всех злокачественных новообразований и 4 место в структуре смертности от злокачественных опухолей.
Больные с метастазами без выявленного первичного очага представляют чрезвычайно пеструю группу – как по локализации и распространенности опухолевого процесса, так и по морфологическому строению метастазов. Общепринятой классификации до настоящего времени не разработано. И хотя метастазы без установленной первичной опухоли отличаются своим происхождением из разных органов, биологическое поведение их приблизительно одинаково. Это наиболее агрессивный тип злокачественных опухолей, метастазирование которых непредсказуемо по локализации и возникает на самых ранних этапах развития.
Клинические проявления заболевания неспецифичны и зависят от локализации очагов метастатического поражения и распространенности опухолевого процесса. Алгоритм диагностического поиска у больных с метастатическим поражением без выявленного первичного очага включает оценку общего состояния, оценку распространенности опухолевого поражения, получение материала для морфологического исследования и поиск первичного очага.
Морфологическое исследование является наиболее значимым и должно выполняться как можно раньше. Полученные данные позволяют подтвердить злокачественность процесса, определить гистогенез опухоли, степень дифференцировки клеток, а иногда и предположительную локализацию первичной опухоли, что значительно облегчает поиск первичного очага и сокращает количество диагностических манипуляций. Иммуногистохимический метод повышает точность патологоанатомического исследования за счёт более корректного определения или уточнения гистогенеза, направления клеточной дифференцировки и органной принадлежности первичной опухоли. Иммуногистохимическое исследование является обязательным в случаях низкодифференцированного рака и недифференцированных опухолей для диагностики химиочувствительных потенциально курабельных новообразований (лимфомы, герминогенные опухоли).
Поиск первичной опухоли осуществляется в соответствии с гистологической структурой метастазов и распространенностью поражения. Эти два фактора существенно влияют на индивидуальную программу обследования конкретного пациента. Учитывая тот факт, что все больные в группе с синхронным поражением органов и/или систем расцениваются как пациенты с диссеминированным процессом, выявление первичного очага за редким исключением не позволяет надеяться на существенное улучшение результатов специального лечения. Поэтому диагностические мероприятия, направленные на выявление первичного очага в этой группе, не должны превращаться в самоцель.
- Осмотр всех кожных покровов и видимых слизистых.
- Пальпация всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости.
- Пальцевое ректальное исследование.
- Осмотр гинекологом (женщины).
- Исследование наружных половых органов, пальпация яичек (мужчины).
- Клинический анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- PSA (мужчины старше 40 лет), СА-125 (женщины), АФП, ХГЧ.
- Рентгенография органов грудной клетки.
- Ультразвуковое исследование органов брюшной полости, малого таза, периферических лимфатических узлов.
- Сканирование скелета.
- Цитологическое исследование опухолевого материала, патологических жидкостей.
- Гистологическое исследование опухолевого материала.
- Иммуногистохимическое исследование опухолевого материала.
- Компьютерная томография органов грудной клетки, брюшной полости.
- Компьютерная томография/МРТ головного мозга (по показаниям).
- Рентгенография костей в зонах накопления радиофармпрепарата при сканировании.
- Маммография.
- МРТ молочных желез.
- ПЭТ/КТ.
- ЛОР обследование.
- Эпифарингоскопия.
- Фибробронхоскопия.
- Фиброэзофагогастродуоденоскопия.
- Фиброколоноскопия.
- Видеолапароскопия.
- Видеоторакоскопия.
Поскольку первичный очаг остается неизвестным, любое проведенное лечение можно обозначить "радикальным" только условно. Поэтому выбор лечебной тактики у данной категории больных представляет собой проблему, разрешаемую в каждом конкретном случае в индивидуальном порядке. Лечебная тактика определяется, в первую очередь, с учетом общего состояния больного, локализации метастазов, распространенности опухолевого процесса, морфологического строения метастатической опухоли, предполагаемой локализации первичного очага.
В последнее время осуществляются программы по выработке лечебной тактики не на основании предполагаемой локализации первичного очага, а на основании биологических характеристик опухоли, что позволит индивидуализировать лечение и шире использовать таргетную терапию. Доказано, что средняя продолжительность жизни пациентов, получавших специальное лечение, достоверно выше, чем у лиц, лечение которых ограничилось симптоматической терапией. Лучшие результаты пятилетней выживаемости отмечены у больных с изолированными метастазами в паховых, подмышечных, шейных лимфатических узлах, получавших специальное лечение.
Хирургический метод лечения у больных с метастазами злокачественной опухоли без выявленного первичного очага не является радикальным и может быть использован при поражении лимфоузлов доступной удалению группы и в некоторых случаях изолированного поражения органа; возможна лимфаденэктомия или удаление метастаза с резекцией органа. Также оперативное вмешательство возможно с симптоматической целью.
Лучевая терапия может быть показана при изолированном поражении лимфатических узлов или органа при потенциальной чувствительности опухоли к облучению. Возможно применение ЛТ и с симптоматической целью.
Так как опухоль невыясненной первичной локализации предполагает диссеминированный процесс, основным методом лечения является лекарственная терапия. Лечение осуществляется персонализировано на основе всех имеющихся клинико-морфологических данных. Решающее значение имеют морфологические характеристики опухоли и потенциальная чувствительность к тем или иным препаратам. При выявлении в опухоли соответствующих мутаций возможно применение таргетной терапии. В случаях изолированного поражения комбинация химиотерапии с хирургическим и лучевым методами позволяет добиться достоверно лучших результатов.
В зависимости от распространенности и морфологических характеристик опухоли после обследования больного можно отнести в ту или иную группу для проведения соответствующего специального лечения:
В случае локального поражения лимфатических узлов показана лимфаденэктомия с последующей химиотерапией в соответствии со стандартами для лечения плоскоклеточного рака с локализацией первичного очага в органах и тканях головы и шеи (паклитаксел 175 мг/м 2 в/в в день 1, цисплатин 100мг/м 2 в/в в день 1, фторурацил 500 мг/м 2 в/в в 1-5 дни или доцетаксел 75 мг/ м 2 внутривенно в день 1, цисплатин 75 мг/м 2 внутривенно в 1 день, фторурацил 750 мг/м 2 в/в в 1-5дни).
В случае изолированного поражения подмышечных лимфатических узлов у женщин с большой долей вероятности первичная опухоль располагается в молочной железе. Рекомендуется подмышечная лимфаденэктомия. При сомнительной радикальности лимфаденэктомии или невозможности её выполнения из-за распространенности опухолевого поражения показана лучевая терапия на аксиллярную и шейно-надподключичиную зоны. Мастэктомия не рекомендуется. В ткани опухоли необходимо исследовать уровни экспрессии рецепторов эстрогена и прогестерона, HER-2/neu, Ki-67. В соответствии с полученной информацией назначается химиотерапия и гормонотерапия как при раке молочной железы.
Как правило, течение заболевания соответствует раку яичников, поэтому лекарственное лечение проводится по аналогичным схемам. Следует отметить целесообразность видеолапароскопии, при которой возможно как получение достаточного количества материала для всестороннего изучения опухоли, так и выполнение двусторонней аднексэктомии для попытки выявления первичного очага в яичниках.
Метастазы недифференцированной/низкодифференцированной карциномы с преимущественным поражением лимфатических узлов осевой локализации (шейные, медиастинальные, забрюшинные лимфоузлы)
Заболевание по течению соответствует герминогенным опухолям. Необходимо обратить внимание на уровни АФП, ХГЧ, ЛДГ. Лечение идентично терапии герминогенных опухолей, основу которого составляют препараты платины.
Течение заболевания у пациентов этой группы соответствует мелкоклеточному раку легкого, в связи с чем основу терапии составляют схемы с производными платины, используемые при лечении мелкоклеточного рака.
Заболевание по течению наиболее соответствует нейроэндокринным опухолям желудочно-кишечного тракта, поэтому лечение проводится по аналогичным схемам, предложенным для терапии больных опухолями этой локализации.
Наиболее эффективным для этой группы пациентов является лечение, идентичное терапии диссеминированного рака предстательной железы.
Как правило, речь идет о диссеминированном опухолевом процессе. Назначение лекарственного лечения возможно пациентам в удовлетворительном состоянии. Предпочтение отдается наименее токсичным, легко переносимым схемам. Выбор препаратов основан на предполагаемой у данного пациента локализации первичного очага либо на наиболее часто встречающихся скрытых локализациях первичной опухоли в легких и органах желудочно-кишечного тракта. Целесообразна симптоматическая терапия. При метастазах в костях рекомендованы бисфосфонаты.
Во всех группах оценка эффективности лечения проводится через 6-8 нед. Терапия продолжается до достижения максимального эффекта плюс 2 закрепляющих эффект цикла.
Лучевое воздействие у больных без выявленного первичного очага может быть применено при невозможности радикального хирургического удаления опухоли или конгломерата лимфатических узлов с паллиативной или радикальной целью с применением стандартной или стереотаксической лучевой терапии.
В случае достижения ремиссии обследование проводится каждые 3 мес в течение 2 лет, затем – каждые 6 мес. При обследовании контролируют как зоны, где ранее были выявлены метастазы, так органы и ткани, где вторичные очаги могут появиться.
Читайте также:

