О самом главном с доктором мясниковым рак щитовидной железы


Узлы щитовидной железы. Гость - доктор Александр Мясников.
Ведущая "Вестей ФМ" - Анна Шафран.
Мясников: Я хотел поговорить о факторах риска для рака простаты, и с этим, собственно, и ехал. Но уже сейчас сообразил, что, наверное, простата есть далеко не у всех, соответственно.
Шафран: Я с Мясниковым вчера спорить не стала. В голову мне это пришло сразу. Причём, Мясников мне сказал: "Наверное, кому-то это будет интересно". Половине нашей аудитории это будет точно интересно. Я подумала, что есть другая половина, волнующаяся за ту, у которых есть.
Мясников: Вот, кстати, а то ведь куда вы без нас, мы же умереть не умрём, зачем вам такие нужны. Поэтому к этому мы придём. А вот щитовидка есть у всех, а узлы щитовидной железы распространены настолько, что даже трудно себе представить. Если изначально было проведено большое исследование фактора риска для сердечных болезней, оно проводилось много лет назад, то тогда узлы щитовидной железы находили у чуть меньше 10% людей. С тех пор эти данные считаются очень недооценёнными, в смысле не данные, а частота узлов, потому что если сегодня не выборочно исследовать людей, то около 30-33% имеют узлы щитовидной железы. А из них почти 12% - большие узлы, больше 1 сантиметра.
Стандартная ситуация: прибегает встревоженный пациент к тебе: "Доктор, у меня узел! Что теперь делать? А умру ли я? А если умру, как скоро?" - и чуть ли не завещание начинает писать. Потому что канцерофобия у нас в стране - это что-то особенное. Мы все не очень беспокоимся об инфаркте, будет - не будет, всё равно ни пить, ни курить не брошу. Нас не очень волнует диабет, от которого умирают миллионы и десятки миллионов людей, и мы продолжаем вести себя так, как мы ведём: наращиваем себе животик и ложкой и вилкой активно копаем себе, сами знаете, что.
Шафран: Получая при этом удовольствие.
Мясников: Но если хоть малейший узел где-то, что-то, всё - рак, всё - конец. А представляете себе, сегодня мы же делаем не только, допустим, исследование щитовидной железы, но и сосуды шеи тем же ультразвуком, ещё какие-то структуры, рядом лежащие, и щитовидную железу видно, обнаруживают узел. А я уже говорил, что 30-33% людей - это среднее, потому что на аутопсии, то есть на вскрытии людей, которые умерли абсолютно от других причин, частота узлов щитовидной железы по некоторым исследованиям от 30 до 70%.
К чему я это всё. Если у вас случайно обнаружили узел на исследовании, то это не повод для паники, таких, как вы - половина населения планеты. Поэтому надо сначала выдохнуть, а потом идти с этим узлом разбираться, потому что разбираться, конечно, надо. Ведь мы, как я уже говорил, боимся, а не рак ли это. И действительно, это может быть рак, потому что рак щитовидной железы никто не отменял, и он вполне имеет право на существование. Но общее количество, по данным разных исследований, где-то от 4 до 14%. На самом деле, стандартная рабочая цифра, которая есть во всех источниках, - 5%. Но чтобы исключить эти 5%, мы работаем и ведём диагностическую работу, тяжелую, дорогостоящую. Но эти 5% надо выявлять. Правда, я хочу сразу обнадежить, что рак щитовидной железы, за исключением одной его разновидности, - самый благоприятный рак.
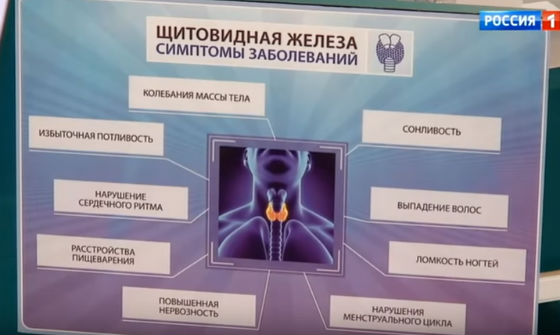
Нередко люди годами ходят по врачам, их лечат от различных болезней, а потом оказывается, что в недомоганиях виновато расстройство функции щитовидной железы. Например, сочетание таких признаков, как быстрая утомляемость, депрессивное настроение, зябкость, отеки на ногах и выпадение волос говорит о недостаточной функции щитовидки (гипотиреозе). А вот раздражительность, резкое похудение, непереносимость жары, усиленное сердцебиение, потливость, дрожание рук – это симптомы ее избыточной активности (гипертиреоза).
Какое пройти обследование
Известный врач общей практики, специалист-кардиолог А. Л. Мясников советует обратиться к эндокринологу, если донимают перечисленные симптомы. Эндокринолог назначит, прежде всего, проведение анализа крови на ТТГ (тиреотропный гормон гипофиза). Это вещество регулирует поступление в щитовидку йода, необходимого для синтеза ее гормонов. С помощью ТТГ головной мозг контролирует работу железы.
При гиперфункции гипофиз снижает уровень ТТГ, что приводит к приостановке выработки гормонов щитовидки. А при гипофункции ТТГ, напротив, растет, стимулируя повышение активности железы.
Как часто нужно проверять содержание ТТГ в крови? В целях раннего обнаружения отклонений всем женщинам старше 35 лет рекомендуется делать такой анализ 1 раз в год.
Все ли узлы щитовидки перерождаются в рак
Пациентов часто волнует вопрос, является ли обнаружение в щитовидке узлов обязательным признаком того, что они переродятся в рак. Доктор А. Л. Мясников поясняет, что примерно у каждого второго человека обнаруживаются узлы, но перерождаются они лишь у 5% пациентов.
При этом существует 5 разновидностей злокачественных опухолей, из которых опасными являются лишь 3, крайне редких. К слову сказать, папиллярный рак щитовидки – наиболее распространенный, он не дает метастаз, от него не умирают.
Как питаться при заболеваниях щитовидки и для их профилактики
Там также обогащают йодом воду для полива овощей. То есть для здоровья людей крайне важную роль играет правильная организация здравоохранения в стране.

Можно назвать и вредные для щитовидки продукты, которые подавляют ее функцию. К ним относятся, к примеру, обычная и цветная капуста, бобовые (соя).
Нужно ли самостоятельно принимать препараты йода
Реклама советует для профилактики заболеваний щитовидки принимать препараты йода. Не стоит этого делать. В первую очередь, существует опасность возникновения аллергии на йод. Она может проявиться не только после приема лекарства, но и при введении в вену контрастного раствора во время проведения рентгеновского и томографического обследования.
Важно помнить, что вред приносит не только нехватка йода в организме, но и избыток, который приводит к воспалению железы (развитию тиреоидита). Нужно соблюдать осторожность при приеме некоторых лекарств, например, Амиодарона при мерцательной аритмии. Он может вызвать нарушение функции щитовидки.
Прием препаратов йода обязателен только для беременных и кормящих женщин.
Еще один доказанный фактор риска – низкий уровень витамина D (не зря нас с детства кормят рыбьим жиром!). Это одна из причин, почему многие продукты (молоко) искусственно обогащают витамином D.
Также повышена чувствительность к туберкулезу у тех, кто болен различными системными заболеваниями, такими, как, например, диабет.
Заметки на полях
В Америке давно подсчитали, что преступник с пистолетом значительно более безобиден, чем неграмотный врач! От медицинских ошибок там гибнет на порядок больше граждан, чем от рук злодеев! Это при том, что во всех странах, где я работал: СССР, Мозамбик, Ангола, Франция, США, теперь вот Россия, – подобные случаи стараются замалчивать. Чаще достоянием общественности становятся спорные случаи, вопиющую же халатность стараются скрыть и разобраться внутри больницы.
Я тут понаблюдал и вывел для себя очень невеселую формулу (в плане черного юмора, не спешите подавать на меня в суд!). Из 10 больных, которые поступают в больницы, трех мы вытащим буквально с того света – вопреки всему (ни в какой Америке такого не смогли бы!), трех других убьем своими неграмотными действиями. Остальные четверо выживут независимо от наших действий!
Прививка от туберкулеза – это вакцина БЦЖ, которую обычно делают в роддоме. Интересно, что ее же применяют при лечении рака мочевого пузыря! Но эта вакцина, увы, не является пожизненной. Она снижает риск заболевания, но постепенно, с годами, защита ослабевает, обычно к 15 годам. Однако самый ранимый возраст она покрывает и защищает наших детей. В некоторых странах с невысоким уровнем распространения туберкулеза прививку вообще не делают, там представляется экономически более выгодно выявлять и лечить отдельные случаи заболевания.
Для выявления болезни первым шагом является туберкулиновой тест; у нас известна такая ее разновидность, как реакция Манту. Вводится белок, который вызывает местную аллергическую реакцию в случаях, если есть инфекция: на этом месте появляется отек и покраснение. Реакция является положительной, если отек превышает определенные границы – для разных категорий больных это может быть 5, 10 и 15 мм. Именно отек, который выглядит как вздутие, а не покраснение; область покраснения обычно больше:
? 5 мм – для раннего выявления в группах высокого риска – это ВИЧ-инфицированные или люди, находящиеся в тесном контакте с больным открытым туберкулезом, больные на постоянном гормональном лечении;
? 10 мм – для тех, кто родился и живет в странах, где плотность туберкулезных больных – более 25 на 100 тысяч, т. е.
? 15 мм – для жителей благополучных стран без факторов риска.
Теперь вопрос: кому делать? По российским правилам – всем поголовно и ежегодно до 18 лет и после, если был контакт с больным активным туберкулезом (члены семьи, медработники). Давайте сделаем шаг вперед и выйдем из строя. Выйдем и подумаем. Зачем мы делаем этот тест? Правильно: чтобы выявить носительство, скрытую форму болезни. (Про активную форму – чуть позже.) А для чего? Чтобы тоже лечить профилактически, потому как выявлять скрытую форму и не лечить – глупо! 1,5–2 % носителей переходят в активную фазу!
Отсюда по простой логике перед проведением теста необходимо сначала решить: если тест будет положительный – будем ли мы такого человека лечить? Лечить – значит четыре или шесть месяцев принимать изониазид или рифампицин. Лечение может протекать с побочными эффектами, риск которых повышается с возрастом. Например, риск лекарственного гепатита при лечении в возрасте за 60 лет больше 5 %, поэтому для теста и последующей химиопрофилактики должны быть веские основания. На практике людям после 50 ни тест, ни химиопрофилактика не проводятся.
А вот теперь одна из основных для меня загадок советско-российской фтизиатрии (так называется наука о лечении туберкулеза). Факт: если проба Манту положительная, то она положительная навсегда, на всю жизнь!
Зачем же тогда ее у нас повторяют вновь и вновь? Скажите те, у кого проба Манту положительная: сколько раз за жизнь вам ее повторяли? Мне – раз десять. И что? Что они хотели увидеть или узнать? А у меня потом рука чесалась и болела несколько дней! Или это такая плата за безграмотность врачей? Кстати, я не ерничаю. Доктора, я прочитал много литературы на эту тему, может, чего-то недопонял и не знаю? Если есть ссылки на достоверные источники – пришлите, буду рад!
Скрытую инфекцию может выявить не только проба с туберкулином (Манту), но и специальный анализ крови: IGRA-тест. Но логика его интерпретации та же.
И еще одно: недавно общественность всполошило событие, когда в одной из школ ученикам по халатности ввели дозу туберкулина, многократно превышающую необходимую. Действительно, хоть туберкулиновая проба и вызывает только местную реакцию и не оказывает никакого общего действия, безобразие полное! Удивило следующее: подавляющее число людей, оказывается, считают пробу Манту прививкой, а не диагностической процедурой!
Всем пациентам с положительной реакцией Манту или туберкулиновой пробой делают рентген и, если находят изменения, – анализ мокроты, иногда бронхоскопию или компьютерную томографию. При подтверждении активного туберкулеза назначается комбинированная терапия, но это уже совсем другая история.
Заметки на полях
Сейчас мы будем говорить о том, что делать, если в молочной железе вдруг обнаружили уплотнение.
Первое и самое главное – не паниковать! Даже если узел обнаружен при маммографии, шанс, что он доброкачественный, более 90 %! Если же вы его нащупали сами, шанс, что это рак, совсем мизерный! Не потому что рак нельзя нащупать самой – можно, но мы часто не способны отличить норму от патологии и правильно оценить ситуацию, поэтому врачи больше не рекомендуют самообследование. Ведь мы же все мнительные без меры и принимаем дольки молочной железы или их набухание, связанные с изменениями гормонального уровня, за патологию!
Конечно, если вы обнаружили у себя уплотнение (или вам показалось, что обнаружили), надо идти к врачу. Он внимательно вас осмотрит, спросит, не бывает ли каких-либо выделений из соска, не меняла ли грудь объем и форму и, скорее всего, скажет вам прийти через один или два менструальных цикла; очень большой шанс, что это гормонально обусловленное уплотнение и к следующему визиту оно пройдет. Если все-таки не проходит, необходимо будет сделать маммографию.
В отличие от скрининговой, диагностическую маммографию делают, как правило, без оглядки на возраст (но не раньше 30 лет – там первым исследованием может быть ультразвук). После того как наличие уплотнения подтверждено, необходимо определить, что оно из себя представляет. Полое (киста) или плотное? Смешанное? В этом помогает тот же ультразвук, который прекрасно отличает одно от другого. Почему это важно? Киста (полое образование) практически никогда не бывает злокачественной. Ее обычно пунктируют тонкой иголкой и, если жидкое содержимое не вызывает подозрений, оставляют в покое.
Другое дело – плотное образование. Тут, как правило, нужно пунктировать узел уже довольно толстой иголкой под контролем ультразвука, чтобы не промахнуться! Статистика показывает, что в подавляющем количестве случаев биопсия подтверждает доброкачественный характер узла, даже если на маммографии он выглядит подозрительно! Обычно это фиброаденома – доброкачественный узел, в возникновении которого основную роль играют гормональные изменения женского организма.
Что с ним делать? Раньше его настойчиво предлагали удалять, у нас до сих пор так поступают. Однако операция – вещь тоже небезобидная: остается шрам, который может нарушать нормальную проходимость протоков молочных желез и затруднять последующее наблюдение, искажая картину при мамографии. Поэтому, если фиброаденома не вызывает никаких симптомов, ее можно оставить на месте и наблюдать. Если она начинает расти или появляются другие симптомы, значит, пришло время ее удалять.
Всегда ли узел, который на маммографии выглядит как типичная фиброаденома, надо пунктировать? Пунктировать желательно, потому что, получив кусочек ткани, мы можем определить степень риска ее перерождения в рак. Простая фиброаденома в подавляющем большинстве случаев в рак не перерождается, поэтому врач может выбрать выжидательную тактику и наблюдать пациентку с короткими интервалами в три-шесть месяцев. Однако все-таки без пункции быть окончательно уверенным нельзя: нет пункции – нет окончательного диагноза!
Ну, вот узел исследован, удален (или не удален, и вы находитесь под наблюдением), теперь что же: обо всем забыть? Это как сказать: у нас из 10 или даже 9 женщин одна заболеет раком груди! А даже доброкачественные заболевания груди – один из больших факторов риска развития онкологии наряду с наследственностью и влиянием эстрогенов (женских половых гормонов).
Поэтому вам теперь надо попытаться снизить риски: бросить курить, исключить алкоголь (тут опасны даже маленькие дозы!), поддерживать нормальный вес, ограничить прием гормональных препаратов (эстрогенов), регулярно заниматься физическими упражнениями. Если планируете завести ребенка, то кормите его грудью не менее шести месяцев. В некоторых редких случаях, когда сочетание факторов риска особенно велико, доктор может порекомендовать женщинам после менопаузы профилактический прием антиэстрогеновых препаратов тамоксифен или фемара.
Коротко – о других проблемах с грудью.
1. Боль и набухание молочных желёз.
? Боли циклического характера, связанные с менструацией (обычно двусторонние) – частое и абсолютно безобидное состояние.
? Боль, не связанная с менструальным периодом, как правило, проявление каких-либо проблем вне грудной железы: мышечная боль, защемление позвоночного нерва; источником могут быть также легкие или сердце. Рак груди очень редко проявляется болями, только если это не воспалительная его форма в запущенной стадии. Постоянные и нецикличные боли могут беспокоить женщин с большой грудью из-за растяжения определенных связок (всё имеет свои плюсы и минусы!).
Боль в груди, не связанная с менструальным периодом, обычно является проявлением проблем, которые не имеют отношения к молочной железе.
2. Выделения из соска.
В подавляющем количестве случаев являются или физиологичными, или спровоцированными приемом лекарств и сопутствующими болезнями (гипофиза, щитовидной железы).
Физиологические выделения могут быть как дву-, так и односторонними, обычно молочного цвета, иногда желтыми, зеленоватыми или даже серыми. А вот кровянистые выделения – всегда признак патологии! Прозрачные выделения могут быть физиологичными, а могут быть свидетельством патологии грудной железы, особенно если односторонние. Обычно это папиллома (что-то типа бородавки) общего протока, но если выделения наблюдаются у женщин после менопаузы, то за этим может стоять и рак, хотя и нечасто.
Лекарства, которые могут спровоцировать выделения, – антидепрессанты, антипсихотики (нейролептики), некоторые гипотензивные.
3. Втянутый сосок.
Многие женщины с этим рождаются, потом сосок принимает обычную форму, часто только после родов. Если же нормальный сосок вдруг оказывается втянутым, надо идти к врачу – опять же в большинстве случаев за этим не стоит никаких проблем, но иногда так может проявляться и рак. Лучше перестраховаться и провериться.
Если вдруг пожилые родственники стали забывчивыми, апатичными, попросите доктора проверить у них функцию щитовидной железы.
Подтвердили, что узел доброкачественный, что же делать дальше? Просто регулярно ходить к врачу и наблюдать его. Хирургические вмешательства здесь неуместны. Ограничиваемся повторным УЗИ: сначала каждые шесть месяцев; потом, при отсутствии роста узла, один раз в год; дальше и того реже. Повторять биопсию надо, только если узел быстро растет.
До последнего времени в стандарт лечения входила подавляющая терапия гормонами щитовидной железы. Действительно, ТТГ обладает мощным стимулирующим действием на ткань железы, и, давая пациенту гормоны, мы снижаем выработку ТТГ, снимая стимулы к росту узла.
Но, как оказалось, не так уж и много узлов отвечают на такую терапию, а побочные действия гормонов часто ухудшают жизнь, особенно пациентам с заболеваниями сердца (сердцебиение, аритмия, повышение давления). Поэтому Американская ассоциация по проблемам щитовидной железы больше не рекомендует подобный подход.
У себя в городской больнице запретил делать анализ кала на что-либо, кроме как на скрытую кровь и яйца глист. Потому что анализ кала на дисбактериоз ничего не дает вообще. Мы обязательно получим в анализе какие-то бактерии, причем половина из них будут якобы патогенные или действительно патогенные. Только делать хоть какие-то выводы на основании результатов этих анализов нельзя. Если у человека появился понос, это никакой не дисбактериоз, ну нет такой болезни! Есть несколько сценариев, когда возможен понос после приума антибиотиков.
Заметки на полях
Поделюсь своей невеселой историей. Много лет назад у моего тестя – героя войны и умнейшего человека – появились периодические расстройства стула. Какой диагноз был поставлен, сами понимаете.
Я – молодой врач – тоже в нем не усомнился: что же еще может вызывать понос и бурчание в животе?! Бросился доставать эти полезные бактерии (тогда бизнес на пробиотиках – так по-научному называются содержащие их препараты – еще не вырос до масштабов наркоторговли), купил где-то на заводе. Как мы все этому радовались! Только потом оказалось, что мы пропустили у тестя рак толстого кишечника, от которого он впоследствии умер…
Основной – это понос (диарея), ассоциированный с механизмом действия антибиотиков. Существует большая группа антибиотиков (так называемые макролиды, например эритромицин, азитромицин-сумамед, кларитромицин), которые усиливают моторику кишечника, вызывая понос.
Другой сценарий может быть реально опасным. После длительного приема антибиотиков, иногда спустя недели две после его прекращения, может развиваться токсическое заболевание толстого кишечника, которое называется токсический мегаколон. Оно может закончиться серьезно, иногда даже смертью. Но это тоже инфекционная болезнь, вызванная активацией определенной бактерии clostridium dif?cel, ее токсином, и лечится она опять же антибиотиками. У нас про дисбактериоз слышали все, а про токсический мегаколон иногда не знают даже врачи, и сделать анализ на этот токсин даже в Москве практически невозможно. Зато все подряд принимаем что-нибудь типа линекса, а потом удивляемся пропущенному раку кишечника.
Пробиотики имеют право на существование. Есть исследования в Англии, которые показывают, что у детей применение пробиотиков может сократить срок применения антибиотиков. Пробиотики могут облегчать субъективное состояние человека. Подчеркиваю, я не против них. Я против ложной пропаганды пробиотиков как препаратов, обязательных при лечении дисбактериоза.
Если у человека появился понос, это – никакой не дисбактериоз, такой болезни нет!
УЗЛОВОЙ ЗОБ- образование узлов в щитовидной железе, узел может быть один тогда зоб называют одноузловым, или узлов может быть много, такой зоб называют многоузловым.
Чаще всего небольшие узлы в щитовидной железе никак себя не проявляет, и человек не знает о том, что у него есть узел. Узел может быть обнаружен случайно при ультразвуковом исследовании, или в том случае, когда узел в щитовидной железе достигает больших размеров и изменяет форму шеи, а также, начинает давить на другие органы, расположенные на шее.
Несмотря на то, что большинство узлов не являются опухолью и не требуют никакого лечения, а только наблюдения, при обнаружении узла в щитовидной железе, особенно когда его размер превышает 1 см, необходимо определить природу этого узла и оценить онкологические риски. С этой целью выполняют пункционную биопсию узла (или попросту пункцию). На сегодняшний день пункция узла всегда выполняется под контролем ультразвукового аппарата, является процедурой практически безболезненной, безопасной и занимающей всего несколько минут. Однако от результатов пункционной биопсии во многом будет зависеть требуется ли человеку какое-либо лечение или достаточно просто наблюдать за узлом, выполняя раз в год контрольное ультразвуковое исследование. Если все же операция необходима, крайне важно, чтобы она была выполнена в специализированном хирургическом отделении или хирургом, специализирующимся именно на заболеваниях щитовидной железы. В некоторых случаях вместо операции может быть проведено малоинвазивное лечение - специальный метод, эффективность которого приближается к хирургическому, но при этом разрушение узла достигается инъекциями, что позволяет избежать операции.
Узловой зоб может протекать на фоне нормальной функции щитовидной железы, когда выработка тиреоидных гормонов не нарушена. В этом случае узлы, не оказывают непосредственного влияния на весь организм. Однако в некоторых случаях один или несколько узлов могут вырабатывать большое количество тиреоидных гормонов, у человека развивается тиреотоксикоз, который приводит к существенному нарушению обмена веществ в организме.
ДИФФУЗНЫЙ ТОКСИЧЕСКИЙ ЗОБ(Базедова болезнь, болезнь Грейвса)
– аутоиммунное заболевание, при котором в организме человека вырабатываются антитела, стимулирующие работу щитовидной железы, в следствии чего, вырабатывается слишком большое количество гормонов, избыток которых вызывает отравление всего организма. При диффузном токсическом зобе развивается тиреотоксикоз, который проявляется учащенным сердцебиением, нарушением сна, потерей веса, частыми переменами настроения, раздражительностью, снижением памяти. В некоторых случаях заболевание сопровождается развитием экзофтальма (пучеглазия), который при несвоевременном или неправильном лечении может привести к нарушению зрения.
Лечение диффузного токсического зоба обычно начинается с назначения лекарств - тиреостатиков, блокирующих выработку гормонов щитовидной железы. Лечение диффузного токсического зоба достаточно длительное и больной во время лечения должен обязательно быть под наблюдением у эндокринолога. К сожалению, лечение диффузного токсического зоба лекарствами не всегда эффективно, тогда необходима операция, которую лучше выполнять именно у хирурга-эндокринолога, представляющего все тонкости данной патологии.
ХРОНИЧЕСКИЙ АУТОИММУННЫЙ ТИРЕОИДИТ(Тиреоидит Хашимото)
– аутоиммунное заболевание при котором происходит постепенное разрушение ткани щитовидной железы и замещение ее соединительной тканью. Хронический аутоиммунный тиреоидит, патология достаточно распространенная, женщины подвержены хроническому аутоиммунному тиреоидиту гораздо чаще, чем мужчины. На разных этапах хронический аутоиммунный тиреоидит может по-разному себя проявлять, иногда в начале заболевания отмечается тиреотоксикоз, обычно не тяжелый, который с течение времени, обычно достаточно длительного, сменяется наоборот недостаточной продукцией гормонов, такое состояние называется - гипотиреоз. Существуют формы хронического тиреоидита, при которых щитовидная железа достигает очень больших размеров, начинает оказывать компрессию на окружающие органы, в этих случаях требуется хирургическое лечение, но чаще хронический аутоиммунный тиреоидит требует регулярного наблюдение и контроля за уровнем гормонов, а при нарушении выработки гормонов назначения лекарственных препаратов.
РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
-- примерно у 5 % людей, у которых обнаружены узлы щитовидной железы, выявляется рак щитовидной железы. Поэтому так важно при наличии узла своевременно выполнить пункционную биопсию узла. Несмотря на отмеченное за последнее десятилетие во всех странах увеличение заболеваемостью раком, большинство форм рака щитовидной железы хорошо поддаются лечению и не являются фатальным заболеванием. При подозрении на рак первым этапом выполняется хирургическое лечение, в дальнейшем, после хирургического лечения, в зависимости от формы рака и стадии заболевания может быть назначено, если есть такая необходимость, дополнительное лечение.
ЩИТОВИДНАЯ ЖЕЛЕЗА И БЕРЕМЕННОСТЬ
Нормальная работа щитовидной железы во время беременности - важный фактор в формировании здорового плода и рождения здорового ребенка. При беременности потребность в тиреоидных гормонах значительно увеличивается, это связанно с тем, что потребности плода в гормонах щитовидной железы удовлетворяется гормонами будущей матери. Работа щитовидной железы изменяется при наступлении беременности, важно, как минимум раз в триместр контролировать уровень тиреоидных гормонов. Для контроля за уровнем выработки тиреоидных гормонов определяют уровень тиреотропного гормона (ТТГ). Беременные более подвержены риску заболевания аутоиммунным тиреоидитом. При развитии аутоиммунного тиреоидита во время беременности необходимо более частое определение уровня ТТГ и при необходимости проведение заместительной терапии препаратами тиреоидных гормонов.
ЩИТОВИДНАЯ ЖЕЛЕЗА, ОБМЕН ЙОДА В ОРГАНИЗМЕ ЧЕЛОВЕКА И ЙОДИРОВАННАЯ СОЛЬ
Йод является одним из важнейшим мироэлементов, без йода невозможна нормальная работа организма. Суточная потребность человека в йоде составляет 150 мкг, и фактически весь йод поступающий в организм захватывается щитовидной железой и включается в состав гормонов. Следует отметить, что во время беременности суточная потребность в йоде возрастает.
Существует тем не менее одна проблема: во многих географических районах на нашей планете йода существенно не хватает в пищевых продуктах. Такие районы называют йододефицитными. В йододефицитных районах заболеваемость зобом очень высокая. Зоб, который развивается в йододефицитных районах, называется эндемическим зобом. Кроме зоба население эндемичных районов подвержено другим заболеваниям являющихся следствием гипотиреоза (недостаточного количества гормоном щитовидной железы), в эндемичных районах высокий уровень рождения детей с умственной отсталостью.
К счастью в первой четверте ХХ века, человечество придумало как справиться с данной проблемой. С целью профилактики нехватки йода, йод стали добавлять в самый употребляемый человеком продукт – соль. Таким образом появилась йодированная соль. Употребляя йодированную соль в пищу человек получает достаточное количество йода. На сегодняшний день при йодировании соли согласно ГОСТ Р 51575-2000 в нее добавляют 20 до 60 г йодата калия на 1 тонну.
Йодирование соли – стоит признать одним из величайших изобретений человечества. Употребление йодированной соли в пищу является залогом предупреждения многих заболеваний.
ОПЕРАЦИИ ПРИ ЗАБОЛЕВАНИЯХ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
На сегодняшний день наиболее частым хирургическим вмешательством при заболеваниях щитовидной железы является ее полное хирургическое удаление, такая операция называется тиреоидэктомия. В некоторых случаях если болезнь локализуется только в одной доле, а вторая доля здоровая возможно удаление только одной доли – гемитиреоидкэтомия. Операции должно предшествовать тщательное обследование с целью сведения к минимуму рисков наркоза и возможных осложнений. Подавляющее большинство операций проводится под общим обезболиванием.
Операция выполняется из разреза на шее, в зависимости от заболевания и размеров щитовидной железы длина разреза обычно составляет от 3 до 8 см. В конце операции на кожу накладывается косметический шов и у большинства пациентов место, где был разрез становиться малозаметным через 2-3 года после операции. В некоторых случаях, к сожалению, далеко не всегда, возможно удаление щитовидной железы видеоэндосокпическим методом, в этом случае небольшие разрезы длиной около 1 см, выполняются в области подмышечной впадины и молочной железы, данный вид операций направлен на достижение еще лучшего косметического эффекта.
КАК ЖИТЬ ПОСЛЕ ТИРЕОДЭКТОМИИ
Учитывая широкую распространенность заболеваний щитовидной железы в мире живут миллионы людей, которым была выполнена тиреоидэктомия и эти люди работают, рожают детей, занимаются спортом и живут абсолютно полноценной жизнью. Единственное необходимое условие ежедневный однократный прием лекарства: гормона – тироксина. Подбор необходимой дозы тироксина после операции осуществляется эндокринологом и не является сверхсложной задачей. Однако важным является не забывать принимать назначенную дозу лекарства и как минимум ежегодно проводить контроль уровня тиреотропного гормона.
ЗАБОЛЕВАНИЯ ОКОЛОЩИТОВИДНЫХ (ПАРАЩИТОВИДНЫХ) ЖЕЛЕЗ.
Околощитовидные железы– самые маленькие эндокринные железы в человеческом организме. Нормальный размер околощитовидной железы не превышает несколько миллиметров.
В последнее десятилетие врачи различных специальностей проявляют повышенное внимание к работе околощитовидных (паращитовидных) желез, и это не случайно потому что именно они отвечают за обмен кальция и фосфора в организме.
Околощитовидные железы были открыты шведским врачом Иваром Сандестрёмом (1852-1889 гг.) и впервые описаны в 1880 году. Однако более 90 лет у ученных ушло на изучение действия паратгормона– гормон который вырабатывают околощитовидные железы.
На сегодняшний день известно, что очень часто такие заболевания как остеопороз, мочекаменная болезнь, различные поражения кожи, некоторые заболевания желудочно-кишечного тракта, заболевания сердца и сосудов напрямую связаны с неправильной работой околощитовидных желез и нарушенной (избыточной или недостаточной) выработкой паратгормона.
На сегодняшний день патология околощитовидных желез занимает третье место из всех эндокринных заболеваний уступая только сахарному диабету и заболеваниям щитовидной железы.
Выделяют следующие заболевания околощитовидных желез:
Гиперпаратиреоз– избыточная выработка паратгормона увеличенными или опухолевидно измененными околощитовидными железами.
Различают:
Первичный гиперпаратиреоз
Опухоль околощитовидной железы, приводящая к неконтролируемой продукции паратгормона. Данное заболевание всегда требует хирургического лечения, необходимо удалить пораженную опухолью околощитовидную железу.
Вторичный гиперпаратиреоз
Заболевание, при котором так же повышена продукция паратгормона, однако имеется явная причина, которая привела к тому, что нарушилась работа околощитовидных железа. Часто такой причиной является сниженное поступление в организм кальция, а также гиповитаминоз (нехватка в организме) витамина Д.
Тщательный анализ причины заболевания позволяет правильно выбрать лечение при необходимости назначить курс препаратов, который позволит избежать хирургического вмешательства, ну а если операции избежать не удается, в послеоперационном периоде необходимо грамотное наблюдение за пациентом, направленное на предупреждение рецидива заболевания.
Хирургическому лечению гиперпаратиреоза предшествует обследование больного. Основная цель обследования – определить возможные риски хирургического вмешательства, а также выявить точную локализацию измененной околощитовидной железы, от этого во многом будет зависеть успех операции. С целью определения локализации часто применяют следующие методики: ультразвуковое исследование, сцинтиграфию, мультиспиральную компьютерную томографию.
Операция выполняется под наркозом (пациент спит во время операции), наркозу и операции предшествует тщательное полное обследование пациента с целью минимизации возможных рисков операции и наркоза. Обычная длина кожного разреза на шее составляет 4-5 см, однако в ряде случаев возможно выполнение операции из мини-разреза длиной всего 1,5-2,5 см. Во всех случаях операции заканчиваются наложением косметического шва, что дает очень хороший косметический результат.
Читайте также:

