Новообразования под кожей на сухожилии
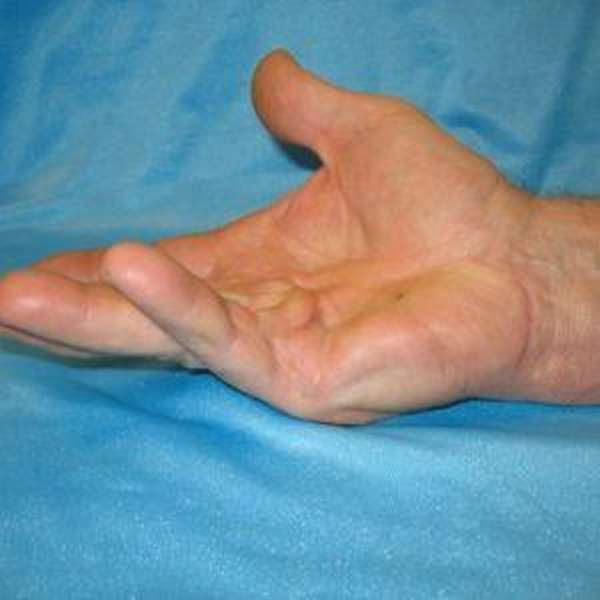
Синдром Дюпюитрена характеризуется образованием шишек на сухожилиях ладоней рук, в результате чего происходит деформация пальцев, становится проблематичным их сгибание и разгибание и как результат – наступает полная потеря двигательной функции пальцев рук.
Синдром Дюпюитрена
Что такое синдром Дюпюитрена, знают очень немногие, так как встречается он в нашей стране довольно редко.
Контрактура Дюпюитрена – заболевание невоспалительного характера, при котором сухожилия на ладонях стягивает, и они перерождаются в рубцы, а кожа на ладонях значительно уплотняется.
Данный дефект приводит к избыточному развитию соединительной ткани.
Данная патология характерна для мужчин старше 45 лет. У женщин такая проблема встречается значительно реже. Наиболее часто болезнь поражает мизинцы и безымянные пальцы рук.
Причины патологии
Точные причины возникновения контрактуры Дюпюитрена не установлены до сих пор. В ходе исследований специалистами было выявлено, что первопричинным фактором является наследственность. Кроме этого, существует еще ряд факторов, вызывающих данную проблему:
- травмы кистей или пальцев,
- защемление нервов,
- нарушения в работе щитовидки,
- высокие нагрузки на кисти рук,
- воспаление суставов или связок в кисти.
Среди специалистов существует мнение, что данному заболеванию свойственно поражение всей соединительной ткани, но на кистях рук оно возникает чаще всего.
Повлиять на развитие патологии могут также второстепенные факторы:
- наличие вредных привычек,
- сахарный диабет, эпилепсия,
- возрастные изменения,
- нарушенный обмен веществ,
- защемление нервов.
Здоровый человек легко может сжимать кисть в кулак и свободно разгибать ее. При синдроме Дюпюитрена связки одного или нескольких пальцев ссыхаются, и полноценно сжать или разжать кисть становится невозможно. Нередко у пациента наступает полное обездвиживание кисти.
Стадии заболевания
Специалисты различают 4 стадии развития болезни:
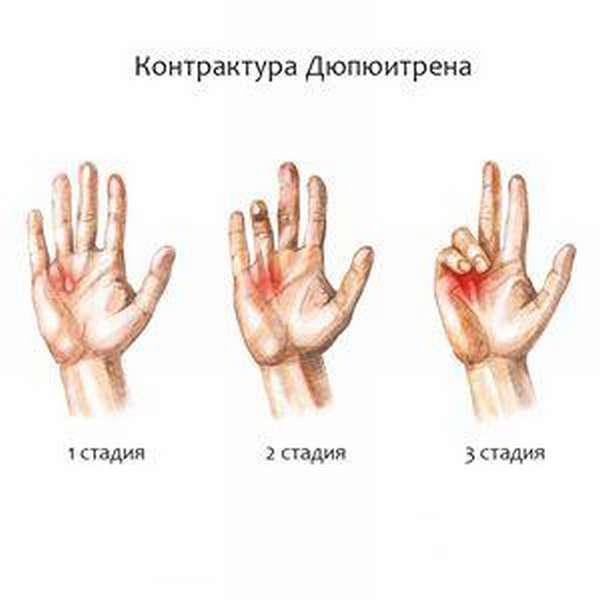
На начальной стадии на ладонях образовываются тяжи и узелки. Движение пальцев остается свободным.
Признаки заболевания
Симптомы патологии напрямую зависят от ее стадии, к тому же они очень характерны, поэтому спутать их с другим заболеванием нельзя. На ладони пациента возникает уплотнение в виде узла или своеобразного тяжа. Становится сложно работать пальцами рук.
Как правило, уплотнения возникают в районе суставов между 4 и 5 пальцами и постепенно увеличиваются в объеме. Кожные покровы в области узла уплотняются и медленно срастаются с ближайшими тканями. Это приводит к появлению выпуклостей и впадин на ладони.
В процессе разгибания пальцев узел приобретает более четкие очертания.
У 90% пациентов синдром Дюпюитрена протекает безболезненно, и лишь 10% жалуются на незначительный болевой синдром. Болевые ощущения могут передаваться в предплечье и плечо. Контрактура Дюпюитрена характеризуется своим прогрессивным течением. Внешние обстоятельства не влияют на скорость ее прогрессирования.
Узнайте, как лечат суставы лазером.
Выявление патологии
Диагностика ладонного апоневроза проста и не требует глобальных лабораторных исследований. Выявляется патология при помощи пальпации, осмотра пациента, анализа его жалоб.
Клиническая картина контрактуры характерна, поэтому врачу достаточно выявить узелки и тяжи в процессе прощупывания и оценить амплитуду движений кисти, чтобы определить степень заболевания.
В качестве дополнительного обследования врач может назначить дифференциальную диагностику, с целью исключить травматические, ишемические и ревматоидные контрактуры.
Методы лечения
Лечение контрактуры Дюпюитрена проводит врач-ортопед. Терапевтические мероприятия включают в себя консервативное и хирургическое лечение. Выбирается метод исходя из степени тяжести патологии.
Операция по удалению контрактуры может проводиться как под общим, так и под местным наркозом. Если патология уже слишком выражена, операция может длиться долго, поэтому в таких случаях пациенту делают общий наркоз.
Вариантов разреза при проведении хирургического вмешательства может быть несколько, однако чаще всего делают разрез поперек ладони вместе с S-образным или L-образным надрезами вдоль основных фаланг пальцев. На вариант разреза влияет расположение рубца.
Во время хирургического вмешательства контрактуру полностью или частично удаляют. Если у пациента спайки обширные, а кожные покровы сильно истончены, может возникнуть необходимость в дермопластике.
Читайте, что такое детензор-терапия?
После проведения операции кладется дренаж и надрез зашивают. Прооперированный палец или всю кисть плотно бинтуют, во избежание скопления крови и появления новых рубцов. Кисть фиксируют при помощи гипсовой лангеты в правильном положении. Снимать швы можно, как правило, спустя 10-14 дней.
Не все пациенты знают, как восстановить функции кисти после операции, поэтому этому вопросу следует уделить отдельное внимание.
Применяется ЛФК как для всей кисти, так и для каждого пальца. Важно выполнять упражнения сразу на обеих руках. Количество повторов должно быть не меньше 10 раз. Лечебной гимнастикой нужно заниматься регулярно, не пропуская занятий.
Чтобы разработать кисть, выполняют следующие упражнения:
- Руки нужно положить на стол, кисти прижать к поверхности. Пальцы нужно растопыривать и прижимать обратно. Выполнять движения следует интенсивно (особенно больной рукой).
- Держа ладони кверху, нужно сжимать кисть в кулак и разжимать обратно, при этом большой палец должен находиться поверх кулака.
Для разработки пальцев выполняют упражнения:
- Больную руку следует разместить ладонью вниз, предварительно подстелив платок. Поочередно каждым пальцем перебирать платок, собирая его в кулак.
- Больной рукой необходимо стараться обхватить стакан (или другой предмет), пальцы при этом должны быть максимально разведены.
Если патология была выявлена на ранней стадии, то ее лечение вполне возможно проводить консервативными терапевтическими методами: физиопроцедурами, массажами, ЛФК. Также пациенту назначается ношение специального лонгета, который фиксирует палец в правильном положении и оказывает корректирующее воздействие.
Также возможно лечение контрактуры медицинскими препаратами без операции. Высокой эффективностью отличаются блокады, которые помогают избежать образования рубцов. Наиболее эффективными считаются такие препараты как Дипроспан, Гидрокортизон. Курс лечения данными медикаментами длится около 2 месяцев.
Важную роль в медикаментозном лечении играет препарат коллагеназ Clostridium histolyticum. Он колется непосредственно внутрь контрактуры и способствует быстрому расщеплению белка.
При применении традиционной медицины можно в качестве вспомогательного лечения использовать народные средства.
Многие пациенты интересуются, как лечить контрактуру Дюпюитрена на руках в домашних условиях народными средствами?
Лечение народными средствами включает в себя использование растирок, настоек, компрессов, мазей и т.д.
Положительные отзывы имеют следующие рецепты:
- Растирка из сока алоэ. Сок из растения собирают в герметичную емкость и растирают им больной участок ладони.
- Настойка из конского каштана. 100 гр каштана очищают от кожуры и заливают 200 мл спирта. Настаивать раствор следует в течение 3 суток, после этого им растирают больной участок.
- Картофельный компресс. Картофель отваривается в кожуре, давится, после остывания из него формируют лепешку и прикладывают к больному участку.
Отзывы о лечении

После курса лечения препаратами и применения ЛФК, массажей, физиопроцедур, около 30% пациентов сталкиваются с данным заболеванием снова, однако рецидивы наступают спустя 3-4 года.
Большая часть пациентов считает наиболее эффективным применение препаратов и физиопроцедур. По мнению больных, электрофорез, УВЧ, прогревание парафином являются наиболее эффективными процедурами.
Положительны отзывы пациентов о массаже и ЛФК. Регулярное выполнение дает ощутимые результаты, поэтому данные методы лечения контрактуры считаются более результативными.
Лечение народной медициной имеет как положительные, так и отрицательные отзывы. Большую роль играет тот факт, что эффективным такое лечение может быть только на начальной стадии болезни.
Что такое магнитотерапия для суставов?
Заключение
После прохождения курса лечения важно закрепить результат, поэтому врачи советуют придерживаться ряда простых правил. В первую очередь, организм должен насыщаться необходимыми витаминами и минералами. Важно отказаться от всех вредных привычек, соблюдать личную гигиену и придерживаться основных санитарных норм.
Вести активный образ жизни и регулярно выполнять гимнастику для рук является обязательным условием не только при синдроме Дюпюитрена, но и при артритах, артрозах и пр. Если человек начинает ощущать дискомфорт в конечностях, следует обращаться к специалисту и не усугублять проблему самолечением.
Обзор

Различные образования под кожей: шишки, шарики, уплотнения, опухоли — это распространённая проблема, с которой сталкивается практически каждый человек. В большинстве случаев эти образования безвредны, но некоторые из них требуют неотложного лечения.
Шишки и уплотнения под кожей могут развиваться на любом участке тела: лице, руках и ногах, спине, животе и др. Иногда эти образования оказываются спрятанными в складках кожи, на волосистой части головы или растут так медленно, что долгое время остаются незаметными и обнаруживаются, достигнув больших размеров. Так бессимптомно протекают обычно доброкачественные новообразования кожи и мягких тканей.
Шишки, уплотнения, вызывающие боль или дискомфорт, чаще являются следствием инфекции. Они могут сопровождаться повышением общей или местной температуры. Кожа над ними обычно краснеет. Возникают сопутствующие расстройства: общее недомогание, головная боль, слабость и др. При своевременном лечении такие образования обычно быстро проходят.
Значительно реже встречаются злокачественные новообразования кожи и подлежащих тканей, которые можно прощупать или заметить у себя самостоятельно. Эти заболевания нужно уметь вовремя распознать и как можно скорее обратиться к врачу. Ниже мы расскажем о наиболее распространенных кожных образованиях, которые могут вызвать беспокойство.
Липома (жировик)

Шишки под кожей чаще всего оказываются липомами. Это доброкачественные совершенно безопасные опухоли из жировых клеток. Липома прощупывается под кожей как мягкое образование с четкими границами, иногда бугристой поверхностью. Кожа над липомой обычного цвета и плотности, легко собирается в складку.
Чаще всего липомы появляются на волосистой части головы, шее, в подмышках, на груди, спине и бедрах. При достижении больших размеров могут причинять боль, сдавливая соседние органы или мышцы. Узнайте подробнее, как избавиться от липомы.
Атерома

Атерому часто путают с липомой, тоже называя жировиком. На самом деле — это киста, то есть растянутая сальная железа, у которой закупорился выводной проток. Содержимое атеромы — кожное сало, постепенно накапливается, растягивая капсулу железы.
На ощупь — это плотное округлое образование, с четкими границами. Кожу над атеромой невозможно собрать в складку, иногда поверхность кожи принимает синюшный цвет и на ней можно разглядеть точку — закупоренный проток. Атерома может воспаляться и нагнаиваться. При необходимости её можно удалить у хирурга.
Гигрома

Это плотный малоподвижный шарик под кожей, который чаще всего появляется на запястье руки в виде шишки. Гигрома не болит и не причиняет вреда, вызывает только косметический дискомфорт, а при расположении в более редких местах, например, на ладони может мешать ежедневной работе. При случайном ударе гигрома может исчезнуть, так как представляет собой скопление жидкости между волокнами сухожилия и при механическом воздействии лопается. Прочитайте подробнее о гигроме и её лечении.
Узелки на суставах

Различные заболевания суставов: артриты и артрозы часто сопровождаются появлением под кожей твердых, неподвижных узелков небольшого размера. Подобные образования в области локтевого сустава называются ревматоидными узелками и характерны для ревматоидного артрита. Узелки на разгибательной поверхности суставов пальцев рук — узелки Гебердена и Бушара сопровождают деформирующий остеоартроз.
Значительного размера могут достигать подагрические узлы — тофусы, которые являются скоплением солей мочевой кислоты и вырастают на суставах у людей, долгие годы болеющих подагрой.
Отдельного внимания заслуживает подкожная шишка на ноге — твердое разрастание сустава большого пальца, которое сопровождается вальгусной деформацией — искривлением пальца. Косточка на стопе постепенно растет, мешает при ходьбе и создает трудности в подборе обуви. Узнайте о лечении вальгусной деформации стопы.
Грыжа

Ощущается как мягкое выпячивание под кожей, которое может появляться при нагрузках и полностью исчезать в положении лежа или в покое. Грыжа образуется в области пупка, послеоперационного рубца на животе, в паху, на внутренней поверхности бедра. При прощупывании грыжа может быть болезненной. Иногда пальцами удается вправить её обратно.
Грыжу образуют внутренние органы живота, которые выдавливаются наружу через слабые места в брюшной стенке во время повышения внутрибрюшного давления: при кашле, подъеме тяжестей и др. Узнайте, можно ли вылечить грыжу народными методами, и чем она опасна.
Увеличенные лимфоузлы (лимфаденопатия)

Чаще всего сопровождают простудные заболевания. Лимфатические узлы — это небольшие округлые образования, которые можно прощупать под кожей в виде мягкоэластичных шариков размером от горошины до сливы, не спаянных с поверхностью кожи.
Лимфатические узлы располагаются группами в области шеи, под нижней челюстью, над и под ключицами, в подмышках, в локтевых и коленных сгибах, в паху и других частях тела. Это компоненты иммунной системы, которые как фильтр пропускают через себя межтканевую жидкость, очищая её от инфекции, инородных включений и поврежденных, в том числе опухолевых, клеток.
Увеличение размеров лимфоузлов (лимфаденопатия), которые становятся болезненными при прощупывании, обычно сопровождает инфекционные заболевания: ангину, отит, флюс, панариций, а также раны и ожоги. Лечение основного заболевания приводит к уменьшению узла.
Если кожа над лимфатическим узлом краснеет, а прощупывание его становится резко болезненным, вероятно развитие лимфаденита — гнойного поражения самого узла. В этом случае нужно обратиться к хирургу. Возможно потребуется небольшая операция, а при раннем обращении иногда удается справиться с инфекцией с помощью антибиотиков.
Если под кожей прощупывается плотное бугристое образование, а кожу над ним не удается собрать в складку, вероятно повреждение узла злокачественной опухолью. В этом случае как можно скорее обратитесь на консультацию к онкологу. Прочитайте подробнее о других причинах увеличения лимфатических узлов.
Бородавки, папилломы, кондиломы, мягкие фибромы

Все эти термины обозначают небольшие выросты на коже самой разной формы: в виде полипа, родинки на тонкой ножке, разрастаний в форме петушиного гребня или цветной капусты, твердого узелка или сосочка, выступающего над поверхностью. Эти образования могут быть желтоватого, бледного, коричневого или телесного цвета, иметь гладкую или шелушащуюся поверхность. Прочитайте подробнее и посмотрите фото бородавок и папиллом.
Уплотнение в груди (в молочной железе)

С уплотнениями в груди сталкивается практически каждая женщина в различные периоды жизни. Во второй фазе цикла, особенно накануне менструации, в груди могут прощупываться небольшие уплотнения. Обычно с началом месячных эти образования исчезают и связаны они с нормальным изменением молочных желез под действием гормонов.
Если затвердевания или горошины в груди прощупываются и после месячных желательно обратиться к гинекологу, который осмотрит молочные железы и при необходимости назначит дополнительное исследование. В большинстве случаев образования в груди оказываются доброкачественными, некоторые из них рекомендуют удалять, другие поддаются консервативному лечению.
Поводом к срочному обращению к врачу являются:
- быстрое увеличение в размерах узла;
- боль в молочных железах, независимо от фазы цикла;
- у образования нет четких границ или контуры неровные;
- над узлом втянутая или деформированная кожа, язва;
- есть выделения из соска;
- в подмышках прощупываются увеличенные лимфоузлы.
При обнаружении этих симптомов желательно сразу обратиться к маммологу или, если такого специалиста найти не удалось, к онкологу. Прочитайте подробнее о видах уплотнений в молочной железе и их лечении.
Воспаление на коже и гнойники

Целая группа образований на коже может быть связана с инфекцией. Чаще всего причиной воспаления и нагноения является бактерия стафилококк. Кожа в пораженной области краснеет, появляется припухлость и уплотнение различного размера. Поверхность кожи становится горячей и болезненной на ощупь, также может повышаться и общая температура тела.
Иногда воспаление быстро распространяется по коже, захватывая большие области. Такое разлитое поражение характерно для рожистого воспаления (рожи). Более тяжелое состояние — флегмона — это гнойное воспаление подкожной жировой клетчатки. Частыми являются очаговые воспалительные заболевания: карбункул и фурункул, которые образуются при повреждении волосяных луковиц и сальных желез.
Лечением гнойно-воспалительных заболеваний кожи и мягких тканей занимаются хирурги. При появлении покраснения, боли и припухлости на коже, сопровождающегося повышением температуры, нужно как можно скорее обратиться к ним за помощью. На начальных стадиях проблему можно решить с помощью антибиотиков, в более запущенных случаях приходится прибегать к операции.
Злокачественные опухоли

По сравнению с другими кожными образованиями злокачественные опухоли встречаются очень редко. Как правило, вначале появляется очаг уплотнения или узелок в толще коже, который постепенно растет. Обычно опухоль не болит и не чешется. Поверхность кожи может быть обычной, шелушиться, покрываться корочкой или окрашиваться в темный цвет.
Признаками злокачественности являются:
- неровные и нечеткие границы опухоли;
- увеличение рядом расположенных лимфатических узлов;
- быстрый рост образования;
- спаянность с поверхностью кожи, малоподвижность при прощупывании;
- кровоточивость и изъязвления на поверхности очага.
Опухоль может развиваться на месте родинки, как меланома. Может располагаться под кожей, как саркома, или на месте лимфатического узла — лимфома. При подозрении на злокачественное новообразование кожи нужно в ближайшее время обратиться к онкологу.
К какому врачу обратиться с шишкой или уплотнением на коже?

Если вас беспокоят образования на теле, найдите хорошего врача с помощью сервиса НаПоправку:
- дерматолога - если уплотнение похоже на бородавку или папиллому;
- хирурга - если требуется оперативное лечение гнойника или доброкачественной опухоли;
- онколога - чтобы исключить опухоль.
Возможно, Вам также будет интересно прочитать


Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
- Библиотека
- Симптомы
- Шишки и уплотнения под кожей
- Блог
- Бонусная программа
- О проекте
- Клиникам
- Врачам
115184 , Москва , Озерковский переулок, дом 12
Опухоли соединительной ткани составляют 45,2%. Фибромы — доброкачественные опухоли, построенные по типу зрелой волокнистой соединительной ткани. Макрои микроскопически различаются по консистенции мягкие и твердые фибромы; первые мы чаще встречали на пальцах, вторые — на ладони и запястье. Мягкие фибромы возникают в подкожной соединительной ткани; их приходится дифференцировать с липомой, нейрофибромой, эпителиальной кистой. Удаляются они хирургическим путем, при соблюдении всех правил. Плотная, твердая фиброма характеризуется преобладанием волокнистой субстанции с грубыми гиалинизированными пучками; она располагается чаще подфасциально и тогда малосмещаема, может сдавливать сосуды и нервы. Твердые фибромы нужно дифференцировать (в зависимости от расположения) с липомой, с синовиомои, хондромой, миксомои, и нередко приходится оперировать с предположительным диагнозом.
Ганглии в числе наших наблюдений — самая частая разновидность опухолевидных образований: локализуются преимущественно в области запястья. Это кистовидное, опухолевидное образование, возникающее вследствие дегенеративно-дистрофического процесса в синовиальной оболочке суставной капсулы или сухожильном влагалище. Стенка опухоли состоит из фиброзной соединительной ткани, а содержимое — студенистое вещество. Чаще всего ганглии располагаются на тыльной (рис. 74), реже на ладонной (рис. 75) поверхности запястья. Они округлой формы, эластичной консистенции, фиксированы к подлежащим тканям, в большинстве случаев безболезненны. Ганглии чаще наблюдаются у девушек и молодых женщин.
Рис. 74. Ганглий тыльной поверх ности запястья.
Рис. 75. Ганглий ладонной стороны запястья.
С целью уточнения границ распространенности ганглия разрабатываются способы наполнения их контрастными массами с последующей рентгенографией.
Ганглии сухожильных влагалищ пальцев наблюдаются на ладонной поверхности проксимальной фаланги или в области головки пястной кости, т. е. в зоне крестовидных и кольцевидных связок влагалища сухожилий сгибателей пальцев. Распознаются они при ощупывании тогда, когда окончательно сформируются и приобретут плотную, округлую форму (рис. 76). Дифференцировать их следует от стенозирующего лигаментита, специфических и дегенеративно-дистрофических тенобурситов и опухолевидных образований — фибром, ангиом.
Для лечения ганглия рекомендовалось, иногда и сейчас применяется разминание, раздавливание, отсасывание, введение раз личных склерозирующих веществ, энзимов, электро- и грязелечение.
Рис. 76. Ганглий, исходящий из сухожильного влагалища V пальца.
Однако ни один из способов не гарантирует излечения. Рецидивы ганглия после консервативных мероприятий наблюдаются в 80—90%, а после удаления хирургическим путем — в 8—20%. Рецидиву ганглия способствуют прогрессирующий соединительнотканный диатез и ошибки при операции. Наиболее частые погрешности при операции: недостаточное обезболивание и обескровливание, малый разрез, не обеспечивающий осмотр и ушивание исходных позиций ганглия, не позволяющий удалить мелкие кистевидные ответвления. При иссечении ганглия часто необходимо сдвинуть, иногда надсечь retinaculum extensorum, чтобы осмотреть щели менаду сухожильными влагалищами. Сначала вылущивается основной ганглий, затем мелкие кистевидные образования рассекаются, края их подшиваются к капсуле. Восстанавливается retinaculum extensorum. Опыт показывает, что поперечный разрез по линии кожных бороздок обеспечивает достаточный обзор запястья и дает лучший косметический рубец. Поперечный разрез по ходу операции всегда легко расширить с лучевой или локтевой стороны, в дистальном и проксимальном направлении, в зависимости от обстоятельств. Нельзя пренебрегать после операции и фиксацией кисти гипсовой лонгетой на 10—14 дней.
Гигантоклеточные синовиомы вспомогательных приборов сухожилий кисти. Первое сообщение об опухолях сухожильных влагалищ пальцев кисти сделаны Chassaignac в 1852 году (цит. по Л. Г. Фишману, 1963). За истекшее время число наблюдений значительно возросло, и отдельные авторы и клиники располагают уже почти сотней наблюдений.
В медицинской практике еще нет единой терминологии этих опухолей, нет твердых рекомендаций в отношении дифференциальной диагностики, в отношении сберегательных и радикальных операций, а также сведений о лучевой и химиотерапии. Более четко эти вопросы разработаны в отношении гигантоклеточных опухолей костей.
Гигантоклеточные опухоли вспомогательных приборов пальцев и кисти встречаются преимущественно у женщин, распознаются по следующим признакам: наличие единичного, округлого, плотного, подвижного, безболезненного узла, чаще расположенного в области межфаланговых суставов и сбоку от сухожилий сгибателей пальца, покрытого неизмененной кожей.
Рис. 77. Гигантоклеточная синовиома III пальца (а), фоторентгеноотпечаток (б).
Опухоль растет медленно, не причиняя боли и не мешая функции. При рентгенологическом обследовании патологических изменений в скелете и сочленениях не обнаруживается, а в толще мягких тканей соответственно опухоли определяется затемнение. При более позднем обращении пациентов отмечается уже не один узел, а бугристое образование, плотное, подвижное, занимающее иногда не одну фалангу, распространяющееся проксимально по ходу сухожилий (рис. 77). На рентгенограмме кисти на уровне основного узла отмечается иногда вдавлеиие с утолщением кортикального слоя без деструкции кости.
Гигантоклеточные синовиомы нужно дифференцировать от слизистых и эпителиальных кист, фибром, узлов Гебердена и Бушара, от подагрических образований. Очень трудно до операции и гистологического исследования различить гигантоклеточную синовиому от синовиальной саркомы. Клиническая картина этих новообразований вначале весьма сходна, и только постепенное уплотнение, прорастание вглубь, неотчетливая отграниченность, функциональные ограничения и болезненные ощущения говорят о злокачественном характере опухоли.
В 1971 году анализированы результаты лечения 20 больных гигантоклеточными опухолями вспомогательных приборов сухожилий кисти (Е. В. Усольцева). В настоящее время число их возросло до 47. 27 оперированных прослежены более пяти лет; из них 16 пациентов полностью излечены, а 11 — имеют рецидив опухоли.
У всех больных, имеющих рецидивы гигантоклеточной опухоли, уже во время операции отмечены многокамерные, мелкие узлы, интимно связанные с сухожилиями, сосудами, нервами и капсулой сустава. Вследствие этого полная экстирпация опухоли на пальце неосуществима, и дальнейшее образование узлов по существу является не рецидивом, а продолжением роста опухоли. Поэтому, если нет уверенности в возможности радикального удаления новообразования, то с повторной операцией не следует спешить. Опыт показывает, что гигантоклеточная опухоль кисти растет тем медленнее, чем меньше травмируется.
Операция иссечения гигантоклеточной синовиомы требует чрезвычайной тщательности, безукоризненного обезболивания, лоскутно-клиновидных разрезов, иногда захватывающих палец от ногтя до основания. После удаления опухоли необходим детальный осмотр всех вспомогательных приборов и синовиальных влагалищ, заворотов суставной капсулы для удаления мелких буроватопигментированных зерен и отпрысков в окружающие ткани. Капсула опухоли часто бывает настолько истончена, что при вылущивании повреждается. Больных с гигантоклеточной синовиомой целесообразно оперировать в стационаре. Судьба не всех больных нам известна, но за большинством из них мы наблюдаем уже многие годы и знаем, что злокачественного перерождения у них не произошло и сбереженные пальцы функционально пригодны.
В литературе известны случаи малигнизации гигантоклеточных синовиом в первично злокачественные синовиальные саркомы. Последние наблюдаются преимущественно у мужчин на нижних конечностях. Рост опухоли медленный (несколько лет), как и при доброкачественной синовиоме, происходит главным образом не в полость сустава, а в периартикулярные ткани. Клинические проявления злокачественной синовиомы малохарактерны — боли, припухлость, тромбофлебиты, увеличение регионарных лимфоузлов и т. п. (А. И. Раков и Е. А. Чехарина, 1968; С. Ф. Винтергальтер и А. Г. Веснин, 1975; Т. П. Виноградова, 1976).
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Читайте также:

