Новообразования мягкого неба зева глотки
Анатомическое строение и функции маленького язычка
Язычок называется небным и представляет собой конический отросток, является частью мягкого неба. Находится в ротовой полости выше корня языка. Язычок состоит из соединительной и мышечной ткани, пронизан большим количеством кровеносных сосудов, поверхность покрыта слизистой оболочкой.
В нормальном состоянии небный язычок имеет небольшой размер. Его цвет соответствует окраске окружающих тканей. Отросток выполняет следующие функции:
- способствует формированию различных звуков речи,
- распределяет пищу и воздух в гортани,
- защищает глотку от потоков холодного воздуха,
- регулирует рвотный и кашлевой рефлексы,
- предотвращает проникновение инородных тел вглубь дыхательных путей,
- снижает интенсивность распространения вирусов и бактерий.
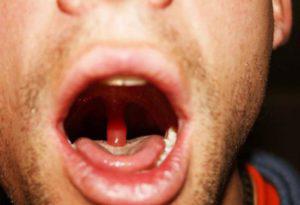
Что называется увулитом?
При воспалении язычка меняется размер и окраска конического отростка, болит горло, появляется дискомфорт в горле. При значительном увеличении начинает срабатывать рвотный рефлекс.
Разновидности и симптомы увулита
Причины возникновения патологии различные. В зависимости от провоцирующих факторов, выделяют следующие виды увулита:
- Инфекционный. Поражение мягкого неба бактериями и вирусами.
- Медикаментозный. Данный вид патологии является следствием побочных реакций после приема лекарственных средств.
- Аллергический. Воспаление небного язычка может проявиться в виде аллергической реакции.
- Травматический. К этой категории относятся воспаления, возникшие в результате механического, химического и термического воздействия на небо и небный отросток. Патология часто осложняется инфекционным поражением.
Несмотря на различные причины возникновения заболевания, все разновидности увулита имеют общие признаки. Хроническое воспаление может не проявляться на протяжении длительного времени. Острая стадия увулита характеризуется следующей симптоматикой:
![]()
отек и увеличение небного язычка,- изменение окраски от розового до красного и бордового,
- ощущение комка в горле,
- повышение температуры тела,
- сонливость,
- головная боль,
- першение и болевые ощущения в горле, усиливающиеся при чихании и глотании,
- затрудненное дыхание,
- отек и покраснение неба,
- болезненные ощущения в мышцах,
- дефекты речи,
- дискомфорт во рту (как будто язык увеличился или опухает) (подробнее в статье: по каким причинам иногда опухает язык?),
- обильное слюноотделение (рекомендуем прочитать: причины обильного слюноотделения у мужчин),
- кашель и заложенность носовых ходов,
- налет на горле и небном отростке,
- образование язвочек,
- рвотные позывы (из-за того, что язычок воспалился и висит очень низко).
ЧИТАЕМ ТАКЖЕ: по каким причинам возникает обильное слюноотделение во время сна у взрослых?
При аллергическом типе заболевания у больного появляется сыпь, слезотечение, покраснение глаз, чихание. На фото выше можно рассмотреть, как выглядит отек язычка при инфекционном поражении.
Основные причины патологии
Увулит чаще всего развивается у людей с ослабленным иммунитетом и вредными привычками — алкоголь, курение и пр. Злоупотребление алкоголем приводит к иссушению слизистой и, как следствие, — к развитию воспалительного процесса.
К факторам, которые могут вызывать заболевание, относятся:
- частые простудные и инфекционные болезни,
- хронические патологии носоглотки,
- операции на горле,
- храп.
Причины появления увулита у детей и взрослых одинаковые:
- вдыхание токсических паров,
- нарушение техники удаления миндалин,
- повреждение поверхности верхнего язычка острым предметом,
- употребление горячей пищи,
- гнойные воспаления в носоглотке и ротовой полости,
![]()
фарингит, гайморит, тонзиллит, острый ринит,- кариозные процессы,
- доброкачественные и злокачественные новообразования на небе и маленьком язычке,
- длительное применение сильнодействующих лекарственных препаратов,
- воздействие аллергена.
К какому врачу и когда обращаться?
Воспалительный процесс зачастую является сопутствующим симптомом простудных и инфекционных заболеваний, поэтому его можно купировать при терапии основной патологии. Если симптоматика увулита не выражена ярко, нет проблем с дыханием и употреблением пищи, отек на маленьком язычке не заметен, заболевание не требует дополнительного курса лечения.
Увулит резко обостряется, поэтому при возникновении первых тревожных симптомов следует проконсультироваться со специалистом. Лечением занимается отоларинголог. Помощь врача необходима в следующих ситуациях:
![]()
заболевание усугубляется,- дыхание затруднено из-за того, что отросток сильно опух,
- температура тела повысилась до 39 градусов,
- из-за удлинения язычка появилась обильная рвота,
- опухший отросток препятствует проглатыванию пищи,
- возраст пациента менее 5 лет,
- на язычке заметен гнойный налет.
Диагностика увулита
Во время первого визита больного врач проводит опрос для выявления сопутствующих симптомов и причин, почему распух отросток. Обязательно проводится фарингоскопия (клинический метод обследования состояния глотки). В большинстве случаев диагноз ставится на основании симптомов, выявленных при первичном осмотре. Для уточнения диагноза во время второго визита специалист может назначить лабораторные исследования:
- Общие анализы крови и мочи. Диагностика позволяет оценить общее состояние организма и выявить первопричину патологии.
- Биохимия крови. Позволяет выяснить, как функционируют внутренние органы, выявить факторы, провоцирующие воспаление отростка.
- Иммунограмма и тесты на аллергию. Проводятся при подозрении на аллергическую природу заболевания. Помогают выявить аллерген, чтобы в дальнейшем исключить контакт с ним.
![]()
Мазок на микрофлору и бактериологический посев. Делают при выраженных симптомах бактериального заболевания. Анализ позволяет выявить вид патогенных микроорганизмов и правильно подобрать антибактериальный препарат.- Рентген, гистологическое исследование, компьютерная томография. При увеличенном язычке указанные методы обследования проводятся редко. Процедуры назначаются в том случае, если врач подозревает наличие опухоли в гортани.
Лечение медикаментами и народными средствами
Схема терапии выбирается в зависимости от причины увулита. Лечение направлено на устранение первичной патологии и купирование воспаления. Основное внимание уделяется снятию отечности, так как болезнь препятствует нормальному дыханию и опасна для жизни пациента. Лечение увулита основано на комплексной терапии и включает применение препаратов, указанных в таблице ниже.
— нарушения в работе ЦНС,
— тяжелые повреждения печени,
— кровотечения в кишечнике,
— новорожденные, рожденные раньше срока.
— аллергия на компоненты,
— нарушение функций почек,
— первый триместр беременности.
— высокая чувствительность к действующим компонентам,
— вирусные, грибковые и бактериальные поражения,
— сердечно-сосудистые болезни на стадии обострения,
— тяжелые заболевания печени и почек.
— патологии сердечно-сосудистой системы,
— заболевания, вызывающие нарушение водно-солевого баланса,
— аллергические реакции на компоненты.
— нарушение водно-солевого баланса,
ИНТЕРЕСНО: особенности строения ротовой полостиПри выраженных болевых ощущениях пациентам назначают обезболивающие спреи. Для снижения температуры тела рекомендуют принимать препараты на основе парацетамола или ибупрофена.
В качестве вспомогательных средств в домашних условиях широко используются рецепты народной медицины. В зависимости от выбранного курса терапии используют следующие народные средства:
- Полоскания. Процедура устраняет отек и воспаление небного язычка. Для приготовления растворов используются солевые растворы, отвар ромашки, настойка прополиса. При терапии химического ожога слизистой (щелочного) применяется слабокислый раствор, для лечения кислотного поражения – щелочной. Средства на основе эфирных масел облегчают болевые ощущения при термическом ожоге.
![]()
Ингаляции. Используют при простудных заболеваниях и сухости слизистой. Для ингаляций применяют настои лекарственных трав и содовый раствор.- Общеукрепляющие отвары. Для ускорения выздоровления и восстановления иммунной системы применяются отвары на основе различных трав и ягод (калина, ромашка, смородина, имбирь).
Меры профилактики
Увулит относится к тем заболеваниям, которые легко поддаются терапии на ранних стадиях. Однако запущенная патология несет угрозу жизни пациента. Предотвратить воспаление язычка помогают следующие меры профилактики:
- своевременная терапия стоматологических заболеваний,
- правильный уход за полостью рта,
- лечение простудных и инфекционных заболеваний (в том числе хронических),
- вакцинация детей по графику прививок,
- отказ от вредных привычек,
- соблюдение принципов правильного питания,
- обращение к специалистам, если язычок опух.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Новообразования среднего отдела глотки составляют, по данным разных авторов, от 0,5 до 5% всех опухолей человека. Как и новообразования других локализаций, опухолевые поражения ротоглотки деляг на опухолеподобные образования и истинные опухоли. Истинные опухоли могут быть доброкачественными и злокачественными.
Их диагностируют в 1,5-2 раза чаще, чем злокачественные. Из доброкачественных опухолей наиболее распространены папилломы. Они часто локализуются па нёбных дужках, миндалинах, слизистой оболочке мягкого нёба и редко па задней стенке глотки. Папилломы глотки - это единичные образования, диаметр которых редко превышает 1 см.
Папиллому среди доброкачественных опухолей глотки встречают довольно часто. Плоскоклеточные папилломы нёбных дужек, миндалин, язычка и свободного края мягкого нёба, как правило, единичны.
Папиллома - образование с сероватым оттенком, неровными краями и зернистой поверхностью, подвижное, поскольку чаще всего оно имеет тонкое основание (ножку). Слизистая оболочка вокруг папилломы не изменена.
Окончательный диагноз устанавливают на основании результатов гистологического исследования.
Частая опухоль ротоглотки - гемангиома. Она имеет много разновидностей, но в среднем отделе глотки преобладают кавернозные диффузные и глубокие капиллярные гемангиомы. Значительно реже можно встретить ветвистые венозные или артериальные сосудистые опухоли.
Гемангиому в среднем отделе глотки встречают несколько реже, чем папиллому.
Глубокая капиллярная гемангиома покрыта неизменённой слизистой оболочкой, контуры её нечёткие
По внешнему виду опухоль трудно отличить от невриномы и других новообразований, локализующихся ви толще тканей. Кавернозная и венозная гемангиомы чаще всего расположены поверхностно. Они синюшные, поверхность этих опухолей бугристая, консистенции мягкая. Инкапсулированные кавернозные гемангиомы имеют четкие границы. Ветвистаяартериальная гемангиома, как правило, пульсирует, и эта пульсации заметна при фарингоскопии. Поверхность опухоли может быть бугристой. Артериальную гемангиому необходимо дифференцировать в первую очередь от аневризмы (с помощью ангиографии).
Границы гемангиомы определить трудно. Это связано с тем, что опухоль распространяется не только по поверхности, но и в глубь тканей, нередко достигая сосудисто-нервного пучка шеи. заполняя зачелюстную область или возникая в виде припухлости, чаще кпереди от грудино-ключично-сосцевидной мышцы.
Смешанную опухоль обнаруживают в среднем отделе глотки так же часто, как и гемангиому. Развивается она из малых слюнных желёз. По частоте возникновения это новообразование уступает лишь папилломе. В связи с большим полиморфизмом её принято называть смешанной опухолью или полиморфной аденомой. В ротоглотке смешанная опухоль может локализоваться в толще мягкого нёба, на боковой и, реже, задней стенках среднего отдела глотки. Поскольку опухоль возникает и развивается в глубине тканей, на поверхности стенок глотки она видна в виде хорошо очерченной припухлости плотной консистенции, безболезненной при пальпации, с неровной поверхностью. Слизистая оболочка над опухолью не изменена. По внешнему виду отличить смешанную опухоль от других новообразований данной локализации (невринома, нейрофиброма, аденома) не представляется возможным. Окончательный диагноз устанавливают на основании результатов гистологического исследования.
Такие опухоли, как липома, лимфангиома и др., в среднем отделе глотки встречают редко. Из этих опухолей лишь остеому можно диагностировать без гистологического исследования. Она рентгеноконтрастна, однако окончательный диагноз все же устанавливают на основании результатов гистологического исследования, позволяющего определить морфологическую структуру опухолевого очага.
Симптомы доброкачественных опухолей ротоглотки
Клинические симптомы доброкачественных опухолей среднего отдела глотки не отличаются большим разнообразием. Как опухолеподобные образования, так и доброкачественные опухоли в течение определённого времени, на протяжении нескольких лет. ничем себя не проявляют. У 20-25% больных доброкачественные новообразования глотки обнаруживают случайно.
У большинства больных с новообразованиями ротоглотки первыми признаками заболевания служат ощущение инородного тела в глотке, першение или другие парестезии. Нередко больные жалуются на сухость в глотке, а иногда и на несильную боль по утрам при глотании слюны ("пустой глоток").
Такие новообразования, как папилломы, фибромы, кисты, локализующиеся на небных дужках или миндалинах, годами могут не вызывать никаких симптомов; лишь при достижении опухолью больших размеров (1,5-2 см в диаметре) возникает ощущение инородного тела в глотке. Дисфагия более характерна для опухолей мягкого неба. Нарушение герметичности носоглотки во время глотка приводит к расстройству акта глотания, попаданию жидкой пищи в нос. Такие больные иногда гнусавят. Ощущение инородного тела в глотке и другие парестезии очень рано появляются при новообразованиях корня языка и валлекул. Эти опухоли могут вызвать затруднения при глотании, в том числе попёрхивание при приёме жидкой пищи.
Болевые ощущения для доброкачественных новообразований ротоглотки нехарактерны. Боли при глотании или независимо от глотания могут возникать при невриномах, нейрофибромах и очень редко - при изъязвивщихся сосудистых опухолях.
Кровотечении и примесь крови в мокроте и слюне характерны лишь для гемангиом, а также для изъязвившим и распадающихся злокачественных опухолей.
Диагностика доброкачественных опухолей ротоглотки
В диагностике новообразований ЛОР-органов вообще и ротоглотки в частности немаловажное значение имеет тщательно собранный анамнез. Из анамнестических данных важны сведения о возрасте больного, вредных привычках, порядке возникновения симптомов. Для опухолей характерно неуклонное нарастание симптоматики.
В ранней диагностике большое значение имеет онкологическая настороженность врачей поликлиник. Очень важно своевременно заподозрить опухоль и провести целенаправленное обследование, причём лишь самое необходимое и информативное, чтобы не терять времени. Продолжительность периода от первого обращения больного до установления диагноза и начала лечении должна быть минимальной. Нередко в поликлиниках, а особенно в онкологических диспансерах при подозрении на опухоль больному назначают ряд исследований. Только при получения результатов многочисленных исследований берут мазок-отпечаток, для цитологического или кусочек ткани для гистологического исследования, в то время как эти манипуляции можно было выполнить одними из первых, сократив тем самым продолжительность периода обследовании и установления диагноза на 10-12 дней.
Основной метод исследования глотки - фарингоскопия. Она позволяет определить локализацию опухолевого очага, внешний вид новообразования, подвижность отдельных фрагментов глотки.
Как вспомогательные методы исследования при гемангиомах могут бы и, использованы ангиография, радионуклидное исследование и КТ. Наиболее информативна ангиография, позволяющая определить сосуды, из которых опухоль получает кровь. В капиллярной фазе ангиографии чётко видны контуры капиллярных гемангиом. Кавернозные и венозные гемангиомы лучше видны в венозной, а ветвистые артериальные гемангиомы - в артериальной фазе ангиографии. Диагноз гемангиомы, как правило, устанавливают без гистологического исследования, поскольку биопсия может вызвать интенсивное кровотечение. Гистологическую структуру опухоли узнают чаще всего после хирургического вмешательства.

[1], [2], [3], [4], [5], [6], [7], [8]
Из доброкачественных опухолей наиболее распространены папилломы. Они часто локализуются на небных дужках, миндалинах, слизистой оболочке мягкого неба и редко - на задней стенке глотки. Папилломы глотки - это единичные образования, диаметр которых редко превышает 1 см.
Папиллому среди доброкачественных опухолей глотки встречают довольно часто. Плоскоклеточные папилломы небных дужек, миндалин, язычка и свободного края мягкого неба, как правило, единичны.
Папиллома - образование с сероватым оттенком, неровными краями и зернистой поверхностью, подвижное, поскольку чаще всего оно имеет тонкое основание (ножку). Слизистая оболочка вокруг папилломы не изменена.
Окончательный диагноз устанавливают, основываясь на результатах гистологического исследования.
Частая опухоль ротоглотки - гемангиома. Она имеет много разновидностей, но в среднем отделе глотки преобладают кавернозные диффузные и глубокие капиллярные гемангиомы. Значительно реже можно встретить ветвистые венозные или артериальные сосудистые опухоли.
Гемангиому в среднем отделе глотки встречают несколько реже, чем папиллому.
Глубокая капиллярная гемангиома покрыта неизмененной слизистой оболочкой, контуры ее нечеткие.
По внешнему виду опухоль трудно отличить от невриномы и других новообразований, локализующихся в толще тканей. Кавернозная и венозная гемангиомы чаще всего расположены поверхностно. Они синюшные, поверхность этих опухолей бугристая, консистенция мягкая. Инкапсулированные кавернозные
гемангиомы имеют четкие границы. Ветвистая артериальная гемангиома, как правило, пульсирует, и эта пульсация заметна при фарингоскопии. Поверхность опухоли может быть бугристой. Артериальную гемангиому необходимо дифференцировать в первую очередь от аневризмы (с помощью ангиографии).
Границы гемангиомы определить трудно. Это связано с тем, что опухоль распространяется не только по поверхности, но и в глубь тканей, нередко достигая сосудисто-нервного пучка шеи, заполняя зачелюстную область или возникая в виде припухлости, чаще кпереди от грудино-ключично-сосцевидной мышцы.
Смешанную опухоль обнаруживают в среднем отделе глотки так же часто, как и гемангиому. Развивается она из малых слюнных желез. По частоте возникновения это новообразование уступает лишь папилломе. В связи с большим полиморфизмом ее принято называть смешанной опухолью или полиморфной аденомой. В ротоглотке смешанная опухоль может локализоваться в толще мягкого неба, на боковой и, реже, на задней стенке среднего отдела глотки. Поскольку опухоль возникает и развивается в глубине тканей, на поверхности стенок глотки она выглядит как хорошо очерченная припухлость плотной консистенции, безболезненная при пальпации, с неровной поверхностью. Слизистая оболочка над опухолью не изменена. По внешнему виду отличить смешанную опухоль от других новообразований данной локализации (невринома, нейрофиброма, аденома) не представляется возможным. Окончательный диагноз устанавливают на основании результатов гистологического исследования.
Такие опухоли, как липома, лимфангиома и др., в среднем отделе глотки встречаются редко. Из этих опухолей лишь остеому можно диагностировать без гистологического исследования. Она рентгеноконтрастна, однако окончательный диагноз все же устанавливают на основании результатов гистологического исследования, позволяющего определить морфологическую структуру опухолевого очага.
Злокачественные опухоли
Злокачественные опухоли среднего отдела глотки растут быстро. Они некоторое время, как правило несколько недель, значительно реже - месяцев, могут оставаться незамеченными. Первые симптомы злокачественных опухолей зависят от их первичной локализации. В дальнейшем по мере роста опухоли количество симптомов быстро увеличивается.
Один из ранних признаков опухоли - ощущение инородного тела в глотке. Вскоре к нему присоединяются боли в глотке, которые, как и ощущение инородного тела, строго локализованы. Эпителиальные опухоли склонны к изъязвлению и распаду, вследствие чего у больного возникает неприятный запах изо рта и появляется примесь крови в слюне и мокроте. При распространении опухолевого процесса на мягкое небо нарушается его подвижность, развивается гнусавость; жидкая пища может попадать в нос. Поскольку довольно рано возникают расстройства глотания и нарушается прохождение пищи, больные рано начинают худеть. Кроме местных симптомов, вследствие интоксикации и сопутствующего опухоли воспаления развиваются и общие симптомы, такие, как недомогание, слабость, головная боль. При поражении боковой стенки глотки опухоль довольно быстро проникает в глубь тканей по направлению к сосудисто-нервному пучку шеи, в связи с чем возникает опасность профузного кровотечения.
Среди злокачественных опухолей ротоглотки преобладают новообразования эпителиального происхождения. Эпителиальные экзофитно растущие опухоли имеют широкое основание, поверхность их бугристая, местами с очагами распада; цвет розовый с сероватым оттенком. Вокруг опухоли - воспалительный инфильтрат. Опухоль легко кровоточит при прикосновении к ней.
Опухолевая язва довольно часто локализуется на небной миндалине. Пораженная миндалина увеличена по сравнению со здоровой. Глубокую язву с неровными краями, дно которой покрыто грязно-серым налетом, окружает воспалительный инфильтрат.
- Хирургический профиль
- Абдоминальная хирургия
- Акушерство
- Военно полевая хирургия
- Гинекология
- Детская хирургия
- Кардиохирургия
- Нейрохирургия
- Онкогинекология
- Онкология
- Онкохирургия
- Ортопедия
- Оториноларингология
- Офтальмология
- Сосудистая хирургия
- Торакальная хирургия
- Травматология
- Урология
- Хирургические болезни
- Эндокринная гинекология
- Терапевтический профиль
- Аллергология
- Гастроэнтерология
- Гематология
- Гепатология
- Дерматология и венерология
- Детские болезни
- Детские инфекционные болезни
- Иммунология
- Инфекционные болезни
- Кардиология
- Наркология
- Нервные болезни
- Нефрология
- Профессиональные болезни
- Пульмонология
- Ревматология
- Фтизиатрия
- Эндокринология
- Эпидемиология
- Стоматология
- Детская стоматология
- Ортопедическая стоматология
- Терапевтическая стоматология
- Хирургическая стоматология
- Другое
- Диетология
- Психиатрия
- Генетические болезни
- Заболевания передающиеся половым путем
- Микробиология
- Популярные болезни:
- Герпес
- Гонорея
- Хламидиоз
- Кандидоз
- Простатит
- Псориаз
- Сифилис
- ВИЧ - инфекция
Все введенные данные обнулятся!
Вы действительно хотите прервать запись?
Прервать Продолжить запись
Если у Вас есть вопросы, звоните по телефону: 7 (499) 116-78-36
Опухоли глотки подразделяют на местные и окологлоточные (парафарингеальные), доброкачественные и злокачественные. Местные опухоли делят на эпи-, мезо- и гипофарингеальные. По происхождению — на эпителиальные из слизистой оболочки, железистые из слизистых желез, лимфоидные и ретикулярные из лимфоидного аппарата.
Парафарингеальные опухоли подразделяются на смешанные, происходящие из глоточных отрогов околоушной железы, невромы, возникающие в заднем субпаротидном пространстве, сосудистые и ретрофарингеальные дизэмбриогенетические хордомы.
Доброкачественные опухоли носоглотки
Эти опухоли исходят из свода носоглотки или ее латеральной стенки. Большинство из них мезенхимального происхождения — фибромы, липомы, эндохондромы и т. п. Реже встречаются опухоли эпителиального происхождения — папилломы, кисты и др. Фиброзные опухоли встречаются в основном в юношеском возрасте, у грудных детей чаще наблюдаются дермоидные кисты, у взрослых — хоанальные полипы и ретенционные кисты.
Развивается в основном у мальчиков 10-13 лет, из-за чего получила название юношеской фибромы. До завершения полового созревания опухоль интенсивно растет, после чего она медленно подвергается обратному развитию. Однако до этого из-за врастания в окружающие ткани опухоль наносит непоправимый вред соседним органам, отличается значительной кровоточивостью, поэтому получила название ангиофибромы.
Исходным местом опухоли чаще всего является свод носоглотки. Кровоснабжение опухоли осуществляется крылонебной артерией из системы внутренней сонной артерии.
Этиология этого заболевания практически неизвестна. Существующие теории дисэмбриогенеза и эндокринной дисфункции проблемы этиологии до конца не решили. Эндокринная теория основана на том, что опухоль развивается одновременно с развитием вторичных половых признаков и ее развитие завершается вместе с завершением указанного периода. Замечено также, что при юношеской фиброме носоглотки наблюдаются нарушения секреции 17-кетостероидов и соотношения таких гормонов, как андростерон и тестостерон.
Патологическая анатомия. Фиброма носоглотки — это плотная опухоль, сидящая на широком основании, тесно спаянном с надкостницей. Поверхность опухоли покрыта гладкими сосочковыми образованьями бледно-розового или красноватого цвета в зависимости от степени ее васкуляризации. Опухоль обладает ярко выраженным экстенсивным ростом, вытесняя и разрушая все окружающие ее ткани, заполняя близлежащие полости (хоаны, полость носа, орбиты, основную пазуху). При распространении кпереди опухоль выполняет носовые ходы, разрушая сошник, перегородку носа, верхние и средние носовые раковины, проникая в ячейки решетчатого лабиринта, лобную и верхнечелюстную пазухи, деформируя пирамиду носа. При распространении кзади и книзу опухоль разрушает переднюю стенку основной пазухи и проникает в нее, иногда достигая гипофиза, распространяясь книзу, до мягкого неба и ротоглотки (рис. 1).
Рис. 1. Направления роста фибромы носоглотки
Симптомы и клиническое течение. На начальных стадиях развития опухоли возникают затруднение носового дыхания, тупые глубинные боли в области основания носа, быстрая умственная и физическая утомляемость. Выделения из носа носят слизисто-гнойный характер. Постепенно усиливаются носовые кровотечения, приводящие к анемии. В дальнейшем опухоль выполняет полость носа, вызывая нарастающее затруднение носового дыхания вплоть до полного его отсутствия. Контакт опухоли с мягким небом вызывает нарушение глотания, частые поперхивания. Сдавление чувствительных нервных стволов вызывает невралгические глазные и лицевые боли.
В полости носа после удаления выделений определяются утолщенная гиперемированная слизистая оболочка, увеличенные синюшно-красные носовые раковины и сокращения носовых раковин в носовых ходах. После смазывания слизистой оболочки носа адреналином опухоль становится обозримой в виде малоподвижного гладкого серовато-розового или красноватого образования, заполняющего глубокие отделы носа, сильно кровоточащего при дотрагивании острым инструментом.
При задней риноскопии в носоглотке определяется массивная синюшно-красная опухоль, полностью ее выполняющая и резко отличающаяся по своему виду от банальных аденоидных вегетации. При пальцевом исследовании носоглотки определяется плотная неподвижная опухоль.
Сопутствующими объективными симптомами могут быть слезотечение, экзофтальм, расширение корня носа, признаки нарушения вентиляционной функции слуховой трубы.
Диагноз устанавливают на основании клинической картины и факта возникновения опухоли у лиц мужского пола в детском и юношеском возрасте. Распространенность опухоли устанавливают при помощи рентгенологического исследования.
Дифференциальный диагноз. Опухоль дифференцируют с аденоидами, кистами, фибромиксомой, раком и саркомой. Основным отличительным признаком фибромы является ее ранняя и частая кровоточивость, что совершенно не наблюдается при всех остальных доброкачественных опухолях данной локализации, а при злокачественных опухолях кровотечение наблюдается лишь при их развитой клинической стадии.
Прогноз. При небольших опухолях, распознанных в самом начале их возникновения, и соответствующем лечении прогноз обычно благоприятный. В запущенных случаях, когда не удается провести радикального лечения, а частые паллиативные хирургические и иные вмешательства, как правило, завершаются рецидивами и, возможно, малигнизацией опухоли, — прогноз пессимистичный.
Лечение. Многочисленные попытки применения консервативных методов лечения (физиотерапевтических, склерозирующих, гормональных) не обеспечивали радикального излечения. Единственным способом, при помощи которого нередко наступало полное излечение, особенно в сочетании с консервативными методами, явился хирургический.
Хирургическое лечение. Существуют различные способы хирургического лечения фибромы носоглотки. Так, для облегчения доступа к опухоли французский ринохирург Нелатон предложил расщеплять мягкое и твердое небо. Денкер предложил сублабиальную ринотомию. По мнению А. Г. Лихачева, наиболее выгодным доступом к опухоли является трансаксиллярный по Денкеру. В некоторых случаях в зависимости от гистологических особенностей и распространенности опухоли применение лучевой терапии ведет к задержке роста опухоли, ее рубцеванию и уменьшению, что снижает возможность интраоперационного кровотечения и облегчает ее хирургическое удаление.
Современные подходы включают в себя эмболизацию питающих сосудов, что значительно повышает возможность радикального удаления и исключает осложнение в виде кровотечения. Подготовка к операции должна предусматривать возможность проведения во время ее осуществления реанимационных мероприятий, переливания крови и кровезаменителей. Оперативное вмешательство проводится под интратрахеальным наркозом. В послеоперационном периоде проводят те же мероприятия, что и в период предоперационной подготовки больного.
Лучевое лечение показано в основном как защитное, поскольку фиброматозная ткань не является рентгеночувствительной, но зато происходит стабилизация роста молодых клеток, новых сосудистых сплетений, которые облитерируются, и тем самым ограничивается доступ питательных веществ к опухоли и замедляется ее рост.
Доброкачественные опухоли ротоглотки и гортаноглотки
В указанной области иногда могут развиваться опухоли, происходящие из эпителия и соединительной ткани, например папилломы, эпителиомы, аденомы, фибромы, липомы, хондромы, реже сосудистые опухоли — ангиомы, лимфомы.
Папилломы развиваются чаще всего на уровне мягкого неба, на небных миндалинах, реже на надгортаннике или одном из черпаловидных хрящей. Они могут сочетаться с папилломатозом гортани. Папилломы глотки имеют вид ежевики серовато-розового цвета, часто располагаются на ножке, исходящей из верхушки язычка. Не причиняют каких-либо беспокойств, за исключением тех случаев, когда достигают значительных размеров и вызывают у пациента опасение в отношении онкологического заболевания. Удаляются хирургическим путем.
Сосудистые опухоли (гемангиомы, лимфомы) чаще всего ассоциируются с аналогичными опухолями полости рта и располагаются на корне языка или на мягком небе. Гемангиомы могут быть артериальными, венозными, смешанными или иметь кавернозное строение. Эти виды отличаются цветом: от ярко-красного (например, полиповидная телеангиэктазия небной миндалины) до синюшно-багрового (кавернозная ангиома). Лимфомы обычно имеют тускло-желтоватый цвет и отличаются от гемангиом большей плотностью. Они не подвергаются аррозии, в то время как гемангиомы по причине этого часто кровоточат. Небольшие лимфомы не причиняют беспокойства. Лечение гемангиом заключается в эмболизации питающих сосудов с последующим удалением.
Соединительнотканные опухоли отличаются большим разнообразием. Фибромы имеют серовато-голубоватый цвет, липомы — желтоватый, чем могут напоминать лимфомы. Фибромы небных миндалин происходят из соединительнотканного слоя.
Опухоли из ткани щитовидной железы исходят из незаращенного эмбрионального щитоязычного канала и развиваются в корне языка (так называемый язычный зоб), достигая величины грецкого ореха или куриного яйца. Эти опухоли имеют сферическую форму, располагаются по средней линии в плотной соединительнотканной капсуле и покрыты нормальной слизистой оболочкой. Сначала опухоль вызывает лишь ощущение инородного тела в нижнем отделе глотки, но когда она достигает более значительного размера, возникают нарушения дыхания, иногда требующие экстренной трахеотомии. Опухоль выявляется при непрямой ларингоскопии. При пальпации определяется либо флюктуирующее образование (кистозная форма), либо плотная опухоль (паренхиматозная или коллоидная форма).
При небольшой опухоли ее удаляют трансоральным путем. При опухоли значительного размера, особенно в тех случаях, когда она богато васкуляризирована и вызывает нарушение дыхания, производят предварительную трахеотомию и под интубационным наркозом опухоль удаляют трансхиоидально. Опухоль удаляют частично, поскольку она может быть единственной щитовидной железой, дистопированной в корень языка. Перед операцией целесообразно провести исследование с фиксацией радиоактивного йода в щитовидной железе с целью определения ее топографии и объема.
Щито-хио-надгортанное пространство ограничено сзади язычной поверхностью надгортанника, спереди щито-подъязычной мембраной и подъязычно-надгортанной связкой. Опухоли являются чаще всего кистозными образованиями, в других случаях они могут состоять из фиброзной ткани или даже носить смешанный характер. В начале своего развития они вызывают легкое нарушение дыхания при физической нагрузке, однако по мере роста нарушение дыхания усиливается, особенно во время сна (храп, апноэ). При непрямой ларингоскопии в указанной области определяется гладкостенная округлая, покрытая нормальной слизистой оболочкой опухоль, которая смещает надгортанник в сторону входа в гортань. Опухоль удаляют посредством субхиоидальной фаринготомии и рассечения щито-подъязычной мембраны; после этого опухоль становится доступной и легко целиком вылущивается.
Злокачественные опухоли
Злокачественные опухоли глотки — заболевание редкое. Они развиваются из всех тканей, образующих этот орган.
В подавляющем большинстве случаев эти опухоли возникают у лиц мужского пола, причем саркомы — в молодом возрасте, эпителиомы — в пожилом возрасте. По некоторым данным, саркомы возникают чаще у женщин. В эволюции этих опухолей различают четыре периода.
Период дебюта: а) аденопатия внутренних яремных лимфатических узлов (деревянистая плотность, спаянность с сосудисто-нервным пучком); б) обтурация слуховой трубы (гипоакузия на одно или оба уха, аутофония, шум в ухе); в) распространение опухоли в носоглоточное отверстие слуховой трубы и в направлении хоан (затруднение носового дыхания, усиление кондуктивной гипоакузии, втянутость барабанной перепонки); г) болевой синдром. В конце данного периода возникает ощущение инородного тела в области носоглотки; опухоль становится доступной визуальному распознаванию и рентгенодиагностике.
В периоде развитого состояния перечисленные признаки усиливаются и опухоль достаточно легко выявляется как при задней, так и при передней риноскопии. В зависимости от морфологического строения опухоль представляется либо в виде кровоточащего папилломатозного образования с изъязвленной поверхностью (эпи-телиома), либо плотноватым диффузным образованием на широком основании (саркома). Возникающие боли в области уха, носоглотки, основания черепа приобретают характер пароксизмов. На шее пальпируются пакеты плотных лимфатических узлов, спаянных с подлежащими тканями, при подвижной коже над ними.
В этом периоде при рентгенологическом исследовании в боковой и прямой проекции выявляется опухоль, прорастающая в основную пазуху и в направлении турецкого седла (рис. 2).
Рис. 2. Рентгенографическое изображение эпителиомы носоглотки: а — боковая проекция; опухоль из задневерхней стенки носоглотки проросла в левую половину полости носа; б — прямая проекция; деструкция нижней и внутренней стенки орбиты
При инвазии опухоли в латеральном направлении она прорастает в слуховую трубу и переднее рваное отверстие; может врастать в скуловую и височную ямки, при этом возникают тризм, невралгические боли в области разветвлений первой ветви тройничного нерва и упорная оталгия. При распространении опухоли в оральном направлении она, проникая через хоаны, поражает передние околоносовые пазухи и орбиту. Значительно реже опухоль распространяется в каудальном направлении, то есть в направлении мезофарингса. Здесь она может поражать мягкое небо, а проникая через латеральную стенку глотки в верхние ее отделы, может проникать в заднюю черепную ямку и поражать каудальную группу черепных нервов (IX, X, XI и XII). Кроме этих нервов инвазия опухоли в полость черепа может поражать и другие нервы (I, II, III, IV, V, VI, VII), что обусловливает так называемую неврологическую форму злокачественной опухоли носоглотки.
Гибель больного наступает в связи с генерализацией опухолевого процесса, интоксикации, кахексии и кровотечений.
Диагностика. Больные чаще всего попадают в поле зрения ЛОР-онколога в период развитого состояния, когда имеются метастазирование и распространение опухоли в окружающие области. В этих случаях лечение становится длительным, мучительным с частыми рецидивами, и, как правило, заканчивается летальным исходом.
Дифференцировать злокачественные опухоли носоглотки следует с доброкачественными опухолями этой же локализации. Основным способом является гистологическое исследование.
Лечение злокачественных опухолей носоглотки — задача чрезвычайно сложная. Проводится химиотерапевтическое и лучевое лечение в различных сочетаниях и схемах. Используются несколько химиопрепаратов в зависимости от структуры опухоли, ее локализации и распространенности. Пятилетняя выживаемость при I—III стадиях составляет около 30%.
Эти опухоли возникают в топографо-анатомическом пространстве, ограниченном сверху проекцией твердого неба на заднюю стенку глотки, снизу — уровнем корня языка. В этом пространстве опухоли могут возникать из любой ткани и в любом месте, однако наиболее частой их локализацией является небная миндалина, мягкое небо и реже — задняя стенка глотки.
Злокачественные опухоли небной миндалины
Злокачественные опухоли небной миндалины поражают одну миндалину, возникают чаще у лиц старше 40 лет, мужчины болеют чаще женщин в соотношении 4:1. Предрасполагающими факторами являются бытовые, атмосферные, профессиональные вредности, сифилитическая инфекция. Подразделяются на эпителиальные, соединительнотканные и лимфоретикулярные опухоли.
Эпителиома в клинической практике встречается во всех стадиях — от незначительного поверхностного изъязвления без регионарной аденопатии до обширных и глубоких изъязвлений с массивной шейной метастатической аденопатией. Начало заболевания проходит незаметно. Первые клинические проявления возникают при зыходе опухоли за пределы миндаликовой ниши и появлении метастазов в регионарных лимфатических узлах. Терминальный период обычно наступает после 6-3 месяцев от первого патологоанатомического проявления болезни. Больной кахектичен, бледен, резко ослаблен, оталгия проявляется нестерпимыми ушными болями. Такие же боли возникают при глотании, что заставляет больного отказываться от пищи. Обычно на этой стадии опухоль поражает корень языка, вход в гортань, шейные лимфатические узлы. Спаянные с крупными сосудами лимфатические узлы, распадаясь, влекут за собой смертельные аррозивные кровотечения.
Лимфосаркома
Лимфосаркома небной миндалины на ранних стадиях проявляется увеличением ее объема. Сначала опухоль не причиняет больному никаких расстройств. По мере ее роста возникают расстройства дыхания и глотания, а позже — нарушение голосообразования. Рано метастазирует. При фарингоскопии выявляется асимметрия зева, обусловленная значительным увеличением одной из миндалин. Поверхность пораженной миндалины гладкая, иногда дольчатая розового или красного цвета, мягкоэластической консистенции.
Ретикулосаркома небной миндалины
Ретикулосаркома небной миндалины по клиническому течению приближается к лимфосаркоме. Дает ранние метастазы в ближайшие и отдаленные органы, часто рецидивирует, несмотря на интенсивную лучевую терапию.
Лечение злокачественных опухолей миндалины хирургическое (расширенная тонзиллэктомия при начальной стадии с последующей лучевой терапией) либо при неоперабельных случаях — лучевая терапия в сочетании с полихимиотерапией и симптоматическим лечением.
Прогноз при злокачественных опухолях миндалины варьирует от благоприятного (при ограниченных начальных формах без метастазов) до пессимистического (при наличии метастазов и экстерриторизации опухоли).
Злокачественные опухоли других областей глотки принципиально не отличаются друг от друга ни по своему морфологическому строению, ни по клиническому течению. Прогноз большей частью пессимистичный. Больные погибают от аррозивных кровотечений из крупных сосудов шеи, вторичных инфекционных осложнений, кахексии.
Диагностика затруднительна лишь в начальном периоде, однако даже обнаружение опухоли в начальной стадии существенно не оптимизирует прогноз, поскольку опухоли этой области рано дают метастазы и часто не поддаются радикальному лечению даже при самых современных методах лучевой терапии. Основными методами распознавания опухолей гортаноглотки являются эндоскопия, биопсия и рентгенография.
Лечение, как правило, комбинированное — хирургическое и лучевое. В настоящее время разработаны методики, позволяющие радикально удалить опухоль и реконструировать пищепроводящие пути, используя кожно-фасциальные лоскуты, желудочные и кишечные свободные трансплантанты с использованием микрососудистой техники. Однако результат при этих методах определяется клинической и патоморфологической стадией опухолевого процесса.
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
Читайте также: