Новообразования аноректальной зоны что это такое
ОПУХОЛИ АНОРЕКТАЛЬНОЙ ОБЛАСТИ
Злокачественные поражения ануса и перианальной области встречаются значительно реже, по сравнению с аденокарциномами прямой кишки. К ним относятся плоскоклеточный рак, базалиома, аденокарцинома, исходящая из анальных протоков или из длительно существующих свищей, болезнь Боуэна и экстрамаммарная перианальная форма болезни Педжета. В этой области может также возникать злокачественная меланома. В анальном канале имеется переходная слизисто-кожная линия, гистологическое строение которой отличается различно на разных уровнях. Различные формы рака, как принято считать, исходят из специального переходного эпителия, показанного на Рис. 1-15.
Плоскоклеточная карцинома
Плоскоклеточная карцинома составляет приблизительно половину эпителиальных злокачественных новообразований анального канала, что в свою очередь составляет от 1 до 5% всех аноректальных карцином [12].
Макроскопическая картина поражения представлена полиповидными или изъязвлёнными опухолями. На ранней стадии поражение может выглядеть как изолированная язва или бородавчатое разрастание с неровной изъязвлённой поверхностью, локализующееся, как правило, на передней полуокружности ануса. В поздней стадии, когда поражение уже более обширное, наблюдаются значительные разрастания или изъязвлённая опухоль.
По гистологическому строению плоскоклеточные раки варьируют от высокодифференцированной карциномы с отчётливыми клеточными гнёздами и хорошо выраженным полным ороговением клеток до недифференцированного злокачественного роста.
Возвышающиеся опухоли представлены в виде крупных образований, диагностика которых обычно не вызывает затруднений. Тем не менее, в ранней стадии их можно принять за иную патологию — простую папиллому или скопление бородавок, перианальную остроконечную кондилому, первичный шанкр, анальную трещину, а также выпавшие внутренние тромбированные геморроидальные узлы.
Базалиоидные карциномы возникают из эндодермально-эктодермальной переходной зоны верхней трети анального канала. Приблизительно 1 из 5 плоскоклеточных карцином анального канала относится к базалиоидному типу [6, 8, 11].
Термин базалиоидный (базалиоид) впервые в 1957 г. использовал Wittoesch c соавт. [17] при описании определённых опухолей анального канала, которые по гистологическому строению напоминали базальноклеточную карциному кожи. Базалиоидная карцинома имеет тенденцию к образованию плотных изолированных групп опухолевых клеток, содержащих мелкие круглые ядра правильной формы. Характерной чертой, наилучшим образом отличающей базалиоидную карциному от других плоскоклеточных раков, является наличие периферийных групп опухолевых клеток, как бы обносящих своеобразным частоколом. Pang и Morson [11] разделили базалиоидные карциномы на три группы, согласно количеству “обносящих частоколом” клеток и степени, до которой они сохраняют способность к формированию сплошных плотных клеточных скоплений: хорошо- дифференцированная, умеренно-дифференцированная и анапластическая базалиоидная карцинома.
Тем не менее, базалиоидные карциномы не являются чётко обособленной группой опухолей. Детальное исследование нередко обнаруживает смешанные гистологические типы, содержащие элементы типичной плоскоклеточной, базалиоидной и даже мукоэпидермальной дифференцировки, но, как правило, с преобладанием одного гистологического типа. Klotz и соавт. [7] показали, что редкие типы рака, такие как овсяно-клеточный, мукоэпидермальный и адено-кистозный оказались вариантами базалиоидной карциномы. Макроскопическая картина базалиоидных карцином имеет общие черты с визуальной картиной аденокарцином прямой кишки (Рис. 15-1). Более 70% поражений представлены в виде внутрипросветных образований, большинство из которых являются грибовидными или изъязвлёнными опухолями, а также новообразованиями с центральным втяжением. Полиповидные или имитирующие геморрой поражения встречаются в небольшом проценте случаев.
Анусом называется отверстие, через которое прямую кишку покидают каловые массы. В анусе выделяют устье (собственно отверстие) и анальный канал — небольшой участок, который находится ниже прямой кишки. Злокачественные опухоли в этой области встречаются редко.
- Причины и факторы риска рака ануса
- Классификация рака ануса
- Стадии рака ануса
- Симптомы
- Методы диагностики
- Лечение рака ануса
- Лучевая терапия при раке ануса
- Химиотерапия
- Прогноз выживаемости
Причины и факторы риска рака ануса
Есть некоторые факторы риска — они повышают вероятность развития рака ануса:
- Один из главных факторов риска — папилломавирусная инфекция. Вирус папилломы человека (ВПЧ) обнаруживается во многих злокачественных опухолях ануса.
- Возраст. Основной контингент больных — люди старше 50 лет.
- Анальный секс. Хроническое раздражение и воспаление может привести к изменениям в слизистой оболочке. Кроме того, при незащищенных анальных половых контактах есть риск передачи ВПЧ.
- Курение. Вредная привычка повышает риск многих типов рака, не только в легких.
- Отягощенный анамнез. Рак ануса с большей вероятностью развивается у женщин, которые проходили лечение по поводу рака шейки матки.
- Снижение иммунитета из-за приема иммунодепрессантов, ВИЧ-инфекции.
Основные меры профилактики рака ануса: безопасный секс, вакцинация против ВПЧ и отказ от курения.
Классификация рака ануса
В зависимости от строения опухолевой ткани под микроскопом, выделяют следующие разновидности рака ануса:
- Плоскоклеточные карциномы (плоскоклеточный рак) встречаются чаще всего — примерно в 9 из 10 случаев. Они могут развиваться из клеток слизистой оболочки устья, анального канала. Иногда плоскоклеточный рак возникает на коже в области ануса.
- Аденокарциномы происходят из железистых клеток в верхней части анального канала.
- Болезнь Педжета — разновидность аденокарциномы, развивается из клеток потовых желез кожи в области ануса.
- Базальноклеточная карцинома (базальноклеточный рак) — злокачественная опухоль кожи. Она может возникать в области ануса, но для нее это необычная локализация. Чаще всего такие опухоли находятся там, где кожа постоянно подвергается воздействию солнечных лучей.
- Меланома — не рак, эта злокачественная опухоль развивается из пигментных клеток, вырабатывающих меланин. Иногда ее обнаруживают в области ануса — на коже или слизистой оболочке.
В некоторых случаях плоскоклеточный рак ануса развивается на фоне предракового состояния — анальной интраэпителиальной неоплазии. Из-за папилломавирусной инфекции клетки утрачивают нормальные черты и начинают слишком быстро размножаться.
Стадии рака ануса
- I стадия. Новообразование менее 2 см в диаметре.
- II стадия. Диаметр опухоли составляет 2–5 (подстадия IIA) или более 5 см (подстадия IIB).
- III стадия. Раковые клетки распространились в лимфоузлы, которые находятся вблизи прямой кишки, либо опухоль проросла в соседние органы: влагалище, предстательную железу, мочеиспускательный канал, мочевой пузырь.
- IV стадия. Рак ануса с метастазами.
Симптомы
Методы диагностики
При подозрении на рак ануса врач проводит осмотр, пальцевое исследование, затем эндоскопическое исследование: аноскопию или ректороманоскопию. Если на слизистой оболочке обнаружено патологическое образование, доктор проведет биопсию: удалит фрагмент подозрительной ткани и отправит в лабораторию для гистологического, цитологического исследования.
Для оценки стадии рака прибегают к дополнительным методам диагностики: ультразвуковому исследованию, МРТ, КТ, ПЭТ-сканированию, рентгенографии грудной клетки (для поиска метастазов в легких).
Можно ли обнаружить рак ануса на ранней стадии? Есть скрининговые исследования, но они рекомендованы только для людей из группы повышенного риска:
- при предраковых изменениях в анусе;
- у гомосексуалистов;
- при анальных бородавках (ВПЧ);
- у женщин, которые перенесли рак вульвы, шейки матки;
- у ВИЧ-инфицированных и после трансплантации органов.
Обнаружить злокачественную опухоль на ранних стадиях помогает пальцевое исследование прямой кишки, цитологический анализ.
Иногда новообразование обнаруживают случайно, когда изначально пациента лечили от геморроя. Рак ануса редко метастазирует, чаще всего с ним можно успешно бороться.
Лечение рака ануса
Если возле края ануса находится небольшая опухоль, которая не прорастает в окружающие ткани, можно провести локальную резекцию. Удаляют только новообразование и небольшой участок здоровой ткани вокруг. При этом сохраняется целостность сфинктера (мышечного жома), способность к дефекации.
Раньше при раке ануса часто выполняли абдоминальную резекцию. Через два разреза — на животе и в области заднего прохода — полностью удаляли прямую кишку, иногда вместе с близлежащими лимфатическими узлами. Для отхождения стула накладывали колостому: из толстой кишки выводили отверстие на кожу.
В настоящее время при раке ануса, как правило, прибегают к химиотерапии и лучевой терапии. Доказано, что эти методы лечения работают так же хорошо, как хирургическое вмешательство.
Лучевая терапия при раке ануса
Обычно сеансы лучевой терапии проводят 5 дней в неделю, курс лечения продолжается около пяти недель. Важно правильно направить излучение на область опухоли, чтобы оно минимально затронуло здоровые ткани. Перед началом облучения проводят тщательное планирование, в этом помогает МРТ, ПЭТ/КТ. В настоящее время применяются такие современные методики, как 3D-конформная лучевая терапия и интенсивно-модулированная лучевая терапия.
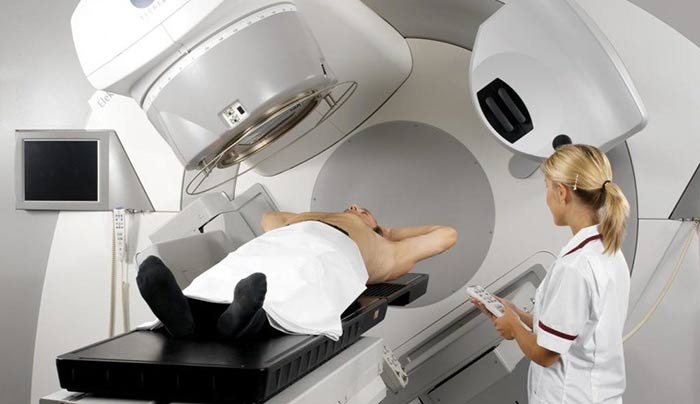
Если опухоль слабо реагирует на лучевую терапию, лечение дополняют брахитерапией — миниатюрный источник излучения помещают внутрь опухоли или рядом с ней. Это помогает подвести большую дозу без риска повредить здоровые ткани.
Основные показания к лучевой терапии при раке ануса:
- В качестве основного лечения, в сочетании с химиотерапией.
- Рецидив опухоли в лимфатических узлах после перенесенного лечения.
- После операции, чтобы предотвратить риск рецидива.
- В рамках паллиативного лечения при раке с метастазами.
Химиотерапия
Показания к химиотерапии при раке ануса те же, что и для лучевой терапии: в качестве основного лечения, после операции, в паллиативных целях. Чаще всего пациент получает комбинацию из двух химиопрепаратов, как правило, 5-фторурацила и митомицина. Иногда вместо митомицина применяют цисплатин.
Прогноз выживаемости
Рак ануса характеризуется достаточно высокими показателями пятилетней выживаемости. Если лечение начато на первой стадии, в течение 5 лет остается в живых 71–77% пациентов, на второй стадии — 59–67%, на третьей — 35–58%. Метастазы обнаруживаются редко, но если они есть, прогноз резко ухудшается. Такой рак плохо поддается лечению. Пятилетняя выживаемость среди таких пациентов составляет 7–15%.
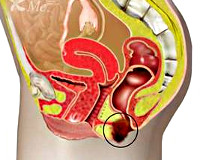
Меланома аноректальной области – это злокачественная опухоль, развивающаяся из меланоцитов и локализующаяся в нижнеампулярном отделе прямой кишки или в различных областях аноректальной зоны. Проявляется кровотечениями, болями, ощущением инородного тела в области заднего прохода, запорами, тенезмами и анальным зудом. Склонна к раннему лимфогенному и гематогенному метастазированию, первым клиническим признаком могут стать нарушения функции различных органов из-за поражения метастазами. Диагноз устанавливается на основании жалоб, анамнеза, данных общего и ректального осмотра, изучения мазков-отпечатков и других исследований. Лечение оперативное.
МКБ-10
- Патанатомия
- Симптомы меланомы
- Диагностика
- Лечение меланомы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Меланома аноректальной области – злокачественная меланоцитарная опухоль, расположенная в нижних отделах прямой кишки или области ануса. Составляет 2-3% от общего количества меланом и 0,25-1,8% от общего количества злокачественных новообразований прямой кишки. Выявляется в разных возрастных группах, средний возраст пациентов – 45 лет. Одинаково часто поражает мужчин и женщин. Как и другие злокачественные опухоли, происходящие из меланоцитов, отличается быстрым прогрессированием и метастазированием.
Из-за внешнего сходства с другими заболеваниями, частого отсутствия пигмента или недостаточной пигментации меланома аноректальной области может неправильно диагностироваться, что еще больше ухудшает прогноз. Частота диагностических ошибок при первичном обращении достигает 35%. Больные могут получать лечение по поводу полипов прямой кишки, геморроя, анальной трещины, парапроктита, рака прямой кишки и других заболеваний. В ряде случаев клинические проявления отсутствуют, опухоль обнаруживается при проведении обследования по другому поводу. Лечение осуществляют специалисты в области клинической онкологии и проктологии.

Патанатомия
Симптомы меланомы
В большинстве случаев (более 80%) первым симптомом меланомы аноректальной области становится примесь крови в кале. Из-за низкого расположения опухоли гемоглобин не успевает превратиться в солянокислый гематин, поэтому кровь остается ярко-алой, хорошо заметной на поверхности каловых масс. Более половины пациентов жалуются на боли в области ануса. В числе менее распространенных проявлений меланомы аноректальной области – ощущение инородного тела, тенезмы, ощущение неполного опорожнения кишечника, запоры и зуд в области заднего прохода. Некоторые больные сообщают о наличии опухолевидного образования в области ануса. Иногда меланома выпадает из прямой кишки во время дефекации, и пациенты вправляют ее рукой.
В зоне прямой кишки располагается большое количество кровеносных и лимфатических сосудов, это обуславливает склонность меланомы аноректальной области к раннему метастазированию. На момент первичного обращения метастазы выявляются почти у 20% пациентов, в последующем возникают более чем у половины больных. Меланома аноректальной области обычно метастазирует в паховые лимфатические узлы, кости, легкие, печень и кожу. Иногда метастазы или связанные с ними нарушения функции внутренних органов становятся первым клиническим проявлением заболевания. Выраженный инфильтративный рост с поражением соседних органов наблюдается реже. Меланома может прорастать большие половые губы, влагалище, корень мошонки, стенки таза и т. д.
Диагностика
Диагноз меланомы аноректальной области устанавливается с учетом жалоб, анамнеза, результатов общего осмотра, ректального осмотра и исследования мазков-отпечатков. Ректальный осмотр осуществляют очень осторожно, не используя зеркала. Проведение биопсии при подозрении на данную патологию противопоказано. В сомнительных случаях показана экспресс-биопсия во время хирургического удаления злокачественного новообразования. Для выявления метастазов больных направляют на рентгенографию грудной клетки, рентгенографию и сцинтиграфию костей, УЗИ печени и другие исследования.
Меланому аноректальной области дифференцируют с тромбированным геморроидальным узлом, доброкачественным и малигнизированным аденоматозным полипом, раком прямой кишки, лимфосаркомой, карциноидом и злокачественной шванномой. Из-за отсутствия специфической симптоматики, внешнего сходства меланомы аноректальной области с другими новообразованиями и частого отсутствия пигментации дифференциальная диагностика на основании клинических признаков вызывает существенные затруднения. Основным методом является микроскопия мазков-отпечатков. Используют специальные методы окраски образцов, позволяющие выявлять промеланин. Обращают внимание на наличие признаков аппозиционного роста по краям новообразования.
Лечение меланомы
Основным методом лечения меланомы аноректальной области является хирургическое вмешательство. По возможности осуществляют брюшноанальную экстирпацию прямой кишки. При метастазировании в паховые лимфатические узлы выполняют их удаление. Паллиативные операции неэффективны и даже в сочетании с другими методиками (химиотерапией, радиотерапией) не оказывают существенного влияния на продолжительность жизни больных.
Прогноз и профилактика
Из-за бессимптомного или малосимптомного течения, позднего обращения к врачу-онкологу и сложностей диагностики лечение меланом аноректальной области, как правило, начинается, когда опухоль уже достигла значительных размеров и проникла глубоко в подлежащие ткани. Меланомы любой локализации, выявленные на этой стадии, отличаются крайне неблагоприятным течением. По данным российских онкологов, в настоящее время средняя пятилетняя выживаемость при меланоме аноректальной области колеблется в пределах 12- 22%.
Причины

Анальный канал выстлан слизистой оболочкой, покрывающей внутренний сфинктер, включая переходный эпителий и Z-линию. Он располагается между прямой кишкой и кожей. В этой области могут развиваться опухоли из различных тканей (чаще доброкачественного характера). Злокачественные опухоли в анусе возникают намного реже, что не исключает возможность одновременного наличия нескольких заболеваний в этой зоне.
Этиология большинства опухолей еще неизвестна, однако можно выделить следующие факторы, которые повышают риск их появления:
- Отягощенная наследственность, случаи онкологических заболеваний (в том числе другой локализации) у родственников;
- Нарушение режима и/или рациона питания;
- Опухоли других систем и органов у данного больного;
- Вредные привычки – курение, частое употребление алкогольных напитков, наркомания;
- Тяжелые условия труда, воздействие канцерогенных факторов (работа с сажей, асбестом, радиоактивными или химическими веществами);
- Нарушение кровоснабжения и/или иннервации перианальной области;
- Врожденные аномалии развития;
- Травмы, трещины, постоянное физическое раздражение (например, жесткой туалетной бумагой или неправильно подобранным нижним бельем);
- Эндокринные нарушения;
- Возраст > 45-50 лет
- Пристрастие к анальному сексу без соблюдения правил личной гигиены или пренебрежение здоровьем партнера;
- Воздействие инфекционных агентов – бактерии, вирусы, грибы;
- Наличие очагов хронической инфекции в близкорасположенных тканях – свищи, заболевания женских и мужских половых органов (особенно венерические).
Следует понимать, что при обнаружении неопределенного образования вблизи заднепроходного отверстия лишь в последнюю очередь стоит думать об опухоли. Поэтому всегда необходима срочная консультация врача (даже при отсутствии явных клинических проявлений).
Разновидности
Чаще всего опухоли располагаются у верхнего края внутреннего анального сфинктера или на коже заднего прохода. Однако в запущенных случаях или при злокачественном характере роста они способны распространяться далее по прямой кишке или переходить на окружающие ткани.
Среди злокачественных новообразований в анальном отверстии чаще всего (около 80%) встречается плоскоклеточный рак.
Доброкачественная опухоль возле заднего прохода может быть таких видов:
![]()
Полип/аденома;- Папиллома, остроконечная кондилома;
- Фиброма;
- Липома.
Сами по себе они не представляют угрозы для жизни, однако при отсутствии лечения некоторые из них могут озлокачествляться. Ввиду этого их удаление является одним из способов профилактики рака.
Аденомы чаще локализованы в слизистой оболочке анального канала или около него. Обнаружение лишь одного является основанием для проведения более глубокой диагностики, так как они могут поражать практически весь желудочно-кишечный тракт.
Они имеют чаще овальную или шаровидную форму до 3 см в диаметре, встречаясь как у детей, так и у взрослых. В большинстве случаев не беспокоят больного до того, как новообразование значительно увеличится в размерах. К тому же имеет значение локализация и гистологическое происхождение.
Первыми симптомами обычно являются следующие:
- Кровотечение из заднего прохода (при их травматизации);
- Чувство дискомфорта или наличия инородного тела в перианальной области;
- При значительном увеличении в размерах и множественном поражении приводят к проблемам со стулом (диарея или запор), также провоцируя ложные позывы к дефекации, появление отеков.
Наличие аденом является основанием для регулярного эндоскопического обследования, так как они играют роль в возникновении колоректального рака.
Причина появления наростов в аноректальной области и коже, окружающей ее, — вирус папилломы человека (ВПЧ), который в большинстве случаев передается половым путем.
Существует более 100 штаммов этого возбудителя, причем несколько из них с высокой долей вероятности способны спровоцировать развитие рака (16, 18, 31,35 и другие).
Главным признаком заболевания является разрастание кондилом/папиллом на коже вокруг заднего прохода, но при запущенном процессе они прорастают уже в анальное отверстие, вызывая жжение, зуд, различные слизисто-кровянистые выделения, дискомфорт. Чаще безболезненны, поэтому больные их обнаруживают случайно при посещении душа или туалета.
Фиброма представляет собой опухоль, происходящую из клеток соединительной ткани. Встречается нечасто, поэтому достоверных данных о причинах ее появления нет. Принято считать, что она носит наследственных характер, провоцирующие факторы — хроническое воспаление, травмы, пожилой возраст, гормональные и иммунные нарушения.
При критическом нарушении дифференцировки и деления клеток есть риск малигнизации (перехода в рак).
Основная жалоба, которая приводит больных к врачу – эстетический дискомфорт.
Липомы развиваются из жировой ткани, поэтому могут локализоваться практически в любом месте, в том числе и в перианальной области. Образования любого размера, плотности, чаще округлой формы. Значительное увеличение липом может вызывать чувство дискомфорта в этой области, при этом легко травмировать их поверхность, что замечают по появлению следов крови на бумаге, каловых массах, нижнем белье. Поврежденные опухоли могут воспалиться из-за присоединения вторичной инфекции, вызывая отечность окружающих тканей.
В канале заднего прохода располагается Z-линия, представляющая собой слизисто-кожный переход, гистологическое строение которого различно на разных уровнях. Большинство видов рака происходят именно из этого эпителия.
Злокачественная опухоль в заднем проходе бывает таких видов:
- Плоскоклеточная карцинома;
- Базаллиодиная карцинома;
- Карциномы анальных протоков;
- Карциномы, сочетающиеся с анальными свищами;
- Злокачественная меланома;
- Болезнь Боуэна;
- Эстамаммарная форма болезни Педжета.

Плоскоклеточные карциномы внешне выглядят в виде полиповидных или изъязвленных новообразований. Чаще всего располагаются по передней полуокружности ануса. Возвышаясь над уровнем кожи, они постоянно увеличиваются в размерах, а диагностика опытным врачом не вызывает затруднений.
На ранних стадиях их довольно сложно макроскопически дифференцировать от папилломы, первичного сифилитического шанкра, анальной трещины или выпавших геморроидальных узлов. Долгое время заболевание протекает без выраженных признаков, но становится случайной находкой при прохождении профилактических осмотров, выполнении гигиенических процедур или половом акте.
Этот вид опухолей произрастает из эндо-эктодермальной переходной линии в верхней трети заднего прохода. По своему морфологическому строению они сходны с базальноклеточной карциномой кожи, что и обусловило их название. Заболевание имеет тенденцию к формированию изолированных опухолевых конгломератов из клеток, которые содержат мелкие круглые ядра правильной формы.
Протоки анальных желез открываются на уровне переходной линии. Карциномы, произрастающие из них, встречаются очень редко. Они представляются собой плоскоклеточную опухоль, преимущественно поражая подслизистый слой. С прогрессированием заболевания может происходить их изъязвление, что сопровождается развитием болевых ощущение или симптомов интоксикации при присоединении вторичной инфекции. На поздних стадиях карциному анального протока почти невозможно отличить от других видов рака заднего прохода у человека.
Хронический парапроктит обычно не приводит к развитию рака. Однако длительно персистирующие свищи или абсцессы, которые не подвергались должному лечению, являются типичным очагом инфекционного воспаления. Это приводит к изменениям созревания и роста клеток (мета- и дисплазия), что потенциально повышает риск малигнизации.
При этом возможно сочетанное развитие как парапроктита, так и анального рака другого происхождения, поэтому далеко не всегда можно установить прямую связь.
На сегодняшний день меланома является одной из наиболее злокачественных и тяжелых онкологических заболеваний, которое очень быстро прогрессирует и метастазирует.
Сперва возникает новообразование в виде небольшого полипа в области анального канала. Иногда ее путают с геморроидальным узлом, в котором произошел тромбоз, ввиду формы и гладкой поверхности.
Постепенно они начинают возвышаться над кожей, склонны к изъязвлению, беря начало от переходной линии. Рост происходит по направлению к прямой кишке. Заболевание может очень быстро пройти все стадии развития, никак не проявляя себя, в чем состоит основная его опасность. Чаше всего обнаруживают в первую очередь метастазы при появлении жалоб со стороны других органов.
Наиболее редко встречающееся злокачественное заболевание перианальной зоны, которое представляет достаточно большие трудности в диагностике, поэтому чаще принимается за другой вид рака, особенно на последних стадиях.
Проявляется в виде экземоподобного поражения аноректальной зоны, возвышаясь над уровнем кожи. Опухоль имеет мягкую консистенцию и мокнущую поверхность красновато-серого оттенка. Фактически болезнь Педжета является слизь-продуцирующей карциномой, которая происходит из перианальных потовых желез, распространяясь интрадермально.
Диагностика
В случае обнаружения подозрительного новообразования, необходимо в ближайшее время обратиться к участковому врачу (даже при отсутствии жалоб или других симптомов). Он проведет осмотр и направит к соответствующему специалисту (проктолог, онколог, дерматовенеролог).
Постановка диагноза в отношении опухолей перианальной области в обязательном порядке требует морфологической верификации. Только после исследования образцов ткани гистологом возможно определить вид, степень злокачественности и прогноз для больного.
На приеме врач обязан проводить клинический осмотр, включающий следующие моменты:
- Исследование кожи в перианальной области с целью обнаружить не только опухоль, но и возможные свищевые ходы, мацерацию, изъязвление;
- Пальпация лимфатических узлов;
- Осмотр у гинеколога для женщин с целью исключения вероятности распространения опухоли за стенки влагалища, а также для раннего выявления рака шейки матки (необходимо исследование мазка по Папаниколау);
- Пальцевое исследование прямой кишки в обязательном порядке;
- Осмотр уролога/андролога у мужчин;
На фоне рака анального канала в 3-5% случаев устанавливают сочетанный рак шейки матки или цервикальную интраэпителиальную неоплазию.
Больному назначают проведение основных клинических исследований крови, мочи и кала. В некоторых случаях может быть рекомендовано определение онкомаркера SCC. При подозрении на нетипичную природу опухоли список необходимых анализов расширяется по усмотрению лечащего врача.
Всем пациентам необходимо выполнение колоно- или аноскопии с биопсией для последующего гистологического исследования. До этого невозможно составление никакого плана лечения.
Для уточнения стадии заболевания может потребоваться проведение МРТ/КТ/УЗИ органов малого таза. Это исследование позволяет оценить распространение, глубину инвазии, а также потенциальное поражение регионарных лимфатических узлов.
Если была подтверждена злокачественная природа опухоли, могут потребоваться дополнительные исследования других систем органов для исключения метастазов в них, например, ПЭТ-КТ
Общие принципы лечения
Основным способом лечения опухолей перианальной области является хирургическое вмешательство при наличии противопоказаний к химиолучевой терапии, или остаточных явлений/рецидива заболевания, которые были подтверждены гистологически.
Опухоль возле ануса лечат после заключения врача-морфолога, который установил ее вид при исследовании биоптата. Доброкачественные новообразования в настоящее время удаляют следующими методами:
- Хирургическое иссечение;
- Лазер;
- Криотерапия;
- Электрокоагуляция;
- Радиоволновой скальпель.
В случае рака необходимо комбинированное лечение по таким принципам:
На последних стадиях рака выполняют радикальные операции с наложением колостомы по показанию на фоне химиолучевой терапии. При тяжелом состоянии больного возможна лишь паллиативная помощь.
Основной критерий выздоровления раковых больных – выживаемость в течение 5 лет после проведения лечения.
Читайте также:
- Как остановить рвоту при раке желудка народными средствами
- Можно ли при онкологии колоть
- Мой ребенок умер от лимфомы
- Вобэнзим при раке поджелудочной железы
- При аварии с хлором что происходит с облаком зараженного воздуха


