Новообразование на слизистой рта в кому обратиться

-
4 минут на чтение
Папилломы на слизистой оболочке ротовой полости возникают на фоне ослабления иммунитета. Подобные наросты носят единичный и множественный характер.
- Особенности и симптомы
- В гортани
- На миндалинах
- На языке
- На десне
- На небе
- Причины
- Диагностика
- Лечение
- Осложнения и прогноз
- Профилактика
Папилломы во рту у ребенка и взрослого вызывают сильный дискомфорт, связанный с пережевыванием пищи. Лечение таких новообразований проводится с помощью хирургического удаления.
Особенности и симптомы
Папилломы (кондиломы) — это доброкачественные новообразования, возникающие вследствие активизации папилломавируса. Поверхность опухолей шероховатая, по форме напоминающая цветную капусту. Размер папиллом во рту обычно не превышает 1 см в диаметре. Новообразование крепится к слизистой с помощью ножки или широкого основания. Цвет опухоли бледный либо розовый.
Носителями папилломавируса считаются более 70% населения.
Чаще в ротовой полости формируются единичные наросты. Реже у пациентов диагностируется папилломатоз, при котором новообразования поражают большую площадь слизистой оболочки. При пальпации проблемной зоны отмечается подвижность опухоли.
Папилломы во рту бывают следующих форм:
- простая;
- плоская;
- эпителиальная;
- остроконечная;
- нитевидная.
Характер клинической картины и степень выраженности симптомов определяются зоной локализации новообразований. Кондиломы формируются на или под языком, на щеке, небе или миндалинах, в гортани.
Рост кондилом в горле не вызывает болезненных ощущений. Развитие новообразований в этой зоне обычно сопровождается першением и незначительным дискомфортом.
По мере прогрессирования опухоли мешают нормальному прохождению пищи. У пациента меняется голос и возникают проблемы с дыханием.
В отсутствии адекватного лечения новообразования распространяются на слизистые оболочки дыхательных путей.
Из-за локализации на миндалинах папилломы сложнее диагностировать. Развитие новообразований сопровождается явлениями, характерными для бактериального ларингита.
При поражении миндалин голосовые связки отекают, вследствие чего сужается просвет гортани. Из-за этого наблюдается осиплость голоса и возникают трудности с проглатыванием пищи, дыханием. Кроме того, возникает ощущение инородного тела в горле.
Локализация на языке считается наиболее распространенной. В этой зоне обычно формируются эпителиальные папилломы, носящие множественный характер. Причиной появления подобных новообразований является незащищенный половой контакт с носителем вируса.
Также на языке формируются остроконечные и плоские папилломы. Первые в отсутствии лечения разрастаются в длину, из-за чего часто повреждаются. В результате травмирования новообразований в ротовой полости появляются язвы.
Плоские наросты появляются в основном из-за ношения зубных протезов. Новообразования этого типа немного возвышаются над поверхностью слизистой и характеризуются более ярким оттенком, чем окружающие ткани.
На десне формируются плоские новообразования. Рост папиллом в этой зоне не сопровождается болевыми ощущениями, поэтому опухоли выявляются в ходе осмотра ротовой полости у стоматолога. Благодаря плоскому основанию, новообразования редко травмируются.
На небе преимущественно появляются простые (вульгарные) кондиломы. Рост новообразования не сопровождается выраженным дискомфортом. Кондиломы в области неба редко травмируются, поэтому выявляются в основном при случайном осмотре.
Причины
Инфицирование папилломавирусом происходит контактно-бытовым путем. Новообразования в ротовой полости появляются:
- из-за недостаточной обработки посуды, которую использовал носитель вируса;
- после использования чужих предметов личной гигиены;
- при оральном сексе;
- при поцелуе с носителем вируса.
- Полость рта
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
У детей в первый год жизни папилломы в ротовой полости появляются вследствие передачи вируса от матери.
От момента инфицирования до появления наростов нередко проходит много времени. Новообразования формируются на фоне снижения защитных сил организма, что обуславливают:
- гормональный дисбаланс;
- курение;
- инфекционные и простудные патологии;
- хронические заболевания воспалительного характера;
- интенсивный стресс;
- болезни органов ЖКТ;
- продолжительный прием антибактериальных препаратов;
- течение беременности.
В группу риска развития папилломатоза в ротовой полости входят пожилые люди. У таких пациентов организм не в состоянии противостоять воздействую внутренних и внешних факторов, что способствует активизации вируса.
В зависимости от характера причинного фактора папилломы подразделяются на травматические (реактивные), истинные (неопластические) и вирусные. Первый тип новообразований появляется на фоне повреждения слизистой оболочки рта. Важная особенность реактивных папиллом заключается в том, что после устранения причинного фактора прекращается рост опухоли.
Истинные новообразования возникают из-за нарушения механизма роста и дифференцировки клеток. Подобные наросты локализуются преимущественно на дистальных зонах щек либо около нижнечелюстной складки.
Диагностика
Обследованием пациента при подозрении на папилломы во рту занимается стоматолог. Если новообразования поражают миндалины, то тактику лечения определяет отоларинголог. При подозрении на малигнизацию опухоли требуется консультация онколога. Предварительный диагноз ставится на основании жалоб и внешнего осмотра проблемной зоны.
Дополнительно проводится полимеразная цепная реакция, с помощью которой можно выявить наличие папилломавируса в организме. Окончательный диагноз ставится путем гистологического исследования части новообразований, взятой в ходе удаления опухоли.
Лечение
При появлении папиллом во рту назначается комплексное лечение. В рамках терапии устраняется новообразование и назначается прием противовирусных, а также иммуноукрепляющих препаратов. Кроме того, потребуется санация ротовой полости, чтобы предупредить присоединение вторичной инфекции и развитие осложнение.
Последняя процедура предусматривает лечение стоматологических заболеваний: устранение кариеса, удаление зубного налета и иное. После этого врач назначает противовирусные мази или гели, с помощью которых нужно обрабатывать нарост.
При необходимости непосредственно в опухоль вводится интерферон. В случае присоединения вторичной инфекции применяются антибиотики в таблетированной форме.
Количество пациентов со злокачественным поражением ротовой полости с каждым годом увеличивается. Медики связывают это явление с вредными привычками, неблагоприятной экологической обстановкой, а также неправильным питанием. Согласно статистическим данным, у мужской части населения данный вид онкозаболевания встречается в 4 раза чаще, нежели у женской.
Опасность указанной патологии заключается в ее быстром метастазировании. Подобное развитие событий связано с прекрасным кровоснабжением тканей ротовой полости, а также с большим количеством лимфоузлов в этом участке. Кроме того, в непосредственной близости находится головной мозг, органы дыхательной системы, нервные стволы.
Формы и виды рака в полости рта – стадии развития онкологии
Карцинома ротовой полости в своем формировании проходит три периода:
На указанной фазе развития появляются небольшие новообразования, которые могут быть представлены в виде:
- Язвочек. Они увеличиваются в размерах достаточно быстро и стремительно. Консервативные мероприятия являются безрезультатными. В этом случае говорят о язвенной форме рака ротовой полости.
- Папиллярных разрастаний. На слизистых оболочках рта возникают плотные наросты, которые характеризуются быстрыми темпами роста. При подобных новообразованиях диагностируют папиллярную форму рака.
- Плотных узелков, что усеяны вокруг белыми пятнами. Узловатый рак прогрессирует быстрее, чем язвенный.
Подобные новообразования являются практически единственным проявлением рассматриваемого онкозаболевания. У большинства пациентов отсутствуют жалобы на боли.
Наиболее частыми причинами обращения к доктору являются:
- Плохой запах изо рта. Свидетельствует о процессе распада опухоли и присоединении инфекции.
- Потеря веса.
- Болевые ощущения, что способны распространяться на виски, уши, голову.
- Сонливость и быстрая утомляемость.
- Усиленное слюноотделение. Являются результатом раздражения слизистой оболочки рта компонентами распада злокачественного новообразования.
Патологическое образование прорастает в близлежащие здоровые ткани. Если очаг недуга размещен в районе корня языка, в патологические процесс вовлекается глотка, на слизистой щек – кожные покровы, на дне ротовой полости – челюсть и мышечная ткань в подъязычной зоне.
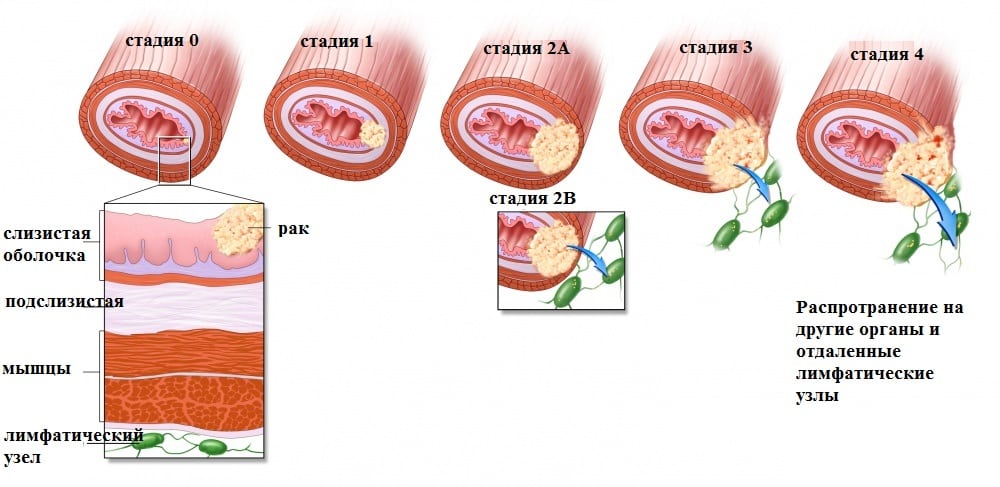
- 1 стадия. Опухоль ограничивается слизистым и подслизистым слоями, а ее диаметр составляет не более 10 мм. Дегенеративных трансформаций в лимфатических узлах не наблюдается.
- 2А стадия. Раковые клетки прорастают в близлежащие ткани максимум на 10 мм, а его диаметр увеличивается до 20 мм.
- 2В стадия. Характеристики опухоли те же, что и при стадии 2А. Разрушительному явлению подвергается один регионарный лимфатический узел.
- 3А стадия. Лимфоузлы не втянуты в раковый процесс, а параметры опухоли достигают 30 мм в диаметре.
- 3В стадия. Диагностические мероприятия подтверждают активное метастазирование в регионарных лимфоузлах.
- 4А стадия. Раковые клетки распространяются на мягкие и костные структуры лица. Регионарных метастазов нету.
- 4В стадия. Параметры злокачественного новообразования произвольные. Исследования выявляют отдаленное метастазирование.
Причины развития рака во рту – кто в группе риска?
Зачастую рассматриваемый недуг диагностируют у мужчин, достигших 50-летнего рубежа. Это связанно с тем, что мужская часть населения больше подвержена вредным привычкам, чем женская. Крайне редко, но все же иногда данная онкопатология встречается у детей.
Точные причины возникновения рака ротовой полости на сегодняшний день не установлены.
- Курение сигарет, сигар, табачной трубки, а также использование табака в иных целях (жевание). В группу риска также входят пассивные курильщики. Главным виновником в данной ситуации выступают канцерогенные компоненты, что вследствие регулярного контакта со слизистой оболочкой рта вызывают в ней воспалительные процессы, которые со временем приобретают хронический характер.
- Употребление алкогольных напитков, а также применение средств гигиены для ротовой полости, что содержат спирт.
- Наследственный фактор.
- Чрезмерное употребление горячей и острой пищи. Такая еда травмирует и раздражает слизистую рта.
- Дефицит витамина А в организме. Подобное состояние негативно сказывается на состоянии и функциях эпителия.
- Регулярное травмирование ротовой полости некачественными зубными конструкциями, осколками зубов и/или острыми пломбами.
- Плохая гигиена (либо полное ее отсутствие) зубов. Незапломбированные зубы, зубной налет и камень, пародонтит – все это может спровоцировать развитие рака во рту.
- Работа в запыленных помещениях, с лакокрасочными изделиями или асбестом, а также в условиях высоких/низких температур.
- Вирус папилломы человека. Не всегда приводит к раковым процессам, однако увеличивает риск их появления.
Первые признаки и симптомы рака полости рта – как вовремя заметить опасную патологию?
- Наличие отечности и уплотнения в зоне поражения, которые сначала не болят. Периодическая либо постоянная боль дает о себе знать позже.
- Полная/частичная потеря чувствительности, а также онемение компонентов ротовой полости – при повреждении нервных волокон.
- Кровотечение неизвестной этиологии.
- Трудности при приеме пищи, разговоре.
- Плохая подвижность языка, челюстей.
- Изменение консистенции слюны.
При распространении раковых клеток дают о себе знать боли в висках, голове, ушах, увеличиваются околоушные и подчелюстные лимфоузлы.
Рассматриваемый недуг можно назвать собирательным.
Зачастую имеет язвенную природу и локализируется в том месте, где смыкаются зубы.
Симптоматическая картина ограничивается болью при разговоре, приеме пищи, глотании. При разрастании новообразования пациенту проблематично открывать рот.
Твердое небо может быть поражено аденокарценомой или плоскоклеточным раком (крайне редко).
В первом случае болезнь долгое время практически никак не проявляет себя. Разрастание опухоли чревато инфицированием. В дегенеративный процесс вовлекаются близлежащие ткани, в т.ч. и костная. Плоскоклеточная форма рака твердого неба дает о себе знать на ранних стадиях заболевания, что делает лечебные мероприятия более результативными.
Наличие опухоли в мягком небе негативно сказывается на речи, глотании. Пациенты жалуются на боли и постоянный дискомфорт во рту.
Среди онкозаболеваний полости рта встречается наиболее часто. Десна припухает, изменяет свой окрас на белесый, на ней появляются язвочки.
Изначально пациентов беспокоит зубная боль, что заставляет их обратиться за помощью к дантисту. Удаление зуба в подобной случае – не самая лучшая идея: это ведет к увеличению параметров опухоли и ухудшению общего состояния.
Составляет 40% от общего количества больных раком ротовой полости. Чаще всего, раковые клетки поражают боковую часть — либо корень языка. Намного реже злокачественные новообразования диагностируются на кончике и спинке языка.
Болезнь проявляет себя покраснением, отечностью, онемением языка, появлением налета. Подобное явление влияет на качество речи, процесс жевания и глотания.
Могут также иметь место боли в области тройничного нерва. При онкозаболеваниях корня языка у больных наблюдаются сложности с дыханием.
Имеет наиболее неблагоприятный прогноз. В патологический процесс вовлекается большое количество кровеносных сосудов, мышц, а также слюнные железы, что расположены в данном участке.
На начальной стадии развития недуга больной ощущает присутствие инородного новообразования. В дальнейшем общая картина дополняется болевыми ощущениями, что усиливаются при движениях языка, сильным слюновыделением, сложностями в глотании.
Современные методы диагностики при подозрении на онкологию полости рта – к какому врачу обращаться, и какие исследования могут назначить?
Если существуют проблемы с ротовой полостью либо зубами – пациенты, в первую очередь, идут к стоматологу. Данный специалист после обследования может направить на консультацию к онкологу.
- Визуальный метод. Доктор выслушивает жалобы пациента, уточняет его образ жизни, наличие сопутствующих болезней. При осмотре полости рта оцениваются параметры новообразования, состояние слизистой оболочки и лимфоузлов, структура языка.
- Лабораторные исследования. В частности, больного направляют на сдачу общего анализа крови, а также проверку крови на онкомаркеры.
- Биопсия опухоли для определения ее природы, объемов, распространенности на близлежащие ткани. Для осуществления процедуры применяют специальный шприц. Полученный биоматериал отправляют на гистологию. Зачастую именно на основе данного диагностического метода врач назначает лечение.
- Назофарингоскопия. Главным атрибутом данного исследования является тонкая гибкая трубка с камерой, посредством которой изучают состояние небно-глоточного кольца и стенки глотки.
- Рентгенография лицевого скелета. Необходима при подозрении на вовлечение костной ткани в раковый процесс.
- МРТ. Используют для поиска метастазов.
- Описание папиллом во рту
- К какому врачу обращаться при папилломах во рту
- Отоларинголог
- Стоматолог
- Вирусолог
- Онколог
- Иммунолог
- Дерматолог
Папиллома во рту — это небольшая опухоль, являющаяся следствием активной деятельности вируса с одноименным названием. Решением такой проблемы занимается довольно широкий круг специалистов, среди которых можно особо выделить отоларингологов, стоматологов, онкологов, дерматологов, вирусологов, иммунологов. Если есть возможность, лучше посетить каждого из этих врачей. Сначала следует записаться на консультацию к терапевту, а он уже скажет, к какому врачу обращаться при папилломе во рту.
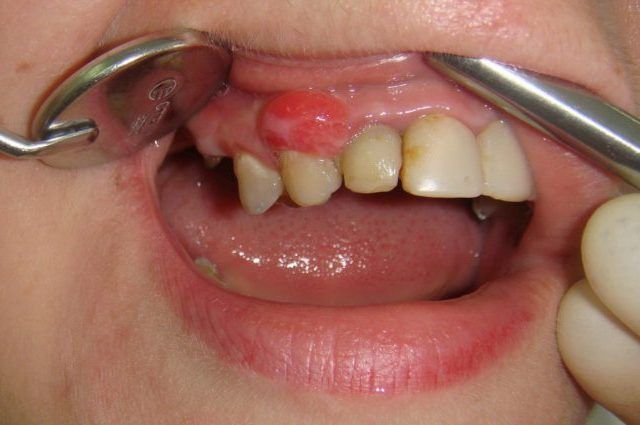
Описание папиллом во рту
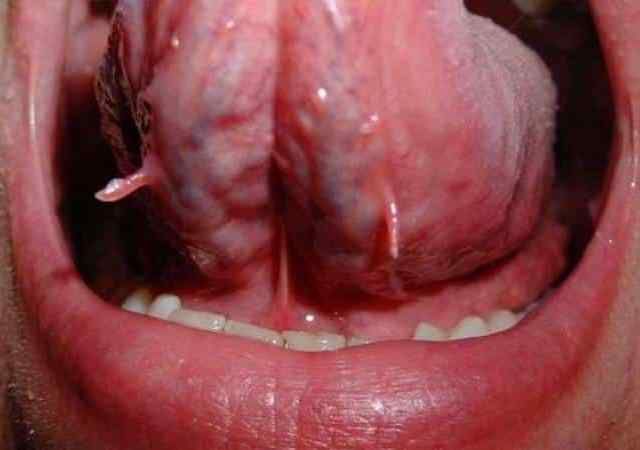
На фото папиллома во рту
К папилломам во рту относятся все те образования, которые локализуются в пределах этой зоны: на внутренней стенке щек, на язычной и небных миндалинах, на слизистой горла, деснах, губе. Внешне они выглядят так же, как и наросты на кожном покрове.
Их особенность заключается в том, что такие разрастания обычно вызывают сильный дискомфорт при приеме пищи, а иногда и при разговоре.
У человека с папилломой во рту могут выявиться следующие симптомы:
- Охриплость. В основном это случается при полном или частичном поражении голосовых связок, когда нарост распространяется из ротовой полости глубже, непосредственно в горло. Этот признак появляется только в запущенных случаях, когда размеры образования составляют более 1-2 см.
- Ощущение инородного тела во рту. Такое чувство возникает при расположении папилломы в области языка, на язычной миндалине и других участках, на которые приходится физическое воздействие при приеме пищи.
- Боль. Она появляется крайне редко, и это происходит только при больших размерах образования. Причиной тому становится давление на слизистую и повреждение нароста, например, зубами.
- Кровоточивость. Такой симптом имеет место в случае нарушения целостности папилломы во рту. Это может произойти по нескольким причинам: в результате приема слишком горячей пищи или вследствие использования для полоскания лекарственных средств с агрессивным составом.
Появление папилломы во рту связывают с активностью ВПЧ 13 и 32 типа. Опасность этих образований заключается в высокой вероятности их трансформации из доброкачественных в злокачественные. Также последующее разрастание шишки может спровоцировать проблемы с работой речевого аппарата и привести к нарушению нормального дыхания.
К какому врачу обращаться при папилломах во рту?
Любыми заболеваниями и дефектами, связанными с ротовой полостью, прежде всего занимается врач-отоларинголог. У детей эту функцию может выполнять и обыкновенный педиатр, но это оправдано только в том случае, если проблема не запущена. Он в первую очередь осматривает слизистые оболочки, язык, миндалины и прочие органы, находящиеся в этой зоне.

Пытаясь понять, к какому врачу идти с папилломой во рту, нужно сказать, что лор обследует человека на предмет нароста, в том числе на голосовых связках и язычной миндалине, в носовой полости и т.д. Если он расположен не очень глубоко, то обычно достаточно и визуального осмотра с использованием специального зеркала. В противном случае требуется более тщательная диагностика. Здесь могут быть назначены:
При обнаружении нароста и подозрении на злокачественность ЛОР должен отобрать образец и отправить его на гистологическое исследование для исключения онкологии.

Наряду с отоларингологией это еще одна отрасль медицины, изучающая болезни ротовой полости. В других странах, особенно в США, этого специалиста называют еще дантистом или зубным врачом. Прямого отношения к папилломам эти врачи не имеют, но их консультация актуальна, например, при расположении наростов возле моляров. Это может спровоцировать неприятные ощущения и воспаление десны, что уже точно входит в компетенцию такого доктора.
Если вы еще не уверены, к какому врачу идти с папилломой во рту, но в ближайшее время собираетесь к стоматологу, обязательно расскажите ему о своей проблеме. Он, так же, как и лор, с целью диагностики проведет визуальный осмотр слизистых оболочек, только не рассматривая подробно всю гортань. Его задача — оценить поверхностные участки и определить, не является ли нарост следствием каких-либо стоматологических патологий. Для этого может применяться специальное зеркало и рентген, проводиться 3D-исследование. Последнее наиболее информативное и точное в показаниях.

Как понятно из специализации, в задачи этого врача входит изучение различных вирусов, а также диагностика, лечение и профилактика заболеваний, появление которых они вызвали. Так как папилломы возникают именно в результате активности ВПЧ, то частично поиск эффективных методов борьбы с ними лежит в зоне ответственности доктора с этим профилем.
Желая узнать, какой врач лечит папилломы во рту, нужно не забывать, что как раз тот самый вирусолог помогает определить, какой именно штамм вируса спровоцировал ее рост. Он может участвовать в анализе крови и экскрементов для выявления возбудителя заболевания. Чаще всего у него же требуется брать направления на такие исследования.
Роль вирусолога огромна потому, что без подавления активности вируса папилломы говорить о возможности удаления образования, вызванного его деятельностью, не приходится. Он может предложить подходящие меры профилактики, порекомендовать хорошие противовирусные средства и препараты для лечения.

Такая консультация оправдана в том случае, если имеются подозрения на злокачественность процесса. Обычно к онкологу обращаются при внезапном изменении формы, цвета, структуры образования, при его резком увеличении в размерах, возникновении неприятных ощущений, покраснении и зуде, при кровоточивости.
Особенно важной становится консультация этого врача при папилломе во рту, спровоцированной онкогенными типами вируса. Ученые насчитывают более 18 таких штаммов, некоторые из них менее опасны, другие же представляют серьезную угрозу для здоровья, в том числе для ротовой полости.
Задача онколога — вместе с вирусологом определить, насколько серьезным является поразивший человека тип ВПЧ, и тщательно осмотреть образование на предмет целостности и патологических изменений. При необходимости он должен произвести отбор образца и отдать его на исследование для исключения злокачественности.

Этот специалист работает с людьми, у которых папиллома стала результатом нарушений в работе иммунной системы. Его посещение при образовании нароста во рту является обязательным, поскольку такие сбои случаются практически у каждого человека.
На приеме врач собирает анамнез больного и направляет его на нужные анализы для выявления причин появления разрастания. Для определения виновника роста папилломы во рту врач иммунолог дает направление на общий и клинический анализ крови, на сахар, ревматоидные пробы и прочие исследования. Именно ему принадлежит право назначения эффективных стимуляторов иммунной системы и контроль над ходом лечения.
Проблема заключается в том, что во многих больницах в штате просто не предусмотрено такой единицы, как иммунолог. Поэтому его обязанности часто перекладывают на плечи того же вирусолога, инфекциониста или обыкновенного терапевта.

Ища ответ на вопрос, к какому врачу обращаться при папилломе во рту, не стоит забывать, что дерматолог занимается лишь диагностикой и лечением заболеваний, связанных с кожей. Но в последние годы в его задачи входит и обследование пациентов с жалобами на наросты на слизистых оболочках, в том числе в ротовой полости.
Во время консультации врач должен осмотреть образование, визуально оценить его состояние и, если необходимо, сделать соскоб. При папилломе во рту врач-дерматолог обязан исключить нарушение целостности нароста, его кровоточивость, воспаление и покраснение. Он, так же, как и другие специалисты, может дать направления на анализы, необходимые для уточнения причин появления проблемы.
Найти такого доктора непросто, поскольку по окончанию ординатуры выпускники выбирают более универсальные специальности, например, дерматолог-онколог. К нему обратиться будет еще лучше, это позволит сократить время на диагностику.
К какому врачу обращаться при папилломах во рту — смотрите на видео:
Подытоживая, нужно сказать, что проще всего будет сначала обратиться к терапевту или семейному врачу. Он сможет точно сказать, какой врач удаляет папилломы во рту и какие обследования нужно перед этим пройти. В противном случае есть вероятность потратить немало средств, времени и нервов, надолго отложив решение проблемы.

Автор статьи: Тулинцева Анжела Ивановна
(Врач дерматовенеролог)
Городской кожно-венерологический диспансер СПб

Какой врач занимается диагностикой папиллом во рту? К кому нужно обращаться при их появлении здесь, какой врач лечит папилломы во рту, кто сможет их удалить?
Статья расскажет о заболеваниях и лечении слизистой оболочки полости рта, о том, к какому врачу необходимо обратиться; при необходимости можно получить консультацию пародонтолога или задать вопрос онлайн.

Чем восстановить слизистую оболочку полости рта
На сегодняшний день в интернете существует огромное количество информации по стоматологии – лечение, имплантация, протезирование. Большинство пациентов, прочитав эти статьи, может понять, что у него имеются проблемы с зубами, и вовремя обратиться к специалисту. Относительно мало внимания при этом уделяется состоянию слизистой оболочки полости рта и лечению ее заболеваний, некоторые из которых могут быть весьма серьезными и привести к неприятным последствиям. Статья расскажет о том, на какие признаки необходимо обращать внимание, к кому обратиться за помощью, и как вылечить эти болезни.
Как называется специалист по лечению слизистой оболочки полости рта, и как к нему записаться?
Большинство людей не знают и часто задают онлайн-вопрос: к кому обратиться, если появились проблемы на слизистой оболочке полости рта, и как называется врач, который занимается их лечением? Проще всего будет обратиться к врачу-стоматологу общей практики в государственной поликлинике или в частной стоматологической клинике. Некоторыми частными заболеваниями (гингивит, пародонтит, глоссит, стоматит) занимается врач-пародонтолог, который также ведет прием в стоматологическом учреждении.
Необходимо отметить, что иногда поражение слизистой оболочки рта связано с наличием в организме другого заболевания (гастрит, сахарный диабет, ВИЧ-инфекция, онкология), поэтому помимо местного лечения необходимо будет провести лечение основной болезни. В таких случаях пациент будет помимо стоматолога наблюдаться у врача смежной специализации (гастроэнтеролога, инфекциониста, эндокринолога, онколога).
Существует великое множество заболеваний полости рта, однако наиболее часто они вызываются следующими причинами.
Слизистая оболочка полости рта чрезвычайно устойчива к травмам, ведь в течение всей жизни человек принимает пищу, горячую или холодную, перченую, кислую или острую, пережевывает и проглатывает ее. Однако при чрезмерном воздействии травматических факторов можно вызвать повреждение слизистой. Оно может быть:
- Механическим – нанесенным каким-либо предметом. Чаще всего возникает при ударе, падении, случайном накусывании зубами, разгрызании орехов или семечек, при задевании слизистой некачественной пломбой или краем протеза.
Как результат, возникает эрозия, язва или рана, человек испытывает боль, при задевании крупных сосудов возможно кровотечение.
- Термическим – при принятии слишком горячей пищи. Возникает кратковременная ощутимая боль, в дальнейшем пораженный участок приобретает белесоватый оттенок, а слизистая начинает отшелушиваться.
- Химическим – при принятии слишком кислой, перченой, острой пищи. При этом возникает химический ожог, симптомы которого такие же, как и у термического.
Незначительные травмы слизистой оболочки любой природы обычно заживают самостоятельно в течение 5-7 дней, и не требуют специального лечения или обращения к стоматологу. Травмы с кровотечением или глубоким ожогом нуждаются в квалифицированных действиях, вылечить их только дома самостоятельно невозможно.
Целостная слизистая оболочка полости рта невосприимчива к любым инфекционным агентам. Однако при появлении микротравм она становится уязвима к следующим возбудителям:
- Бактерии – вызывают воспаление с высокой температурой, плохим самочувствием, часто с гноетечением из пораженных участков. Для лечения необходим прием антибиотиков.
- Вирусы – как правило, протекают менее тяжело, сопровождаются покраснением слизистой оболочки, иногда – недомоганием. Для избавления от них назначают противовирусные препараты.
- Грибки – вызывают кандидоз: белый плотный налет на слизистой, сопровождающийся сухостью полости рта и жжением. Кандидоз нередко возникает после неконтролируемого приема антибиотиков.
Определение того, какой именно вид инфекции поразил слизистую оболочку конкретного пациента, должен производить только врач-пародонтолог или стоматолог после консультации, осмотра и лабораторных исследований. Самостоятельное назначение пациентом препаратов не только не поможет, но и нанесет дополнительный вред его здоровью.
Сюда относятся все поражения полости рта, прямо или косвенно связанные со злокачественными новообразованиями полости рта:
- Непосредственно онкология – в полости рта развивается достаточно быстро, имеет вид безболезненной язвы. Характерным признаком является увеличение лимфатических узлов на пораженной стороне, они имеют плотную консистенцию, неподвижны. Необходимо запомнить – если повреждение во рту не заживает дольше 2 недель, нужно записаться на прием к стоматологу.
- Мукозит слизистой оболочки полости рта – возникает после лучевой терапии в области головы и шеи. Облучение значительно снижает выделение слюны во рту, в результате чего слизистая иссыхает, трескается, на ней появляются плохо заживающие язвы. Кроме того, слюна обладает бактерицидным действием, поэтому уменьшение ее количества ведет к легкому присоединению вторичной инфекции на любую микротравму слизистой во рту.
Врачи отвечают, что в последние 10-15 лет наблюдается стремительный рост заболеваемостью онкологией, даже среди лиц до 30 лет (молодой возраст). Раннее выявление предвестников опухоли или диагностика ее на ранней стадии позволяют максимально сохранить здоровье и улучшить выживаемость. Поэтому необходимо посещать стоматолога каждые полгода в том числе и с целью профилактического онкоосмотра слизистой.
Сюда относятся болезни других систем и органов тела, которые прямо или косвенно влияют на состояние слизистой полости рта. Например, при сахарном диабете характерным признаком является плохая заживляемость травм, присоединение бактериальной инфекции, кандидоз полости рта. При проблемах со свертываемостью крови при чистке зубов во рту часто наблюдается повышенная кровоточивость десен. Особенностью этой группы является то, что лечение только лишь слизистой оболочки без терапии основного заболевания бесполезно и бессмысленно. Поэтому врач-пародонтолог обязательно назначит пациенту консультацию смежного специалиста – эндокринолога, терапевта, гастроэнтеролога.
Лечение и профилактика заболеваний слизистой оболочки полости рта
В каждом случае для лечения слизистой оболочки полости стоматолог назначит несколько препаратов.
- Обезболивающие (Холисал-гель, Лидокаин-спрей) – применяются при травмах, инфекциях. Как понятно из их названия, помогают снять боль, достичь анестезии слизистой оболочки.
- Антисептики (хлоргексидин, мирамистин, фурациллин) – применяются для профилактики инфицирования. Показания- травмы, онкология, сахарный диабет.
- Антибиотики (Цифран СТ, Амоксиклав) – показаны для лечения бактериальной инфекции. На них обязательно должен быть выписан рецепт лечащим врачом.
- Противовирусные (Анаферон, Ацикловир) – назначаются при вирусной инфекции.
- Противогрибковые (Нистатин, Леворин, Клотримазол) – применяются при кандидозе.
- Заживляющие (Метрогил-дента, Солкосерил) – помогают улучшить регенерацию слизистой. Показания – травмы, инфекции, поражения при общих заболеваниях. Нельзя применять при онкологических заболеваниях без назначения врача.
Назначение препаратов для лечения слизистой оболочки полости рта из любой этой группы должно проводиться только после постановки точного диагноза и только лечащим врачом. Недопустимо принимать их самостоятельно или после онлайн-консультации, так как пациент не имеет соответствующих знаний о болезни, а врач не может оценить все симптомы дистанционно и поставить точный диагноз без дополнительных обследований.
Профилактикой болезней слизистой рта в первую очередь является своевременное посещение врача-стоматолога общей практики. Специалист осмотрит состояние пломб, протезов, при необходимости скорректирует их, сможет заметить первые признаки онкологии. При наличии общего заболевания стоматолог вовремя направит пациента на консультацию и лечение к врачу смежной специализации.
Чем можно помочь в домашних условиях?
В домашних условиях можно помочь заживлению любых травм слизистой оболочки полости рта. Для этого необходимо приготовить следующий настой:
- 2 столовые ложки сухой травы ромашки, календулы или коры дуба (продается в любой аптеке).
- Вскипятить 500 мл воды.
- Залить ею сухую траву и дать настояться до комнатной температуры.
Полученным раствором необходимо полоскать полость рта каждый час до полного заживления поврежденных участков.
При бактериальной инфекции хорошо помогает гипертонический раствор:
- 2 чайные ложки поваренной соли.
- 1 стакан кипяченой или дистиллированной воды холодной или комнатной температуры.
- Размешать до полного растворения соли.
Читайте также:


