Неполипозный рак толстой кишки
- Анальная трещина
- Аномалии развития толстой кишки
- Болезнь Крона
- Выпадение прямой кишки
- Геморрой
- Дивертикулярная болезнь
- Ишемический колит
- Кишечные стомы
- Наследственный неполипозный рак толстой кишки
- Недостаточность анального сфинктера
- Неэпителиальные опухоли толстой кишки
- Остроконечные кондиломы
- Острый парапроктит
- Полипы толстой кишки
- Рак анального канала
- Рак прямой кишки
- Рак ободочной кишки
- Ректовагинальные свищи
- Ректоцеле
- Семейный аденоматоз
- Синдром раздраженного кишечника
- Хронический парапроктит
- Эндометриоз толстой кишки
- Эпителиальный копчиковый ход
- Язвенный колит
Адрес:
123423, Москва,
ул. Саляма Адиля 2
Телефон для записи на прием к врачу поликлиники:
8 (499) 642-54-40
с 9:00 до 20:00
Телефон для записи на амбулаторные исследования (регистратура):
8 (499) 199-84-62
пн.-пт. с 9.00 до 16.00
Лечение анальной трещины инновационными малоинвазивными методами (ботулотоксин и т.д.). Телефон для записи на прием к к.м.н
Жаркову Е.Е.:
Телефон для записи онкологических больных на платную консультацию к проф. Е.Г Рыбакову и д.м.н. С.В. Чернышову:
Ведущие специалисты в стране в лечении полипоза (предраковое заболевание), пресакральных тератом малого таза.
Проф. д.м.н. Кузьминов А. М.
Вышегородцев Д. В.
Послеродовые деформации промежности, ректоцел, недержание, HAL/RAR c УЗИ навигацией.
д.м.н. Титов А.Ю.
Ректовагинальные свищи
к.м.н. Мудров А.А.
Лазерные технологии: Геморрой, прямокишечные свищи. Костарев И.В.
Лечение метастатического поражения печени при колоректальном раке.
к.м.н. Пономаренко А.А.
Уникальные молекулярно-генетические исследования при раке толстой кишки.
д.м.н. Цуканов А.С.
Схема проезда:
Вторым (после САП) синдромом со значительным вкладом наследственной предрасположенности является наследственный неполипозный рак толстой кишки (ННРТК). Для данного синдрома характерны следующие критерии:
- Три случая рака толстой кишки (один из которых возник в возрасте до 50 лет) в 2-3 разных поколениях
- Два морфологически верифицированных рака толстой кишки в 2-3 разных поколениях и один или более случаев рака желудка, эндометрия, тонкого кишечника, яичников, уретры, почечной лоханки (один из случаев любого рака должен быть в возрасте до 50 лет)
- Молодой возраст возникновения рака толстой кишки (до 50 лет) у обоих родственников в двух разных поколениях
- Наличие синхронных, метахронных опухолей толстой кишки у одного родственника и случай рака толстой кишки у второго родственника (один из случаев любого рака должен быть в возрасте до 50 лет)
Молекулярно-генетической причиной ННРТК являются наследственные мутации в ряде генов, но 95% этих мутаций сосредоточенно в 2 генах - MLH1и MSH2.
Ген MLH1 (OMIM 120436) находится на хромосоме 3p22 и состоит из 19 экзонов и 18 интронов. Ген MSH2 (OMIM 609309) расположен на хромосоме 2p21 и включает 16 экзонов и 15 интронов. Согласно базе данных Международного Общества по Гастроинтестинальным Наследственным Опухолям (http://www.insight-group.org) известно более 450 видов различных патогенных мутаций в этих генах, обнаруженных в разных популяциях мира [Peltomaki P.et al., 2004]. При этом риск развития рака толстой кишки при наследственной мутации в любом из этих двух генов составляет 80-85%.
При выявлении мутации в указанных генах у пациента рекомендуется поиск данной мутации у его родственников. Также рекомендуется динамическое наблюдение тех родственников, которые являются носителями мутаций для выявления возможного возникновения рака толстой кишки на ранней стадии, что несомненно приведет к более эффективному лечению.>
Наследственный неполипозный рак толстой кишки (ННПРТК, синдром Линча I/II, синдром Х) - наиболее распространенная форма наследственного колоректального рака (КРР). В основе - аутосомно-доминантная мутация в генах репарации ошибочно спаренных оснований ДНК: hMLH1 или hMSH2 (90% мутаций в семьях с ННПРТК), hMSH6 (7-10%), PMS1 и PMS2 (5%).
а) Эпидемиология наследственного неполипозного рака толстой кишки (ННПРТК):
• Случаи заболевания составляют 3-5% от всего колоректального рака (КРР). ННПРТК: аутосомно-доминантное заболевание с пенетрантностью гена -80% и ускоренной последовательностью аденома - рак (2-3 года).
• Пожизненный риск развития рака толстой кишки отмечается приблизительно в 80% случаев, рака эндометрия - в 40-60%, рака мочевыводящих путей - в 18-20%, рака яичников - в 9-12%. Риск развития метахронного колоректального рака составляет 45% (после сегментарной резекции, 10-15% - после колэктомии с илеоректальным анастомозом); 70% опухолей расположены проксимальнее селезеночного изгиба.
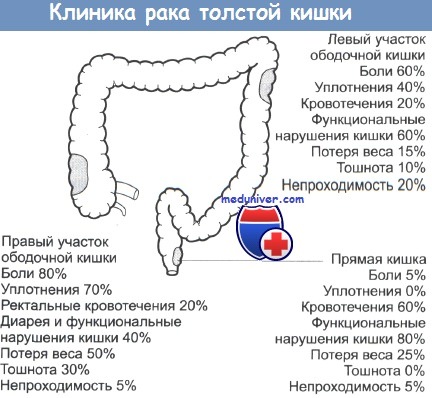
б) Симптомы. Развитие колоректального рака (КРР) (и сопутствующих опухолей) в молодом возрасте. Симптомы отсутствуют или не отличаются от симптомов спорадического колоректального рака (КРР).
в) Дифференциальный диагноз наследственного неполипозного рака толстой кишки (ННПРТК):
• Другие варианты наследственного рака: САТК, МАП.
• Семейный КРР без идентификации мутантного гена.
г) Патоморфология:
• Макроскопическое исследование: ограниченное число полипов (часто плоских), в основном, в правых отделах (т.е. проксимальнее селезеночного изгиба).
• Микроскопическое исследование: обычно малодифференцированная аденокарцинома с медуллярным ростом, перстневидноклеточным и слизистым строением.
Микросателлитная нестабильность (MSI): 90-95% опухолей при ННПРТК MSI+, высокая частота MSI (изменения в двух и более из пяти панелей) по сравнению с 15-20% MSI+ при спорадическом КРР.
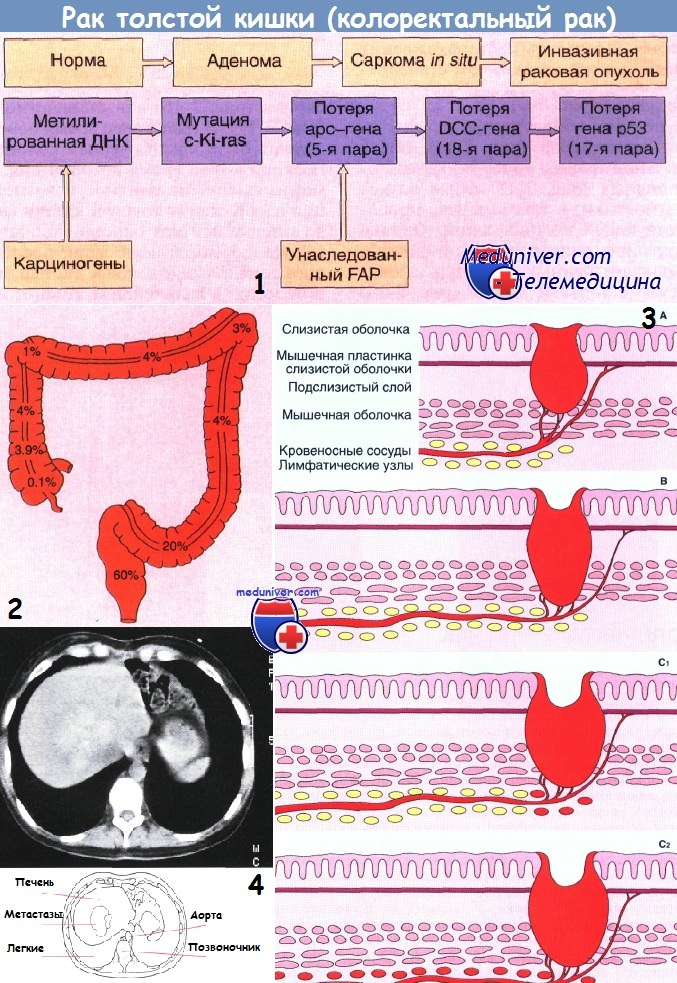
1 - Прогрессирование генетического дефекта, ведущее к развитию колоректального рака. Считают, что такая последовательность событий встречается часто, но необязательно включает все приведенные изменения и не всегда соответствует указанному порядку событий.
2 - Схема, иллюстрирующая частоту встречаемости рака в разных частях толстой кишки.
3 - Стадии развития рака толстой кишки по Дьюку (схема):
А — опухоль ограничена стенкой кишки;
В — прорастание мышечного слоя без вовлечения в процесс лимфатических узлов;
С1 — прорастание всех слоев стенки кишки с вовлечением ближайших лимфатических узлов;
С2 — то же, что и при стадии С1, плюс поражение отдаленных лимфатических узлов.
4 - Метастазы с центральным кальцинозом у больного с желтухой, вызванной диссеминированным колоректальным раком (без клинических симптомов поражения толстой кишки). Компьютерная томография.
д) Обследование при наследственном неполипозном раке толстой кишки (ННПРТК)
Необходимый минимальный стандарт:
• Выявление/лечение членов семьи с риском развития ННПРТК (у всех больных): запись в истории болезни о консультации и информировании пациента относительно данного заболевания (внимание: возможность судебного иска!)
Пациенты без симптомов/члены семьи при наличии семейного анамнеза:
• Семейный анамнез, генетическая консультация/тестирование (если не выполнено).
• Ежегодные колоноскопии, начиная с 25-летнего возраста (не позднее 10-15 лет с момента выявления рака у наиболее молодого члена семьи).
• Женщины: ежегодное исследование аспирата эндометрия.
• Скрининг других внекишечных опухолей: четкие рекомендации отсутствуют => в зависимости от семейных особенностей. При наличии рака, полипа с высокой степенью дисплазии или при увеличивающемся числе полипов => операция.
Больные колоректальным раком (КРР) моложе 50 лет:
• Семейный анамнез: Амстердамские критерии? Семья не соответствует критериям, если доказанность ННПРТК около 50%.
• Генетическое тестирование: критерии Бетезда?
• Идентификация/лечение членов семьи с риском развития ННПРТК: запись в истории болезни о консультации и информировании пациента относительно данного заболевания (внимание: возможность судебного иска!)
• Индивидуальная программа обследования для выявления КРР до операции.
Дополнительные исследования (необязательные) - такие же, как и при колоректальном раке (КРР).
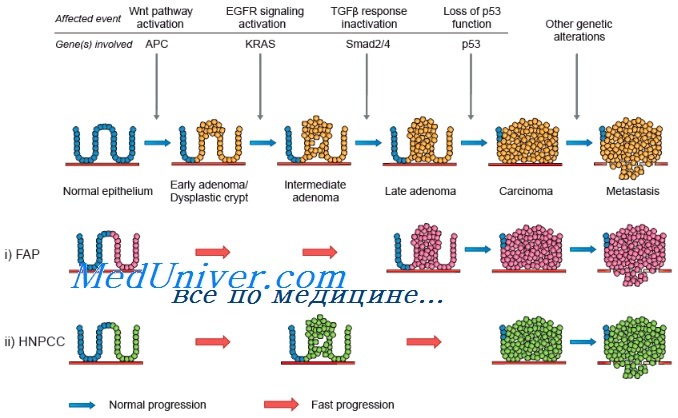
Генетика семейного рака кишечника
е) Классификация наследственного неполипозного рака толстой кишки (ННПРТК):
• Амстердамские критерии II: примерно в 50% семей, соответствующих критериям, выявляется ННПРТК.
• Критерии Бетезда МSI+, MSI-.
• Линч I: только колоректальный рак (КРР).
• Линч II: КРР и рак внекишечной локализации.
• Синдром Мюир - Торре: наследственный колоректальный рак (КРР) с опухолями сальных желез кожи.
• Синдром X: семейный колоректальный рак (КРР) неопределенного типа; выраженный семейный анамнез только колоректальный рак (КРР) (соответствует Амстердамским критериям, MSI- , нормальный ген ММР), более типична левосторонняя локализация, опухоли неслизеобразующие, немультифокальные, средний возраст выявления - 50 лет.
ж) Лечение без операции наследственного неполипозного рака толстой кишки (ННПРТК):
• Химиопрофилактика: роль не определена.
• Ежегодные колоноскопии и полипэктомии.
• В зависимости от стадии опухоли: адъювантная химиотерапия (рак толстой кишки), или (нео-) адъювантная химиолучевая терапия (рак прямой кишки).

а - Злокачественный полип нижних отделов толстой кишки. Ректороманоскопия гибким эндоскопом.
б - Колоноскопическая картина геморрагического рака восходящей ободочной кишки.
в - Рак правой половины толстой кишки.
г - Колоноскопическая картина рецидива рака в области анастомоза после удаления опухоли прямой кишки. 
з) Операция при наследственном неполипозном раке толстой кишки (ННПРТК)
Показания:
• Любой рак, прогрессирующая аденома (большой размер или дисплазия высокой степени) либо увеличение числа полипов, за исключением случаев множественных метастазов или абсолютных противопоказаний.
Хирургический подход:
• Субтотальная резекция ободочной кишки (лечебная + профилактическая): рекомендована при всех опухолях, расположенных проксимальнее сигмовидной кишки, за исключением случаев отказа больного или наличия противопоказаний к операции, связанной со значительным укорочением толстой кишки.
• Сегментарная колоректальная резекция: только с лечебной целью в соответствии с онкологическими принципами.
• Рак прямой кишки при ННПРТК: низкая передняя резекция (с/без неоадъювантной химиолучевой терапии), профилактическая проктоколэктомия обычно не рекомендуется из-за полной утраты функции прямой кишки.
• Женщины (в частности, при наличии семейного анамнеза рака матки или мутации в hMSH6 или в hMLHl и hMSH2): обсуждение вопроса о гистерэктомии/овариоэктомии (в пострепродуктивном периоде, при наступлении менопаузы или во время других абдоминальных вмешательств).
и) Результаты. Несмотря на худшие патоморфологические признаки при ННПРТК, влияние микросателлитной нестабильности (MSI) на ответ при химиотерапии по сравнению со спорадическим колоректальным раком (КРР) при сопоставлении в соответствии со стадией, все еще дискутабельно.
к) Наблюдение. Непрерывное ежегодное наблюдение/скрининг колоректального рака (КРР) и внекишечных опухолей => ежегодная полная колоноскопия, сигмоидоскопия (после операции), исследование аспирата эндометрия.

- Когда и как появляются симптомы?
- Причины развития и виды синдрома
- Диагностика
- Профилактика
- Видео по теме
Когда и как появляются симптомы?
Этот вид занимает от 3 до 5% в общей массе случаев колоректального рака.
Его обнаруживают у людей обоих полов до 50 лет. Первые сигналы растущей опухоли проявляются за 5–6 лет до нее. Среднестатистический возраст диагностирования начальных симптомов — 44 года.
Явные проявления отсутствуют до того, как появится злокачественная опухоль. После этого у пациента наблюдаются:
- анемия;
- слабость;
- нарастающее истощение;
- эмоциональная лабильность;
- повышенная температура;
- депрессивные состояния;
- нарушение аппетита;
- расстройство стула;
- интоксикация;
- боль.
Болевые ощущения могут проявляться по-разному. Это ноющие и тянущие боли совсем слабые или средней интенсивности. Редко возникает краткий по времени приступ боли, по характеру схожий с приступом при аппендиците или остром холецистите.
Визуальное определение крови в кале обычно не имеет места из-за того, что новообразование находится высоко.
Отличает синдром Линча от других видов колоректального рака:
- раннее начало;
- наиболее частое поражение правой стороны кишечника;
- обилие первоначальных опухолей.
У пациентов с доказанной мутацией генов риск развития онкологического заболевания может достигать от 30 до 80%.
Причины развития и виды синдрома

Болезнь прогрессирует на фоне мутации генов. Чем больше мутаций вовлечено в процесс, тем выше риск образований злокачественных неоплазий.
В случае синдрома Линча формы I обильные опухоли лоцируются в пределах толстого кишечника. Наблюдается раннее развитие большого количества опухолей без предварительных полипозных разрастаний.
Для формы II свойственны злокачественные неоплазии в разных частях тела и толстокишечной аденокарциномы. Чаще от опухолей страдают женские половые органы, реже – вышележащие отделы пищеварительной системы.
К факторам, влияющим на риск развития рака при синдроме Линча, относят:
- курение, алкоголь;
- избыточную массу тела;
- потребление пищи с малым содержанием клетчатки и обогащенной твердыми животными жирами;
- длительное применение антибиотиков.
Диагностика
Основные источники при постановке диагноза до появления злокачественной опухоли – генетические исследования и семейный анамнез. В случае выявления подтвержденных карцином у троих и более родственников проводят генетические анализы. Мутация должна была проявляться в двух и более поколениях.
Если мутация обнаружена генетическим исследованием, то пациенту дополнительно проводят иммуноферментные анализы и тест на микросателлитную нестабильность.
Колоноскопия и ирригоскопия назначаются при появлении клинических признаков синдрома. Проводят исследования кала на наличие скрытой крови, а также магнитно-резонансную или компьютерную томографию брюшной полости и УЗИ.
Генетические исследования рекомендованы всем ближайшим родственникам пациента для своевременного выявления заболевания. При положительных результатах после 30 лет назначают регулярные исследования:
- обоим полам раз в два-три года – гастроскопия и анализы на хеликобактерную инфекцию;
- женщинам ежегодно – осмотр гинеколога, УЗИ и кровь на онкомаркеры;
- мужчинам ежегодно – анализ мочи.
Профилактика
Поставленный диагноз синдром Линча предполагает диспансерное наблюдение пациента на протяжении всей жизни. Оно состоит из осмотров онколога и гастроэнтеролога.
В дополнение назначают раз в один-два года:
- колоноскопию после 25 лет;
- фиброгастродуоденоскопию – после 30 лет;
- ультразвуковое исследование брюшной полости – после 30 лет.
- гинекологический осмотр – для женщин.
Инструментальные обследования назначают раз в один-два года после 30 лет.
Независимо от наличия подтвержденных анализов, любому человеку, который находится в группе риска, необходимо взять собственное здоровье под контроль. Простые правила здорового образа жизни значительно снизят шансы на развитие патологии:
- Избавление от вредных привычек. Алкоголь и курение усиливают риск появления нескольких видов рака.
- Поддержание веса в норме. Правильное питание и посильная физическая нагрузка помогут держать свою массу под контролем.
- Здоровое питание. В зависимости от образа жизни необходимо обеспечивать себя всеми необходимыми питательными элементами – белками, жирами, углеводами, витаминами, микро- и макроэлементами, клетчаткой.
Онкология кишечника занимает 3 место в мире по сложности диагностики и лечения. Гораздо реже встречается наследуемый недуг – неполипозный рак толстой кишки. В 2009 году Министерством здравоохранения России была подведена статистика по распространению рака кишечника. Количество больных составило 17,5% на 100 тысяч населения страны. Как утверждают специалисты, очень важно знать признаки недуга и вовремя обратиться к врачу. Только своевременная медицинская помощь поможет вылечить, а еще лучше – предотвратить опасную болезнь.
Особенности и опасность неполипозного рака толстой кишки
НРТК является наследственным заболеванием. Недуг может возникнуть по причине семейного рака (синдром Линча), или наследованием аденоматозных полипов.
В исследовании болезни очень важно иметь информацию о предшественниках раковых клеток, которые передались больному. Но, бывает так, что пациент не знает своих родственников, а тем более болезней, которым они подвергались. По этой причине – достоверно определить степень опасности и риск данной онкологии не представляется возможным.
Причины заболевания и кто в группе риска?
Риск развития заболевания у пациентов с наследственной предрасположенностью составляет 50%. Также, у таких людей, зачастую отсутствуют полипы в кишечнике, поэтому онкология развивается очень быстро. Существуют семьи, которые подвергаются опасности с поколения в поколение.
В большинстве случаев, ННРТК поражает людей с доминантным геном в возрасте до 60 лет. Для женщин риск составляет 91%, а для мужчин – 69%. Для синдрома Линча или ННРТК характерны следующие признаки:
- Проявление заболевания у родственников в возрасте до 60 лет, в 2 – 3 поколениях.
- Незрелый возраст проявления болезни у обоих родственников, в 2 поколениях.
- Два случая любого вида онкологии у двух родственников в 2 – 3 поколениях. При этом, хоть один случай должен быть раком яичников, почечной лоханки, желудка, уретры или кишечника. В этом случае учитывается рак в возрасте только до 50 лет.
- Случаи недуга у самых близких (отца и матери) в возрасте до 50 лет.
- Диагностирование опухолей в 2 поколениях (до 50 лет).
- Хотя-бы один родственник первой степени родства с диагнозом данной болезни.
При наличии генной мутации одного пациента, рекомендуется пройти обследование всем его родственникам. Таким образом, можно обнаружить опухоли на ранней стадии, что значительно увеличит шансы для лечения и полного выздоровления.
Первые признаки
В самом начале своего развития, злокачественное образование в кишечнике растет практически без выраженных признаков. Только по мере его прогресса начинают проявляться такие симптомы:
- Боли в животе. В зависимости от локализации опухоли, боль может быть разной: ноющей, давящей или в виде легких схваток.
- Стабильный дискомфорт в желудке и кишечнике, а именно: чувство вздутия, частое газообразование и урчание.
- Нерегулярный стул. Запоры и поносы могут чередоваться.
- Возникновение рвотного рефлекса без причин, частые отрыжки и тошнота.
- Чувство тяжести и переполнения желудка.
Помимо основных симптомов, ярким показателем образования являются кровяные сгустки в каловых массах. На цвет они бордово-коричневые, по причине сворачиваемости. Такой признак характерный для опухоли, расположенной в самом начале толстого кишечника. При обнаружении крови – следует незамедлительно обратиться к врачу!
Зрелые симптомы
Зрелая стадия ННРТК имеет разную симптоматику, в зависимости от места локализации образования. Клиническая картина условно разделяется на две стороны кишечника: правую и левую.
Опухоль в правой части сопровождается такими симптомами:
- болевые ощущения, преимущественно, в правой стороне живота;
- анемия;
- потеря сил, слабость всего организма;
- отсутствие аппетита;
- наличие прощупывания образования.
Когда злокачественное образование развивается в правой стороне толстой кишки, у некоторых пациентов может повышаться температура. По статистике это 2 из 10 больных. Незначительная лихорадка может беспокоить человека долгое время, и многие считают это явление простудным синдромом. Однако, в такой ситуации, рекомендуется срочное обследование желудочно-кишечного тракта, так как повышение температуры – первый показатель правосторонней опухоли.
Симптоматика левостороннего ННРТК значительно отличается от недуга справа. Для рака такой локализации характерно возникновение нескольких мелких образований. Они являются препятствиями для равномерного распределения кала в кишечнике.
У пациентов данной категории наблюдаются продолжительные запоры. Задержка испражнения может длиться до 20 дней, так как плохо поддается медикаментозному лечению. Больной таким видом недуга может ощущать боли в животе, тяжесть и вздутие, что характерно для правостороннего рака. Однако, причиной этих симптомов является не опухоль, а непроходимость кишечника.
Необходимые анализы и обследования
Диагностика наследственной онкологии кишечника – довольно сложная задача. Для обследования необходимо детальное исследование семейного анамнеза и генетическое тестирование. На практике такой процесс является дорогостоящим и занимает много времени. По этой причине, обследовать все население невозможно и нецелесообразно.
При выявлении наследственности заболевания, врачи используют стандартные методы обследований, как для классического рака кишечника:
Врач прощупывает нижнюю область живота пациента. Методом пальпации специалист может определить наличие, размер образования.
Пациент должен сдать общий анализ крови на выявление анемии, анализ мочи, а также анализ кала на скрытую кровь и гельминтозы.
С помощью современных аппаратов специалист имеет возможность осмотреть сигмовидную и прямую кишки. Основные исследования – это томография, ректороманоскопия и колоноскопия (осмотр с помощью эндоскопа).
Для оценки состояния других органов, а также для диагностики возможных метастазов, проводиться рентгенография и УЗИ. А в последние годы самые точные показатели получают с помощью МРТ (магнитно – резонансной томографии).

Лечение неполипозного рака толстой кишки
Практически всем пациентам (85 – 95%) назначается операция. Оперативное лечение проходит в виде эндоскопической резекции. Опухоль удаляется вместе с окружающим ее участком толстой кишки. При поражении лимфатических узлов, они также подлежат удалению. Процедура осуществляется через разрез стенки живота, либо с помощью манипуляторов, которые внедряются к месту образования через несколько разрезов.
Одним из методов лечения болезни является лучевая или радиотерапия. В основе оздоровления лежит применение рентгеновских лучей, которые способны разрушать раковые клетки. Воздействие такого типа вызывает много побочных эффектов: рвота, диарея, кровотечения в прямой кишке, слабость и поражение кожи от лучевых вспышек. В целях безопасности пациента, данный вид лечения используется только в крайних случаях.
Какие лекарственные препараты назначаются?
В целях комплексного лечения химиотерапевтическим методом в медицине используются такие препараты:
- “Оксалиплатин” – препятствует синтезу белков и генетической системе раковых клеток.
- “Лейковорин” – в состав средства входит фолиевая кислота. Препарат восстанавливает нормальную жизнедеятельность клеток и тканей организма, пораженных заболеванием.
- “Капецитабин” – оказывает разрушительное действие на опухолевые клетки.
- “5-фторурацил” – считается самым эффективным химиотерапевтическим средством. Основное действие препарата направлено на уничтожение жизнедеятельности клеток рака.
На основе последнего медикамента созданы альтернативные препараты, которые используют в зависимости от формы и стадии опухоли. Самые популярные из них – это: “Иринотекан”, “Фторафур”, “Эрбитукс”, “Капецитабин”, “Авастин”.
Питание при неполипозном раке толстой кишки
Диета при ННРТК должна способствовать нормальной деятельности пищеварительной системы. Пациент требует правильного и полноценного рациона. В него обязательно должны входить белки, жиры, углеводы, витамины и минералы.
Ежедневный рацион онкобольного должен из состоять простых натуральных продуктов:
- овощи;
- каши;
- хлеб (из отрубей или цельно зерновых культур);
- фрукты (желательно цитрусовые).
Примерное меню на целый день для пациента с онкологическим заболеванием кишечника:
- Завтрак – свежевыжатый фруктовый сок;
- Второй завтрак – каша с фруктами;
- Обед – овощной суп или рагу;
- Ужин – морепродукты, овощи на пару, овощной салат;
- Второй ужин – чай с сухофруктами или любой кисломолочный напиток.
На приготовление блюд из диетических продуктов не уходит много времени и больших капиталовложений. Пища должна готовиться на пару, в духовке, либо методом обычной варки. Не рекомендуется использование растительного масла, перца, специй и большого количества соли.
Профилактика заболевания
Для своевременного обнаружения заболевания, а также для предотвращения неполипозного рака толстой кишки, необходимо следить за состоянием своего организма, а именно:
- Периодически проходить осмотр у врача.
- Незамедлительно лечить любые заболевания ЖКТ.
- Соблюдать уровень витаминов А и С в организме.
- Максимально правильно питаться.
- Вести здоровый образ жизни и поддерживать физическое здоровье.
Прогноз и сколько живут с таким диагнозом?
Среди других видов онкологических заболеваний, ННРТК занимает одну из лидирующих позиций по степени смертности. Всего 50% онкобольных имеют шансы на полное выздоровление. Такая низкая вероятность сформировалась по причине того, что начальные стадии неполипозного рака проходят бессимптомно и сложно диагностируются.
На выживаемость влияют многие показатели общего состояния пациента:
- Стадия заболевания.
- Наследственная предрасположенность.
- Возраст больного.
- Вредные привычки.
- Наличие или отсутствие осложнений.
- Своевременное обнаружение опухоли.
- Качество лечения.
- Другие заболевания пациента.
Таким образом, чем быстрее обнаружен рак, чем лучше и правильнее подобран курс терапии, тем выше шанс на выживание.
90% пациентов живут более 5 лет при условии, что образование не распространилось за границы слизистой оболочки кишечника.
70% больных живут больше 5 лет, если злокачественные клетки поразили мышечную ткань кишечной стенки.
Лишь 50% больных могут жить более 5 лет, в случае врастания опухоли в серозную оболочку кишечника.
При опухоли 4 стадии, пациент живет от 6 до 12 месяцев, после проведенной операции.
Внимательное отношение к собственному здоровью – лучший способ предотвращения такого коварного заболевания как неполипозный рак толстой кишки. При своевременном выявлении, оно легко поддается лечению, тем более – сегодня, во времена применения инновационных технологий и современных терапевтических методик.
Наследственная неполипозная колоректальная карцинома – это наследственно обусловленная форма колоректального рака. Передается по аутосомно-доминантному типу. Чаще поражает проксимальные отделы толстого кишечника. Возможно одновременное или практически одновременное развитие нескольких злокачественных опухолей. Проявляется болями, нарушениями стула и явлениями кишечной непроходимости. Диагноз устанавливается на основании семейного анамнеза, клинической симптоматики и данных дополнительных исследований (колоноскопии, биопсии, генетических тестов). Лечение оперативное - радикальное или паллиативное.
МКБ-10
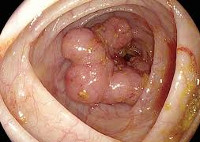
- Причины развития ННКРК
- Симптомы ННКРК
- Диагностика
- Лечение ННКРК
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Наследственная неполипозная колоректальная карцинома (ННКРК) – злокачественная опухоль толстой кишки, обусловленная наследственной мутацией. Составляет от 3 до 8% случаев колоректального рака. Относится к наследственным формам рака. Риск развития болезни в течение жизни при установленной мутации – около 80%. Злокачественная опухоль толстого кишечника нередко возникает в возрасте до 50 лет, то есть, на 10-15 лет раньше, чем в среднем по популяции. У пациентов с наследственной неполипозной колоректальной карциномой также отмечается повышенная вероятность развития рака яичников, рака эндометрия, рака тонкого кишечника, рака желудка, рака почек и рака поджелудочной железы. Суммарный риск развития злокачественных опухолей в течение жизни составляет более 90%. Лечение осуществляют специалисты в сфере клинической онкологии, проктологии и абдоминальной хирургии.

Причины развития ННКРК
Наличие подобных мутаций подтверждается при проведении генетических исследований. Вместе с тем, существуют клинические критерии, позволяющие обоснованно заподозрить наличие наследственной неполипозной колоректальной карциномы. Вероятность развития наследственного колоректального рака при выявлении данных критериев может варьировать из-за различия генетических поломок и разного уровня нестабильности клеток. К числу критериев относят:
- Наличие трех и более близких родственников с колоректальным раком, подтвержденным в ходе гистологического исследования. Один из трех родственников должен иметь первую степень родства с двумя другими. Наряду с колоректальным раком, учитывается наличие рака почки, тонкого кишечника и других органов, поражающихся при ННКРК.
- Развитие заболевания у представителей двух поколений.
- Хотя бы одно из новообразований было обнаружено у больного, не достигшего возраста 50 лет.
Для более точного прогнозирования специалисты-онкологи выделяют три группы пациентов с учетом склонности к развитию наследственной неполипозной колоректальной карциномы: группу низкого, среднего и высокого риска. В группу низкого риска входит большинство представителей популяции. У членов этой группы рак толстого кишечника в семейном анамнезе отсутствует либо выявляется у родственников не первой степени родства или у родственников первой степени родства в возрасте старше 45 лет. В группе среднего риска находятся больные, имеющие одного родственника первой степени родства, заболевшего колоректальным раком в возрасте младше 45 лет, либо двух родственников первой степени родства, заболевших в любом возрасте.
Группа высокого риска включает в себя членов семьи пациента с установленной наследственной неполипозной колоректальной карциномой и различными полипозными синдромами. Кроме того, в эту группу входят больные, у которых в семейном анамнезе выявляется три и более случаев рака толстого кишечника в пределах материнской или отцовской линии (у родителя, дедушки, бабушки, тети, дяди, сестры, брата, племянника и племянницы) либо два и более случаев рака толстого кишечника в пределах одной линии при условии, что хотя бы у одного родственника рак был множественным либо был диагностирован в возрасте до 45 лет.
Вероятность появления детей, страдающих наследственной неполипозной колоректальной карциномой при подтвержденном заболевании у одного из родителей, составляет 50%. Генетические исследования в период внутриутробного развития ребенка возможны, но на практике такую диагностику осуществляют очень редко из-за ее низкой практической значимости. Имеющаяся мутация может никак не проявиться в течение жизни (неполная пенетрантность гена) либо проявляться с различной степенью тяжести и в разном возрасте (вариабельная экспрессивность гена), поэтому оценить последствия наличия такого гена для ребенка заранее невозможно.
Симптомы ННКРК
Клиническая симптоматика соответствует классическому колоректальному раку. Отличительными особенностями являются более молодой возраст пациентов и преимущественное поражение проксимальных отделов толстого кишечника. Из-за высокого расположения наследственной неполипозной колоректальной карциномы кровь в кале визуально обычно не определяется, при значительной кровопотере возможен темный стул, при повторяющихся кровотечениях – анемия, проявляющаяся слабостью, головокружениями, бледностью кожных покровов и изменениями в анализе периферической крови.
При наследственной неполипозной колоректальной карциноме могут возникать явления кишечной непроходимости. Вначале кишечная непроходимость частичная, проявляется метеоризмом, задержкой стула и резкими схваткообразными болями, повторяющимися через 10-15 минут. При дальнейшем росте опухоли могут наблюдаться состояния, требующие экстренного хирургического вмешательства. Карциномы достаточно большого размера удается выявить при пальпации живота. При прогрессировании заболевания обнаруживаются общие признаки онкологического поражения: снижение аппетита, потеря веса вплоть до кахексии, слабость, гипертермия и т. д.
Диагностика
При постановке диагноза учитывается семейный анамнез, клинические проявления и данные дополнительных исследований. Больных направляют на колоноскопию, в процессе исследования осуществляют эндоскопическую биопсию опухолевой ткани. При подозрении на наличие наследственной неполипозной колоректальной карциномы наряду со стандартным морфологическим изучением материала выполняют исследование на микросателлитную изменчивость. При высоком уровне микросателлитной изменчивости проводят специальные генетические тесты.
Больным с наследственной неполипозной колоректальной карциномой назначают анализ кала на скрытую кровь, анализ периферической крови для выявления анемии и биохимический анализ крови для оценки функций печени. Для обнаружения метастазов и первичных опухолей другой локализации, возникающих при данной патологии, больных направляют на комплексное обследование, которое включает в себя гастроскопию, УЗИ органов малого таза, цитологическое исследование аспирата эндометрия, УЗИ брюшной полости, УЗИ забрюшинного пространства, рентгенографию грудной клетки, сцинтиграфию всего скелета и другие исследования.
Лечение ННКРК
Лечение хирургическое. С учетом высокого риска развития новых опухолей обычно осуществляют субтотальное удаление толстого кишечника с созданием илеоректального анастомоза. При вовлечении лимфатических узлов выполняют лимфаденэктомию. При наличии отдаленных метастазов проводят паллиативные оперативные вмешательства, направленные на устранение явлений кишечной непроходимости. Прогноз более благоприятный по сравнению с ненаследственными формами колоректального рака.
Прогноз и профилактика
Профилактика развития наследственной неполипозной колоректальной карциномы включает в себя регулярные обследования. Ближайшим родственникам пациентов с уже диагностированной ННКРК рекомендуют раз в два года проводить колоноскопию после 20 лет и раз в год – после 40 лет. Кроме того, им следует регулярно сдавать анализы мочи, а при появлении патологических изменений проходить обследование для исключения опухолей почек и мочеточников. Женщинам необходимо ежегодно обследоваться у гинеколога для исключения рака яичников и рака эндометрия. В некоторых случаях показана профилактическая пангистерэктомия. Дальним родственникам больных наследственной неполипозной колоректальной карциномой советуют провести генетическое исследование.
Читайте также:

