Нейроэндокринная опухоль предстательной железы
Сивков А.В., Кешишев Н.Г., Ефремов Г.Д., Ковченко Г.А., Рабинович Э.З., Трудов А.А., Никонова Л.М., Ромих Ф.Д.
В предыдущих работах, посвященных нейроэндокринной дифференцировке (НЭД) рака предстательной железе (РПЖ), мы попытались осветить наиболее значимые проблемы диагностики и лечения РПЖ с учетом нейроэндокринного (НЭ) статуса опухоли [1, 2, 3, 4]. В 2014 году интерес к этой теме резко возрос: по данным базы данных медицинских и биологических публикаций PubMed в 2014 году опубликовано не менее 93 статей, а только за 1 квартал 2015 года – уже 26. В данном обзоре мы предлагаем рассмотреть новые актуальные данные по НЭД РПЖ, которые появились в литературе за последние несколько лет.
СУЩЕСТВУЮТ ЛИ НЕЙРОЭНДОКРИННЫЕ КЛЕТКИ В ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ?
В первую очередь нейроэндокринные клетки (НЭК) присутствуют в органах, которые взаимодействуют с внешней средой, например желудочно-кишечный тракт, органы дыхания, мочеполовая система, а также кожа (клетки Меркеля и меланоциты). Тем не менее, их также обнаруживают в эндокринных железах и тканях, таких как гипоталамус, передняя доля гипофиза, эпифиз, щитовидная железы, тимус, молочная железа, поджелудочная железа и островки Лангерганса 7.
В норме НЭК присутствуют во всех отделах предстательной железы (ПЖ) при рождении. Располагаясь рассеянно в ткани железы, число НЭК значительно увеличивается во время пубертатного периода, после чего остается относительно неизменным в возрастном интервале 25 – 54 года [8]. НЭК встречаются во всех отделах ПЖ, однако прослеживается общая тенденция к их большему скоплению в области крупных протоков железы, и меньшему – в ацинарной ткани [9]. Таким образом, отмечается некая неравномерность распределения НЭК, в том числе и в здоровой ткани ПЖ [10].
Для понимания терминологии стоит сказать, что понятие “нейроэндокринный” (НЭ) может относиться и к доброкачественному и к опухолевому процессу, в то время как НЭД – относится исключительно к злокачественному заболеванию. Существующая неточность терминологии несколько затрудняет поиск материала по рассматриваемой теме [11].
НЭД РПЖ – термин, который подразумевает наличие злокачественного новообразования предстательной железы с НЭ проявлениями [12]. НЭК проявляют свойства как нейронов, так и эндокринных клеток, при этом само понятие НЭ не имеет ничего общего с раковым процессом в целом. Оно возникло в конце 1920-х годов, когда было обнаружено, что некоторые нейроны гипоталамуса секретируют свои продукты не только в синаптические щели, описанные Montuenga, а непосредственно в кровоток [5]. Впоследствии клетки, обладающие подобным (гибридным) механизмом передачи были названы НЭ, а теория получила широкое распространение [11].
Присутствие НЭ компонента при РПЖ представлено двумя основными морфологическими видами: нейроэндокринный (мелкоклеточный) рак ПЖ, когда РПЖ имеет истинно НЭ генез и НЭД при РПЖ, когда наряду с обычной аденокарциномой (АК), по тем или иным причинам, в опухолевой ткани ПЖ появляется пул НЭК. Ниже будет представлена классификация профессора J.I. Epstein и соавт., в которой перечислены возможные морфологические проявления подобных новообразований [13].
КАКОВЫ МОРФОЛОГИЧЕСКИЕ КРИТЕРИИ НЭК?
НЭК характеризуется наличием плотных цитоплазматических гранул. Ультраструктурные исследований показали: морфология этих органелл очень неоднородна по форме и размерам, что свидетельствует о существовании нескольких вариантов НЭ клеток. Тем не менее, еще в 1986 г. P.A. Abrahamsson описал общие критерии, присущие всем НЭК [14, 15]:
- НЭК содержат секреторные гранулы;
- НЭК обладают эндокринной секрецией;
- НЭК часто обладают свойством аргинофильной и даже аргентофильной окраски;
- НЭК экспрессируют нейроэндокринные маркеры (хромогранин А, синаптофизин и т.д.)
- НЭК не содержат андрогеновых рецепторов.
Важной характерной особенностью НЭК является отсутствие андрогенных рецепторов (АР) [18]. Это аспект интересен еще тем, что андрогены считаются наиболее важным фактором для поддерживающим роста и размножения клеток ПЖ [19]. На моделях животных доказано, что число НЭК клеток не изменяется под влиянием кастрации, либо денервации ПЖ и пока остается неясным, какие факторы влияют на НЭК в ПЖ [20, 21].
Интересен факт, что НЭК обнаруживаются в меньшем количестве у афроамериканцев, у которых, в свою очередь, согласно статистическим данным РПЖ встречается чаще. Подобные доводы служат основой для гипотезы о протективной роли НЭК в отношении РПЖ [22]. Как и прочие НЭК, НЭК ПЖ обычно не видны при стандартной световой микроскопии с применением обычных методов окрашивания. Для их идентификации применяется иммуногистохимическое (ИГХ) исследование [23].
Основополагающие вопросы НЭД РПЖ были рассмотрены на заседании Prostate Cancer Foundation (PCF) 31 июля 2013 года. Итоги освещены в журнале The American Journal of Surgical Pathology 2014 года [13].
Одним из предметов обсуждения стала новая классификация нейроэндокринных опухолей (НЭО) ПЖ. Существующая классификация была предложена в 2004 году, утверждена ВОЗ и включает следующие пункты: 1) фокальная НЭД в обычной аденокарциноме ПЖ; 2) карциноидный рак (высокодифференцированная НЭО); 3) мелкоклеточная НЭ карцинома (низкодифференцированная НЭО).
На заседании PCF были сделаны выводы, что данная классификация несет в себе основу классификации общепринятой для всех НЭО, однако не отражает уникальных аспектов присущих только НЭО при РПЖ. Были предложены дополнения и уточнения к существующей классификации, которая приобрела следующий вид:
- Обычная АК ПЖ с фокусами НЭД;
- АК в НЭД клетках подобных клеткам Панета;
- Карциноидная опухоль;
- Мелкоклеточная НЭ карцинома;
- Крупноклеточная НЭ карцинома;
- Смешанная НЭ карцинома – ацинарная АК.
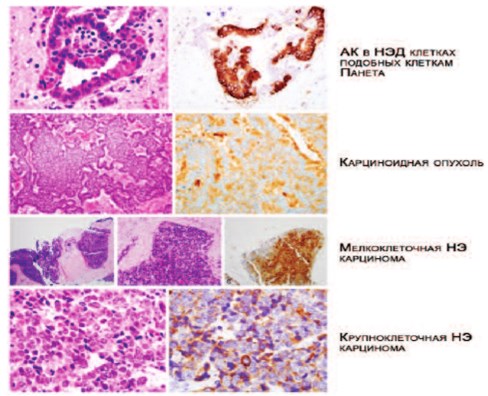
Рис. 1. ИГХ определение НЭД при РПЖ [24]
Новая классификация НЭД при РПЖ вносит дополнения и уточнения к существующей и, вероятнее всего, будет принята в качестве основной. Согласно новой классификации, НЭО ПЖ варьируют от обычной НЭД, до смешанных форм НЭ карциномы (рис.1). Кроме того, отдельным пунктом выделена аденокарцинома с НЭД в клетках, подобных клеткам Панета (КПКП). Данный термин был впервые использован для описания эозинофильных НЭК, которые обнаруживаются в виде отдельных островков или диффузно расположены в ПЖ [25, 26, 27, 12]. Клетки Панета обычно встречаются в кишечном тракте. КПКП морфологически напоминают клетки Панета, за что и получили такое название [28].
Появились рекомендации, касающиеся оценки НЭД и ее интерпретации. Согласно выводам, нет достоверных данных о корреляции между наличием НЭД в ПЖ и неблагоприятным клиническим прогнозом. Следовательно, пока не рекомендуется рутинно применять ИГХ наряду со стандартным патоморфологическим исследованием [12].
НЭ РПЖ, то есть карцинома РПЖ состоящая только из НЭК, выявляется примерно в 1% случаев РПЖ. Этому, как правило, сопутствует характерная мелкоклеточная недифференцированная морфологическая картина при световой микроскопии, аналогичная мелкоклеточному раку легких [29]. Уровень ПСА при таких опухолях иногда не превышает 2 нг/мл, что становится причиной позднего выявления новообразований уже на распространенных стадиях. В подобных случаях маркеры специфичные для НЭО, например ХгА, – это, пожалуй, единственный неинвазивный способ позволяющий выявить злокачественный процесс [30].
Существует несколько работ, где представлены клинические случаи пациентов с чисто НЭО ПЖ. Такие пациенты, как правило, отличаются невысоким ПСА. H.Q. Не и соавт. представили двух таких пациентов, у которых заболевание было выявлено на метастатической стадии при уровнях ПСА 0,2 и 0,73 нг/мл [31].
Известно, что наиболее распространенными органами-мишенями при метастазировании РПЖ – это забрюшинные лимфоузлы, кости и легкие. Однако, в случае НЭО ПЖ, наиболее часто метастазы поражают головной мозг, то есть также как НЭО других органов [30, 32, 33]. Так, в ходе ретроспективного исследования, включившего 16280 больных РПЖ с метастазами в головной мозг, было показано, что при НЭО ПЖ метастазы в головной мозг встречаются чаще, чем при обычной АК: 16 и 0,8% соответственно [34].
Частота смешанных опухолей АК/НЭО значительно выше, чем первичного НЭ РПЖ: в среднем 40% против 0,5-2%, соответственно. Поэтому смешанные новообразования вызывают наибольший интерес, так как, обладая свойствами НЭО, несут и типичные морфологические и клинические признаки РПЖ [35, 36, 37, 38].
КАКОВА ФУНКЦИЯ НЭК В ПЖ?
В здоровом организме нормальные НЭК выполняют комплексную регуляторную роль на тканевом уровне. Например, НЭК желудочно-кишечного тракта, которые известны как энтероэндокринные клетки, регулируют секрецию, моторику, а также рост и дифференцировку клеток в кишечнике. Для реализации подобных целей указанные клетки используют эндокринный, аутокринный, паракринный и нейрокринный механизмы, разумеется, под контролем симпатической и парасимпатической иннервации [39]. НЭК дыхательных путей контролируют морфогенез бронхиального ствола, рост и созревание клеток, и считается, что они выполняют защитную роль для стволовых клеток [7].
Роль НЭК в ПЖ окончательно не ясна, но говорить об их функциональной активности можно по тем субстанциям, которые эти клетки экспрессируют в кровь. Кроме основных трех широко известных маркеров – хромогранина А (ХгА), синаптофизина и нейронспецифической энолазы (НСЭ), НЭК синтезируют другие агенты семейства хромогранина (хромогранин В и хромогранин С), а так же различные гормон-ассоциированные субстанции: серотонин, гистамин, тиреоид-стимулирующий гормон-подобный пептид, кальцитонин, α-человеческий хорионический гонадотропин, соматостатин, бомбезин, паратиреоидный гормон-связанный белок; вазоактивный интестинальный пептид, нейропептид, холецистокинин, сосудистый эндотелиальный фактор роста (VEGF), глюкагон, β-эндорфин, лей-энкефалин и адреномедуллин. Способны ли НЭК ПЖ синтезировать все перечисленные агенты или хотя-бы большинство? – пока не ясно [5, 6, 23, 40, 41].
ХгА, который является одним из основных среди экспрессируемых агентов НЭК, участвует в регуляции гомеостаза кальция и сопровождает катехоламины в секреторных везикулах симпатической и адреномедуллярной системы [42], однако о специфической роли ХгА в ПЖ практически ничего не известно. Аналогично и с другими нейропептидами – их роль мало изучена. Если говорить в общем о функции НЭК в ПЖ, известно, что они играют ключевую роль в дифференциации клеток железы [43].
КАК ОПРЕДЕЛИТЬ НАЛИЧИЕ НЭД В ПЖ?
Наиболее достоверным способом, позволяющим выявить или исключить наличие НЭД, является биопсия ПЖ с последующим ИГХ анализом ткани на наличие экспрессии ХгА, синаптофизина, КИ-67, экспрессии гена ХгА и т.д. [44, 45]. В своих наблюдениях di Sant'Agnese [6] и B. Helpap [46] обнаружили, что ИГХ определение маркеров НЭД в ткани ПЖ может не всегда быть достаточным для достоверной идентификации "истинной" НЭД. Обнаружение этих продуктов при ИГХ анализе может означать лишь хранение этих субстратов в клетке, а не обязательную их экскрецию в кровь. Поэтому считается, что наиболее специфичным методом обнаружения активности НЭК является анализ экспрессии гена к хромогранину А в ПЖ путем ПЦР [45, 47].
Относительно новым методом, разработанным для определения НЭО и их метастазов, является сцинтиграфия соматостатиновых рецепторов (ССР). Данный метод позволяет выявить гиперэкспрессию соматостатиновых рецепторов II типа на поверхности клеток НЭО. Некоторые авторы считают, что положительная экспрессия ССР определенно коррелирует с НЭД [48]. В последнее время в литературе появляются работы по исследованию диагностической ценности ПЭТ КТ (позитронно-эмиссионной компьютерной томографии) для оценки экспрессии ССР у пациентов с кастрационно-резистентным раком предстательной железы (КРРПЖ). Так G. Savelli и соавт. в исследовании III фазы оценивали накопление препарата GA-DOTATOC с применением ПЭТ КТ у 6 пациентов с КРРПЖ. В результате из 6 пациентов у двух было выявлено накопление радиофармпрепарата в костях или легких. Авторы делают вывод, что ПЭТ КТ является многообещающим методом, но требуется проведение широкомасштабных исследований [49].
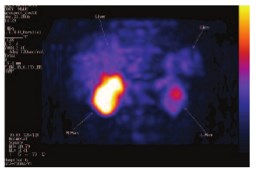
Рис. 2А. Выделение препарата Октреотида 111In
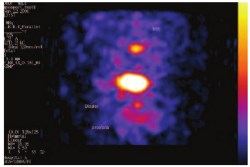
Рис. 2Б. Накопление препарата Октреотида 111In в ПЖ и MTS лимфоузлах
Однако, выполнение биопсии ПЖ возможно не каждому больному, прежде всего, по экономическим причинам, а также из-за соматического состояния большинства больных, особенно если речь идет о кастрационно-резистентном раке предстательной железы (КРРПЖ). Поэтому актуальным является внедрение в клиническую практику сывороточных маркеров, использование которых даст возможность неинвазивным путем определить НЭД при РПЖ [50, 51].
В 2012 мы показали, что ХгА это наиболее значимый маркер НЭД при РПЖ. И сегодня, по-прежнему, ХгА остается наиболее применимым маркером НЭД. Его чувствительность составляет 60-90% [52], специфичность, по некоторым данным, равна 10-35% 53.
ХгА является представителем гранинов – кислых секреторных белков. Продуцирование и накапливание ХгА происходит в секреторных гранулах НЭК [56]. Функция ХгA окончательно не установлена [57]. Считается, что ХгA может иметь внеклеточную биологическую активность и действовать как аутокринно-паракринный регулятор в секреторных процессах. Кроме того, ХгA способен модулировать процессинг гормональных пептидов, потому что в нем имеется несколько двухосновных участков, которые, возможно, служат конкурентоспособными основаниями для протеолитических ферментов [57].
D. Kadmon и соавт. представили работу, в которой указали на то, что ХгА – это основной нейроэндокринный белок, в 48% продуцируемый метастатическими опухолями [58]. Позже были опубликованы данные, согласно которым определение этого маркера в крови больного РПЖ указывает на НЭД не только метастатической опухоли, но и первичного РПЖ [59]. Некоторые авторы утверждают, что ХгА выступает как независимый прогностический маркер при клиническом стадировании РПЖ [60], в то время как другие не согласны с данным утверждением [61].
Повышение ХгА в сыворотке крови чаще встречается у пациентов с КРРПЖ. Кроме того, существует достоверная корреляция между экспрессией ХгА и наличием отдаленных метастазов [62]. Пациенты РПЖ с высоким уровнем ХгА имеют достоверно худший прогноз, по сравнению с пациентами, у которых НЭД опухоли не выявлена [62].
A. Angelsen и соавт. выявили корреляцию между тканевым ХгА и сывороточным ХгА у пациентов РПЖ, где повышение тканевого ХгА соответственно сопровождалось повышением сывороточного ХгА [63].
M. Tarján провел исследование, в которое вошло 40 пациентов в равных пропорциях с метастатическим и неметастатическим РПЖ. Во всех 40 случаях проводили ИГХ анализ ХгА при пересмотре гистологического материала. Повышение ХгА было выявлено в 14 (78%) из 20 случаев РПЖ с метастазами. Интересен факт, что при неметастатическом РПЖ тканевой экспрессии ХгА ни в одном случае выявлено не было. По итогам работы был сделан вывод, что НЭД при РПЖ, очевидно, является признаком агрессивного и неблагоприятного течения заболевания [64].
C. Сhuang и соавт. показали, что ХгА может на ранних этапах указывать на неэффективность гормональной терапии, в то время как уровень ПСА сохраняется на низком уровне [65].
ПРОГНОСТИЧЕСКАЯ РОЛЬ ХгА
В последнее время в мировой литературе было представлено несколько работ, посвященных изучению прогностической ценности ХгА. C. De Nunzio и соавт. выполнили биопсию ПЖ 1018 мужчинам с ПСА ниже 10 нг/мл. При этом у всех пациентов был проведен анализ крови на ХгА. По данным исследования ХгА коррелировал только с возрастом пациентов, но не был связан с низкой дифференцировкой РПЖ (p=0,74). Авторы считают, что ХгА сыворотки крови не является обязательным маркером среди пациентов с ПСА ниже 10 нг/мл [66].
Прогностическую роль ХгА оценили L. Masieri и соавт., уровень XrA они определяли перед проведением радикальной простатэктомии (РПЭ). В исследование вошло 306 больных РПЖ. Средний уровень ХгА составил 68 нг/мл. По данным исследования, единственный критерий с которым коррелировал ХгА, оказался возраст пациентов (p 50% и >80% в 1-й группе составило соответственно 38,9% и 16,7%. Во 2-й группе – 26,7% и 6,7%, соответственно. Стабилизация уровня ПСА составила 41,7% и 53,3% соответственно в 1-й и 2-й группах лечения. Больший клинический эффект наблюдали у больных, ранее не получавших цитотоксическую терапию [84].
В наше исследование от 2013 года было включено 49 мужчин с КРРПЖ. Пациенты были разделены на 2 группы. В группу I вошли 21 пациент с повышенным уровнем Хромогранина А (5,9 нмоль/л), в группу II – 28 больных с нормальным уровнем Хромогранина А (1,6 нмоль/л). Комбинированная терапия включала назначение Октреотида Депо в дозе 20-30 мг каждые 28 дней в комплексе с дексаметазоном 4 мг в течение 1 месяца, затем доза была постепенно снижена до 1 мг в день. Также пациенты принимали аналоги ГнРГ, за исключением тех, у кого ранее была выполнена хирургическая кастрация. Каждые 28 дней мы определяли уровень ПСА и ХгА у всех пациентов до проведения инъекции Октреотида депо. Были получены следующие результаты: в группе I (21 пациент) было отмечено снижение ПСА ≥ 25% у 15 (71%) пациентов, у 11 (52%) снижение ПСА составило ≥ 50%, и у 6 (29%) пациентов ответ на лечение отсутствовал. Во II группе снижение ПСА ≥ 25% было выявлено у 10 (36%) пациентов, снижение ≥ 50% отмечено у 4(14%) пациентов и у 18 (64%) пациентов наблюдался рост ПСА на фоне проводимого лечения (p
Николай Кешишев: Здравствуйте.
Дмитрий Рощин: Каковы лабораторные, клинические признаки классической формы рака простаты? На что Вы опираетесь прежде всего?
Николай Кешишев: В настоящее время, если говорить о России, то это анализ крови на ПСА. Если ПСА 4,4 и выше, то мы делаем биопсию предстательной железы. Есть другие тесты: ПСА 3, сейчас активно за рубежом используется система 4К и другие маркеры. В нашей стране стандартом является определение ПСА в крови.
Дмитрий Рощин: Что касается лабораторной диагностики. Где та диагностическая триада, которую Вы используете повседневно для того, чтобы выявлять таких больных? Я говорю про ультразвук, МРТ.
Николай Кешишев: Первым выступает анализ крови на ПСА. Если ПСА высокий, то мы делаем больному томографию с контрастом. Речь идет о мультипрометрическом МРТ. Конечно же, не надо забывать о ректальном исследовании. Это триада, которая обязательно должна быть. И основываясь на этих данных, мы обязательно выполняем ультразвуковое исследование. Если есть подозрительные очаги, то в этом случае мы делаем биопсию предстательной железы. Сейчас еще активно внедряется фьюжн-биопсия, которая тоже имеет определенные преимущества.
Первым идет анализ крови на ПСА. Если ПСА высокий, то мы делаем больному томографию с контрастом. И не надо забывать о ректальном исследовании. Это триада, которая обязательно должна быть
Дмитрий Рощин: Наверняка были какие-то ситуации с Вашими пациентами, когда не все укладывалось в классическую картину рака простаты и что-то Вас сбивало. Каковы самые сложные случаи, когда еще до этапа биопсии Вы видите, что опухоль, даже если она есть, развивается не типично. Я имею в виду и возраст пациента, и динамику ПСА, и рентгенологическую картину.
Николай Кешишев: Дальше мы будем говорить об этих формах рака. Очень характерно в моей практике, когда вроде бы анализ крови и нормальный, меньше 3 даже, ПСА нормальный, тогда и смотреть больного не стоит. Но при выполнении обычного трансректального ультразвука мы видим, что в предстательной железе огромная опухоль. Не всегда ПСА является показателем онкологического процесса, поэтому обязательно больного надо смотреть и пальцем, надо делать трансректальный ультразвук. Поэтому говорим об этой триаде, об этом не надо забывать.
Дмитрий Рощин: По поводу ПСА. Что это такое?
Николай Кешишев: Это, по сути, белок, который состоит из аминокислот, там их более 200. Он вырабатывается преимущественно в предстательной железе. Но большая часть попадает в секрет простаты и выходит со спермой. Некоторая часть попадает в кровь. В крови обычно этот белок циркулировать не может, он связывается тоже с белком-переносчиком. И мы его там регистрируем в количестве меньше 4 мг на мл – это норма.
Дмитрий Рощин: Ведь, по сути, нормальный уровень ПСА, возрастная норма этого белка говорит о некой степени нормальной или патологической, чуть более высокой степени активности ткани предстательной железы. И на сегодняшний день мы имеем те формы опухолей, те формы клеток, в которых представлена опухоль у некоторых больных, которые теряют свойства нормальной клетки и не обладают даже вот такими свойствами, как продукция ПСА, да?
Николай Кешишев: Вы абсолютно правы.
Дмитрий Рощин: Какие формы рака простаты наиболее часто встречаются?
Николай Кешишев: Чаще всего встречается аденокарцинома предстательной железы, в 80% случаев. Реже встречаются другие формы: это и уретральная форма рака простаты, и протоковая, и плоскоклеточная. Они встречаются реже. Если опухоль первичная, истинный нейроэндокринный рак встречается в 1-2% случаев. На фоне лечения рака предстательной железы, прежде всего на фоне гормонального лечения идет его изменение и активность самой раковой ткани.
Дмитрий Рощин: Многие могут подумать, зачем же мы вообще говорим о редких формах рака. Ведь эти редкие раки, мутанты среди опухолей не обладают никакими свойствами. И, соответственно, не имеют никаких механизмов управления этой опухолью. Поэтому наше лечение опирается, если это локализованная форма, на хирургию. Если это не локализованная форма, то в таких случаях мы уповаем на классическую гормональную терапию, терапевтические схемы специального лечения лекарствами. Но при этом они не очень эффективны. И тогда возникает вопрос, зачем нам это надо. Потому что среди этих опухолей есть форма нейроэндокринного рака, которая благодаря тому, что это редкое строение опухоли, но при этом нами уже читаемо, мы можем воздействовать. Этих больных мало, но они есть. Мы можем как-то воздействовать другой терапией.
Николай Кешишев: Абсолютно правильно говорите. Поэтому знание этих форм важно любому онкоурологу.
Дмитрий Рощин: У Вас опубликовано довольно большое количество статей, работ, исследований. Какой процент популяции среди первичных больных нейроэндокринного рака? И вообще, что это такое – эндокринный рак?
Дмитрий Рощин: Но это негативные больные?
Николай Кешишев: Однозначно, ПСА-негативные больные. Но если совмещение аденокарцинома и нейроэндокринная дифференцировка, все-таки ПСА пока еще работает. Но на фоне гормонального лечения пул аденокарциномы уменьшается. И идет замещение, увеличение пула именно эндокринных клеток. Это особенность, которую отметили не только мы, а все авторы. Это такой известный факт, есть определенный генетический механизм, который это все указывает.
Дмитрий Рощин: Если мы говорим про первичный эндокринный рак, то таких больных мало. А вот если мы говорим про другие формы и про ту стадию заболевания, к которой подходят практически все пациенты в разное время с метастатическим раком простаты, то возникновение, усиление этого эндокринного ростка может теоретически и практически изменить подход к лечению. Как эти больные вписываются в общую схему, в руководство по лечению рефрактерного рака? Как их лечат в мире?
Николай Кешишев: Вы спросили про процент нейроэндокринной дифференцировки. По нашим данным и по мировым данным, у около 50% больных с резистентным раком предстательной железы есть нейроэндокринная дифференцировка.
У нас появляется резистентный рак предстательной железы. Идеально взять этому больному анализ крови на хромогранин А.
Дмитрий Рощин: Кстати, какие маркеры?
Николай Кешишев: Самый известный маркер хромогранин А, сывороточная форма его является маркером нейроэндокринной дифференцировки. Есть еще другой маркер – синаптофизин, но по нашему мнению, он работает не очень хорошо.
Дмитрий Рощин: У него низкая чувствительность, низкая специфичность?
Николай Кешишев: Да, нам не очень понравилось. Хромогранин А работает хорошо. Но идеально, чтобы определить, действительно ли у больного есть нейроэндокринная дифференцировка, больному с резистентным раком надо сделать биопсию предстательной железы. Пару кусочков отправить на гистологию. Но это больные очень тяжелые, и не каждому это возможно сделать, потому что они обычно передвигаются с трудом.
Дмитрий Рощин: Если мы берем такую этапную биопсию, то не надо ли еще раз брать потом биопсию, смотреть патоморфоз или изменение на клеточном уровне после проведения специального лечения?
Николай Кешишев: Я думаю, в том случае, если мы берем биопсию, у 50% больных мы не выявим нейроэндокринную дифференцировку. Этих больных надо лечить стандартно по известным российским и западным схемам. Химиотерапия или другие препараты. Если мы выявляем нейроэндокринную дифференцировку, никаких алгоритмов пока еще не существует, надо задуматься о том, чтобы применять другое лечение. Это аналоги соматостатина.
Если мы берем биопсию, у 50% больных мы не выявим нейроэндокринную дифференцировку
Дмитрий Рощин: Другое лечение полностью или оно должно дублировать стандартную схему?
Николай Кешишев: Тут все зависит от того, какое состояние самого больного. Если есть метастазы не только костные, есть болевой синдром, то надо использовать комбинированное лечение. Плюс использовать аналоги соматостатина, которые мы обычно используем. Идеально выполнить биопсию предстательной железы, посмотреть еще в материале соматостатиновые рецепторы. Доказано, что пул этих рецепторов увеличивается. Посмотреть их наличие, и если они уже есть, тогда абсолютно будет обусловлено назначение аналогов.
Николай Кешишев: Вы правильно говорите – терапия запаса. Не всю жизнь же пациент будет реагировать, наступит время, через 6-8 месяцев он не будет реагировать. Надо приберечь препараты для того случая, когда будет уже рак рефратергинный.
Дмитрий Рощин: То есть Ваша концепция заключается в том, что когда подходит по критериям рефрактерности, части больных, у которых ранее был положительный хромогранин А, нужно делать повторную биопсию?
Николай Кешишев: Я рассказал о той модели, которая является идеальной. Но я не говорю о том, что всем надо делать биопсию. Модель состоит в следующем: если хромогранин А ниже 3, действуем абсолютно стандартно, как мы привыкли работать. Но если выше 3, надо учитывать, что у больного есть нейроэндокринная дифференцировка. Поэтому как мы можем эту информацию использовать? Во-первых, если у больного резко выраженный болевой синдром, есть метастазы в органы, надо использовать золотой стандарт – это химиотерапия или таргетные препараты. Либо параллельно с этим, либо оставить там, как терапию запаса эти препараты для лечения нейроэндокринного рака.
Если у больного резко выраженный болевой синдром, есть метастазы в органы, надо использовать золотой стандарт – это химиотерапия или таргетные препараты
Дмитрий Рощин: А сколько больных в Вашей группе наблюдения с нейроэндокринной дифференцировкой?
Николай Кешишев: Суммарно у нас в базе 56 больных.
Дмитрий Рощин: Но это очень много, считая, что это такая редкая патология. А можно ли по величине, по динамике хромогранина А в процессе лечения отслеживать успешность лечения?
Николай Кешишев: Безусловно, можно. В нашей работе мы показали, что динамика отслеживается. Но мы, онкологи, больше привыкли оценивать онкологический ответ по критериям RECIST. Это является объективными критериями ответа. А хромогранин мы учитываем, есть какая-то динамика по уменьшению. Но если размышлять логически, то базируясь на изменении динамики хромогранина, можем говорить, что какой-то ответ получим. Но это все очень сложно.
Дмитрий Рощин: Допустим, у нас есть пациент с определенными костными поражениями, ПСА у него невысокий, динамику ПСА отследить мы не можем. Зная, что это эндокринная форма рака, само по себе колебание хромогранина может ответить на некоторые вопросы? Или экстремально высоких цифр мы не видим?
Николай Кешишев: Он высокий, выше 3. Бывает 50 и 40.
Дмитрий Рощин: То есть бывают такие аномалии?
Николай Кешишев: Да, бывают. Опять-таки использовать хромогранин А, как критерий ответа, по нашим данным, можно, но насколько его можно рекомендовать в широкие массы, я боюсь немножко рекомендовать. Требуется больше исследований.
Дмитрий Рощин: Где должны лечиться такие больные? Их могут лечить в обычных центрах или это должен быть крупный центр, где есть серьезная лаборатория? Уролог сам должен думать, постоянно подозревать нейроэндокринный рак у пациента в типичных случаях, или это редкость?
Николай Кешишев: 50% больных с резистентным раком имеют нейроэндокринную дифференцировку. Это уже, наверное, не редкость. Поэтому обязательно онкоуролог должен знать и понимать, что это такое. Но другой вопрос, должен ли он этим заниматься. Если нет оснащения, нет той лаборатории, в которой можно определить хромогранин, нет тех патоморфологов, которые понимают, что такое нейроэндокринная дифференцировка, тут очень сложно заниматься. Поэтому пока четких алгоритмов, которые бы говорили, что хромогранин повышен, то делайте так, – такого нет. Если выявляется нейроэндокринная дифференцировка, следует отсылать в большие крупные центры, чтобы там более пристально этим занимались.
Дмитрий Рощин: Вы сотрудничали с онкологами, которые не работают в сфере онкоурологии, но занимаются нейроэндокринными опухолями других локализаций?
Николай Кешишев: Да, однозначно. Институт Блохина активно занимается этими вопросами. Даже были конференции по нейроэндокринным опухолям.
Дмитрий Рощин: Вы делитесь опытом с ними?
Николай Кешишев: Делимся. Хромогранин А стоит в нескольких центрах для определения нейроэндокринной дифференцировки. Широкого применения он на сегодняшний день не имеет. Таких центров мало, наверное, 2-3.
Дмитрий Рощин: Какие схемы существуют и какова стоимость лечения для пациентов? У 50% пациентов есть нейроэндокринная дифференцировка, но мы знаем, что большая часть довольно успешно лечатся. Если мы говорим про таксаны, то большая часть этих больных ответит на эту терапию. Куда тогда девать патогенетическую терапию нейроэндокринного рака? Из чего она состоит, сколько она длится и как она проводится?
Николай Кешишев: Мы использовали российский препарат, аналог соматостатиновых рецепторов, который по своему механизму блокирует соматостатиновые рецепторы. И может оказывать еще непрямое действие за счет ингибирования активности инсулиноподобного фактора роста. Вот такое двойное действие этого лекарства. Этот препарат вводится внутримышечно один раз в месяц. Вместе с ним мы давали поддерживающую дозу таксанов, причем по определенной схеме. И, конечно же, продолжали медикаментозную кастрацию.
Дмитрий Рощин: И каковы результаты?
Николай Кешишев: У 50% больных на фоне лечения этим препаратом отмечено снижение уровня ПСА. Это, на самом деле, хорошо. Но я говорю о первичных больных с резистентным раком. Мы занимались еще больными с резистентностью на фоне таргетных препаратов и отметили такую вещь. После этих препаратов аналоги соматостатина работают хуже, эффективность намного ниже. С чем это связано — очень сложно сказать, но этот факт есть.
Дмитрий Рощин: Видимо, задействованы другие сигнальные пути.
Николай Кешишев: Да. Если есть резистентность на эти препараты, то уже работает плохо.
Дмитрий Рощин: Если говорить про другие параметры, которые нас беспокоят, когда мы говорим про этих больных. Это уровень болевого синдрома, соматический статус, индекс Карновского. Как эти пациенты реагировали на это лечение?
Николай Кешишев: По нашим данным, от 30% больных уходит боль. Индекс Карновского уменьшался. У 30% мы отметили такое общее улучшение.
Дмитрий Рощин: У Вас была контрольная группа, которая не получала такой терапии?
Николай Кешишев: Да. Мы получили такие данные. Особо побочных эффектов нет, просто у больных с сахарным диабетом очень осторожно нужно назначать этот препарат. Обязательно нужна консультация эндокринолога, потому что мы отметили, что идет повышение глюкозы в крови.
Дмитрий Рощин: А какой механизм повышения глюкозы?
Николай Кешишев: Мне кажется, через инсулиноподобный фактор роста.
Дмитрий Рощин: Это такой принцип обратной связи?
Николай Кешишев: Скорее всего, то есть этот факт есть. Других побочных эффектов мы не отметили.
Дмитрий Рощин: Болевой синдром и нейрологический дефицит у таких больных, особенно с костными метастазами — это серьезная проблема, которая иногда беспокоит больше, чем другие вещи. По Вашему опыту, костные модифицирующие агенты в сочетании с этой тропной терапией — меньше уходило на пациента таких препаратов или разницы не было?
Николай Кешишев: Мы в нашем исследовании не использовали такие препараты вообще. Мы хотели оценить истинный эффект этих препаратов. Но я предполагаю, что, наверное, было потенцирование этих эффектов.
Дмитрий Рощин: Скажите, не было таких мыслей или работ, когда исследовалась уже не только первичная эндокринная опухоль, а исследовались костные метастазы? Какая там дифференцировка?
Николай Кешишев: Таких работ я не встречал, если только единичную публикацию. Какие-то выводы особо делать не приходиться.
Дмитрий Рощин: С Вшей точки зрения, нужно в процессе лечения брать эти сигнальные точки ткани для того, чтобы отслеживать? Наверное, это можно назвать лечебный патоморфоз или отсутствие лечебного патоморфоза на фоне лечения препаратами, не отменяя классической, уже вошедшей в рекомендации новой схемы.
Николай Кешишев: Сейчас мы вошли в такой период, где появляется куча лекарств. И тут надо обязательно правильно лечить пациентов. Можно назначить не все лекарства. Надо постепенно лечить, иметь запас лекарств. Получив до начала лечения информацию о том, что у больного есть нейроэндокринные клетки, мы уже понимаем, что на этот механизм тоже можно будет подействовать. Когда на него воздействовать? Сразу? Не знаю, не могу ответить. Но надо помнить такой факт, что по нашим данным, все-таки значение этих препаратов после таргетных препаратов хуже. Поэтому если клиника не сильно выраженная, я говорю о болевом синдроме, когда человеку нужно сразу помочь, то можно начать с этих препаратов без побочных эффектов. И если пациент реагирует, это можно сразу понять. 2-3 инъекции, и сразу понятно, снижается ли хромогранин или нет. Падает — хорошо, не падает – переходим.
Дмитрий Рощин: А если мы говорим о цене за этот шаг? Дорого стоят эти препараты?
Николай Кешишев: Насколько я знаю, одно время пациенты получали их бесплатно, потому что они была в онкологических диспансерах. Как сейчас, я не знаю. Стоят они порядка 30-40 тысяч рублей. Это упаковка 30 мг.
Дмитрий Рощин: Спасибо Вам большое за то, что нам сегодня рассказали про редкую проблему. Про нее вообще мало кто что-то знает в нашей стране. Есть единичные центры, где занимаются такими больными. Я думаю, что со временем даже процент первичных больных – это капля в море, но те механизмы, которые в своей работе затронули и увидели в своих пациентах, важны будут для лечения именно рефрактерного рака с нейроэндокринной дифференцировкой. Потому что препараты эти просты в использовании, стоимость их не так велика, как тех современных линий, которые сейчас мы видим. И возможно, для части наших больных это будет приемлемым решением на какое-то время, чтобы отодвинуть еще одну драгоценную линию терапии, сохранить ее время. Спасибо большое.
Читайте также:

