Неходжкинские лимфомы патологическая анатомия
Костный мозг плоских и трубчатых костей красный, с участками желтого цвета. Микроскопически – в костном мозге обнаруживаются очаги разрастания опухолевых клеток.
Лимфатические узлы- увеличены, сливаются в огромные мягкие или плотноватые пакеты. На разрезе они сочные, бело-розовые, однородные. Под микроскопом определяется утрата их строения, вместо которой видны сплошные массы лимфоцитов однотипного пролимфоцитарного строения, которые нередко инфильтрируют капсулу лимфатических узлов и окружащие ткани. Увеличиваются также размеры миндалин, лимфатических фолликулов кишечника вследствие инфильтрации их лейкозными клетками.
Селезенка значительных размеров, масса ее увеличивается, мясистой консистенции, красного цвета на разрезе. Лейкозный лимфоцитарный инфильтрат охватывает фолликулы, которые становятся крупными и сливаются.
Печень увеличена, плотновата, на разрезе светло-коричневая. С поверхности и на разрезе видны мелкие серо-белые узелки. Лимфоцитарная инфильтрация локализуется по ходу волокнистой капсулы и портальных трактов. В гепатоцитах развивается белковая или жировая дистрофия.
Почки увеличены, плотноваты, серо-коричневого цвета. Лейкозная инфильтрация резко выражена, структура почек на разрезе не выявляется.
Лейкозная лимфоцитарная инфильтрация (диффузная или очаговая) отмечается также в средостении, брыжейки, миокарде, в серозных и слизистых оболочках.
1. В связи с повышенной чувствительностью к бактериальным инфекциям у больных часто возникают бронхопневмонии, которые могут быть непосредственной причиной смерти.
2. Возникает опасность сдавления резко увеличенными лимфоузлами соседних органов (сердца, пищевода, трахеи воротной вены и ее разветвлений с развитием портальной гипертензии и асцита).
Первично вовлекаются лимфатические узлы, быстро увеличивающиеся в размере, затем желудочно-кишечный тракт, кожа, кости и головной мозг. Возможна трансформация в лейкоз. Характеризуется агрессивным течением и быстрым летальным исходом, современное интенсивное лечение у 60—80% пациентов приводит к стойкой ремиссии.
Опухоли из плазматических клеток —плазмоклеточные дискразии. Группа заболеваний, при которых происходит моноклональная пролиферация малигнизированных плазматических клеток. Одной из форм плазмоклеточных дискразий является множественная миелома (устаревшее название – миеломная болезнь).
Самое частое заболевание из группы плазмоклеточных дискразий. Характеризуется клональной пролиферацией опухолевых плазматических клеток в костном мозге, что приводит к появлению в костях скелета множественных очагов лизиса. Пролиферация опухолевых плазматических клеток часто ограничена пределами костного мозга, но может распространяться и на другие ткани. На поздних стадиях болезни поражаются почки, селезенка, печень, лимфатические узлы.
Малигнизированные плазматические клетки продуцируют иммуноглобулины или компоненты их молекул — парапротеины. Благодаря низкой молекулярной массе в качестве мономеров эти белки выделяются с мочой. Они известны под названием белка Бен-Джонса.
Среди патоморфологических признаков на первый план выступают деструктивные изменения в скелете. На рентгенограммах и макропрепаратах они напоминают выбитые отверстия (пробоины). Может быть вовлечена любая кость, чаще всего поражаются позвоночник, ребра, кости черепа, реже — кости таза, бедренная кость, ключица и (или) лопатка. Часто отмечаются острая деформация позвоночника и патологические переломы костей. Опухолевая ткань растет из полостей костного мозга по направлению к корковой зоне кости.
Замещение костного мозга опухолевой тканью приводит к анемии, нейтропении и тромбоцитопении. Повышается чувствительность к инфекциям, которые становятся непосредственной причиной смерти.
Характерна гиперкальциемия, связанная с интенсивной резорбцией костного вещества и метастатическое обызвествление. В тяжелых случаях развиваются полиурия и гиперкальциурия, а вслед за ними — нефрокальциноз и почечная недостаточность (миеломная нефропатия).
Почки при миеломной нефропатии внешне могут быть не изменены либо увеличены.В межуточной ткани встречаются плазмоцитарные инфильтраты, в просвете канальцев видны белковые цилиндры, построенных из белка Бенс-Джонса, иммуноглобулинов и альбуминов. Цилиндры окружены многоядерными гигантскими клетками. Эпителий канальцев с цилиндрами подвергается некрозу или атрофии. Поскольку из белков Бенс-Джонса образуется АL-амилоид, то миеломная болезнь может осложниться развитием амилоидоза.
Лимфомы.
Все лимфомы расценивают как злокачественные опухоли. Это моноклональные заболевания, возникающие из малигнизированной лимфатической клетки разного уровня дифференцировки, созревания, до или после контакта с центральными органами лимфопоэза: тимусом, лимфатическими узлами, селезенкой.
Лимфомы делят на: 1) Неходжкинские лимфомы и 2) болезнь Ходжкина. Большинство лимфом берет начало в первичных или вторичных органах лимфоретикулярной системы, особенно в лимфатических узлах. Со временем в опухолевый процесс могут вовлекаться новые группы лимфатических узлов, а также селезенка, печень, костный мозг. Выраженная лимфаденопатия и спленомегалия становятся типичными признаками такого процесса. Все лимфомы способны диссеминировать или метастазировать. Опухолевые клетки могут попадать в кровь и инфильтрировать разные органы. Прогноз определяется высокой или низкой степенью злокачественности опухоли.
Большинство лимфом происходит из В-клеток (до 80%), остальные из Т-клеток. Опухоли из Т- и В- клеток построены из клеточных элементов, как бы остановившихся на определенных стадиях дифференцировки и созревания. Опухолевые клетки могут образовывать фолликулы, напоминая строение нормального лимфатического узла – фолликулярные лимфомы. Если фолликулы не образуются, такие лимфомы называются диффузными При лимфоидных опухолях нарушается иммунитет — возникает либо иммунодефицит, либо аутоиммунизация.
Диффузная крупноклеточная В-клеточная лимфома (неходжкинская лимфома). Это сборная группа, объединяющая лимфомы с В-клеточным фенотипом, диффузным ростом и агрессивным течением. Это самый частый тип лимфомы. Преобладают большие клетки с крупными круглыми или неправильной формы ядрами, иногда расщепленными, с несколькими отчетливо видимыми ядрышками.. Цитоплазма клеток бледная.
Такие клетки напоминают иммунобласты.
Опухоль встречается в основном у людей старшего возраста.
Характерное клиническое проявление — синдромы сдавления. Например, сдавление увеличенными лимфатическими узлами желчных путей приведет к желтухе, трахеобронхиального дерева — к тяжелой одышке, обструкция лимфатических сосудов таза или бедра — к отекам ног и т.д.
Болезнь Ходжкина (устаревшее название — лимфогранулематоз)— одна из наиболее частых форм злокачественных лимфом. Имеет два возрастных пика — около 30 лет и пожилой возраст. В диагностике этой болезни решающая роль принадлежит морфологическому исследованию. Морфологическими маркерами являются — специфические опухолевые клетки. Их называют клетками Рида—Березовского-Штернберга" (РШ).
Считают, что опухолевые клетки лимфомы Ходжкина — трансформированные В-клетки герминативного центра лимфатических фолликулов. Клетки Рида—Штернберга крупные, обладают двумя ядрами, иногда зеркально похожими (классический тип), либо двухлопастным ядром с вырезкой в ядерной мембране или раздвоением с наложением одной части ядра на другую. Цитоплазма клеток Рида—Штернберга хорошо развита. С классическими типами клеток Рида-Штернберга обнаруживаются другие варианты этих клеток:
| | | следующая лекция ==> | |
| Клинико-морфологическая характеристика отдельных видов лейкозов | | | Миелоидные новообразования |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Генетические аномалии характерны для многих типов неходжкинских лимфом (НХЛ). В клетках лимфомы Беркитта обнаружена реципрокная транслокация хромосомного материала между хромосомами 8 и 14t(8;14) (q24;q32). Эта транслокация обнаружена более, чем в 80% опухолей. В остальных 20% найдены транслокации между 8 и 22t(8;22) и между 2 и 8t(2;8).
Локус тяжелой цепи иммуноглобулина (Ig) расположен на участке q32 хромосомы 1.4, а локусы легкой цепи на хромосомах 2р11 и 22q11. Каждый из этих сайтов является местом перегруппировки генов в В-лимфоцитах. Разрыв на хромосоме 8 всегда происходит в локусе 8q24, где находится протоонкоген с-тус.
В месте разрыва локуса Ig существует гетерогенность. В В-клетках происходит аномальная экспрессия с-тус, хотя она находится на оптимальном для пролиферирующих клеток уровне. При развитии африканских эндемических лимфом не наблюдается перегруппировки с-myc, однако она характерна для спорадических случаев.
Хромосомные транслокации характерны для 85% фолликулярных лимфом, происходящих из клеток фолликулярных центров и некоторых диффузных крупноклеточных лимфом. Это транслокации между 14q32 (локус тяжелой цепи) и 18q21. В большинстве фолликулярных лимфом при разрыве на хромосоме 18 происходит перегруппировка генов.
В результате экспрессируется ген bcl-2 (В-клеточный лейкоз и лимфома 2), который кодирует синтез митохондриального белка, ингибитора апоптоза. Для крупноклеточных лимфом экспрессия bcl-2 является неблагоприятным прогностическим признаком.
Хромосомные аномалии обнаружены также в Т-клеточных лимфомах. Наиболее характерным является сайт 14q11, в котором локализован ген рецептора Т-клеток (кодирующий синтез а- и b-цепей).
Пока не вполне ясно, какую роль играют эти транслокации в процессе канцерогенеза. В некоторых случаях они могут контролировать пролиферацию клеток. Например, в результате транслокации t(2;5) в клетках анапластической крупноклеточной лимфомы происходит экспрессия тирозинкиназы (ALK), которая может выполнять роль мишени для лекарственных средств. В клетках лимфомы, возникающей из лимфатической ткани, связанной со слизистой, при транслокации t(l;14) активируется белок bcl-10, который может защищать клетки от апоптоза.
В лимфомах из малых лимфоцитов часто происходит транслокация t(9;14), которая вызывает активацию фактора транскрипции, РАХ-5. Этот фактор может стимулировать пролиферацию В-клеток в некоторых типах лимфом.
В клиническом анализе стали широко применяться молекулярные методы, позволяющие обнаружить перегруппировку генов, кодирующих синтез антигенных рецепторов. При нормальном развитии клеток происходит перегруппировка этих генов (гены рецептора Т-клеток и Ig), которая приводит к появлению клона клеток, специфичных к определенному антигену. Экспансия клона малигнизированных клеток сопровождается специфической перегруппировкой, которую можно обнаружить с помощью молекулярных и иммунологических методов.

Система классификации лимфом менялась на протяжении многих лет. Проблема заключается в том, что хотя лимфомы образуются из различных клеток или из клеток, находящихся на разных стадиях дифференцировки, они, тем не менее, характеризуются общими прогностическими критериями и лечатся одинаково. Классификация по клиническим признакам не учитывает их биологические характеристики и лишена рациональной научной основы. В то же время классификация, основанная лишь на описании биологических свойств, рискует превратиться в перечень основных признаков и мало что дает клиницистам.
Наконец был найден компромиссный вариант, в который были включены современные данные о происхождении клеток лимфом и их генетические характеристики, с тем чтобы их можно было использовать применительно к практическим запросам клиники, в первую очередь связанным с лечением и прогнозом. Эта система классификации разработана ВОЗ, и по существу все другие распространенные классификации (такие, как например Revised European-American Lymphoma, REAL) мало чем от нее отличаются. Система классификации Киля построена по аналогичному принципу, с тем исключением, что лимфомы подразделяются на группы в соответствии с их клиническими характеристиками.

Предшественники Т-лимфоцитов образуются в эмбриональном периоде. Вначале они мигрируют в тимус, а затем заселяют развивающиеся лимфатические узлы и селезенку. Образование зрелых Т-клеток происходит, главным образом, в тимусе. В процессе созревания Т-клеток меняется набор их поверхностных антигенов. В исследованиях процесса созревания лимфоцитов особенно полезным оказалось использование моноклональных антител к поверхностным антигенам Т-клеток. Последовательность событий, происходящих при созревании Т-клеток, представлена на рисунке ниже.
К тому моменту, когда Т-клетка выходит из тимуса, она уже обладает определенной функцией (клетки хелперы или цитотоксические/супрессорные клетки иммунной системы).
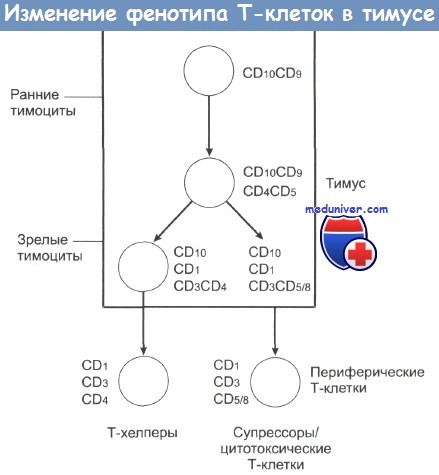
Изменение поверхностного фенотипа Т-клеток при их созревании в тимусе.
Антигены Т-клеток идентифицируют с помощью моноклональных антител.
Различные типы Т-клеточных лимфом и лейкозов различаются по спектру поверхностных антигенов.
В лимфатических узлах Т-клетки заселяют паракортикальную область, а в селезенке группируются вокруг центральных артериол. Некоторые Т-клетки циркулируют из лимфатической системы в кровь и оттуда снова в лимфатические узлы, где они входят в паракортикальную область через посткапиллярные венулы.
Ранние В-лимфоциты образуются в эмбриональной печени, а позже — в костном мозге. Оттуда они мигрируют в лимфатические узлы. Там они заселяют лимфоидные узелки, в которых различают наружную, мантийную зону, состоящую из малых лимфоцитов, и центр размножения. Последний содержит клетки или с большими округлыми ядрами, или с ядрами неправильной формы. Клетки лимфом с ядрами неправильной формы называют клетками с конволютными ядрами, или центроцитами, а клетки с ядрами правильной, округлой формы — центробластами. Некоторые В-лимфоциты рециркулируют между лимфатическими узлами и кровью. После контакта с антигеном В-клетки превращаются в плазматические клетки которые продуцируют антитела.
По мере терминальной дифференцировки В-клеток, происходит перегруппировка генов, которые потенциально способны кодировать синтез огромного количества различных Ig. В результате образуется один определенный Ig. При этом клетка приобретает клоногенную способность. Аналогичным образом, при образовании в тимусе клона Т-клеток происходит перегруппировка генов, кодирующих четыре компонента Т-клеточного рецептора. Эту перегруппировку довольно просто обнаружить молекулярно-биологическими методами. Так, в суспензии клеток, в которой могут содержаться клетки лимфомы (обладающие клоногенной способностью), можно обнаружить клональную перегруппировку, если там содержится всего лишь 5% опухолевых клеток.
Таким образом, этот метод оказывается очень полезным, например, для обнаружения присутствия опухолевых клеток в костном мозге. Для обнаружения хромосомных аномалий, например транслокаций t(14;18) в клетках фолликулярной лимфомы, можно воспользоваться ещё более чувствительным ПЦР-методом. Однако его нельзя использовать для клеток опухолей, в которых данная хромосомная аномалия не обнаружена.
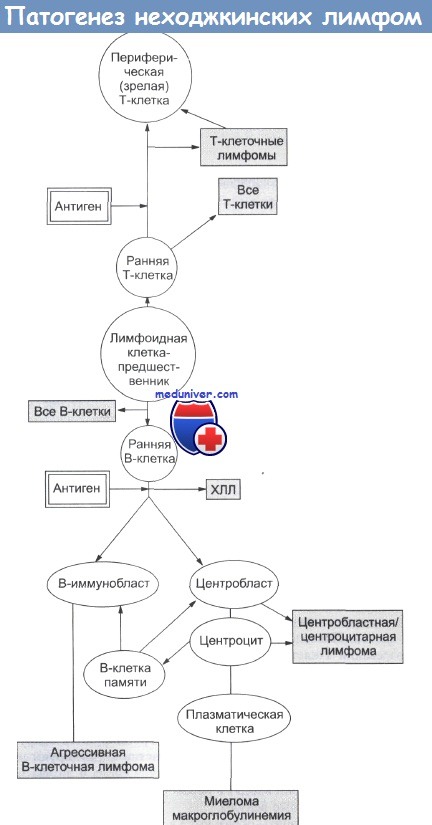
На рисунке ниже представлена упрощенная схема дифференциров-ки лимфоцитов и показано происхождение различных типов НХЛ и лейкозов, а в таблице выше дается краткая иммунологическая классификация лимфоретикулярных новообразований.
В лимфомах обнаружены следующие типы клеток: малые лимфоциты (В и Т), лимфоплазмоциты, плазматические клетки, центроциты (малые и большие), центробласты (малые и большие), иммунобласты (В и Т) и лимфобласты (В и Т).
Большая часть неходжкинских лимфом (НХЛ) представлена В-клеточными неоплазмами. Наиболее распространены фолликулярные лимфомы, которые развиваются из В-клеток, находящихся в центре лимфоидных узелков. Однако опухолевые клетки не всегда формируют фолликулы и могут также образовать диффузную лимфому.
Около 10% неходжкинских лимфом (НХЛ) составляют Т-клеточные лимфомы. Эти лимфомы подразделяются на три большие категории: кожные лимфомы, лимфомы тимуса и лимфомы периферических Т-клеток. Опухоли носят диффузный характер, и характеризуются очень гетерогенной клеточной морфологией.
Пока не ясно, сколько лимфом имеют макрофагальное происхождение или образуются из клеток-киллеров (NK). Строго говоря их нельзя называть лимфомами. По данным гистохимического анализа, они могут составлять 5% от общего количества диффузных крупноклеточных лимфом. Более определенные сведения отсутствуют, поскольку не найден клональный маркер для макрофагов.
Хотя иммунологическая классификация лимфом выглядит достаточно стройной и во многом безупречной, в большинстве случаев диагноз ставится на основании обычных исследований образцов под световым микроскопом.
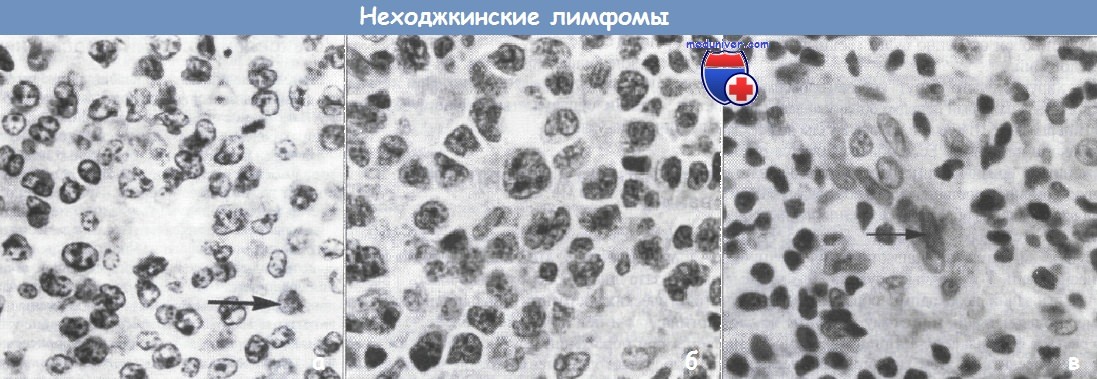
Гистологический препарат НХЛ (х400).
(а) Лимфома из клеток фолликулярного центра, в основном состоящая из центроцитов, и содержащая отдельные центробласты (показан стрелкой),
(б) Лимфома из клеток фолликулярного центра, в основном состоящая из центробластов.
(в) Лимфома, состоящая из периферических Т-клеток; видны венулы с пролиферирующим эндотелием (стрелка), а также малые и большие лимфоциты.
У части клеток хорошо видна цитоплазма, в остальных присутствуют ядра неправильной формы.
1) Лимфомы – злокачественные новообразования лимфоидной ткани, которые могут первично возникать в лимфатических узлах или экстранодально.
Классификация злокачественных лимфом:
1. По морфологии:
лимфома Ходжкина (ХЛ)
неходжкинские лимфомы (НХЛ)
2. По распространенности:
локализованные – поражение л.у. или какого-то одного органа (желудок, легкие)
генерализованные – поражение л.у., селезенки, печени, КМ и др.
2) Общая морфологическая характеристика лимфом:
а) имеют моноклоновое происхождение
б) увеличение л.у. (особенно характерно увеличение шейных л.у.)
в) МиСк: стирание рисунка л.у., отсутствие разделения на зоны, появление атипичных клеток
г) общие симптомы интоксикации: лихорадка выше 38С, профузный ночной пот, уменьшение массы тела
д) могут лейкемизироваться (более 25% бластов в КМ)
3) Неходжкинские лимфомы – группа злокачественных опухолей В- и Т-клеточного происхождения
Принципы классификации НХЛ:
размеры и морфология клеток (из малых лимфоцитов, из иммунобластов и др)
по степени дифференцировки(высоко-, умеренно-, низкодифференцированные)
по происхождению (Т- и В-клеточные)
распространенность в л.у. (диффузный рост, фолликулярный рост, смешанный)
по степени злокачественности и прогнозу:
4) Лимфома Беркитта - высокозлокачественная В-клеточная лимфома, имеющая эндемический и спорадический варианты.
Эндемическая лимфома Беркитта: лимфома, возникающая у детей преимущественно в экваториальной Африке, строго ассоциированная с вирусом Эпстайна-Барр и характерной трансклокацией гена MYC
Спорадическая лимфома Беркитта: лимфома, возникающая у более старших пациентов по всему миру, также ассоциирована с транслокацией гена MYC, но меньше с вирусом Эпстайна-Барр.
Патоморфология лимофмы Беркитта:
в л.у. – монотонные поля клеток с грубым хроматином и выраженными ядрышками
иногда в лимфобластах – вирусоподобные включения
5) Осложнения и причины смерти:
1. Сдавление жизненно важных органов увеличенными л.у.
2. Присоединение инфекции
4. Дисфункция органов при разрастании в них лимфомных клеток
88. Лимфома Ходжкина (лимфогранулематоз): 1) определение и классификация; 2) макроскопические изменения лимфоидной ткани; 3) микроскопические изменения, диагностические клетки; 4) патоморфология вариантов (стадий) заболевания; 5) осложнения и причины смерти.
1) Лимфома Ходжкина (лимфогранулематоз) – хроническое рецидивирующее, реже остро протекающее заболевание, при котором разрастание опухоли происходит преимущественно в л.у.
Возрастные пики заболеваемости: больные 15-34 лет и старше 55 лет.
Классификация лимфогранулематоза (гистологические варианты):
1. С лимфоидным преобладанием
3. С нодулярным склерозом
4. С лимфоидным истощением – фатальный вариант, генерализация лимфогранулематоза (саркома Ходжкина)
По особенностям распространения опухоли:
а) изолированный вариант – поражение одной группы л.у. (шеные, медиастинальные, забрюшинные)
б) генерализованный вариант – распространение процесса на несколько групп л.у. и, как правило, вовлечение селезенки
2) Макроскопические изменения лимфоидной ткани:
л.у. увеличены в размерах, спаяны между собой
характерны процессы некроза и склероза в л.у.
порфировая селезенка (желто-серые очажки на фоне красной пульпы)
3) Микроскопические изменения:
клеточный состав опухоли полиморфен (большие и малые клетки Ходжкина с одним ядром и множеством ядрышек, многоядерные РШ-клетки)
массивные скопления и пролифераты неопухолевых клеток на определенной стадии опухолевой прогрессии гематогенного и гистиогенного происхождения
некроз и склероз опухолевой ткани
пролиферация эндотелия венул
малые и большие клетки Ходжкина –
клетки Рид-Березовского-Штернбера (РШ-клетки) – необходимы для постановки диагноза, маркер CD30:
б) pop corn клетки
в) лакунарные клетки
4) Патоморфология стадий заболевания:
1. Вариант с преобладанием лимфоидной ткани – ранняя фаза заболевания (I-II стадия)
МиСк: пролиферация зрелых лимфоцитов и частично гистиоцитов, стирание рисунка л.у.
2. Смешанно-клеточный вариант – генерализация болезни (II-III стадия)
пролиферация лимфоидных элементов различной степени зрелости, гиганстких клеток Ходжкина и РШ-клеток
скопления лимфоцитов, эозинофилов, плазматических клеток, нейтрофилов
3. Вариант с подавлением (вытеснением) лимфоидной ткани – неблагоприятное течение, генерализация процесса
МиСк – несколько вариантов:
а) диффузное разрастание соединительной ткани , среди волокон – немногочисленные атипичные клетки
б) лимфоидная ткань вытесняется атипичными клетками, склероз отсутствует
некроза ифиброза опухоли
4. Нодулярный (узловатый) склероз – относительное доброкачественное течение, первичная локализация – средостение
МиСк: разрастания фиброзной ткани, окружающей очаги клеточных скоплений (клетки Рид-Березовского-Штернберга, по периферии их – лимфоциты и другие клетки).
5) Осложнения и причины смерти:
1. Сдавление жизненно важных органов увеличенными л.у.
2. Присоединение инфекции
5. Дисфункция органов
89. Атеросклероз: 1) определение, виды артериосклероза 2) этиология и патогенез 3) макроскопические виды атеросклеротических изменений 4) микроскопические стадии морфогенеза 5) перечислите клинико-морфологические формы.
1) Атеросклероз (болезнь Маршана-Аничкова) - хроническое заболевание, возникающее в результате нарушения жирового и белкового обмена с отложением в интиме эластических и мышечно-эластических (крупного и среднего калибра) артерий липопротеидов в виде кашицеобразного детрита и разрастанием соединительной ткани.
Виды артериосклероза: 1. атеросклероз (метаболический артериосклероз) 2. артериосклероз (гиалиноз - при АГ) 3. воспалительный артериосклероз (сифилитический, туберкулезный) 4. аллергический артериосклероз (при узелковом периартериите) 5. токсический артериосклероз (адреналиновый) 6. первичный кальциноз медии 7. возрастной (старческий) артериосклероз
2) Этиология: атеросклерозу способствует ряд факторов:
1. обменные (гиперхолестеринемия, нарушение соотношения в крови между ХС и фосфолипидами)
2. гормональные (сахарный диабет, гипотиреоз)
3. артериальная гипертензия (быстрее происходит инфильтрация сосудов липопротеидами)
4. состояние сосудистой стенки (быстрее развивается при васкулитах)
5. наследственные факторы (семейная гиперхолестеринемия)
Ряд теорий: Вирхов (гипотеза о ведущей роли очаговой клеточной пролиферации в ответ на перемещение плазмы в сосудистую стенку с последующим фиброзом и "жировой дегенерацией"), Рокитанский (предположение об организации пристеночных тромбов и повторного пристеночного тромбоза), Аничков (ведущая роль отводится инфильтрации во внутреннюю оболочку артерий холестерина и других липидов).
Современная концепция объединяет элементы трех указанных теорий - гипотеза ответа на повреждение эндотелия: повреждение эндотелия дисфункция и гибель отдельных эндотелиоцитов повышение проницаемости стенки для липидов плазмы и адгезия к поврежденному эндотелию моноцитов и тромбоцитов проникновение части моноцитов во внутреннюю оболочку и превращение в макрофаги накопление макрофагами липидов и превращение в пенистые клетки, дающие начало атерогенезу.
Прикреплению моноцитов к эндотелию способствуют специфические рецепторные молекулы на поверхности активированного эндотелия. Захвату липидов способствуют наследственные и приобретенные нарушения соотношения между ЛПНП и ЛПВП. Стимуляторы и ингибиторы роста, продуцируемые макрофагами (тромбоцитарный фактор роста и фактор роста фибробластов), влияют на пролиферацию гладкомышечных клеток и отложение внеклеточного матрикса в бляшках. В формировании и дальнейшем развитии атеросклеротической бляшки участвуют многие патогенетические механизмы, включающие а) дисфункцию эндотелия б) адгезию и инфильтрацию моноцитами в) пролиферацию гладкомышечных клеток г) отложение внеклеточного матрикса д) накопление липидов и тромбоз.
3) Макроскопические формы атеросклеротических изменений:
а) жировые пятка и полоски - участки желтого цвета на поверхности сосуда, не выступающие в его просвет, раньше всего появляются на задней стенке аорты и у места отхождения ее ветвей, позже в крупных артериях
б) фиброзные бляшки - плотные округлые бело-желтые образования, содержащие липиды и выступающие в просвет сосуда; чаще всего они наблюдаются в брюшной аорте, в отходящих от аорты ветвях, в артериях сердца, головного мозга, почек, нижних конечностей (т.е. в сосудах с наиболее высоким давлением крови)
в) осложненные поражения - в результате распада липопротеидов происходит изъязвление бляшки (атероматозная язва), кровоизлияние в ее толщу (интрамуральная гематома), тромботические наложения
г) атерокальциноз - отложение солей кальция в разрушенную бляшку (дистрофическое обызвествление), при этом стенка сосуда деформируется, просвет суживается
4) Микроскопические стадии морфогенеза:
а) долипидная стадия - общие нарушения метаболизма (гиперхолестеринемия) и повышение проницаемости мембран эндотелия; мукоидное набухание, способствующее накоплению атерогенных липопротеидов; работа защитных ферментов, пытающихся очитстить интиму
б) липидоз - очаговая инфильтрация интимы с образованием жировых пятен и полосок; появление пенистых (ксантомных) клеток; набухание эластических мембран
в) липосклероз - разрастание вокруг липопротеидов соединительной ткани (соответствует стадии фиброзной бляшки);
г) атероматоз - распад центральной части бляшки и образование мелкозернистого детрита (кристаллов холестерина, капелек нейтральных жиров, обрывков эластичных и коллагеновых волокон): по периферии бляшки новообразованные сосуды, ксантомные клетки, лимфоциты, плазматические клетки, от просвета сосуда атероматозные массы отграничены гиалинизированной соединительной тканью (покрышка бляшки)
д) стадия изъязвления - образование атероматозной язвы, часто с тромботическими наложениями
е) атерокальциноз - отложение солей кальция по дистрофическому типу
5) Клинико-морфологические формы атеросклероза:
а) атеросклероз аорты б) атеросклероз венечных артерий в) атеросклероз артерий головного мозга г) атеросклероз артерий конечностей д) атеросклероз почечных артерий е) атеросклероз артерий кишечника
90. Клинико-морфологические формы атеросклероза 1) патоморфология атеросклероза аорты 2) патоморфология атеросклероза почечных артерий 3) патоморфология атеросклероза артерий кишечника 4) патоморфология атеросклероза артерий конечностей 5) причины смерти при данных формах атеросклероза.
1) Атеросклероз аорты встречается чаще всего, особенно в брюшном отделе.
Морфологогически: 1. атероматоз 2. изъязвления 3. атерокальциноз
Осложнения и причины смерти:
1. тромбоз и тромбоэмболия атероматозными массами: а) сосудов почек - инфаркт; б) сосудов кишечника, конечностей - гангрена и т.д.
2. аневризма аорты (цилиндрическая, мешковидная, грыжевидная; истинная, ложная, расслаивающая): а) разрыв аорты и кровотечения б) атрофия окружающих тканей (узуры грудины)
3. атеросклероз и тромбоз бифуркации аорты - синдром Лериша (ишемия нижних конечностей и органов таза)
2) Атеросклероз почечных артерий - чаще односторонний процесс:
а) клиновидные участки атрофии паренхимы, коллапс стромы, склероз
б) клиновидные инфаркты с последующей организацией и исходом в атеросклеротически сморщенную почку (атеросклеротический нефросклероз)
Осложнения и причины смерти:
1. двухстороннее поражение почек уремия
2. стеноз почечных артерий симптоматическая артериальная гипертензия
3) Атеросклероз артерий кишечника: при тромбозе артерий кишечника - гангрена кишки с возможностью перитонита при несвоевременном лечении.
4) Атеросклероз артерий конечностей (чаще бедренных): клинически часто протекает бессимптомно за счет многочисленных коллатералей.
Морфологически: атрофия мышц; похолодание конечности; перемежающая хромота
Осложения: при тромбозе - атеросклеротическая гангрена конечности
5) Причины смерти - см. в пунктах 1-4 для каждой отдельной КМФ атеросклероза.
91. Гипертоническая болезнь: 1) определение, виды по характеру течения 2) понятие о симптоматических гипертониях 3) названия и морфология 1-ой и 2-ой стадий доброкачественной гипертензии 4) название и морфология 3-й стадии доброкачественной гипертензии 5) осложнения и причины смерти
1) Гипертоническая болезнь (ГБ) - эссенциальная (т.е. болезнь в чистом виде), идиопатическая (т.е. неясной этиологии) артериальная гипертензия - хроническое заболевание, синдром стойкого повышения АД, когда САД >= 140 мм рт.ст., ДАД >= 90 мм рт.ст.
Виды по характеру течения:
а) доброкачественная (90% ГБ) - медленное течение, отсутствие изменений внутренних органов на ранних стадиях
б) злокачественная (10% ГБ) - быстрое прогрессирующее злокачественное течение, ранние изменения внутренних органов
2) Симптоматические АГ - АГ на фоне какого-либо заболевания:
а) первичное двухстороннее поражение почек (острый и хронический ГН, хронический пиелонефрит, поликистоз почек, амилоидоз, опухоли)
б) эндокринные заболевания (первичный и вторичный гиперальдостеронизм, болезнь и синдром Иценко-Кушинга, диффузный тиреотоксический зоб, феохромацитома)
в) нейрогенные: с увеличением внутричерепного давления (травма, опухоль, абсцесс); поражением гипоталамуса и ствола мозга; психогенными наружениями
г) сосудистые заболевания (коарктация аорты, полицитемия, ятрогенное увеличение ОЦК)
3) 1-ая стадия - доклиническая (легкое течение по ВОЗ): транзиторная гипертензия (вначале увеличен СВ, ОПСС в норме; затем СВ нормализуется, ОПСС повышается)
Морфология: гипертрофия мышечного слоя артериол и мелких артерий; увеличение проницаемости стенки сосуда; плазматическое пропитывание; уменьшение эластичности сосудистой стенки; умеренная компенсаторная концентрическая гипертрофия левого желудочка сердца.
2-ая стадия - стадия распространенных изменений (средней тяжести по ВОЗ): стойкое повышение АД.
а) гиалиноз мелких артерий и артериол в исходе плазматического пропитывания (простой тип сосудистого гиалина) артериолосклероз (почки, головного мозга, сетчатки, поджелудочной железы, кишечника). МаСк: сосуды в виде стекловидных трубочек с толстыми стенками и точечным просветом. МиСк: гомогенные эозинофильные массы.
б) эластофиброз в артериях эластического, мышечно-эластического и мышечного типов: гиперплазия и расщепление внутренней эластической мембраны; склероз и атеросклероз распространенного характера, циркулярный, с изменениями даже в мелких артериях
в) резкая гипертрофия ЛЖ (cor bovinum, толщина стенки 2-3 см): концентрическая при компенсации, эксцентрическая при декомпенсации (сопровождается миогенным расширением полостей, диффузным мелкоочаговым кардиосклерозом, признаками СН)
4) 3-ая стадия - изменения в органах в связи с изменениями артерий и нарушением органного кровотока: медленное развитие приводит к атрофии и склерозу стромы органов, быстрое развитие - к кровоизлияниям, инфарктам:
а) головной мозг: множественные мелкоочаговые кровоизлияния; гематомы из-за разрыва микроаневризм в подкорковые ядра и субкортикальные слои; ржавые кисты
б) почки: артериолосклеротический нефросклероз (первично сморщенная почка) и т.д.
5) Осложнения и причины смерти при АГ:
1. СН из-за диффузного кардиосклероза или ИМ (в острых случаях)
2. ХПН (азотемическая уремия)
3. кровоизлияния в головной мозг
92. Инсульты: 1) определение, этиология и патогенез, классификация 2) морфология транзиторной ишемии мозга 3) морфология ишемического инсульта 4) морфология геморрагического инсульта 5) осложнения, причины смерти и исходы.
1) Инсульт - остро развивающееся локальное нарушение мозгового кровообращения с повреждением вещества мозга и нарушением его функции.
Этиология: чаще как осложение АГ и ИБС.
Патогенез: спазм, тромбоз, тромбоэболия церебральных и прецеребральных артерий; ангионевротические нарушения из-за психоэмоционального перенапряжения острое НМК.
Классификация: 1. геморрагический инсульт 2. ишемический инсульт 3. транзиторная ишемия мозга (занимает особое место в классификации НМК).
2) Транзиторная ишемия головного мозга характеризуется обратимыми изменениями:
а) сосудистые расстройства: спазм артериол; плазматическое пропитывание их стенок; периваскулярный отек; единичные мелкие геморрагии.
б) очаговые изменения мозговой ткани: отек, дистрофия групп клеток
Читайте также:

