Нарушение обоняния и опухоли головного мозга
Нарушения обоняния при опухолях височной доли мозга . Главным характерным симптомом обонятельных нарушений при поражении височной области является нарушение узнавания запахов, нарушение их коркового осознания и их словесного обозначения.
Например, больной Б. трижды находился в Институте нейрохирургии. Уже при первом поступлении отмечалась богатая височная симптоматика, но обоняние было полностью сохранено. При вторичном поступлении запахи на стороне опухоли справа хуже ощущал и узнавал хуже, чем слева. При третьем поступлении слева ощущал и узнавал все запахи, а справа ощущал только один запах, но не мог назвать его. В этом периоде сильный запах, так же как и сильный шум, вызывали у него приступы вестибулярного головокружения. На секции мозга обнаружилось, что вся правая височная доля, за исключением самых задних ее частей, была опухолевидно перерождена, включая островок и аммонов рог. Ствол был резко смещен влево .
Это наблюдение подчеркивает значение рефлекторных связей обонятельной системы с вестибулярной.
Наряду с нарушением распознавания запахов при опухолях височной локализации в анамнезе часто бывают обонятельные галлюцинации.
Так, у больной К. до поступления в Институт нейрохирургии часто наблюдались обонятельные галлюцинации. Определялось нарушение идентификации запахов при полной сохранности их восприятия. Из области правой сильвиевой борозды была удалена менингиома, сдавливавшая мозг, который после ее удаления расправился на глазах оперирующих. В картине страдания преобладали явления раздражения кортикальных улитко-вестибулярных и обонятельных центров височной области, быстро исчезнувшие после операции. Нарушение идентификации запахов, неузнавание их можно объяснить или нарушением ассоциативных связей одной стороны с другой, или, вернее всего, нарушением питания кортикальных центров и связей с ними на почве нарушенного кровообращения.
Больной К. ощущал все запахи, но узнавал лишь один запах. У него имелись метастазы рака легкого в белом веществе затылочной доли оправа, в левой второй лобной извилине. В полуовальном центре отмечалось начинающееся размягчение и резкий отек.
Эти изменения могли повести к нарушению ассоциативных связей при сохранности рецепторного аппарата и проекционных зон обоняния. Вот почему больной все запахи ощущал, но узнать и правильно определить их не мог .
Приведенные наблюдения показывают, насколько разнообразно протекает семиотика обонятельных нарушений при отмеченных локализациях. Сочетание обонятельных нарушений с симптомами улитко-лабиринтного порядка может предохранить от неправильных толкований.
Нарушения обоняния при опухолях, разрушающих полуовальный центр, зрительный бугор, мозолистое тело, свод .
Больная М. справа ощущала и узнавала все пахучие вещества, а слева ощущала запахи от № 3, но ни одного из них не узнавала. Опухоль занимала полуовальный центр левого полушария, прорастала зрительный бугор в его переднем ядре, имеющем отношение к обонянию, и левый свод. В этом случае первичные центры и пути обонятельной системы не пострадали и потеря обоняния характеризовалась не выпадением обоняния , а резким нарушением узнавания запахов .
Так, у больной К. с очень далеко зашедшей опухолью левого слухового нерва динамика нарушения обоняния представляется в следующем виде: при поступлении в Институт нейрохирургии больная, обследованная по методике А. Н. Бернштейна, справа все пахучие вещества от № 2 ощущала и узнавала. Слева иногда получала какое-то ощущение от пахучих веществ, но ни одного из них узнать не могла. Спустя 7 месяцев больная уже не узнавала ни одного пахучего вещества ни с одной стороны.
Секция показала, что обонятельные луковицы, тракты, обонятельный треугольник, переднее продырявленное пространство и свод были полностью сохранены. Белая окраска трактов и обычная ширина говорили о том, что они не подверглись изменениям. Обнаружена была огромная гидроцефалия III и боковых желудочков. Нижние рога боковых желудочков были растянуты и мозговая стенка их в области крючка представляла тонкую пластинку в 1-2 мм. Аммонов рог с обеих сторон был распластан и атрофичен, особенно слева. Хиазма атрофирована, вместо серого бугра - тонкий пузырь.
Потеря обоняния была обусловлена атрофией корковых центров и диэнцефальных проводников обоняния, вызванной огромной гидроцефалией боковых и III желудочков. На схеме обозначен пораженный участок обонятельного пути - атрофия аммонова рога.
По такому же типу, только варьируя в степени поражения, нарушено было обоняние в верифицированных случаях опухолей задней черепной ямки (червь мозжечка, невринома слухового нерва, опухоль гемисферы мозжечка, киста мосто-мозжечкового угла, опухоль в IV желудочке).
Нарушения обонятельной функции при опухолях III желудочка . Относительно обонятельных нарушений при локализации опухолевого процесса в III желудочке мы пришли к заключению, что при диэнцефальной локализации обонятельные нарушения могут быть локальными, когда страдают сами ядра и пути обонятельных проводников в стенках III желудочка, или гидроцефальными при закупорке опухолью монроевых отверстий и растяжений боковых желудочков жидкостью, что влечет за собой истончение стенок в области обонятельных центров.
У больного П. обоняние было нарушено с обеих сторон, он начинал ощущать запахи с № 3, но узнать ни одного из них не мог. На секции мозга была обнаружена резкая гидроцефалия всех желудочков. Нижние рога боковых желудочков были сильно расширены, нижние медиальные стенки нижнего рога в области крючка резко истончены - до 2 мм. Миндалины атрофичны. Аммонов рог с обеих сторон распластан; прозрачная перегородка расширена и свод гидроцефально деформирован, а первичные обонятельные центры: луковицы, тракты, обонятельные треугольники и переднее продырявленное пространство не изменены.
Обоняние было нарушено главным образом за счет выпадения идентификации запахов и обусловлено вышеописанным растяжением желудочков и вызванной этим атрофией.
Нарушения обоняния при опухолях III желудочка бывают двоякого рода: или это нарушения двусторонне-равномерные, вызванные гидроцефалией боковых желудочков, или это односторонние или неравномерно двусторонние поражения обонятельных ядер и проводников диэнцефальной области, вызванные непосредственным воздействием опухоли.
О нарушении обоняния при эпилепсии . В семиотике общей эпилепсии обонятельные нарушения могут также занимать определенное место и быть связанными с поражением определенных зон мозга. Для иллюстрации этого мы приводим следующее наблюдение.
Больной Д., страдавший эпилепсией, ощущал и узнавал все запахи, кроме № 4 (деготь), от которого не получал никакого ощущения.
Большой интерес представляет следующее наблюдение:
Трудно определить генез обонятельных нарушений при эпилепсии. Некоторые авторы указывали, что при ряде болезненных процессов, в том числе и при эпилепсии, налицо дегенеративные изменения в коре головного мозга, выражающиеся в жировом перерождении нервных клеток и обызвествлении сосудов, главным образом капилляров, превращающихся в гиалиновую массу, и в разрастании глиозных элементов. Наиболее важную роль играет кора аммонова рога, в которой раньше всего и, по-видимому, наиболее сильно наступают вышеназванные изменения. Можно допустить, что частичное выпадение идентификации отдельных запахов при эпилепсии является результатом дегенеративных изменений в коре аммонова рога, наступающих не сразу во всех его нервных клетках.
Обонятельные нарушения при травмах черепа и головного мозга . Очень частым симптомом при травме головы является нарушение обоняния; последнее служит важным материалом для оценки общих и местных симптомов в различных стадиях травм черепа и головного мозга.
Больной М., после того как ударился затылком об лед, полностью потерял обоняние с одной стороны и частично утратил его с другой стороны. Расстройство обонятельной функции, нужно думать, произошло либо в связи с разрывом обонятельных волокон, либо от кровоизлияния в области первичных обонятельных образований вследствие удара затылком об лед, что, по литературным данным, бывает нередко .
Является ли гиперестезия к некоторым запахам результатом молекулярных изменений в центрах вследствие травмы или травматический арахноидит вызывает раздражение некоторых волокон нерва, - определить трудно. Травматического происхождения нарушения обоняния у больных наблюдаются также после транскраниального оперативного вмешательства по поводу опухоли гипофиза.
Нарушение обоняния при травмах в наших случаях так же разнообразно, как различен характер и локализация травмы от полного выпадения до более легких нарушений. Чаще всего обоняние нарушается при травме ситовидной пластинки решетчатой кости.
Изучение черепных ранений во время войны еще раз показало важность исследования обоняния. По нашим данным, нарушения обоняния по частоте появления при черепно-мозговых травмах стоят на втором месте (первое место занимают слуховые нарушения), причем чаще всего эти нарушения локализуются в передней черепной ямке и характеризуются нарушением восприятия запахов. Нарушения идентификации запахов наблюдались значительно реже и происходили вследствие кровоизлияния на дне средней черепной ямки или повреждения базальных отделов височной доли. К этим выводам мы пришли на основании обследования обоняния у более чем 500 раненых с черепно-мозговой травмой.
Нарушения обоняния при неврозах . Материал неврозов иллюстрирует сочетание в них обонятельных нарушений локального механизма с вегетативными расстройствами.
Больная 3., страдавшая ангионеврозом и гемикранией, каждый раз при головной боли испытывала резкое обострение обоняния.
Также и больная Н. (поликлиника КСУ), страдавшая вегетативными нарушениями в виде спазмофилии, в самое ближайшее время перед менструацией испытывала такое резкое обострение обоняния, что ощущала реально существующие запахи, которые никто из окружающих не воспринимал .
Различные авторы указывали на такую гиперфункцию обоняния у женщин за 34-38 часов перед менструацией.
Эти факты подтверждают тесный контакт между обонятельной и вегетативной нервной системой.
Ведущие специалисты в области нейрохирургии:

Семенистый М.Н. (слева) Профессор, Д.М.Н., Заслуженный Врач РФ, Круглов С.В. (справа)
Автор проекта: профессор, доктор медицинских наук, заслуженный врач РФ, Круглов Сергей Владимирович
Редактор страницы: Семенистый М.Н.

Балязин Виктор Александрович
Балязин Виктор Александрович, Профессор, Доктор Медицинских наук, Заслуженный врач РФ, Отличник Здравоохранения РФ, Врач-нейрохирург, Заведующий кафедрой нервных болезней и нейрохирургии

Молдованов Владимир Архипович
Молдованов Владимир Архипович, Кандидат Медицинских наук, Врач высшей квалификационной категории, 35 клинического стажа

Савченко Александр Федорович
Савченко Александр Федорович, Кандидат Медицинских наук, Врач высшей квалификационной категории, Заведующий нейрохирургическим отделением БСМП№2

Утрата способности ощущать и определять запахи в качестве общего мозгового симптома, по данным М. П. Никитина, Даумана и Смитса, наблюдается у 9,7—10% всех больных с опухолями мозга. По нашим данным, она наблюдается несколько чаще — у 14,8% больных. Нарушение обоняния бывает тем глубже, чем выше внутричерепное давление и чем длительнее оно существует.
Следует заметить, что при исследовании обоняния необходимо, чтобы у больного было ясное сознание и исключена зависимость изменения аносмии от процессов в полости носа.

Нарушение обоняния и параличи при опухолях мозга
Аносмия появляется обычно лишь после длительного существования повышенного внутричерепного давления. Поэтому как общий признак опухоли мозга нарушение обоняния не имеет существенного значения.
Однако аносмия, наряду с другими симптомами, является местным признаком опухоли передней черепной ямки. В этих случаях обоняние может утрачиваться только на стороне опухоли или быть пониженным на этой стороне резче, а внутричерепное давление может оставаться нормальным или быть слабо повышенным.
Односторонняя аносмия, наблюдающаяся на стороне, где атрофирован сосок зрительного нерва, может сочетаться с синдромом Фостер-Кеннеди.
Относительно механизма возникновения аносмии при повышении внутричерепного давления нет единого мнения. Высказывавшийся прежде взгляд о зависимости ее от застойных явлений в обонятельных нервах должен быть отвергнут на том основании, что в противоположность зрительному нерву обонятельные нервы не имеют достаточно крупных сосудов, застойные явления в которых могли бы привести к нарушению их функций. Более вероятной причиной аносмии, по-видимому, является сильное прижатие унцинатной и гиппокамповой извилин височных долей к основанию черепа в связи с расширением боковых желудочков или сдавлением лобными долями первичного обонятельного центра (bulbus olfactorius) и обонятельного тракта.
Парезы и параличи черепно-мозговых нервов
Парезы и параличи черепных нервов при опухолях головного мозга должны рассматриваться в первую очередь как первичные очаговые симптомы или симптомы по соседству. Но при опухолях они могут быть следствием резко повышенного, внутричерепного давления. Возможность возникновения нарушения функций черепных нервов в связи с общим повышением внутричерепного давления доказывается клиникой первичных, а также некоторых закрытых форм водянок, мозга, при которых парезы черепных нервов наблюдаются довольно часто.
Основные причины парезов и параличей черепных нервов, при повышенном внутричерепном давлении следующие: усиленное давление спинномозговой жидкости на ядра черепных нервов, заложенных в области сильвиева водопровода и на дне IV желудочка; прижатие к костям основания черепа интрадуральных отделов нервов мозгом, увеличенным в своих размерах в связи с внутренней водянкой, опухолью, реактивным отеком и набуханием; сдавление корешков и ядер нервов в связи с вклиниванием содержимого средней черепной ямки в отверстие мозжечкового намета или содержимого задней черепной ямки в большую затылочную дыру. Причинами же параличей и парезов слухового нерва (обеих его ветвей), помимо- указанных выше, считают также и специальный механизм, связанный с повышением давления во внутреннем ухе.
Старые авторы (Брунс, Оппенгейм и др.) основное значение в возникновении парезов и параличей черепных нервов на почве повышения внутричерепного давления приписывали прижатию последних к костям основания черепа увеличенным в своих размерах мозгом. Именно в этом обстоятельстве они видели причину часто наблюдающегося при повышенном внутричерепном давлении пареза отводящего нерва, который проходит почти по всему основанию черепа. Действительно,
нервные стволы в этих случаях обычно являются уплощенными п нередко растянутыми. Но этот механизм нарушения функции черепно-мозговых нервов вряд ли является единственным.
При опухолях, расположенных в большой цистерне мозга и по входе в позвоночный канал и вызывающих водянку не только боковых и III желудочков, но и IV желудочка, с расширением сильвиева водопровода, парезы черепных нервов могут возникать в результате давления спинномозговой жидкости на ядра глазодвигательных и черепных нервов, расположенных на дне IV желудочка. Продолговатый мозг и варолиев мост в этих случаях представляются уплощенными, а сильвиев водопровод резко растянутым — диаметром с гусиное перо и даже карандаш. В той или иной степени, страдают функции всех черепных нервов, но чаще всего отводящего, лицевого, кохлеарного и вестибулярного.
Однако наиболее частой причиной парезов черепных нервов является натяжение и сдавление их корешков, а также сдавление, их ядер в связи с ущемлением височной доли, реже задних отделов мозолистого тела в отверстие мозжечкового намета или миндалин мозжечка и продолговатого мозга в затылочную дыру.
Кушинг правильно оценил патогенетическое значение вклинения мозжечковых миндалин в затылочную дыру; в отдельных случаях они могут опускаться до уровня II и даже III шейного позвонка (рис. 6 и 7, стр. 28, 29). Втискиваясь между продолговатым мозгом и твердой мозговой оболочкой, миндалины сильно сдавливают соответствующую половину его, а также нередко оттесняют его в противоположную сторону. При этом страдают как ядра, так и корешки последних трех- четырех пар черепно-мозговых нервов (X, XI и XII).
Вклинивание миндалин мозжечка в затылочное отверстие обычно наблюдается при опухолях задней черепной ямки. Но оно может возникать и при опухолях больших полушарий мозга. Однако при последних более часто наблюдается выпячивание нижней извилины височной доли, реже — задних отделов мозолистого тела (splenium) в щель Биша или в отверстие мозжечкового намета. Втискиваясь в щель между краями отверстия и расположенным в нем мозговым стволом, указанные отделы височной доли сдавливают ножки мозга и особенно мозговой ствол на уровне четверохолмия. Чаще вклинившаяся часть охватывает мозговой ствол только с одной стороны в виде полумесяца (см. рис. 5). В результате мозговой ствол на соответствующей стороне сдавливается и уплощается. Но обычно он одновременно оттесняется в противоположном направлении и прижимается к вырезке в мозжечковом намете на другой стороне. Рейсе выпячивание височных долей бывает двусторонним, охватывая и сдавливая мозговой ствол с обоих боков.
Благодаря близости височной доли к отверстию мозжечкового намета вклинивание ее в это отверстие особенно часто наблюдается при опухолях, локализующихся в ней самой или по соседству от нее. Но оно может возникать и при опухолях других долей мозга. ЛеБо при изучении мозга больных, погибших в клинике Венсана, нашел тенториальное вклинивание при опухолях височной доли у 30% погибших, при опухолях остальных трех долей — у 15%. По-видимому, действительный процент вклинивания височной доли значительно выше, так как во многих случаях возникновения его срочное оперативное вмешательство спасает жизнь больным.
При височном вклинивании, наряду с проводниковыми нарушениями, наиболее часто наблюдаются различной интенсивности парезы глазодвигательного, блоковидного, отводящего нервов, парез взора, нистагм.
При опухолях больших полушарий одновременно с вклиниванием височной доли в отверстие мозжечкового намета может возникать и вклинивание миндалин в затылочное отверстие. В результате сочетания этих двух вклиниваний может возникнуть нарушение функций большого числа черепно-мозговых нервов.
Таким образом, при опухолях головного мозга нарушение функций черепных нервов может зависеть не только от прямого воздействия опухоли на ядра или корешки их, но и быть результатом повышенного внутричерепного давления. Поэтому при наличии последнего использование поражения черепных нервов для целей топической диагностики должно производиться с осторожностью. В подобных случаях всегда необходимо обсудить вопрос о том, не является ли поражение их следствием повышения внутричерепного давления. При невозможности исключить эту зависимость не следует придавать нарушению функций черепных нервов существенного значения при установлении топического диагноза и целесообразно прибегнуть к вентрикулографии. В противном случае возможны грубые диагностические ошибки, например, принятие опухоли больших полушарий за опухоль задней черепной ямки.
При разграничивании поражений черепно-мозговых нервов как симптомов первичноочагового характера поражений, вызванных повышенным внутричерепным давлением, необходимо принимать во внимание следующие данные. Поражение функции черепно-мозговых нервов до развития повышения внутричерепного давления свидетельствует о первично- очаговом характере его. Возникновение же поражений этих нервов на фоне повышенного внутричерепного давления не исключает, но делает сомнительным его первичноочаговый характер.
Медленное и прогрессирующее нарастание нарушений функций черепно-мозговых нервов говорит в пользу первичного поражения их, а быстрое развитие на фоне острого нарастания общемозговых симптомов — в пользу зависимости их от повышения внутричерепного давления. Об этом свидетельствует также колебание интенсивности нарушения функций, например, нарастание ее во время приступа головной боли, ослабление ПОД влиянием интенсивной дегидратации или после вентрикулопункции. Особенно лабильны некоторые проявления, например, двоение, шум в ушах, слабость лицевой мускулатуры, поперхивание, икота, размеры зрачков, головокружение (от повышения внутричерепного давления), которые могут то усиливаться, то ослабевать или на некоторое время совершенно исчезать.
Двустороннее ослабление или утрата роговичных рефлексов указывает на зависимость нарушения функций тройничного нерва от повышения внутричерепного давления, а не от местного процесса.
Однако вышеуказанные особенности поражения черепно-мозговых нервов при опухолях мозга на почве общего повышения внутричерепного давления имеют лишь относительное значение. При опухолях мозга поражение черепных нервов, являясь очаговым симптомом по соседству, может быть различным по своей интенсивности и наблюдаться как справа, так и слева. При повышении внутричерепного давления поражение их может иметь стойкий и резко выраженный характер и локализоваться только на одной стороне.
Примером могут служить следующие два наблюдения.
В октябре 1935 г. в клинику поступила больная Е., 25 лет, с жалобами на шум в правом ухе, онемение и парестезии в левой половине лица, пошатывание при ходьбе, головную боль и утрату зрения. Заболевание началось летом 1934 г. головными болями в темени и левой половине затылка. В марте — апреле 1935 г. появились парестезии в форме бегания мурашек, жжения и онемения в левой половине лица и вскоре прерывистый шум в правом ухе, синхронный, судя по описанию больной, с пульсом и головокружением. Парестезии держались стойко, шум и головокружение временами исчезали. В июле присоединилось пошатывание при ходьбе вправо, в начале сентября ослабло зрение, и больная очень скоро ослепла. Объективно у больной имелись: почти полная утрата всех функций (включая и двигательную) левого тройничного нерва с утратой роговичного рефлекса, легкий правосторонний гемипарез, ослабление слуха на оба уха, резче на правое, спонтанный горизонтальный и вращательный нистагм (вправо — 27 секунд, влево — 25 секунд), неотчетливые мозжечковые симптомы справа, уклонение при ходьбе и поворотах вправо. На глазном дне — атрофия сосков зрительных нервов после застоя.
В этом случае стойкое и значительное выпадение функций тройничного и подъязычного нервов, казалось бы, свидетельствовало об опухолевом заболевании мозга; между тем это было обусловлено закрытой водянкой и значительным расширением IV желудочка.
Приведенные наблюдения служат иллюстрацией правильности высказанного выше положения, что при повышении внутричерепного давления использовать поражения черепно-мозговых нервов в качестве признаков опухолевого заболевания мозга вообще, а при наличии такового — в качестве первичноочаговых симптомов, необходимо осторожно, с учетом всех других данных. В частности, при опухолевых заболеваниях мозга всегда следует иметь в виду и возможность возникновения их в зависимости от общего повышения внутричерепного давления.
От чего чаще всего умирают главные герои или героини в слезливых мелодрамах? Как правило, от опухолей мозга, лейкозов или на худой конец — от какой-то хитрой болезни сердца, которая ничем себя не проявляет до самой кульминации. Логика ясна: не может красивый мужчина или женщина на глазах у впечатлительных зрителей безбожно отекать, мучиться от недержания мочи, задыхаться, покрываться струпьями и претерпевать другие отталкивающие метаморфозы. Впадать в беспамятство, худеть до скелетообразного состояния, страдать от сильнейшей боли, обзаводиться пролежнями тоже никак нельзя. Максимум — один раз упасть в обморок или в конце лежать ровненько под капельницей и белоснежным одеялом. И умереть тоже быстро — либо во время экстренной операции, либо в объятиях любимого человека после страстной ночи (впрочем, сложно представить, на что похож секс, в котором участвует человек с пороком сердца). Идеальный вариант — вообще уйти в туман, оставив мрачные стороны умирания за сценарными скобками.

В жизни такое бывает редко. Даже когда речь идет про опухоли мозга. Более того, в случае с опухолями мозга — даже с доброкачественными — операция не всегда является панацеей, одно неверное движение нейрохирурга — и вместо пациента, который, возможно, даже ни на что не жаловался, — труп или овощ. Кстати, последнее — исход в виде обширного необратимого повреждения мозга, приводящего к вегетативному состоянию больного — считается среди врачей более худшим вариантом, нежели смерть. Поэтому в ситуации, когда хирург повредил артерию и кровь пропитала серое вещество — пациента, возможно, даже не будут спасать. По крайней мере, чрезмерных усилий прикладывать не станут. Поэтому вопрос с целесообразностью вмешательства в нейрохирургии поднимается очень часто: важно трезво спрогнозировать не только продолжительность, но и качество дальнейшей жизни больного.
Как заподозрить опухоль мозга
С одним голливудские сценаристы не обманули — опухоли мозга действительно часто манифестируют с эпилептических припадков (которые кинематограф деликатно низводит до обмороков). Но это еще не все. Поводом насторожиться и сходить на прием к неврологу также являются:
🌖 Неуклюжесть: это когда походка становится шаткой, а предметы беспричинно вываливаются из ваших рук. Сюда же отнесем проблемы с глотанием (частые поперхивания), речью и мимикой.
🌗 Онемение: оно может затрагивать только кончики пальцев на одной руке, а может распространяться на половину лица и шею. Масштаб проблемы — вторичен, не игнорируйте ее.
🌘 Изменения в памяти и мышлении. Такой симптом проще заметить у кого-то из близких, не у себя. Если человек стал забывать то, о чем всегда помнил, у него резко поменялся характер, он потерял способность, скажем, производить подсчеты в голове или играть на музыкальном инструменте — надо идти к врачу.
🌒 Необъяснимая тошнота, шум в ушах, головокружение, изменение обоняния (например, навязчивое ощущение запаха гари или гнили поблизости) — тоже нехорошие признаки.
🌓 Проблемы со зрением: насторожиться стоит и в случае, если зрение начало падать равномерно на оба глаза, и если вы видите черные точки, и если картинка стала мутной, и если у вас просто болят глаза. Конечно, нормальный окулист обязан насторожиться уже профессионально, но главное — до него дойти.
🌔 Вопреки стереотипам, головных болей при опухолях мозга может и не быть — часто пациентов, которые выходят от нейрохирурга с положительным вердиктом, изумляет, что они вообще ничего неприятного не ощущают, даже если в голове — новообразование размером с кулак. Все зависит не столько от размеров, сколько от расположения опухоли, но, если у вас однажды как-то необычно начала болеть голова — вы теперь знаете, что делать.
Напоследок — оптимистичный факт. Опухоли мозга — явление редкое, особенно в молодом возрасте. То есть, раз уж новообразование не возникло до 4 лет, то вряд ли возникнет до 50-70. Если говорить о первичных опухолях — не метастазах при раке других локализаций, — то такой диагноз ставят 10-15 людям из миллиона. Это, конечно, в 80 раз чаще, чем вероятность попасть в авиакатастрофу (испугались?), но в 150-170 раз реже, чем инфаркт миокарда.
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
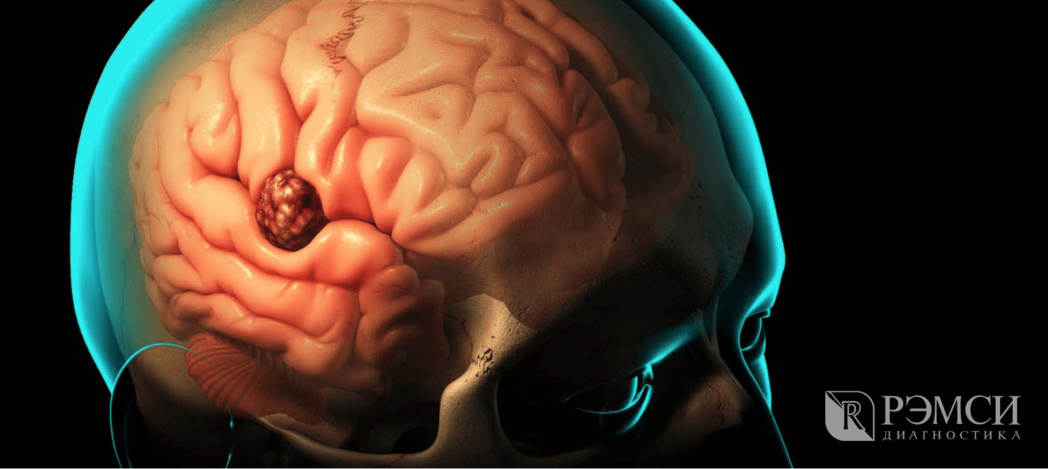
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Читайте также:

