Направление на опухоль мозга
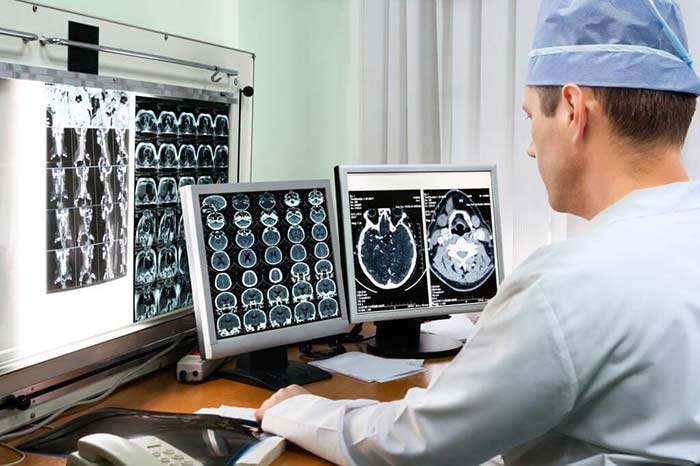
В наше время благодаря развитию медицины стало намного проще производить диагностику опухоли головного мозга. Существует довольно много способов подобной диагностики, однако наиболее распространенными и точными являются МРТ (магнитно-резонансная томография) и КТ (компьютерная томография).
Они дают возможность врачу-онкологу определить стадию заболевания, ее течение и другие данные. МРТ и КТ проводятся, не причиняя дискомфорта пациенту. Цена подобной диагностики опухолей головного мозга не является низкой, однако она соответствует качеству.
Магнитно-резонансная томография

МРТ диагностика опухолей головного мозга является решающим этапом в данном исследовании. Она дает возможность сделать снимки под разными углами, которые помогают специалистам-онкологам составить изображение опухоли в 3D. Снимки, полученные при помощи МРТ, позволяют получить очень четкое изображение новообразований, расположенных рядом с костями, а также небольших и находящихся на ранних стадиях развития опухолей, в том числе и опухолей ствола головного мозга. Использование МРТ необходимо и во время хирургического вмешательства. Она определяет объем опухоли и прицельное картирование головного мозга, а также позволяет оценить реакцию опухоли на терапию.
МРТ дает максимально детальное изображение сложных структур мозга. Благодаря этому можно получить снимок головного мозга в 3D, что позволяет специалистам точно определить местонахождение новообразования или аневризмы.
Проведение МРТ предполагает выполнение определенных предписаний. Пациенту следует снять с себя все металлические предметы, в том числе украшения. Если же у него в организме имеются какие-либо искусственные металлические имплантаты:
- кардиостимулятор,
- искусственный сустав,
- порт для внутривенного введения препаратов,
он должен сообщить об этом специалисту. В подобных случаях МРТ пациенту противопоказано. Ему могут назначить другую диагностику опухоли головного мозга, например, лучевую.
При МРТ пациент помещается в специальную камеру, где подвергается облучению электромагнитными волнами. Подобная диагностика не только безболезненна, но и не вызывает никакого дискомфорта.
КТ диагностика опухолей головного мозга представляет собой современный способ рентгенологического исследования организма, позволяющий исследовать послойно его новообразования и обработать полученную информацию на компьютере.
При КТ для получения максимально детальных снимков используются рентгеновское оборудование и компьютерное обеспечение, отличающиеся не только точностью, но и сложностью. КТ не так чувствительна к обнаружению маленьких и находящихся на ранних стадиях развития опухолей, а также опухолей ствола мозга, как МРТ. Но и такое исследование имеет свои преимущества, например, при введении в организм пациента контрастного вещества для обнаружения патологических образований. В данном случае компьютерная томография помогает определить расположение опухоли, а иногда - и ее вид. КТ выявляет отек вещества головного мозга, кровоизлияния и другие состояния, являющиеся спутниками опухоли. Также КТ позволяет давать оценку эффективности лечения и отслеживать рецидив опухоли.
Диагностика опухолей головного мозга при помощи компьютерной томографии, в том числе и ранняя, выглядит следующим образом. Пациент вводится в специальную камеру, постепенно, лежа на специальном столе. В этот момент вокруг него движется аппарат, излучающий рентгеновский луч. Это дает возможность получить снимки под разными углами и обработать информацию на компьютере. После этого пациент в камере снова смещается на определенное расстояние. В конечном итоге врач получает послойное изображение органа или ткани организма больного и может судить о размерах опухоли, глубине ее залегания и отношении к соседним органам и системам.
КТ обладает гораздо более чувствительной методикой, чем рентгенологическое обследование. Она позволяет получить снимки высокого разрешения, как костных структур организма, так и его мягких тканей, дает четкое изображение:
- головного мозга,
- суставов,
- вен,
- артерий,
что нужно при диагностике патологических образований - опухолей и кровоизлияний. Данное исследование в некоторых ситуациях проводится с использованием контрастного вещества.
Диагностика при помощи КТ абсолютно безболезненна и не вызывает никаких неприятных ощущений у пациента. Доза рентгеновского облучения, которую он получает во время исследования, минимальна и не вызывает никаких побочных эффектов. Стоит отметить, что иногда у больного может проявиться реакция на контрастное вещество, которое применяется для диагностики с помощью КТ.
Лечение больного при помощи системы КиберНож проводится при условии отсутствия у него определенных хронических заболеваний или стабилизации основного заболевания. Она успешно применятся для лечения неоперабельных пациентов, а также тех, кто самостоятельно отказался от операции.
| Стоимость лечения | |
| Опухоли головного мозга от 270 000 |
Точная стоимость лечения определяется только после консультации с врачом
- О центре
- Специалисты
- Новости
- Партнеры
- Отзывы
- Запись на приём
- Стоимость лечения
- Консультация
- Диагностика
- FAQ
- Статьи
- Аппарат Кибернож
- Уникальность системы
- Показания к лечению
- Противопоказания
- Как происходит лечение
- Сравнение методов
- Дистанционная
- Комбинированное лечение
- Лечение
- Опухоли головного мозга
- Рак легкого
- Рак печени
- Рак почки
- Рак предстательной железы
- Рак носоглотки
- Опухоль спинного мозга
- Опухоль ЦНС у детей
- Рак поджелудочной железы
- Опухолевое поражение костей
- Метастазы
- Невралгия тройничного нерва
- Пяточная шпора
Согласно статистике, опухоли головного мозга и вообще нервной системы находится на 10 месте среди причин смертности взрослых людей. Существует много типов опухолей мозга — всего около 40. Среди них встречаются как доброкачественные, так и злокачественные.
- Первичные и вторичные опухоли головного мозга
- Почему в головном мозге возникают опухоли?
- Развитие злокачественных опухолей головного мозга
- Какими симптомами проявляются опухоли головного мозга?
- Как диагностируют опухоли головного мозга?
- Лечение опухолей головного мозга
- Реабилитация
- Прогноз выживаемости
Первичные и вторичные опухоли головного мозга
Опухоль называют первичной, если она изначально возникла в головном мозге. Собственно, об этом типе рака и пойдет речь в данной статье. Вторичные опухоли — это метастазы в головном мозге, которые распространились из других органов. Чаще всего в головной мозг метастазирует рак мочевого пузыря, молочных желез, легких, почек, лимфома, меланома. Зачастую очаги в нервной системе обнаруживаются при лимфомах. Вторичные опухоли головного мозга встречаются намного чаще, чем первичные.
В зависимости от типа клеток, из которых состоят глиомы, их делят на астроцитомы, олигодендроглиомы, эпендимомы.
Почему в головном мозге возникают опухоли?
Точные причины возникновения злокачественных опухолей мозга, как и других онкологических заболеваний, неизвестны. Существует много факторов риска, которые повышают вероятность развития заболевания:
Опухоль может возникнуть в любом возрасте, но чаще всего болеют пожилые люди.
Риски повышены у людей, которые подвергались воздействию ионизирующего излучения. Чаще всего это связано с лучевой терапией по поводу других онкологических заболеваний. В ходе проведенных исследований не было обнаружено связи между опухолями головного мозга и излучениями от линий электропередач, мобильных телефонов, микроволновых печей.
Определенную роль играет наследственность. Если злокачественными опухолями головного мозга страдали ваши близкие родственники, ваши риски также повышены.
Мужчины болеют чаще, чем женщины.
Eсть мнение, что риск заболеть повышается при частых контактах с токсичными веществами: пестицидами, растворителями, винилхлоридом, некоторыми резинами, нефтепродуктами. Но научных доказательств нет.
Возбудитель инфекционного мононуклеоза, вирус Эпштейна-Барр, связан с повышенным риском лимфомы головного мозга. В некоторых опухолях обнаружены цитомегаловирусы — их роль еще предстоит изучить.
Не совсем понятна роль черепно-мозговых травм и сильных стрессов. Возможно, они тоже являются факторами риска, но это пока не доказано.
Наличие одного или даже нескольких факторов риска еще не гарантирует того, что у человека будет диагностирована опухоль головного мозга. Иногда болезнь развивается у людей, у которых вообще нет никаких факторов риска.
Развитие злокачественных опухолей головного мозга
Первичные опухоли возникают непосредственно в головном мозге или в структурах, которые находятся рядом:
- Мозговых оболочках.
- Черепно-мозговых нервах.
- Гипофизе (шишковидной железе).
Какими симптомами проявляются опухоли головного мозга?
Симптомы неспецифичны, они напоминают проявления других заболеваний. Важно внимательно относиться к своему здоровью. Нужно обращать внимание на любые новые, нехарактерные симптомы. Их возникновение — это повод посетить врача и провериться.

Наиболее распространенные признаки злокачественных опухолей мозга:
- Головные боли, особенно если они появились впервые или стали не такими, как раньше, если они беспокоят все чаще и становятся все более сильными.
- Тошнота и рвота без видимых причин.
- Нарушения зрения: потеря резкости, двоение в глазах, расстройство периферического зрения.
- Судорожные припадки, которые возникли впервые.
- Онемение, нарушение движений в определенной части тела.
- Нарушения речи, памяти, поведения, личности.
- Снижение слуха.
- Шаткость походки, нарушение чувства равновесия.
- Повышенная утомляемость, постоянная слабость, сонливость.
Все эти симптомы связаны с тем, что опухоль растет и сдавливает мозг. Проявления в конкретном случае будут зависеть от того, какие размеры имеет очаг, где он находится, какие отделы мозга расположены по соседству.
Как диагностируют опухоли головного мозга?
Обычно человек, которого начинают беспокоить симптомы из списка выше, в первую очередь обращается к неврологу. Врач выслушивает жалобы пациента, проверяет рефлексы, мышечную силу и чувствительность, пытается обнаружить неврологические симптомы и признаки нарушения работы тех или иных отделов нервной системы. Если пациент жалуется на нарушение зрения или слуха, его направляют на консультацию к окулисту, ЛОР-врачу.
Лучше всего опухоли и другие образования в головном мозге помогает обнаруживать магнитно-резонансная томография, в том числе ее модификации:
- МРТ с контрастированием.
- Функциональная МРТ помогает оценить активность той или иной области головного мозга.
- Перфузионная МРТ — исследование с введением контрастного вещества в вену, позволяет оценить кровоток в мозге.
- Магнитно-резонансная спектроскопия помогает оценить обменные процессы в том или ином участке головного мозга.
Отличить доброкачественное образование от злокачественного и оценить степень злокачественности помогает биопсия — забор фрагмента ткани с его последующим изучением под микроскопом. Биопсию можно провести с помощью иглы под контролем КТ или МРТ.
Лечение опухолей головного мозга
Выбор методов лечения зависит от типа, размера, локализации опухоли, состояния здоровья пациента. Применяют хирургию (в том числе радиохирургию), лучевую терапию, химиотерапию, таргетную терапию.
Некоторые опухоли имеют удобное расположение и легко отделяются от здоровых тканей — в таких случаях прибегают к хирургическому лечению. Если очаг расположен близко к важным структурам головного мозга, находится глубоко и неудобен для доступа, врач может попытаться удалить некоторую часть опухоли головного мозга. Зачастую это помогает сильно облегчить симптомы.
Радиохирургическое лечение, строго говоря, не относится к хирургическим методикам. Скорее, это разновидность лучевой терапии. При помощи нее можно удалить небольшие опухоли мозга. Если объяснять простыми словами, то суть метода в том, что тело пациента облучают со всех сторон небольшими дозами излучения. Все лучи сходятся в точке, где находится очаг, он получает большую дозу, которая уничтожает его. При этом окружающие здоровые ткани остаются нетронутыми.
Существуют разные установки для стереотаксической радиохирургии, одна из самых популярных в России — гамма-нож.
При опухолях головного мозга применяют разные модификации лучевой терапии. Облучать можно прицельно очаг или весь головной мозг. Ко второму варианту прибегают при вторичном раке, чтобы уничтожить все возможные метастазы.
Из химиопрепаратов при опухолях головного мозга чаще всего применяют темозоломид (Темодар). Существуют и другие. Основные показания к химиотерапии:
- После хирургического лечения (адъювантная химиотерапия) для уничтожения оставшихся опухолевых клеток и предотвращения рецидива.
- При рецидиве после операции, зачастую в сочетании с лучевой терапией.
- С целью замедления роста опухоли.
- С целью борьбы с симптомами.
Эффективность химиотерапии контролируют с помощью регулярных МРТ. Если на фоне лечения очаги продолжают расти, это говорит о том, что препараты не работают.
Таргетные препараты действуют более прицельно по сравнению с химиопрепаратами. Они блокируют определенные вещества в опухолевых клетках, тем самым нарушая их размножение и вызывая гибель. При злокачественных новообразованиях головного мозга применяют бевацизумаб (Авастин) — таргетный препарат, блокирующий ангиогенез (образование новых сосудов, которые обеспечивают опухоль кислородом и питательными веществами).
Реабилитация
Опухоль может затрагивать зоны головного мозга, которые отвечают за важные функции, такие как речь, движения, работа органов чувств, мышление, память. Поэтому многим пациентам нужен курс реабилитационного лечения. Он может включать разные мероприятия, например:
- Занятия с логопедом, речевая терапия.
- Индивидуальное обучение, занятия с репетитором для школьников и студентов.
- Лечебная физкультура помогает восстановить двигательные навыки.
- Трудотерапия, профориентация, при необходимости — обучение новой профессии.
- Препараты, которые помогают справиться с симптомами опухоли и побочными эффектами лечения: средства для улучшения памяти, борьбы с повышенной утомляемостью и др.

После успешного лечения может произойти рецидив, поэтому важно регулярно являться на осмотры к врачу, проходить МРТ.
Прогноз выживаемости
Прогноз при опухолях головного мозга зависит от некоторых факторов:
- Особенности гистологического строения опухоли, степень злокачественности.
- Неврологический статус, характер и степень выраженности нарушений со стороны нервной системы.
- Возраст пациента.
- Местоположение опухоли.
- Количество опухолевой ткани, которое осталось после операции по удалению опухоли мозга.
Эффективность лечения оценивают по показателю пятилетней выживаемости — проценту пациентов, которые остаются живы в течение 5 лет с момента, когда у них диагностировали опухоль. При злокачественных новообразованиях головного мозга этот показатель сильно колеблется, в среднем составляет 34% для мужчин и 36% для женщин.
Злокачественные новообразования головного мозга — это большая группа опухолей. Они могут быть как первичными, так и метастатическими. Все опухоли ЦНС имеют свою степень злокачественности согласно классификации ВОЗ, и когда говорят о злокачественных новообразованиях, чаще всего имеют в виду неоплазмы со степенью Grade III-IV.
Большая часть первичных опухолей центральной нервной системы являются доброкачественными. Так, лишь 1% менингиом носят злокачественный характер, а на долю глиобластом приходится около 15% от новообразований глиальной ткани.
Нередко в повседневной речи можно встретить формулировку “рак головного мозга”. Это определение не совсем соответствует действительности. Рак — опухоль эпителиальной ткани, и никакого отношения к первичным новообразованиям ЦНС он не имеет. Вместе с тем, внутричерепная локализация рака все же возможна. Яркий пример тому — метастатические поражения головного мозга, которые осложняют течение карцином другой локализации.
Стадирование
Опухоли ЦНС не стадируются по TNM. Каждая из существующих опухолей занесена в классификатор ВОЗ с присвоением этой степени по Grade I-IV. К опухолям с высокой степенью злокачественности относятся новообразования с быстрым ростом, инфильтрацией в окружающие ткани и выраженными гистологическими признаками атипии. К злокачественным опухолям, например, относятся: глиобластомы, медуллобластомы, пинеобластомы, нейробластомы.
Некоторые злокачественные неоплазмы ЦНС, такие как медуллобластомы, способны метастазировать. Распространение метастазов при этом обычно происходит в другие отделы нервной системы. Для классификации таких новообразований используют шкалу Chang, которая учитывает два критерия: размеры опухоли и характер распространения метастазов.
Метастатические образования головного мозга также не стадируют. Их наличие свидетельствует о четвертой стадии рака другой локализации, например, рака легких.
Симптомы заболевания
Клиническая картина зависит не столько от степени злокачественности новообразования, сколько от его расположения, характера роста, степени сдавления окружающих структур. Начало заболевания обычно постепенное. Симптомы нарастают на протяжении многих месяцев и даже лет. Возможные проявления опухолей ЦНС:
- Головная боль. Вначале периодическая, слабой интенсивности, она по мере нарастания внутричерепной гипертензии становится постоянной и мучительной.
- Мозговая рвота. Обычно развивается на высоте головной боли. Носит упорный характер и не приносит облегчения.
- Головокружение. Может быть системным, когда пациент ощущает вращение предметов вокруг определенной оси, и несистемным, преходящим или практически постоянным.
- Судорожный синдром. При некоторых новообразованиях судороги являются их первым симптомом. Они могут быть как локальными, так и генерализованными.
- Очаговые неврологические синдромы, вызванные сдавлением структур мозга — парезы, параличи, нарушения чувствительности, расстройства координации, потеря памяти, устной или письменной речи.
Возможны и другие неспецифические нарушения, которые могут наблюдаться в том или ином сочетании.
Принципы диагностики
Наиболее информативным из инструментальных методов диагностики является магнитно-резонансная томография, которая выполняется с введением контраста. Процедура позволяет установить локализацию новообразования, определить его природу и взаимоотношение с окружающими структурами. Кроме того, МРТ позволяет достаточно достоверно предположить степень злокачественности опухоли. Новообразования с grade III-IV хорошо накапливают контраст, могут содержать участки некроза, проникать в окружающие ткани.
Если проведение МРТ невозможно, используется компьютерная томография. В зависимости от клинической ситуации, предполагаемого характера новообразования и возможностей клиники, врач может назначить широкий спектр процедур — от анализа крови на опухолевые маркеры до ангиографии и ПЭТ-КТ.
Во всех случаях важно стремиться к гистологическому подтверждению диагноза — изучения тканей опухоли под микроскопом для точного определения ее природы и степени злокачественности. В некоторых случаях это делается после удаления новообразования. Если же удалить опухоль по каким-либо причинам невозможно, то проводится биопсия — ткани опухоли забирают толстой иглой, проводя ее под контролем стереотаксической системы нейронавигации.
Если внутричерепное новообразование носит метастатический характер, проводится обследование для обнаружения и оценки первичного очага.
Принципы лечения
Все опухоли ЦНС, в том числе метастатические, имеют свои особенности лечения. Для некоторых из них, например для глиобластом, первостепенной задачей является максимально полное хирургическое удаление, при других, таких как эмбриональная карцинома, ведущую роль играет химиотерапия или химиолучевая терапия.
Хирургическое лечение проводится не только для удаления или уменьшения размеров опухоли, получения достаточного количества материала для гистологического исследования, но и для разрешения внутричерепной гипертензии и устранения неврологических расстройств. При злокачественных новообразованиях оперативное лечение обычно сочетается с радиологическим или химиотерапией.
Лучевую терапию получает большинство пациентов с внутричерепными новообразованиями как в качестве самостоятельного метода лечения, так и после хирургической операции. Облучению подвергают область опухоли и пути предполагаемого метастазирования, если речь идет например, о медуллобластомах. В современной онкологии лучевая терапия выполняется с применением высокоточной техники, что позволяет подавать излучение в границах опухоли. Существуют различные режимы облучения, которые подбирают отталкиваясь от характера новообразования, его локализации и некоторых других критериев. Так, для облучения глиом значительных размеров и путей метастазирования медуллобластом применяется режим стандартного фракционирования.
Стереотаксическая радиохирургия, при которой в границы опухоли подается большая доза радиации, может применяться как первичный метод лечения для подавления от 1 до 6 метастазов в мозг или на область ложа удаленного при операции метастаза.
Химиотерапия обычно применяется в комбинации с радиологическим лечением после оперативного удаления новообразования или в качестве паллиативной процедуры, направленной на облегчение состояния пациента. Схемы химиотерапии и назначаемые лекарства зависят от гистологического диагноза. Так, при лечении глиом, медуллобластом и первичных лимфом применяются совершенно разные препараты.
Tomotherapy в лечении злокачественных опухолей головного мозга
Технология Tomotherapy применяется в мировой практике уже более 20 лет, при этом злокачественные опухоли головного мозга, в том числе метастатические, являются одним из главных показаний к процедуре. Появляются сведения об успешном применении томотерапии в случаях, когда проведение радиологического лечения невозможно, то есть в ситуациях, когда у пациента по сути уже нет никаких адекватных вариантов лечения.
| Наименование услуги | Цена, руб. | Ед. измерения |
|---|---|---|
| Консультация врача онколога радиотерапевта | 0 | шт. |
| Консультация врача детского онколога | 0 | шт. |
| Повторная консультация специалистов | 500 | шт. |
| Топометрия на специализированном компьютерном томографе первичная | 15 000 | процедура |
| Топометрия на специализированном компьютерном томографе повторная | 7 000 | процедура |
| Дозиметрическое планирование лучевой терапии (томотерапии) первичное | 20 000 | шт. |
| Дозиметрическое планирование лучевой терапии (томотерапии) повторное | 7 000 | шт. |
| Лучевая терапия (томотерапия), включая IMGRT (*) | 223 000 | курс |
| Лучевая терапия (томотерапия) стереотаксическая радиохирургия(*) | 250 000 | курс |
| Лекарственная сопроводительная терапия: внутривенные введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 1 000 | процедура |
| Лекарственная сопроводительная терапия: внутримышечное введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 200 | процедура |
| Топометрическая разметка | 750 | процедура |
Вид лучевой терапии и количество сеансов курса определяется врачебной комиссией индивидуально для каждого пациента исходя из локализации, нозологии опухоли и с учетом анамнеза.
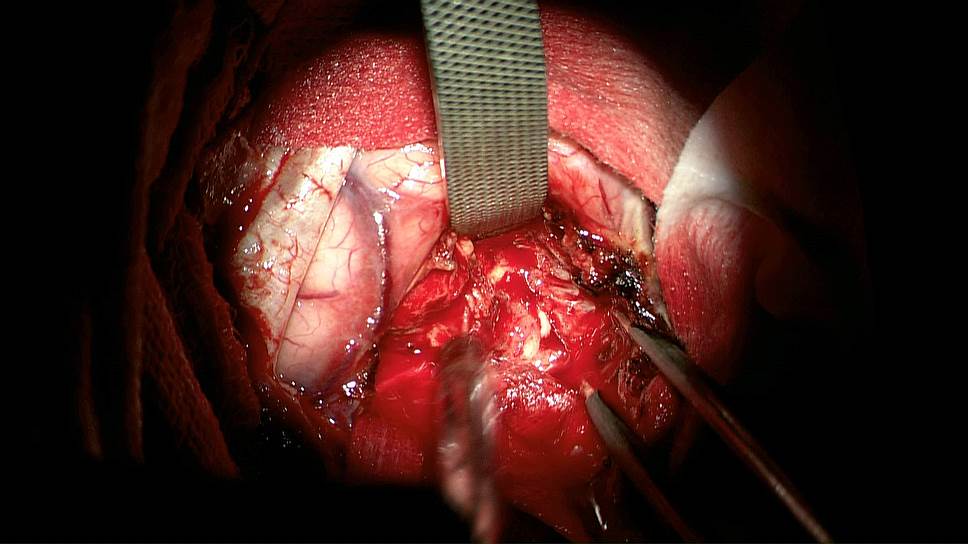
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
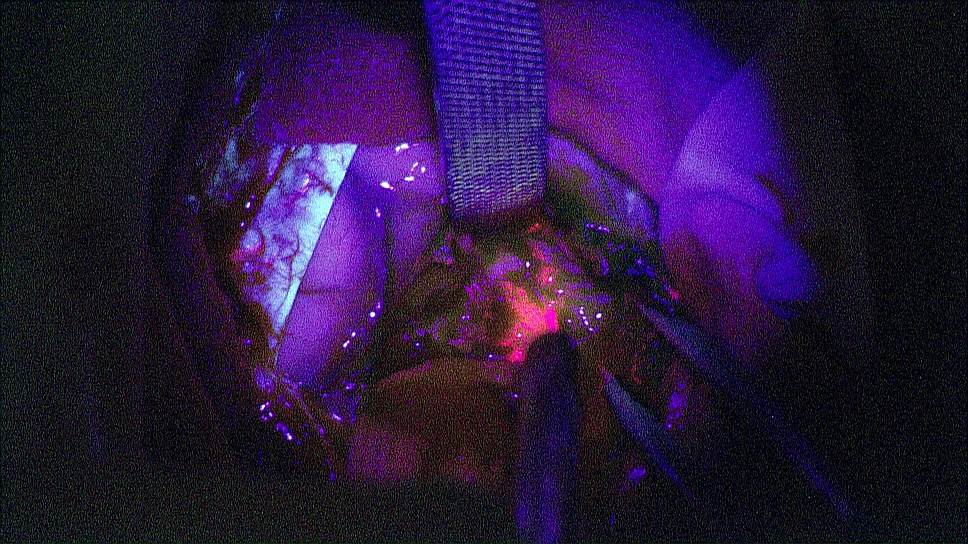
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко


фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
Глиома — это аномальное разрастание опухолевой структуры в мозговой ткани человека. Это образование представлено совокупностью очень разных клеток, это "гетерогенная опухоль" по терминологии ученых. Особенностями глиомы считают ее отличное от других опухолей происхождение и отсутствие метастазирования. Однако ее опухолевые клетки обладают способностью мигрировать в здоровую ткань мозга, что значительно усложняет ее лечение. Глиобластома — самая агрессивная стадия глиомы.
Традиционные подходы: хирургическое удаление опухоли, лучевой метод и химиотерапия, к сожалению, не очень продлевают жизнь пациентам. Хирургическое вмешательство не позволяет полностью удалить опухолевые клетки, так как, во-первых, нейрохирург не может удалить лишнее, щадя жизненно важные ткани мозга; во-вторых, опухоль представляет собой неровную структуру без четких границ, и неизвестно, сколько опухолевых клеток уже проникло в ткани здорового мозга. Лучевое лечение и химиотерапия способны лишь притормозить рост опухоли, но не остановить его.
Развитие молекулярных методов позволило изучить глиомы на уровне генов. Результатом исследований явилось изменение классификации Всемирной организации здравоохранения в 2016 году, куда вошли понятия о ключевых для развития глиом мутациях нескольких генов. Классификация стала более четкой и основанной не на визуальных особенностях клеток опухоли, а на их молекулярных характеристиках.
Но и это не очень продвинуло терапию заболевания и не улучшило перспективы пациентов. Ученые во всем мире создают международные консорциумы для поиска решения.
Она объединила специалистов в области медицины, биологии, химии, физики и биоинформатики, которые разрабатывают новые подходы к диагностике и лечению глиомы. Физики, химики, биологи и медики активно ищут отличия между различными формами злокачественности глиомы.
Предполагается, что успех может быть достигнут при трех условиях: 1) максимально ранней диагностике, 2) усовершенствовании технологий, позволяющих четко визуализировать опухоль и максимально полно удалить ее, 3) индивидуальной терапии для целевого подавления опухолевых клеток на основе анализа молекулярных характеристик опухоли.
Демаркация границ опухоли
При хирургическом удалении опухоли крайне важно не затронуть жизненно важные зоны мозга. Одна из передовых технологий — это операция на головном мозге с пробуждением пациента во время удаления опухоли. В мозге нет болевых рецепторов, и достаточно местного обезболивания. Врач во время операции разговаривает с пациентом и просит его решать простые задачки. Нарушение поведения пациента говорит о том, что врач вторгся в опасную зону. Подобный подход позволяет оперировать опухоли, которые раньше считались неоперабельными.
К успешным достижениям в этой области можно отнести разработку российских нейрохирургов и физиков, которые используют методику интраоперационной нейровизуализации глиом. Перед операцией пациенту вводят перорально 5-аминолевулиновую кислоту (5-АЛК), которая совершенно безопасна для человека, поскольку является промежуточным продуктом обмена в организме. Эта кислота превращается во флуоресцирующее вещество протопорфирин IX.
«Одна из задач, поставленных перед наукой руководством России,— найти эффективные способы диагностики, обнаружения и лечения онкологических заболеваний, среди которых выделяются глиомы головного мозга человека. Российский фонд фундаментальных исследований в кратчайшее время создал соответствующее направление в своей работе: за несколько месяцев был сформирован рубрикатор, собран пул экспертов, проведены конкурсы и открыто финансирование.
Удивительным кажется тот факт, что это флуоресцирующее вещество накапливается именно в опухоли, делая ее видимой при использовании нейрохирургами специальной приставки к операционному микроскопу. Подобная технология позволяет максимально полно удалить опухоль.
На сегодня самый значительный технический прорыв наблюдается в области дооперационной диагностики опухоли. Магнитно-резонансная томография (МРТ) позволяет охарактеризовать расположение и объем опухоли еще до операции. Используют МРТ с контрастным усилением в трех проекциях и в трех режимах.
Также используют МРТ-спектроскопию для оценки метаболизма в опухоли и установки степени анаплазии (потеря клеткой внешних характеристик, по котором ее можно отнести к какому-нибудь типу), а МРТ-перфузию — для определения объема крови, проходящего через опухоль.
Появилось очень важное для пациента исследование — функциональное МРТ-картирование, которое необходимо для определения близости двигательных, речевых, зрительных зон мозга к опухоли. Это необходимо для того, чтобы нейрохирург мог рассчитать, как ему удалить опухоль, нанеся минимальный урон пациенту.
Всемирная организация здравоохранения в 2007 году ввела принцип классификации глиом, разбив их по степени злокачественности и по характеристикам клеток опухоли на четыре группы, которые назвали степенями (Grade). Самая доброкачественная I Grade, самая агрессивная IV Grade, или по-другому — глиобластома. Классификация использовала гистологические характеристики опухолевых клеток. В 2016 году ВОЗ вводит новую классификации глиом, которая требует при постановке диагноза опираться не только на гистологические особенности клеток опухоли, но и на результаты иммуногистохимии и FISH-анализа и секвенирования. Требуется оценивать мутации IDH1/2 и ТР53, делеции ATRX и ко-делеции 1p/19q.
Молекулярный паспорт опухоли
Но одних этих достижений оказывается недостаточно. Опухоли сильно отличаются друг от друга на генетическом уровне. Современные молекулярные подходы позволили характеризовать глиомы по ряду маркеров, однако ученые находят все новые генетические нарушения, которые влияют на чувствительность опухоли к терапии. Вполне вероятно, что через некоторое время ВОЗ предложит новую классификацию опухолей, основанную на большей выборке генетических нарушений и более приближенную к индивидуальной медицине.
Кроме того, растет понимание, что важны не только мутационные исследования генома пациента, но также нужно обратить внимание на транскриптом (результат прочтения генов в данном организме) и протеом опухолевых клеток (набор белков в них, синтезированных в результате прочтения их генома). Они сильно меняются и могут служить как диагностическим фактором, так и терапевтической мишенью. Так, например, обнаружено, что в опухоли часто изменяются транскрипты (молекула РНК) известных генов, подобное нарушение может приводить к продуцированию измененного белка или вовсе к тому, что белок не будет продуцироваться. Эти изменения могут служить для диагностики степени злокачественности, а также могут войти в панель прогностических признаков.
Новые направления в лекарственной терапии глиомы

Фото: предоставлено проф. А,В Головиным
Фото: предоставлено проф. А,В Головиным
Фото: предоставлено проф. А,В Головиным
Современные препараты химиотерапии стимулируют гибель опухолевых клеток. Но они также уничтожают и нормальные активно делящиеся клетки организма, что ухудшает общее состояние пациента. При этом не достигается полная гибель опухолевых клеток глиомы. Подобное лечение не позволяет продлить жизнь пациенту на длительный срок. Нужно искать новые подходы. Один из векторов таких исследований — это таргетная терапия, которая увеличивает вероятность доставки терапевтических молекул-киллеров непосредственно к клеткам опухоли. Например, есть разработки по использованию наночастиц, которые позволяют доставлять к клеткам глиомы пониженные дозы токсических веществ.
Как определить, преобладание какого типа клеток наблюдается в той или иной глиоме? Как понять, какое лекарство на нее подействует и насколько оно будет эффективно? Можно поставить еще много вопросов, ответы на которые можно дать, получив клеточные культуры из опухолевой ткани пациента. По ним мы можем проанализировать состав опухоли, оценить маркеры, характерные именно для этой опухоли, оценить способность клеток мигрировать и охарактеризовать их. Все современные технологии и новые лекарства могут быть проверены на клеточных культурах глиомы человека. Наконец, можно подобрать вариант терапии (условия лучевой терапии, химиотерапию), которые будут лучшими именно для этого пациента, а это большой шаг к индивидуальной терапии для каждого пациента.
Другой подход предполагает использование онколитических вирусов, которые могут как стимулировать апоптоз (образно говоря, принуждение к самоубийству) опухолевых клеток, так и вызывать иммунный ответ, который также приводит к гибели клеток опухоли. Несмотря на ряд недостатков этой терапии, известно, что некоторые из подобных вирусов уже проходят первую и вторую фазы клинических испытаний.
Появилось новое направление по применению структурированных малых молекул ДНК и РНК, называемых аптамерами, которые предполагают использовать в терапии глиом вместо антител, а также для диагностики опухолей. И такие разработки ведутся у нас в стране. Выбирается мембранный белок, наиболее характерный для опухолевой клетки, и подбирается к нему высокоточный аптамер (как ключ к замку). Подобный аптамер может служить для терапии, диагностики, а также для таргетной доставки другого лекарства.
Нельзя не упомянуть развитие иммунотерапии опухоли, за что была вручена Нобелевская премия по медицине 2018 года. Разрабатываются антитела, которые способны заставить клетки собственно иммунной системы пациента узнавать опухоль и уничтожать ее, как все чужеродное.
Понять происхождение глиом
Он не бессмертен.
Галина Павлова, доктор биологических наук, профессор РАН, заведующая лабораторией нейрогенетики и генетики развития Института биологии гена РАН
PDF-версия
- 18
- 19
- 20
Читайте также:

