Можно ли заниматься сексом при парауретральной кисте
Парауретральная киста у женщины вызвана инфекцией или травмой парауретральной железы
Причины опухоли
Причиной возникновения парауретральной кисты у женщин называют закупоривание протока железы. Первоначально формируется небольшое жидкостное скопление. По мере увеличения объема экссудата происходит рост образования. Предрасполагающими факторами к закупориванию парауретральной железы считаются:
- инфекции и воспаления – чаще возбудитель относится к патогенным агентам, реже провокатором становится условно-патогенная флора интимной зоны у женщин;
- травма и повреждение – воздействие на парауретральную железу происходит при родоразрешении, во время интимной близости, при установке катетера, а также при других диагностических манипуляциях;
- беременность – на фоне гормональной перестройки и снижения защитных функций организма может сформироваться капсула из железистой ткани.
Патология чаще возникает у женщин, ведущих беспорядочную половую жизнь и имеющих инфекционно-воспалительные заболевания половых органов.
Симптомы
Выраженность клинической картины зависит от размера опухоли. Признаки новообразования в уретре можно спутать с другими заболеваниями. Аналогичную картину вызывает полип уретры, злокачественные опухоли мочеиспускательного канала. Поэтому при появлении первых признаков следует выполнить обследование.
- Начальный этап характеризуется нарушением процесса мочеиспускания. Женщина жалуется на частые позывы и выделение малых порций мочи. После похода в туалет остается ощущение неполного опустошения мочевого пузыря. Также может присутствовать дискомфорт в области мочеиспускательного канала.
- По мере роста новообразования появляется дискомфорт, болезненные ощущения в области уретры. У женщины развивается сексуальное расстройство, при котором интимный контакт доставляет сильные боли. В редких случаях происходит повышение температуры тела.
- Если парауретральная киста у женщины нагноилась, в скором времени произойдет ее самостоятельное вскрытие. Это сопровождается болью, жжением при мочеиспускании и выделением большого количества гнойного экссудата.
Визуальным симптомом заболевания становится появление круглого новообразования диаметром от 2 до 4 см, располагающегося в устье мочеиспускательного канала. Обычно опухоль не доставляет болезненных ощущений при прощупывании. Если на нее надавить, можно заметить выделение слизи с гнойными или кровянистыми примесями. Однако самостоятельно капсулу лучше не трогать, поскольку есть риск ее разрыва.
Диагностический минимум
Обнаружить опухоль можно при визуальном осмотре. Обычно проблема выявляется у женщин случайно при очередном гинекологическом обследовании. Лечение назначается пациенткам после комплексной диагностики, включающей:
- пальпацию новообразования и визуальный осмотр гинекологом;
- УЗ-сканирование с помощью вагинального датчика;
- уретроцистоскопию;
- рентген;
- МРТ;
- лабораторные исследования биологического материала, взятого из уретры и влагалища;
- анализ мочи и крови.
Если при исследовании микрофлоры обнаружены патогенные микроорганизмы, ставшие причиной инфицирования, выполняется бактериологическое исследование с определением чувствительности возбудителей к распространенным антибиотикам.
Операция при парауретральной кисте является единственным адекватным методом лечения
Методика лечения
При обнаружении кистозного образования в области уретры пациентке назначается хирургическое вмешательство. Предполагается удаление шарообразной опухоли вместе с ее содержимым. Предварительное вскрытие и пункция не проводятся. Исключением становится сильное нагноение тканей, при котором операция затруднительна. В этом случае сначала откачивают гнойные массы и проводят антибактериальную терапию, после чего приступают к хирургическому лечению.
Хирургическое вмешательство выполняется с помощью общей или местной анестезии. Если опухоль расположена на наружных половых органах, предпочтителен доступ через промежность. Когда киста находится в дальнем сегменте мочеиспускательного канала, проводят лапароскопию.
В течение 2–7 суток после операции пациентка остается под наблюдением медиков. Чтобы предотвратить появление неприятных ощущений, на протяжении двух дней в мочеиспускательном канале находится катетер. После выписки индивидуально назначается схема восстановительной терапии.
Реабилитационный период
Для снижения болевого симптома женщине рекомендуется прием НПВС. Препараты снимают воспаление и обезболивают. Лекарства назначаются на срок от 3 до 5 суток.
Чтобы облегчить процесс мочеиспускания, рекомендуется прием спазмолитиков. Они расслабляют мышечную ткань уретры и мочевого пузыря, ликвидируют спазм.
Большей части пациенток требуется курс антибиотиков широкого спектра действия. Препараты подбираются индивидуально на срок 1–2 недели.
Всем женщинам после удаления кисты рекомендуется соблюдать интимную гигиену, исключить половую жизнь на 2 месяца, а также придерживаться щадящей диеты и питьевого режима. Во избежание рецидива следует отдавать предпочтение дышащему и свободному нижнему белью, избегать беспорядочных половых связей и не реже 2 раз в год обследоваться у врача.
Вывод
Парауретральная киста – это опухоль доброкачественного характера, которая считается неопасной для жизни женщины. Однако капсула с жидкостным содержимым со временем растет и может разорваться. Поэтому при подозрении на такую патологию или появлении первых симптомов не следует оттягивать визит к гинекологу. Промедление может привести к осложнениям: появлению свища, инфицированию верхних отделов мочевыделительной системы, сужению мочеиспускательного канала.
Уретрит – заболевание мочеполовой системы мужчины, первым признаком которого становится сильное жжение в процессе мочеиспускания. Основным источником болезни служит инфекция, которая попадает в организм при половом контакте.
Однако, он может возникнуть под действием внешних факторов, не связанных с патогенными микроорганизмами. Заболевание уретрит может поражать как мочеполовую систему мужчин, так и женщин.
Виды уретрита
Такое заболевание, как уретрит представляет собой воспаление уретры. Уретрит, возникающий в организме мужчин делят на 2 вида:
Инфекционный уретрит передается половым путем от партнера и возникает в связи с проникновением в тело мужчины инфекции уреплазмы, гонококка, герпеса. Инфекционный уретрит может протекать при нескольких инфекциях сразу, симптомы заражения инфекциями половых путей часто схожи между собой.
Это затрудняет специалисту постановку верного диагноза. Для этого назначаются дополнительные обследования и анализы. Такие методы выявляют какая именно инфекция поразила мочевыводящий канал мужчины и способствуют качественному подбору лечебных средств.
Инфекционным уретритом есть возможность заразиться при любом незащищенном половом контакте, и не играет роли вид секса. Одинакова вероятность получить инфекции при вагинальном, анальном или оральном сексе. Инфекция может прекрасно себя чувствовать в любой среде и передаваться с человеческими выделениями организма.
Возникновение неинфекционного уретрита не связано с присутствием в теле человека патогенных бактерий. Такой тип заболевания обусловлен внешними поражениями полового органа, воздействием химических препаратов.
Кроме этого, уретрит может протекать в острой или хронической форме. При острой форме заболевания человек испытывает сильную боль, в таком случае необходимо срочное вмешательство медицинского специалиста для оценки состояния пациента.
Хроническая форма отличается вялотекущим воспалительным процессом, который доставляет своему носителю не так много болезненных ощущений, как в острой форме. Характеризуется периодами ремиссии и обострения заболевания.
Причины возникновения
Причина инфекционного уретрита заключается в незащищенном половом акте. При этом от партнера уже являющимся носителем инфекции через выделения организма в мочеполовую систему мужчины проникают патогенные микроорганизмы, которые провоцируют развитие воспаления уретры.
Уретрит может возникнуть на фоне сильного удара или повреждения полового органа, при химическом или термическом ожоге мочеполовой системы.
Уретрит может возникнуть в следствии мочекаменной болезни, когда камни из мочевого пузыря самостоятельно выходят из организма.
В таком случае высока вероятность повреждения уретры и начала воспаления. Кроме этого, воздействие может оказываться и из вне. При операциях не редки случаи, когда пациенту приходится ставить катетер для выведения мочи из организма. Когда катетер убирается из уретры также может возникнуть механическое повреждение, в следствии которого получит развитие болезнь.
Одним из возможных путей заражения также могут являться сбой иммунитета организма в связи с аллергической реакцией на продукт, пыльцу или лекарственный препарат.
Во время снижения иммунитета в организме не редко начинают обостряться воспалительные процессы. И даже обычное использование гелей или лосьонов может стать причиной развития уретрита из—за попавших химических веществ внутрь тела.
Кроме этого, причиной уретрита может стать воспаление предстательной железы. Простатит – заболевание, которое также обусловлено воспалительным процессом является благоприятной средой для развития сопутствующих заболеваний.
Одно из характерных проявлений простатита – это болезненные ощущения в мочеполовой системе и проблемы с мочеиспусканием. Кроме этого, в сперме и моче из-за болезни могут быть частицы гноя или крови.
Все это проходит через уретру, а на фоне сужения мочевыводящего канала и наличия посторонних примесей в моче, развитие воспаления уретры вполне закономерный процесс.
Уретрит не редко возникает на фоне стрессовых расстройств и депрессий. При чрезмерных нагрузках на нервную систему мужчины и загруженности на работе, у организма истощаются силы на борьбу с внешними раздражителями и инфекциями, иммунитет организма падает. Сбои в работе нервной системы приводят к возникновению симптомов уретрита в теле.
Для их снятия необходимо принять комплекс мер по улучшению психологической обстановки, и в случае улучшения состояния, признаки уретрита пройдут.
Возможны ли половые отношения во время болезни?!
Половые отношения с партнером, являющемся носителем инфекции, передающейся половым путем – это всегда высокая степень риска для здорового человека. Инфекция способна проникнуть в случае соприкосновения незащищенного полового органа мужчины и жидкостей, которые выделяются половыми органами.
Кроме этого, в ротовой полости также могут содержаться возбудители инфекции и даже оральные ласки без средства контрацепции могут повлечь за собой заболевание. Кроме этого, даже при отсутствии самого полового акта возможно заражение, если половое орган непосредственно соприкасается со слюной партнера, даже в качестве смазки.
Все контакты, которые подразумевают обмен телесными жидкостями с партнером, на время лечения рекомендовано прекратить.
Это связано с тем, что выздоравливающий партнер может снова получить инфекцию при половом акте и лечение придется начинать сначала, а поступление новой порции бактерий в организм может нейтрализовать действие антибиотиков. Назначенных при лечении.
Сам половой акт для мужчины сопровождается неприятными ощущениями: болью, жжением, зудом в области уретры. В следствии заболевания также снижается половое влечение, и эрекция достигается очень сложно.
Но даже в момент эякуляции мужчина не может достичь полноценного оргазма, так как из-за воспаления уретры, мочевыводящий канал заметно сужен и наружу выходить лишь небольшое количество семенной жидкости. При этом, сперма также является раздражающим фактором для воспаленного органа.
Меры профилактики
Чтобы сократить риск заражения инфекциями мочевыводящего канала, следует тщательно подходить к выбору сексуального партнера для половых контактов.
Беспорядочные связи без средств контрацепции значительно повышают риск возникновения заболеваний, передающихся половым путем. Секс в одним проверенным партнером значительно снижает риск инфицирования.
Кроме этого, существует ряд общих мер по профилактике заболеваний уретры:
- Не допускать переохлаждения организма, особенно в районе мочеполовой системы;
- Регулярно заниматься половыми актами, не реже 2-3 раз в неделю. Это поможет предотвратить застои жидкостей в органах половой системы, увеличить приток крови к органам, что способствует поддержанию их состояния в хорошей форме;
- Насыщать организм водой. Отсутствие жидкости в организме создает застои мочи в системе мочевыведения, что может привести к развитию бактерий. Регулярные испражнения мочевого пузыря помогут вывести из организма отработанный био-материал;
- Следить за гигиеной полового органа. Не пренебрегать очищением крайней плоти полового члена при купании от лишних веществ;
- Проходить медицинские осмотры врача уролога-андролога не реже 1 раза в 6 месяцев. Следить за состоянием организма и при возникновении неприятных ощущений или изменении привычной работы органов следует обратиться за консультацией к специалисту.
При лечении уретрита лучше отказаться от алкоголя и табакокурения. Вредные привычки значительно ослабляют иммунную систему организма, позволяя бактериям воздействовать на органы тела.
При имеющемся воспалении в организме. Следует внимательно наблюдать за самочувствием. Даже воспаление органа, не относящегося к мочеполовой системе может спровоцировать болезнь уретры.
Люди из группы риска
Уретрит – болезнь, которая может передаваться с жидкостями из организма при сексуальном контакте, а также при использовании предметов гигиены другого лица. Есть ряд мужчин, у которых риск получить заболевание выше:
- Лица, имеющие беспорядочные половые связи, не использующие барьерные средства контрацепции;
- Не придерживаются правил личной гигиены, при мытье не уделяющих внимание чистоте головки полового органа;
- Регулярно посещающие места общего пользования: бассейны, сауны, бани, туалеты и не соблюдающие правил гигиены при этом;
- Использующим чужие личные предметы гигиены и нательной одежды;
- Лица, часто болеющие респираторными заболеваниями;
- Мужчины, предпочитающие жесткий секс, при котором высока вероятность повреждения уретры.
У таких категорий лиц вероятность заразиться инфекционным уретритом значительно выше, чем у остального населения. И если при травме или внешнем воздействии имеются факторы, не зависящие от человека, то изменив свои привычки, мужчина сможет значительно обезопасить свою мочеполовую систему от заражения патогенными микроорганизмами.

- Причины опухоли
- Симптомы
- Диагностический минимум
- Методика лечения
- Реабилитационный период
- Вывод

Парауретральная киста у женщины вызвана инфекцией или травмой парауретральной железы
Причины опухоли
Причиной возникновения парауретральной кисты у женщин называют закупоривание протока железы. Первоначально формируется небольшое жидкостное скопление. По мере увеличения объема экссудата происходит рост образования. Предрасполагающими факторами к закупориванию парауретральной железы считаются:
- инфекции и воспаления – чаще возбудитель относится к патогенным агентам, реже провокатором становится условно-патогенная флора интимной зоны у женщин;
- травма и повреждение – воздействие на парауретральную железу происходит при родоразрешении, во время интимной близости, при установке катетера, а также при других диагностических манипуляциях;
- беременность – на фоне гормональной перестройки и снижения защитных функций организма может сформироваться капсула из железистой ткани.
Патология чаще возникает у женщин, ведущих беспорядочную половую жизнь и имеющих инфекционно-воспалительные заболевания половых органов.
Симптомы
Выраженность клинической картины зависит от размера опухоли. Признаки новообразования в уретре можно спутать с другими заболеваниями. Аналогичную картину вызывает полип уретры, злокачественные опухоли мочеиспускательного канала. Поэтому при появлении первых признаков следует выполнить обследование.
- Начальный этап характеризуется нарушением процесса мочеиспускания. Женщина жалуется на частые позывы и выделение малых порций мочи. После похода в туалет остается ощущение неполного опустошения мочевого пузыря. Также может присутствовать дискомфорт в области мочеиспускательного канала.
- По мере роста новообразования появляется дискомфорт, болезненные ощущения в области уретры. У женщины развивается сексуальное расстройство, при котором интимный контакт доставляет сильные боли. В редких случаях происходит повышение температуры тела.
- Если парауретральная киста у женщины нагноилась, в скором времени произойдет ее самостоятельное вскрытие. Это сопровождается болью, жжением при мочеиспускании и выделением большого количества гнойного экссудата.
Визуальным симптомом заболевания становится появление круглого новообразования диаметром от 2 до 4 см, располагающегося в устье мочеиспускательного канала. Обычно опухоль не доставляет болезненных ощущений при прощупывании. Если на нее надавить, можно заметить выделение слизи с гнойными или кровянистыми примесями. Однако самостоятельно капсулу лучше не трогать, поскольку есть риск ее разрыва.
Диагностический минимум
Обнаружить опухоль можно при визуальном осмотре. Обычно проблема выявляется у женщин случайно при очередном гинекологическом обследовании. Лечение назначается пациенткам после комплексной диагностики, включающей:
- пальпацию новообразования и визуальный осмотр гинекологом;
- УЗ-сканирование с помощью вагинального датчика;
- уретроцистоскопию;
- рентген;
- МРТ;
- лабораторные исследования биологического материала, взятого из уретры и влагалища;
- анализ мочи и крови.
Если при исследовании микрофлоры обнаружены патогенные микроорганизмы, ставшие причиной инфицирования, выполняется бактериологическое исследование с определением чувствительности возбудителей к распространенным антибиотикам.

Операция при парауретральной кисте является единственным адекватным методом лечения
Методика лечения
При обнаружении кистозного образования в области уретры пациентке назначается хирургическое вмешательство. Предполагается удаление шарообразной опухоли вместе с ее содержимым. Предварительное вскрытие и пункция не проводятся. Исключением становится сильное нагноение тканей, при котором операция затруднительна. В этом случае сначала откачивают гнойные массы и проводят антибактериальную терапию, после чего приступают к хирургическому лечению.
Хирургическое вмешательство выполняется с помощью общей или местной анестезии. Если опухоль расположена на наружных половых органах, предпочтителен доступ через промежность. Когда киста находится в дальнем сегменте мочеиспускательного канала, проводят лапароскопию.
В течение 2–7 суток после операции пациентка остается под наблюдением медиков. Чтобы предотвратить появление неприятных ощущений, на протяжении двух дней в мочеиспускательном канале находится катетер. После выписки индивидуально назначается схема восстановительной терапии.
Реабилитационный период
Для снижения болевого симптома женщине рекомендуется прием НПВС. Препараты снимают воспаление и обезболивают. Лекарства назначаются на срок от 3 до 5 суток.
Чтобы облегчить процесс мочеиспускания, рекомендуется прием спазмолитиков. Они расслабляют мышечную ткань уретры и мочевого пузыря, ликвидируют спазм.
Большей части пациенток требуется курс антибиотиков широкого спектра действия. Препараты подбираются индивидуально на срок 1–2 недели.
Всем женщинам после удаления кисты рекомендуется соблюдать интимную гигиену, исключить половую жизнь на 2 месяца, а также придерживаться щадящей диеты и питьевого режима. Во избежание рецидива следует отдавать предпочтение дышащему и свободному нижнему белью, избегать беспорядочных половых связей и не реже 2 раз в год обследоваться у врача.
Вывод
Парауретральная киста – это опухоль доброкачественного характера, которая считается неопасной для жизни женщины. Однако капсула с жидкостным содержимым со временем растет и может разорваться. Поэтому при подозрении на такую патологию или появлении первых симптомов не следует оттягивать визит к гинекологу. Промедление может привести к осложнениям: появлению свища, инфицированию верхних отделов мочевыделительной системы, сужению мочеиспускательного канала.

Это заболевание встречается у молодых женщин. В период климакса болезнь диагностируется редко. Именно этот факт и становится причиной позднего обращения к гинекологу, ведь молодежь часто недооценивает важность сохранения репродуктивного здоровья и не понимает, чем все может закончиться.
Как образуются кисты
Парауретральные железы напоминают строением мужскую простату. Они расположены возле уретры и похожи по форме на грозди. Их протоки, наполненные жидким содержимым (секретом), защищают мочеиспускательный канал от воспаления и проникновения микробов во время интимного контакта.
Эти железы за жизнь претерпевают множество изменений. В молодости, особенно в период беременности, они хорошо развиты, а с возрастом уменьшаются в размерах, и их протоки спадаются. Парауретральные кисты образуются при закупорке или повреждении желез, окружающих уретру. Они бывают двух видов:
- Скиниевые – мешкообразные кисты, образующиеся из-за закупорки малых парауретральных (скиновых) желез;
- Кисты гартнерового прохода – образования, появившиеся из-за неправильного внутриутробного формирования мочеполовой системы девочки. Сращение стенки влагалища и зародышевых протоков приводит к образованию полостей с жидким содержимым.
Появление приобретенных парауретральных кист провоцируют:
Симптомы парауретральных кист
Небольшие кисты не дают симптомов, выявляясь во время осмотра у гинеколога или уролога.
Опасность парауретральных кист
Инфекция, развившаяся в железах, распространяется на уретру, мочевой пузырь, мочеточники и почки. Микробы, размножающиеся в мешотчатых образованиях, проникают в матку и придатки, вызывая болезни половой сферы.
Скопление мочи и гноя приводит к формированию абсцесса, который нередко прорывается в уретру. Хроническое воспаление вызывает сужение (стриктуру) и деформацию мочеиспускательного канала, мешающие отхождению молчи и усиливающие застойные явления. Может возникнуть недержание мочи. Кисты, особенно длительно существующие, перерождаются в злокачественное образование – карциному.
Лечение
Для постановки диагноза достаточно гинекологического или урологического осмотра и сдачи анализов. В спорных и нетипичных случаях проводится УЗ-обследование.
При подозрении на кисту парауретральной железы нужно записаться к гинекологу или урологу. Раннее выявление болезни позволяет избежать тяжёлых операций по исправлению деформаций уретры.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории - Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
У женщин в мочеиспускательном канале с губчатой структурой и на передней стенке влагалища расположены парауретральные железы. По различным причинам проток закупоривается, секрет не может выйти и скапливается, распирая стенку железы. В результате образуется парауретральная киста. Заболевание возникает у 8% женщин репродуктивного возраста. Перерождение доброкачественной кисты в злокачественную случается крайне редко.
Виды и причины парауретрального кистозного образования
Мочеиспускательный канал у женщин выстлан губчатой тканью. На ней и на передней стенке влагалища расположены парауретральный железы. По своему строению и функциям они аналогичны предстательной железе мужчин, имеют множество протоков и пазух, устилающих поверхность канала. Железы локализуются в основном вверху, имеются по бокам в устье канала. Их основная функция – выделение слизи, защищающей стенки канала и влагалища. Первым парауретральные железы обнаружил и описал гинеколог Skene из Америки в 1885 году. В честь него получили название железы Скина.
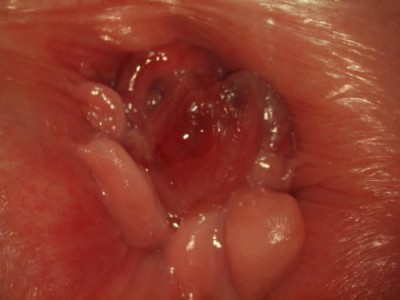
В результате вирусного поражения и других факторов устье железы закупоривается. Секрету некуда выходить, он скапливается внутри, растягивая стенки. Образуется парауретральная киста с жидкостью внутри.
По статистике парауретральная киста образуется у женщин от 20 до 50 лет, в репродуктивный период жизни. На начальном этапе, когда болезнь можно вылечить, она не имеет симптомов и может быть обнаружена только на профосмотре у гинеколога.
В зависимости от места локализации различают 2 вида патологии.
- Скиневые кисты образуются в результате закупорки протока и разрастания кисты. Они представляют собой новообразования с секретом внутри, локализуются в мочеиспускательном канале. Относятся к преобретенным патологиям.
- Киста Гартнерового протока представляет собой аномальное развитие мочеполовой системы. При сращивании зародышевых протоков женщины со стенкой мочеиспускательного канала и влагалища образуются лакуны, заполняющиеся со временем секретом с парауретральных желез. Происходит выпячивание стенки и образование жидкостной кисты. Заболевание имеет в большинстве случаев врожденный характер.
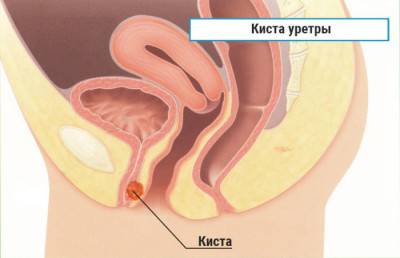
В большинстве случаев парауретральная киста у женщин располагается на выходе мочеиспускательного канала – у наружного отверстия.
Причин для закупорки протока железы и возникновения доброкачественного образования имеют разный характер, могут быть спровоцированы травмированием слизистой, вирусной инфекцией. В основном это:
- сахарный диабет,
- иммунодефицит,
- инфицирование половым путем,
- уретриты, цистит,
- родовая травма при иссечении промежности,
- травмирование стенки во время родов при прохождении головки,
- вирусные заболевания, воспаления,
- жесткий половой акт,
- тесное белье, стринги,
- интимная гигиена некачественными средствами с большим содержанием щелочей и ПАВ,
- травмы паховой области,
- простуды.
По наблюдениям специалистов Скиневые железы изменяются, гипертрофируются во время беременности. После родов происходит процесс инволюции – реконструкция железистых тканей и восстановление их работы. В период климакса парауретральные клетки прекращают функционировать, атрофируются.
При образовании кисты в ней может образовываться гной и небольших количествах выходить вместе с уриной наружу. При образовании разрывов стенки кисты в моче появляется большое количество секрета, гной и возможны вкрапления крови. Парауретральная киста препятствует нормальному истеканию урины, образует ее скопление и застой. В этих местах создаются оптимальные условия для развития бактерий и вирусов.
Симптомы и методы диагностики
На ранних стадиях развития киста никак не проявляет себя. Заболевание длительное время протекает бессимптомно. Обнаружить патологию можно только при осмотре у гинеколога и обследовании у женского уролога. Расположенные в глубине и кисты Гартнерового протока диагностируются при зондировании и других способах исследования.
При увеличении размера кисты, появляются симптомы, типичные для заболеваний мочеполовой системы:
- боль при мочеиспускание,
- уменьшение напора струи мочи,
- застой урины, неприятный запах,
- боль во время полового акта,
- рези при мочеиспускании,
- боли внизу живота и промежности,
- ощущение чужеродного предмета в мочеиспускательном канале и влагалище,
- дискомфорт во время ходьбы.
Со временем появляются воспаления органов мочеполовой системы, повышается температура, появляется озноб и слабость.

При пальпации через стенку влагалища киста и утолщение парауретральной области прощупывается. Для подтверждения диагноза сдается общий анализ крови, берется соскоб. Дополнительно могут проводится исследования:
- бактереологический посев,
- урофлоуметрия – измерение объема и напора испускаемой урины,
- МРТ,
- цитологическое исследование,
- уретроцистоскопия – осмотр состояния тканей внутри каналов с помощью цистоскопа.
В большинстве случаев образование парауретральной кисты сопровождается воспалительным процессом и нагноением внутри оболочки. Об этом говорит гной в моче.
Лечение парауретральной кисты
На первом этапе лечения, сразу после обнаружения кисты, назначается терапевтический курс лекарств для снятия воспаления и устранения вируса. Одновременно проводится курс укрепления иммунной системы и исследование для определения причины, спровоцировавшей образование парауретральной кисты.
Лечебные препараты принимаются женщинами с целью подготовки к операции. Одними терапевтическими мерами заболевание вылечить невозможно. Необходимо иссечение и удаление тела кисты. Разрезание стенки кистозного образования и удаления скопившейся в ней жидкости не имеет должного эффекта. В скором времени вокруг больной железы появляются новые образования и кистозное образование развивается в более тяжелой форме.
Операция производится без наружного иссечения тканей, путем введения зонда. Киста полностью вырезается, под корень. Применения ультразвука и лазера исключается. Они только прижигают и разрушают образование, не удаляя ткань кисты полностью.
Осложнения при кистозном образовании и операции
После удаления кисты возможны осложнения:
- рецидив нового образования,
- инфецирование оперируемого места,
- кровотечения,
- образование уретро-влагалищных и пузырно-влагалищных свищей,
- гематомы,
- стриктура уретры – сужение канала,
- воспалительные процессы в мочевыделительных органах,
- уретральный болевой синдром.
После операции рекомендуется пройти интенсивный курс восстановительной терапии, соблюдать несколько дней постельный режим. Одним из важных факторов является употребление легко усваиваемых продуктов и регулярный стул. При запорах возникает напряжение всех мышечных тканей малого таза и риск появления свищей и кровотечения.
Профилактика
Значительно уменьшить риск образования парауретральной кисты помогут простые профилактические меры:
- белье из натуральных тканей по размеру,
- гигиена обеих партнеров перед актом,
- использование для подмывания специальных средств для интимной гигиены,
- следить за состоянием мочевыводящей системы,
- регулярно проходить осмотры у гинеколога.
Постоянный партнер, нежно относящийся к женщине, значительно снижает риск доброкачественного образования на парауретральных тканях. Умеренные физические нагрузки и прогулки на свежем воздухе необходимы для укрепления иммунной системы.
Читайте также:

