Может ли проктит перейти в рак
г. Краснодар, ул. 40 лет Победы, 108
Пн.-Суб.: с 08:00 до 20:00
Вс.: с 09:00 до 17:00
г. Краснодар, ул. Яна Полуяна, 51
Пн.-Суб.: с 08:00 до 20:00
- О клинике
- Отзывы
- Партнеры
- Вакансии
- Акции
- Лицензии
- Научные работы
- Отделения
- Наши врачи
- Полезное
- Новости
- Статьи
- Прайс-лист
- Вопрос-ответ
- Глоссарий
- Политика конфиденциальности
- Политика обработки персональных данных
- Правовая информация
- Новости
- Прайс
- Контакты
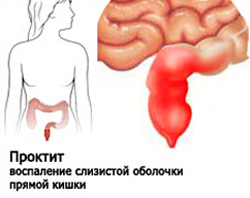
Проктит
Проктит — это заболевание, при котором происходит поражение слизистой оболочки прямой кишки. Проктит одно из самых распространенных заболеваний прямой кишки, часто сочетается с воспалением в конечной части толстого кишечника - сигмовидной кишке (проктосигмоидит), воспалением внутренней оболочки толстого кишечника (колит), с геморроем или трещинами заднего прохода. По течению заболевания различают острый и хронический проктит.
Острый проктит
Острый проктит поражает слизистую оболочку прямой кишки поверхностно на протяжении нескольких часов или дней. Острый проктит бывает катарально-геморрагическим (точечное кровоизлияние в слизистой прямой кишки), катарально-гнойным (слизистая прямой кишки покрыта гнойным налетом), полипозным (образуются полипы) и эрозивным (слизистая оболочка прямой кишки покрыта язвочками).
Симптомы острого проктита:
- болезненные ощущения,
- жжение и зуд в заднем проходе. Острая боль становится интенсивнее при опорожнении кишечника;
- дискомфорт и тяжесть;
- болевые ощущения в промежности, иррадиирующие в половые органы;
- вероятно появление болей в поясничной области;
- появление выделений гнойного характера с примесями крови из заднепроходного отверстия;
- повышение температуры до 38 градусов,
- общая слабость;
- запоры или диарея;
- учащенные позывы к дефекации, которые могут быть довольно болезненными;
- примеси крови в испражнениях.
Хронический проктит
Хронический проктит характеризуется, глубоким поражением слизистой оболочки и развивается на протяжении нескольких месяцев или лет. Хронический проктит подразделяется на атрофический, складки слизистой оболочки сглажены, а сама оболочка очень тонкая, и гипертрофический проктит - складки слизистой оболочки прямой кишки утолщены и выглядят очень рыхло.
Симптомы хронического проктита:
- Боли в прямой кишке присутствуют, но они выражены очень слабо, практически не причиняют пациенту беспокойства.
- Зуд и жжение. Тоже выражены относительно слабо.
- Повышение температуры тела отмечается не всегда. Чаще всего ее показатели не превышают 37*С.
- Постоянные выделения из прямой кишки. Они имеют вид слизи или гноя.
- Примеси в кале крови при отдельных формах проктита, например, вызванных неспецифическим язвенным колитом, хроническими анальными трещинами.
- Бледность, анемия. Развиваются при хронических кровотечениях в прямой кишке.
- Истощение. Возникает в том случае, если проктит вызван раковыми опухолями прямой кишки и другими тяжелыми заболеваниями.
Что будет, если вовремя не обратиться к врачу?
Если своевременно не обратиться за медицинской помощью, острый проктит может перейти в хроническую форму, которая гораздо сложнее поддается лечению.
В качестве осложнений болезни рассматриваются ректальные свищи, формирующиеся вследствие гнойного поражения тканей, колит и сигмоидит, распространение воспалительного процесса на область тазовой брюшины (пельвиоперитонит).
Полипозный проктит может осложниться переходом патологического процесса в злокачественную форму. Из-за рубцовых изменений у больных сужается просвет прямой кишки. При длительно протекающем воспалительном процессе в организме неизбежно происходит ослабление общего иммунитета, что может стать пусковым моментом для развития многих патологий.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Проктология – это одна из отраслей медицины, которая занимается изучением заболеваний как толстой кишки, так и заднего прохода, а также параректальной области. В список данных патологий входит и такое заболевание как проктит, причем оно занимает не последнее место по частоте своего возникновения. Более того, данный недуг является достаточно опасным, так как может спровоцировать развитие большого количества серьезных осложнений.
Проктит – что это такое?
Причины развития заболевания
- Болезнь Крона (хроническое рецидивирующее заболевание желудочно-кишечного тракта);
- Амебиаз (патология, возникающая вследствие воздействия на организм человека гистолитической или дизентерийной амебы);
- Нерациональное питание;
- Васкулиты (воспаления стенок кровеносных сосудов);
- Неспецифический язвенный колит (хроническое воспалительное заболевание ободочной и прямой кишки);
- Хламидиоз (инфекционное заболевание, передающееся половым путём, вызываемое хламидиями);
- Механическое раздражение (проведение очистительных клизм, пальцевой массаж предстательной железы и т.д.);
- Термические либо химические ожоги;
- Лучевая терапия (лечение ионизирующей радиацией) опухолей малого таза;
- Идиопатические (первичные) заболевания;
- Неспецифические (врожденные) заболевания, которые передаются половым путем;
- Сифилис (хроническое венерическое заболевание с поражением кожи, слизистых оболочек, внутренних органов, костей и нервной системы);
- Простой герпес (заболевание кожи, вызванное вирусами простого герпеса);
- Венерическая лимфогранулема (венерическая патология, передающаяся исключительно половым путем).
Существующие классификации
Так как факторов, которым свойственно провоцировать развитие данного недуга очень много, специалисты выделяют следующие виды проктита:
- Лучевой: возникает в результате лучевой терапии злокачественных новообразований;
- Алиментарный: является следствием употребления большого количества пряностей, спиртных напитков, а также острых блюд;
- Паразитарный: развивается под воздействием трихомонад, дизентерийных амеб и других паразитов;
- Гонорейный: возникает при попадании в прямую кишку гонококков;
- Застойный: встречается у людей, которые страдают от хронических запоров, вызывающих травмы слизистой оболочки прямой кишки.
Существует и другая классификация данного недуга, согласно которой он может быть острым или хроническим.
Острый проктит
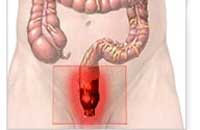
Возникает за несколько часов либо дней и сопровождается поверхностным поражением слизистой прямой кишки. По характеру изменений слизистой оболочки прямой кишки выделяют сразу же несколько видов острой формы данного заболевания, а именно:
1. Катарально-гнойный вид – характеризуется образованием на слизистой прямой кишки гнойного налета;
2. Эрозивный или язвенный вид – характеризуется возникновением эрозий либо изъязвлений;
3. Катарально-геморрагический вид – сопровождается формированием точечных рассеянных кровоизлияний;
4. Полипозный вид – сопровождается развитием выростов в виде полипов на слизистой прямой кишки.
Хронический проктит
Симптомы острого проктита
- Воспаление прямой кишки;
- Повышение температуры тела;
- Тенезмы (мучительные безрезультатные позывы на дефекацию);
- Жжение и боль в прямой кишке;
- Запор или понос;
- Кровянистые выделения во время дефекации.
Симптомы хронического проктита
- Слабо выраженный зуд и жжение в прямой кишке;
- Слизистые или гнойные выделения из заднепроходного отверстия;
- Повышение температуры тела до субфебрильных цифр (37 – 38 градусов);
- Слабо выраженные болевые ощущения.
Возможные осложнения заболевания
1. Острый парапроктит - острое воспаление тканей, окружающих прямую кишку;
2. Существенное снижение иммунитета;
3. Сигмоидит - воспаление сигмовидной ободочной кишки;
4. Злокачественные новообразования в области прямой кишки.
Как Вы видите, все возможные осложнения являются опасными, так что их действительно стоит опасаться. Так, к примеру, при развитии острого парапроктита без оперативного вмешательства справиться с патологией будет невозможно. Чтобы предупредить развитие всех этих состояний, следует получить консультацию проктолога при возникновении самых первых признаков проктита.
Диагностика
1. Диагностику данного заболевания проводят при помощи таких методов исследования как:
2. Биопсия - метод исследования, при котором проводится забор клеток или тканей из прямой кишки для их дальнейшего исследования под микроскопом;
3. Ректоскопия – метод исследования с использованием ректоскопа, позволяющий установить любые изменения слизистой оболочки прямой кишки;
4. Бактериологическое исследование мазка из стенки прямой кишки – устанавливает флору данной области;
5. Пальцевое исследование – необходимо для детализации местных признаков заболевания.
Лечение
- Строгое соблюдение специальной диеты;
- Соблюдение лечебного режима;
- Лекарственное лечение;
- Гигиенические мероприятия;
- Грязелечение;
- Хирургическое вмешательство.
Диета
В случае возникновения данного заболевания больному назначается специальная диета, предусматривающая полный отказ от спиртных напитков, пряных, острых и жареных блюд. Снизить до минимума рекомендуется употребление и всех тех продуктов, в составе которых содержится большое количество клетчатки (крупы, овощи и фрукты). Основное меню должно состоять из молочнокислых продуктов, нежирных сортов мяса, а также супов, приготовленных на нежирных основах.
Лекарственное лечение
Используются преимущественно антибиотические препараты, предназначенные для подавления инфекции. Назначаются и антибактериальные средства с учетом чувствительности болезнетворных микроорганизмов к антибиотикам. Подбор антибиотика, определение его дозировки, а также продолжительности терапии осуществляются лечащим врачом.
Гигиенические меры
Местно применяются микроклизмы с раствором колларгола или отваром ромашки. Как только воспалительный процесс немного стихнет, рекомендуется использовать масляные микроклизмы, а также сидячие ванны с 0,01% раствором марганцовки. Благоприятное воздействие оказывает и теплый душ на область промежности. Микроклизмы следует ставить утром и перед сном. Перед тем как ввести наконечник для начала смажьте его вазелином либо подсолнечным маслом.
Грязелечение
Грязевые процедуры чаще всего проводятся в виде ректальных тампонов. Нередко используется и аппликационный метод, предусматривающий накладывание грязи на сегментарные (биологически активные) зоны. Такие процедуры позволяют усилить кровоток в месте воспаления, расширить сосуды, отрегулировать свертывающие свойства крови, а также укрепить иммунитет.
Хирургическое вмешательство
Операцию проводят только в том случае, если у больного наблюдается сужение кишечника, вследствие возникновения в нем рубцов.
Народные средства
Рецепт №1: берем 1ст.л. настоя календулы и смешиваем его с таким же количеством 3%-го раствора борной кислоты. Полученную смесь используем для проведения микроклизм. Процедуру следует выполнять каждый день перед отходом ко сну.
Рецепт №2: берем 2 ст.л. цветков календулы, заливаем сырье 1 ст. кипяченой воды и помещаем на водяную баню. Через 15 минут отвар снимаем и оставляем его на 45 минут настаиваться. Процеживаем и принимаем внутрь по 1 - 2 ст.л. трижды в день. Одновременно используем это средство и для проведения клизм – 1 ч.л. настоя разводим в 1/4 ст. воды.
Прогноз
Прогноз чаще всего благоприятный, особенно если лечение было начато своевременно. Хронический проктит может напоминать о себе очередными обострениями, однако частоту их возникновения можно снизить до минимума. Для этого необходимо придерживаться здорового образа жизни и специальной диеты.
Меры профилактики проктита
Рак прямой кишки – злокачественная опухоль, вырастающая на клетках прямой кишки. Главными причинами возникновения заболевания считаются анальные трещины, проктит, полипы и язвенный колит, которые являются последствиями и осложнениями запущенной стадии геморроя. Таким образом можно сказать, что геморрой не перерастает в рак прямой кишки, но может стать предрасполагающим фактором к его появлению.
Как отличить
Геморрой и злокачественное образование в прямой кишке не имеют прямой взаимосвязи, так как имеют различную локализацию и характер повреждения. Геморрой обусловлен наследственными или приобретенными патологиями вен прямокишечных сосудистых сплетений, расположенных вокруг ануса и в толще слизистой прямой кишки. Онкология – злокачественное перерождение эпителиальных клеток слизистой поверхности кишечника, которые начинают расти и размножаться, давать местастазы.
Некоторые симптомы геморроя и рака прямой кишки схожи (боль при дефекации, кровотечения, тромбоз геморроидальных узлов, которые принимают за злокачественное новообразование), но есть признаки, по которым можно отличить геморрой от рака:
- Цвет крови. Кровь при геморрое попадает на каловые массы уже на выходе из анального отверстия, и потому располагается на их поверхности и имеет ярко-алый или красный цвет. При злокачественном образовании кровь смешивается с каловыми массами, имеет темно-бурый цвет, иногда ее вообще нельзя заметить невооруженным глазом, а кал приобретает красноватый оттенок.
- Длительность запоров. При геморрое оправление происходит с задержкой в 2-3 дня, а каловые массы сухие или твердые, при раке запоры длятся по 4-5 дней, а форма каловых масс узкая или лентовидная из-за того, что растущая опухоль закрывает просвет прямой кишки.
- Общее самочувствие больного. При онкологии люди теряют вес, быстро устают, температура всегда немного повышена, есть симптомы общей интоксикации, при геморрое таких признаков нет.
- Зуд вокруг ануса и внутри него. При геморрое зуд постоянный, усиливается при обострении зуд, при раке зуда не.
Может ли перерасти
Внимание! Геморрой, даже в последней стадии, не может перерасти в рак прямой кишки, но некоторые его осложнения (полипы, анальные трещины, проктит, язвенный колит) являются предраковыми заболеваниями.
Отличить рак и геморрой сможет только специалист и после углубленного обследования, как и назначить специфическое и кардинально разное лечение для патологий.
Тем не менее, у обоих заболеваний есть схожие провоцирующие факторы:
- Плохая экология.
- Неправильное питание.
- Нервные напряжения и стрессы.
- Инфекционные заболевания кишечника.
- Заражение вирусом папилломы человека при анальном сексе без индивидуальной защиты и так далее.
Полноценная профилактика геморроя может стать адекватным вариантом частичной защиты и от образования раковых опухолей в кишечнике.
Видите неточности, неполную или неверную информацию? Знаете, как сделать статью лучше?
Хотите предложить для публикации фотографии по теме?
Пожалуйста, помогите нам сделать сайт лучше! Оставьте сообщение и свои контакты в комментариях — мы свяжемся с Вами и вместе сделаем публикацию лучше!
Лучевой проктит — это воспаление прямой кишки, которое возникает на фоне лучевой терапии опухолей органов малого таза. Сопровождается данное состояние болью в прямой кишке и в области заднего прохода, болезненными позывами на дефекацию, диареей, выделением из прямой кишки слизи и крови.
Вероятность лучевого повреждения стенки кишки и развития проктита напрямую связано с суммарной очаговой дозой, полученной при ЛТ. Оптимальная переносимая суммарная очаговая доза в области малого таза составляет 40-50Гр. В этом случае вероятность развития осложнений составляет около 3-5%. При повышении СОД до 65 Гр, лучевой проктит развивается уже у половины пациентов.
- Причины воспаления кишки после лучевой терапии
- Фазы лучевых повреждений
- Классификация лучевого проктита
- Симптомы лучевого проктита
- Как диагностируют лучевой проктит
- Как лечат лучевой проктит
- Прогноз и профилактика лучевого проктита
Причины воспаления кишки после лучевой терапии
Основе лучевых поражений кишки лежат следующие механизмы:
- Повреждение кишечного эпителия, которое развивается под действием ионизирующего излучения. Это приводит к его очаговому некрозу, десквамации (отшелушиванию) и атрофии.
- Развитие неспецифического воспаления слизистой оболочки и подслизистой основы. Ткани инфильтрируются нейтрофилами, наблюдается гиперемия, отечность, кровоточивость.
- Из-за трофических нарушений (повреждаются артериолы) ухудшается кровоснабжение пораженных участков слизистой кишки, что еще больше усугубляет ишемию и некроз. В результате прогрессируют атрофические изменения с развитием фиброза подслизистого слоя.
- На этом фоне начинает присоединяться патогенная флора, которая вызывает инфекционные осложнения, вплоть до сепсиса.
Конечным результатом длительных трофических нарушений стенки кишки и некрозов становится формирование стриктур (сужение просвета), образование свищевых ходов, формирование телеангиоэктазий и развитие кровотечения из них.
Фазы лучевых повреждений
В зависимости от сроков появления, выделяют ранние и поздние лучевые повреждения. Ранние дают о себе знать непосредственно во время проведения лучевой терапии, либо в течение 100 дней с момента ее окончания. Этот период (100 дней, или три месяца) является крайним сроком восстановления эпителия, находящимся в сублетальном повреждении. На этом этапе этиологическим фактором выступает повреждение эпителия кишки с развитием воспалительных реакций. Если доза облучения невелика, эпителий довольно быстро восстанавливается, и, соответственно, слизистая оболочка приходит в норму. В среднем на это уходит около 2-4 недель с момента последнего сеанса облучения.
Поздние лучевые поражения развиваются через 100 дней после окончания ЛТ. В этот период на первое место выходят сосудистые нарушения из-за повреждения эндотелия. Его клетки некротизируются, и чтобы их восстановить, начинают активно пролиферировать оставшиеся эндотелиоциты. Это приводит к облитерации просвета сосудов, развитию тромбозов, ишемии и трофических нарушений. В результате развиваются лучевые васкулиты с кровотечениями, атрофические процессы, фиброзные изменения, разрастание рубцовой ткани.
Классификация лучевого проктита
В зависимости от степени тяжести, выделяют следующие виды лучевых проктитов:
- Катаральный проктит. Во время осмотра обнаруживается гиперемированная рыхлая отечная стенка кишки. Может быть повышенное выделение слизи. Эта форма проктита считается легкой.
- Эрозивно-десквамативный проктит. Эта форма проявляется очагами деструкции эпителия с образованием эрозии — дефекта ткани в пределах эпителиального слоя.
- Язвенный проктит — деструкция распространяется на более глубокие слои ткани и вовлекает в процесс слизистую оболочку с подслизистой основой.
- Свищевой проктит. Образуется сквозная перфорация стенки кишки с выходом в полость малого таза или с вовлечением в процесс рядом расположенных органов, например, мочевого пузыря или влагалища.
Существует классификация лучевого проктита, основанная на ректоскопической картине:
- Имеется локальное покраснение и рыхлость слизистой оболочки кишки, отмечаются телеангиоэктазии расширенные кровеносные сосуды).
- На фоне гиперемии и отечной слизистой кишки обнаруживаются язвы, покрытые серым струпом.
- На фоне воспалительных поражений обнаруживаются стриктуры кишечной стенки.
- На фоне язвенного поражения обнаруживаются стриктуры и свищи или кишечная перфорация.
Симптомы лучевого проктита
Симптомы острого лучевого проктита развиваются в течение 1-2 недель после начала облучения. Это могут быть:
- Диарея.
- Боли в области прямой кишки или внизу живота.
- Болезненные позывы на дефекацию.
- Выделение слизи из анального канала или ее примесь в стуле.
- Анальная инконтиненция.
- Кровотечение. У ряда пациентов кровотечения бывают обильными и приводят к острой геморрагической анемии, которая требует гемотрансфузии.
Если симптомы острого лучевого проктита отсутствуют, это не значит, что не возникнут отдаленные последствия. Частота поздних постлучевых проктитов составляет около 10% от общего числа случаев. При этом присутствует латентный период, который длится несколько месяцев или даже лет. Клиническая картина характеризуется следующими симптомами:
- Боли в правой подвздошной области или в прямой кишке.
- Частый стул, тенезмы.
- Наличие примесей крови в кале.
- При образовании стриктур могут отмечаться запоры и явления частичной кишечной непроходимости.
- При форсировании свищей, отмечаются патологические влагалищные выделения мутного цвета, пневматурия (примеси воздуха в моче), жидкий стул с примесями непереваренной пищи.
В зависимости от тяжести течения, выделяют несколько степеней заболевания:
1 степень — проктит с легким течением. Сопровождается слабо выраженной диареей, менее 5 раз в сутки, может присутствовать выделение небольшого количества слизи и крови.
2 степень — проктит с управляемым течением. Диарея умеренно выраженная, более 5 раз в сутки. Выделяется большое количество слизи, имеются кровотечения.
3 степень — проктит с тяжелым течением. Имеются стриктуры и кровотечения из прямой кишки, требующие хирургического вмешательства.
4 степень это жизнеугрожающее течение, которое требует немедленного вмешательства. Оно сопровождается кишечной непроходимостью, свищами, обильными кровотечениями.
Как диагностируют лучевой проктит
Диагностика заболеваний не представляет труда. Ключевым моментом здесь является наличие в анамнезе лучевой терапии и ее влияние на органы малого таза, учащение стула, и наличие в нем патологических примесей.
При затяжном течении рекомендуется проводить осмотр прямой кишки с помощью ректоскопа или эндоскопа. Это позволит обнаружить множественные эрозии, рубцовую деформацию, атрофические изменения и телеангиоэктазии и решить вопрос о необходимости эндокопического или хирургического лечения.
Как лечат лучевой проктит
При развитии симптомов лучевого проктита во время лучевой терапии, требуется пересмотр схемы облучения. При легком поражении достаточно увеличить интервалы между сеансами. В более тяжелых случаях встает вопрос об уменьшении суммарной очаговой дозы или даже отмене лучевой терапии. Помимо этого, требуется лечение, которое включает в себя несколько направлений:
- Диетическое питание. Важную часть лечения постлучевого проктита занимает диетическое питание. Пища должна содержать повышенное количество белка, достаточное количество макро и микронутриентов. Также она должна быть химически и физически щадящей, т. е. следует отказаться от острых, маринованных, консервированных продуктов. Кроме того, следует избегать грубой растительной клетчатки, чтобы она не травмировала и без того поврежденную стенку кишки.
- Консервативные методы — это медикаментозная терапия, лечебные клизмы, свечи и др. В рамках самостоятельного лечения используется только при легкой и умеренной патологии, в остальных случаях применяется в рамках комплексного лечения совместно с другими методами лечения.
- Эндоскопические методы — радиочастотная аблация, коагуляция аргоновой плазмой и др. В настоящее время эти методы являются золотым стандартом лечения хронических форм заболевания и в основном применяются для устранения кровотечений.
- Хирургические методы — удаление прямой кишки с выведением стомы или наложением колоанального анастомоза. Применяются в тяжелых случаях, когда имеется угроза жизни пациента. Хирургические операции применяются для устранения стриктур, свищей и перфораций стенки кишки.
Для лекарственной терапии используются следующие группы препаратов:
- Глюкокортикостероиды — это основная группа препаратов, применяемых при среднетяжелом и тяжелом течении проктита. ГКС оказывают мощное противовоспалительное действие.
- Анальгетики. Используются разные группы препаратов, в том числе наркотические.
- 5-аминосалициловая кислота (месалазин) — оказывает противовоспалительное и протективное действие, тем самым защищая пораженную слизистую и стимулируя ее восстановление.
- Антидиарейные препараты. Применяются обволакивающие и вяжущие средства, спазмолитики.
- Антибактериальные препараты. Их назначают для лечения или профилактики бактериальных осложнений проктитов.
Учитывая то, что прямая кишка является терминальным отделом пищеварительного тракта, многие препараты местного действия оказываются недостаточно эффективными при применении в формах, предназначенных для перорального приема. Поэтому отдается предпочтение формам для локального применения — свечи, клизмы, порошки и т. д. Они действуют непосредственно на стенку кишки и оказывают эффект в кратчайшие сроки.
Хирургическое лечение направлено на устранение конкретных симптомов или осложнений постлучевого проктита. Это могут быть непрекращающиеся кровотечения, свищи и перфорации кишечной стенки, стрикруты. Очень редко хирургия применяется для устранения неконтролируемой боли.
Перед планированием операции важно учитывать, что радиационные повреждения снижают регенеративные возможности ткани, поэтому есть высокие риски развития осложнений, в том числе кровотечений, плохого заживления раны, присоединения инфекций и ее генерализация, а также долгосрочные отрицательные эффекты типа грубого рубцевания или несостоятельности анального сфинктера.
Таким образом, классические хирургические вмешательства в остром периоде являются рискованными, они не позволяют полностью контролировать кровотечение и могут привести к тяжелым, жизнеугрожающим осложнениям. Поэтому их в основном применяют для устранения отдаленных последствий лучевых проктитов.
Более безопасными являются эндоскопические методы лечения. В их основе лежит деструкция пораженного отдела слизистой кишки с последующим ее некрозом и замещением здоровым эпителием. С этой целью используется в частности используется радиочастотная аблация. В основе метода лежит локальное контролируемое нагревание тканей с целью получения термального ожога. Источником энергии здесь выступают волны радиочастотного диапазона.
Преимуществом эндоскопического лечения является его бескровность, высокая степень контроля при выполнении вмешательства, быстрый результат. Наибольшую эффективность оно оказывает при кровотечениях. Уже с помощью одной процедуры можно коагулировать все патологические кровеносные сосуды и остановить даже обильное кровотечение. Как правило, для максимального результата процедуру проводят 2-3 раза с интервалом в несколько месяцев.
Прогноз и профилактика лучевого проктита
Профилактика лучевого проктита сводится к усовершенствованию технологий проведения лучевой терапии:
В подавляющем большинстве случаев при лучевом проктите прогноз благоприятный — при адекватном лечении заболевание проходит и не сказывается на дальнейшей жизни человека. У 10% пациентов могут развиться тяжелые осложнения в виде свищей, перфораций, некупируемого болевого синдрома, требующие хирургического вмешательства. В ряде случаев необходима экстирпация прямой кишки с наложением анастомоза или выведением колостомы. Последний вариант приводит к инвалидности. Но даже в этом случае есть возможность в отдаленном периоде провести реконструктивную операцию по восстановлению непрерывности кишечника.
Необходимо учитывать, что лучевой проктит может стать препятствием для прохождения полного курса лучевой терапии. В этом случае необходим подбор других методов противоопухолевого лечения.
Проктит – что это такое и как его вовремя распознать
Воспалительный процесс, затрагивающий слизистую оболочку прямой кишки, называется проктитом (код по МКБ-10 – К62.8.1). Заболевание снижает качество жизни больного, несмотря на отсутствие реальной угрозы для нее. При появлении первых признаков не стоит откладывать поход к врачу, так как это может привести к более серьезным последствиям.
Основное осложнение заболевания – сужение просвета прямой кишки. Образование язв и их дальнейшее рубцевание могут послужить причиной перфорации или деформации стенок прямой кишки.
В зависимости от причины развития патологии выделяют инфекционный, паразитарный, алиментарный, лучевой, застойный, гонорейный и другие виды острого проктита.
По клиническим проявлениям различают следующие виды заболевания:
| Форма заболевания | Краткое описание |
| Геморрагическая | При заболевании на слизистой оболочке имеются множественные кровоизлияния и кровотечения разной интенсивности, отложение нерастворимого белка (фибрина) |
| Катаральная | Заболевание характеризуется изолированным сильным отеком и гиперемией слизистой оболочки или является осложнением других болезней органов пищеварительной системы |
| Гнойная | Воспаление слизистой оболочки прямой кишки сопровождается отделением гнойного содержимого |
| Эрозивная | Воспалительный процесс поражает прямую кишку, в результате чего на слизистой оболочке образуются небольшие дефекты (эрозии), при заживлении которых не возникают рубцы |
| Язвенная | Тяжелая форма заболевания с образованием язв, после заживления которых формируются рубцы. Иногда они становятся причиной стеноза прямой кишки |
| Некротическая | Форма болезни с частичным отмиранием тканей и дальнейшим образованием глубоких язв. Встречается патология при нарушении нормального кровообращения |
| Полипозная | Воспаление сопровождается образованием небольших выростов на слизистой оболочке – полипов |
По степени тяжести различают три формы:
- Легкая – интенсивность болей незначительная, кровотечение небольшое или отсутствует, температура тела в норме, жидкий стул не более пяти раз в сутки.
- Средняя – боли во время дефекации умеренные, кровотечение выраженное и иногда наблюдается между походами в туалет, температура тела не превышает 38°С, количество дефекаций в день – не более десяти.
- Тяжелая – состояние пациента стабильно тяжелое, температура тела поднимается выше 38°С, анус раскрыт, кровоизлияние обильное и требует остановки. Жидкий стул возникает больше десяти раз в день и может сопровождаться одной только кровью.
Хроническая форма заболевания протекает не так интенсивно, но дискомфорт беспокоит пациента практически постоянно на протяжении длительного времени с периодическими фазами обострения и ремиссии. Эта форма проктита возникает при наличии хронических очагов воспаления в организме, аутоиммунных патологий, злокачественных новообразований в прямой кишке, сосудистых заболеваний.
Хронический проктит подразделяется на три вида:
- Гипертрофический – отмечается утолщение и разрыхление слизистой оболочки стенок кишечника.
- Атрофический – слизистая оболочка истончена.
- Нормотрофический – выявляются гиперемия и отечность в связи с воспалением прямой кишки, однако толщина и рельеф слизистой не изменяются.
Атрофическая и гипертрофическая формы заболевания более подвержены образованиям эрозий, язв, кровоточащих грануляций, так как слизистая при них очень ранимая.
Осложнения эрозивного проктита
Наиболее частые осложнения эрозивного проктита это:
Причины возникновения
Спровоцировать начало развития острого проктита могут внутренние и внешние факторы:
- Паразиты – круглые и плоские черви (острицы, аскариды, цепни) нередко становятся виновниками воспаления в прямой кишке.
- Простейшие и инфекции при попадании в организм человека под влиянием благоприятных факторов начинают активно размножаться, вызывая инфицирование определенного органа. Хламидии, гонококки, бледные трепонемы, бациллы Коха, амебы и другие патогенные микробы зачастую первыми попадают в поле зрения микроскопа.
- Неправильное питание приводит к воспалению не только прямой кишки, но и всего пищеварительного тракта. Жирные, жареные, копченые блюда, алкоголь, газированные напитки, консерванты, ароматизаторы и вкусовые добавки вызывают раздражение и дискомфорт.
- Травмы и повреждения могут появиться во время медицинского вмешательства, родов, дефекации (из-за твердого или острого кала) или анального секса. Нарушение целостности стенок кишечника может быть как при частых дефекациях, так и при запоре и сгущении каловых масс.
- Патологии органов пищеварения. Все органы ЖКТ тесно взаимосвязаны, при неправильной работе одного из них происходит сбой во всей системе. Часто проктит встречается у больных с язвой желудка и двенадцатиперстной кишки, геморроем, циррозом печени, панкреатитом, холециститом и дисбактериозом.
- Рак и лучевая терапия становятся причиной острого проктита у женщин и мужчин, которые длительное время лечатся от онкологического заболевания. Злокачественные новообразования в прямой кишке всегда сопровождаются воспалительным процессом.
- Аутоиммунные патологии – заболевания, при которых организм атакует собственные клетки, вызывая тяжелые воспалительные процессы (неспецифический язвенный колит, болезнь Крона).
- Нарушение кровообращения негативно сказывается на состоянии тканей прямой кишки. Из-за застойных процессов происходит местное снижение защитных сил организма, у клеток органов малого таза возникает нехватка кислорода. Такие проблемы характерны при злоупотреблении алкоголем, гиподинамии, поднятии тяжестей, заболеваниях сердечно-сосудистой системы.
- Ослабленный иммунитет может стать причиной проктита при переохлаждении, воспалении мочевого пузыря или матки, частых ОРВИ, длительном применении антибиотиков и гормональных препаратов.
Отравление тяжелыми металлами, в частности свинцом, провоцирует воспаление всех отделов органов пищеварения.
Симптомы и признаки проктита
Признаки заболевания могут быть связаны не только с самим поражением органа, но и с реакцией всего организма на воспалительный процесс:
| Местные симптомы | Общие системные проявления |
| Нарушение стула (могут быть как поносы из-за воспаления, язв и эрозий, так и запоры в результате сужения просвета кишки или спазма стенок кишечника) | Снижение или потеря аппетита |
| Болезненность в заднем проходе, иррадиирующая в промежность. У пациентов возникает панический страх перед актом дефекации | Потеря массы тела |
| Сильный зуд, раздражение и мокнутие в области ануса | Слабость, быстрая утомляемость |
| Недержание кала из-за слабости мышц сфинктера | Повышение температуры тела, озноб |
| Ложные позывы к опорожнению кишечника | Нарушение психоэмоционального состояния |
| Наличие патологических примесей в кале (гной – при гнойном проктите, кровь – при эрозивном и язвенном проктите, слизь и паразиты – при поражении гельминтами) | Боли в суставах, сыпь |
| Покраснение глаз и слезотечение |
У представительниц слабого пола запущенная форма проктита с образованием свищей может характеризоваться выделением каловых масс из влагалища. Остальная симптоматика одинакова как у мужчин, так и у женщин.
У ребенка симптомы также не меняются. Дети становятся капризными, часто просятся в туалет и при попытке опорожниться начинают громко плакать из-за резкой боли. При появлении хотя бы двух признаков необходимо сразу же обращаться за помощью к специалисту.
Хроническая форма заболевания не имеет выраженных признаков: боль и жжение проявляются слабо, температура тела не поднимается выше 37°С, выделения из ануса в виде слизи или гноя.
К какому врачу обратиться
Возникновение характерных признаков эрозивного проктита подразумевает обращение к квалифицированному врачу проктологу, который занимается лечением заболеваний данной категории.
Читайте также:

