Может ли остеомиелит перерасти в рак
На современном этапе развития костной онкологии в значительном большинстве случаев представляется возможным определить природу поражения опорно-двигательного аппарата на основании обычного клинико-рентгенологического исследования. До настоящего времени в дифференциальной диагностике саркомы длинных трубчатых костей с опухолевидным их остеомиелитом нередко (примерно в 20—35% случаев) допускаются ошибки (Я. Б. Рывлин, 1941; В. И. Воронцова, 1949; И. Г. Лагунова, 1949; С. Л. Рейнбсрг, 1964; С. А. Свиридов, 1970, и др.).
Опухолевидный остеомиелит длинных трубчатых костей является разновидностью атипично протекающего гематогенного остеомиелита; встречается он сравнительно редко, и диагностика его вызывает зачастую значительные затруднения. Видимо, поэтому больные с указанной патологией довольно часто поступают в онкологические учреждения с диагнозом остсогенной саркомы. 'Гак, анализируя материалы Института онкологии им. П. А. Герцена за период с 1954 по 19(19 г., С. Д. Свиридов (1970) обнаружил 62 подобных случая (в 4 из них ранее предлагалась ампутации пораженной конечности, а в 6 случаях приводилась лучевая терапия).
При клиническом обследовании у 31 из G2 больных был установлен подострый, у 16 — хронический остеомиелит, а у 15 — кортиколит.
Следует отметить, что у большинства (18) больных наблюдалось поражение диафиза и лишь у 2 в процесс вовлекался и эпиметафиз длинных трубчатых костей. У 16 больных диагноз опухолевидного остеомиелита был установлен нами при их первичном обращении в клинику; у 4 для исключения остеосаркомы, помимо клинико-рентгенологического обследования, проводилась диагностическая пункция (2) и биопсия (2).
Само собой разумеется, что у обследованных больных отсутствовали типичные для костных опухолей симптомы: параосальное метапластическое костеобразование, бесструктурное утолщение костного вещества, периостальный козырек (треугольник Кодмена), бесструктурный краевой дефект и так называемый игольчатый периостит.
По материалам клинико-рентгенологического исследования, нами выделены две формы опухолевидного остеомиелита: экстрамедуллярная (периостальная) — у 14 больных и интрамедуллярная (деструктивная) — у 6.
При интрамедуллярной форме острый период заболевания отсутствует; процесс протекает без особых нарушений самочувствия больных и изменений со стороны периферической крови. Развивающиеся утолщения пораженного сегмента конечности у больных этой группы определились, главным образом, вздутием самой кости.
При данной форме патологического процесса па рентгенограммах обнаруживаются деструктивные изменения, как правило, без видимых секвестров, с умеренно выраженной периостальной реакцией. При обострении заболевания наблюдалась картина отслоенного периостита, охватывавшего кость в виде муфты. В стадии затихания процесса выявлялось некоторое утолщение кортикального слоя кости за счет слияния его с надкостницей. При частых обострениях заболевания отмечено образование слоистого периостита типа луковичного, наблюдаемого при саркоме Юинга.
Согласно литературным и нашим данным, клинико-рентгенологическая картина иптрамедуллярной формы опухолевидного остеомиелита длинных трубчатых костей напоминает костную кисту.
Что такое остеомиелит?
Остеомиелит представляет собой инфекцию кости, чаще всего вызываемую бактериями, реже другими типами патогенных микроорганизмов, часто достигающих кости через кровь. Остеомиелит может быть острым или хроническим и определяется как таковой в первую очередь на основании патологической картины ткани, а не продолжительности инфекции. Наиболее распространенной причиной остеомиелита, острого или хронического, является золотистый стафилококк как у детей, так и у взрослых.
При инфицировании костной ткани часто развивается отек ее мягкой внутренней части (костного мозга). Отекшая внутренняя часть начинает давить на твердую внешнюю стенку кости, приводя к передавливанию кровеносных сосудов костного мозга, в результате чего приток крови к кости снижается или прекращается.
Без достаточного поступления крови возможно отмирание участков костной ткани. Инфекции таких отмерших участков костной ткани сложны в лечении, поскольку в эти участки не проникают естественные клетки организма, специализирующиеся на защите от инфекций, а также антибиотики.
Инфекция также может распространиться за пределы кости и привести к образованию гнойных скоплений (абсцессов) в близлежащих мягких тканях, например, мышечной ткани. Абсцессы иногда самостоятельно прорываются через кожу.
Классификация
Существует два типа остеомиелита, которые более дифференцированы по отношению к профилю, представленному костной тканью, чем по продолжительности самой инфекции:
- Острый остеомиелит, связанный с воспалительными изменениями костей, вызванными патогенными бактериями, симптомы которых обычно появляются через две недели после заражения.
- Хронический остеомиелит представляет собой некроз кости, то есть гибель части костной ткани.
Дальнейшие классификации остеомиелита основаны на предполагаемом механизме инфицирования: например, если он передается через кровь или в результате прямого проникновения бактерий в кость вследствие инфицирования прилегающих мягких тканей или открытой раны.
Причины остеомиелита
Остеомиелит вызывается различными инфекционными агентами. Когда костный мозг (мягкая ткань внутри кости) заражается, он набухает и оказывает давление на кровеносные сосуды в кости, вызывая их разрушение. Найденные микроорганизмы различаются в зависимости от возраста пациентов:
- Бактерии золотистого стафилококка (Staphylococcus aureus) являются наиболее частой причиной острого и хронического остеомиелита у взрослых и детей.
- Стрептококк группы А (пневмококк и К. kingae) являются другими двумя наиболее распространенными патогенными микроорганизмами у детей.
- Стрептококковые инфекции группы В встречаются в основном у новорожденных.
- У взрослых золотистый стафилококк является наиболее распространенным патогеном в кости, связанным с протезными инфекциями.
- Другие возможные микроорганизмы: Staphylococcus epidermidis, Pseudomonas aeroginosa, Serratia marcescens и Escherichia coli.
- Кроме того, грибковые и микобактериальные инфекции также были зарегистрированы у пациентов с остеомиелитом, но они остаются редкими и обычно встречаются у пациентов с нарушенной иммунной функцией (иммунодефицит).
- Есть редкие случаи паразитарной инфекции (эхинококкоз).
- В контексте травмы инфекция очень часто связана с несколькими микроорганизмами.
Механизм действия, который вызывает хронический остеомиелит, заключается в следующем: бактерии прилипают к кости и образуют биопленку, в которой они становятся менее чувствительными не только к иммунной системе пациента, но и к антибиотикам.
Золотистый стафилококк часто поражает госпитализированных людей, поэтому это называется внутрибольничной инфекций — микробом, который поражает больного в результате его госпитализации или посещения лечебного учреждения. Таким образом, инфекция золотистого стафилококка может заражать человека во время установки катетера, протеза или зонда.
Люди, наиболее подверженные риску острого остеомиелита, — это дети, которые чаще поражаются из-за роста областей длинных костей, которые сильно васкуляризируются и подвержены даже незначительным травмам. Более половины случаев острого гематогенного (переносимого с кровью) остеомиелита у детей приходится на пациентов в возрасте до пяти лет. Напротив, хронический остеомиелит у детей встречается очень редко.
Факторами риска, а именно предрасположенностью к остеомиелиту, являются в основном:
- диабет 2 типа;
- заболевание периферических сосудов.
По мере прогрессирования этих состояний заболеваемость хроническим остеомиелитом среди населения увеличивается.
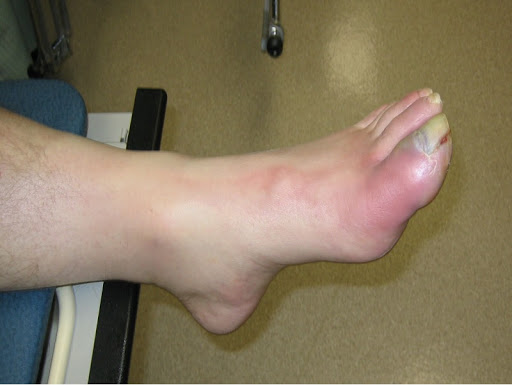
Симптомы остеомиелита
Симптомы острого остеомиелита:
- лихорадка (высокая температура);
- раздражительность;
- местная эритема (покраснение);
- отек;
- чувствительность зараженной кости.
Симптомы хронического остеомиелита:
- часто вторичный по отношению к открытым переломам;
- хроническая боль;
- плохое заживление ран;
- общее недомогание;
- иногда жар.
Симптомы остеомиелита могут быть неспецифичными, и их трудно распознать. Идентификация рассматриваемой бактериальной инфекции не всегда проста, поскольку посевы крови, позволяющие обнаружить их, оказываются положительными только в половине случаев.
Осложнения
Основные осложнения остеомиелита включают:
- Смерть кости (остеонекроз). Инфекция кости может препятствовать циркуляции крови внутри кости, что приводит к ее смерти. Для того чтобы антибиотики помогли, необходимо хирургически удалить отмершие части кости.
- Септический артрит. Иногда инфекция в костях может распространиться на близлежащие суставы.
- Плохой рост. Если остеомиелит возникает в мягких тканях, называемых ростовыми пластинами, на любом конце длинных костей рук или ног, это может повлиять на нормальный рост костей и суставов детей.
- Рак кожи. Если при остеомиелите образовалась открытая рана, которая выделяет гной, существует высокая вероятность того, что на окружающей коже появится плоскоклеточный рак.
Диагностика
Остеомиелит можно заподозрить на основании симптомов и по результатам медицинского осмотра. Например, врачи могут подозревать остеомиелит у больного со стойкой болью в определенном участке кости, сопровождающейся или не сопровождающейся лихорадкой, предъявляющего жалобы на практически постоянную усталость.
Если врачи подозревают остеомиелит, они проводят анализы крови для выявления воспаления, определяя один из следующих показателей:
- скорость оседания эритроцитов (СОЭ — анализ, который заключается в измерении скорости, с которой эритроциты оседают на дно пробирки с кровью);
- уровень С-реактивного белка (белок, циркулирующий в крови, резко повышается в случае воспаления).
Повышенные показатели СОЭ и уровня С-реактивного белка обычно указывают на наличие воспаления. Кроме того, в результатах анализа крови часто выявляют повышение количества лейкоцитов. Однако для диагностики остеомиелита результатов таких анализов крови недостаточно, хотя результаты в пределах нормы, говорящие о незначительном воспалении или полном его отсутствии, снижают вероятность остеомиелита.
Рентген позволяет обнаружить характерные признаки остеомиелита, но в ряде случаев это возможно только спустя 2–4 недели после появления первых симптомов.
В случае сомнительных результатов рентгенологического исследования или тяжелых симптомов проводится компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). С помощью КТ и МРТ можно определить инфицированные участки или суставы и обнаружить инфекцию соседних тканей, например, абсцессы.
Для диагностики инфекции кости и определения микроорганизмов-возбудителей врачи могут взять на анализ образцы крови, гноя, синовиальной жидкости или самой костной ткани. Как правило, при остеомиелите позвоночника образцы костной ткани извлекают с помощью иглы или в ходе хирургического вмешательства.
Лечение остеомиелита
Наиболее эффективным средством лечения детей и взрослых, у которых в недавнее время была инфекция кости, распространившаяся с кровотоком, являются антибиотики. Если определить бактерию-возбудителя инфекции не представляется возможным, применяют антибиотики, эффективные в отношении золотистого стафилококка и многих других типов бактерий (антибиотики широкого спектра действия).
В зависимости от тяжести течения инфекции, антибиотики могут вводить в вену (внутривенно) в течение 4–8 недель. Затем переходят на прием антибиотиков внутрь в течение более длительного периода времени в зависимости от реакции на них пациента. Лечение некоторых больных хроническим остеомиелитом может предусматривать прием антибиотиков в течение нескольких месяцев.
Если обнаружена или подозревается грибковая инфекция, необходимо лечение противогрибковыми препаратами в течение нескольких месяцев. Если инфекция обнаружена на ранних этапах, хирургическое вмешательство обычно не требуется.
У взрослых больных с бактериальным остеомиелитом позвонков антибиотикотерапия обычно длится от 4 до 8 недель. Иногда возникает необходимость в постельном режиме, и больному может потребоваться использовать корсет. Для дренирования абсцессов или укрепления пораженных позвонков (чтобы не допустить сминания позвонков и, как следствие, поражения близлежащих нервов, позвоночного столба или кровеносных сосудов) может потребоваться хирургическое вмешательство.
Если остеомиелит развивается вследствие инфекции близлежащих мягких тканей, сложность лечения возрастает. Обычно проводится хирургическая операция для удаления отмершей ткани и кости, образовавшиеся полости заполняются здоровой кожей или другой тканью. Затем проводится лечение инфекции с помощью антибиотиков. Антибиотики широкого спектра действия необходимо принимать более 3 недель после хирургического вмешательства.
При наличии абсцесса обычно требуется хирургическое вмешательство для его удаления. Также хирургическое вмешательство показано больным со стойкой температурой и снижением массы тела.
Прогноз
При лечении клинический исход острого остеомиелита в целом хороший.
Прогноз неутешителен для людей с длительным (хроническим) заболеванием. Симптомы могут появляться и исчезать годами, даже при хирургическом вмешательстве. Может потребоваться ампутация, особенно у людей с диабетом или плохим кровообращением.
Прогноз для людей с протезной инфекцией частично зависит от:
- здоровья человека;
- типа инфекции;
- того можно ли зараженный протез удалить без проблем.
Можно ли предотвратить остеомиелит?
Самый простой способ предотвратить остеомиелит — сохранять кожу чистой. Все порезы и раны, особенно глубокие, должны быть тщательно очищены. Моте раны водой с мылом, держите их под проточной водой не менее пяти минут подряд, чтобы тщательно их промыть и удалить любую грязь.
Чтобы сохранить чистоту раны после промывки, накройте ее стерильной марлей или чистой тканью. Вы можете нанести заживляющий безрецептурный антибактериальный крем на рану, но самое главное, чтобы он был хорошо очищен. Раны должны начать заживать в течение первых 24 часов и полностью зажить в течение недели.
Рана, для заживления которой требуется больше времени и/или которая вызывает сильную боль, должна быть осмотрена специалистом.
И, как и при многих инфекциях, родители и дети должны тщательно и часто мыть руки, чтобы предотвратить распространение микробов. Дети также должны своевременно проходить необходимые вакцинации.
Атипичные первично-хронические остеомиелиты являются относительно редкими заболеваниями ввиду многообразия форм. Медленный характер течения воспалительного процесса, отсутствие специфических симптомов, клинико-рентгенологический полиморфизм вызывают определенные трудности в диагностики этих заболеваний. Частота диагностических ошибок составляет от 30 до 70%.
Под нашим наблюдением и лечением находилось 316 детей с атипичными первично-хроническими формами гематогенного остеомиелита. С абсцессом Броди было 185 больных; с остеомиелитом Гарре - 6; конденсирующим оститом (гиперостозом) ключицы - 25; с неспецифическим спондилитом и дисцитом - 34; с сакроилеитом - 8 и с хроническим рецидивирующим многоочаговом остеомиелитом - 58 пациентов.
Всего обратилось 69 (21,9%) больных, у которых был правильный направляющий диагноз. У 223 (70,4%) детей диагноз был неправильный и 24 (7,7%) пациента были направлены без диагноза для обследования. В 49% случаев больные направлялись с подозрением на злокачественную опухоль . Гипердиагностика опухолевого процесса, с одной стороны, говорит об онкологической настороженности травматологов-ортопедов и детских хирургов, а с другой - об отсутствии знаний об атипичных формах гематогенного остеомиелита. При абсцессе Броди, учитывая ночной характер болевого синдрома, периостальную реакцию и склероз окружающей костной ткани, наиболее частыми направительными диагнозами были: остеоид-остеома, саркома Юинга, хондробластома и эозинофильная гранулема. При склерозирующим остеомиелите Гарре в начале заболевания, когда отмечается выраженная периостальная реакция и нет еще склероза окружающей костной ткани, во всех случаях был заподозрен опухолевый процесс и только в дальнейшем, после биопсии, диагностирован гематогенный остеомиелит у 3 больных.
С учетом наличия припухлости, возможного усиления сосудистого рисунка, а также очага деструкции с периостальной реакцией и дефектом кортикального слоя у детей с конденсирующим оститом ключицы наиболее часто (16 случаев) подозревался опухолевый процесс и, как правило, саркома Юинга. Значительно реже - эозинофильная гранулема.
Несмотря на то, что для неспецифического спондилита и дисцита характерен склероз окружающей костной ткани, при длительно текущем процессе, когда ребенок долгое время не ходит, находится на постельном режиме, развивается остеопороз позвоночника, поэтому правильный направительный диагноз был только в 8 случаях. Дифференциальную диагностику необходимо проводить с опухолями позвоночника и спинного мозга. С саркомой Юинга, эозинофильной гранулемой, гистеоцитозом X, аневризмальной кистой направлены по 1 ребенку. С опухолью спинного мозга - 3 больных и еще 2 ребенка - без диагноза. Для сакроилеита характерен остеолитический очаг со склерозом смежных отделов боковых масс крестца и подвздошной кости, что затрудняет выявление секвестроподобных теней. Поэтому только 1 ребенок был направлен с подозрением на сакроилеит. У 3 детей подозревался опухолевый процесс - саркома Юинга.
Многоочаговые формы атипичного первично-хронического остеомиелита, а именно, хронический рецидивирующий многоочаговый остеомиелит не был диагносцирован ни в одном случае, но 13 больных, после выполнения биопсии, были направлены с подозрением на банальный хронический остеомиелит. В 12 случаях дети были направлены без диагноза для обследования. У остальных 33 детей диагноз был неправильный, и у 13 из них подозревался опухолевый процесс: опухоль, эозинофильная гранулема, гистеоцитоз X и остеоид-остеома - по 2 пациента. Саркома Юинга, бластоматозный ретикулез и злокачественная опухоль - по 1 больному. Один ребенок направлен с подозрением на опухоль и туберкулез и еще 1 - на остеомиелит, туберкулез и гистиоцитоз. Наибольшие трудности в диагностике хронического рецидивирующего многоочагового остеомиелита вызывают случаи, когда костные изменения сочетаются с наличием везикуло-пустулезной сыпи, что характерно для гистеоцитоза X. Для уточнения диагноза требуется выполнение биопсии пораженных костей, кожи и лимфоузлов.
Высокий процент диагностических ошибок свидетельствует об относительной редкости данных заболеваний, отсутствии значительного опыта обследования и лечения этих больных, а также малом количестве публикаций в отечественной медицинской литературе.
При атипичных первично-хронических формах гематогенного остеомиелита для правильной постановки диагноза необходимо прибегать к комплексному обследованию, включая такие методы, как КТ, МРТ, радионуклидное исследование и др. Для верификации диагноза необходимо выполнять биопсию патологического очага с проведением морфологического и микробиологического исследований. Целесообразнее прибегать к открытой или трепан биопсии под контролем ЭОП или КТ, а при многоочаговом характере процесса - из нескольких пораженных костей.
Очкуренко А.А.
Российская медицинская академия последипломного образования, г. Москва
Добрый день, коллеги. Пришла девушка, 27 лет, с жалобами на незначительные боли в области г\стопного сустава справа при ходьбе. Боли беспокоят в течении месяца. Со слов, якобы её кто-то укусил. Сделали снимок. Здоровую ногу "сфотографировать" не успел, девушка убежала.




![]()
Снимки месяц назад.

С уважением. Андрей Михайлович.
- ВойтиЗарегистрироваться
![]()
А не занимается ли девушка, чем-нибудь чрезвычайно активным, степ-аэробикой, например, или бальными танцами?
- ВойтиЗарегистрироваться
![]()
А не занимается ли девушка, чем-нибудь чрезвычайно активным, степ-аэробикой, например, или бальными танцами?
С уважением. Андрей Михайлович.
- ВойтиЗарегистрироваться
![]()
типа стресс фрактуры или лоозеровской зоны перестройки костной ткани.
- ВойтиЗарегистрироваться
![]()
Фамилии пациентов надо удалять
- ВойтиЗарегистрироваться
![]()
Фамилии пациентов надо удалять
- ВойтиЗарегистрироваться
![]()
типа стресс фрактуры или лоозеровской зоны перестройки костной ткани.
- ВойтиЗарегистрироваться
![]()
Добрый день, коллеги. Пришла девушка, 27 лет, с жалобами на незначительные боли в области г\стопного сустава справа при ходьбе. Боли беспокоят в течении месяца. Со слов, якобы её кто-то укусил. Сделали снимок. Здоровую ногу "сфотографировать" не успел, девушка убежала.
То, что кто-то укусил так то ничего!
Вопрос один - травма была?
- ВойтиЗарегистрироваться
![]()
Вы правы Уважаемый Андрей Юрьевич!
- ВойтиЗарегистрироваться
![]()
Помимо "того белого", что явно бросается в глаза, на мой взгляд, имеется еще один довольно "хреновый" участочек, помечен стрелками.
Остеомиелит: симптомы, осложнения, лечение остеомиелита
Остеомиелит
Остеомиелит означает инфекцию кости, которая может быть либо острой (недавнее начало), либо хронической (многолетней).
Бактерии являются обычными инфекционными агентами. Двумя вероятными методами доступа являются первичная инфекция кровотока (включая вторичную инфекцию через кровь после заражения в другом месте в организме) и рану или рану, которая позволяет бактериям непосредственно достигать кости. У взрослых таз и позвоночник являются наиболее уязвимыми, а костные инфекции у детей, как правило, нацелены на длинные кости рук и ног. Без лечения инфекция и воспаление блокируют кровеносные сосуды. Отсутствие кислорода и питательных веществ приводит к смерти костной ткани, что приводит к хроническому остеомиелиту. Другие возможные осложнения остеомиелита включают отравление крови и абсцессы костей.
Симптомы остеомиелита
Симптомы остеомиелита включают:
Уменьшенное перемещение части пострадавшего тела
Кожа может быть красной, горячей и опухшей
Покрывающая оболочка может содержать гной
Спазмы связанных мышц
Необъяснимая потеря веса
События, которые могут вызвать остеомиелит
Кости заражаются кровоснабженными микроорганизмами. В большинстве случаев микроорганизмами являются бактерии, такие как Staphylococcus aureus , но грибы также могут вызывать остеомиелит.
Некоторые из условий и событий, которые могут привести к остеомиелиту, включают:
Бактерии, вводимые во время операции на костях.
Бактерии вводятся при травме кости.
Инфекция протезных имплантатов (таких как искусственный тазобедренный сустав).
Инфекции в других местах тела, которые достигают костей через кровоток.
Первичная инфекция крови (септицемия).
Факторы риска остеомиелита
Некоторые из факторов риска, которые могут повысить восприимчивость человека к остеомиелиту, включают:
Неадекватно контролируемый диабет.
Плохое кровообращение (артериосклероз).
Факторы риска для плохого кровообращения, которые включают высокое кровяное давление, курение сигарет, высокий уровень холестерина в крови и диабет.
Дефицит иммунной системы.
Использование внутривенных препаратов.
Острый остеомиелит
Основные категории острого остеомиелита включают:
Гематогенный остеомиелит — первичная инфекция крови или инфекция из другого места в теле доставляется в кость через кровоток. Дети подвергаются повышенному риску. Бактерии попадают в районы с богатым кровоснабжением, поэтому инфекция имеет тенденцию ориентироваться на растущие части на концах длинных костей.
Прямой прививочный остеомиелит — бактерии доставляются непосредственно в костную ткань через хирургию или травму.
Хронический остеомиелит
Острый приступ остеомиелита может привести к хроническому остеомиелиту, характеризуемому мертвыми зонами кости. Это условие может не отвечать на лечение и повторяться в течение длительного времени. Во многих случаях хронический остеомиелит является полимикробным, что означает более одного инфекционного агента.
Осложнения остеомиелита
Некоторые из осложнений остеомиелита включают:
Абсцесс костной ткани (карман гноя)
Костный некроз (смерть кости)
Воспаление мягких тканей
Хроническая инфекция, которая плохо реагирует на лечение.
Диагностика остеомиелита
Остеомиелит диагностируется с использованием ряда тестов, в том числе:
Сканирование компьютерной томографии (КТ)
Магнитно-резонансная томография (МРТ)
Биопсия костной ткани.
Лечение остеомиелита
Лечение остеомиелита зависит от тяжести, но может включать:
Госпитализация и внутривенные антибиотики.
Длительный (от четырех до шести недель или более) курс антибиотиков, пероральный или внутривенный.
Изменения образа жизни, такие как уход от сигарет для улучшения кровообращения.
Лечение основных причин, таких как диабет.
Замена инфицированной протезной части, если это необходимо.
Хирургия, чтобы очистить и вымыть зараженную кость.
Кожные трансплантаты, если необходимо.
Ампутация, в тяжелых случаях.
Долгосрочная перспектива при остеомиелите
Острый остеомиелит легче лечить, чем хронический остеомиелит. Чем раньше диагноз поставлен и начало лечения, тем лучше перспектива. Если мертвую и больную ткань нужно удалить хирургическим путем, кость восстанавливается в течение нескольких недель. Предотвращение острого остеомиелита включает в себя правильное лечение ран и своевременную медицинскую помощь при инфекциях.
Самая основная причина развития заболевания – невылеченные зубы
Существует несколько разновидностей остеомиелита челюсти. Но чаще всего возникает тот, который представлен на фото. Его название – одонтогенный остеомиелит. Наиболее распространенная локализация – нижняя челюсть. При одонтогенный форме инфекция проникает в кость через твердые и мягкие ткани пародонта и через разрушенные зубы. Причем, как через те зубы, которые еще можно вылечить, но человек запустил этот процесс и не посетил стоматолога вовремя. Так и через гнилые и даже депульпированные единицы, которые уже нечувствительны, являются нежизнеспособными и не подлежат восстановлению, т.е. когда показано их удаление.
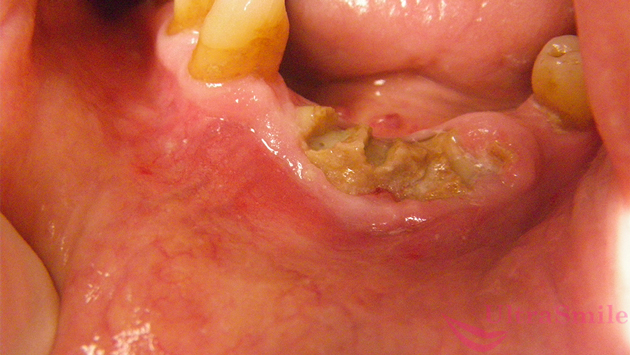
На фото изображен одонтогенный остеомиелит
Разрушенные зубы – это врата для инфекции, которая может проникнуть сначала в более глубокие ткани челюстной системы, а потом и распространиться по всему организму.
Остеомиелит может возникнуть, когда его совсем не ждешь…
Еще одна форма остеомиелита – травматический. Он возникает как осложнение после перелома челюсти, удар, падение, повреждение слизистой оболочки носа или рта.
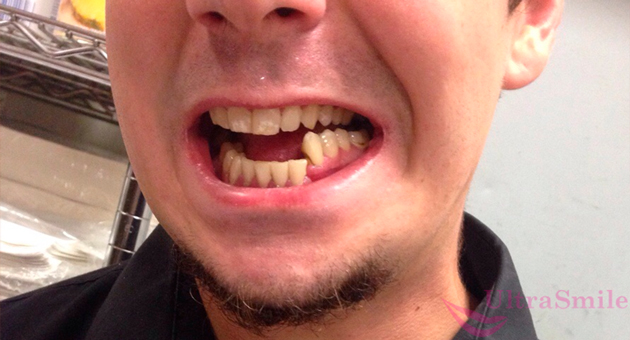
Перелом челюсти может стать причиной проблемы
B/N, отзыв со стоматологического портала gidpozubam.ru
Гематогенный остеомиелит чаще встречается у детей, и очень опасен
Гематогенная форма патологии чаще всего диагностируется у детей. Причинами заноса инфекции в кровь могут выступать пупочная инфекция, отит, поражения и гнойнички на коже. Заболевание очень опасно своими последствиями для малышей, причем, чем меньше ребенок, тем больше последствий, а развиться оно может уже на 2-8-й неделе жизни.
Такое заболевание, как остеомиелит, требует дифференциальной диагностики от периостита и периодонтита, челюстной кисты и рака челюсти.
Гематогенный остеомиелит челюсти способен поражать сразу несколько костей лицевого скелета. Также заболевание может давать свои плоды даже спустя время после излечения от него. Проявляется в гипоплазии эмали постоянных зубов, нарушении срока их прорезывания или же вообще отсутствия прорезывания и полной адентии вследствие гибели зачатков постоянных единиц. Ребенок может обрести комплекс проблем, связанный с задержкой роста челюстного скелета, патологии прикуса, анкилоз ВЧНС (ограничение функциональности и подвижности челюсти), деформации лица.
Заболевание приходится очень долго лечить
- острая: характеризуется болями во всем теле, повышением температуры до 39-40 градусов, ознобом, обширным отеком мягких тканей, подвижностью одного или нескольких зубов, расположенных в зоне воспалительного процесса, ухудшением показателей крови, выделением гноя из-под десны. Эта стадия может протекать до 10-12 дней подряд и лечится она только в стационарных условиях,
- подострая: характерные признаки острого течения патологии идут на спад, состояние пациента улучшается, но дает о себе знать деструкция костной ткани в области воспаления, и состояние общего недомогания сопровождает пациента еще около месяца,
- хроническая: это самая длительная по времени и последняя стадия развития заболевания, которая может занять от 6 месяцев до нескольких лет. При наблюдении пациента в хронической стадии всегда отмечаются визуальные изменения формы лица, их асимметрия, т.е. внешне лицо выглядит непривлекательно, а человек нередко нуждается в пластике. При осмотре полости рта выявляются свищевые ходы, через которые идет гнойное отделяемое. При хроническом деструктивном остеомиелите пациента могут ждать новые неприятности, например, может переломиться челюсть. Также в этот период времени начинают отделяться отмершие участки костной ткани.
Врачи подмечают, что в последние годы растет число форм заболевания, которое протекает без острой стадии. Поэтому те люди, которые не проходят профилактических осмотров у стоматологов, имеют все риски не сразу заметить патологии и не начать своевременного лечения
Комплекс лечебных мероприятий для того, чтобы избавиться от остеомиелита челюсти, также никому не покажется простым и приятным: удаление пораженных зубов, шинирование расшатавшихся, хирургическое вскрытие, удаление и дренирование гнойников, флегмон и абсцессов, антибиотикотерапия и физиопроцедуры. Далее в хронической стадии, когда состояние пациента стабилизировано и устойчиво, обязательно проводится хирургическое удаление отмерших участков кости при помощи такой процедуры, как секвестрэктомия. Далее требуется провести восстановление дефектов челюсти и отсутствующих зубов.
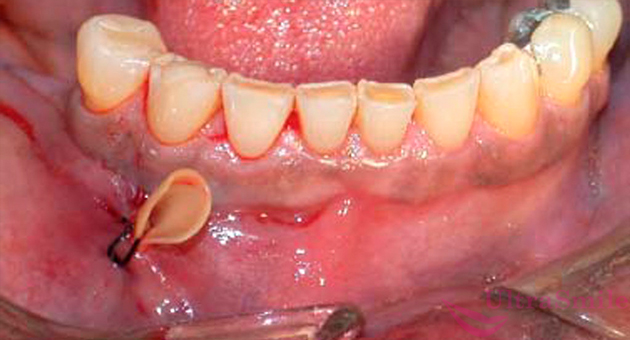
На фото показан установленный дренаж
Заболевание имеет серьезные осложнения
Прежде всего после остеомиелита на лице появляются серьезные косметические дефекты, которые порой сложно исправить без пластических операций. Также нарушается функциональность челюстно-лицевого аппарата, человек теряет зубы. Но все перечисленное – лишь отдаленные последствия, осознание которых настигнет пациента только после завершения лечебного курса и стабилизации общего состояния здоровья.
Остеомиелит верхней челюсти нередко осложняется гнойным гайморитом и гнойными выделениями из носа, а также тромбофлебитом лицевой вены. Нижней – симптомом Венсана (потеря чувствительности нижнечелюстного и подбородочного нерва вследствие распространения на тройничную ветвь нерва).
Во время лечения заболевание может осложняться интоксикацией организма, флегмоной, развитием абсцесса, тризмом и переломом челюсти, образованием ложных суставов, флебитом вен, лимфаденитом, остеопорозом. В 28% случаев происходит нарушение функции почек и сердца.
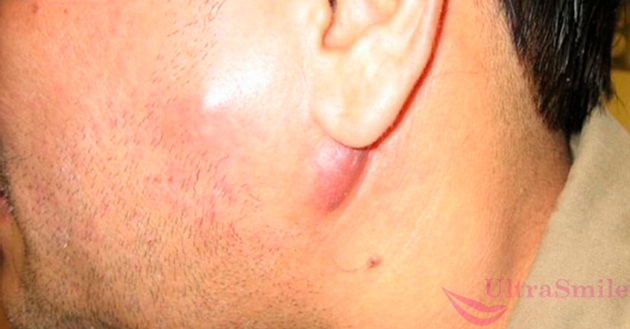
На фото показан подчелюстной лимфаденит
При неблагоприятном течении заболевания, при несвоевременном обращении к врачу, у человека может развиться менингит, легочная недостаточность, септический шок, абсцесс мозга и сепсис, приводящие к летальному исходу. При этом летальный исход по данным некоторых исследователей случается в 10% случаев у взрослых и в 30% случаев у детей, если вовремя не начато было лечение.
Профилактика остеомиелита – это совсем не сложно
Страшное заболевание, согласны с этим? Но самое главное, чтобы с ним никогда не сталкиваться, стоматологи и хирурги советуют придерживаться простых правил: вовремя лечить кариес и пульпит, удалять разрушенные зубы, которые уже нельзя восстановить, проходить профилактические осмотры и санацию полости рта. Также нужно поддерживать высокий уровень иммунитета и своевременно реагировать на сигналы организма, не запускать ОРВИ и ОРЗ, избегать ситуаций, связанных с травмами челюстно-лицевой области. Как считаете – это сложно? Ответы ждем в комментариях!
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

Читайте также:


