Может ли быть рецидив папиллярного рака щитовидной железы
Рак щитовидной железы при своевременном выявлении и правильной терапии очень хорошо поддается лечению. Однако, в некоторых случаях, после успешно проведенного лечения через несколько лет у больных возникает рецидив рака щитовидной железы, что порой является причиной летальных исходов.
Если верить официальной статистике, заболевание возвращается к 5-35% онкобольных, причем возникает оно преимущественно у тех пациентов, которым первичное хирургическое вмешательство осуществляли без радиотерапии лимфатических узлов. Примерно у половины пациентов рецидив возникает в первый же год после хирургического вмешательства, у остальной половины – спустя несколько лет. Были зарегистрированы случаи вновь возникшего рака даже через 10 и более лет.

Симптомы рецидива рака щитовидки
Как правило, при повторном развитии патологического процесса, у больных отсутствуют признаки заболевания. Это происходит и в том случае, если заболевание развивалось несколько лет подряд и никак не проявляло себя. Даже во время осмотра у специалиста не всегда получается определить тот факт, что болезнь вернулась. Так, во время простой пальпации железы вероятность того, что специалист выявит проблему, практически сведена к нулю. Поэтому пациентам, которые проходили лечение от рака щитовидной железы, важно периодически проходить полное обследование.
После того, как заболевание переходит в запущенную форму, человек начинает ощущать первые симптомы:
- Ощущение боли в области шеи;
- Появление кашля и хрипов без видимых на то причин;
- Во время совершения физических нагрузок не исключено присутствие одышки.
Если опухоль затрагивает верхнюю часть щитовидной железы, имеют место быть нарушения функции глотания. Если рецидив заболевания протекает с образованием метастаз в какие-то органы, то в таком случае характерно появление симптомов, указывающих на их поражение.

Виды обследования при рецидиве рака
Для того, чтобы выявить начавшийся рецидив, пациента могут направить на следующие виды диагностики:
- Ультразвуковое обследование;
- Компьютерную томографию;
- Сканирование с применением радиоактивного йода.
Немаловажным анализом, который с высокой точностью определяет возвращение болезни, выступает тест на тиреоглобулин. Если после проведенного хирургического вмешательства все метастазы были удалены, показатели ТТГ должны быть близки к нулевой отметке. Всем пациентам, у которых имеются признаки рецидива заболевания, осуществляется аспирационная биопсия, по ее показателям можно выявить тип опухоли.
Методы лечения
Существует множество вариантов лечения при повторном появлении заболевания, конкретный метод выбирается специалистами в зависимости от расположения патологического процесса, при этом учитывается весь анамнез больного, а так же то, сколько лет назад было проведено лечение рака.
В том случае, если вновь появившаяся опухоль имеет небольшие размеры, осуществляется хирургическое удаление остатков щитовидной железы. Для проведения операции хирурги используют небольшой разрез, который остается после первого хирургического вмешательства. При своевременном начале и правильной тактике лечения у 80% больных наступает полное выздоровление.

При такой форме заболевания признаки патологического процесса выявляются в прилегающих к железе тканях. Местный рецидив может быть выявлен через несколько лет после победы над болезнью, например, во время прохождения планового медицинского обследования. В большинстве случаев, его выявляют по результатам лабораторных анализов.
Если в ходе проведения обследования было выявлено отсутствие метастаз, рецидив считается местным и специалисты определяют дальнейшую тактику терапии. Чаще всего врачи рекомендуют больным провести операцию по удалению новообразований с последующей радиотерапией лимфаузлов. Во время проведения хирургического вмешательства удаляются и остатки железы, и лимфатические узлы.
Такая форма является веским показанием хирургического удаления лимфатических узлов. Операция довольно серьезная и всегда сопряжена с высокими рисками. Но региональная форма — еще не приговор. Больные всегда могут надеяться на полное выздоровление, но не стоит терять бдительность — довольно часто даже после успешно проведенного лечения через несколько лет возникает повторный рецидив. Очень важно соблюдать все рекомендации специалистов и проводить плановое обследование даже тогда, когда болезнь, как может показаться, отступила.

Рецидив с метастазированием появляется после того, как опухоль щитовидной железы пустила метастазы в органы до момента ее полного удаления. Метастазы обычно развиваются без появления каких-либо симптомов. Если они локализуются в костной ткани, то могут появиться какие-то неприятные симптомы, но не сразу. Метастазы же в легких протекают совершенно бессимптомно.
Во время рецидива рака щитовидной железы с метастазами прибегают к следующим типам лечения:
- Инъекциям этанола;
- Лучевой терапии;
- Химиотерапии.
Последняя, в большинстве случаев, применяется в крайних случаях с целью улучшения качества жизни больного.

Профилактические мероприятия
Для тех пациентов, у которых после сдачи всех необходимых анализов врачи видят большой риск того, что болезнь вернется снова, показано прохождение курса радиоактивного йода. С профилактической целью им назначают прием левотироксина натрия. Если повторное заболевание будет вовремя выявлено, а лечение правильно назначено, прогноз для таких больных весьма благоприятный. Именно по этой причине как только первый курс лечения рака подойдет к концу, всех пациентов ставят на учет к эндокринологу.
Специалист должен проводить периодические осмотры не реже чем 1 раз в 6 месяцев.
Не имеет существенного значения тот факт, сколько лет прошло с момента полного выздоровления. Важно помнить всегда о том, что болезнь может в любой момент вернуться. Поэтому лучше не игнорировать периодические осмотры у врача, ведь это станет залогом крепкого здоровья и долголетия.
Одной из форм злокачественных новообразований среди взрослых и детей является папиллярный рак щитовидной железы.

К особенности заболевания относится образование опухоли на здоровой ткани щитовидной железы и может диагностироваться, как доброкачественная опухоль или киста. Женщины заболевают в 2,5 раза чаще мужчин, у детей этот вид рака отмечается очень редко.
Причины развития болезни
Этиология заболевания до конца не изучена, однако существуют факторы, которые способные спровоцировать появление опухоли.
К ним можно отнести:
- генетическая передача патологических изменений в щитовидной железе, в том числе онкологии;
- стойкое или одноразовое повышение радиоактивного фона;
- проведение процедуры облучения в результате операции и лечения и онкологических заболеваний;
- дефицит йода в пище и воде;

- присутствие синдрома гамартомы, являющегося стартовым механизмом в развитии заболевания.
Кроме того, следует учитывать, женщин в репродуктивном возрасте, когда высока вероятность фолликулярно-папиллярного перерождения в злокачественные опухоли и мужчин, у которых происходит сбой гормональной системы при аденоме.
Симптомы папиллярного рака
Как правило, папиллярная форма рака прогрессирует достаточно медленно, затрудняя его определение пациентом. Для того чтобы прогноз заболевания был благоприятным необходимо незамедлительно к лечащему врачу, если обнаруживаются следующие симптомы:
- увеличение и отек в области шеи со стороны опухоли;
- присутствие боли в щитовидной железе, которая распространяется по направлению вверх, к области ушей;
- сиплый и измененный голос;
- болезненное глотание;
- нарушения дыхательной деятельности (одышка, кашель, удушье);
- повышенная сонливость, вялость, апатия;
- онемение и покалывание конечностей;
- тусклые, выпадающие волосы;
- потливость, гипертермия;
- бессонница, отсутствие аппетита;
- резкая потеря веса.

Однако следует учитывать, что такие симптомы не всегда могут указывать на злокачественную опухоль щитовидки, некоторые из этих признаков наблюдаются при других заболеваниях, например при ангине. Поэтому важно раннее обращение в медицинское учреждение.
Диагностика заболевания
Существует несколько высокоточных диагностических обследований, позволяющих своевременно определить злокачественную опухоль. Чаще всего опухоль имеет в своем составе и фолликулярно-папиллярные элементы.
Для этой цели используются:
- УЗИ;
- гистология;
- проведение тонкоигольной биопсии;
- сканирование ЩЗ радиоизотопами;
- МРТ;
- проведение обследований крови для определения уровня тиреоидных гормонов;
- в опухолевидном новообразовании присутствует псаммозное тельце, которое хорошо просматривается при выполнении рентгенографии, что напрямую указывает на злокачественное течение болезни.

Нередко образование труднодоступно для обследования. В этом случае оценивается деформация лимфоузлов злокачественными клетками. Однако следует учитывать, что лимфатические узлы способны изменять свою форму после перенесенных инфекций, возвращаясь в естественное состояние после выздоровления.
Типы опухолей
Наиболее часто раковые опухоли ЩЖ относятся к дифференцированным (включают неизмененные фолликулярные клетки). Поэтому фолликулярно — папиллярный вид рака относится к высоко дифференциальному типу с благоприятным течением. Анапластическая карцинома характеризуется агрессивным течением, которая требует обязательной операции, а медуллярную карциному относят к промежуточному типу развития онкологии.
Злокачественные опухоли железы классифицируются следующими формами:
ФОЛЛИКУЛЯРНО — ПАПИЛЛЯРНАЯ ФОРМА РАКА ЖЕЛЕЗЫ. Этот вид заболевания занимает 2 место по частоте онкологических заболеваний ЩЗ. Такое новообразование, как правило, не затрагивает лимфоузлы, но распространяется на остальные органы, в том числе костную и легочную систему.
Скорость прогрессирования фолликулярно — папиллярной формы достаточно низкая, соответственно симптомы заболевания выявляются очень поздно, но в большинстве случаев, прогноз на возвращение к нормальной жизни благоприятный.
ПАПИЛЛЯРНАЯ КАРЦИНОМА. Эта форма встречается в 80% всех случаев онкологических образований щитовидной железы и поражает определенную часть органа. Несмотря на то, что карцинома обладает медленным ростом, она зачастую распространяется на лимфоузлы шеи. Этот вид характеризуется низкой смертностью.
МЕДУЛЛЯРНАЯ КАРЦИНОМА. Этот вид новообразования диагностируется в 6% случаев. Существующие предположения указывают на наследственный характер развития болезни. Как правило, медуллярная карцинома, помимо лимфоузлов, метастазирует в печень, легочную систему и т.д. Зачастую метастазы прогрессируют еще до выявления злокачественной опухоли. Прогноз на благоприятный исход положительный, только если начато своевременное лечение и проведена хирургическая операция.
АНАПЛАСТИЧЕСКАЯ КАРЦИНОМА. Эта форма встречается очень редко (в 2-4% случаев) и характеризуется быстрым прогрессированием опухоли, угрожающей жизни пациента. У анапластической карциномы самый высокий процент летальности. Ученые считают, что этот вид соединяет в себе папиллярную и медуллярную карциному, осложняя диагностику и лечение.
Стадии папиллярного рака
Классификация дифференцированных форм рака у больных, младше 45 лет на стадии происходит в соответствии со следующими критериями:
1 стадия — опухолевидное новообразование может разрастаться до солидного размера, однако не метастазирует в далеко расположенные системы. Вероятность распространения метастаз в близлежащие лимфоузлы — высокая;
2 — наблюдается злокачественная опухоль любого размера. Метастазы могут быть на любых участках тела.
ФОМЫ ОНКОЛОГИИ ЩЗ У БОЛЬНЫХ ПОСЛЕ 45
- 1 стадия — ограничивается ростом новообразования (менее 2 см). Как правило, эта стадия протекает без метастаз;
- 2 — новообразования разрастаются до 4 см в диаметре, но находятся только в пределах железы. Метастазы отсутствуют;
- симптомы 3 стадии проявляются разрастанием новообразования свыше 4 мм и более. Метастазы распространяются только на шейные лимфоузлы;
- 4A — раковая опухоль имеет очаги, как внутри, так и вне щитовидки, с возможностью распространения метастаз в окружающие грудные, шейные лимфоузлы. Отдаленных метастазов нет;
- 4B — новообразование может быть любых размеров (от минимального до солидного) и характеризуется разрастанием метастазов вглубь строения шеи, по направлению к позвоночному столбу. Кроме того, отмечаются метастазы в близко расположенных крупных сосудах и лимфоузлах. Отдаленных метастазов не наблюдается;
- стадия 4C — характеризуется метастазированием во все системы и органы. В этом случае раковая опухоль имеет солидный размер и выходит за пределы щитовидки.


В зависимости от того, сколько времени прошло с начала развития болезни и времени ее обнаружения зависит определение степени тяжести стадии заболевания и успешности того как будет проводиться лечение.
Отличия папиллярной карциномы от папиллярной формы рака
Папиллярный рак щитовидной железы сопровождается образованием опухоли из гормональных клеток щитовидки (тироцитов), в отличие от папиллярной карциномы, которая задействует клетки эпителия внутренних органов и кожи.

В отличие от карциномы, папиллярная онкология наиболее часто диагностируется у пожилых пациентов и детей и после соответствующей терапии редко вызывает рецидив. Симптоматика папиллярной карциномы развивается намного агрессивнее, в сравнении с папиллярным раком.
Следует учитывать, что для папиллярной и фолликулярной карциномы характерны симптомы поражения любых органов, в том числе костной ткани, головного мозга, легочной системы и т.д. При папиллярной карциноме отмечается более быстрое метастазирование в лимфоузлы, чем при папиллярном раке.
Терапевтические мероприятия
Лечение папиллярного (РЩЖ) подбирается индивидуально, с участием онколога, хирурга и эндокринолога. Как правило, лечение проводится с учетом следующих проявлений:
- определение размера онкологической опухоли;
- распространенность метастазов;
- возрастная категория больного.
Немаловажное значение имеет выяснение анамнеза заболевания.
Лечение папиллярного типа рака щитовидки предусматривает следующие мероприятия:
- наиболее часто проводится операция хирургического характера с удалением пораженной части или полным иссечением железы. На поздней стадии папиллярной, а также фолликулярной формы рака могут быть удалены близлежащие лимфоузлы;

- после удаления злокачественного новообразования, во избежание гипотиреоза, назначается лечение гормональными препаратами (Эутирокс и L – тироксин). Дозировка гормонов зависит от количества удаленной ткани (чем больше удалено — тем большая доза гормонов назначается);
- как правило, пациенту после проведения операции рекомендуется прием радиоактивного йода. Кроме того, рекомендуется лучевая терапия (внешняя) для разрушения оставшихся после операции раковых клеток, не реагирующих на радиоактивную йодотерапию.
Несмотря на то, что рецидив болезни встречается очень редко, при благоприятных обстоятельствах симптомы онкологической опухоли способны появиться, спустя 5-6 лет, а иногда рецидив возможен и через 10 лет.
Смертность при раке щитовидной железы
Предупредить рецидив рака может ранняя диагностика и успешное лечение, при постоянном контроле состояния пациента. Такие меры позволят увеличить длительность жизни больных, уменьшив число летальных исходов.
Прогноз летальности напрямую зависит от лечебных мероприятий:
- 19 прооперированных из 20 живут в течение 5 — 6 лет;
- 17 человек из 20 после эктомии живут в течение 10 лет;
- в каждом 3 случае у прооперированных от рака отсутствует рецидив заболевания. Такие пациенты живут свыше 15 лет.
При метастазах в легочную или костную систему продолжительность жизни резко сокращается, несмотря на активное лечение. При развитии фолликулярной карциномы высокий риск распространения метастазов в сосудистую систему. У пациентов, не достигших 45-летнего возраста смертность от раковой опухоли щитовидной железы намного меньше, чем у старшего поколения.

Прогноз на выздоровление
Чаще всего папиллярный рак щитовидной железы обладает благоприятным прогнозом для больного. При этом ВАЖНО НЕ ПРОПУСТИТЬ ВРЕМЯ, КОГДА ВОЗНИКАЮТ НАЧАЛЬНЫЕ СИМПТОМЫ ЗАБОЛЕВАНИЯ.
После операции, а затем радиоактивной терапии благоприятный прогноз на получение длительной ремиссии объясняется нераспространением метастазов дальше, чем область шеи, так как метастазами поражаются лимфоузлы.
После операции и удаления папиллярной опухоли качество жизни больного, практически не изменяется и сохраняется работоспособность, что подтверждают отзывы самих пациентов, но только в том случае, если во время операции не произошло непредвиденных осложнений (задеты нервные окончания, голосовые связки и т.д.).
Профилактические мероприятия
Единственным действенным способом предупреждения рака железы является снижение воздействия радиационных лучей, особенно в раннем возрасте. Поэтому не следует без особого повода назначать выполнение рентгенологического обследования.
На уровне генов существует несколько мутированных видов папиллярного РЩЖ, прогноз которых неблагоприятен и увеличивает риск онкологии. Некоторые ученые утверждают, что больным, которые входят в группу риска, нужно удалять щитовидку, несмотря на отсутствие явных симптомов болезни.
Необходимо знать, что затягивать с лечением и диагностикой не стоит. Многочисленные отзывы высококвалифицированных специалистов и пациентов подтверждают, что с помощью современных методик лечения папиллярной и папиллярно-фолликулярной формы рака щитовидной железы вполне возможно добиться положительных результатов и предотвратить рецидив в дальнейшем.
- Радиоактивный йод при заболеваниях щитовидной железы
- Строение и функции щитовидного хряща
- Диффузные изменения щитовидной железы
- Появление кальцинатов в щитовидной железе
- Развитие папиллярного рака щитовидной железы
Папиллярный рак щитовидной железы – форма рака, образующая метастазы только при десяти процентах случаев. Поэтому карцинома щитовидной железы папиллярного типа обнаруживает благоприятные прогнозы. Эта онкология составляет 80% раковых образований щитовидной железы. Игнорировать заболевание, потому что не считается опасным для жизни, не стоит!
Болезнь сильно влияет на шансы пациента вести здоровую и нормальную жизнь. Папиллярный рак щитовидной железы нужно лечить. Полагается немедленно начать лечение, быстро избавляясь от онкологического новообразования с прогнозом, способным смениться от самого благоприятного до крайне тяжёлого, стоит лишь болезни выйти за пределы органа. Названа болезнь так из-за формы, принимаемой деформированной клеткой – она похожа на листья папоротника – папиллы. Код по МКБ-10 у папиллярной карциномы щитовидной железы, как и у остальных форм онкологии органа, С73.
Причины болезни выясняются профессионалами. Известно, что развитие онкологии у части больных предопределено генами, которые начинают мутировать и провоцируют развитие злокачественной опухоли. Влияют наследственные факторы, радиация, нарушение метаболизма в эндокринной системе организма, недостаток веществ, особенно йода, воздействие радиации и вредных веществ.
Папиллярным раком щитовидной железы чаще болеют женщины. Факт связывают с нарушением рациона питания и с диетами, подрывающими нормальную работу организма и нормальный метаболизм на клеточном уровне.
Болезнь проходит бессимптомно большую часть стадий. Первое проявление – уплотнение в области железы. Образование сложно заметить, оно не влияет на дыхание и проходимость пищи. Чаще больные замечают увеличенные лимфоузлы и симптомы слабости и истощения организма, развившиеся на поздних стадиях болезни.
Папиллярный рак подразделяется на два типа. Тип болезни определяется в первую очередь, обуславливая прогноз выживаемости пациента и его шансы на выздоровление.
- Инкапсулированная форма ракового образования протекает в капсуле щитовидной железы и не выходит за её пределы, что формирует благоприятные прогнозы и отсутствие быстрого и агрессивного распространения заболевания.
- Неинкапсулированная форма ведёт к тяжёлым и страшным последствиям. Проходит быстро и агрессивно, поражая больной орган и образуя метастазы в ближайших тканях и в отдалённых областях организма. Прогнозы этой формы рака крайне тяжёлые. Её ничто не сдерживает, в отличие от первой, где рак зафиксирован капсулой щитовидной железы.
Разделяется папиллярная онкология и по гистологической картине новообразования:
- Наиболее благоприятный прогноз у микрокарциномы – это незначительный по размеру узел в железе, который не превышает сантиметрового размера и чрезвычайно медленно увеличивается. До больших размеров не дорастает, не проникает за пределы органа и метастазов эта форма болезни не образует. Обнаружить удаётся лишь при лабораторном либо инструментальном исследовании.
- Существует папиллярно-фолликулярная форма рака. Цитологическая картина заболевания смешивает в составе признаки папиллярного вида онкологии щитовидной железы и фолликулярный рак. Образуется исключительно в капсуле, не даёт метастазов.
- Солидная форма рака щитовидной железы возникает после воздействия радиации. Образует метастазы после прорыва в кровоток.
- Онкоцитарный рак – возникает у людей крайне редко и составляет 5% всех раковых заболеваний органа. Очень агрессивен, образует вторичные очаги заболевания, обнаруживает неблагоприятный для пациента прогноз.
- Диффузно-склеротичесский вид находят у детей до 15 лет. Провоцирует активное распространение местных метастазов и кистозный фиброз. Также метастазы захватывают лимфоток, из-за чего лимфатические узлы становятся хорошо видными. Вторичный очаг заболевания с большой вероятностью образуется в лёгких.
- Светлоклеточная форма рака изучена крайне мало из-за редкой встречаемости у пациентов. Чаще даёт метастазы в почки.
- Высококлеточный рак быстро и агрессивно развивается, образуя исключительно отдалённые метастазы.
- Смешанная форма рака встречается чаще остальных. Составляет половину всех случаев обнаружения папиллярного рака щитовидной железы. Цитологическая картина обнаруживает различные виды раковых клеток: папиллярный вид, солидный и фолликулярный. Прогноз зависит от распространённости злокачественного процесса, его сохранности в рамках капсулы либо выхода за пределы.
Стадии
Папиллярная карцинома щитовидной железы хорошо изучена, поэтому градирование на стадии происходит подробное. На начальных этапах болезни определяются подстадии, что позволяет точнее и лучше предсказать течение болезни и определить действенные методики лечения.
- Первая стадия рака характеризуется малыми размерами опухоли. Размер узла не превышает двух сантиметров, чаще одного. Болезнь медленно прогрессирует: размеры узла увеличиваются постепенно. Он не влияет на другие ткани и органы, оставаясь в рамках капсулы щитовидной железы.
- Вторая стадия характеризуется разросшейся опухолью. Размер новообразования может достигать четырёх сантиметров, но метастазов в близлежащие ткани и отдалённые части организма нет. У болезни есть дополнительное деление на две подстадии. На стадии 2а нет метастазов, а на стадии 2б метастазы обнаруживаются в лимфотоке, лимфоузлы оказываются поражены. Это заметно по увеличенному размеру лимфатических узлов, возросшей плотности и болевым ощущениям при прикосновении. Хотя новообразование увеличилось в размерах, а лимфа оказывается поражённой, прогноз на второй стадии остаётся благоприятным для пациента.
- Третья стадия возможна при неинкапсулированном раке щитовидной железы. Болезнь захватывает органы и ткани, расположенные рядом со щитовидной железой. Опухоль сильно разрастается и сдавливает здоровые органы. Это создает проблемы с дыханием – заметный симптом, который больному сложно проигнорировать. Сама опухоль тоже сильно увеличивается в размерах, на 3 стадии превышает четыре сантиметра в диаметре. Лимфоузлы увеличены.
- Четвёртая стадия – терминальная стадия болезни, определяется по развитию метастазов. Они поражают другие органы и нарушают работу. Симптоматика четвёртой стадии наиболее обширная. Распространён сильный болевой синдром. Новообразование изменяет большую часть органа и разрастается до огромных размеров. Заражены и ближайшие ткани. Прогноз на 4 стадии наихудший, но остаётся надежда на успешную борьбу с болезнью.
Диагностика
Начинается определение болезни с пальпационного метода. Все стадии, кроме первой, ощущаются при пальпации как узлы и плотные части щитовидной железы. Первичная диагностика включает опрос пациента, восстановление истории болезней щитовидной железы, систематизирование симптомов. На визуальном осмотре видны несимметричные изменения на шее.
Дальнейшие обследования уточняют диагноз. Проводится УЗИ, на нём видна основная структура тканей железы, нарушения. На УЗИ определяется наличие узлов, размеры опухоли, осложнения заболевания в виде кист. Узлы различаются по структуре и наполнению – в динамике возможно определить, что находится внутри узла. Если там жидкость, предполагаются кисты, если жидкость в узлах отсутствует, наиболее вероятен солидный вид рака.
Этот метод малоинформативен для людей с сопутствующим ожирением, но с диагностикой заболеваний в шейном отделе неточность будет минимальной. Это первый основной недостаток метода. Второй недостаток – нельзя определить злокачественность образования.
Возможно, подозрение на папиллярный рак и на онкологию будет развеяно после биопсии, которая точно определит, чем болен человек, злокачественное образование в щитовидной железе либо нет. Тогда под контролем ультразвукового исследования делается биопсия тканей железы и тканей опухоли. Специализированная игла вводится в шею пациента и забирает материал, в виде микропрепарата гистологического исследования. Применяется тонкоигольный аспирационный вид биопсии, минимально травмирующий железу и ткани шеи. Метод признан наиболее точным, погрешность и ошибка оказывается крайне мала, а диагноз устанавливается верно. Цитограмма позволяет лабораторным работникам однозначно сказать – злокачественная либо доброкачественная опухоль развивается в щитовидной железе.
Проводится диагностика дисфункции щитовидной железы и по анализу крови. По её составу видно, как функционирует эндокринная система человека и щитовидная железа, в частности. Нельзя определить вид рака, но удаётся узнать степень поражения органа. Это делается по гормональным показателям крови. Заодно проводится тест на онкологические маркеры в крови.
Применяется радиоизотопное сканирование. Оно проверяет функционирование щитовидной железы. Узлы в щитовидной железе подразделяются на горячие и холодные. Последние не окрашиваются на рентгене, первые окрашиваются очень ярко. Чаще холодные узлы являются злокачественным новообразованием, а горячие – доброкачественной опухолью.
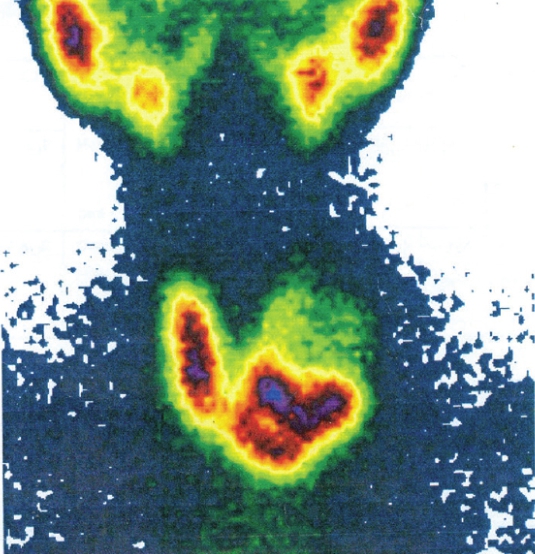
Чтобы определить степень деформации лимфоузлов, проводится компьютерная либо магнитно-резонансная томография. Становится видна структура опухоли, определяется опасность для близлежащих органов и степень опасности папиллярного рака щитовидной железы для жизни. Это наиболее действенные методы диагностики, но в описанной ситуации не столь необходимые. Определить деформацию органа щитовидной железы возможно на простых и менее затратных исследованиях. Вдобавок томография не даёт изображения в динамике, в отличие от УЗИ.
Лечение
Для лечения рака щитовидной железы используются хирургическое вмешательство, гормональная терапия, в меньшей степени применяются лучевая терапия и химиотерапия – результаты этих методов не являются решающими и в качестве самостоятельного лечения рака щитовидной железы они бессмысленны. Но хорошо работают для предотвращения метастазирования и рецидивов опухоли.
Выделяются клинические рекомендации, обязывающие врачей действовать по схеме, определяя и диагностику болезни, и методы лечения заболевания. Первым методом лечения при отсутствии противопоказаний считается хирургия. Химиотерапия и лучевая терапия работают как вспомогательные методы лечения в послеоперационный период.
Этот метод лечения получил признание и распространение как самый результативный вид борьбы с онкологическими процессами в щитовидной железе. Его используют для лечения всех стадий развития болезни щитовидной железы, ведь болезнь редко развивается с обширными метастазами. При выборе метода лечения чаще обсуждается не способ терапии, а способ уместного хирургического вмешательства.
Проводятся различные виды операции. Если размер опухоли минимален и не превышает сантиметра, проводится частичная тиреоидэктомия – первый метод оперирования, когда орган не иссекается целиком. Убирается лишь небольшая, поражённая болезнью часть железы. Если применяется частичное иссечение, риск рецидива значительно больше: болезнь, заставляющая мутировать тироциты, может поразить оставшуюся долю (половину) железы.

Второй метод оперирования – полное иссечение железы (тотальная тиреоидэктомия) – проводится, если болезнь поразила всю железу либо развивается междольная форма рака. При операции проводят иссечение лимфоузлов, если те подвержены болезни. Все лимфоузлы с метастазами удаляются.
Эти методы не применяются отдельно от главного лечения болезни – хирургического вмешательства. Возможно их применение после операции, если есть опасность рецидива болезни либо врачи испытывают опасения относительно метастазов. При лучевой терапии больного облучают радиоактивным излучением, что при указанном виде рака очень опасно. Возможен вызов новообразований в щитовидной железе – орган крайне чувствителен к различным видам облучения.
Химиотерапия не используется во время лечения из-за сильных побочных реакций организма. Она истощает человека, отравляя не только больные раком клетки, но и здоровые. А при раке щитовидной железы размер опухоли, уменьшаемой под влиянием лучевой терапии и химиотерапии, играет вторичную роль.
Обязательно проводится терапия радиоактивным йодом (I-131), так как даже если врачи с наибольшим тщанием иссекли железу, остаются клетки – тироциты, способствующие рецидиву онкологии. Тироциты являются носителями папиллярного рака и изменяются первыми. Их и уничтожает радиоактивный йод. Под влиянием накопившегося вещества клетки перестают функционировать. Это обеспечивает отсутствие рецидива.
Если щитовидная железа иссечена полностью, после удаления гормоны, производящиеся с её помощью, постепенно исчезнут из организма. Этого нельзя допустить, проводится заместительная терапия: больной пьет лекарства, поставляющие в кровь необходимые гормоны. Эта терапия назначается пожизненно, так как изменения ситуации с производством гормонов щитовидной железы не предвидится.
Прогноз
Учитывая, что весьма малая часть больных обнаруживает у себя папиллярную карциному щитовидной железы на поздних стадиях, прогноз болезни считается крайне благоприятным, а смертность больных, погибающих от диагноза – минимальной. Но количество лет, которые пациент проживёт, зависит от запущенности болезни к моменту обнаружения заболевания, от возраста больного, метастазирования опухоли и проведённого лечения, его правильности и своевременности.
Если болезнь обнаружена на ранней стадии, больные излечиваются в ста процентах случаях. Большая часть пациентов живут пять, десять и даже 15 лет, эта цифра зафиксирована у 60% больных. Пятилетняя выживаемость на начальном этапе равна 97% случаев. А десятилетняя – 80%. Если пациент не забывает об опасности рецидива и регулярно посещает врача, прогноз после операции говорит и о 25-летней выживаемости после болезни.
Болезнь на второй стадии имеет прогноз хуже: до пяти лет после обнаружения диагноза доживает половина заболевших. 35% больных с третьей стадией рака проживает пять лет и больше, и 15% при четвёртой стадии рака, что для терминальной стадии болезни тоже очень хорошо. У других онкологий пятилетняя выживаемость не доходит до 10%.
Ключевым фактором при определении выживаемости является критическое отношение онкологического больного к собственному состоянию, регулярное прохождение врачебных консультаций и обследований, которые помогут узнать о рецидиве и предотвратить его развитие.
Уменьшение шансов связано с развитием процесса метастазирования, больные чаще умирают от метастазов, приводящих к дисфункции органов, а не от патологии щитовидной железы.
Разработаны методы профилактики заболевания, позволяющие свести к минимуму вероятность рецидива и улучшающие прогноз после операции для больных. Методы профилактики уменьшат для здорового человека вероятность пополнить ряды пациентов онкологических отделов больниц. В список рекомендаций будут входить:
- Настойчивый совет избегать радиоактивного облучения. Людям, переболевшим раком, нельзя оказываться в зонах повышенной радиации. Стоит как можно реже проходить рентген, выбирая другие методы диагностики, избегать лучевой терапии, если\ выявлен диагноз, требующий такого лечения.
- Если человек не болел раком, сохраняется возможность выяснить, велика ли генетическая предрасположенность к онкологическим заболеваниям. Это важно для людей, чьи близкие болеют раком, и людей с патологической фобией заболеть этой болезнью.
- Недостаток йода способен вызвать рак. Для уменьшения степени риска необходимо пить препараты, содержащие йод, есть продукты, содержащие ионы элемента. Стоит учитывать, что нельзя принимать медицинский препараты с йодом без внимательной и подробной консультации с врачом. Йод способен вызвать различные патологии в организме, в частности, сильную дисфункцию печени.
- Нужно внимательно следить за гормональным балансом организма. Малейший дисбаланс может спровоцировать серьёзные заболевания органов эндокринной системы, а щитовидная железа реагирует на дисбаланс быстрее прочих органов.
Читайте также:

