Может быть рак от язвы на ноге
Рак кожи чаще всего встречается у обладателей серых и голубых глаз, а также светлого оттенка кожи. Это связано с тем, что они легко обгорают и более склонны к появлению веснушек. В этот список следует добавить и тех, у кого белые, рыжие волосы. Мужчины и женщины болеют одинаково часто. Темнокожие люди от рака кожи практически не страдают.

Причины патологии
Одной из распространенных причин рака является излучение различных типов. Это может быть ультрафиолетовое или же радиактивное воздействие. Первый тип появляется на открытых участках кожи, в том числе и на ногах. Некоторые препараты и вещества, которые имеют канцерогенные свойства, вызывают рак кожи. Травмы, которые способствуют появлению рубцов, могут стать одной из причин подобного заболевания. Иногда бывает так, что рак кожи на ноге передается на генетическом уровне. Химические вещества, которые регулярно оказывают влияние на кожу, могут стать причиной опухолей. Гормональный гомеостаз, который претерпевает изменения в результате каких-либо причин, также способен вызывать рак.
Клиническая классификация рака кожи
Злокачественные опухоли делятся на несколько видов в зависимости от того, из каких клеток они состоят и как проявляются.
Клиническая классификация подразумевает разделение на: поверхностный, инфильтративный, папиллярный рак кожи. На ноге могут образовываться все три вида.
Поверхностный рак имеет явные признаки. Появляются белые узелки. Находятся они на одном уровне с кожей, но иногда выступают. Их поверхность либо гладкая, либо слегка шероховатая. Через время опухоль начинает мокнуть и появляется язва. Окружающая кожа розовая, имеются признаки воспалительного процесса.
Как распознать рак кожи на ноге инфильтративного типа? Самый первый признак - узелки с небольшими горбами. Они плотные, на состояние кожи не влияют в начальной стадии. Подобная форма считается опасной, так как опухоль такого типа быстро развивается и пускает метастазы.
Папиллярный рак имеет также горбистые выросты. Они растут во внутренние ткани и могут затрагивать поверхностные слои кожи.

Морфологическая классификация
Существует базальноклеточный рак кожи, который делится на подвиды, плоскоклеточный и меланома.
Первый тип чаще всего возникает в пожилом возрасте и затрагивает кожу лица. Различают экзофитный (твердый узелок, развивающийся на поверхности дермы), поверхностный (бляшка с максимально четкими краями), язвенный (имеет либо неправильную форму, либо же округлые очертания), рубцовый (плоский рубец, находящийся на поверхности кожи) рак.
Плоскоклеточный рак кожи на ноге представляет собой узел, имеющий желтый оттенок. Под ним развивается язва. Чаще всего воспаление настолько сильное, что происходит инфицирование. Это вызывает болевой синдром.
Меланома считается одной из самых опасных опухолей. Способна поражать не только поверхность кожи, но также внутренние слои.
Стадии рака
Процесс развития опухолей разделяется на 4 фазы:
- Если опухоль не имеет 2 см в диаметре, значит, болезнь пока в начальной стадии. Как правило, такое образование не проходит в глубокие слои кожи и не пускает метастазы.
- Вторая фаза болезни сопровождается развитием опухоли, диаметр которой 4 см. Но она все еще не затрагивает лимфатические соединения. На этой стадии могут появляться болезненные ощущения и первые признаки заболевания.
- Третья стадия уже более серьезная. Лимфатическая система начинает передавать раковые клетки, и они оседают в лимфоузлах.
- Четвертая стадия считается самой опасной, так как опухоль начинает достигать костей, проникая во все слои кожи. Кроме того, процесс развития онкологии начинает затрагивать уже даже отдаленные органы и ткани.
Признаки рака
На начальных стадиях рак кожи на ноге проявляется с минимальными симптомами. Но есть определенные признаки, по которым можно заподозрить развитие проблемы.
На коже могут появиться какие-то странные уплотнения, которых ранее не было. Иногда возле новообразования появляются ранки или же трещины. Кроме того, опухоль может приносить дискомфортные ощущения, например, немного болеть или сильно чесаться. Родинка, которая стала "базовой" для образования, начинает менять размер (увеличиваться) и форму. Контуры - асимметричны. Может меняться цвет, появляться неровности, пятна, корки или даже папилломы. При пальпации ощущаются уплотнения, которые закреплены в тканях.

Диагностика
Чтобы подтвердить развитие рака кожи на ноге, необходимо провести некоторые диагностические меры. Их довольно много, врач сам подбирает наиболее эффективный способ для определенного больного.
Специалист обязательно осматривает опухоль внешне, с помощью специальных увеличительных стекол. Измеряет температуру. Берет мазок. Для этого нужно приложить предметное стеклышко к коже, которая не поражена заболеванием. Делают так в нескольких местах. После этого стекла исследуют под микроскопом. В некоторых случаях выполняют соскоб. Деревянным шпателем берут для исследования кожу в пораженных участках и далее - изучают под микроскопом.
Чтобы узнать характер новообразования, делается биопсия. Используется игла со шприцом. Для уточнения диагноза и постановки лечения выполняют томографию, скрининг и другие методы диагностики. То, какие именно скажет сделать врач, зависит от развивающихся признаков рака кожи на ноге.
Если патология представляет собой меланому, то биопсию проводить запрещено, так как есть риск перенести раковые клетки в здоровые ткани.
Лечение заболевания
При лечении рака кожи используются радиотерапия, химические препараты и хирургическое вмешательство.
Среди операционных методов есть несколько манипуляций. То, какую проводить, будет выбирать врач, в зависимости от стадии болезни и вида опухоли.
С помощью жидкого азота пятно на ноге при раке кожи удаляют только в том случае, если оно находится на начальной стадии развития. Этот метод называется криотерапией. Электронож используется в электроэксцизии. Можно удалить образование лазером, который влияет лишь на проблемный участок кожи. Последний метод - иссечение. Он используется только на поздних этапах заболевания. Он предполагает иссечение кожи скальпелем.
Прогноз при лечении рака кожи на ноге в большинстве случаев благоприятный, но лишь если лечение своевременное и правильное, а опухоль не пускает метастазы. 80-90 % больных полностью вылечиваются. Но чем сильнее запущено заболевание, тем ниже шансы на выздоровление.
Профилактика рака
Можно с помощью профилактических мер снизить вероятность развития рака кожи. Необходимо носить закрытую одежду, чтобы ноги не находились под солнечными лучами слишком долго. Особенно это касается дневного времени суток в летний период. Следует защищать кожу специальными кремами или гелями, если нет возможности надеть закрытую одежду.
Чтобы не пропустить очагов воспаления, нужно периодически осматривать кожу. Если появились подозрения или какие-то признаки, нужно сразу же обращаться к дерматологу. Необходимо помнить о том, что при своевременном лечении исход практически всегда благоприятный.

Без сомнения, в профилактике любого заболевания не последняя роль отводится иммунной защите. А чтобы ее повысить, не стоит забывать о витаминах и минералах.
Ну и, конечно же, следует регулярно обследоваться у специалиста, чтобы вовремя обнаружить проблемы.
Трофическая язва является долго незаживающим дефектом, раной кожных покровов. Преимущественно связана с нарушением кровообращения. Чаще всего, почти в 80% случаев трофическая язва диагностируется как следствие нарушения венозного оттока, считается осложнением варикозного расширения вен.
Язвой принято считать рану, которая не регенерирует в течение 4 недель, даже при терапевтическом воздействии.
Причины возникновения трофической язвы
Трофические язвы нижних конечностей развиваются в ходе артериальных и венозных расстройств или их сочетаний.
Язвы на ногах могут возникать как симптомы поздних стадий хронической ишемии нижних конечностей (ХИНК). Это заболевание вызвано атеросклерозом, что приводит к сужению артерий нижних конечностей и, тем самым, к ухудшению подачи кислорода в ткани. В дополнении к хромоте (боль в конечностях во время ходьбы), осложненные формы ХИНК могут сопровождаться появлением язв на ногах. Язвенные поражения, как правило, появляются в ишемической области, страдающей от недостатка питательных веществ и кислорода.
Ранние стадии заболевания можно лечить консервативно. Пациент должен регулярно использовать некоторые антикоагулянтные препараты и препараты против высокого уровня холестерина, особенно статинов.
Трофические язвы на фоне венозной недостаточности относятся к группе состояний, известных как хронические заболевания вен нижних конечностей. Кровь начинает скапливаться в венах, за которой следует местное увеличение венозного кровяного давления. Это приводит к раздражению местных тканей. Пораженная нижняя конечность начинает набухать, а подкожная клетчатка вырабатывать темный пигмент — появляются красновато-синеватые пятна. По мере прогрессирования, данные пятна перерождаются в язвенные поражения.
Также на развитие острой венозной недостаточности влияют рецидивирующие инфекции кожи (как правило, рожистое воспаление), сахарный диабет, тромбоз глубоких вен, поверхностных вен флебит и отсутствие физических упражнений. Когда некоторые из этих факторов сочетаются, риск язв значительно возрастает.
Признаки и симптомы трофической язвы
Процесс классического образования трофической язвы обычно имеет хроническое течение. Вначале можно визуализировать варикозное расширение вен, затем появляется темная пигментация и припухлость вокруг лодыжек. Качество кожи ухудшается, она становится тоньше, появляются покраснения, шелушения, в области раны происходит выпадение волос. Любая незначительная травма может привести к образованию мелких дефектов, которые начинают углубляться и увеличиваться. Бактериальная инфекция при таком травмировании обычно неизбежна, поэтому нередко язва сопровождается выделением серозной жидкости и гнойного секрета.
Кроме того, пациенты жалуются на постоянную усталость, тяжесть в ногах, появление отечности. В области начала образования язв практически всегда ощущается зуд и жжение. Происходит распад гемоглобина и образование гемосидерина, что приводит к развитию дерматитного поражения кожного покрова.
Лечение трофической язвы
Эффективное лечение трофической язвы невозможно без устранения ее первопричины, как правило, это венозная недостаточность. В первую очередь, необходимо купировать повышенное давление в венах, устранить отечность, снизить воспалительную реакцию. Предварительно проводится обследование, что позволит выявить возможность нормализации давления и подобрать наиболее эффективную тактику последующего лечения. Назначается УЗИ кровеносных сосудов и лабораторное исследование крови.
В зависимости от запущенности патологии, а также ее течения могут быть назначены как консервативные методы терапии, так и хирургическое вмешательство.
При отсутствии рекомендаций к экстренному проведению хирургического вмешательства, врач разрабатывает схему консервативного лечения. Основная медикаментозная терапия состоит в следующем:
- Флеботоники, антиагреганты. Препараты предназначены для контроля свертываемости крови, являются антикоагулянтами. Действие препаратов направлено на устранение венозного застоя и улучшения кровообращения. Чаще всего специалисты рекомендуют Гепарин-Рихтер, Тромбофоб, Ликвэмбин, Тромболиквин. Средства выпускаются для инъекционного введения или перорального приема.
- Активаторы клеточного метаболизма. Наиболее известными средствами данной группы являются Актовегин, Солкосерил. Активируют обменные процессы, ускоряют процесс регенерации тканей, улучшают кровообращение, обладают высокой эффективностью по отношению к длительно не заживающим повреждениям кожи. Выпускаются в виде местных средств, для приема внутрь и внутримышечного введения.
- Обезболивающие. При выраженном болевом синдроме назначают обезболивающие препараты, чаще это нестероидные противовоспалительные средства: Нимесил, Панадол, Диклофенак.
Кроме приема медикаментов в обязательном порядке должна соблюдаться правильная обработка пораженного части конечности. Ежедневно, перед нанесением местного препарат язва обрабатывается антисептическим раствором: перекисью водорода или хлоргексидином 0,05%. Далее следует наложить стерильную повязку. Повязку следует накладывать не туго, обеспечивая ране доступ к кислороду, что ускорит ее заживление.
При наличии у больного обширного язвенного поражения, когда рана достигает 5-7 см, назначается операция по пересадке эпителиальной ткани. Хирургическое вмешательство выполняется одновременно с процедурой, корректирующей венозный кровоток и улучшающее функционирование сосудов. Кожу для пересадки берут с области бедра, у женщин — с зоны бикини, что позволит исключить визуальные дефекты в виде шрамов.
Также при язвах трофического типа проводят декомпрессионную фасциотомию, которая направлена на предупреждение ишемии нижних конечностей. Манипуляция позволяет устранить отеки и повышенное давление, улучшить кровообращение в месте развития патологического процесса.
В случае наличия воспалительного процесса и инфекционного, пациенту назначается курс противобактериальной терапии. Применяются антибиотики широкого спектра действия, это могут быть Сумамед, Макропен, Азитромицин.
Для ускорения процесса регенерации тканей и снижения болевого синдрома рекомендуются физиотерапевтические процедуры. В данном случае наиболее эффективными считаются ультразвуковая кавитация, лазерное воздействие, магнитотерапия.
Лечение трофической язвы в домашних условиях
Народная медицина предлагает следующие рецепты, основанные на использование лекарственных трав:
- Две столовые ложки сухих соцветий лаванды залить 500 мл кипятка и дать несколько часов настояться. После чего отвар нужно процедить и применять в качестве местного антисептика, ежедневного обрабатывая рану.
- Три столовых ложки эвкалипта и столько же календулы залить 500 мл воды и прокипятить несколько минут. Использовать как примочки. Эвкалипт обладает противомикробным действием, а календула подсушивает и ускоряет заживление язв.
- Взять по одной столовой ложке ромашки аптечной, душицы, кипрея, смешать с 250 мл кипятка и дать настояться в течение 6 часов. Далее в отвар добавляют одну столовую ложку настойки прополиса и применяют в качестве примочек.
Для лечения трофических язв часто применяют такие компрессы:
- Яичный желток смешать с натуральным, жидким медом, в соотношение 1 к 1. Смесь наносится на предварительно очищенную рану, накрывается стерильной повязкой и оставляется на ночь. Рекомендуется провести не менее 5 таких процедур.
- Несколько таблеток стрептоцида перемалывают до состояния порошка, смешивают с чайной ложкой перекиси водорода 3%, наносят на рану и оставляют на ночь. Такой компресс следует делать ежедневно в течение 5-7 дней.
- Берут 100 мл оливкового масла, 50 грамм натурального воска и 4 перепелиных желтка, предварительно сваренных (желток должен быть плотным). Все ингредиенты смешиваются до состояния мази, далее средство наносят плотным слоем на рану, накрывают стерильной повязкой и оставляют на 10-12 часов. Рекомендуется курс из 10 процедур.
Какие могут назначаться мази при лечении язв на ногах?
При лечении трофических язв на ногах могут назначаться различные местные препараты в виде мазей. В большинстве случаев больному могут назначаться следующие виды препаратов:
- Аргосульфан. Средство разработано на основе серебра, обладает противобактериальным действием, применяется на всех этапах терапии язвенного поражения кожи.
- Ирукосол. Основное действующее вещество мази — фермент коллагенеза. Является веществом, добываемым из поджелудочной железы убойного скота. Обладает высокими регенерирующими возможностями.
- Левомеколь. Не обладает заживляющими способностями, однако используется как мощный противомикробный препарат местного использования.
Однако чаще всего практикуется назначение мазей Солкосерил и Актовегин. Препараты не имеют аналогов и обладают высокими заживляющими способностями, восстанавливают поврежденный эпителий, ускоряют процесс внутриклеточного метаболизма.
Какие могут быть осложнения?
Отсутствие адекватного лечения трофической язвы может привести к развитию следующих осложнений:
- острое воспаление регионарных узлов;
- острое воспаление капилляров;
- общий гнойный и инфекционный процесс (сепсис);
- анаэробная гангрена с тяжелой инфекционной реакцией;
- развитие воспалительного процесса костной ткани;
- преобразование пораженных участков кожи в раковое заболевание.
Меры профилактики
Поскольку трофические язвы в большинстве случаев являются следствием острой венозной недостаточности, следует свести к минимуму возможность ее развития. Развитие варикозного расширения вен может быть предотвращено уменьшением веса, физическими упражнениями и предотвращением длительного пребывания или сидения. При сидении желательно, чтобы нижние конечности находились на повышенном уровне для поддержания местного кровотока. Эффективная форма профилактики — ношение компрессионного трикотажа в виде гольф или чулок.
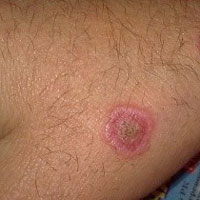
Болячки на теле – симптом, на который необходимо обратить особо пристальное внимание. Особой настороженности требует ситуация, когда такие образования мокнут, чешутся, провоцируют жжение или боль.
Язвочки могут образоваться на теле буквально в любом участке, но больше всего им подвержены руки, ноги и половые органы. Почему появляются такие дефекты кожи, опасны ли они, и как с ними бороться? Об этом необходимо знать, поскольку от такого явления не застрахован никто.
Непатологические причины язвочек на разных участках тела
Болячки на коже могут появляться по патологическим и непатологическим причинам. Рассмотрим список самых относительно безобидных, но при этом распространенных, провокаторов таких дефектов.
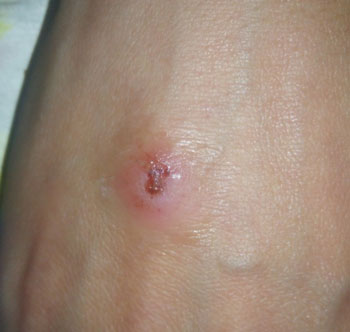
Итак, красные болячки на теле могут появиться вследствие:
- Кожного раздражения, ставшего следствием использования неправильно подобранных косметических средств. Прежде всего, речь идет о мыле, которым ежедневно пользуется человек. Если оно содержит антибактериальный компонент, то ежедневное его применение со временем приведен к вымыванию витаминов из кожных покровов. Это же впоследствии приведет к появлению болячек на руках.
- Злоупотребления вредной пищей. Многие продукты питания лишены тех витаминов и микроэлементов, которыми необходимо снабжать организм без преувеличения каждый день. У людей, которые чрезмерно увлечены такой продукцией, язвочки на руках и теле являются частым дефектом кожи.
- Негативного воздействия УФ лучей. Продолжительное пребывание на солнце или в солярии приводит к интенсивному испарению влаги из кожных покровов, в результате чего они начинают растрескиваться. В образовывающиеся трещинки проникает инфекция, которая приводит к появлению красных, или даже гнойных болячек на теле.
- Приема сильнодействующих медикаментозных препаратов. В этом случае поначалу может возникнуть сильный зуд на коже, затем – покраснение эпидермиса и его отечность. А в результате постоянного расчесывания очагов поражения происходит появление язв на руках, ногах, и даже лице.
Таким образом, внешние факторы тоже приводят к возникновению данного симптома. Стоит учитывать, что язвочки на теле не только чешутся, но и причиняют дискомфорт и боль. Поэтому с ними нужно бороться. А вот метод терапии напрямую связан с тем, что стало причиной такой неприятности.
Патологические причины отклонения
Причины язв на руках или других участках тела нередко говорят о наличии в организме патологического процесса. И самое опасное в данной ситуации то, что болезнь может протекать латентно, то есть, ничем не выдавать себя на протяжении длительного периода времени.
Краткий обзор патологических причин появления язв на теле человека приведен ниже.
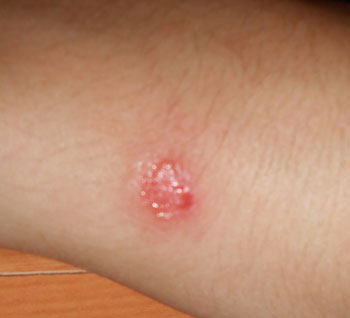
Незаживающая болячка на коже часто образуется у пациентов с сахарным диабетом. При этом тип болезни роли не играет. Раневая поверхность часто бывает мокнущей и очень глубокой. Язвы при диабете могут быть как единичными, так и множественными, и иметь разные размеры.
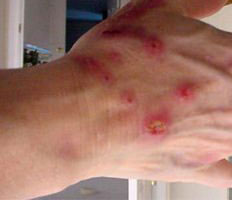
Язва на руке появляется и при прямом контакте эпидермиса с мощными аллергенами. Но исключать возможность возникновения таких кожных дефектов вследствие пищевой аллергии тоже нельзя. Главное, своевременно отреагировать на такое отклонение, иначе, когда в ранку проникнет инфекция, бороться с болезнью станет намного сложнее.
Болячки на руках, которые чешутся, могут быть предвестниками герпеса. Болезнь развивается поэтапно. Для первой фазы характерно появление красноты и отечности кожи в месте поражения, ее зуд и жжение. Именно на такую болячку нужно обратить внимание, поскольку за ней следует вторая, везикулярная, стадия герпетической патологии, лечить которую уже сложнее. После вскрытия везикул образуются новые болячки на коже человека, которые покрываются струпом и постепенно заживают.
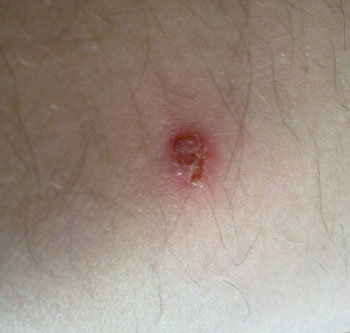
Причиной кожных дефектов также может послужить стрептодермия. Это инфекционная кожная патология, вызываемая стрептококковой инфекцией. Человек обращает внимание на покраснение и отечность, а также на наличие зудящих корост на теле. Лечится такое заболевание только антибиотиками. На время терапии пациент должен быть изолирован от окружающих, поскольку стрептодермия очень заразна.
Еще одно дерматологическое заболевание, которое может привести к появлению болячек по телу, – пиодермия. Это патология, при которой происходит образование гнойников на поверхности эпидермиса. Ее опасность заключается в том, что экссудат может поражать нижележащие слои дермы, а при отсутствии лечения, приводить к заражению крови. Когда гнойник вскрывается, и его содержимое выходит наружу, образуются язвы, которые постепенно рубцуются.
Весьма опасными являются причины образования болячек на лице и теле, связанных с патологиями кроветворной системы. Прежде всего, речь идет о:
- Заражении крови. Оно может произойти по причине инфекционных, в частности, бактериальных поражений кожи или внутренних органов. При сепсисе нарушается отток лимфы, а все токсические вещества, проникшие в системный кровоток, разносятся по организму, поражая здоровые ткани. Вследствие такого тяжелого нарушения могут появиться болячки на ноге, руке, лице и теле, которые не заживают и чешутся.
- Анемии. Железодефицитная или другая разновидность анемии приводит к ухудшению кислородного снабжения и питания клеток и тканей организма. Поэтому человеку, у которого болячка на ноге не заживает и чешется, а параллельно имеются симптомы в виде слабости, головокружений и общего недомогания, необходимо, первым делом, обратиться к врачу и сдать кровь на гемоглобин и уровень железа в организме.
- Раке крови. Незаживающие язвы на коже могут образовываться при тяжелом течении рака крови. При таком заболевании нарушаются все обменные процессы в организме, и страдает не только кожа, но и многие внутренние органы.
Важно! Патологии крови должны лечиться только под наблюдением врача-гематолога, терапевта или онколога. Самолечение в этом случае недопустимо!
Одной из самых частых патологических причин того, что появились язвы на руках, является гипо- или авитаминоз. При данном отклонении происходит нарушение витаминного баланса, причем снижаться могут показатели, как отдельного вещества, так и сразу нескольких. Такое состояние корректируется с помощью поливитаминных комплексов.
На заметку. Стрессы, недосыпания, нервные напряжения – все эти факторы приводят к сильному зуду по телу. В результате расчесывания могут образовываться язвы и раны, в которые легко приникают болезнетворные микроорганизмы. Существует много методов лечения таких повреждений кожи, но конкретный способ борьбы с ними подбирается только после точного выяснения причины недомогания.
Как и чем лечить язвы на коже тела?
Чем лечить болячки на теле, которые чешутся? Если причина найдена, то для начала нужно устранить ее, после чего уже бороться с кожными язвами, если это будет необходимо.
Если причиной недомогания стала аллергия, то в первую очередь нужно понять, что ее спровоцировало, после чего исключить контакт с аллергеном. Язвочки же необходимо обязательно обрабатывать антисептиками вне зависимости от причины их этиологии. Смазывать болячки на теле, которые чешутся, можно:
- Хлоргексидином,
- Мирамистином,
- Перекисью водорода,
- Раствором Фурацилина.
Параллельно можно воспользоваться десенсибилизирующими и противоаллергическими мазями – Фенистилом, Бепантеном, Боро Плюс, Пантеноло, и даже обычными детскими кремами на основе ромашки, череды или календулы.
При необходимости, назначаются мази с антибиотиком, которые оказывают не только противомикробное, но также ранозаживляющее воздействие. Это:
- Левомеколь,
- Синтомицин (мазь или линимент),
- Эритромицин,
- Тетрациклин.
Но с такими медпрепаратами необходимо вести себя осторожно, поскольку они могут вызывать целый ряд побочных действий.
Для обезболивания трофических язв и раневых поверхностей при сахарном диабете хорошо подходит мазь Делор. Она содержит клобетазола пропионат в качестве активного вещества, и предназначена для лечения различных повреждений кожи. Но следует помнить, что это гормональное средство, которое некоторым диабетикам, в силу определенных обстоятельств, может быть противопоказанным. Поэтому возможность использования этого лекарства, а также аналогичных ему средств, нужно обязательно, в индивидуальном порядке, согласовывать с врачом!

Болячки на теле – симптом, на который необходимо обратить особо пристальное внимание. Особой настороженности требует ситуация, когда такие образования мокнут, чешутся, провоцируют жжение или боль.
Язвочки могут образоваться на теле буквально в любом участке, но больше всего им подвержены руки, ноги и половые органы. Почему появляются такие дефекты кожи, опасны ли они, и как с ними бороться? Об этом необходимо знать, поскольку от такого явления не застрахован никто.
Непатологические причины язвочек на разных участках тела
Болячки на коже могут появляться по патологическим и непатологическим причинам. Рассмотрим список самых относительно безобидных, но при этом распространенных, провокаторов таких дефектов.

Итак, красные болячки на теле могут появиться вследствие:
- Кожного раздражения, ставшего следствием использования неправильно подобранных косметических средств. Прежде всего, речь идет о мыле, которым ежедневно пользуется человек. Если оно содержит антибактериальный компонент, то ежедневное его применение со временем приведен к вымыванию витаминов из кожных покровов. Это же впоследствии приведет к появлению болячек на руках.
- Злоупотребления вредной пищей. Многие продукты питания лишены тех витаминов и микроэлементов, которыми необходимо снабжать организм без преувеличения каждый день. У людей, которые чрезмерно увлечены такой продукцией, язвочки на руках и теле являются частым дефектом кожи.
- Негативного воздействия УФ лучей. Продолжительное пребывание на солнце или в солярии приводит к интенсивному испарению влаги из кожных покровов, в результате чего они начинают растрескиваться. В образовывающиеся трещинки проникает инфекция, которая приводит к появлению красных, или даже гнойных болячек на теле.
- Приема сильнодействующих медикаментозных препаратов. В этом случае поначалу может возникнуть сильный зуд на коже, затем – покраснение эпидермиса и его отечность. А в результате постоянного расчесывания очагов поражения происходит появление язв на руках, ногах, и даже лице.
Таким образом, внешние факторы тоже приводят к возникновению данного симптома. Стоит учитывать, что язвочки на теле не только чешутся, но и причиняют дискомфорт и боль. Поэтому с ними нужно бороться. А вот метод терапии напрямую связан с тем, что стало причиной такой неприятности.
Патологические причины отклонения
Причины язв на руках или других участках тела нередко говорят о наличии в организме патологического процесса. И самое опасное в данной ситуации то, что болезнь может протекать латентно, то есть, ничем не выдавать себя на протяжении длительного периода времени.
Краткий обзор патологических причин появления язв на теле человека приведен ниже.

Незаживающая болячка на коже часто образуется у пациентов с сахарным диабетом. При этом тип болезни роли не играет. Раневая поверхность часто бывает мокнущей и очень глубокой. Язвы при диабете могут быть как единичными, так и множественными, и иметь разные размеры.

Язва на руке появляется и при прямом контакте эпидермиса с мощными аллергенами. Но исключать возможность возникновения таких кожных дефектов вследствие пищевой аллергии тоже нельзя. Главное, своевременно отреагировать на такое отклонение, иначе, когда в ранку проникнет инфекция, бороться с болезнью станет намного сложнее.
Болячки на руках, которые чешутся, могут быть предвестниками герпеса. Болезнь развивается поэтапно. Для первой фазы характерно появление красноты и отечности кожи в месте поражения, ее зуд и жжение. Именно на такую болячку нужно обратить внимание, поскольку за ней следует вторая, везикулярная, стадия герпетической патологии, лечить которую уже сложнее. После вскрытия везикул образуются новые болячки на коже человека, которые покрываются струпом и постепенно заживают.

Причиной кожных дефектов также может послужить стрептодермия. Это инфекционная кожная патология, вызываемая стрептококковой инфекцией. Человек обращает внимание на покраснение и отечность, а также на наличие зудящих корост на теле. Лечится такое заболевание только антибиотиками. На время терапии пациент должен быть изолирован от окружающих, поскольку стрептодермия очень заразна.
Еще одно дерматологическое заболевание, которое может привести к появлению болячек по телу, – пиодермия. Это патология, при которой происходит образование гнойников на поверхности эпидермиса. Ее опасность заключается в том, что экссудат может поражать нижележащие слои дермы, а при отсутствии лечения, приводить к заражению крови. Когда гнойник вскрывается, и его содержимое выходит наружу, образуются язвы, которые постепенно рубцуются.
Весьма опасными являются причины образования болячек на лице и теле, связанных с патологиями кроветворной системы. Прежде всего, речь идет о:
- Заражении крови. Оно может произойти по причине инфекционных, в частности, бактериальных поражений кожи или внутренних органов. При сепсисе нарушается отток лимфы, а все токсические вещества, проникшие в системный кровоток, разносятся по организму, поражая здоровые ткани. Вследствие такого тяжелого нарушения могут появиться болячки на ноге, руке, лице и теле, которые не заживают и чешутся.
- Анемии. Железодефицитная или другая разновидность анемии приводит к ухудшению кислородного снабжения и питания клеток и тканей организма. Поэтому человеку, у которого болячка на ноге не заживает и чешется, а параллельно имеются симптомы в виде слабости, головокружений и общего недомогания, необходимо, первым делом, обратиться к врачу и сдать кровь на гемоглобин и уровень железа в организме.
- Раке крови. Незаживающие язвы на коже могут образовываться при тяжелом течении рака крови. При таком заболевании нарушаются все обменные процессы в организме, и страдает не только кожа, но и многие внутренние органы.
Важно! Патологии крови должны лечиться только под наблюдением врача-гематолога, терапевта или онколога. Самолечение в этом случае недопустимо!
Одной из самых частых патологических причин того, что появились язвы на руках, является гипо- или авитаминоз. При данном отклонении происходит нарушение витаминного баланса, причем снижаться могут показатели, как отдельного вещества, так и сразу нескольких. Такое состояние корректируется с помощью поливитаминных комплексов.
На заметку. Стрессы, недосыпания, нервные напряжения – все эти факторы приводят к сильному зуду по телу. В результате расчесывания могут образовываться язвы и раны, в которые легко приникают болезнетворные микроорганизмы. Существует много методов лечения таких повреждений кожи, но конкретный способ борьбы с ними подбирается только после точного выяснения причины недомогания.
Как и чем лечить язвы на коже тела?
Чем лечить болячки на теле, которые чешутся? Если причина найдена, то для начала нужно устранить ее, после чего уже бороться с кожными язвами, если это будет необходимо.
Если причиной недомогания стала аллергия, то в первую очередь нужно понять, что ее спровоцировало, после чего исключить контакт с аллергеном. Язвочки же необходимо обязательно обрабатывать антисептиками вне зависимости от причины их этиологии. Смазывать болячки на теле, которые чешутся, можно:
- Хлоргексидином,
- Мирамистином,
- Перекисью водорода,
- Раствором Фурацилина.
Параллельно можно воспользоваться десенсибилизирующими и противоаллергическими мазями – Фенистилом, Бепантеном, Боро Плюс, Пантеноло, и даже обычными детскими кремами на основе ромашки, череды или календулы.
При необходимости, назначаются мази с антибиотиком, которые оказывают не только противомикробное, но также ранозаживляющее воздействие. Это:
- Левомеколь,
- Синтомицин (мазь или линимент),
- Эритромицин,
- Тетрациклин.
Но с такими медпрепаратами необходимо вести себя осторожно, поскольку они могут вызывать целый ряд побочных действий.
Для обезболивания трофических язв и раневых поверхностей при сахарном диабете хорошо подходит мазь Делор. Она содержит клобетазола пропионат в качестве активного вещества, и предназначена для лечения различных повреждений кожи. Но следует помнить, что это гормональное средство, которое некоторым диабетикам, в силу определенных обстоятельств, может быть противопоказанным. Поэтому возможность использования этого лекарства, а также аналогичных ему средств, нужно обязательно, в индивидуальном порядке, согласовывать с врачом!
Читайте также:

