Монографии по опухолям костей
Аннотация научной статьи по клинической медицине, автор научной работы — Соловьев Ю. Н.
Похожие темы научных работ по клинической медицине , автор научной работы — Соловьев Ю. Н.
Diagnosis of bone tumors should be based on judgements of several specialists and detailed analysis of clinical, radiological, histological and some other data. The participation of a wide range of medical professionals including a cancer surgeon, a radiologist, a pathologist and sometimes a molecular biologist and a geneticist is not at all superfluous. Such a comprehensive approach to the diagnosis of bone tumors is the best way to avoid diagnostic mistakes and to chose adequate treatment policy. This approach helps to avoid unreasonably extended surgery and mutilating surgical procedures for bone tumors and tumor-like lesions. Since bone tumors are rare in both general clinical and oncological practices the experience of experts in their diagnosis and treatment is of much importance. The opinion of a single expert in the diagnosis of bone tumors and tumor-like lesions may be erroneous and lead to inadequate treatment.
СТРАТЕГИЯ ДИАГНОСТИКИ ОПУХОЛЕЙ КОСТЕЙ
НИИ клинической онкологии ГУ РОНЦ им. Н. Н. Блохина РАМН.) Москва
Ключевые слова: кости, опухоли, диагностика.
Diagnosis of bone tumors should be based on judgements of several specialists and detailed analysis of clinical, radiological, histological and some other data. The participation of a wide range of medical professionals including a cancer surgeon, a radiologist, a pathologist and sometimes a molecular biologist and a geneticist is not at all superfluous. Such a comprehensive approach to the diagnosis of bone tumors is the best way to avoid diagnostic mistakes and to chose adequate treatment policy. This approach helps to avoid unreasonably extended surgery and mutilating surgical procedures for bone tumors and tumor-like lesions. Since bone tumors are rare in both general clinical and oncological practices the experience of experts in their diagnosis and treatment is of much importance. The opinion of a single expert in the diagnosis of bone tumors and tumor-like lesions may be erroneous and lead to inadequate treatment.
Keywords: bones, tumors, diagnosis.
Все, кто соприкасается с диагностикой новообразований костного скелета, неизбежно подчеркивают необходимость участия в этой работе нескольких специалистов — онколога-хирурга, рентгенолога, патолога, а иногда и молекулярного биолога и генетика — и учета клинических, радиологических, гистологических и некоторых других данных. Такой подход к диагностике новообразований данной локализации может на первый взгляд показаться излишним. Однако именно он позволяет избежать клинических ошибок и выбрать наиболее точное диагностическое суждение в каждом случае. Все, кто участвует в диагностике и клиническом ведении больных с новообразованиями костей, должны обязательно располагать
взаимодополняющей информацией о клинических проявлениях, радиологических данных (рентгенография, КТ, МРТ), гистологической картине пораженного отдела кости, а также рядом лабораторных и даже генетических данных. Следует подчеркнуть, что каждый из перечисленных специалистов всегда должен быть готов к тому, что его мнение при диагностике новообразований скелета может оказаться ошибочным и претерпит существенное изменение, когда будут учтены данные, полученные другими специалистами.
В связи с чрезвычайной редкостью опухолей костей как в общей клинической, так и в онкологической практике большую роль играет опыт специалистов. Как показывают наши многолетние наблюдения (особенно при анализе консультативного материала), именно отсутствие клинического опыта приводит нередко к ошибочной диагностике и
назначению неадекватных лечебных мероприятий. Часто врачи не только первичного звена, но и госпитальных учреждений недооценивают характер патологического процесса и склонны назначать на первых этапах физиотерапевтические процедуры. Не так редко приходится иметь дело и с гипердиагностикой. В этих случаях хирурги и патологоанатомы только на основании деструктивных или продуктивных изменений и наличия костных или хрящевых структур в биопсии из очага поражения кости уверенно ставят диагноз остеосаркомы или хондросаркомы, хотя в действительности имеют место совершенно другие, не всегда опухолевые патологические процессы. Чаще всего диагностические ошибки возникают именно при отсутствии опыта и комплексного подхода, а также при неправильной стратегии диагностики поражений скелета.
Значение каждой специальности по вкладу в диагностику может меняться. В первую очередь это, разумеется, зависит от природы поражения. Иногда учет таких показателей, как возраст больного, локализация поражения и его рентгенологическая картина, является достаточным для установления точного диагноза и последующего правильного ведения больного. В ряде случаев (костно-хрящевой экзостоз, метафизарный или фиброзный кортикальный дефект) заболевание в отсутствие осложнений может даже не требовать специального лечения. При поражении эпифизарных отделов длинных трубчатых костей гигантоклеточной опухолью или хондробластомой вполне можно ограничиться кюрета-жем, не расширяя объем вмешательства и не используя комбинированные методы терапии. Основой диагноза в этих случаях является гистологическое исследование биопсийного материала. В тех случаях, когда предполагается радикальная хирургическая операция или химиотерапия, до начала лечения абсолютно обязательна морфологическая верификация диагноза (цитологическое или гистологическое исследование).
Известно, что существуют трудные для диагностики поражения, в которых обнаруживаются минимальные признаки гистологической атипии (например, пограничные хрящевые или паростальные костеобразующие поражения) и для которых характерна тенденция к местным рецидивам при нерадикальном иссечении. Патологоанатом, если у него имеются хотя бы малейшие сомнения в правильности диагноза, должен обсудить его со своими коллегами — рентгенологами и клиницистами. Если первоначальный радиологический (рентгенографический, поставленный с помощью КТ или МРТ) и гистологический диагнозы совпадают, возможность диагностической ошибки минимальна. Если гистологический диагноз соответствует одному из рентгенологических дифференциальных диагнозов, то гистологический диагноз, по-видимому, является достоверным. Если рентгенолог не согласен с гистологическим диагнозом (например, вследствие редкости заболевания), то рентгенологическая информация должна быть пересмотрена или переоценена. Если рентгенологический и гистологический диагнозы не совпадают, то следует пересмотреть гистологический материал, оценив его репрезентативность (в количественном и качественном отношении), и решить вопрос о дополнительной биопсии для получения большего объема материала из очага поражения.
Опухоли костей обычно имеют неспецифическую симптоматику. Больные отмечают боли, нарушение или ограничение функции. Может возникнуть отек мягких тканей в зоне поражения, иногда наблюдается повышение местной температуры тканей или усиление подкожного сосудистого рисунка, что всегда подозрительно в отношении злокачественности процесса. Достаточно важным клиническим признаком является возраст больного, так как новообразования костей чаще развиваются во втором-третьем десятилетии жизни. У пациентов старше 40 лет при проведении дифференциальной диагностики необходимо учитывать возможность вторичного (метастатического) поражения скелета и исключить наличие первичной опухоли в других органах (почка, молочная железа, предстательная железа и др.). Вообще для каждого возрастного периода существует характерный набор определенных видов доброкачественных и злокачественных опухолей скелета, это следует учитывать при постановке диагноза.
Что касается рентгенологического исследования в диагностике опухолей костей, следует признать, что обьгчные рентгенограммы в необходимых проекциях пока остаются наиболее информативными, хотя КТ и МРТ, безусловно, дают более детальное представление о распространенности процесса в пределах как кости, так и прилежащих мягких тканей. Важно провести все радиологические исследования до биопсии.
Прежде чем производить биопсию, следует убедиться в том, что локальное поражение кости не является неопухолевым процессом: травматическим переломом, оссифицирую-щим миозитом, метаболическим костным заболеванием, костным инфарктом, остеомиелитом, первичным синовиальным заболеванием или околосуставным образованием. Только исключение указанных состояний, не являющихся неопластическими процессами, позволит избежать серьезных ошибок в ведении больного. Биопсию всегда следует выполнять с учетом оптимального варианта возможного хирургического вмешательства, особенно если эта операция будет органосохраняющей и подразумевать пластические манипуляции. Для получения тканей при диагностической биопсии к очагу поражения лучше подходить через мышцы, а не через фасции, избегая при этом крупных сосудистонервных пучков. Эти же условия следует соблюдать и при получении материала с помощью тонкой иглы или троакара, хотя исследование тканевого материала в этом случае требует от морфолога большого опыта. Поскольку поражение может оказаться неопухолевым, полученную ткань всегда следует направлять и на микробиологическое исследование.
При взятии биопсии необходимо соблюдать интересы патолога, ни в коем случае не пренебрегая интересами больного. Например, не следует проводить вмешательство в зоне сильного истончения кортикального слоя кости, поскольку это может привести к патологическому перелому. Однако необходимо получить материал из зоны прилежания опухолевой и непораженной тканей, что особенно важно при хрящевых опухолях. Хирург, проводящий открытую биопсию, должен помнить, что малые размеры кусочков ткани не только ограничивают возможности патолога в оценке патологического процесса, но и исключают необходимые в ряде случаев цитогенетические и молекулярно-биологические исследования или, например, проточную цитометрию для определения
ялоидности опухолевых клеток. Пункционная биопсия, исключающая проведение иммуногистохимического и молеку-лярно-генетического исследований, позволяет поставить правильный диагноз не более чем в 70—80% случаев. Следует учитывать, что чем ниже дифференцировка опухоли, тем больше шансов установить правильный диагноз по материалу, полученному при открытой биопсии, который позволяет судить не только о клетках, но и об архитектонике ткани и особенностях межуточного вещества.
Каждый патолог перед гистологическим исследованием материала больного с заболеванием костного скелета должен лично ознакомиться с рентгенологической картиной поражения. При этом удается получить значительную информацию и составить представление о локализации очага поражения в кости, литическом или продуктивном характере поражения, форме и размерах очага, реакции тканей на патологический процесс — состоянии кортикального слоя, реакции надкостницы, наличии в некостного компонента. Большинство нозологических форм опухолей или иных поражений скелета имеют патогномоничные признаки, наличие или отсутствие которых патологоанатом должен определить перед микроскопированием. Разумеется, эти рентгенологические признаки лучше известны патологам, которые часто имеют дело с поражением костей.
При гистологическом исследовании патологоанатом должен помнить, что кость как ткань и как орган обладает высокой реактивностью. Очень быстро развиваются процессы резорбции костного вещества или реактивного костеобразования. Очень важно правильно квалифицировать эти процессы и соответствующим образом их интерпретировать в процессе микроскопического анализа. При оценке клеток опухоли следует помнить об их значительном разнообразии. В разных опухолях кости клетки варьируют от примитивно-монотонных по форме и размерам до полиморфных как в цитоплазматическом, так и в ядерном отношении. Нужно помнить, в кости и костных опухолях часто присутствуют гигантские многоядер-ные клетки типа остеокластов и их наличие далеко не всегда означает, что мы имеем дело с шгантоклеточной опухолью кости. Очень важно учитывать потенцию клеток к продукции матрикса или межуточного вещества. В гистологической диагностике это часто является ведущим признаком и позволяет точно высказаться о шстогенетической принадлежности опухоли. Нужно установить, обладают ли опухолевые клетки признаками прямого неопластического остеогенеза или продуцируют хондроидное вещество, обладают ли они способностью
к фагоцитозу или продуцируют то или иное количество ВОЛОК' нистого коллагена, не способного к обызвествлению. Такие вопросы приходится решать при проведении дифференциального диагноза между наиболее частыми опухолями кости •— остеосаркомой и хондросаркомой.
Одним из важных моментов в диагностике опухолей является оценка прогноза на основании морфологических признаков. В основу этого положены работы Broders, предложившего классификацию плоскоклеточного рака губы, основанную на степени клеточной зрелости или степени , анаплазии (выраженность полиморфизма, митотическая активность, наличие или отсутствие инвазии и признаки некроза). Попытки стадирования по гистологическим при- | знакам предпринимались и продолжают предприниматься для различных новообразований, в том числе и для опухолей костей. На основании степени ядерной атипии (полиморфизм, гиперхроматоз) пытаются определить зрелость костной опухоли, учитывают наличие некрозов, кровоизлияний, митотическую активность и т. п. Достаточно часто это носит субъективный характер, а в современной клинической практике при оценке материала после многократных курсов химиолучевой терапии просто теряет смысл, т. к. сводится к оценке степени терапевтического патоморфоза, поскольку опухоль в структурном отношении довольно далека от своего первоначального (долечебного) состояния. Клинико-морфологическое стадирование в определенной степени применимо к хондросаркомам. Эти опухоли обычно резистентны к современным терапевтическим воздействиям.
Прогноз при них определяется на основании гистологического строения наиболее агрессивного (анаплазированного) тканевого компонента.
Наиболее существенными для прогноза и правильного ведения больного являются своевременное и точное исключение неопухолевого процесса в кости и определение нозологической принадлежности опухоли. От этих факторов зависит выбор адекватныхлечебныхмероприятий, а следовательно, ипрогноз.
Научный подход к любой проблеме подразумевает систематизацию данных, к которой можно отнести и попытки стадирован ия опухолей. Но основывать его только на характеристике структуры и клеточного состава опухоли, по-видимому, неправомерно. Клиническая практика показывает, что прогноз и результаты лечения зависят в первую очередь от раннего обращения без предварительных неадекватных попыток лечения, правильной диагностической ориентации первичного медицинского звена, локализации процесса и его нозологической принадлежности, клинической стадии болезни (местной распространенности и наличия или отсутствия метастазов).
Главной проблемой современной клинической онкологии остается проблема метастазирования. Это основной фактор, определяющий стадию онкологического заболевания. Разумеется, он в определенной степени зависит от биологических
свойств основного компонента злокачественного новообразования — опухолевой клетки. Хорошо известно, что 10—12% остеосарком с выраженными признаками клеточной анапла-зии (т. е. по различным системам стадирования клеточной зрелости, относящимся к 02—04) не метастазируют и больные излечиваются только хирургическим методом. Таким образом, субъективное определение глубокой степени анапла-зии бесполезно для прогноза данной категории больных, что требует своего научного объяснения.
При постановке диагноза опухолевых и опухолеподобных заболеваний костей самыми важными являются тесный контакт между специалистами и коллегиальная оценка всех результатов, полученных на этапе долечебных мероприятий хирургами-онкологами, рентгенологами, патологами и другими специалистами. Только такой подход позволит повысить точность диагностики и выбор необходимых и достаточных лечебных подходов к одному из самых сложных и драматических видов онкопатологии — саркомам костей.
Статья посвящается памяти академика Николая Николаевича Трапезникова, отдавшего 40 лет делу диагностики и лечения опухолей костей.

Онкология - Ганцев Ш. X. - Учебник
Описание: Учебник отличается от аналогов по ряду позиций. Во-первых — строгим соответствием учебной программе. Во-вторых — использованием опыта ведущих клиник и ученых России в рамках единой образовательной концепции. В-третьих — впервые в отечественной педагогической практике медицинских вузов изложены стандарты диагностики и лечения в онкологии. Студент, обучающийся на кафедрах, получит первоначальные знания о стандартизации лечебно-диагностического процесса, что на сегодняшний день очень важно. Можно и дальше перечислять плюсы учебника, но мне представляется, что главным экспертом издания является студент. Учебник создан для него, и он его по достоинству оценит.

Онкология - В.И. Чиссов, С. Л. Дарьялова - Учебник с компакт-диском
Описание: В учебнике представлена современная информация об этиологии, патогенезе, клинической картине, диагностике, лечении, профилактике и прогнозе онкологических заболеваний. В самостоятельных разделах приводятся сведения по общим вопросам онкологии, а также по особенностям онкологических заболеваний у детей. Учебник включает приложение на компакт-диске, содержащее тестовый экзамен, дополнительные иллюстрации и разнообразные справочные материалы.
Учебник подготовлен в соответствии с действующей программой по онкологии и предназначен для студентов медицинских вузов.

Молекулярная онкология: клинические аспекты - Имянитов Е.Н., Хансон К.П.
Описание: Бурное развитие молекулярной генетики, в частности открытие онкогенов и антионкогенов, кардинально видоизменило представления о механизмах возникновения новообразований. Тем не менее принято считать, что прогресс в теоретической области практически не отразился на состоянии дел в клинической онкологии. Содержание настоящего издания призвано продемонстрировать несостоятельность подобных утверждений.
Действительно, если 70-е и 80-е гг. XX века характеризовались прогрессом преимущественно в экспериментальной области, символом последнего десятилетия стали именно практические достижения молекулярной онкологии. К настоящему моменту молекулярно-генетические подходы рутинно используются на всех этапах онкологической помощи, т. е. в профилактике, диагностике, лечении и мониторинге пациентов. Наиболее заметные успехи отмечены в развитии лабораторных методов выявления групп онкологического риска, поиске диагностических и прогностических маркеров новообразований, разработке патогенетически обоснованных подходов к химиопрофилактике и химиотерапии неоплазм и, наконец, в генотерапии рака.

Лечение хронической боли онкологического генеза - Г.А. Новиков - Учебное пособие
Выбор тактики лечения и прогноз определяются типом рака кости, который диагностирован у пациента, и некоторыми другими факторами.
Разновидности рака костей
Остеосаркома — наиболее распространенная разновидность первичного рака костей. Чаще всего встречается в возрасте 10–30 лет, как правило, возникает в костях рук и ног, таза. Мужчины болеют чаще по сравнению с женщинами. Менее 10% случаев остеосаркомы приходится на людей старше 60 лет.
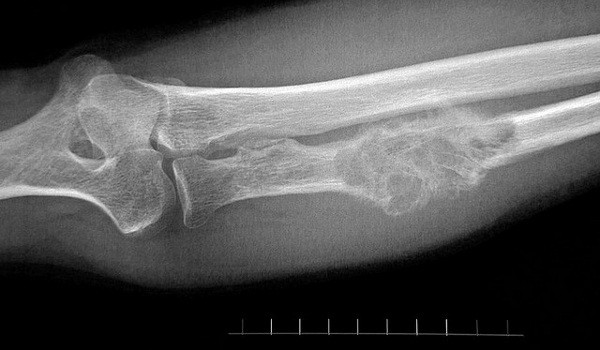
Хондросаркомы происходят из хрящевой ткани, это второй по распространенности тип первичного рака костей. Молодые люди до 20 лет болеют очень редко. С 20 до 75 лет риск возникновения хондросаркомы постепенно нарастает, мужчины и женщины болеют примерно одинаково часто. Хондросаркомы могут возникать в костях рук и ног, таза, черепа, в лопатке. Они могут начать расти и во внутренних органах, в которых присутствует хрящевая ткань, например, в гортани, трахее.
Саркома Юинга — третий по распространенности тип рака костей. Поражает детей, подростков, молодых людей. После 30 лет заболевание встречается крайне редко. Чаще всего опухоль локализуется в костях таза, нижних и верхних конечностях, лопатках, ребрах.
Злокачественная фиброзная гистиоцитома обычно локализуется в мягких тканях, в редких случаях — в костях. Заболевание преимущественно встречается в среднем и пожилом возрасте. При костной локализации чаще всего поражаются кости ног в области колена. Злокачественная фиброзная гистиоцитома склонна к локальному росту, но иногда может давать метастазы, например, в легких.
Фибросаркома также чаще встречается в мягких тканях. У людей среднего и пожилого возраста может поражать кости рук, ног.
Хордома — опухоль, которая чаще всего находится в основании черепа или позвоночном столбе. Обычно диагностируется после 30 лет, у мужчин примерно вдвое чаще, чем у женщин. Хондромы склонны к медленному локальному росту, в редких случаях дают метастазы в лимфатические узлы, печень.
Лечение рака костей
Лечением пациента со злокачественной опухолью костной ткани занимается команда врачей, в которую могут входить: онколог, хирург, специализирующийся в сфере ортопедии, химиотерапевт, врач лучевой терапии, ортопед, реабилитолог, психоонколог.
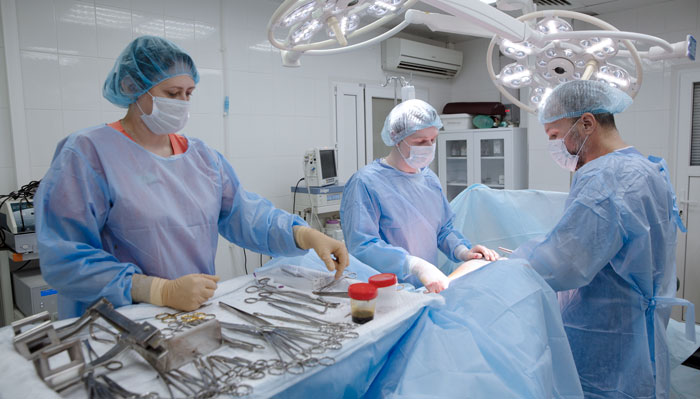
Хирургическое лечение рака костной ткани
Хирургия — основной радикальный метод лечения рака костей. В прошлом у большинства пациентов прибегали к ампутации — удалению всей конечности или ее части, пораженной опухолью. В настоящее время хирурги стараются отдавать предпочтение органосохраняющим вмешательствам. Удаленную часть кости заменяют костным трансплантатом или эндопротезом из металла, других материалов. Если приходится удалять фрагмент бедренной или плечевой кости, нижележащую часть конечности можно сохранить. При этом рука или нога станет короче, но сможет ограниченно выполнять свои функции.
Иногда в качестве альтернативы хирургическому вмешательству применяют криодеструкцию (разрушение опухолевой ткани низкой температурой), кюретаж (выскабливание специальным инструментом), введение в отверстие в кости цемента из полиметилметакрилата (при затвердевании он нагревается и разрушает опухолевые клетки).
Лучевая терапия при раке костей
Для того чтобы уничтожить опухолевые клетки в кости, требуются высокие дозы излучения, которые приводят к серьезным побочным эффектам. Поэтому лучевая терапия при раке костей находит ограниченное применение:
- Если опухоль невозможно полностью удалить хирургически.
- При положительном крае резекции по данным биопсии после операции.
- В качестве паллиативного метода лечения при рецидиве, чтобы уменьшить боль и отек.
Наиболее широкое применение лучевая терапия находит при саркомах Юинга.

Химиотерапия при раке костей
Химиотерапию чаще всего применяют для лечения остеосарком и сарком Юинга. Другие виды рака костей реагируют на нее плохо. Применяют различные химиопрепараты: цисплатин, доксорубицин, ифосфамид, этопозид, метотрексат, циклофосфамид, винкристин.
Иногда применяют таргетные препараты — лекарственные вещества, которые блокируют молекулы, необходимые для роста и выживания злокачественных опухолей.
Лечение при метастазах рака в костях
При лечении метастазов в костной ткани используют химиопрепараты, которые эффективны против первичной опухоли. Применяют лучевую терапию. Если метастатические очаги приводят к значительному разрушению костной ткани, назначают бисфосфонаты. Эти препараты вводят внутривенно каждые 3–4 недели, они помогают предотвратить патологические переломы, уменьшить боль, снизить уровень кальция в крови.

Хирургическое лечение носит паллиативный характер. При патологических переломах кости укрепляют с помощью винтов, стержней и других металлических конструкций. Иногда прибегают к радиочастотной аблации: в опухоль вводят иглу и подают на нее ток высокой частоты, который разрушает опухолевые клетки.
Реабилитация после лечения рака костей
После ампутации конечности показано протезирование. При правильно спланированных реабилитационных мероприятиях пациенты, перенесшие ампутацию нижней конечности, обычно могут снова ходить спустя 3–6 месяцев.
После органосохраняющих операций реабилитационный период продолжается дольше. Способность ходить восстанавливается примерно через год. Если не проводить реабилитационное лечение, возникает стойкая утрата функции конечности. При инфицировании, смещении или разрушении эндопротеза требуется повторное хирургическое вмешательство. Некоторым пациентам в последующем приходится выполнять ампутацию.
После наступления ремиссии и завершения лечения пациент должен находиться под наблюдением врача. При возникновении любых симптомов нужно посетить клинику и пройти обследование. Это помогает вовремя диагностировать рецидив рака в кости, метастазов в других органах.
Прогноз выживаемости
На прогноз влияют такие факторы, как тип и стадия рака кости, локализация и размер опухоли, возраст пациента. В среднем пятилетняя выживаемость (процент пациентов, которые остаются живы в течение 5 лет с момента диагностики заболевания) при всех типах злокачественных опухолей костей составляет 70%.
Стадии рака костей
Выделяют 4 стадии развития опухолей кости:
- 1 стадия: опухоль ограничена костью, не прорастает в соседние ткани, не распространяется в лимфатические узлы, отдаленные метастазы отсутствуют. Опухоль является высокодифференцированной и отличается низкой степенью агрессивности.
- 2 стадия: опухоль также ограничена костью, не прорастает в соседние ткани, но является низкодифференцированной (опухолевая ткань практически утратила черты нормальной ткани) и более агрессивной.
- 3 стадия: в кости имеется 2–3 очага, они могут быть высоко- или низкодифференцированными.
- 4 стадия: опухоль, которая распространилась за пределы кости в другие органы и ткани.

Причины и факторы риска рака костей
Точные причины возникновения злокачественных опухолей костей неизвестны. Некоторые факторы риска повышают вероятность развития заболевания:
- Остеосаркомы чаще диагностируют у людей, которые перенесли курс лучевой терапии и/или химиотерапии по поводу других типов рака.
- Риски остеосаркомы повышает применение металлических фиксирующих устройств (скоб, спиц, пластин, винтов) при переломах костей.
- Играют роль некоторые наследственные заболевания: наследственная ретинобластома (редкая злокачественная опухоль глаза), синдром Ли-Фраумени.
- У пожилых людей возникновению рака костей может предшествовать Болезнь Педжета — заболевание, при котором нарушается процесс естественного обновления костной ткани, и кости становятся хрупкими.
Симптомы злокачественных опухолей костей
Зачастую первым проявлением рака костей становится боль. Поначалу она возникает лишь во время сна и физических нагрузок, затем становится постоянной, мучительной. Если пораженный участок кости не прикрыт массивными мышцами и находится близко к коже, опухоль можно увидеть при визуальном осмотре, прощупать. Возникает отек.
Рак разрушает нормальную костную ткань, ослабляет кости, в итоге происходят патологические переломы от небольшого усилия. Во время перелома в кости возникает сильная острая боль. Если опухоль сдавливает нерв, в пораженной части тела появляется онемение, покалывание, слабость мышц (парезы, вплоть до паралича).
Похожие симптомы могут возникать и при других заболеваниях, например, при артритах, остеомиелите, после перенесенных травм. Рак костей встречается редко, но при возникновении болей в костях без видимой причины лучше сразу посетить врача и провериться.
Методы диагностики
Компьютерная томография помогает уточнить размеры, расположение, количество опухолевых очагов, степень прорастания в окружающие ткани, обнаружить метастазы в лимфатических узлах и внутренних органах. По показаниям назначают МРТ: она помогает лучше визуализировать опухоль, оценить состояние мягких тканей, головного и спинного мозга.
В поиске мелких метастазов помогает позитронно-эмиссионная томография. Во время исследования в организм вводят молекулы сахара с радиоактивной меткой. Опухолевые клетки поглощают радиофармпрепарат и становятся видимыми на снимках, выполненных специальным аппаратом.
Наиболее точный метод диагностики онкологических заболеваний — биопсия. Во время исследования получают фрагмент предположительно опухолевой ткани и отправляют в лабораторию для изучения внешнего вида клеток, строения ткани, молекулярно-генетических характеристик. Биопсию можно провести разными способами:
- При тонкоигольной биопсии используют шприц с иглой. Если кость находится глубоко, скрыта мышцами, процедуру проводят под контролем компьютерной томографии.
- При трепан-биопсии используют толстую иглу диаметром примерно полтора миллиметра. Считается, что этот метод лучше, чем тонкоигольная биопсия, он позволяет установить более точный диагноз.
- Иногда для исследования нужен большой фрагмент кости. В таких случаях проводят эксцизионную или инцизионную биопсию: выполняют хирургическое вмешательство, удаляют всю опухоль или ее часть.
Читайте также:

