Милана у которой рак крови
Отвечаем на самые важные вопросы про лейкоз
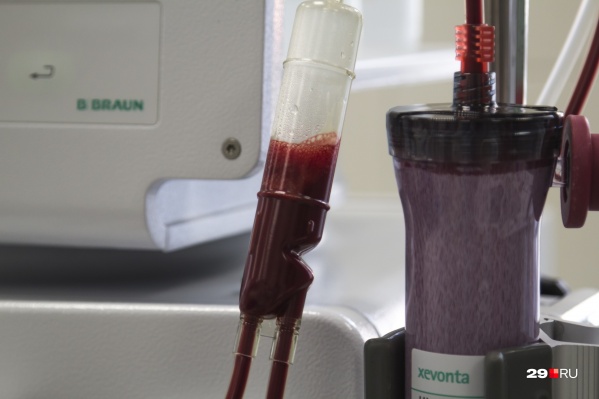
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.


В свои полтора года весёлая девочка с голубыми глазами знает, что такое вертикализатор, но не понимает, почему больше не может ползать. Малышка отталкивается ручками от пола, пробуя двигаться, но ничего не выходит.
У Миланы редкое заболевание — спинально-мышечная атрофия. В последнее время о девочке, которой всем миром собирают на дорогой препарат, узнали тысячи людей. “Клопс” побывал в гостях у семьи Миланы.
Семеньковы снимают однушку в многоэтажке на окраине Московского района. Виктории 24 года, Станиславу — 25.
Муж трудится в автосервисе рядом с домом и хватается за любые подработки. Вика занимается дочерью и учится заочно в БГА на отделении логистики. До того, как пара узнала о диагнозе дочери, молодая женщина работала. Сейчас всё её время посвящено Милане.
“Нам говорили, что Миланка ленится”
“Мы переехали из Казахстана восемь лет назад. Я окончила школу и надо было получать образование, а здесь оно на порядок лучше. Калининград для нас не чужой. У мужа тут прошло детство, а у меня здесь тётя живёт”, — объясняет Виктория.
Рождение Миланы стало радостным событием для их семьи. Когда девочке исполнилось семь месяцев, они поехали в гости к маме Виктории.
“Родня стала говорить, что Милана у нас какая-то слабая, что уже давно должна стоять. Мы стали водить её по врачам. Поначалу нас успокаивали: мол, Миланка ленится. Но мне было очень тревожно”, — вспоминает Виктория.
Со временем врачи стали подозревать что у малышки СМА. Сдали анализы — и диагноз подтвердился.


В России спинальной мышечной атрофией болеют около 900 пациентов, взрослых и детей. Болезнь обрекает пациента на мучительное существование: сначала человек перестаёт двигаться, потом глотать, дышать и когда отказывает сердечная мышца, наступает смерть.
Девочку отправили в Москву, в Научно-исследовательский клинический институт педиатрии имени академика Ю. Е. Вельтищева. Там Милану обследовали и разработали программу реабилитации.
День малышки расписан по часам. Кроме прогулок и игр, по два часа в день девочка проводит в вертикализаторе — аппарате, который помогает скорректировать последствия длительного пребывания сидя и лежа. По часу носит туторы — специальные ортопедические приспособления для суставов ног. Девочка принимает таблетки, занимается на мяче. Вика освоила специальный массаж.
“Все процедуры она переносит стоически, а раньше, бывало, плакала очень. Особенно ей не нравился вертикализатор”, — вспоминает Виктория.
Рядом с ней, на зелёном детском коврике, играет Милана. Девочка покоряет своей открытостью. Внимательный взгляд огромных глаз, круглые щёчки и добрый, смешливый нрав. Больше всего она любит пёстрого дракончика, с которым не расстаётся. Весело лопочет, объясняя что-то своему плюшевому другу. Восторг у малышки вызывает и связка гелиевых шаров. Она тянет их за ниточки и смеётся.
Милана — любимый и долгожданный ребёнок. Виктория рассказывает, что по линии мужа в семье долгое время рождались одни мальчики, потому родня особенно обрадовалась девочке.


Три вопроса про дорогой укол
Время работает против Миланы. Болезнь прогрессирует, и довольно активно.
“На той неделе мы были у невролога. Он Миланку посмотрел и сказал, что в ногах силы нет вообще. То есть всё очень плохо. Живот немножко реагирует на рефлексы. Ну а в ручках силы есть”, — поделилась Виктория.
Девочке прописали дорогостоящие уколы, которые не излечивают, но позволяют продлить жизнь и улучшить состояние. “Спинраза” и “Золгенсма” не входят в перечень жизненно необходимых лекарств, поэтому государство не выделяет деньги на их закупку и больным приходится самостоятельно искать деньги. Так поступила и семья Семеньковых.
1. Чем поможет “Золгенсма”?
Инъекцию препарата надо получить в возрасте до двух лет. Достаточно одного укола, который блокирует развитие заболевания. Цена лекарства — 2,4 миллиона долларов, сумма баснословная и сопоставима со стоимостью небольшой океанской яхты.
2. Существуют ли альтернативы?
Укол “Спинразы” стоит 125 тысяч долларов, но препарат вводят курсами. В первый год — шесть инъекций, после — по четыре каждый год, и так всю жизнь. Цена инъекции “Золгенсмы” равна 20 уколам “Спинразы”.
3. Что будет, если деньги собрать не удастся?
“Если не успеем, значит, будем колоть “Спинразу” — других вариантов у нас, к сожалению, нет. Одно дело — единовременно собрать деньги на укол, другое — ежегодно выбивать немаленькие деньги на курс лечения. Конечно, у нас есть надежда, что препарат войдёт в список жизненно необходимых, но пока она ничем не подкреплена. А просто ждать мы не можем”, — объясняет Виктория Семенькова.


Полгода в режиме нон-стоп
Мама Миланы уже и не помнит, когда высыпалась последний раз. Бледная, с тёмными кругами под глазами, она бодро повторяет: “Мы не можем стоять на месте”. От сочувствующих фраз девушка только отмахивается: сейчас не до того.
“Муж занимается расклейкой объявлений и прочей организационной работой — я на подмоге у него. Моя главная задача — заниматься с Миланой, и пока я не сделаю все необходимые процедуры, я не приступаю ни к чему другому. Поэтому работаю по ночам. Ложусь в пять утра обычно”, — рассказывает мама девочки.
В режиме #милана_живи Семеньковы живут уже полгода.
За это время они прошли путь от полулегальных флешмобов, до благотворительного концерта на главной площадке города. Он состоится второго февраля в Доме искусств. На нём выступят Илья Хвостов (“Мысли вслух”), Богдан Козлов, студия эстрадно-сценического мастерства Елены Щедриной, Театр эстрады, студия танца “Экзерсис”.
В последнее время к сбору средств подключились селебрити: Ирина Забияка (группа “Чили”), Анна Семенович и Марина Погребняк, артисты Глафира Тарханова и Кирилл Зайцев, супруга футболиста Инна Жиркова и жена Евгения Петросяна Татьяна Брухунова, спортсменки калининградского “Локомотива”.
По данным последних отчётов, собрано лишь 6,39% от необходимой суммы — 9,5 миллиона рублей. Милане помогает местный фонд @kbfmayak КБФ "Маяк". Но взять на себя такую внушительную сумму им не под силу. Потому стоимость укола Семеньковы хотели бы разделить между несколькими фондами.


София Лагутинская, руководитель Благотворительного центра “Верю в чудо”:
“К сожалению, Благотворительный центр “Верю в чудо” не может помочь Милане Семеньковой со сбором на “Золгенсму”, так как такая сумма только для одного малыша неподъёмна для нашей организации. Мы будем помогать семье в рамках благотворительного надомного хосписа “Дом Фрупполо”. Это медико-психолого-социальная поддержка. Родители девочки уже принесли необходимые документы. После осмотра нашими специалистами мы составим план ведения пациента, в рамках которого Милана будет получать необходимую ей помощь”.
Уверенность в победе вселяют истории детей, для которых собрали деньги на “Золгенсму”. Таких на всю Россию трое: Дима Тишунин из Екатеринбурга, Матвей Чепуштанов из Рубцовска и Катя Рубцова из Москвы. Со всеми Семеньковы знакомы и поддерживают общение.
“У детишек после укола болезнь остановила развитие. Наблюдается положительная динамика. Мы надеемся, что у нас тоже всё получится”, — делится Семенькова.
Спасительный укол Милане согласились сделать три клиники в Америке. Осталось четыре месяца. Если всё получится, семье надо будет оперативно собрать бумаги, пройти обследования и лететь в одну из клиник. Время пока есть.


Все, кто захочет помочь Милане Семеньковой, могут связаться с её родителями: мама Виктория 8(921) 106-38-92; папа Станислав 8(952) 110-09-99.
Развивающиеся страны могут быть меньше поражены COVID-19
07.07.2020 в 19:51, просмотров: 83434
Применение вакцины против COVID-19 может привести к развитию заболевания, а не защитить от него. О таком неожиданном исходе создания современных противовирусных препаратов предупредил во вторник главный вирусолог США, заместитель директора по науке отдела вакцин главного Агентства США Food and Drug Administration (главное Агентство США по санитарному надзору за качеством пищевых продуктов и медикаментов) Константин Чумаков. Он впервые участвовал в онлайн-заседании Совета по наукам о жизни при Президиуме Российской академии наук.

Об иммунитете
– Количество новых случаев заболевания COVID-19 увеличивается, но смертность уже не успевает за ними. Либо вирус становится не таким злым, либо мы научились лечить это заболевание, - резюмировал в начале своего выступления сын знаменитого советского ученого Михаила Петровича Чумакова – основателя и первого директора Института полиомиелита и вирусных энцефалитов РАН.
Он отметил, что ситуация в США с коронавирусом напоминает сейчас пришествие второй волны, однако, как и у нас в России, это всего лишь первая волна, катится по Соединенным штатам.
Приход второй вспышки COVID-19 Чумаков в принципе не исключает, хотя отмечает, в тех штатах, откуда эпидемия начала распространяться, скорее всего, уже появился коллективный иммунитет.
– Есть один аспект: большинство тех, кто, не испытывают симптомы, и у кого нет антител, все равно приобретают иммунитет к коронавирусу, - говорит Константин Чумаков. - Это говорит о том, что у этих людей мог возникнуть не антительный, а Т-клеточный ответ на заболевание.
О вакцинах
Так какая же вакцина нужна человечеству от коронавируса? По мнению заокеанского вирусолога, она должна быть безопасна, эффективна, вырабатывать долгосрочный иммунитет, а также быть удобной для хранения, применения и иметь не очень высокую стоимость.
Перечислив все возможные виды вакцин: цельновирионные, субъединичные, векторные, ДНК-вакцины, живые вакцины, Чумаков особо выделил последние:
– Создание их не просто, но в идеале они могут стать вакцинами следующего поколения.
Согласно последним данным, во всем мире на разных стадиях создания находится сейчас 132 вакцины. 17 из них находятся на стадии клинических испытаний (9- в первой фазе, 6- во второй фазе, 2 — в третьей).
- Несколько дней назад мы получили сведения из Китая, что одна вакцина уже лицензирована ими для военного персонала, - сообщил ученый. – Это аденовирусная векторная вакцина.
К слову, похожий тип вакцины испытывается сейчас и в России, в Институте им. Гамалеи, о чем сообщали ранее российские коллеги Чумакова, однако сам он в числе ведущих российский препарат не назвал.
Зато отметил, что поспешность в изготовлении вакцин чревата серьезными последствиями:
– Трамп объявил сейчас полувоенную операцию с целью сократить сроки разработки вакцин в связи с опасностью дальнейшего распространения вируса. Но мы до сих пор не знаем механизмов защиты от него. Знаем, к примеру, что нейтрализующие антитела недолговечны, возникают не у всех, что более значительна роль клеточного иммунитета.
Есть, по словам Чумакова, опасность, что антитела и вакцинация могут не только не помочь, а усилить заболевание. Это происходит при АЗУИ - антителозависимом усилении инфекции, когда специфические антитела (IgG) формируют несовершенные, непрочные комплексы с вирусом, не мешая, а помогая ему заражать лейкоциты хозяина.
– Поэтому важно, - подвел итог Чумаков, - чтобы будущие вакцины вызывали не только появление антител, но преобладание именно нейтрализующих антител, чтобы они не только связывались, но и убивали вирус.
Альтернативы вакцинам
Одним из таких путей, по его мнению, может стать усиление нашего врожденного иммунитета так называемыми живыми вакцинами:
– Я могу похвастаться, что моя мама, Мария Ворошилова, работая в Институте полиомиелита, показала, что применение живой полиомиелитной вакцины против гриппа во время сезонной вспышки дало уменьшение заболеваемости в три с лишним (!) раза. Это простой и дешевый способ защиты от различных вирусов, и его грешно не использовать. В прошлом месяце мы опубликовали с моим коллегой, открывшим в 1983 году вирус ВИЧ, Роберто Галло статью об использовании неспецифической защиты организма, вызванной живыми вакцинами для защиты от COVID -19.
Вирусфера
Интересный вопрос поднял в конце встречи член-корреспондент РАН, директор Института медицинской паразитологии, тропических и трансмиссивных заболеваний им. Е.И. Марциновского Александр Лукашев:
– Нынешний COVID-19 уже прозвали болезнью чистых рук. Замечено, что чем ниже в стране уровень санитарии, тем выше иммунная защита его граждан от всевозможных бактериальных и вирусных инфекций.
– Это вполне соответствует тому, о чем я думаю, - поддержал коллегу заокеанский гость. - Существует четкая корреляция между уровнем развития страны и количеством заболевших COVID-19. И зависимость эта не в пользу высокоразвитых стран.
Речь о том, что жители стран, где стараются активней избегать разного рода инфекций, порой лишают себя естественной иммунизации.
– Нельзя не учитывать также тот факт, что разные вирусы взаимодействуют друг с другом и этот процесс, эта вирусфера очень мало изучена,- сказал Чумаков. – Существует, например, теория, что мы болеем меньше гриппом летом за счет того, что его на период теплых месяцев замещают энтеровирусы. Интересно в этом ключе, что произойдет с коронавирусом зимой — временем господства гриппа? Не будет ли он мешать коронавирусу?


При поражении опухолью в кровь начинают вырабатываться незрелые мутированные лейкоциты, которые постоянно делятся и полностью заполняют пространство, мешая здоровым клеткам. Также мутированные лейкоциты не выполняют свою защитную функцию.

Лейкемия лечится или нет
Первый вопрос, возникающий у людей, которые столкнулись с подозрением на рак крови, лейкемия лечится или нет.
Всем известно, что это тяжёлое и серьёзное заболевание, но, пока оно не коснётся определённого человека, мало кто вникает во все тонкости. Это вполне свойственно человеческой натуре.
Но на самом деле информацией по этой теме не стоит пренебрегать, так как этот недуг приобретает масштабное распространение и, к сожалению, часто ему подвергаются маленькие дети.
Существуют проверенные медикаментозные методы, используя которые, можно контролировать болезнь и добиваться ремиссии

Причины заболевания
Возможными причинами заболевания являются:
- нарушения в хромосомном аппарате и структуре клетки;
- воздействие повышенного уровня радиации на протяжении длительного периода времени;
- взаимодействие с токсичными препаратами и химическими веществами;
- вредные привычки, в том числе курение;
- после проведенной химиотерапии;
- генетическая предрасположенность.

Виды лейкемии
Лейкозы бывают острыми и хроническими. При острой форме начинают быстро делиться незрелые белые клетки, болезнь развивается в короткие сроки.
Хроническая лейкемия прогрессирует медленнее, в течение нескольких лет, при этом лейкоциты сначала созревают, затем становятся аномальными.
Заболевание классифицируют в зависимости от того, какие клетки поражены – лимфоциты, которые не содержат гранул, или миелоциты – молодые клетки с зернистой структурой.
Таким образом, выделяют четыре вида лейкозов:
- Острый миелоидный. Подвержены заболеванию и взрослые, и дети.
- Острый лимфобластный. Чаще болеют дети, хотя встречается и у взрослых.
- Хронический лимфоцитарный. Обычно развивается у людей от 55 лет.
Миелоидная лейкемия. Характеризуется быстрым ростом миелоидных клеток, в результате они накапливаются в периферической системе.

Симптомы лейкоза
Симптомы лейкоза, особенно в начале, очень неспецифичны и эти признаки легко пропустить. Поэтому мы рекомендуем вам очень внимательно относиться к тому, если вы:
- чувствуете выраженную слабость;
- быстро утомляетесь;
- страдаете от головных болей;
- не хотите есть;
- чувствуете боли в костях;
- отметили, что появилась сыпь и непонятные синяки;
- появились носовые кровотечения, кровят десна;
- теряете вес;
- часто болеете инфекционными заболеваниями.
Конечно, один-два эти симптома можно просто отнести, например, на рабочую нагрузку. Однако не упустите тяжелую болезнь, не рискуйте своей жизнью – раз заметили признаки, то приходите к нам на диагностику. Чем раньше вы начнете лечение заболеваний крови – тем больше шансов на ваше выздоровление.

Стадии
Отдельно нужно рассмотреть основные стадии лейкоза.
- Начальная. Чаще всего диагностируется у пациентов, которые страдают анемией.
- Развернутая. Тут уже проявляются все симптомы.
- Ремиссия. Может быть полная или неполная. Характеризуется повышением бластных клеток максимум на 5% именно в костном мозге (при их отсутствии в крови).
- Рецидив. Может развиваться как в костном мозге, так и иных органах. Стоит сказать о том, что каждый последующий рецидив опаснее предыдущего.
- Последняя. В таком случае у больного развиваются язвенно-некротические процессы, а также происходит угнетение кроветворения.

Шансы на выздоровление
В настоящее время диагноз лейкемия не является приговором, как это было раньше. Ответ на вопрос, лечится ли лейкоз, зависит от определенных факторов:
- разновидности заболевания;
- своевременной диагностики;
- характера поражения тканей и органов;
- возрастных особенностей;
- других возможных рисков.
Таким образом, важно тщательно и внимательно следить за состоянием своего здоровья. Максимальной гарантии того, что лейкемия лечится, у специалистов на данный момент нет, однако благодаря современной медицине существует немалое количество методов дают возможность продлить жизнь пациента на несколько десятков лет.

Лечение острых форм лейкемии
Острые лимфолейкозы у маленьких деток вылечиваются в 95%. Почти у 70% переболевших признаков заболевания нет минимум в течение пяти лет.
При лечении острой лимфобластной формы используется химиотерапия на основе трех препаратов. Если после использования химиотерапии возникает рецидив заболевания, врач советует использовать пересадку стволовых клеток при соответствующих показаниях, решение зависит от пациента.
При лечении миелоидной формы используется сильная лекарственная терапия в несколько курсов. Иногда применяется трансплантация костного мозга. Чем выше возраст пациента, тем ниже вероятность выздоровления.

Лечение хронической лейкемии
В отличие от острой формы заболевания, хроническая не требует такого срочного вмешательства. Она развивается медленнее и способы ее лечения отличаются. Прежде всего идет период наблюдения. На ранних стадиях симптомы практически незаметны, но наблюдение врача просто обязательно.
Таким пациентам тоже назначают привычное лечение, но в случае с трансплантологией клетки могут брать из организма пациента. Также применяют биологическую терапию, помогая организму улучшить защитные функции. К пациентам применяют и привычные методы лечения.

Методы лечения
Способ борьбы с недугом подбирается, исходя из его стадии и формы. При хронической лейкемии используют терапию, ориентированную на приостановление развития болезни, поддержание защитных функций организма и предотвращение осложнений. Кроме того, многих пациентов интересует, лечится или нет острый лейкоз крови. Стоит сказать, что при грамотном подходе, симптомы этой формы недуга также можно устранить. Для этого используют:
Химиотерапию. Она уничтожает раковые клетки. Лучевую терапию. Она разрушает пораженные клетки посредством рентгеновского излучения.
Пересадку стволовых клеток. С помощью этого метода восстанавливается образование здоровых клеток.
Прежде чем приступить к оперативному вмешательству, проводят химиотерапию. Она необходима для того, чтобы освободить место для новых, здоровых клеток костного мозга.

Профилактические меры
Чтобы избежать патологии необходимо:
- выбирать место проживания с насколько возможно более благополучной экологией,
- пациенты, у которых родственники болели раком, должны раз в полгода сдавать кровь на обследование;
- такая же рекомендация касается людей, у которых есть генные поломки, превышающие нормы.
Лейкоз является злокачественным заболеванием, которое часто называют раком крови. При заболевании красный костный мозг вырабатывает лейкозные клетки – патологические кровяные тельца. Почему это происходит в организме человека, ученые до настоящего времени так и не установили.
No related posts.
Врач с 36 летним стажем работы. Медицинский блогер Левио Меши. Постоянный обзор животрепещущих тем по психиатрии, психотерапии, зависимостям. Хирургии, онкологии и терапии. Беседы с ведущими врачами. Обзоры клиник и их врачей. Полезные материалы по самолечению и решению проблем со здоровьем. Посмотреть все записи автора Левио Меши
Читайте также:

