Микроскопические исследования при опухолях

Результаты лабораторных исследований, кроме подтверждения злокачественного процесса, должны свидетельствовать о типе опухоли, степени распространения опухолевого процесса. Диагностика злокачественных опухолей отличается от процесса распознавания доброкачественных участков.
Развитие опухоли начинается с того, что группа клеток под влиянием неблагоприятных факторов выходит из-под контроля и начинает самостоятельную деятельность – безудержное размножение. Данные клетки составляют первичный участок опухоли.
Отличие злокачественного процесса от доброкачественной опухоли
Опухоли могут быть схожи. Одновременно с этим они разнообразны, что затрудняет их классификацию. Индивидуальность каждого опухолевого образования зависит от факторов возникновения, механизма роста, расположения опухоли и степени проникновения в окружающие анатомические структуры.
Опухоли разделяют на доброкачественные и злокачественные образования.
К доброкачественным опухолям относятся образования, которые не опасны для жизни. Доброкачественные опухоли растут медленно. Для них не характерно рецидивирование и рост в окружающие органы. Доброкачественные опухоли не метастазируют.
Однако опухоль доброкачественной природы может значительно ухудшить качество жизни. Если опухоль локализуется в железах внутренней секреции, происходит нарушение гормональной регуляции. Доброкачественное образование больших размеров в кишечнике сдавливает петли кишечника. Как следствие - кишечная непроходимость. Доброкачественные опухоли могут перерождаться в злокачественные опухолевые образования.
Злокачественные новообразования – опухоли, отличием которых является бесконтрольное размножение клеток с проникновением в соседние ткани. Опухолевые клетки переносятся кровью в другие органы, образуя метастазы. Метастазы способны формироваться в костях, печени, головном мозге. Злокачественные опухоли нуждаются в обязательном лечении. Без терапевтических мероприятий раковые опухоли прогрессируют, вплоть до летального исхода.
Особенности диагностики
Диагностика доброкачественных новообразований основана на признаках наличия опухоли. Зачастую пациенты самостоятельно обнаруживают опухоль. Внешне доброкачественная опухоль выглядит как округлое, четко ограниченное новообразование с гладкой поверхностью. Беспокойство вызывает существование опухоли.
Диагностика доброкачественных процессов не вызывает трудностей. Опухоль сама не несет опасности жизни больного. Угроза кроется в нарушенной функции органа, где локализовалось опухолевое образование. Диагностика доброкачественных и злокачественных образований различна.
Клинические проявления злокачественного процесса довольно разнообразны. Поэтому диагностика злокачественных опухолей часто затруднена. В комплексе симптомов злокачественных опухолей выделяют четыре главных:
Синдром патологических выделений. Патологические кровянистые или гнойные выделения свидетельствуют о развитии онкологического процесса. Если раковая опухоль локализуется в желудке, то ее симптом - желудочное кровотечение. Злокачественная опухоль матки дает о себе знать обильными кровянистыми выделениями, а рак молочной железы – серозно-геморрагическим отделяемым из соска.
Нарушение функции органа. Прижившись в органе, раковая опухоль активно увеличивается в размерах, выделяет токсические вещества. При этом изменяется функционирование органа или ткани. Например, рак кишечника симптоматически проявляется кишечной непроходимостью. Основным признаком злокачественного образования в гортани является снижение или потеря голоса, кашель, трудности при проглатывании пищи.
Определение клинических признаков опухолевого процесса и применение индивидуальных методов диагностики важно для определения диагноза и выбора оптимального лечения. Диагностировать злокачественную опухоль необходимо как можно быстрее, так как рак на ранней стадии полностью поддается лечению. Своевременно поставленный диагноз – выявление злокачественного образования во второй или третьей стадии. Поздняя диагностика – запущенный процесс онкологии четвертой степени. Вероятность побороть болезнь низкая.
Методы диагностики злокачественных опухолей
Рентгенологические методы
Рентгенографическое обследование – основной метод диагностики опухолей желудка, легких, кишечника. Новейшим методом исследования в современной рентгенологии является томография – послойное исследование с контрастированием органа. Широко применяется ангиография, бронхография. Флюорография играет большую роль при профилактических осмотрах.
Маммография – методика обследования женской груди с использованием малой дозы рентгеновских лучей. С помощью маммографии обнаруживают опухоли, которые невозможно обнаружить при пальпации. Обследование груди при помощи маммографии врачи рекомендуют всем женщинам, особенно пациенткам, достигшим сорокапятилетнего возраста.
Компьютерная томография – метод диагностики, основанный на использовании рентгеновского излучения. Главным преимуществом КТ является возможность получить за минимальный промежуток времени большое количество поперечных проекций, что немаловажно для планирования хирургической операции и последующего радиолечения.
Ультразвуковая томография – информативный метод исследования, помогающий обнаружить опухоль печени, желчного пузыря, головки поджелудочной железы, почек, мочевого пузыря, внутренних половых органов. Популярно УЗИ - исследование совместно с доплерографией. Это позволяет наблюдать направление кровотока в сосудах органа, где локализовалась опухоль.
Эндоскопия
Метод эндоскопического исследования, благодаря новейшим достижениям оптики, приобрел решающее значение в диагностике начальных стадий онкологического процесса. Применение эндоскопической аппаратуры дает возможность внимательно осмотреть слизистые покровы внутренних органов, выполнить цитологическое исследование. При подозрении на онкологию – произвести забор кусочка ткани для гистологического анализа.
Лабораторные исследования
Клинические анализы крови, мочи, желудочного сока необходимы. Следы крови в моче или каловых массах являются показателями развивающегося патологического процесса онкологического характера. Снижение гемоглобина указывает на анемию. В диагностике рака большое значение имеют биохимические методы исследования. Биохимические тесты обнаруживают эндокринную природу опухоли. Влияние генетических нарушений, лежащих в основе опухоли, позволяет выявить специфические молекулярные маркеры. На основе маркеров создаются тесты для диагностики раковых заболеваний в стадии зарождения.
Онкомаркеры
Онкомаркеры – специфические вещества-индикаторы, которые образуются в результате жизнедеятельности раковых клеток. Высокие показатели онкомаркеров говорят о прогрессирующей онкологии.
Цитологический метод. Гистология
Цитология - доступный метод исследования, который дает возможность выявить атипичные клетки и диагностировать онкопатологию на ранних стадиях. Цитологический метод применяется для диагностики ракового процесса в шейке матки. Образцы мокроты рассматривают при подозрении на злокачественную опухоль легких. Атипичные клетки, обнаруженные при исследовании пунктата из опухоли, подтверждают рак.
Гистология. В современной медицине недопустимо химиотерапевтическое лечение или хирургические операции без предварительного гистологического анализа тканей. Для получения наиболее достоверных результатов гистологического исследования важно строго соблюдать пункты забора биологического материала. Гистологическое исследование бывает срочным и плановым. При срочном анализе биологические образцы замораживают, затем выполняют срезы. Далее врач оценивает состояние тканей под микроскопическим увеличением. Процедура занимает сорок минут времени. Плановое гистологическое исследование заключается в помещении биологических тканей в специальный раствор, заливают парафин, и только после этого делают срез и прокрашивают. Результаты оценивают через десять дней.
После диагностирования рака необходимо выбрать метод лечения. Хирургическая операция - самый конструктивный метод борьбы с раковой опухолью. Химиотерапия – метод лечения онкологических болезней с использованием медикаментозных средств, действие которых направлено на угнетение процесса деления онкоклеток. Иммунотерапия назначается для поддержания защитных сил организма в борьбе с онкологией.
Позитронно-эмиссионная томография (сокращенное название ПЭТ) – это разновидность радионуклидного исследования. Суть метода заключается в регистрации гамма-квантов – энергии, образующейся в результате столкновения позитронов и электронов.
Как проводится исследование?
Перед процедурой пациенту вводят радиофармпрепарат – РФП, который и является источником позитронов, так как включает в себя радионуклид (чаще всего это фтор-18). Препарат, попадая в организм, распределяется по телу человека неравномерно. Многие опухоли, в том числе саркома, отличаются повышенным метаболизмом, поэтому именно там возникает очаг интенсивного поглощения РФП, содержащего глюкозу. При исследовании в злокачественной опухоли возникает особенно активное выделение позитронов, которые, сталкиваясь с электронами, образуют на снимке особое цветное свечение.
Доза радиации, получаемая пациентом при ПЭТ сопоставима с дозой, характерной для компьютерной томографии, и может колебаться в пределах 4-10 мЗВ (миллизивертов).
Для повышения точности диагностики позитронно-эмиссионную томографию нередко сочетают с компьютерной томографией. Это позволяет сопоставить изображения очагов изменения метаболизма с локализацией анатомических образований.
Для каких заболеваний применяется ПЭТ?
ПЭТ с успехом используется для диагностики сарком и других злокачественных новообразований. Исследованию может подвергаться практически любая область тела человека. ПЭТ применяется и для визуализации опухолей головного мозга, но при этом точность исследования может быть невысокой, что связано с естественно высоким метаболизмом глюкозы в тканях мозга.
Компьютерная томография (КТ) – это разновидность рентгеновского исследования, при котором результат предстает в виде послойного изображения тела человека. Для проведения КТ человек подвергается ионизирующему облучению. При том, что информативность компьютерной томографии на порядок превышает обычное рентген-исследование, доза излучения этих методов диагностики практически идентична и находится в пределах 10-15 мЗв.
Как проводится исследование?
Для компьютерной томографии используют специальный аппарат, в который и помещается пациент. Установка включает в себя источник рентгеновского излучения, а также многочисленные датчики. Датчики фиксируют изменения луча после прохождения тканей организма и передают все данные на компьютер. Результат исследования предстает в виде многочисленных послойных снимков-"срезов".
Для диагностики сосудистого строения опухоли может использоваться компьютерная томография с контрастированием. Для этого пациенту вводят специальное вещество – контраст, которое делает изображение сосудов более отчетливым.
Современные мультиспиральные аппараты для КТ отличаются высокой скоростью получения изображений – все исследование длится не более 20-30 секунд. Эта особенность наиболее значима для визуализации пульсирующих объектов (сосудов, сердца), а также при обследовании некоторых групп пациентов, например детей, для которых достижение неподвижности – крайне непростая задача.
Для чего используется КТ?
КТ может использоваться для исследования практически любого органа. В онкологии компьютерная томография – это хороший способ визуализации опухоли, определения ее характера, а также диагностики метастазов.
Магнитно-резонансная томография основана на магнитных явлениях. МРТ широко используется не только в онкологии, но и в кардиологии, неврологии, травматологии и других отраслях медицины.
Как проводится МРТ?
Для проведения исследования пациента помещают в узкую камеру томографа, после чего начинается работа аппарата. Электромагнитные волны, образующиеся в теле человека под действием установки, улавливаются специальными датчиками и выводятся на монитор компьютера. Результат МРТ выглядит как серия послойных картинок-"срезов", на основе которых можно получить объемное представление о структуре органов.
Современные установки для магнитно-резонансной терапии отличаются высокой точностью получаемого изображения. Существуют установки для МРТ, открытые со всех сторон. Такие аппараты актуальны для проведения исследований у детей и пациентов, страдающих боязнью закрытых пространств – клаустрофобией.
Для чего используется МРТ?
МРТ в онкологии используется для визуализации опухоли: определения ее локализации, плотности, соотношения с соседними органами. По сравнению с компьютерной томографией МРТ зачастую является более чувствительным методом диагностики. Кроме того, установки для магнитно-резонансной томографии позволяют делать "срезы" в любой плоскости. Для исследования костной ткани магнитно-резонансная томография обычно не используется.
Исследование на аппарате МРТ не сопровождается излучением, так как в данном случае используется магнитное поле. С использованием мощного магнитного поля связаны противопоказания к проведению МРТ: при наличии кардиостимулятора или других металлических приборов и предметов в теле человека исследование не проводят.
Сцинтиграфия – это метод исследования, основанный на регистрации излучения, исходящего от радиоактивного изотопа, введенного в организм человека.
Как проводится сцинтиграфия?
Перед исследованием пациенту вводят радиофармпрепарат, содержащий изотоп и вещество-носитель. Препарат поглощается органами человека неравномерно, о чем можно судить по испускаемому изотопом излучению – гамма-лучам. Специальные датчики фиксируют излучение и отправляют данные на компьютер для анализа. В результате получают снимок, отображающий локализацию участков, интенсивно поглощающих введенный радиофармпрепарат.
Используемые при сцинтиграфии изотопы активно распадаются, поэтому практически не носят вреда организму – доза излучения при исследовании минимальна. Описаны аллергические реакции на радиофармпрепараты, однако такие случаи крайне редки.
Для чего используется сцинтиграфия?
В онкологии наиболее распространена остеосцинтиграфия, исследующая костную ткань. С помощью данного метода удается визуализировать первичные опухолевые очаги, в том числе саркому, и метастазы. При ряде заболеваний сцинтиграфия по своей чувствительности сопоставима с магнитно-резонансной томографией и позитронно-эмиссионной томографией, которые на порядок дороже и сложнее.
Ультразвуковое исследование (более привычное сокращенное название - УЗИ) – это метод исследования организма человека с использованием ультразвука.
Ткани нашего тела имеют различное акустическое сопротивление, то есть по-разному препятствуют распространению ультразвуковых волн. Результат ультразвукового исследования – это фактически картина участков организма с разным акустическим сопротивлением.
Для чего используется УЗИ?
Ультразвуковое исследование широко используется для обследования больных с новообразованиями мягких тканей. С его помощью можно выявить наличие первичной опухоли, ее соотношение с соседними органами, структуру, размеры, плотность. УЗИ применяется и для диагностики метастазов, а также рецидивов опухоли. В последнем случае УЗИ позволяет выявить рецидивный рост опухоли на самых ранних этапах и способен визуализировать новообразование даже в окружении рубцовых тканей. Ультразвуковой метод исследования нередко используется при взятии биопсии для более точного введения иглы.
При проведении УЗИ нередко выявляются сопутствующие заболевания и осложнения саркомы. Определение этих состояний позволяет подобрать оптимальный способ лечения опухоли.
При саркоме и других опухолях костной ткани УЗИ практически не используется, однако в некоторых случаях ультразвуковое исследование может стать ценным дополнительным методом диагностики.
Диагностика злокачественных новообразований, в том числе саркомы, невозможна без использования микроскопических исследований. Без результатов этих исследований постановка диагноза невозможна.
Для проведения микроскопического исследования опухоли, как правило, требуется биопсия – взятие материала тканей из пораженного участка. Существует огромное количество различных методов микроскопического исследования, тем не менее, они имеют общую цель – определение типа клеток, из которых состоит опухоль. На результатах микроскопического исследования основывается постановка диагноза, определение прогноза, оптимальной тактики и методов лечения.
Морфологическое исследование
Морфологическое исследование является наиболее популярным методом микроскопической диагностики опухолей. Материал, взятый при биопсии (или во время операции), обрабатывается специальными составами, окрашивается, после чего проводится исследование тканей и клеток под микроскопом.
- Цитологическое исследование: подразумевает только определение типа клеток. Чтобы получить материал для цитологического исследования, часто используют пункционную биопсию или соскоб.
- Гистологическому исследованию подвергается срез ткани, при этом под микроскопом изучают не только клетки, но и строение ткани (соотношение клеток, наличие сосудов и т.п.). Материалом для гистологического исследования служит участок опухоли или же вся опухоль целиком, удаленная на операции.
Выводы о типе клеток и тканей делаются на основании определения их размеров, формы, структуры. Точность результатов морфологического исследования зависит не только от профессионализма морфолога и оснащения лаборатории, но и от правильности определения участка для взятия биопсии.
Иммуногистохимическое исследование – это разновидность морфологического метода диагностики. Метод заключается в определении конкретного вещества в тканях. Для этого используются специальные антитела, способные связываться с антигеном – искомым веществом. Образовавшееся соединение окрашивается, что позволяет увидеть его под микроскопом.
Иммуногистохимическое исследование проводится при опухолях неопределенного происхождения (например, в ситуациях, когда опухоль состоит сплошь из недифференцированных клеток), а также для поиска малого количества злокачественных клеток (например, определение метастазов в лимфоузлах). Метод информативен также для диагностики лейомиосаркомы и рабдомиосаркомы.
Цитогенетическое исследование
Цитогенетическое исследование основано на определении изменений на хромосомном уровне. Дело в том, что развитие злокачественных новообразований всегда связано с нарушениями генетической информации. Повреждения генов, ответственных за восстановление генетических изменений, приводят к патологическому интенсивному делению клеток и росту опухоли.
При цитогенетическом исследовании специалист ориентируется на наличие изменения количества хромосом, обнаружении транслокации – обмене участков между хромосомами, инверсии – поворота участка хромосомы, делеции – выпадения части хромосомы и другие изменения. Цитогенетическое исследование используется при саркоме Юинга, радбомиосаркоме, синовиальной саркоме и многих других опухолях.
При определении транслокации ориентируются на установленные изменения при конкретном заболевании. Например, для саркомы Юинга характерна транслокация t(11;22); существуют и альтернативные, более редкие варианты – транслокация t(21;22) и t(7;22). Цифрами в скобках обозначают номера измененных хромосом.
Метод FISH или флуоресцентная гибридизация insitu– современный метод цитогенетического исследования, при котором используются ДНК-зонды, меченные специальными хромофорами, которые дают флуоресцентное свечение. ДНК-зонды представляют собой фрагменты ДНК, способные соединяться с аналогичными участками хромосомы. Таким образом, при исследовании выявляют светящиеся участки ДНК.
Использование метода FISH позволяет:
- уточнить диагноз;
- подобрать оптимальную схему лечения;
- прогнозировать течение заболевания;
- контролировать успешность проводимого лечения.
Молекулярно-генетическое исследование
Молекуляно-генетическое исследование злокачественных новообразований основано на выявлении нарушений на молекулярном уровне. Суть исследования – в выявлении специфичных молекулярных маркеров. Молекулярно-генетическое исследование позволяет:
- выявить группы риска по развитию злокачественных опухолей;
- подобрать оптимальное лечение - например, выбрать химиопрепарат, к которому данная опухоль наиболее чувствительна. Это позволяет отказаться от использования малоэффективных в данном случае химиопрепаратов, а значит избежать ненужных осложнений и выиграть время – своевременно назначить наилучшее лечение;
- достаточно точно прогнозировать рост опухоли.
Быстрый и эффективный метод обнаружения раковых клеток – цитология опухоли. Метод является первым этапом диагностического поиска при подозрении на злокачественное новообразование и имеет массу существенных достоинств, но из недостатков необходимо отметить важный фактор – отсутствие 100% гарантии точной постановки диагноза.
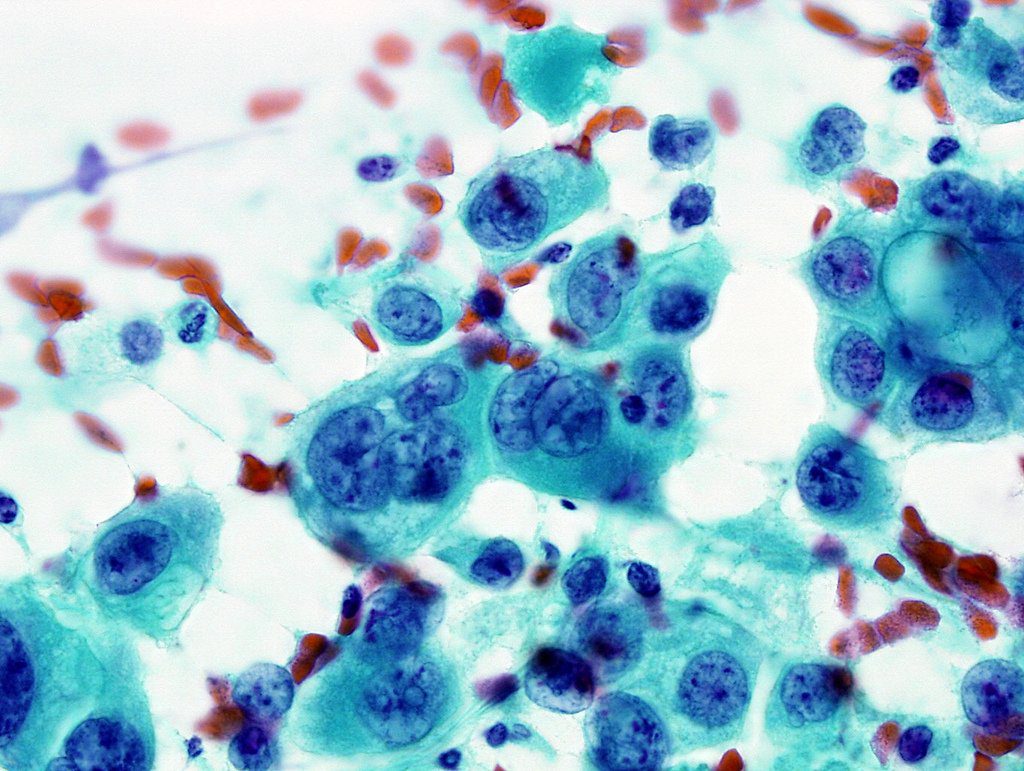
Микроскопия мазков помогает выявить раковые клетки
Цитология опухоли – что это такое
При некоторых вариантах рака можно легко и быстро получить материал для исследования клеточного состава злокачественного новообразования. Цитология опухоли – это микроскопическое исследование мазков, взятых с раковой поверхности, с целью ранней диагностики заболевания. Именно простота забора материала и быстрое получение результата являются причиной того, что процедура чаще всего применяется для массового скрининга рака. Классический пример – взятие мазка из цервикального канала на атипию (онкоцитология), выполняемая каждой женщине при ежегодном визите к врачу-гинекологу.
Достоинства методики
К несомненным и существенным достоинствам диагностической методики относятся:
- Абсолютная безопасность и безвредность для пациента;
- Быстрота проведения процедуры (врачу достаточно несколько минут для получения клеточного материала для исследования);
- Простота и повсеместная доступность (минимум оборудования), что позволяет широко применять метод для массовых профилактических осмотров;
- Возможность многократного проведения процедуры (контроль лечения);
- Необходимость получения небольшого количества клеток с поверхности предполагаемой опухоли для постановки диагноза;
- Выявление начальных вариантов опухолевого роста;
- Позволяет выделить предраковые состояния и предположительно оценить гистотип рака;
- Может применяться вместо биопсии опухоли в тех случаях, когда нельзя или нежелательно проводить хирургическую операцию.
Цитология опухоли не может полностью заменить гистологическое исследование, но в некоторых ситуациях метод позволяет врачу максимально рано обнаружить раковую опухоль и не ждать результат морфологии для начала лечения.
Виды диагностического исследования
Чаще всего цитология опухоли проводится при доступных для диагностики вариантах рака. Выделяют следующие виды исследований:
- Эксфолиативная цитология (слущивание подозрительных на рак клеток) – взятие мазков с поверхности опухоли с применением специальных щеток, получение мазков-отпечатков или выявление раковых клеток в смывах из полых органов;
- Аспирационная биопсия (забор клеточных структур посредством отсасывания из полого органа или солидного новообразования) – сначала проводится пункция или введение инструмента для аспирации, а затем проводится забор клеток для исследования;
- Эндоскопическая (взятие клеточного материала под визуальным контролем из замкнутой полости) – прицельная диагностика при заболеваниях внутренних органов, недоступных для простого наружного осмотра.
Ежегодно проводимая у каждой женщины процедура взятия мазков на онкоцитологию с шейки матки – это классический вариант эксфолиативной цитологии, позволяющий максимально рано обнаружить цервикальный рак.
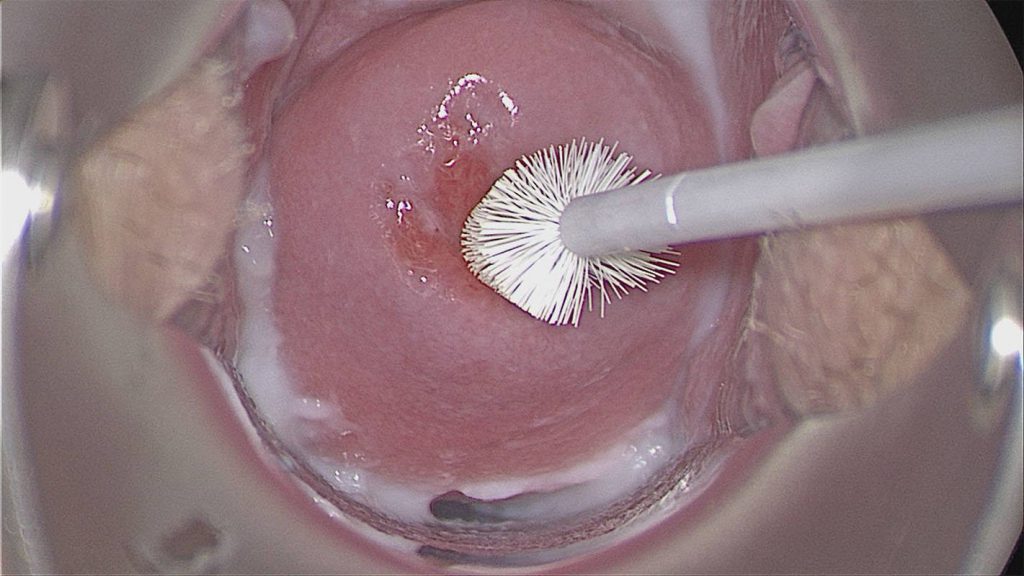
Взятие цитощеткой онкоцитологии из цервикального канала
При каких видах рака применяется
Цитология опухоли применяется часто и повсеместно. К типичным вариантам локализации злокачественных новообразований, при которых используется методика, относятся:
- Рак вульвы (мазки-отпечатки с поверхности новообразования);
- Цервикальная опухоль (онкоцитология из шейки матки);
- Рак тела матки (аспират из маточной полости);
- Новообразование в молочной железе (аспирационная биопсия иглой);
- Опухоли кожи (мазки-отпечатки);
- Рак легкого (мазки из мокроты, цитология опухоли при проведении бронхоскопии);
- Колоректальный рак (мазки-отпечатки при анальных формах, забор клеток при ректороманоскопии или колоноскопии);
- Опухоли пищевода и желудка (получение материала при проведении ФГС);
- Рак щитовидной железы (аспирация клеток с помощью специальной иглы);
- Новообразования мочевыводящих органов (мазки, смывы или аспирация).
При большинстве видах раковых опухолей можно выполнить процедуру по взятию опухолевых клеток. Цитология опухоли – это часто используемый и легко выполнимый метод ранней диагностики с важным недостатком: результат цитологического исследования не гарантирует 100% выявление и подтверждение рака, именно поэтому процедура применяется в качестве первичного скрининга. Если врач выявит подозрение на злокачественное новообразование, то на следующем этапе диагностики надо выполнить биопсию опухоли для точной диагностики карциномы.
Злокачественные новообразования — это группа заболеваний, насчитывающая несколько тысяч видов опухолей разных типов и разной степени злокачественности. Они подразделяются на большие группы в зависимости от того из каких тканей они развиваются: если из эпителиальных (барьерных) — то это раки, если из соединительных тканей (мягких тканей и костей) – саркомы, если из лимфоидных (иммунных) – лимфомы/лейкозы. От того насколько правильно верифицирована опухоль (определен ее тип, степень злокачественности и другие характеристики) зависит правильность и эффективность лечения. Важную роль в этом играют гистологические исследования.
О том, как проходят гистологические исследования, какие задачи кроме диагностических они позволяют решать, что влияет на сроки их выполнения рассказывает заведующая патологоанатомическим отделением с прозектурой НМИЦ онкологии им. Н.Н. Петрова, к.м.н. Анна Сергеевна Артемьева.
Что служит материалом для патоморфологических (гистологических) исследований?
Процесс получения фрагмента ткани (биоптата) — биопсия – это несколько разных способов забора материала для гистологического исследования.
Биопсию внутренних органов делают под УЗИ-навигацией, либо с помощью хирургического вмешательства.
Как обрабатывают эти материалы для проведения гистологического исследования?
Фиксация биоптата может занимать от 6 до 24 часов – в зависимости от его вида и размера.
Операционный материал фиксируется дольше, в несколько этапов. Сначала предварительная фиксация, которая занимает примерно 12 часов. Затем вырезка нужных фрагментов и повторная фиксация еще 24 часа.
Соотношение объема материала к объему формалина должно быть 1:20.
2 Этап. Процессинг — процесс обезвоживания, обезжиривания и пропитки материала парафином. Автомат перемещает кусочек материала из раствора в раствор.
В качестве растворов применяются: абсолютированный изопропиловый спирт (6-8 смен), ксилол (2 смены), расплавленный парафин (2 смены).

Процесс получения парафиновых блоков.
3 Этап. Изготовление парафинового блока. Кусок материала помещается в форму с расплавленным парафином (уже другим нежели во время процессинга – с более высокой температурой плавления) и охлаждается. Выполняется вручную, сложно ускорить.

4 Этап. Изготовление срезов. Толщина образца — кусочка ткани, залитого в парафин – 1-3 мм. Толщина каждого среза 4-5 мкм (0,004-0,005 мм). Выполняет лаборант с использованием специального инструмента – микротома.
Срезы монтируются на стекла и должны высохнуть.
Несмотря на то, что часть материала теряется при выравнивании в микротоме, при должном профессионализме, из одного образца — материала от одной биопсии, операционного материала от одной опухоли, возможно изготовить около 100 стекол (микропрепаратов).
Срезы делаются для рутинной окраски гематоксилинном и эозином, иммуногистохимического исследования и других видов исследований.
Срезы для всех исследований используются одинаковые, различается окраска, могут отличаться стекла, на которые они монтируются, так для ИГХ и FISH нужны специальные адгезивные стекла или заряженные стекла.

Блоки и стекла способны храниться долгие годы и использоваться для проведения дополнительных гистологических исследований, пересмотров, а также в научных целях.

Архив гистологических материалов собирается в НМИЦ онкологии им. Н.Н. Петрова с 1927 года и содержит более 10 млн единиц хранения (микропрепараты — стекла, парафиновые блоки, архивные карточки, влажный архив).
Какие виды гистологических исследований наиболее информативны?
- Гистологическое исследование
- Иммуногистохимия (ИГХ)
- Флуоресцентная гибридизация in situ (FISH), может быть хромофобной (принцип тот же, другой тип метки)
Что позволяют определить разные виды гистологических исследований
Позволяет верифицировать опухоль – то есть определить из каких клеток она состоит (из какой ткани она развивается), степень ее дифференцировки (зрелости).
Рутинная окраска, выполняющаяся при гистологическом исследовании, позволяет выявить патологический процесс в анализируемом материале (биоптате, операционном материале):
- воспаление,
- специфическое воспаление,
- аномалия развития,
- опухоль.
Также, в большинстве случаев, благодаря рутинной окраске, можно определить степень злокачественности опухоли и, если она достаточно зрелая, то какова ее природа.
Инвазивный протоковый рак er 100%.
Карцинома сигмовидной кишки.
Крупноклеточная нейроэндокринная опухоль.
МТС крупноклеточной нейроэндокринной опухоли.
Неспецифический рак молочной железы. Участок in situ карциномы внутри протока, криброзного типа.
Низкодифферинцированный рак пищевода.
При гистологическом исследовании биоптата и операционного материала можно оценить распространенность: размер опухоли и прорастание в окружающие ткани, насколько затронуты лимфоузлы и есть ли метастазы в отдаленные органы (если эти все структуры присланы для гистологического исследования). При консультации готовых микропрепаратов – стекол, это, как правило, невозможно, если опухоль больше размеров гистологической кассеты или рассечена предыдущим исследователем и не предоставлены данные макроскопического исследования.
Во время гистологического исследования изучаются все стекла от одного образца – материала, полученного от одного вмешательства — одной операции или одной биопсии, вне зависимости от их количества, это считается одной консультацией.
Сроки выполнения гистологического исследования зависят от количества микропрепаратов и от категории сложности того процесса, который в них обнаруживается, сроки могут удлиняться, особенно при необходимости использования дополнительных методов исследования и анализа дополнительных сведений. На сроки выполнения гистологического исследования влияет полнота предоставленной пациентом клинической информации, в том числе данных уже проведенных исследований.
Сложное многоэтапное исследование, выполняется после гистологического исследования на том же материале. Опухолевые срезы окрашиваются антителами, которые способны связываться антигенами (белками), которые несут опухолевые клетки. Разные опухолевые клетки несут разные антигены, к каждому из которых подобно ключа к замку подходит антитело.

Один из этапов ИГХ
ИГХ исследование — это комбинаторика. 100% специфичных и чувствительных к какой-то опухоли маркеров не существует, но есть набор антигенов, которые в определенном типе опухоль должны быть и набор тех, которых там быть не должно, таким образом ИГХ-панель строится так чтобы включать несколько антител, которые должны быть позитивны и несколько, которые должны быть негативны. Для разных опухолей различаются эти наборы позитивных/негативных маркеров.
При проведении прогностической ИГХ – выявлении маркеров чувствительности к терапии определяется набор таких маркеров для конкретных опухолей, например, рака молочной железы: рецепторы стероидных гормонов (эстроген, прогестерон), рецептор эпидермального фактора роста (HER2) и индекс пролиферативной активности Ki67 (скорости деления клеток).
Стекла окрашиваются последовательно — различными антителами красятся наборы маркеров в несколько этапов, процесс окраски стекол одним антителом занимает 48 часов.
Таким образом, каждое антитело наносится на отдельный срез ткани, монтированный на отдельное стекло, как правило с соответствующим внешним контролем, количество реакций (используемых антител) и этапов окраски может существенно варьировать в зависимости от конкретной диагностической ситуации, все зависит от индивидуальных особенностей опухоли. Проводится такое количество окрасок, которое необходимо для того, чтобы выявить наиболее характерный для определенной опухоли набор позитивных и негативных маркеров.
Кому-то для этого будет достаточно 5 антител, а кому-то необходимо сделать 20 окрасок и более. Максимальное количество окрасок, которое нам приходилось делать – 212.
Поэтому точные сроки и стоимость этого исследования невозможно определить заранее. Разные по течению и прогнозу опухоли могут быть очень похожи друг на друга, только минимальные различия в окрашивании, с учетом клинических данных и данных других методов обследования, могут позволить установить верный диагноз.
Есть целый ряд доброкачественных опухолей, симулирующих злокачественные, в том числе высокоагрессивные, а некоторые злокачественные высоко дифференцированные опухоли трудно отличить от воспалительных и реактивных процессов. В таких ситуациях только опыт и квалификация патоморфолога, анализ всего комплекса доступной информации (снимки КТ, МРТ, рентген, протокол операции, и др.) позволяют поставить диагноз.
В грамотной интерпретации результатов ИГХ очень важна роль эксперта, ведь те случаи, с которыми приходится работать, в большинстве своем, сложные. Практически не существует антител, которые могут выступать в качестве 100%-х маркеров той или иной опухоли, врачу всегда приходится взвешивать различные вероятности.
- Наличие рецепторов гормонов прогестерона и эстрогена при раке молочной железы;
- Экспрессию HER-2/neu в клетках при раке молочной железы, раке желудка;
- Определить ходжкинские и неходжкинские лимфомы — установить точный диагноз лимфомы на сегодняшний день невозможно без применения этого вида исследования.
- Определить первичная это опухоль или метастазы, тканевую принадлежность метастазов.
Иммуногистохимия позволяет оценить потенциальный темп роста опухоли, ответ на химио-, таргетную, гормональную терапию.
Это метод молекулярно-генетической диагностики в ткани.
FISH проводится в срезе ткани и позволяет привязать генетическую перестройку к конкретной опухолевой клетке.
В этом тесте также используются специальные красители, которые связываются только с определенными участками хромосом. Их называют зондами, которые могут быть помечены флуоресцентным или хромогенным красителем, визуализирующимися при помощи флуоресцентного или светового микроскопа.
Технические операции по подготовке гистологических стекол к этому исследованию занимает 2 рабочих дня.

Анализ препарата с помощью многоголового микроскопа.
Полученные микропрепараты очень чувствительны к внешней среде – они могут выцвести со временем, чтобы избежать потерь информации все FISH-препараты сканируются, создается их цифровая копия, которая доступна для внешнего пересмотра. Специалисты просматривают флуоресцирующий материал в темном поле, в анализе препарата принимают участие как минимум 2 специалиста. При необходимости используется и цифровой анализ.
FISH-тест позволят диагностировать некоторые виды опухолей, определяет целесообразность использования некоторых химиотерапевтических препаратов.
- определяется наличие амплификации HER2 в случаях пограничного результата по данным ИГХ, что необходимо для назначения таргетной терапии;
- проводится диагностика, то есть выявление генетических перестроек специфичных для определенного типа опухолей, когда невозможно окончательно установить диагноз при помощи более простых методик, чаще всего это саркомы мягких тканей и опухоли головного мозга;
- генетические отклонения, вызывающие рак того или иного органа;
- при лимфомах эта методика используется в диагностических целях и для выявления факторов неблагоприятного прогноза, то есть показаний для ранней интенсификации лечения.
Проведение гистологического исследования, и в первую очередь FISH-теста — это экспертная работа, которая зависит от квалификации специалиста. Очень многие мутации, которые выявляются в опухолях, не всегда являются метками опухолей, они могут находиться и в доброкачественных образованиях или нормальных тканях.
За год патологоанатомическое отделение НМИЦ онкологии имени Н.Н. Петрова выполняет около 20000 гистологических исследований (пациентов), из них около 5000 консультативных случаев (пересмотров), более 30000 ИГХ исследований, а также участвует в программе внешнего контроля качества ИГХ исследований NordIQ.
Специалисты отделения обладают огромным опытом проведения гистологических исследований и экспертными компетенциями.
Скорость выполнения гистологических исследований и адекватность гистологического заключения зависят от ряда факторов:
- Качества стекол и блоков;
- Комплектности предоставления стекол (необходимо предоставить все стекла и блоки);
- Предоставление пациентом дополнительной информации, которая поможет верно интерпретировать данные гистологического исследования, ИГХ и FISH-теста, а именно: данные анамнеза заболевания, данные о сопутствующих заболеваниях, в первую очередь инфекционных (ВИЧ, гепатиты); все данные всех проведенных обследований и вмешательств: снимки — рентген, КТ, МРТ, УЗИ, протоколы операций, выписки.
После выполнения гистологического исследования пациент получает гистологическое заключение/протокол исследования гистологического материала.
Расшифровка гистологического исследования: на что обратить внимание?
Гистологическое заключение включает в себя несколько рубрик (полей):
Заполняется как для биоптатов — не обязательно, так и для операционного материала, для которого имеет крайне важное значение в ряде случаев.
В этом поле описано какие антитела использовались в данном случае и каков результат окрашивания: наличие окрашивание или его отсутствие, локализация в клетке при необходимости, а также процент позитивных клеток и интенсивность реакции, когда это имеет значение.
Содержит нозологическую/классификационную единицу, если ее возможно установить по исследованному материалу, то есть дает ответы на вопросы:
- Это первичная опухоль или метастаз?
- Где локализован первичный опухолевый очаг?
- Каков гистологический тип опухоли (из клеток какого типа она состоит).
Также приводятся все необходимые прогностические данные: степень дифференцировки, параметры, влияющие на стадию, состояние краев резекции, если возможно их оценить и т.п.
Поле может содержать комментарии, относительно возможного направления дальнейшего обследования, вероятности того или иного диагноза, необходимости ознакомиться с теми или иными клиническими данными и др.
Мы не рекомендуем пациентам самостоятельно заниматься расшифровкой показателей гистологического исследования, используя информацию, полученную на различных Интернет-сайтах и форумах пациентов, так как на интерпретацию данных влияет большое количество факторов, в том числе, возраст пациента, данные других исследований и др.
Расшифровкой исследования может заниматься только специалист – врач онколог по профилю заболевания!
![]()

Читайте также:

