Миелома почки что это такое
- Что такое Поражение почек при миеломной болезни
- Что провоцирует Поражение почек при миеломной болезни
- Симптомы Поражений почек при миеломной болезни
Что такое Поражение почек при миеломной болезни
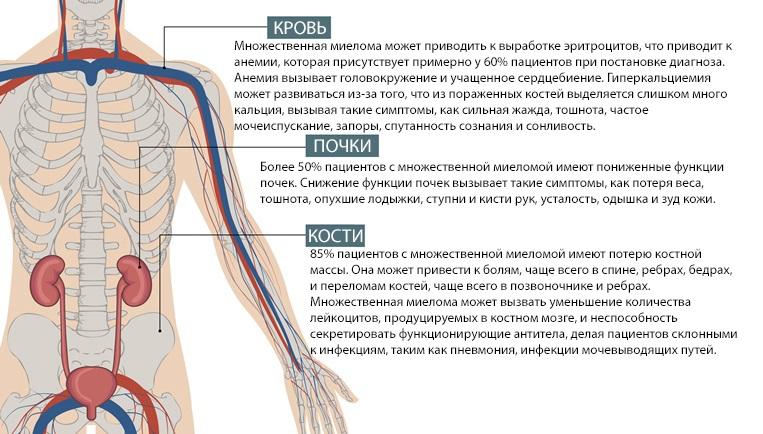
Поражение почек расценивается как наиболее частое клиническое, морфологическое и лабораторное (биохимическое) проявление миеломной болезни и в то же время одно из наиболее тяжелых и неблагоприятных в прогностическом отношении осложнений этой болезни. Частота поражения почек при миеломной болезни колеблется от 60 до 90 и даже до 100 %. Во многих случаях (по данным А. П. Пелещука, 28 %) патологические изменения в почках служат первыми, наиболее ранними клинико-лабораторными проявлениями миеломной болезни, что послужило основанием для выделения почечной формы этой болезни. Поражение почек, обусловленное миеломной болезнью, обозначается как "миеломная нефропатия" или "миеломная почка", реже - как "парапротеинемический нефроз" (Н. Е. Андреева, 1979). Патологические изменения в почках могут иметь различный характер и отличаться значительным полиморфизмом. В одних случаях они строго специфичны для миеломной болезни и обусловлены пара- и диспротеинозом. Этому характеру поражения почек и соответствует термин "миеломная почка". В других случаях миеломной нефропатии изменения в почках носят неспецифический (или не строго специфический) для данной болезни характер и проявляются в виде пиелонефрита, амилоидоза почек, нефрокальциноза, артериолосклероза.
Сравнительно частые пиелонефрит и артериолосклероз почек объясняют преобладанием среди больных миеломной болезнью лиц пожилого возраста и снижением при этом заболевании сопротивляемости организма к инфекции.
Для лучшего понимания механизма развития миеломной нефропатии, ее морфологических и клинических проявлений целесообразно, не останавливаясь детально на патогенетической сущности самой миеломной болезни, напомните читателю основную симптоматику этой болезни и критерии ее диагностики.
Миеломная болезнь (миелома, плазмоцитома). Это системное заболевание опухолево-гиперпластического типа с преимущественным поражением костей скелета, характеризующееся злокачественной пролиферацией клеток ретикулоплазматической природы (Г. А. Алексеев, 197О).
Этиология миеломной болезни до сих пор не выяснена. Характерной ее особенностью является способность миеломных клеток продуцировать патологические белки - парапротеины. Поэтому миеломную болезнь обозначают еще термином "парапротеиноз".
Заболевание встречается преимущественно в возрасте 45-65 лет и имеет тенденцию к заметному росту. Это обусловлено не только улучшением диагностики, но и увеличением удельного веса лиц пожилого возраста. Хотя наблюдаются случаи заболевания миеломной болезнью и: в более молодом возрасте. Мужчины и женщины болеют примерно с одинаковой частотой.
Клиническая картина миеломной болезни обусловлена поражением костной и кроветворной систем, нарушением обмена веществ (главным образом белкового и минерального) и висцеральной патологией.
Первыми клиническими симптомами миеломной болезни, которые обнаруживаются более чем у 50 % больных, являются такие общие симптомы, как слабость, снижение работоспособности и аппетита, астения, похудание и боли в костях. Нередко заболевание начинается внезапными болями в костях или даже спонтанным переломом одной из костей. В ряде случаев больные обращаются за врачебной помощью при случайно обнаруженном белке в моче либо повышении СОЭ.
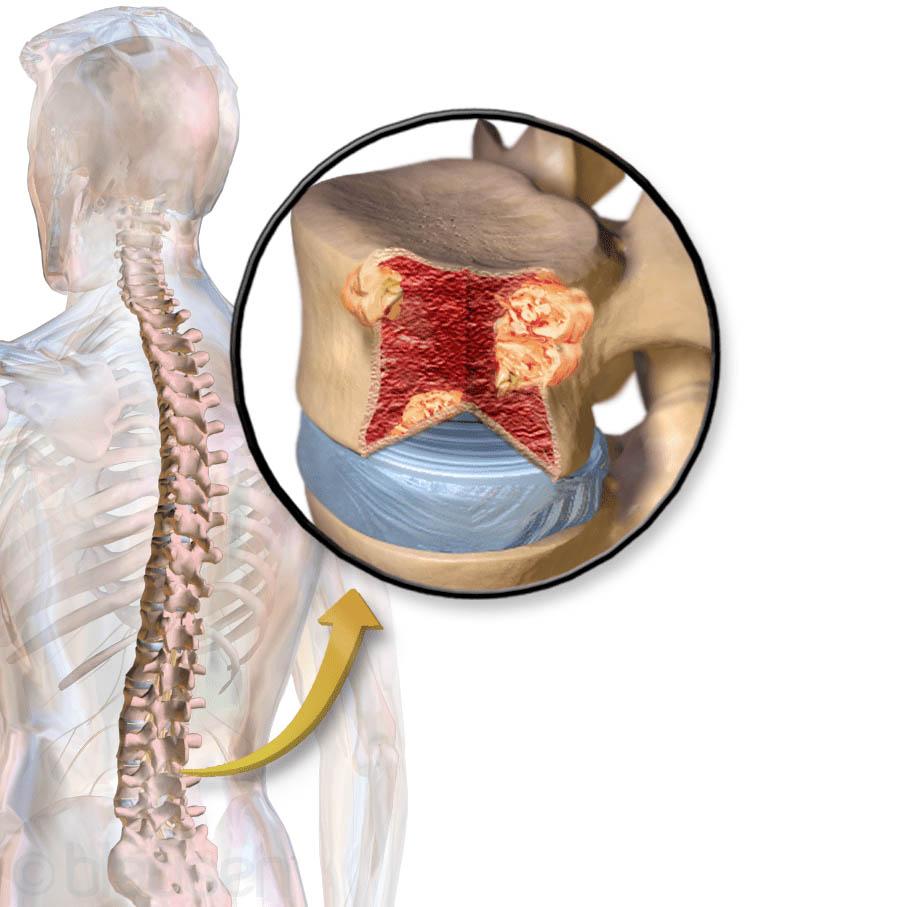
Патологические изменения со стороны костной системы относятся к наиболее частым и характерным клиническим проявлениям миеломной болезни. Они выражаются классической триадой симптомов: боли, опухоли и переломы. В 75-90 % случаев больные обращаются за врачебной помощью именно по поводу болей в костях (оссалгия). Возникновение их связано с деструктивными изменениями в костях вследствие опухолевого разрастания миеломной ткани. Поражаются преимущественно плоские кости - череп, грудина, ребра, позвонки, подвздошные, а также проксимальные отделы трубчатых костей (плечо, бедро). В более поздней стадии болезни появляются видимая на глаз деформация, а затем и спонтанные переломы, которые наблюдаются у 50-60 % больных; особенно часты переломы ребер, позвонков и бедер. При этом тела позвонков уплощаются, деформируются (компрессионный перелом), приобретая форму "рыбьих позвонков" и сопровождаясь укорочением роста больного. Опухоли (миеломы), исходящие из плоских костей, обычно бывают множественными, иногда достигают больших размеров; встречаются примерно в 15-20 % случаев.
На рентгенограммах обнаруживаются дефекты костной ткани округлой формы диаметром от нескольких миллиметров до 2-3 см и более, которые в костях черепа представляются как бы "выеденные молью" или "выбитые пробойником", создавая характерную рентгенологическую картину так называемого "дырявого черепа". В проксимальных отделах трубчатых костей (плечевых, бедренных) костные дефекты рентгенологически выявляются в виде "мыльных пузырей" или "пчелиных сот", а патологически измененные позвонки напоминают "рыбьи позвонки".
Картина периферической крови в начальной стадии заболевания обычно не имеет существенных отклонений от нормы. Однако по мере прогрессирования болезни у всех больных развивается анемия нормохромного типа, патогенез которой не совсем ясен. Возникновение и нарастание анемии связывают с замещением костного мозга элементами миеломной ткани. Степень выраженности и темпы нарастания анемии могут быть различными. По мере прогрессирования заболевания отмечается более или менее выраженная лейкопения (нейтропения). Часто наблюдается абсолютный моноцитоз, а у 2-3 % больных - и эозинофилия. У некоторых больных отмечается тенденция к гипертромбо-
цитозу (преимущественно в начальной стадии заболевания); тромбоцитопения не характерна для миеломной болезни. Количество ретикулоцитов, как правило, не повышается. Возможно развитие геморрагического синдрома, генез которого сложный и не совсем ясный. Классическим признаком миеломной болезни является выраженное (до 50-70 мм/ч) и стабильное увеличение СОЭ, которое часто обнаруживается задолго до появления костной и другой симптоматики этой болезни.
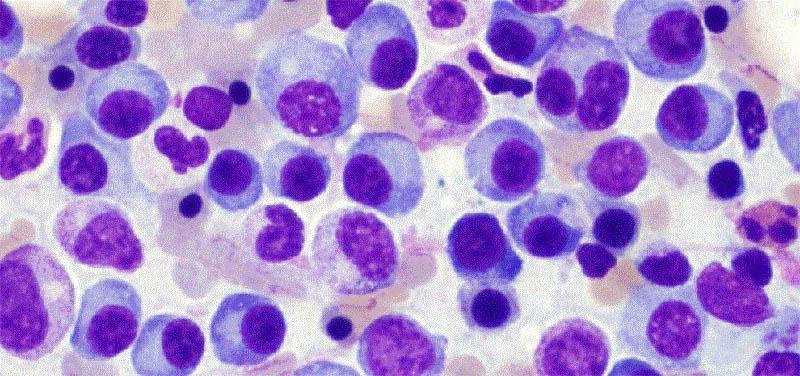
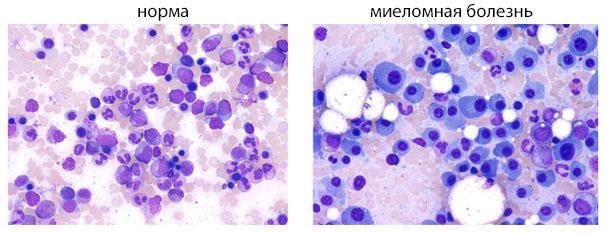
Анализ миелограммы, полученной путем стернальной пункции, позволяет выявить у подавляющего большинства больных (90-95 %) отчетливую миеломно-клеточную пролиферацию с наличием опухолевых (миеломных) клеток более 15 %. Исследование пунктата костного мозга имеет решающее диагностическое значение.
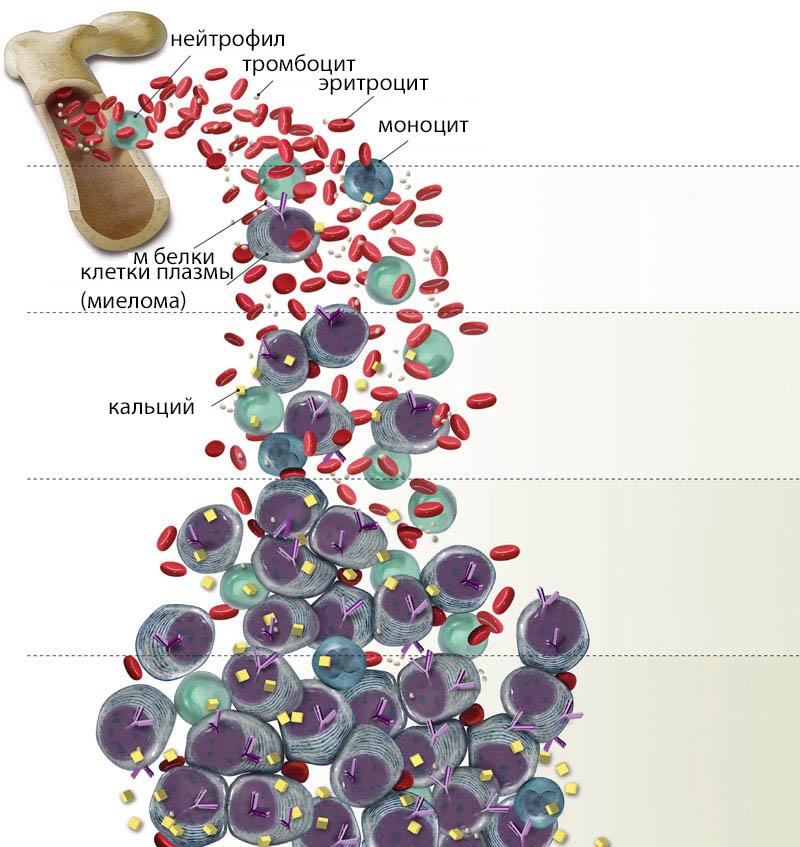
Синдром белковой патологии при миеломной болезни наиболее ярко проявляется в виде гипер- и парапротеинемии (или патопротеинемии). Эти нарушения белкового обмена связаны с избыточной продукцией патологически измененными плазматическими (миеломными) клетками аномальных белков - пато(или пара)протеинов из группы иммуноглобулинов, которые, однако, хотя и родственны (сходны), но не идентичны соответствующей нормальной фракции IgM, IgG и IgA. В этом состоит принципиальное отличие миеломной парапротеинемии от диспротеинемии другого происхождения (например, при ревматоидном артрите, циррозе печени и т. п.), характеризующейся гипергаммаглобулинемией. Следовательно, диагностическое значение при миеломной болезни имеют не количественные соотношения глобулиновых фракций электрофореграммы, а их качественные особенности. Что же касается содержания обычных у-глобулинов в сыворотке крови при миеломной болезни, то оно не только не повышено, а, напротив, всегда существенно снижено, т. е. имеет место постоянная гипогаммаглобулинемия. Методом электрофореза белков парапротеинемия обнаруживается в 90-92 % случаев. При этом важнейший и специфический критерий миеломной парапротеинемии - наличие на протеинограмме узкой интенсивной полосы М либо между у-, b-фракциями, либо в области у-, b- и реже а-2-глобулиновой фракции.
Для миеломной парапротеинемии весьма характерным и патогномоничным признаком является также наличие в моче низкомолекулярного белка Бенс-Джонса (с молекулярной массой 40 000). Синтезируется этот белок только миеломными клетками. Поступая в ток крови благодаря малым размерам, он быстро выводится почками и появляется в моче. Подобно креати-нину, в почках происходит практически полное очищение крови от этого белка. Поэтому в крови его можно обнаружить лишь в минимальных количествах и только с помощью иммуноэлектрофореза. Свободно проникая через клубочковый фильтр, белок Бенс-Джонса дает типичную для миеломной болезни картину изолированной протеинурии. Обнаружение этого белка с помощью электрофореза имеет исключительно важное диагностическое значение, позволяет ставить диагноз на ранней стадии, еще до выраженных клинических признаков, что особенно важно у лиц пожилого возраста с протеинурией неясного генеза. Лишь на поздней стадии миеломной болезни в моче выявляется значительное количество других (сывороточных) белков, которые нивелируют характерную для протеинурии Бенс-Джонса электрофоретическую картину.
Гиперпротеинемия (свыше 80-90 г/л) при миеломной болезни встречается в 50-85 % случаев и достигает иногда 150-180 г/л. Обусловлена она гиперглобулинемией, что в сочетании с гипоальбуминемией приводит к существенному снижению А/Г коэффициента (до 0,6-0,2).
Висцеральная патология при миеломной болезни наиболее часто проявляется поражением почек и значительно реже - печени, селезенки и других органов. У 5-17 % больных выявляется гепато- и(или) спленомегалия. Опухолевые плазмоклеточные инфильтраты могут обнаруживаться во всех внутренних органах, но клинически они проявляются редко: их обычно находят на вскрытии.
Онкозаболевания представляют серьезную угрозу, особенно те виды опухолей, которые имеют высокие показатели заболеваемости у населения. К таким патологиям относится и миеломная болезнь. В медицинской практике существуют другие названия, среди которых миеломатоз, ретикулоплазмоцитоз, генерализованная плазмоцитома.
Эту патологию относят к гемобластозам (рак крови) во время течения которых происходит увеличение концентрации плазмоцитов, вырабатывающих большое количество парапротеинов (патологических белков). Обычно онкопатология диагностируется у пожилых афроамериканцев.
Что такое миеломная болезнь
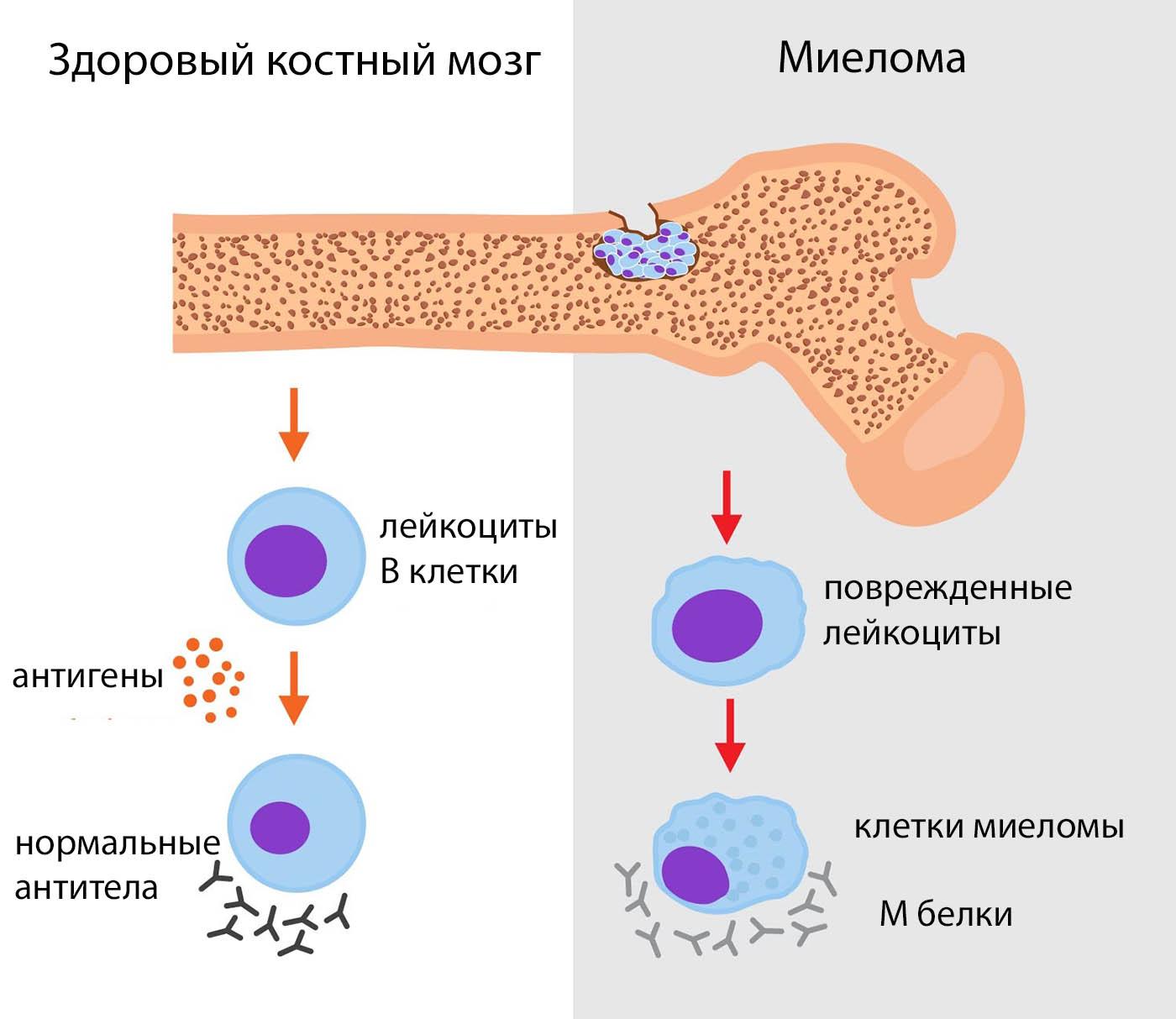
Эта патология именуется как плазмоцитома или множественная миелома. Онкопатологию относят к хроническим миелобластным лейкозам с невысоким показателем злокачественности. Изначально, B-лимфоцит достигает уровня плазмоциты и обретает способность вырабатывать антитела против инфекций. В нормальном состоянии плазмоциты регулируют в организме иммуноглобулины, защищающие организм от проникновения и распространения вирусов. Патологические клетки не в состоянии обеспечивать защиту организма, что обусловлено внезапным снижением синтеза и стремительным разрушением здоровых антител. Под влиянием определенных факторов у больного начинают формироваться клетки, которые постоянно делятся и мутируют. Во время этого образуется большое количество плазмобластов и плазмоцитов в костном мозгу. Они синтезируют в больших объемах белки иммуноглобулина в крови, имеющие неправильное строение. Такие белковые соединения не утрачивают защитную способность, но всё больше скапливаются в костномозговых структурах.
Онкопатология обычно развивается медленно, разрушая костные структуры, но иногда может распространяться на лимфатические ткани, почки и селезенку. После образования миеломы до возникновения признаков болезни может пройти несколько десятилетий. При диагнозе множественная миелома, без адекватного лечения болезнь может привести к летальному исходу на протяжении двух лет.
Причины заболевания
Досконально изучить причины появления миеломной болезни ученым не удалось, но уже установлены факторы, способные спровоцировать развитие онкологического процесса:
- престарелый возраст,
- хронические заболевания крови,
- частые инфекционные заболевания,
- нефропатия (инфекции мочеполовой системы),
- длительное ионизирующее излучение,
- проживание в плохой экологической среде,
- работа, подразумевающая регулярный контакт с токсинами и химикатами,
- наследственность и генетическая предрасположенность к онкопроцессам,
- наличие вредных привычек, в частности курение и пристрастие к спиртным напиткам,
- регулярные стрессы и эмоциональные всплески.

Главным провоцирующим фактором считается нарушение B-лимфоцитов в плазмоциты во время трансформации по организму. Из-за такого сбоя начинает стремительно увеличивается число аномальных плазмоцитов, образующих миеломные клетки внутри костей. По мере течения болезни патологические клетки замещают нормальные, из-за чего постепенно кровь начинает плохо сворачиваться, а иммунитет ухудшаться.
Разновидности
Исходя из того, какой вид парапротеинов вырабатывают атипичные плазмоциты, миелома крови классифицируется на:
- A-миелома — диагностируется в 25% случаев,
- G-миелома — наиболее распространенная разновидность, выявляемая у 50% пациентов,
- M-миелома — встречается не более чем в 6% случаев патологии,
- E-миелома — данный вид болезни диагностируется у двух пациентов из ста,
- D-миелома — на данную разновидность приходится около 3% больных,
- Миелома Бенс-Джонса — на этот вид болезни приходится до двадцати процентов случаев,
- Несекретирующая опухоль — встречается крайне редко, не чаще чем у 1% пациентов.
Миеломы костного мозга G, A, M, E, и D продуцируют неправильные клетки иммунного глобулина типов IgG, IgA, IgE, IgD. Миелома Бенс-Джонса именуется так из-за выделения белка Бенс-Джонса. По большей части это теоретическое распределение миелом. На практике чаще используются классификации по локализации плазмоцитарных клеток и по их строению, а также особенностям опухоли. Исходя из количества затронутых патологией костей либо органов, выделяют одиночные и множественные миеломы.
Данный вид патологии характеризуется возникновением только одного очага, который способен формироваться в определенном лимфоузле или кости, где есть костный мозг. Часто локализуется в бедренных костях, однако может поражать позвоночник и другие трубчатые кости.
При появлении множественной формы опухолевые очаги появляются в нескольких костях. Поражению одинаково часто подвергается позвоночный ствол, черепные кости, ребра, лопатки и т.д. Кроме костей болезнь способна распространяться на селезенку и лимфоузлы.
Главным отличием такой онкопатологии является отсутствие ограниченных точек роста новообразований. Плазматические клетки стремительно делятся и расходятся по всем костям в теле. Внутри кости расположение плазмоцитов не ограничивается одним очагом, патологические клетки заполняют всю площадь костного мозга.
Болезнь отличается одновременным развитием опухолевых очагов со стремительным развитием плазмоцитов, а еще глобальной деформацией костномозговой структуры. Плазмоциты занимают только определенные участки, а остальные патологические изменения возникают из-за воздействия новообразования. При данной болезни плазмоциты могут находиться внутри костной ткани, поражать селезенку или лимфатические узлы.
Болезнь имеет черты как множественной, так и единичной миеломы. Диффузно-очаговая форма делится на несколько видов:
- плазмоцитарной,
- плазмобластной,
- полиморфноклеточной,
- мелкоклеточной.
Каждый подвид болезни отличается своими особенностями течения.
При такой онкопатологии появляется большое количество B-лимфоцитов в очагах роста новообразования, активно продуцирующих парапротеины. Развитие такой миеломы проходит медленно и зачастую вызывает трудности во время терапии. Иногда активная выработка парапротеинов становится причиной поражения важных для жизни органов и систем, которые нечувствительны к терапии.
При наличии злокачественной болезни в кости преобладают плазмобласты, которые синтезируют малое количество парапротеинов, но слишком быстро делятся и размножаются. При своевременном выявлении болезни она хорошо поддается терапии.
Эти виды миелом отличаются наличием в патологических очагах плазмоцитов, находящихся на разных стадиях созревания. Такие миеломы самые агрессивные, ведь очень быстро развиваются и вызывают дисфункцию многих отделов организма.
Стадии заболевания
Тяжесть онкопатологии зависит от этапа, на котором находится заболевание.
Стадий множественной миеломы всего существует три:
- При первой стадии общая масса опухолевого процесса не достигает одного килограмма, гемоглобин в крови равняется 100 г/л или выше. Данная стадия не вызывает симптомов, поэтому болезнь на этом этапе течения обнаруживают крайне редко.
- Вторая — вес опухолевой массы увеличивается до 1,2 кг. Возникают клинические проявления в виде понижения в организме железа, избытка кальция, почечной недостаточности и болевого синдрома.
- Третья — данная стадия характеризуется увеличением опухолевой массы свыше 1,2 кг и значительным изменением костномозговой структуры. Уровень гемоглобина опускается до 85 г/л, кальций падает до 12 мг/100 мл. Течение множественной миеломы 3 степени обычно заканчивается смертью больного. Основной причиной является инфаркт или почечная недостаточность.
Успех лечения в первую очередь зависит от фазы развития болезни, поэтому рекомендуется регулярно проходить полное медицинское обследование.
Симптомы болезни
При наличии миеломы в первую очередь происходит поражение костей и почек, из-за чего возникают нарушения в кроветворной системе. Симптомы миеломы зависят от стадии ее развития, а также степени поражения. Так как развитие болезни занимает очень много времени, бессимптомное ее течение может продолжаться около пятнадцати лет. В это время больной даже не будет подозревать о наличии серьезной патологии. Выявить миелому возможно посредством лабораторных исследований для профилактического обследования или лечения другой патологии.
Симптомами миеломной болезни служат такие проявления:
- частые головокружения,
- развивается анемия,
- наличие болей,
- астения,
- стремительное уменьшение веса больного,
- постоянные ОРВИ и ОРЗ.
При появлении этих признаков миеломной болезни, стоит сразу отправиться за консультацией специалиста и пройти дополнительное обследование, для распознания патологии.
При обильном распространении множественной миеломы у пациентов очень часто наблюдается наличие таких синдромов:
Еще при развитии болезни поражается ЦНС и начинается гиперкальциемия, это только осложняет течение болезни. Когда патология переходит на заключающую стадию, клиническая симптоматика значительно усиливается. В некоторых случаях на четвертой стадии развивается острый лейкоз.
Диагностика
Если возникают подозрения на наличие миеломной болезни, диагностику проводит опытный врач в условиях стационара. В основном к врачу приходят пациенты, у которых анализ крови показал значительное повышение СОЭ, что характерно для миеломы. Во время постановки диагноза больным назначаются определенные лабораторные исследования, которые позволяют распознать болезнь еще на этапе ее формирования. Сначала врач проводит осмотр больного, а также уточняет период возникновения первых клинических признаков болезни, затем назначает анализы.
При миеломе диагностика проводится с помощью следующих исследований:
- общеклинический анализ мочи и крови (определяется повышение белка в моче),
- биохимический анализ крови,
- миелограмма,
- спиральная компьютерная томография,
- рентген костей,
- метод иммуноэлектрофореза.

Курс терапии назначается врачом только после проведения всех диагностических исследований.
Общие принципы терапии
Лечение миеломы не предусматривает применения радикальных методов, так как основной задачей курса терапии является продление и улучшение качества жизни. Вылечить полностью миелому невозможно. Однако в борьбе с опухолевым поражением можно затормозить его развитие и вызвать ремиссию.
После точного диагностирования миеломной болезни, лечение проводится с использованием паллиативных методов, позволяющих затормозить рост новообразования и ослабить признаки. К паллиативным способам лечения миеломы относится химическая терапия, облучение и подбор правильного питания. Проводить лечение народными средствами в домашних условиях не рекомендуется.
Применение химиотерапии — самый результативный метод борьбы с миеломой. Во время проведения курса лечения может использоваться как один препарат (монохимиотерапия), так и несколько медикаментозных средств (полихимиотерапия).
При назначении полихимиотерапии могут использоваться следующие препараты:
- Циклофаосфамид,
- Мелфан,
- Леналидомид,
- Дексаметазон.

Препараты принимают внутрь или внутривенно с помощью внутримышечных инъекций. Когда назначают курс химиотерапии, лечение может проводиться по одной из нескольких схем:
- Схема MP — прием препаратов мелфалан и преднизолон в таблетированном виде.
- Схема M2 — введение внутривенных инъекций винкристина, циклофосфамида и BCNU. Вместе с этим на протяжении двух недель необходимо принимать таблетки преднизолона и мелфалана.
- Схема VAD — терапия проводится в 3 сеанса. Во время первого сеанса лечение проводится лекарствами доксирубицин и винкристин. Во время следующих сеансов необходимо принимать таблетки дексаметазона.
- Схема VBMCP — назначается больным, возраст которых младше 50 лет. В первый день терапии пациентам внутривенно вводят винкристин, циклофосфамид и кармустин. Затем на протяжении недели необходимо пить мелфалан и преднизолон. Через полтора месяца им вновь вводят инъекцию кармустина.
При любой схеме лечения, прием препаратов осуществляется только под строгим наблюдением специалистов.

После лечения химиопрепаратами стойкая ремиссия наблюдается у 40% пациентов.
Применение лучевой терапии назначается обычно при солитарных и крупноочаговых опухолях, когда лечение химиопрепаратами бессильно. В таком случае удается затормозить развитие злокачественного образования и ослабить клинические проявления болезни.
Если облучение и применение химических препаратов не дали эффекта, пациентам проводят пересадку костного мозга. Примерно у 40% пациентов трансплантация стволовых клеток помогает достичь стойкой ремиссии болезни.
Этот способ лечения множественной миеломы предполагает прием назначенных лекарств. Их действие направлено на купирование болей, корректировку концентрации кальция в крови. Препараты нормализуют свертываемость крови и стабилизируют работу почек.
Иногда еще возможно проведение операции по удалению одиночного очага миеломы, над которым потом проводится цитологическое исследование. Если наблюдается тяжелое течение болезни, пациентам может быть назначено применение морфина, бупренорфина и других наркотических препаратов.

Во время лечения болезни обязательно нужно придерживаться правильного питания. Диету при миеломной болезни назначает лечащий специалист. В рационе следует ограничить употребление продуктов с большим содержанием белка. Больному нужно есть меньше мясных блюд, яиц, бобовых и орехов.
Прогноз и профилактика
Обычно при множественной миеломе прогноз неблагоприятный. Почти у всех пациентов удается достичь ремиссии на два или три года, в лучшем случае этот период можно увеличить еще на два года. Без адекватного лечения миеломы, продолжительность жизни пациентов составляет не более двух лет. Полное выздоровление возможно только в случае солитарной формы онкопатологии.
Специфических способов для профилактики образования миеломной опухоли нет. Людям, попадающим в зону риска заболеваемости, рекомендуется регулярно проходить профилактический осмотр, для своевременного обнаружения патологии. Стоит тщательно следить за своим здоровьем, вести активный образ жизни и избавиться от вредных привычек.

Миелома — злокачественная опухоль, подавляющая нормальное кроветворение, разрушающая кости и вырабатывающая патологические белки, повреждающие внутренние органы. Когда говорят о миеломе крови или костей, или позвоночника, или костного мозга, то имеют ввиду одно заболевание с разнообразными проявлениями.
Относящееся к гемобластозам или онкогематологическим процессам, то есть злокачественным болезням крови и лимфатической ткани заболевание имеет много названий: множественная миелома, миеломная болезнь и генерализованная плазмоцитома, плазмоцитарная миелома.
- Причина миеломы
- Что происходит при миеломе?
- Диагностика миеломной болезни
- Когда диагноз миеломы не вызывает сомнений
- Симптомы миеломы
- Лечение миеломной болезни у молодых
- Лечение миеломы у пожилых
- Прогноз при миеломной болезни
Причина миеломы
Миелома состоит из изменённых плазматических клеток. В нормальном костном мозге плазматические клетки рождаются из В-лимфоцитов, но число их ограничено всего 5%, большее количество — уже патология.
Определённой ясности с первопричиной развития плазматической опухоли нет, в инициации процесса подозревают плохую наследственность и склонность к аллергии против собственных тканей, радиацию и работу с токсичными веществами, под подозрение попал и вирус герпеса 8 типа.

Миеломная болезнь поражает трёх из 100 тысяч россиян, как правило, пожилых — преимущественно на седьмом десятке жизни, у молодых до 40 лет заболевание встречается очень редко.
Среди страдающих заболеваниями крови и лимфатической ткани плазмоцитому имеет 10-13%, но из всех существующих в природе злокачественных процессов на больных плазмоклеточной опухолью приходится не более одного процента.
Что происходит при миеломе?
По какой-то причине в костном мозге появляются ненормальные клетки, размножаясь, они нарушают нормальное кроветворение, что проявляется анемией. Недостаток эритроцитов сказывается на работе всех органов, но особенно сильно на легочной ткани и головном мозге, что проявляется недостаточностью их функций.
Функция нормальных плазматических клеток — выработка антител-иммуноглобулинов для защиты от болезнетворных агентов. Миеломные плазмоциты тоже вырабатывают иммуноглобулины, но дефектные парапротеины, не способные к иммунной защите.
В костях миеломные клетки стимулируют остеокласты, вызывая остеолизис — разъедание кости. Из разрушенной кости кальций выходит в плазму, накапливаясь, приводит к гиперкальциемии — тяжёлому состоянию, требующему принятия срочных мер.
Диагностика миеломной болезни
Диагноз устанавливается по анализам крови, где находят парапротеины и определяют их суммарную и видовую концентрацию. Парапротеины обозначают как иммуноглобулины — IgA, IgG и IgМ. Плазмоциты вырабатывают иммуноглобулины по собственному усмотрению и в разном количестве, по их изменению продукции патологических белков впоследствии оценивают эффективность лечения и активность заболевания.
Степень агрессивности плазматических клеток выясняют при микроскопии костного мозга, его получают из грудины при стернальной пункции или при биопсии тазовой кости. Особенно актуально исследование при невысокой продукции парапротеинов или при изменении характера течения болезни.

Часто заболевание случайно обнаруживается во время обычной рентгенографии органов грудной клетки по литическим дефектам ребер. На первом этапе необходимо выявить все деструктивные изменения в костях, чтобы в дальнейшем следить за процессом и результатами терапии, что позволяет высокочувствительная низкодозная КТ всего скелета.
При МРТ изучается состояние плоских костей — черепа и таза, что обязательно при тлеющей и солитарном варианте опухоли. МРТ помогает оценить не только дефекты кости, но и наличие опухолевой инфильтрации мягких тканей, вовлечение в процесс спинного мозга.
Обязательно проводится анализ на кариотип для выявления генетических аномалий, влияющих на прогноз в отношении жизни больного и эффективность лечения.

Когда диагноз миеломы не вызывает сомнений
Характерные особенности клеток определяют течение процесса от медленной и практически доброкачественной гаммапатии или тлеющей миеломы до стремительного плазмоклеточного лейкоза.
Не всегда изначально удаётся классифицировать заболевание, что усложняет выбор оптимальной терапии. В 2014 году международный консенсус определил критерии, облегчающие постановку точного диагноза и отделяющие один вариант опухолевого процесса от других.
В первую очередь, в костном мозге определяют процент плазматических клеток, так при симптоматической миеломной болезни их должно быть более 10%, а 60% говорит о высокой агрессивности опухоли.
- М-протеин в крови, то есть IgA или IgG;
- легкие цепи иммуноглобулинов;
- в моче белок Бенс-Джонса;
- очаги в костях скелета.
При недостаточности специфических критериев диагностике помогают неспецифические, но часто встречающиеся последствия деятельности плазмоцитов и парапротеинов на органы-мишени:
- повышение уровня кальция крови в результате массивного разрушения костей;
- снижение гемоглобина при опухолевом замещении костного мозга;
- повышение креатинина крови — маркёра почечной недостаточности.
Симптомы миеломы
Замечено, что каждый пул плазматических клеток производит иммуноглобулины с персональными особенностями и по своему графику, отчего клинические проявления очень своеобразны и глубоко индивидуальны. Нет двух одинаковых больных, тем более невозможно найти двух похожих пациентов по диагностическим критериям. Тем не менее, выделяют несколько типов заболевания.
По количеству поражений опухоль может быть генерализованной или множественной и солитарной — с единственным очагом.
По течению различают вялотекущую или тлеющую, она же индолетная, и симптоматическую плазмоцитому, протекающую с явными клиническими проявлениями.

Основное проявление симптоматической миеломы — боли в костях вследствие их разрушения, которые появляются не сразу и часто даже не в первый год заболевания. Болевой синдром возникает при вовлечении в опухолевый процесс надкостницы, пронизанной нервными окончаниями. При медленно текущем процессе до выявления опухоли может пройти несколько лет, поскольку ничего кроме эпизодов слабости у пациента не возникает.
В развёрнутой стадии с множественными поражениями на первый план выходят в разных комбинациях и с индивидуальной интенсивностью переломы в местах деструкции костей и проявления почечной недостаточности, или амилоидоз органов.
Лечение миеломной болезни у молодых
Вялотекущий вариант миеломной болезни не всегда требует лечения, поскольку не угрожает жизни, а терапия совсем не безвредна. В данном случае наблюдение за течением процесса более выгодно пациенту, нежели токсичная химиотерапия. Регулярные обследования позволяют вовремя диагностировать активизацию процесса.
Симптоматическая миелома разделяется по стадиям от I до III по уровню в крови специфического микроглобулина и альбумина, стратегия при стадии I и II-III различается только используемыми препаратами и их комбинациями.
При любой стадии основное и определяющее тактику — состояние пациента и его возраст. Так сохранным больным до 65-летнего возраста и без тяжёлых хронических болезней предлагается агрессивная химиотерапия высокими дозами с пересадкой собственных стволовых клеток крови, по-научному, аутологичной трансплантацией.
Физически сохранные пациенты от 65 до 70-летия тоже могут претендовать на высокодозную химиотерапию, но уже не комбинацией лекарств, а единственным препаратом — мелфаланом.
До начала высокодозной химиотерапии проводится несколько курсов полихимиотерапии обычными дозами, затем специальным препаратом стимулируется выработка костным мозгом собственных стволовых клеток, которые собираются и консервируются. Затем пациент получает очень высокие дозы цитостатиков, в результате чего гибнут все клетки крови — опухолевые и нормальные. Нормальные, заблаговременно законсервированные кровяные элементы и вводят пациенту.
Лечение миеломы у пожилых
Пациенты старше 65 лет и помоложе, но с сопутствующими болезнями, влияющими на общее состояние и активность, тоже на первом этапе проходят цикловую химиотерапию, в том числе с использованием таргетных препаратов. Результат лечения оценивается по анализам крови и костного мозга, где определяют концентрацию специфических для заболевания белков и процент опухолевых клеток.
На результате лечения отражается не только возраст, но и наличие нескольких хронических болезней, астенизация, подразумевающая физическое ослабление с похуданием или без оного.
В последние годы спектр химиопрепаратов существенно расширился за счёт таргетных средств, продемонстрировавших хороший непосредственный результат и увеличение продолжительности жизни участников исследований.
Поражения скелета подлежат длительной терапии бисфосфонатами, уменьшающими болевой синдром, предотвращающими переломы и гиперкальциемию. На отдельные опухолевые очаги воздействуют ионизирующим излучением, обязательна лучевая терапия при угрозе сдавления спинного мозга и поражении шейного отдела позвоночника.

Прогноз при миеломной болезни
Кроме возраста пациента и его физического состояния на прогнозе миеломы и продолжительности жизни отражается чувствительность опухоли к лекарственному лечению и биологические характеристики плазматических клеток, в частности генетические аномалии с делецией участков хромосом и амплификацией — удвоением генов.
Читайте также:

