Местный рецидив синовиальной саркомы

Методы исследования. Под рецидивной саркомой мы понимаем развитие опухоли после проведенного лечения, считающегося радикальным, т.е. повторное появление опухоли в области первичного очага или зонах регионарного метастазирования в период более 6 месяцев после оперативного вмешательства (от 6 месяцев до 3 лет - ранние рецидивы, позднее 3 лет - поздние рецидивы СМТ). Выявление отдаленных метастазов саркомы мягких тканей в период времени до 6 месяцев нами определено как первично-генерализованная саркома мягких тканей.
Основным симптомом локального рецидива саркомы мягких тканей явился определяемый визуально, реже - пальпаторно, опухолевый узел или несколько узлов (при мультицентричном росте). У 73 (76,8%) из 95 больных локальный рецидив саркомы мягких тканей выявлен при профилактическом осмотре. В 22 (23,2%) случаях больной самостоятельно выявил наличие опухолевого узла, что и явилось причиной явки на осмотр. Рентгенологическое исследование позволило выявить отдаленные метастазы в легкие у 15 (15,8%) из 95 пациентов, а также наличие или отсутствие рентгенологических признаков вторичного вовлечения подлежащих костных структур. Анатомо-топографическая локализация СМТ определялась с помощью компьютерной томографии или ядерно-магнитного резонанса - у 27 больных. Эти методы являются наиболее достоверными и позволяют планировать объем оперативного вмешательства. Для морфологической диагностики опухоли мягких тканей использовалась закрытая пункционная аспирационная или трепан-биопсия, открытая инцизионная биопсия.
Результаты исследования. По полученным нами данным, наибольшее количество случаев возобновления местного опухолевого роста после хирургического лечения наблюдалось в течение первых 6 месяцев после лечения - 22 (27,8±5,0%) при размере опухоли не более 5 см и в 17 (21,5±4,6%) случаях - при размере опухоли более 5 см. К началу третьего года частота локальных рецидивов была одинакова независимо от размера первичной опухоли. Сроки появления локального рецидива сарком мягких тканей в зависимости от размера первичной опухоли после хирургического лечения представлены на рис. 1.
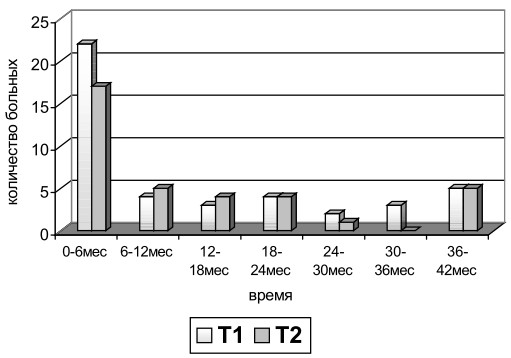
Рис. 1. Сроки появления локального опухолевого роста после хирургического лечения в зависимости от размера саркомы мягких тканей.
Наиболее высокая частота локальных рецидивов при размере первичной опухоли более 5 см наблюдалась нами к концу второго года после хирургического лечения. Эти данные свидетельствуют о том, что опасность появления местного рецидива опухоли у больных саркомами мягких тканей возрастает после хирургического лечения с интервалом в 1 год. Неадекватность хирургического лечения явилась основной причиной высокой частоты локальных рецидивов при размере опухоли до 5 см. Снижение же абсолютного количества локальных рецидивов опухоли при ее диаметре более 5 см к концу третьего года после хирургического лечения было обусловлено гибелью части больных.
Нами также был проведен анализ периодичности возобновления местного роста саркомы мягких тканей в зависимости от размера опухоли после хирургического лечения (табл. 1).
Таблица 1 - Сроки появления локального опухолевого роста после хирургического лечения в зависимости от размера опухоли
Злокачественные новообразования могут возникнуть в любом органе или ткани. Многие виды опухолей встречаются в молодом возрасте и локализуются на коленном или голеностопном суставах. У людей старше 50 лет риск появления образования ниже.
Сущность заболевания и причины его возникновения

Саркома, поражающая синовиальную оболочку, сухожилия, слизистую фасций, называется синовиомой. Поначалу опухоль представляет собой шишку, не приносящую неприятных ощущений. Особенностью патологии является быстрое развитие (часто без капсулы) и скрытый характер течения с прорастанием в окружающие ткани.
Синовиальная саркома может появиться вследствие воздействия факторов:
- наследственная предрасположенность;
- радиологическое облучение;
- застарелые травмы;
- избыток канцерогенов в организме;
- метастазирование от основного онкологического заболевания;
- прием иммунносупрессоров после пересадки внутренних органов.
Достоверные причины развития до конца не выяснены.
Классификация: виды и типы синовиальной саркомы
Злокачественная опухоль делится по типу консистенции:
- мягкая, состоящая из кисты железистой ткани;
- твердая, возникающая вследствие накопления микроэлементов кальция в синовиоме.
- целлюлярная, состоящая из папиллом, железистых кист;
- волокнистая.
В зависимости от типа клеток:
- Монофазная, содержащая эпителиальные предраковые элементы. Саркому этого вида сложно диагностировать в первоначальной стадии из-за незначительных отличий от тканей организма человека. После проявления опухоли прогноз неблагоприятный.
- Двухфазные синовиальные саркомы мягких тканей имеют в своем составе высокодифференцированные саркоматозные и эпителиальные клетки, веретенообразные части, что облегчает их обнаружение на первых этапах прогрессирования и дает положительную динамику при лечении.
Стадии

В начальной стадии саркома имеет небольшие размеры и низкую степень злокачественности. С разрастанием опухоли до 2 или 3 стадии повышается риск метастазирования в регионарные лимфатические узлы. При удалении новообразования нередко на том же месте образуется рецидив.
В 4 стадии патологического процесса саркома распространяется на отдаленные участки организма и практически не поддается лечению. Химиотерапия на этом этапе может улучшить качество жизни не более, чем на 2 года.
Симптомы
Проявления новообразования зависят от места локализации. Часто опухоль развивается стремительно и приносит интенсивные болевые ощущения и изменение цвета кожи (гиперемия, разглаживание кожных складок).
Общие нарушения в организме:
- высокая температура;
- потеря чувствительности конечности;
- быстрая утомляемость;
- плохой аппетит, отвращение к мясным продуктам, резкое снижение веса;
- увеличение местных лимфоузлов;
- нарушение сна.
Особенностью синовиальной саркомы коленного сустава является быстрое нарушение работоспособности нижней конечности. Чаще опухоль является вторичным процессом от злокачественной патологии в тазобедренном сочленении и может поражать кости (остеосаркома) и хрящевую ткань (хондросаркома).
Новообразование приносит сильную боль, не снимающуюся анальгетиками, и приводит к разрушению суставной ткани, нарушению кровообращения. При прорастании саркомы в сустав колена неприятные ощущения присутствуют сразу, начиная с начальных этапов прогрессирования. Произрастание новообразования наружу облегчает диагностирование, так как видно визуально.
Синовиальные опухоли в плечевом суставе носят вторичный характер после метастазирования из щитовидной и молочной желез.
Основными признаками выступает болезненность и затруднение движения пораженной верхней конечностью, деформация сустава.
Диагностика

Обследование складывается из нескольких методов:
- внешний осмотр пораженного участка (покраснение над областью возникновения опухоли, кожные покровы горячие), пальпирование опухоли (определение структуры образования) и сбор анамнеза пациента, выяснение наследственной отягощенности;
- рентгенологическое исследование;
- ангиография, оценка состояния кровеносных сосудов;
- биопсия материала с гистологическим исследованием – один из точных методов, позволяющих узнать структуру раковых клеток;
- радиоизотопное обследование;
- УЗИ, МРТ;
- анализ крови на биохимию, онкомаркеры, ОАК, ОАМ.
Лечение
Терапия саркомы заключается в комбинировании нескольких методов:
- хирургический;
- лучевой;
- химиотерапия.
Основным методом лечения выступает хирургия опухоли. Саркому удаляют в месте ее локализации, что увеличивает процент выживаемости среди пациентов.
- Удаление лимфоузла при наличии доброкачественного образования или начальной стадии недуга.
- Широкое иссечение с захватом близлежащих мягких тканей.
- Радикальное вмешательство, приближающее операцию к почти полной ампутации, но позволяя провести пластику и возможность прибегнуть к артропластике.
- Полное удаление и экзартикуляция при наличии поражения магистрального сосуда и перелома кости вследствие больших размеров опухоли.

Лучевая терапия бывает:
- предоперационной, цель которой – уменьшение размеров новообразования;
- интраоперационной;
- адъювантной (после хирургического вмешательства) – назначается при распаде опухолевидного образования, кровотечениях, в случае наличия противопоказаний к операциям.
Химиотерапия может проводиться при помощи внутривенного введения цитостатиков при наличии метастазов и для снижения риска рецидивов. В основном используют препараты Доксорубицин и Ифосфамид. Метод дает результат при чувствительности клеток саркомы к данным препаратам.
Когда нужна операция по удалению опухоли?
Хирургическое вмешательство необходимо при:
- быстром росте злокачественного новообразования;
- крупных размерах опухоли;
- развитии опасных последствий заболевания (нарушение двигательной функции, кровообращения).
Осложнения и прогноз
Саркома – злокачественный тип онкологического процесса, исход заболевания неблагоприятный из-за раннего распространения метастазов.
Высокую выживаемость имеют люди возрастом до 20 лет при условии терапии на начальных стадиях.
Монофазная синовиома дает отрицательный прогноз вследствие попадания раковых клеток в средостение и возможности развития рака легких.
К осложнениям опухолевого процесса относят переломы костей из-за истончения и поражения костной ткани, разрушение суставных поверхностей, нарушение иннервации и кровоснабжения тканей, находящихся ниже опухоли, распространение метастазов в лимфоузлы и другие органы.
При попадании в забрюшинное пространство образование располагается на задней стенке брюшины или в брюшной полости и разрушает позвонки, нарушая нормальное функционирование спинного мозга.
Профилактика заболевания

Меры предупреждения патологии:
- рациональное питание с введением в рацион свежих овощей и фруктов;
- исключение транс-жиров, снеков, копченостей, фаст-фуда;
- избавление от вредных привычек;
- разумное соотношение работы и отдыха;
- занятие спортом – плавание, езда на велосипеде, танцы, длительные прогулки;
- соблюдение правил личной гигиены, закаливание;
- своевременное лечение хронических заболеваний, регулярное прохождение медицинских осмотров или диспансеризации;
- ежегодная флюорография и маммограмма (последняя – для женщин старше 40 лет).
Диспансерное наблюдение после пролеченного новообразования заключается в регулярных ежеквартальных обследованиях – рентген грудной клетки, УЗИ внутренних органов, исследование ОАМ и ОАК.
Синовиальная опухоль – достаточно редкая форма рака, но требующая тщательного наблюдения за изменениями общего состояния больного. При появлении первых признаков недуга следует немедленно обратиться к врачу и пройти необходимое обследование.
Рецидив саркомы
Онкологические заболевания не всегда удается вылечить даже при обнаружении на ранних стадиях. Современные методы хирургического и терапевтического лечения несовершенны, а злокачественные опухоли могут начать вновь формироваться даже после длительной ремиссии. Так, рецидив саркомы диагностируют у пациентов после удаления новообразования и химиотерапии. Предотвратить повторный рост опухоли можно при постоянных обследованиях. Консультация онколога поможет пациенту узнать больше о таком патологическом состоянии, как саркома мягких тканей: рецидив, риски, негативные последствия, рецидив хондросаркомы и других типов.
В медицинской литературе саркомами называют группу злокачественных новообразований, происходящих из клеток соединительнотканного происхождения. Это могут быть опухоли мягких тканей, вроде жира, мышц и сосудов, или новообразования твердых тканей, включая кости и хрящи. Такие заболевания менее распространены, чем раковые опухоли, сформированные из эпителиальных тканей. Клиническая картина разнообразна и зависит от конкретного типа патологии. Некоторые саркомы быстро растут и распространяются в организме, а другие, напротив, долго развиваются и редко метастазируют. Рецидив саркомы также может быть достаточно характерным для отдельных типов новообразований.
Гистологическое происхождение опухолевой ткани говорит о многом, поэтому важнейшим методом диагностики онкологии является биопсия. Изучение новообразования под микроскопом помогает специалисту оценить агрессивность саркомы, определить стадию болезни и даже назначить лечение. Первоначально онкологу нужно уточнить, из каких конкретно клеток происходит опухоль, поскольку от этого зависит клиническая картина патологии. Как показывает практика, рецидив саркомы в большей степени характерен для новообразований из кроветворных клеток.
Типы заболевания по локализации и происхождению:
- Недифференцированная плеоморфная саркома – это опухоль, чаще всего образующаяся в области верхних или нижних конечностей, а также в задней части живота.
- Желудочно-кишечная стромальная опухоль – новообразование, происхождение которого связано с нервно-мышечными тканями органов пищеварительной трубки.
- Саркома костной ткани – патология остеобластов или других клеток. Рецидив остеосаркомы встречается достаточно часто.
- Липосаркома – опухоль белой жировой ткани, отличающаяся относительно благоприятным течением.
- Лейомиосаркома – патология, поражающая гладкие мышцы в стенках органов.
- Синовиальные саркомы, развивающиеся в области суставов рук и ног.
- Злокачественная опухоль периферической нервной оболочки, также известная как нейрофибросаркома. Новообразование негативно влияет на защитную оболочку нервов.
- Рабдомиосаркома – форма заболевания, поражающая поперечнополосатую мышечную ткань. Патология чаще всего встречается у детей.
- Ангиосаркомы, развивающиеся из клеток кровеносных или лимфатических сосудов.
- Фибросаркомы – основные новообразования соединительной ткани, развивающиеся из фибробластов.
Рецидив саркомы очень важно обнаружить вовремя, поскольку повторный рост патологии может занимать меньше времени. Зачастую онкологические больные поздно проходят обследование из-за отсутствия симптомов, однако нормальное самочувствие не свидетельствует об отсутствии злокачественного процесса. Пациентам с предрасположенностью к таким новообразованиям следует также проходить скрининговые обследования для раннего обнаружения саркомы.
Злокачественные новообразования соединительнотканного происхождения изучены не так хорошо, как эпителиальные опухоли, однако современные молекулярно-генетические исследования помогают ученым обнаруживать все новые этиологические факторы. Механизмы развития саркомы многообразны и зависят от конкретного типа патологии. На сегодняшний день онкологам известные некоторые внутренние и внешние негативные влияния, способствующие канцерогенезу. В первую очередь это генетика, образ жизни пациента, вредные привычки и заболевания внутренних органов.
Рецидив саркомы мягких тканей и первичное новообразование формируются по-разному. Начальные процессы онкогенеза обусловлены изменениями клеток соединительной ткани под воздействием негативных факторов. Главным пусковым фактором является нарушение внутренней регуляции клеток. Чаще всего речь идет о нарушении структуры молекул ДНК, поскольку именно эти химические соединения контролируют метаболизм и клеточный цикл. В результате в ткани формируются клетки, способные быстро расти и делиться. Постепенно образуется опухолевый процесс, распространяющийся на другие анатомические области. Противоопухолевой защиты иммунитета редко бывает достаточно для предотвращения канцерогенеза.
Обобщенные факторы риска:
- Воспалительные и аутоиммунные патологии соединительных тканей. Атака клеток иммунной системы собственных тканей часто может приводить к предраковым изменениям.
- Радиационное воздействие на мягкие и твердые ткани. Этот негативный фактор обычно обусловлен лучевой терапией онкологических заболеваний. Ионизирующее излучение воздействует на ДНК клеток и провоцирует образование аномальные компонентов.
- Курение. В табачном дыме содержатся смолы и другие вредные соединения, негативно воздействующие на соединительные ткани.
- Алкоголизм. Этиловый спирт в первую очередь повреждает эпителий слизистой оболочки желудочно-кишечного тракта и печень, однако возможны и другие негативные эффекты.
- Вредная диета. Этот этиологический фактор в большей степени связан с онкологическими патологиями органов пищеварения. Регулярное употребление красного мяса и жирных продуктов приводит к изменениям во внутренней оболочке органов ЖКТ. Диетологи рекомендуют пациентам с предрасположенностью к онкологии есть больше овощей и фруктов.
- Наследственные этиологические факторы. Обнаруженный рецидив саркомы у близких родственников пациента свидетельствуют о повышенном индивидуальном риске канцерогенеза. Зачастую детям от родителей передаются специфические генные мутации, ассоциированные с ростом новообразований.
- Медикаментозная терапия некоторых заболеваний.
- Доброкачественные опухоли органов. Такие заболевания могут постепенно переходить в злокачественный процесс.
- Малоподвижный образ жизни и избыточная масса тела.
- Воздействие токсичных химических веществ.
Предполагается, что генетические факторы играют большую роль в этиологии соединительнотканных опухолей, чем в случае эпителиальных новообразований. Тем не менее профилактика некоторых сарком не лишена смысла, поэтому следует проконсультироваться с врачом при наличии предрасположенности к онкологии.
Онкологические заболевания известны своим прогрессирующим течением, обусловленным постоянным распространением злокачественной ткани. На определенном этапе опухолевые клетки проникают в кровоток и лимфатическую систему, что обуславливает рост новых патологических очагов в отдаленных органах. Наиболее удобной для лечения является именно локализованная стадия саркомы, при которой новообразование расположено в пределах одного органа. Распространенный процесс сложнее остановить. Онкологическим пациентам с терминальной стадией саркомы часто назначают только терапевтические процедуры для облегчения состояния.
Рецидив саркомы может являться результатом естественного развития болезни или недостатками лечения. Одним из вариантов повторного роста новообразования может быть некачественная хирургия, во время которой врачу не удается удалить все злокачественные ткани. Кроме того, опухолевые клетки могут задерживаться в лимфатической системе. Пациент должен понимать, что ни один метод терапии или хирургии не гарантирует полного излечения, поэтому после прохождения лечения важно регулярно проходить обследования. Чем раньше врач обнаружит рецидив новообразования, тем больше шансов провести эффективную терапию.
При подозрении на повторное развитие опухоли следует обратиться к онкологу. Врач спросит о жалобах, изучит историю болезней и проведет осмотр. Для постановки диагностика специалисту понадобятся результаты инструментальных и лабораторных исследований.
Назначаемые диагностические процедуры:
- Анализ крови на онкологические маркеры и общие показатели.
- Биопсия пораженных тканей с последующим излучением материала в лаборатории и определением гистологического типа саркомы.
- Ультразвуковое исследование мягких тканей.
- Рентгенография, компьютерная и магнитно-резонансная томография – методы получения изображения органов, позволяющие обнаружить рецидив болезни и метастазы.
- Эндоскопическое исследование органов.
Лечение рецидива обычно не отличается от лечения первичной болезни. Если новообразование можно удалить, врач проводит хирургическую операцию. Обычно требуется резекция части органа с удалением близлежащих лимфатических узлов. После операции назначаются терапевтические процедуры для предупреждения нового рецидива.
- Введение цитотоксических и цитостатических противоопухолевых средств для уменьшения размера патологического очага, удаления отдельных злокачественных клеток или замедления роста саркомы.
- Радиационная терапия саркомы, позволяющая замедлить развитие болезни и уменьшить опухоль.
- Введение высокоселективных медикаментов.
- Паллиативная помощь.
Таким образом, чем раньше пациент пройдет обследование у врача, тем выше шансы на выздоровление.
Синовиальная саркома – это опухоль, поражающая мягкие ткани суставов шеи, а также верхних и нижних конечностей. Этот вид онкологии достаточно редкий, заболеваемость составляет 3 человека на миллион. Возраст болезни молодой, страдают люди возрастной категории от 15 до 25 лет, в основном встречается у мужчин. Недуг затрагивает сухожилия. При болезни часто разрушается оболочка сустава.
В 50% случаев саркома прогрессирует в коленных суставах ног. Следующей по множественности идёт опухоль суставов верхних конечностей. Реже болезнь локализуется в голове либо шее. Синовиома рецидивирует после лечения и в течение 3 лет может вернуться к пациенту, оставляя метастазы в лимфоузлах, лёгких и костном мозге.
Синовиальная саркома сложно лечится и быстро прогрессирует. Только специалисты способны справиться с указанной онкологией.
Синовиальная саркома суставов
Поражение колена часто проявляются:
- припухлостью сустава;
- наблюдается повышение местной температуры;
- болезненность при пальпации;
- нарушение, впоследствии полная потеря его функций;
- изменение состояния кожи.
Проявляются признаки общего характера:
- жар;
- тошнота и рвота;
- повышенная утомляемость;
- нарушение работы вестибулярного аппарата;
- чувство усталости;
- резкое похудение;
- кожа становится бледного цвета.
Покраснение и отёк являются первыми симптомами саркомы, лишь потом образуется уплотнение.
Злокачественный раковый процесс быстро даёт симптомы, почти сразу после появления. Неограниченно растущие раковые клетки заставляют новообразование быстро разрастаться, проявляя новые признаки. При появлении признаков рекомендуется обратиться к врачу-онкологу. Лучшее лечение – предупреждение болезни.
Онкология возможна в случаях:
- Частых ушибов и травм коленных суставов.
- При наличии суставных недугов, способных повлечь за собой опухоль.
- Если человек нередко подвергался химической интоксикации или облучению.
- Если новообразование уже присутствует в организме.
- Обнаружена наследственная предрасположенность.
При болезнях коленных суставов важно регулярно посещать ортопеда.
Саркома сустава колена
Зачастую рак коленного сустава показывает вторичную породу. Зона его поражения – хрящевая и костная ткани. Вначале пациент не догадывается о наличии синовиом, но позже опухоль увеличивается и вызывает боль, сдавливая нервные окончания. Под коленом образуется припухлость, оно не сгибается и человек не может полноценно передвигаться. В месте поражения появляется нарушение циркуляции крови и провоцирует отёк.
Если вовремя не диагностировать болезнь, сустав рискует разрушиться.
Саркома сустава голеностопа
Онкология голеностопного сустава имеет схожие признаки с раком колена. Боль локализуется в месте опухоли и может отдавать в ступню и пальцы ног. При потере функции сустава человек лишается способности ходить. Этот вид патологии вызывает трофические изменения кожного покрова.
Если не лечить опухоль, она перетекает в стопу. Изменения мягких тканей стопы заметны сразу, меняется цвет кожи в месте отёка, возникают язвенные поражения.
На фоне заболевания развивается анемия, пациент худеет без видимых причин. Исчезает восприимчивость.
Саркома сустава локтя
Новообразование в локтевом суставе, как и в колене, проявляется посредством яркой, резкой боли. Интенсивность боли увеличивается в зависимости от роста опухоли. Следом появляется дискомфорт при сгибании. У пациента возможно онемение в пальцах.
С ростом опухоли погибает всё больше тканей, новообразование зажимает нервные окончания, сосуды, сухожильный канал. Исчезает восприимчивость.
Саркома сустава плеча
Чувство жжения при поднятии руки и движениях плечом распространяется вниз по руке. Кроме того, пациент ощущает онемение конечности. Ему сложно двигать рукой, потому как этот вид саркомы также поражает мягкие и костные ткани.
Чаще подобная саркома носит вторичную природу.
С остальными суставами в результате появления новообразования происходят аналогичные изменения.
Саркома мягких тканей
Саркома может образоваться не только в суставе, но и в мышцах любого участка тела. Она заражает ближайшие ткани, распространяет метастазы в любы органы, сосуды и суставы. Рак мягких тканей редок и составляет 1% от общего количества диагностированных из миллиона.
Этот тип саркомы отличается высокой смертностью. Формируется опухоль в тканях, содержащих жировую клетчатку, сухожилия и соединительную ткань. Она склонна быстро образовывать вторичные очаги в суставах и внутренних органах. Наиболее часто саркома локализуется в нижней половине тела, в области рук, шеи, головы встречается уже реже.
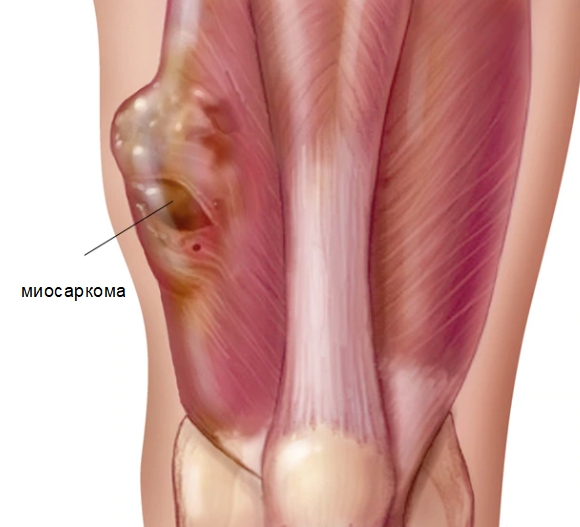
Новообразование желеобразное, плотное либо мягкое при пальпации, капсула не прощупывается. Чаще одиночная, бывают множественные формирования. К примеру, фибросаркома – упругая при надавливании, ангиосаркома – напоминает желе.
Саркомы формируются из разных типов клеток:
- злокачественная шваннома (происходит от нервных клеток);
- лейомиосаркома (из тканей мышц);
- эпителиоидная (микроскопически состоит из клеток эпителия);
- фибросаркома (берёт за основу незрелую соединительную ткань, к примеру, при саркоме лёгкого);
- рабдомиосаркома (мышцы, отвечающие за движения);
- альвеолярная (ткань сосудов);
- внескелетная хондросаркома (в основном хрящевые ткани);
- липосаркома (незрелые соединительные клетки).
Включает в себя 2 подвида:
- Монофазная. Состоит из предраковых либо клеток саркомы. В результате болезни клетки мутируют, маскируя саркому. Потому часто возникают сложности с ранней постановкой диагноза. После терапии прогноз окажется неприятным.
- Бифазная. Этот вариант состоит из клеток обоих известных видов синовиальной оболочки: эпителиальных и саркоматозных. Шансы на исцеление пациента после лечения гораздо выше.
Среди сарком выделяются опухоли с маленьким кровоснабжением, в них маленькое содержание очагов некроза. Также существуют и более злокачественные новообразования, кровоснабжение в которых максимально хорошее, следовательно, и очаги некроза в них образуются быстрее и в большем количестве, позволяя болезни развиваться стремительнее.
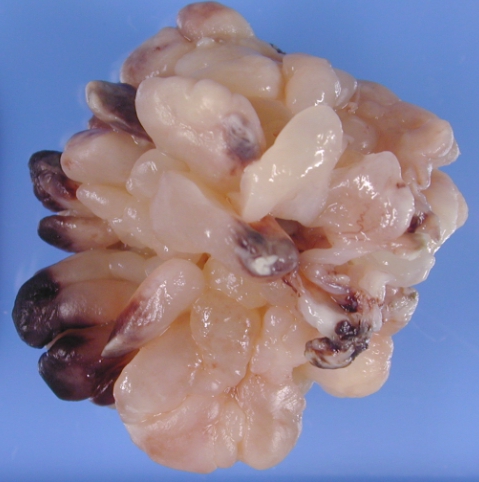
Опухоли бывают доброкачественные, полузлокачественные и злокачественные. К примеру, полузлокачественная опухоль способна возвращаться после рецидивов и быстро растёт. У доброкачественной рост замедлен либо отсутствует вовсе. Злокачественная действует бесконтрольно и несёт прямую угрозу для жизни.
Диагностика саркомы
- Компьютерная томография (КТ). С её помощью можно рассмотреть метастазы в отдельности и по всему организму и определить точное расположение опухоли.
- Ангиография. Проводится перед началом операции. Помогает определить, насколько сильно повреждены сосуды на фоне опухоли, свободны ли они от раковых клеток. Результат влияет на ход и объём операции. Если клетки рака попали в сосуды, зараженные органы подвергаются ампутации.
- Магнитно-резонансная томография (МРТ). По томографии видно отношение новообразования к тканям вокруг, а при химиотерапии виден результат процесса лечения и ход предстоящей операции. Проводят МРТ с использованием вещества, которое накапливается и обозначает её локализацию.
- Биопсия и гистологическое исследование. Этот способ является наиболее точным. Взятый микропрепарат исследуют в лаборатории, по результату анализа получится дать прогноз на выживаемость и назначить правильное лечение.
- Рентгенография. Определяет тип опухоли и признаки её кальцинирования.
- Антиген кальретинин и стронций-85. Кальретинин показывает наличие рака мягких тканей, накапливаясь в организме. Стронций-85 стекается в ткани опухоли, обозначая её локализацию, границы и места расположения метастазов.
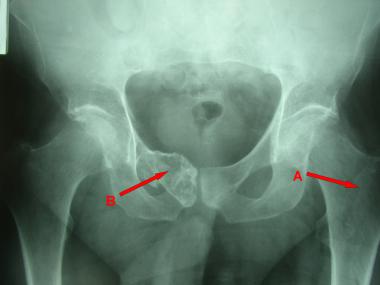
Стадии и лечение
Этапы злокачественной синовиомы бывают:
| СТАДИЯ | ОПИСАНИЕ | ЛЕЧЕНИЕ |
| 1 | Опухоль 5 сантиметров в размере. Злокачественность низшей степени. Метастазы отсутствуют. | При этой стадии назначается операция и лучевая терапия, с помощью которой можно избежать рецидива. |
| 2А | Метастазов нет. Размер становится больше 5 см. | Заболевание по-прежнему поддается. В ходе операции удаляют соединения атипичных элементов с лимфатическими узлами. Данный вид лечения также подходит для степени 2В и 3. |
| 2В | Саркома увеличивается в размере, поражая костные ткани, сосуды и нервы. Вторичные изменения имеются в лимфоузлах. | – |
| 3 | Метастазы попадают в лимфатические узлы. Вероятность выживания становится меньше. Онкология растёт и поражает другие структуры. | – |
| 4 | Границы опухоли размыты, измерить площадь не удаётся. Множество метастазов, располагающихся повсеместно. Нервы и сосуды замешаны в процессе. Выживаемость практически невозможна. | Всю конечность ампутируют. Чтобы сохранить орган, назначается курс из противоопухолевых препаратов. |
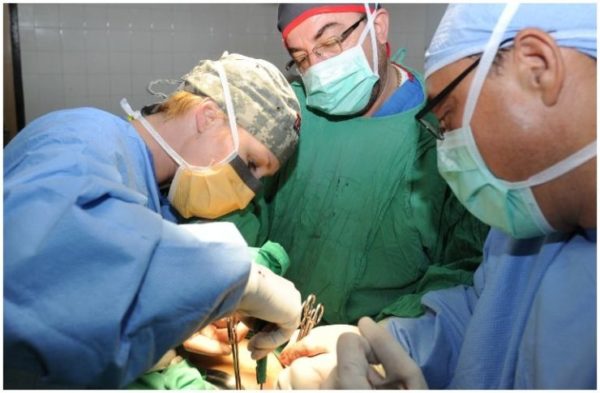
- Широкое иссечение. Хирург захватывает ткани в пределах 3-5 сантиметров. Рецидивы возникают в половине случаев.
- Локальное удаление. Возможно только на начальной стадии, когда опухоль признана доброкачественной. В дальнейшем лечении сначала рассматривается гистология больного. Рецидив 90%.
- Радикальная резекция. Операция приближена к ампутации. Опухоль удаляется с сохранением органа. Сосуды и суставы заменяются протезами. Далее пересаживают кожные лоскуты и мышцы, чтобы скрыть дефекты. Рецидив 14-20%.
- Ампутация. Когда поражен магистральный сосуд, нервный ствол, конечность ампутируют полностью либо частично. Рецидив 10-15%.
Если использовать хирургическое лечение и химиотерапию с облучением вместе, в 90% случаев орган удаётся сохранить.
- Предоперационная. Уменьшает размер опухоли для облегчения операции. Доза облучения 50 Гр.
- Интраоперационная. Риск рецидивов сокращается на 40%.
- Послеоперационная. Назначается, если хирургическое лечение невозможно из-за запущенности опухоли и её распада.
При использовании лучевой терапии вместе с операцией у 70% больных в течение 5 лет отсутствует рецидив.
Лечение химиотерапией применяется как в комплексе с операцией, так и без неё. Всегда применяют Доксорубицин. Это средство повышает эффективность терапии. Используется комплексно. Если новообразование не операбельно, а метастазы присутствуют, назначаются более сильные препараты. Шансы на сохранение конечности увеличиваются на 85%.
Неоперабельные онкопроцессы и случаи, когда метастазы охватили слишком много, лечатся паллиативной терапией. Такой вид лечения больше подходит для третьей и четвёртой стадии рака. В основе лежит детоксикация организма, коррекция анемии, приём антибиотиков, седативных и обезболивающих препаратов. Болезнь заглушается, у больного улучшается самочувствие, теперь он сможет прожить чуть больше.
Есть способы борьбы с раком в домашних условиях. Утверждать, что они справятся с опухолью нельзя, методики не изучены. Этот вид терапии порой опасен для жизни. При обнаружении онкологии лучше всего лечиться медикаментозным способом, под наблюдением медицинского персонала.
Когда лечение завершилось, больной переводится в стационар под наблюдение. Для реабилитации назначается компьютерная томография, рентгенография, отслеживаются онкомаркеры и делается ЭКГ.
Пациент состоит на учёте в онкологическом диспансере и в течение года посещает врача раз в 2 месяца. За этот период времени появляются осложнения после лечения. В случае осложнений принимаются меры для спасения жизни пациенту.
Улучшить восстановление после столь тяжёлой борьбы также поможет правильная, сбалансированная диета, включающая нужные витамины и микроэлементы.
Читайте также:

