Меланома тонкой кишки описание макропрепарата
Дата создания: Октябрь 24, 2017
Дата изменения: Ноябрь 16, 2017
Меланома органов желудочно-кишечного тракта
Первичная злокачественная меланома органов пищеварительного тракта является чрезвычайно редким неэпетелиальным новообразованием с частотой 0,0036 случаев на 1 миллион человек в год. Поэтому об этиологии патологии известно очень мало. В качестве предрасполагающего фактора выступает наследственный меланоцитоз.
Только 3–4% всех меланом первично происходит из слизистых оболочек.
Меланомы ЖКТ могут локализоваться в следующих органах:
- пищеводе;
- желудке;
- поджелудочной железе;
- кишечнике.
Данный вид меланомы может представлять собой метастазы из первичного кожного участка или являться истинной первичной опухолью, возникающей из слизистой оболочки ЖКТ.
Меланомы пищевода составляют около 0,1–0,2% от всех раков пищевода и 0,5% всех внекожных меланом. Почти в 90% случаев опухоль локализуется в средней или нижней трети пищевода. Чаще всего меланома пищевода представлена в виде одиночной опухоли, но в 12% встречается множественное поражение.
Наиболее распространённым симптомом заболевания является нарушение глотания. Выраженность жалоб обусловлена распространённостью процесса.
Основные симптомы меланомы пищевода:
- дисфагия;
- болезненный дискомфорт за грудиной или в верхних отделах живота;
- потеря веса;
- кровотечение в просвет пищевода.
Меланома желудка также является довольно редким заболеванием. Учитывая агрессивные темпы роста, опухоль часто обнаруживается на поздних стадиях.
Пациент может предъявлять жалобы на:
- боль в верхних отделах живота;
- тошноту, иногда рвоту;
- черный дёгтеобразный стул.
При осложненном течении может возникнуть кровотечение в просвет ЖКТ.
Опухоль данной локализации крайне сложна для диагностики, развивается из эпителиальных клеток поджелудочной железы, содержащих пигмент. Симптоматика заболевания не специфична.
- болезненный дискомфорт в области спины и живота;
- потерю аппетита;
- потерю веса;
- тошноту, рвоту.
Меланома кишечника — настолько редкое заболевание, что его происхождение — возникает оно первично или является метастазами от неопознанной кожной меланомы — остаётся спорным.
Некоторые эксперты полагают, что первичные меланомы кишечника происходят из меланобластических клеток нервного гребня, которые мигрируют через пупочно-мезентериальный канал в дистальную подвздошную кишку, тогда как другие считают, что эти опухоли происходят из кишечной нейроэндокринной некожной ткани в виде клеток-предшественников ацетин-предшественников декарбоксилазы (APUD).
Некоторые авторы предполагают, что раковые клетки возникают из нейробластических клеток Шванна кишечной вегетативной нервной системы.
Меланома кишечника обладает самой высокой степенью злокачественности в отношении метастазирования.
Злокачественная меланома является также самым распространенным раком, который специфически метастазирует в тонкую кишку.
Меланома кишечника имеет симптомы, сходные с признаками других опухолей:
- болезненный дискомфорт в животе;
- метеоризм;
- неустойчивый стул;
- примесь крови в кале;
- признаки кишечной непроходимости.
Довольно сложно дифференцировать первичные и вторичные меланомы ЖКТ.
Клиническое значение этого разделения заключается в различии в прогнозах. Первичные меланомы ЖКТ, имеющие быстрый и агрессивный рост, имеют худший прогноз, чем метастатические опухоли. Скорее всего, это связано с более выраженной лимфатической и сосудистой васкуляризацией первичных меланом.
С точки зрения выживаемости, как первичные, так и вторичные злокачественные меланомы имеют худший прогноз, чем их кожные эквиваленты. Пятилетняя выживаемость составляет 10%.
Критерии, разработанные для диагностики первичных меланом ЖКТ:
| Свойства | Первичные меланомы ЖКТ | Метастатические меланомы ЖКТ |
| Наличие единственной одиночной опухоли в слизистой оболочке органа | + | – |
| Наличие других внутримышечных меланоцитарных поражений в окружающем эпителии | + | – |
| Отсутствие кожной или слизистой злокачественной меланомы или других атипичных меланоцитарных поражений кожи, таких как диспластические невусы | + | – |
Рак кожи может метастазировать в желудок, пищевод и в любой другой участок желудочно-кишечного тракта от полости рта до ануса, но наиболее излюбленной локализацией вторичной меланомы являются сегменты тощей и подвздошной кишок.
Методы диагностики
Диагностика первичных меланом органов ЖКТ, прежде всего, ориентирована на визуализацию патологической зоны и биопсию опухоли. Для этих целей широко применяется эндоскопическая диагностика:
- фиброэзофагогастродуоденоскопия;
- колоноскопия;
- аноскопия;
- сигмоскопия.
Во время исследования проводится биопсия патологически измененных и подозрительных участков слизистых с последующим их патогистологическим исследованием.
Для диагностики меланомы поджелудочной железы, а также для определения степени распространённости меланом других отделов ЖКТ пациенту могут быть выполнены:
- магнитно-резонансная томография (МРТ);
- компьютерная (спиральная) томография – КТ (СКТ);
- позитронно-эмиссионная томография (ПЭТ КТ);
- тонкоигольная биопсия (FNA) зоны патологического дефекта.
Чрезвычайно важной является патогистологическое исследование образца тканей. Правильный диагноз и стадия заболевания предопределяют тактику последующего лечения.
Лечение меланом ЖКТ
Тактика лечения узловых меланом ЖКТ зависит от степени прогрессирования опухоли. Зачастую заболевание обнаруживается на распространенных стадиях, при этом удаление первичной опухоли не всегда представляется возможным.
В случаях, когда опухоль распространяется на соседние органы или имеет отдаленные метастазы, максимально эффективной может оказаться целевая (target) и иммунотерапия. Такой подход даёт возможность сократить темпы опухолевого роста, улучшить выживаемость и качество жизни пациента.
В некоторых медицинских учреждениях Европы, США, а также онкологических клиниках Израиля методы иммунотерапии распространённых меланом выделены в особую рубрику. Для этой цели разработаны специальные клинические протоколы.
Дополнительное использование методик стереотаксической хирургии дает возможность сократить объемы неоперабельных опухолей, уменьшить патологические симптомы.
Профилактика меланом ЖКТ
Мер специфической профилактики меланом органов пищеварительной системы не существует. Советы онкологов сводятся к общим рекомендациям:
- избегать чрезмерного пребывания на солнце;
- проводить регулярные осмотры кожных покровов и слизистых;
- при появлении малейших подозрений обращаться к специалисту.
Скрининговые эндоскопические исследования желудка и толстого кишечника в ряде случаев помогают выявлять опухолевый рост на начальных этапах.
I
Меланома (melanoma; греч. melas, melanos черный, темный + -ōma; синоним: меланобластома, меланокарцинома, меланосаркома, меланоцитома, невокарцинома)
злокачественная опухоль из пигментобразующих клеток — меланоцитов. Может располагаться на коже, слизистой оболочке желудочно-кишечного тракта и верхних дыхательных путей, в мозговых оболочках, глазном яблоке и др.
Наиболее часто встречается меланома кожи, причем в 2 /3 случаев на фоне невуса или меланоза. Более чем в 90% случаев опухоль обнаруживается на коже нижних конечностей, туловища и лица; большинство заболевших — женщины. Факторами, способствующими возникновению М. кожи, являются повышенная солнечная радиация, солнечные ожоги, травма невуса и ряд других.
Исходя из клинических и морфологических данных, выделяют три основных типа М. кожи: 1) поверхностно-распространяющуюся; 2) М. типа злокачественного лентиго; 3) узловую. Особая редко встречающаяся форма М. — акральная, при которой опухоль локализуется в области ногтевых фаланг. М. образована преимущественно эпителиоподобными (рис. 1), веретенообразными, невусоподобными и баллонообразными клетками; встречаются смешанные формы.
При гистологическом исследовании опухоли обнаруживают преимущественные направления роста М. в пределах кожи, основными из которых являются фазы радиального и вертикального роста. При поверхностно-распространяющейся М. первоначальной является фаза радиального роста в пределах эпителиального пласта со значительным утолщением эпидермиса. За ней следует фаза вертикального роста, характеризующаяся глубоким проникновением опухолевых клеток в дерму (рис. 2) и подкожную клетчатку. Меланома типа злокачественного лентиго напоминает веснушки и имеет вид коричневого пятна с неровными контурами, выступающего над поверхностью кожи. При этой форме М. преобладает фаза радиального роста. Узловая М. — бляшка коричневого или иссиня-черного цвета (рис. 3), характеризующаяся лишь фазой вертикального роста.
Обнаруженные при гистологическом исследовании первичного очага признаки инфильтративного роста имеют прогностическое значение: по мере внедрения в дерму резко возрастает вероятность метастазирования и рецидива опухоли.
Развитие первичного очага М. кожи начинается обычно с появления пигментного пятна на интактной коже или увеличения размеров пигментного невуса. Первым проявлением М. может быть изменение цвета невуса, изъязвление его или кровоточивость при легком травмировании. Существует также так называемая первично-метастатическая М. — метастаз опухоли в коже. Первичный очаг при этом имеет любую локализацию и может оказаться незамеченным, особенно если размеры его незначительны или новообразование не содержит меланина. Иногда возможна так называемая спонтанная регрессия первичного очага, единственными клиническими признаками которого остаются кожные метастазы.
Макроскопически М. кожи имеет вид папилломы, язвы или образования округлой, овальной либо неправильной формы, цвет ее от розового до иссиня-черного; бывает беспигментная М. (амеланотическая). По мере роста первичной опухоли вокруг нее появляются радиальные лучи, дочерние пигментные включения в кожу — сателлиты, внутрикожные (рис. 4), подкожные и отдаленные метастазы. При метастазировании в регионарные лимфатические узлы образуются конгломераты с вовлечением в патологический процесс окружающих тканей и кожи. В дальнейшем появляются метастазы в легких, печени, головном мозге, костях, кишечнике и в любом другом органе или ткани организма. В поздних стадиях процесса в моче больного может обнаруживаться меланин, придающий ей темную окраску (мелаиурия). Особенностью клинического течения беспигментной М. является обширное поражение регионарных лимфатических узлов и относительно частое метастатическое поражение костей.
Меланома слизистой оболочки желудочно-кишечного тракта и верхних дыхательных путей по клинической картине в основном не отличается от поражения этих органов при других злокачественных опухолях. Особенностью М. слизистых оболочек является ее склонность к метастатическому поражению печени.
Меланома мягких мозговых оболочек протекает так же, как любая внутричерепная опухоль, с приступообразными головными болями, тошнотой, рвотой, ригидностью затылочных мышц, застойными явлениями на глазном дне и другими признаками поражения головного и спинного мозга. Чаще диагноз устанавливается при гистологическом исследовании удаленной опухоли.
Меланома глаза может исходить из сосудистого тракта глазного яблока, конъюнктивы, склеры, а также из вспомогательных органов глаза; наблюдается чаще в возрасте 50—60 лет. В зависимости от локализации первичного очага опухоли различают М. сосудистой оболочки (хориоидеи), ресничного тела и радужки. Начальная стадия развития опухоли характеризуется нарушением остроты зрения, центральной скотомой, фотопсией и метаморфопсией. При офтальмоскопии на глазном дне можно обнаружить узел с четкими грануляциями. Увеличение размеров опухоли сопровождается циркуляторными расстройствами и реактивным воспалением, что создает предпосылки для развития вторичной глаукомы. Дальнейший рост опухоли ведет к экзофтальму, видимым опухолевым поражениям глазного яблока. При М. глаза обнаруживают метастазы во внутренние органы, чаще в печень.
При подозрении на М. больной должен быть немедленно госпитализирован для обследования с применением ультразвукового и радионуклидного методов, а также других исследований, включая морфологическое.
Лечение хирургическое: широкое иссечение первичного очага. Вопрос о химиотерапии или иммунотерапии решается дополнительно.
Прогноз определяется особенностями клинического течения заболевания и стадией развития опухоли. При неинвазивной М. хирургическое иссечение приводит к излечению. Пятилетняя выживаемость больных после операции в зависимости от стадии инфильтративного роста наблюдается в 45—70% случаев; наличие метастазов в регионарные лимфатические узлы снижает этот показатель до 30%. При отдаленных метастазах прогноз сомнителен.
Профилактика М. — удаление невусов у лиц с пониженной пигментацией кожи, иссечение пигментных образований при изменении их размеров, цвета, появлении изъязвлений и кровоточивости при легкой травматизации.
Библиогр.: Иконописов Р. и др. Пигментные опухоли, пер. с болг., София, 1977; Нивинская М.М. Клиника и лечение меланом, М., 1970, библиогр.; Трапезников Н.Н. и др. Пигментные невусы и новообразования кожи, с. 69, М., 1976.
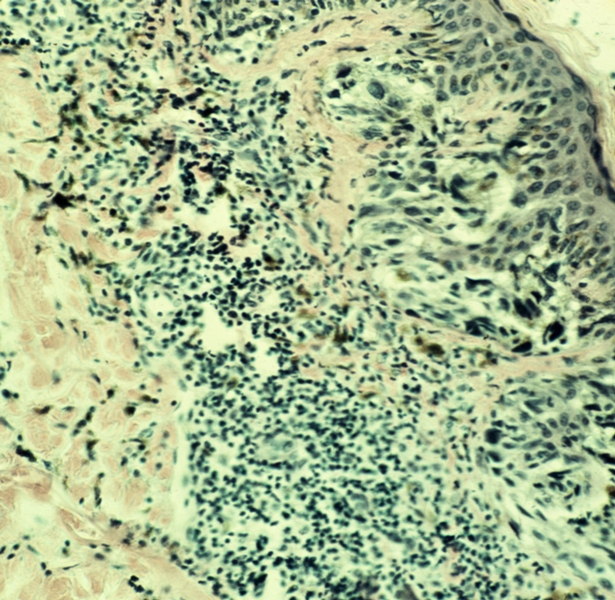
Рис. 2. Микропрепарат меланомы кожи: ячейки опухолевых клеток в сосочковом и сетчатом слоях дермы. Окраска гематоксилином и эозином; ×200.
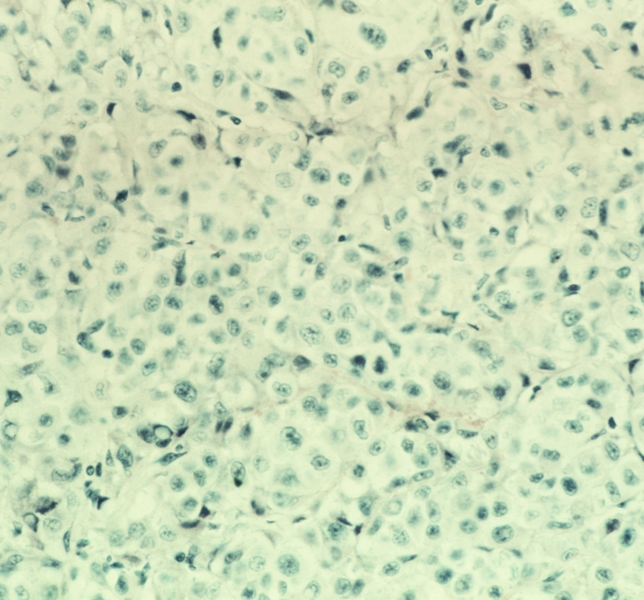
Рис. 1. Микропрепарат меланомы кожи: все поле зрения занимают эпителиоподобные опухолевые клетки. Окраска гематоксилином и эозином; ×400.
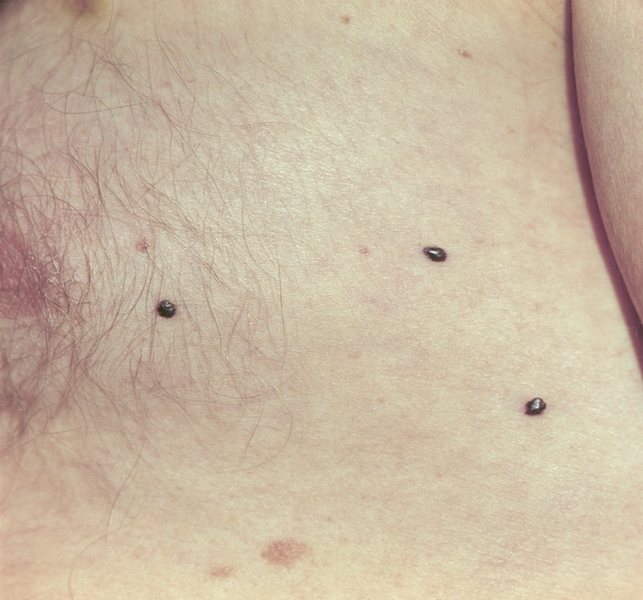
Рис. 4. Внутрикожные метастазы меланомы.
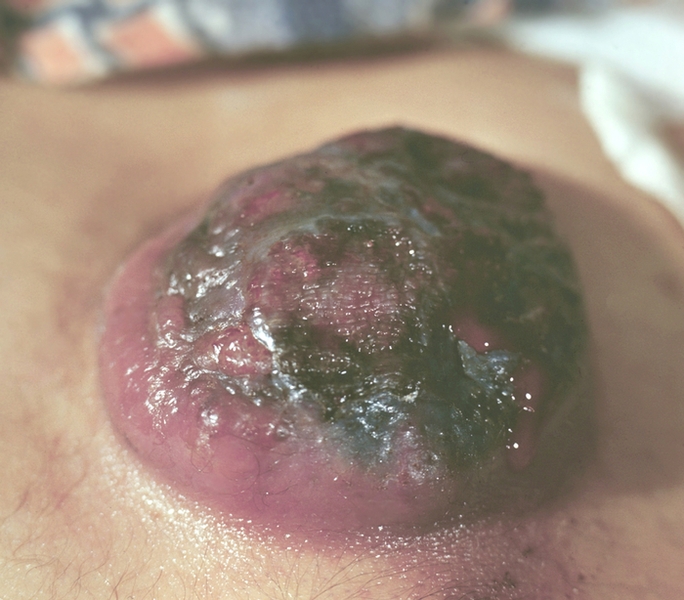
Рис. 3. Узловая меланома кожи.
II
Меланома (melanoma; Мелан- + -ома; син.: мелапобластома, меланокарцинома, меланома злокачественная — нрк, меланосаркома, меланоци-тобластома, меланоцитома, невокарцинома, хроматофорома)
злокачественная опухоль, развивающаяся из клеток, продуцирующих меланин.
Меланома амеланотическая (m. amelanoticum: син. М. беспигментная) — М, клетки которой не содержат меланина.
Меланома беспигментная (m. non pigmentatum) — см. Меланома амеланотическая.
Меланома веретеноклеточная (m fusicellulare) — М., клетки которой имеют веретенообразную форму.
Меланома глаза (m. oculi) — М., развивающаяся из пигментных клеток сосудистой оболочки глаза.
Меланома глаза плоскостная (m. oculi planare) — М. г., растущая преимущественно в плоскости сосудистой оболочки.
Меланома глаза узловая (m. oculi nodulare) — М. г. в виде узла в сосудистой оболочке, прорастающего через сетчатку в стекловидное тело.
Меланома иридоцилиарная (m. iridociliare) — М. глаза, исходящая из пограничных отделов радужки и ресничного тела.
Меланома кожи (m. cutis) — М. в форме папилломы, язвы или узла, развивающаяся преимущественно на открытых участках кожи.
Меланома смешанно-клеточная (m. mixtocellulare) — М., состоящая из клеток как многоугольной эпителиоподобной, так и вытянутой веретенообразной формы.
Меланома эпителиоподобная (m. epithelioideum) — М., клетки которой имеют многоугольную или округлую форму.
Меланома ювенильная (m. juvenile) — см. Меланома юношеская.
Меланома юношеская (m. juvenile; син. М. ювенильная) — М., характеризующаяся наличием крупных клеток с ацидофильной цитоплазмой и большими, в виде пузырьков, ядрами; отличается более доброкачественным течением; встречается чаще в юношеском возрасте.
ЗАНЯТИЕ №8 ХРОНИЧЕСКОЕ ВОСПАЛЕНИЕ. ГРАНУЛЕМАТОЗЫ. РЕГЕНЕРАЦИЯ И РЕПАРАЦИЯ.
Микропрепарат № 47 Межуточный миокардит
Опред в миокарде дифф инфильтратом, представленным лимфоцитами, плазматическими кл, гистиоцитами, с примесью нейтрофилов и полиморфно-ядерных лейкоцитов. Инфильтрат проникает между кардиомиоцитами, вызывает в них дистрофическое обызствление и некроз. Исход-диффузный мелкоочаговый кардиосклероз.
Микропрепарат № 89 Туберкулезная гранулема
В легких видны многочисленные гранулемы, в центре гранулемы – небольшие участки казеозного некроза, который окружен волом из эпителиоидных кл, лимфоцитов и гигантских многоядерных клеток Пирогова-Ланганса
Микропрепарат № 54 Сифилитическая гумма печени
Опред обширный участок казеозного некроза, окруж зоной гранулематозного воспаления, представленный лимфоцитами, плазмотическими кл, макрофагами и фибробластами. Среди клеток инфильтрата видны многочисленные мелкие сосуды с продуктивными васкулитами.
Микропрепарат № 104 Сифилитический мезоаортит
В средн оболочке аорты виден гуммозный инфильтрат, сост из лимфоцитов, плазматических кл, макрофагов, фибробластов. По ходу инфильтрата наблюдается разрушение эласт волокон. Инфильтрат проникает в наружную оболочку по v.v.
№104 (Б) участки разруш эласт волокон не окрашиваются
Микропрепарат № 45 Крупноочаговый кардиосклероз
Виден большой участок грубоволокнистой соед ткани (рубец), замурованный атрофитными кардиомиоцитами. По периферии рубца –гипертрофия кардиомиоцитов (Кл крупные с большими гиперхромными ядрами)
№45 (Б) окр на соед тк-пикрофуксином по Ван Гизону. Соед тк окрашивается в красный цвет
Макропрепарат Милиарный туберкулез легких
Легкие увеличены в размере, на поверхности и на разрезе видны многочисленные мелкие бугорки сероватого цвета
Макропрепарат Казеозная пневмония
Доля легкого увеличена в размере, плотной консист, на разрезе шереховатого вида, желто-серого цвета. На плевре – наложения фибрина
Макропрепарат Сифилитический мезоаортерит
ЗАНЯТИЕ №11 ОБЩЕЕ ОБ ОПУХОЛИ. ОПУХОЛИ ИЗ ТКАНЕЙ, ПРОИЗВОДНЫХ МЕЗЕНХИМЫ. ОПУХОЛИ НЕРВНОЙ И МЕЛАНИНОБРАЗУЮЩЕЙ ТКАНЕЙ.
Микропрепарат № 57 Фиброма пищевода
Опухоль имеет четкие границы. Окружена соед-тк капсулой, представленной упорядоченными пучками соед-тк волокон. Опухоль построена из пучков коллагеновых волокон (соед тк) разной толщины и направленности, между которыми видны фибробласты.
Микропрепарат № 61а Лейомиома матки
Опухоль имеет четкие границы, окружена соед-тк капсулой, построена из пучков гладко-мышечных клеток разной толщины и направленности
№61(б) окраска пикрофуксином по Ван Гизону. Тонкие прослойки соед тк окраш в красный цвет
Микропрепарат № 63 Гемангиома печени
Опухоль построена из сосудистых полостей венозного типа, выстланных эндотелием и заполненных кровью; часть полостей кавернозно расширена, между полостями – тонкие прослойки соед ткани
Микропрепарат № 67 Недифференцированная саркома
Микропрепарат № 60 Глиобластома
Опухоль диффузно растет в вещ-во головного мозга, с выраженным клеточным атипизмом. Построена из полиморфных клеток с полиганальными гиперхромными ядрами. Встречаются гигантские клетки, характерно наличие многочисленных пат митозов, обширных очагов некрозов и кровоизлияний
Микропрепарат № 69 Меланома кожи
Опухоль с выраж клеточным атипизмом, предст веретеновидными окруженными пластинчатыми клетками, в цитоплазме которых опред темно-коричневый пигмент. Опухоль бедна стромой.
1. Меланома — это опухоль:
а) доброкачественная нервной системы;
б) злокачественная кожи любого гистогенеза;
в) злокачественная из меланинпродуцирующей ткани;
г) доброкачественная из меланинпродуцирующей ткани;
д) любая доброкачественная опухоль кожи.
2. Мезенхимальная опухоль:
3. Первые гематогенные метастазы саркомы бедра локализуются:
г) головном мозге;
д) лимфатических узлах.
4. Клеточный атипизм характерен:
5. Иммуногистохимическая реакция с виментином используется для диагностики:
г) злокачественной шванномы;
6. Нарушение оттока ликвора при опухолях головного мозга может приводить:
а) к инфаркту мозга;
в) кровоизлиянию в головной мозг;
7. Первые метастазы саркомы обычно являются:
8. Опухоли из меланинпродуцирующей ткани могут локализоваться везде из перечисленного, кроме:
б) слизистых оболочек;
в) сетчатки глаза;
г) мозговых оболочек;
9. Опухоль Абрикосова (зернистоклеточная опухоль) развивается:
а) из шванновских клеток;
10. С астроцитами связывают гистогенез:
Больной А., 25 лет, имеющий рыжий цвет волос, после интенсивной инсоляции во время командировки в Австралию обнаружил рост и воспалительную реакцию вокруг невуса на боковой поверхности шеи. При биопсии поставлен диагноз нодулярной меланомы толщиной 3 мм, опухоль удалена с прилежащими тканями.
Вопросы к ситуационной задаче
1. Опишите микропрепарат меланомы кожи.
2. Какие факторы риска имел данный больной для развития меланомы?
3. Каков прогноз послеоперационной выживаемости у данного пациента?
4. Назовите другие возможные локализации меланомы.
5. Какие методы позволяют поставить диагноз беспигментной меланомы?
Ответы на тестовые задания к теме
| Номер задания | Правильный ответ | Номер задания | Правильный ответ |
| в | б | ||
| г | а | ||
| в | д | ||
| б | а | ||
| в | б |
Ответы на вопросы к ситуационной задаче
1. Опухоль построена из атипичных клеток с крупными гиперхромными ядрами полиморфного вида, встречаются фигуры патологических митозов (клеточный атипизм), клетки опухоли содержат гранулы коричневого пигмента меланина (маркер гистогенетической принадлежности). Опухоль распространяется в эпидермис и дерму (инвазивный вертикальный рост). Строма слабо развита.
2. Рыжий цвет волос, инсоляция, невус кожи открытых частей тела — факторы риска развития меланомы.
3. Прогноз неблагоприятный, так как при толщине меланомы от 3,0 до 3,9 мм, в среднем, 5 лет переживают лишь 60% пациентов.
4. Злокачественные меланомы могут локализоваться на коже, слизистых оболочках, в сосудистой оболочке глаза, мягких мозговых оболочках.
5. Диагноз безпигментной меланомы ставится при обнаружении в опухоли гистогенетических онкомаркеров — антигена меланомы, тирозиназы, меланосом.
Тема 13. Болезни перинатального периода. Недоношенность. Переношенность. Задержка внутриутробного роста и развития плода. Родовая травма и родовые повреждения. Болезни лёгких. Врожденные пороки развития. Внутриутробные инфекции. Гемолитическая болезнь новорожденного. Муковисцидоз. Опухоли у детей. Хористомы, гамартомы, тератомы
1. Анэнцефалия — описать.
2. Боковая левосторонняя расщелина верхней губы (верхней губы, альвеолярного отростка и твердого нёба — хейлогнато-палатосхизис) — демонстрация.
3. Незаращенное овальное окно— описать.
4. Поликистоз почек — описать.
5. Поражение лёгких при муковисцидозе — демонстрация.
6. Тератома яичников — описать.
1. Кровоизлияния под эпендиму боковых желудочков головного мозга у недоношенного ребенка (окраска гематоксилином и эозином) — демонстрация.
2. Лёгкое недоношенного новорожденного с аспирацией мекониальных околоплодных вод (окраска гематоксилином и эозином) — демонстрация.
3. Синдром дыхательного расстройства новорожденных (респираторный дистресс-синдром новорожденных), окраска гематоксилином и эозином — рисовать.
4. Бронхолёгочная дисплазия (окраска гематоксилином и эозином) — демонстрация.
5. Поликистоз почек (окраска гематоксилином и эозином) — рисовать.
6. Поражение лёгких при муковисцидозе (окраска гематоксилином и эозином) — демонстрация.
7. Капиллярная гемангиома (окраска гематоксилином и эозином) — описать.
8. Зрелая тератома (окраска гематоксилином и эозином) — демонстрация.
9. Нейробластома (окраска гематоксилином и эозином) — описать.
10. Нефробластома (опухоль Вильмса), окраска гематоксилином и эозином — описать.
Краткое содержание темы
Определение основных понятий. Перинатальный период — с 22-й полной недели (154-го дня) внутриутробной жизни плода до 7 полных дней после рождения ребенка.
Неонатальный период — с момента рождения и до 28 дней жизни ребенка.
Срок нормальной беременности (гестационный возраст) — 280 дней (40 нед), считая от первого дня последней менструации.
Доношенный ребенок — родившийся на сроке беременности от 37 до 42 нед (259–293 дня).
Живорождение — полное изгнание или извлечение плода из организма матери независимо от продолжительности беременности, если он имеет при рождении любой из четырех признаков жизни: самостоятельное дыхание, сердцебиение, пульсацию сосудов пуповины, произвольные движения мускулатуры.
Мертворождение — смерть плода, наступившая до его полного изгнания или извлечения из организма матери (смерть до начала родовой деятельности — антенатальная (ранняя — до 20 нед беременности), во время родов — интранатальная.
Младенческая смертность — число детей, умерших в возрасте до 1 года на 1000 живорожденных.
Неонатальная смертность — число детей, умерших в возрасте до 28 сут на 1000 живорожденных (ранняя — в первые 7 дней жизни, поздняя — с 8 по 28 полных дней жизни).
Перинатальная смертность — число родившихся мертвыми и умерших в первые 6 дней после рождения на 1000 родившихся живыми и мертвыми.
Формы пренатальной патологии: гаметопатии (спонтанное прерывание беременности, врожденные пороки развития, наследственные болезни), бластопатии (нарушения имплантации, двойниковые пороки развития, пустые зародышевые мешки, нарушения развития внезародышевых органов и ориентации эмбриобласта в бластоцисте), эмбриопатии (большинство врожденных пороков развития, тератомы) и фетопатии (задержка внутриутробного роста плода, метаболические, инфекционные болезни, гемолитическая болезнь, врожденные пороки развития).
Недонашивание — рождение при сроке беременности менее 37 полных недель, перенашивание — при сроке 42 нед беременности и позже.
Задержка внутриутробного роста и развития — дети с массой тела ниже 10 перцентилей для данного срока беременности (перцентиль — процент среднестатистической величины веса младенца в данный срок беременности).
Внутриутробная гипоксия (асфиксия) — гипоксемия, возникающая в результате нарушения маточно-плацентарного или плацентарно-плодного кровообращения (острая, хроническая).
Формы патологии перинатального периода: родовая травма (родовая опухоль, кефалогематома, травма костей черепа, эпидуральные кровоизлияния, разрыв дупликатур твёрдой мозговой оболочки и крупных вен, родовая травма позвоночника, родовая травма периферических нервов, перелом ключицы, переломы плечевой кости и костей голени), родовые повреждения гипоксического генеза, асфиксия [геморрагические и ишемические (перивентрикулярная лейкомаляция и др.) повреждения ЦНС гипоксического генеза, субкапсулярные гематомы печени, кровоизлияния в надпочечники и т.д.].
Болезни лёгких перинатального периода: синдром дыхательного расстройства новорожденных (респираторный дистресс-синдром новорожденных) — первичный (врожденный) ателектаз, отёк и кровоизлияния в лёгких, болезнь гиалиновых мембран, синдром массивной аспирации околоплодных вод и мекония, бронхолёгочная дисплазия.
Врожденные пороки (аномалии) развития — морфологический дефект органа, его части или области тела, ведущий к нарушению функции.
Классификация: по этиологии и патогенезу — результат хромосомных, геномных (хромосомные болезни, микроцитогенети-ческие синдромы) и генных мутаций, наследственные и внутриутробно приобретенные, многофакторные, первичные и вторичные, по распространенности — изолированные, системные, множественные (синдромы и неуточненные комплексы).
Хромосомные болезни: трисомия 21 (сидром Дауна), трисомия 13 (синдром Патау), трисомия 18 (синдром Эдвардса), синдром триплоидии, синдром Тернера и др.
Врожденные нарушения метаболизма — группа болезней, при которых в организме происходят наследственно обусловленные отклонения в ходе нормального обмена веществ (описано более 400 аномалий — фенилкетонурия, галактоземия, муковисцидоз и т.д.).
Классификация: с преимущественным поражением ЦНС, гепатоцеллюлярные болезни, миопатии (скелетные и кардиомиопатии), нефропатии, прочие.
Гемолитическая болезнь новорожденных — результат иммунологического конфликта между матерью и плодом из-за несовместимости по эритроцитарным антигенам (по резус-фактору, антигенам АВ0 и др.), с чем связано развитие гемолитической анемии и желтухи. Формы: отёчная, желтушная, анемическая.
Геморрагическая болезнь новорожденных — следствие дефицита витамина K.
Стойкое фетальное кровообращение у новорожденного (синдром персистирующего фетального кровообращения, персистирующая лёгочная гипертензия) — сохранение праволевого шунта через артериальный проток и/или овальное окно.
Некротический энтероколит — язвенно-некротическое поражение кишечника преимущественно у глубоко недоношенных детей вследствие пренатальной гипоксии, синдрома дыхательных расстройств, катетеризации пупочной вены.
Синдром плацентарной трансфузии — осложнение многоплодной беременности при образовании в плаценте глубоких артериовенозных анастомозов.
Неиммунная водянка плода — проявление заболеваний, не обусловленных иммунологическим конфликтом, сопровождающихся отёками плода.
Инфекционные болезни плода и новорожденного (внутриутробные инфекции) — восходящие и гематогенные (трансплацентарные).
Классификация: дизонтогенетические, опухоли из камбиальных эмбриональных тканей и опухоли, возникающие по типу опухолей взрослых. Опухолеподобные состояния: хористома (гетеротопия, эктопия) — нормально сформированные и дифференцированные ткани (неопухолевый процесс), расположенные в другом органе или в зоне того же органа, где их быть не должно, гамартома — опухолевидные дисэбриогенетические образования, состоящие их тех же компонентов, что и органы, где они обнаружены, с нарушенным расположением тканевых компонентов и незавершенностью их дифференцировки. Гамартомы являются пограничными образованиями между пороками развития и опухолями, граница между которыми нечеткая и по-разному интерпретируется. Тератомы — опухоли из эмбриональных недифференцированных половых клеток, возникающие при нарушении их миграции в период морфогенеза половых желёз. Тератома представлена тканями трех зародышевых листков, но основную часть обычно составляют ткани эктодермального происхождения. В зрелой тератоме выделяют эпидермис со всеми производными (волосы, железы), глиальную ткань, скопление ганглиозных клеток, жировую, мышечную ткани, хрящ, реже — другие ткани в самых разных сочетаниях. Возможно наличие элементов трофобласта. Типичная локализация — яичники и яички, крестцово-копчиковая область, средостение, забрюшинное пространство, зев, основание черепа. Злокачественный вариант тератомы называют тератобластомой, или эмбриональным раком.
Описание макропрепаратов и микропрепаратов
Ы Верстка: вставить рисунок 13.1.
Рис. 13.1. Микропрепарат. Кровоизлияние под эпендиму боковых желудочков головного мозга у недоношенного ребенка. Под эпендимой бокового желудочка вещество головного мозга инфильтрировано эритроцитами (кровоизлияние по типу геморрагической инфильтрации), за пределами кровоизлияния — сетчатого вида. Препарат И.В. Волощук. Из [1]; ×100
Ы Верстка: вставить рисунок 13.2.
Рис. 13.2. Микропрепарат. Лёгкое недоношенного новорожденного с аспирацией мекониальных околоплодных вод. В просвете альвеол, бронхиол слущенные клетки плоского эпителия, роговые чешуйки, пушковые волоски, частицы мекония, материнские полиморфно-ядерные лейкоциты. Препарат И.Н. Волощук; ×200
Ы Верстка: вставить рисунок 13.3.
Рис. 13.3. Микропрепарат. Синдром дыхательного расстройства новорожденных (респираторный дистресс-синдром новорожденных). Ткань лёгких незрелая, ателектаз, некроз эпителия альвеол. Внутренняя поверхность альвеол, альвеолярных ходов и терминальных бронхиол выстлана ярко эозинофильными гиалиновыми мембранами. Препарат И.Н. Волощук; ×400
Ы Верстка: вставить рисунок 13.4.
Рис. 13.4. Микропрепарат. Бронхолёгочная дисплазия. Эпителий бронхов местами некротизирован, местами гиперплазирован или с признаками плоскоклеточной метаплазии (1), Мышечный слой бронхов и бронхиол гиперплазирован (2), в стенках бронхов и альвеолярных перегородок фиброз. В интерстиции и полях фиброза лимфомакрофагальный инфильтрат. Встречаются участки эмфиземы и ателектазов (3). Препарат И.Н. Волощук. Из [1]; ×60
Ы Верстка: вставить рисунок 13.5.
Рис. 13.5. Макропрепарат. Анэнцефалия. Крыша черепа и вещество головного мозга отсутствуют. Из [1]
Ы Верстка: вставить рисунок 13.6.
Рис. 13.6. Боковая левосторонняя расщелина верхней губы, альвеолярного отростка и твердого нёба (хейлогнатопалатосхизис). Врожденный порок развития мягких тканей лица и верхней челюсти, нарушающий дыхание, сосание, глотание. Наблюдается в том числе при некоторых хромосомных синдромах (синдрома Патау, Эдвардса, Дауна, Вольфа–Хиршкорна и т.д.)
Ы Верстка: вставить рисунок 13.7.
Рис. 13.7. Макропрепарат. Незаращенное овальное окно. В межпредсердной перегородке дефект овальной формы, диаметром около 0,5 см, с тонкими гладкими краями, соединяющий левое и правое предсердия (вид со стороны левого предсердия). Размеры и масса сердца, толщина его стенок не изменены. Препарат Е.В. Федотова
Ы Верстка: вставить рисунок 13.8.
Рис. 13.8. Макропрепарат. Поликистоз почек взрослого типа (крупнокистозные почки). Обе почки увеличены в размерах, с бугритсой поверхностью, капсула снимается с трудом, на разрезе представлены конгломератом кист разного диаметра (от нескольких мм до 1,5–2 см), с прозрачным содержимым, с разной толщины перегородками между кистами. В таких перегородках местами сохранены островки ткани почек. Препарат И.Н. Шестаковой
Ы Верстка: вставить рисунок 13.9.
Рис. 13.9. Микропрепарат. Поликистоз почек взрослого типа. Кисты заполнены прозрачной серозной или мутной красноватой жидкостью (1), выстланы переходным эпителием. В участках соханенной паренхимы — функционирующие нефроны (2). Из [1]; ×60
Ы Верстка: вставить рисунок 13.10.
Рис. 13.10. Макропрепарат. Поражение лёгких при муковисцидозе. Густой вязкий слизисто-гнойный секрет в просвете трахеи и главных бронхов, гиперплазия лимфатических узлов бифуркации трахеи. Препарат А.Л. Черняева и М.В. Самсоновой
Ы Верстка: вставить рисунок 13.11.
Рис. 13.11. Миропрепарат. Поражение лёгких при муковисцидозе. а — слизисто-гнойный экссудат в просвете бронха, лимфогистио-цитарная инфильтрация собственной пластинки, гиперплазия желез подслизистого слоя стенки бронхов. Препарат А.Л. Черняева и М.В. Самсоновой; ×40
Ы Верстка: вставить рисунок 13.12.
Рис. 13.12. Микропрепарат. Капиллярная гемангиома кожи. В дерме скопление сосудов капиллярного типа. Препарат И.А. Казанцевой; ×100
Ы Верстка: вставить рисунок 13.13.
Рис. 13.13. Макропрепарат. Тератома яичников. Яичники увеличены в размерах, представлены кистозными образованиями с разной толщины плотными фиброзными стенками (в одном из участков стенки располагается сохранившаяся ткань яичника). В просвете кист замазкоподобное содержимое, волосы. Препарат Н.О. Крюкова
Ы Верстка: вставить рисунок 13.14.
Рис. 13.14. Микропрепарат. Зрелая тератома яичника. Три вида тканей: фрагменты кожи (1) с волосами и сальными железами (2). Из [1]; ×60
Ы Верстка: вставить рисунок 13.15.
Рис. 13.15. Микропрепарат. Ней-робластома. Опухоль построена из мелких низкодифференцирован-ных клеток с узким ободком цитоплазмы (1). Клетки опухоли образуют псевдорозетки вокруг уча-сков нейрогиальной субстанции (2). Препарат А.И. Карселадзе. Из [1]; ×100
Ы Верстка: вставить рисунок 13.16.
Рис. 13.16. Микропрепарат. Нефробластома (опухоль Вильмса). Опухоль представлена мелкими округлыми и овальными недифференцированными клетками с гиперхромными ядрами, узкой цитолазмой (1). Формируются трубчатые образования, напоминающие почечные канальцы (2). Строма опухоли состоит из коллагеновых волокон и фибробластов. Видны ганглиозные клетки (3). Препарат А.И. Карселадзе. Из [1]; ×100
Тестовые задания и ситуационная задача к теме 13
Читайте также:

