Меланома и рак простаты

Меланома – тихий и коварный убийца. Её коварство заключается в мимикрии. Она подражает обычным доброкачественным родинкам, родимым пятнам, а потому не заметна для неспециалиста. Её жертва спокойно с ней живет до поры до времени, даже не подозревая об опасности. Важно диагностировать меланому на ранних стадиях, тогда от проблемы легче избавиться. В противном случае от неё умирают.
Что такое меланома, почему она страшнее рака кожи и почему загорать опасно, корреспондент ТИА спросила у Владислава Дубенского, дерматовенеролога, хирурга-онколога, заместителя главного врача по медицинской части Центра Аваева.
Что такое меланома? Изучаем матчасть
Меланома – это не рак кожи. Но от этого она менее опасной не становится. Это злокачественное новообразование кожи, которое развивается из пигментных клеток — меланоцитов, находящихся в эпидермисе – поверхностном слое кожи. Меланома чаще встречается у женщин, чем у мужчин. Специалисты утверждают, что наряду с плоскоклеточным и базальноклеточным раком кожи она относится к злокачественным опухолям. При этом меланома крайне агрессивна.

- У меланомы агрессивное поведение и злокачественное течение. Как только начинается инвазивный рост (первый этап метастазирования) внутри эпидермиса и злокачественные клетки спускаются в дерму, с этого момент появляется риск. И чем глубже опухоль проникла, тем хуже. Начинается формирование очагов этой опухоли в любом месте организма. Это может быть и печень, и головной мозг, и любые другие органы, в том числе, и кожа. Такой же процесс может развиваться и в лимфатической системе и распространяться через кровь.
В 2019 году в Тверской области меланому выявили у 97 женщин и 55 мужчин. В нашем регионе меланома не входит в "пятерку" лидеров онкозаболеваний, в отличие от таких злокачественных новообразований, как:
1. Рак молочной железы
2. Рак кожи
3. Рак легких, трахеи и бронхов
4. Рак предстательная железы.
5. Рак желудка.
По словам специалистов, умирают от меланомы и рака крови сегодня реже, чем, к примеру, от рака лёгких. Но все же, смертность есть.
Меланома – смертельная родинка
- Рак и меланома – это злокачественные новообразования. Но меланома более агрессивно протекает, чаще метастазирует и, соответственно, летальный исход от меланомы развивается чаще. При раке кожи такой злокачественности нет. Смертность от рака кожи - достаточно низкая. Несмотря на то, что он распространен и часто выявляется, причиной смерти он бывает достаточно редко. А меланома встречается реже, чем рак кожи, но причиной смерти она бывает чаще.
РАК КОЖИ (фото из личного архива Владислава Дубенского):
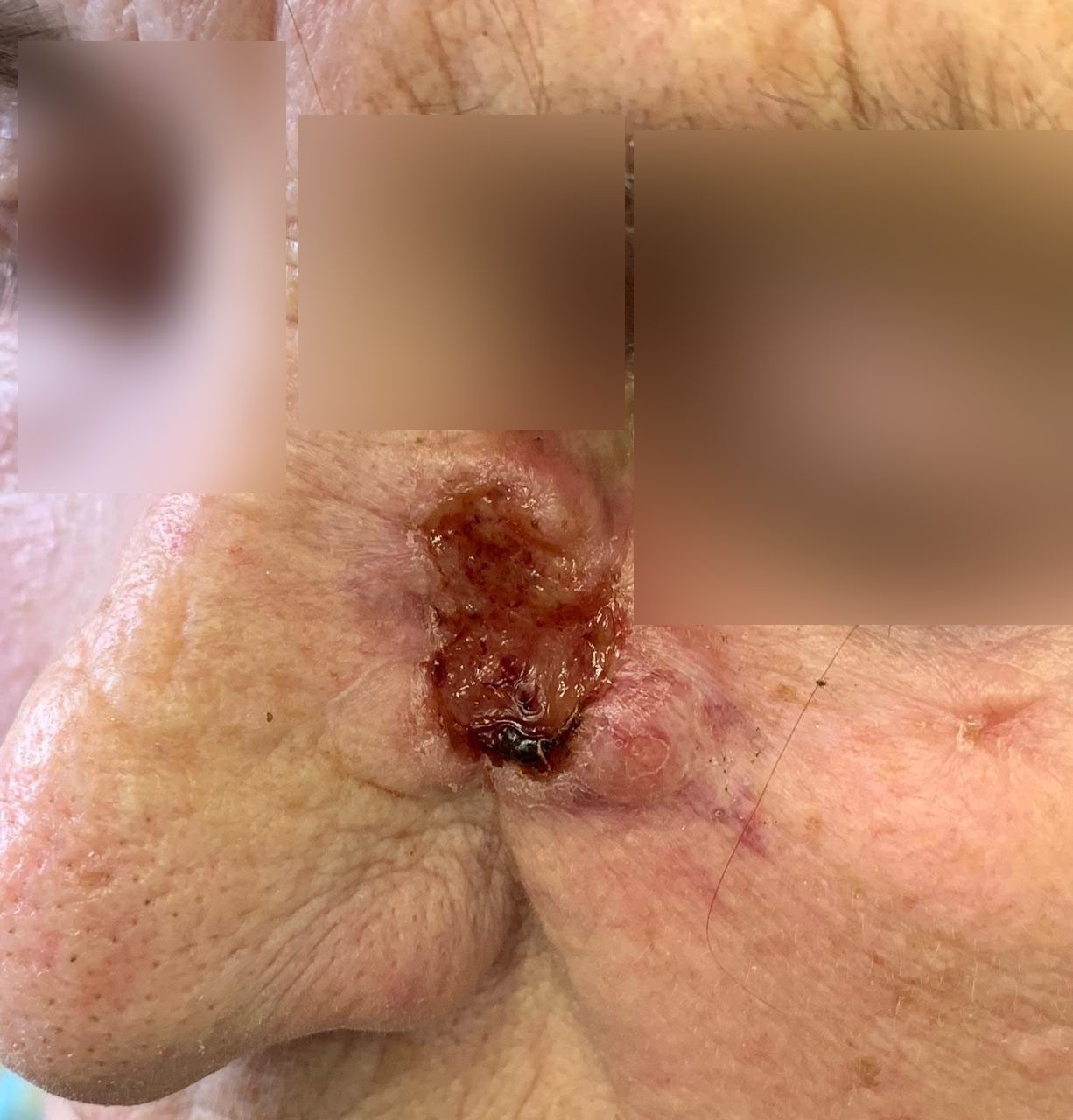
Данные по Тверской области за 2019 год. На 100 тысяч населения смертность от меланомы составляет 3,4, при этом от рака кожи - 1,4. Последний показатель – один из самых низких. Если взять, к примеру, рак молочной железы, то тут показатель смертности в Тверской области будет составлять 36,6.
- Причина – в ранней диагностике. То есть чем раньше выявить это злокачественное образование, тем лучше. В 2019 году в Тверской области в 82,7% случаев мы диагностировали опухоль на ранней стадии - при небольшой ее толщине. Поэтому и выживаемость хорошая. Если у человека 1-я степень толщины меланомы, выживаемость - 100%. А если уже запущенная, 5-я степень, то тут выживаемость лишь 50%. 5-я стадия – это значит, что опухоль толстая и проникла довольно глубоко в организм.
Меланома – злокачественная родинка! В чем же отличие от хорошей?!
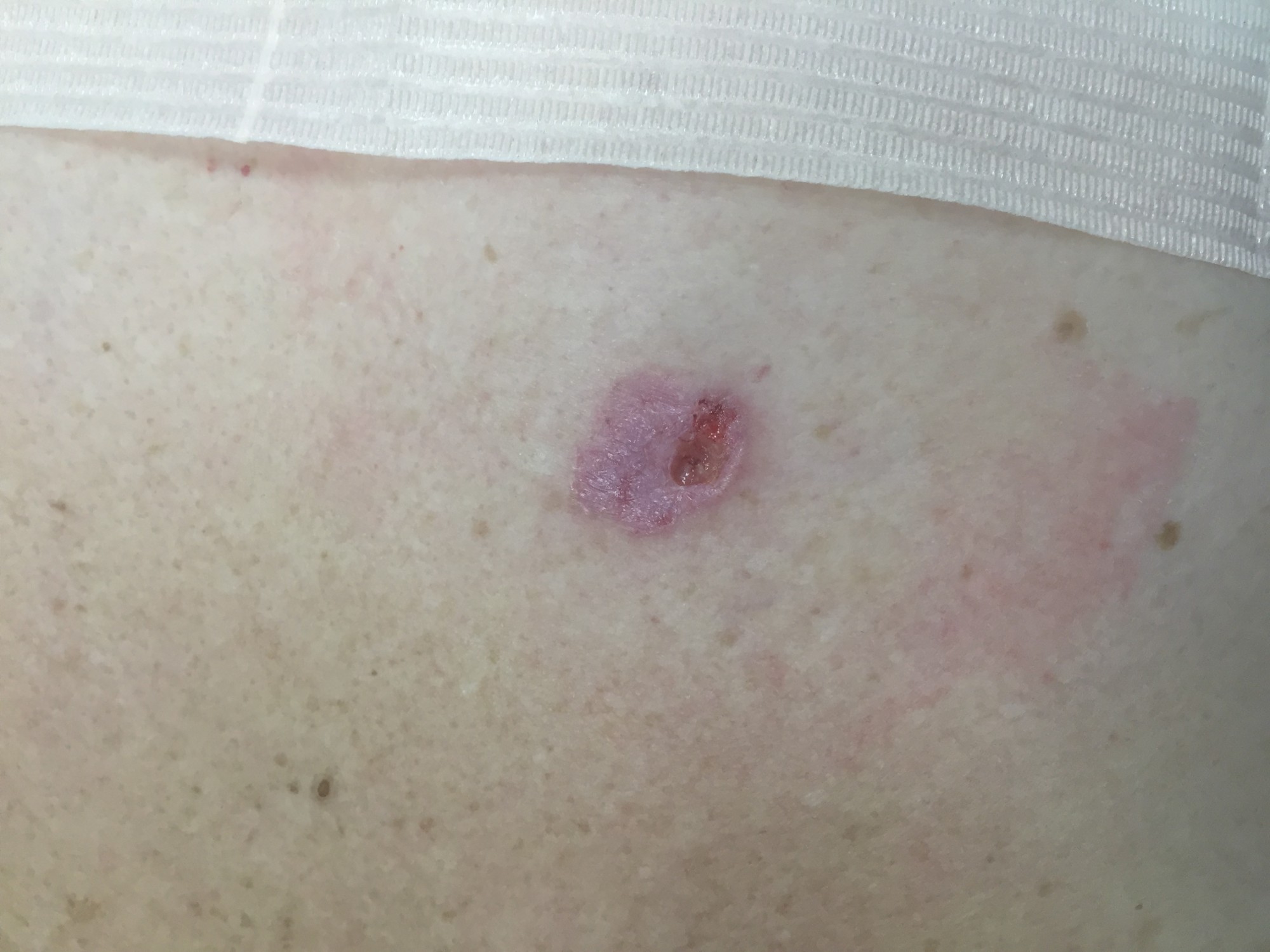
Родинки есть на теле у каждого человека, у кого-то совсем чуть-чуть, а кто-то буквально усыпан ими. Это совершенно безобидные образования на коже, которые развиваются из-за чрезмерного роста меланоцитов, синтезирующих пигмент клеток кожи. Родинки, или еще их называют невусы, появляются на теле в детстве и подростковом возрасте, ну и у взрослых тоже могут образовываться новые родинки.
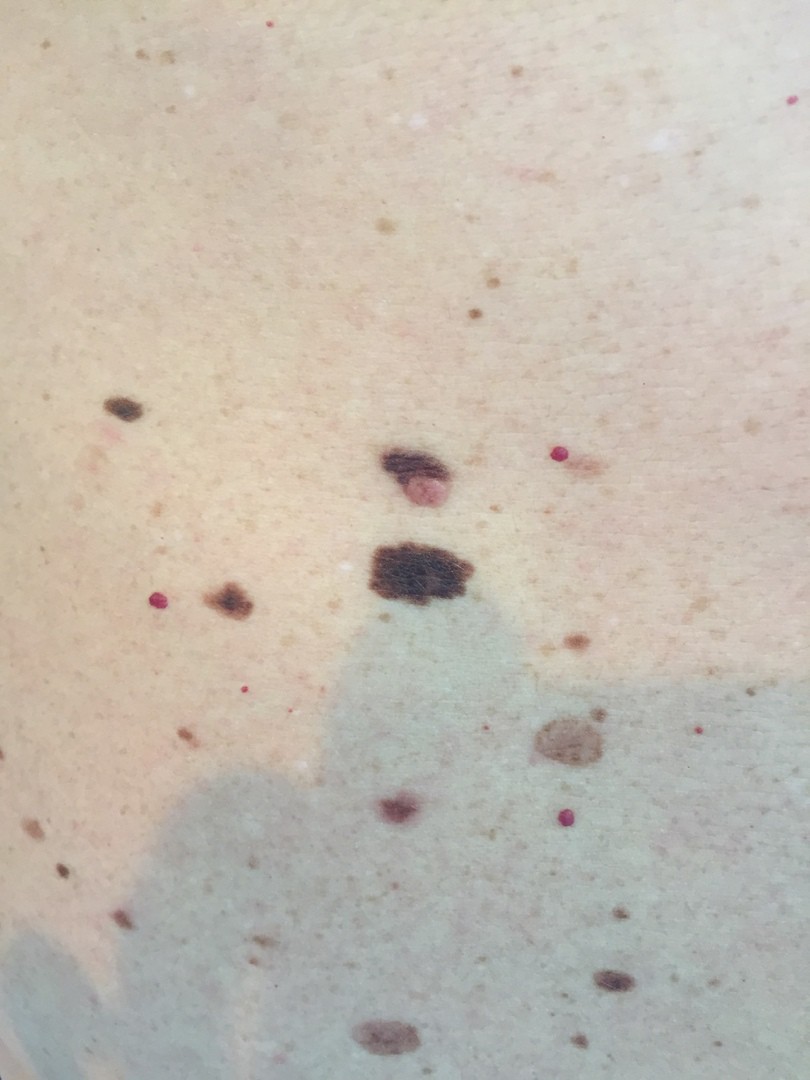
ОБЫЧНЫЕ РОДИНКИ (фото из личного архива Владислава Дубенского):
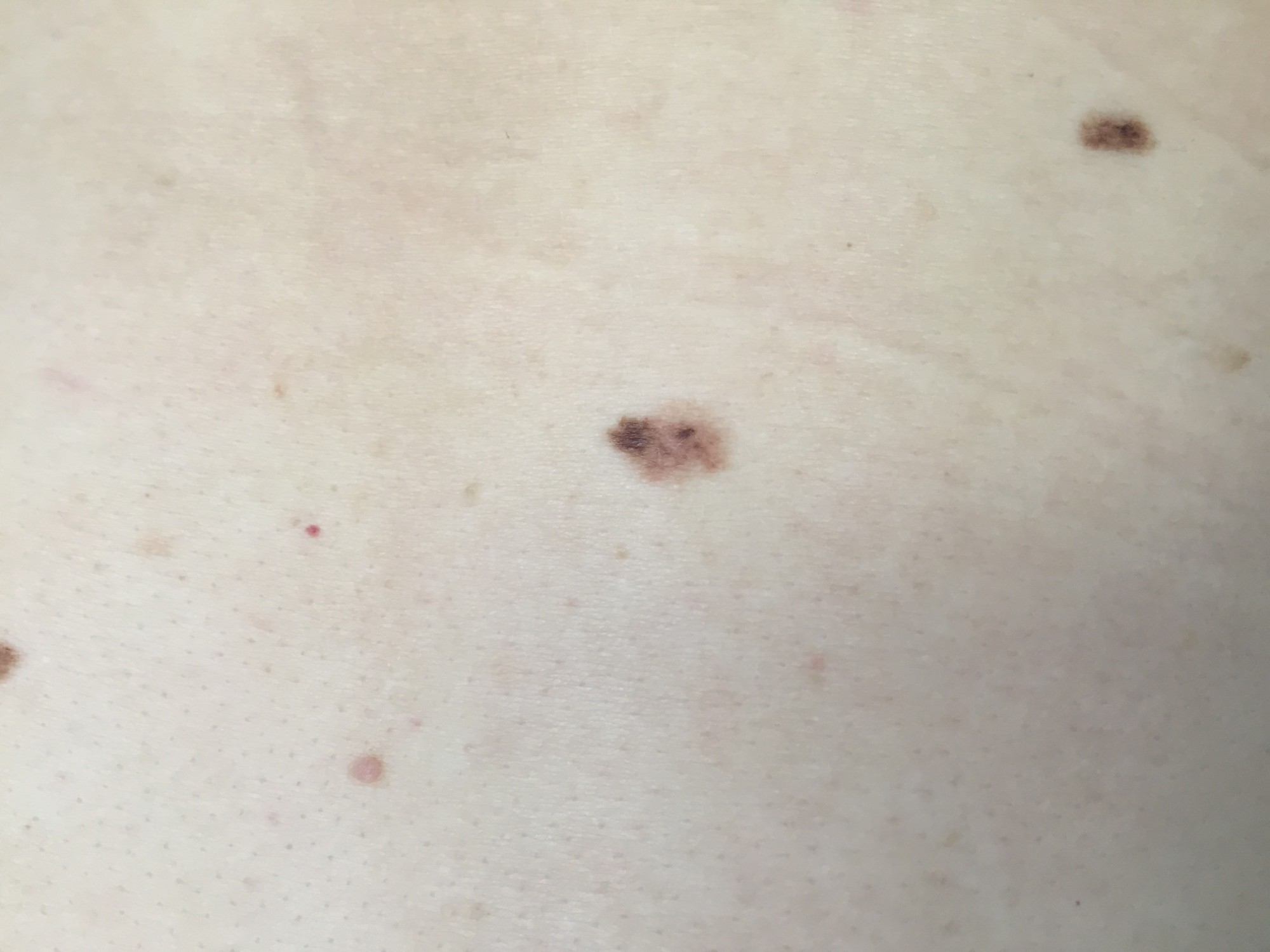
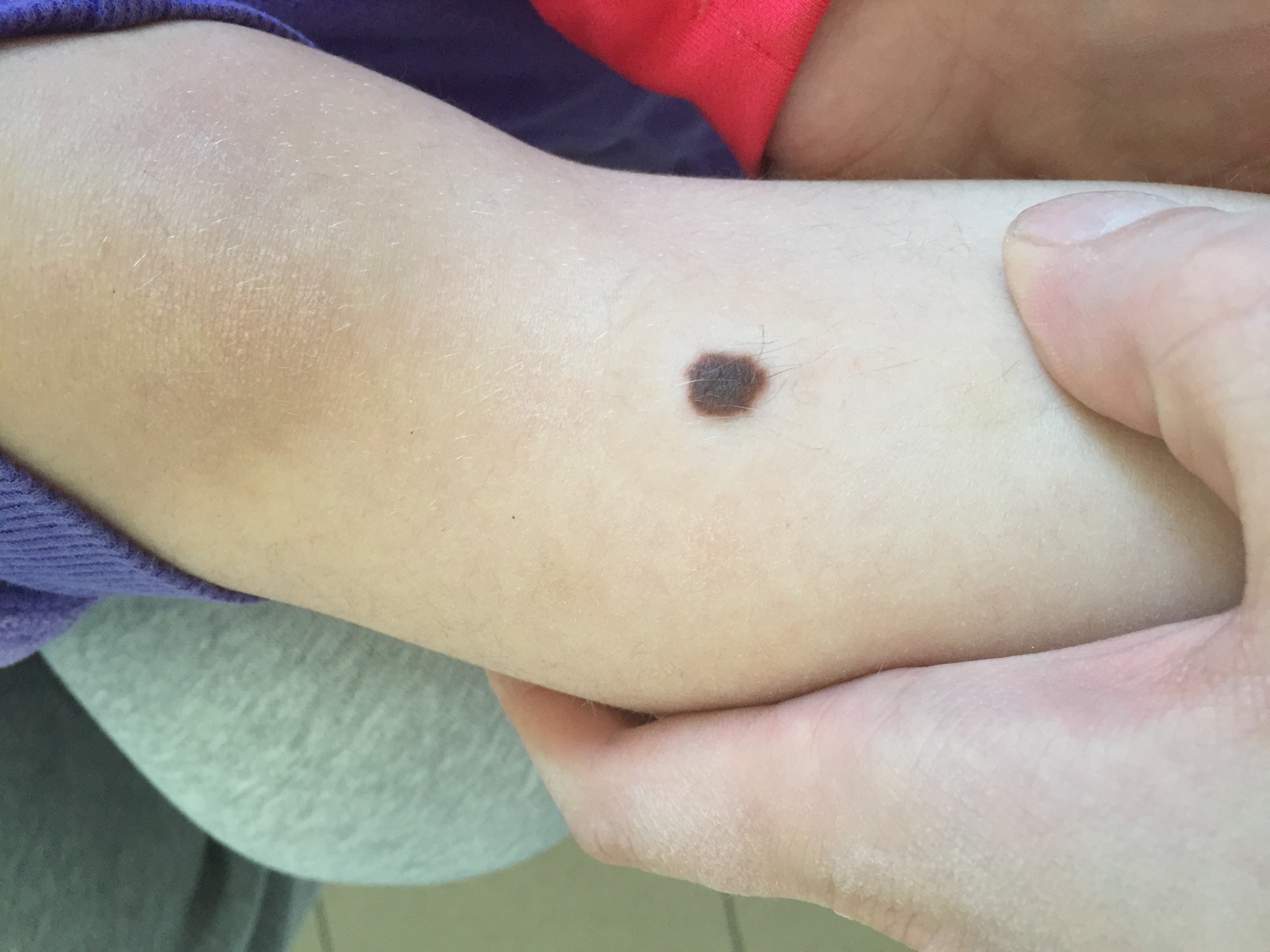
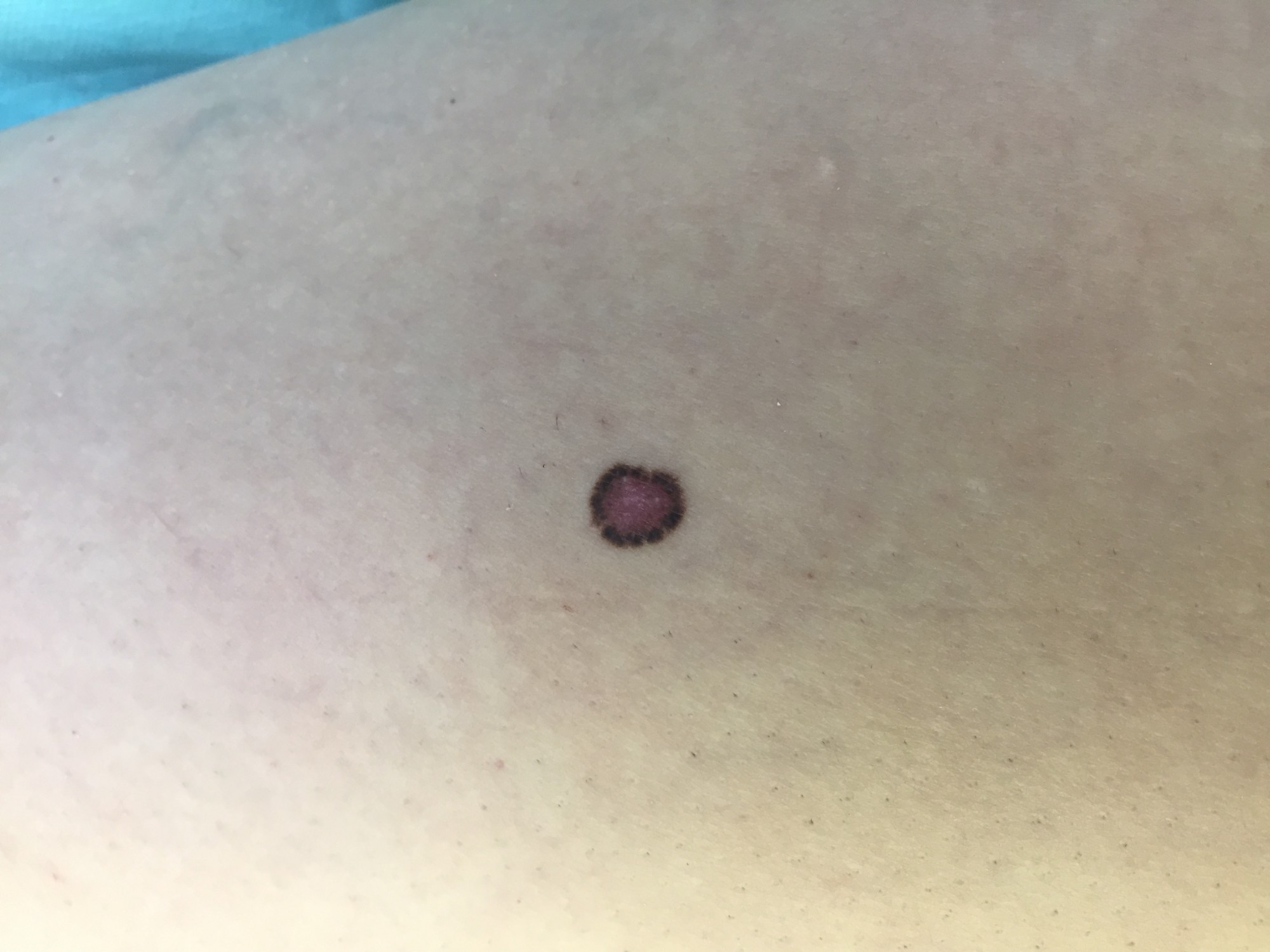
В большинстве своем – они доброкачественные. Но некоторые виды родинок должны насторожить.
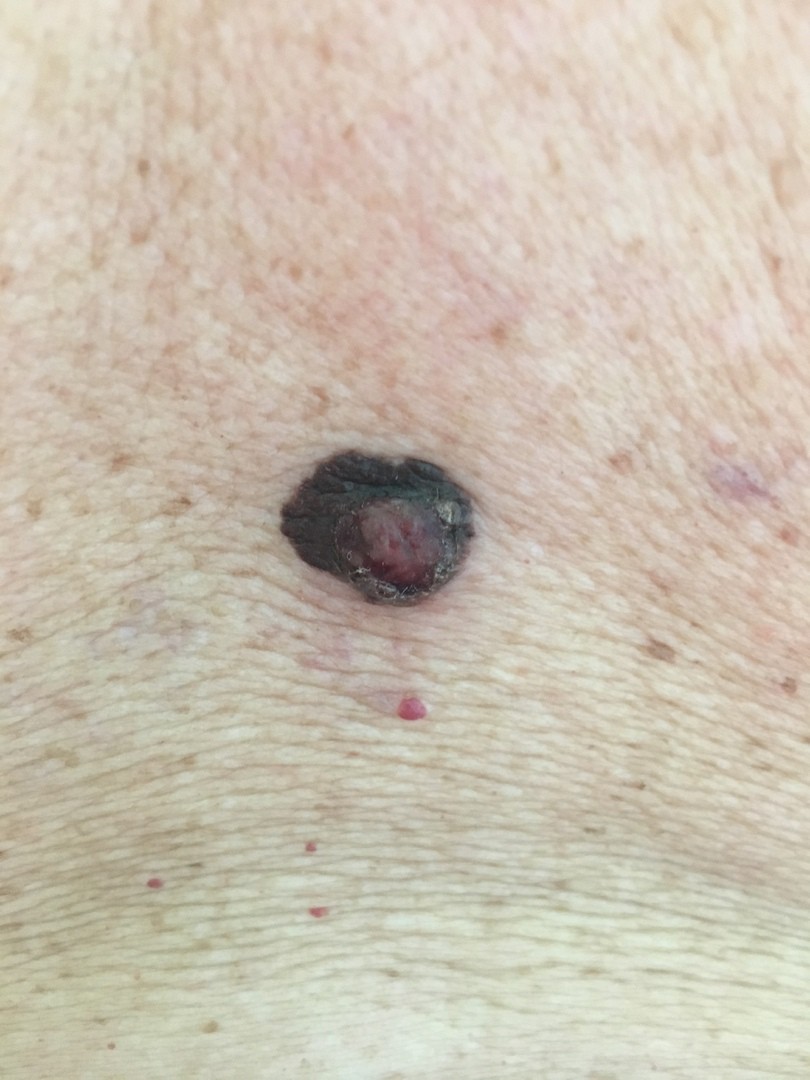
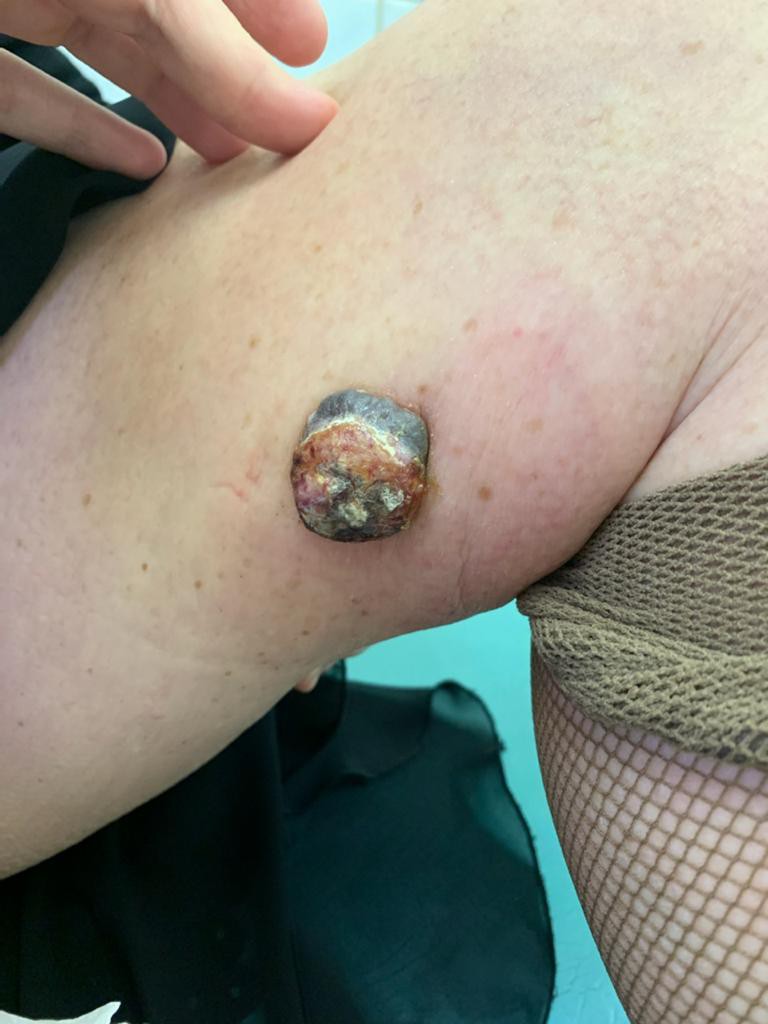
- Есть несколько клинических признаков отличия меланомы от обычного невуса. У меланомы темная окраска, практически черная. И диаметр новообразования– чаще всего от 6 мм и более. К тому же она очень интенсивно растет. В некоторых случаях на поверхности кожи могут появляться язвы, корочки без видимых причин. Иногда в таких местах наблюдается зуд и дискомфорт.
Есть общепризнанный алгоритм оценки пигментных образований ABCDE, который может помочь выявить "подозрительные": A (asymmetry, асимметрия) — появление асимметрии образования; B (boundary, контур) — есть неровные или рваные (географические) края; C (color, цвет) — неравномерность пигментации - присутствуют участки черного цвета, появление узлов розового цвета или с голубоватым оттенком; D (diameter, диаметр) — диаметр больше 6 мм; E (evolution, изменение) — в течение времени изменяется.
Даже доброкачественные образования с течением времени свой размер будут изменять, но не с такой скоростью, - говорит доктор Владислав Дубенский.
Есть мнение, что обычная родинка может перерасти в злокачественную. Это правда.
- На сегодняшний день рассматривается теория, что если новообразование доброкачественное, в нормальных условиях оно так и останется доброкачественным. Хотя в некоторых случаях, как опыт показывает, меланома развивается из предшествующей родинки. Другой вопрос, какая была эта родинка – типичная или атипичная. Но в целом, мы принимаем тот факт, что из невуса может развиться злокачественное новообразование.
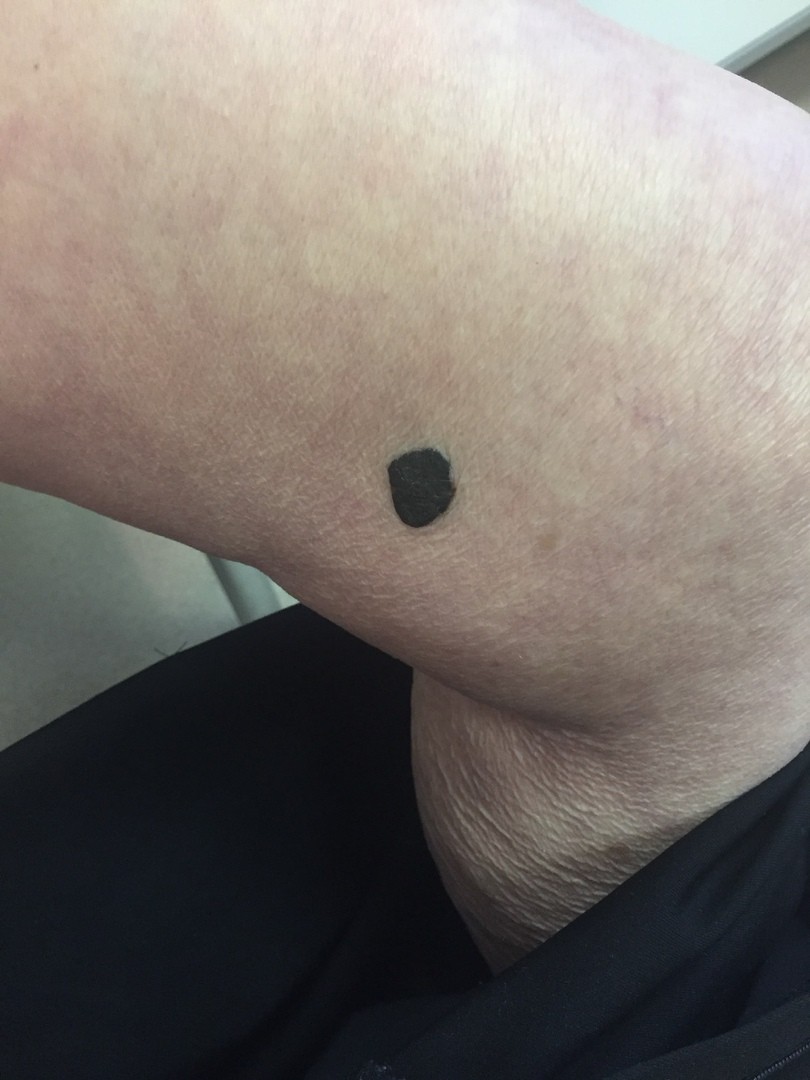
МЕЛАНОМА (фото из личного архива Владислава Дубенского):
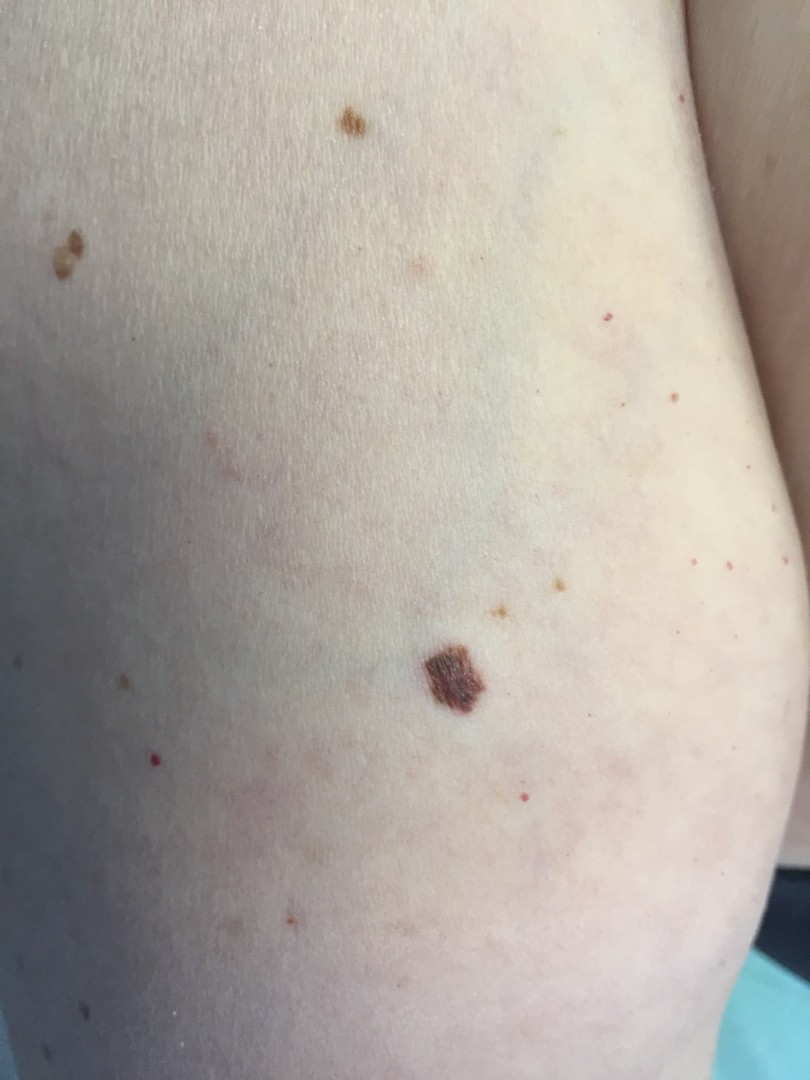
Меланома имеет несколько клинических вариантов. Но чаще всего встречаются четыре из них.
Наиболее часто встречается поверхностно-распространяющаяся меланома. Она сначала выглядит достаточно плоской, как родинка, родимое пятно, только темно-коричневого или почти черного цвета и бОльшего диаметра. Потом, когда начинает расти, проникая внутрь эпидермиса, а затем и в дерму, у нее появляется узел на поверхности.
Узловая растет сразу, как объемная опухоль, и она самая опасная. Ее отличает быстрый рост и неблагоприятные последствия, она с самого начала растет агрессивно и вертикально, все глубже и глубже. А потому риск присутствует сразу. Узловая похожа чем-то на полип на коже темного цвета.
Акрально-лентигинозная в основном развивается на ладонях, пальцах, подошвах ног и ногтях. Встречается довольно редко.
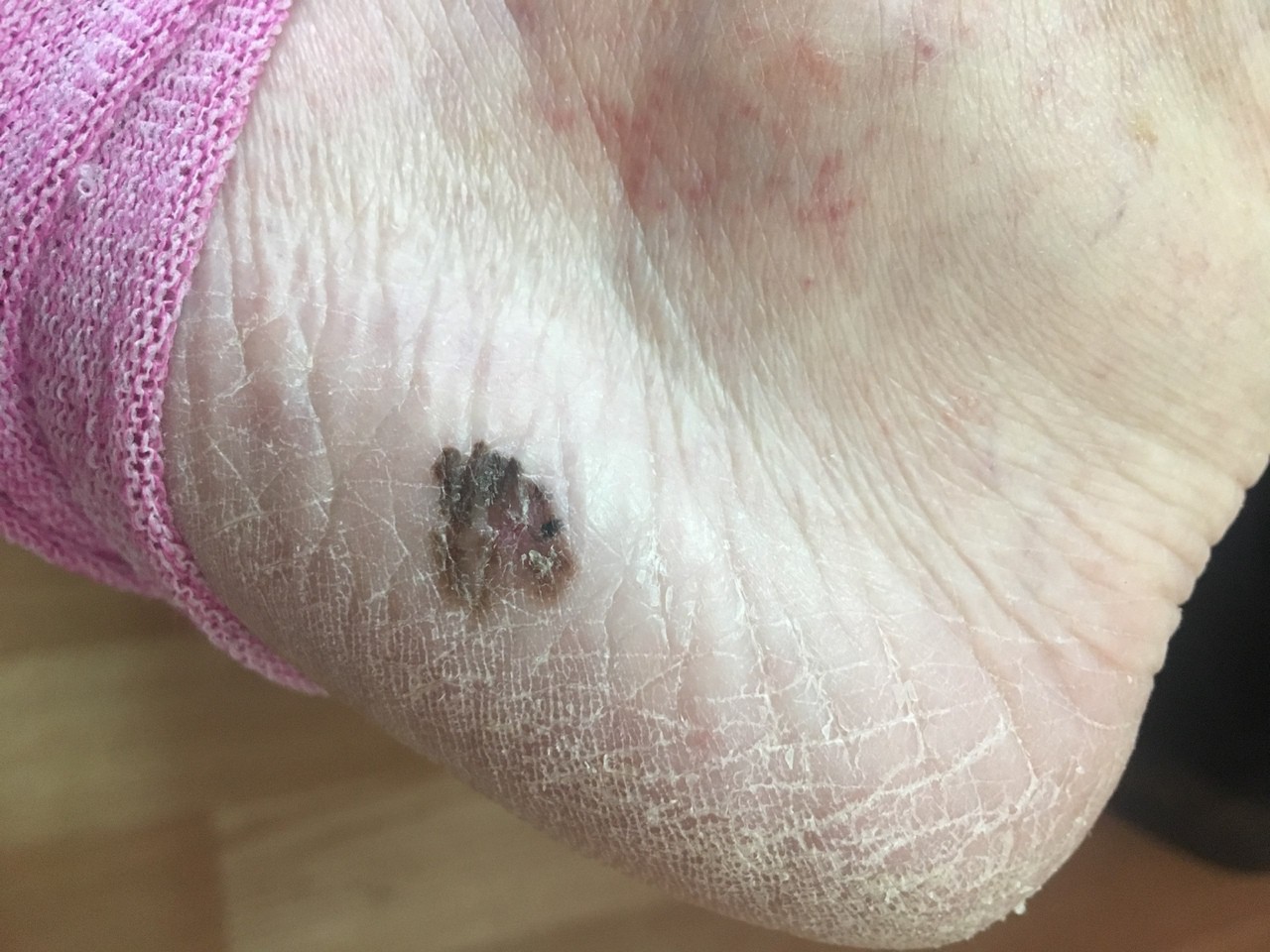
Лентиго-меланома - разновидность меланомы, характеризующаяся длительным течением. Возникает на открытых участках тела, реже на спине. Ее отличие - в продолжительной фазе радиального роста - одно-два десятилетия.
- Меланома может встретится на любом участке кожи и даже на слизистых оболочках, в том числе, на гениталиях. Она может поселиться на слизистой оболочке глаз и даже внутри глаза - на сетчатке. Есть атипичный вариант – когда поражается центрально-нервная система, но это больше казуистические случай.
Группа риска
В группу риска попадают люди со светлой кожей, блондины или рыжие, с веснушками. А также те, у кого на теле много родинок. Если в семье были случаи меланомы, то это тоже будет риском.
Важно знать, что полученные в детстве солнечные ожоги могут стать спусковым механизмом. А потому врачи не рекомендуют, чтобы дети до 3 лет долго находились на солнце. Кстати, под ожогами понимается даже обычное покраснение кожи от ультрафиолета.
Конечно же, большой фактор риска – травмирование родинки.
Опасно ли расцарапать или случайно содрать родинку?
Однозначно, травматизация невуса, если он был атипичным, может привести к развитию меланомы.
Для ряда родинок травматизация безопасна. Но, к сожалению, сам человек не может знать, какую роднику он травмировал – обычную или атипичную.
- Если содрал родинку, то тут же бежать к врачу не стоит. Это бесполезное занятие. Потому что после травмы родники на поверхности возникает рана и ссадина, врач-дерматолог ничего не увидит. Поверхность должна восстановиться, только после этого можно обратиться к специалисту.
Если повредил родинку, стоит ли ее прижечь "зелёнкой" или помазать заживляющей мазью? Ответ врача – нет.
- В этой ситуации лучше всего заклеить пластырем . Когда кровоточить перестанет, надо снять пластырь, не мочить и дать самостоятельно ранке высохнуть. Никаких средств применять не надо ни в коем случае. "Зелёнка", к примеру, имеет спиртовой компонент, а значит, обладает раздражающим действием.
Загорать – опасно! Даже чуть-чуть
Солнце опасно, особенно для людей со светлой кожей и родинками. Ещё опаснее – искусственный загар. Речь идет о солярии. У врача плохие новости. Тот, кто злоупотреблял солярием, особенно до 30 лет, сесть риск заработать злокачественное новообразование кожи с течением возраста.
Что касается естественного загара, то у доктора тоже мнение очень негативное. По словам Владислава Дубенского, солярий вреднее, но и обычный загар – тоже вреден. Даже в нашей полосе солнце может быть агрессивным. Обязательно нужно пользоваться защитой.
- Про "можно ли позагорать" я говорю – ни чуть-чуть, ни слегка, ни немножко, ни с утра, ни поздно вечером. Загорать вредно! Особенно тем, у кого светлая кожа. К примеру, у афроамериканцев кожа совсем другая, у нее защита в 6 раз больше, чем у белых людей.
Как себя защитить и помогают ли средства с SPF?
Самое надежное – это одежда, головной убор. Но летом не будешь ведь ходить полностью окутанным. Поэтому специалисты говорят, перед выходом на улицу на открытые участки тела надо наносить средства, которые способны защитить кожу от солнечного ожога. Такие средства имеют пометку - SPF (Sun Protection Factor) – это, так называемый, солнцезащитный фактор.
- Если мы пользуемся косметикой, которая уже содержит SPF, то подойдут средства с солнцезащитным фактором не менее 30. Если мы активно защищаемся при длительном пребывании на открытом солнце, тогда каждые два часа нужно наносить средство, содержащее не менее 50 SPF. Этот фактор говорит о том, что задерживается только 50% ультрафиолетовых лучей. И это при правильном его применении. У кого много родинок на теле – противопоказано быть на солнце без защиты.
Ни один крем с SPF не даст 100% защиты от солнца. Все равно у нас остаются открытыми ноги и руки. Поэтому не надо переживать, все равно удастся получить необходимую дозу ультрафиолета для синтеза витамина D. И для этого необязательно "печься" под солнцем часами. Достаточно прогулки.
Лечение меланомы
Все будет зависеть от того, есть метастазы или их нет. Если нет, то применяется хирургическое лечение. Полностью иссекается фрагмент кожи в зависимости от предполагаемой глубины поражения. На сегодняшний день диагностические операции делают под местной анестезией. Большие операции по удалению крупных образований - под общим наркозом.
Центр Аваева занимается диагностикой рака кожи и меланомы. Если пациенту требуется более широкая операция, он направляется уже в Тверской клинический онкологический диспансер.
Кроме того, на сегодняшний день есть новые препараты, которые применяются при лечении меланомы и разрабатываются новые, в том числе отечественные.
Чтобы вовремя заметить меланому, необходимо для профилактики обращаться к врачам и проводить осмотр родинок, особенно если они темные, неровные, кровоточат и интенсивно растут.
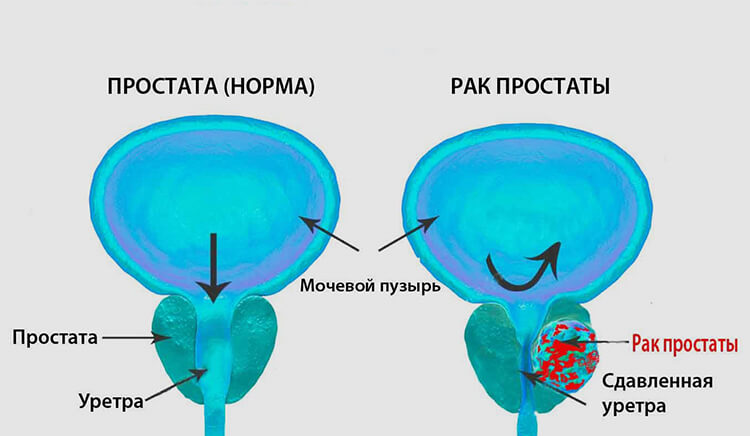
Для того, чтобы понять, чем чреват для представителя мужского пола рак простаты, целесообразно для начала изучить сам орган и его функции.
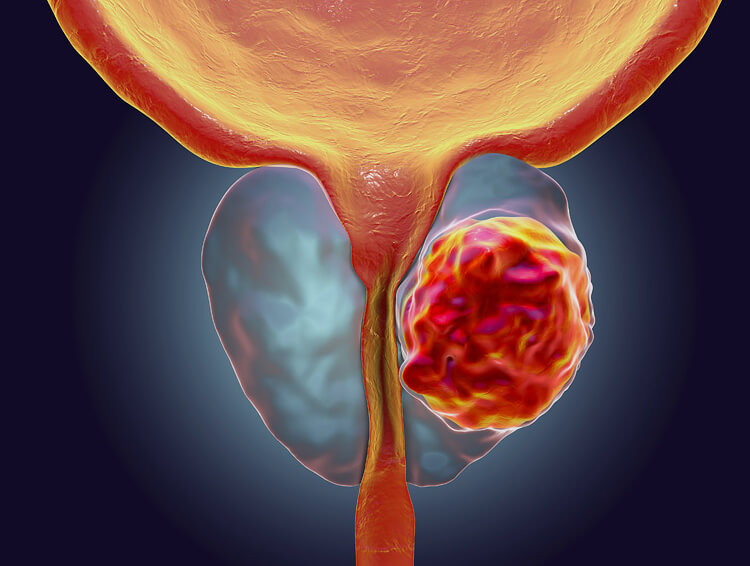
Простата или, иначе, предстательная железа, располагается в нижней части таза, ниже мочевого пузыря. Она окружает мочеиспускательный канал, поэтому увеличение размеров при раке простаты почти всегда сказывается на качестве мочеиспускания.
В норме железа имеет округлую форму и размер порядка 3-4 см. В простате выделяют три доли – правую, левую и среднюю.
В мужском организме предстательная железа участвует в продуцировании сперматозоидов и поддерживает их жизнеспособность, помогает выводить сперму, доводит консистенцию эякулята до нужной консистенции за счет собственного секрета, блокирует выход из мочевого пузыря при эрекции.
К сожалению, с возрастом ткань этого органа может качественно меняться. При некоторых сопутствующих обстоятельствах возникает риск развития рака простаты.
Рак предстательной железы
Согласно статистике, рак простаты является одной из наиболее распространенных мужских онкологических патологий. Он находится на четвертом месте после злокачественных новообразований в легких, желудке и на коже.
Подвержены данному заболеванию преимущественно представители негроидной расы. За ними идут европеоиды. А вот азиаты болеют раком простаты намного реже – они в статистике находятся на последнем месте.
Чаще всего опухоль простаты встречается среди пациентов пожилого возраста – старше 60 лет. В этом возрасте болезнь обнаруживается у каждого сотого представителя мужского пола. Нередко заболевание диагностируют у мужчин в возрасте от 40 до 60 лет – примерно у 1 из 10 тысяч. Результаты обследований пациентов младше 40 лет не выявляют значительного количества заболевших в этой возрастной категории. А вот среди мужчин старше 75 лет рак простаты находят у каждого восьмого.
В международном классификаторе болезней МКБ-10 рак предстательной железы кодируется как С61.
Как возникает рак предстательной железы? В норме жизнеспособные клетки растут и по мере необходимости делятся, образуя дочерние. Постепенно они отживают свое и отмирают. Новые подросшие клетки заменяют старые изношенные. Такой процесс проходит в организме непрерывно, обеспечивая безотказное выполнение органом возложенных на него функций. Процесс отмирания и распада называют апоптозом.
Иногда клетки, из которых состоит ткань простаты, начинают размножаться бесконтрольно и при этом утрачивают способность к апоптозу. Постепенно они могут проникать в другие органы и ткани, нарушая процессы жизнедеятельности организма. При обнаружении этого состояния у пациента можно говорить о раке предстательной железы, конечно, после проведения тщательной диагностики и исключения других заболеваний, обладающих сходной симптоматикой.
Поскольку рак простаты является злокачественным новообразованием, прогнозы и последствия в отношении этой патологии схожи с прогнозами и последствиями для других онкологических процессов. Это, в частности:
- ухудшение качества жизни пациента;
- вероятность рецидива – повторного роста опухоли простаты после ее удаления;
- проникновение клеток в соседние органы и ткани, а также в кровеносную и лимфатическую системы. Такой процесс называется метастазированием;
- риск летального исхода. Хотя онкология простаты считается медленно растущей и не всегда бывает агрессивной, рано или поздно она может привести к смерти больного.
На сегодняшний день причины возникновения рака простаты достоверно не известны. По результатам научных исследований можно выделить лишь определенные факторы риска. При неблагоприятном стечении обстоятельств заболевание с большей вероятностью возникнет у пациентов с такими факторами, нежели у представителей сильного пола, не обремененных ими.
Итак, условными причинами рака простаты у мужчин считаются:
- возраст. Как уже было сказано ранее, вероятность онкологии простаты возрастает по мере увеличение возраста;
- наследственность. Отмечена некоторая взаимосвязь в этом направлении. Если в семейном анамнезе у близких родственников (отца, деда, брата) подобный диагноз присутствовал, мужчине следует быть особенно внимательным к состоянию своей предстательной железы;
- рацион питания. Отмечено, что рак простаты чаще возникает у пациентов, предпочитающий животные жиры и красное мясо, нежели у тех, кто значительную долю своего меню оставляет под фрукты, овощи, цельные крупы и жиры растительного происхождения;
- эндокринное происхождение рака предстательной железы, связанное с физиологическим возрастным снижением интенсивности синтеза мужских половых гормонов, поддерживается рядом специалистов;
- нерегулярная половая жизнь. Она провоцирует застойные явления в тазовой области и может со временем привести к возникновению неконтролируемого клеточного процесса, а значит, и рака простаты. К подобным последствиям приводит и многолетний малоподвижный образ жизни;
- некоторые инфекции. Ретровирус, цитомегаловирус, герпес второго типа могут спровоцировать развитие онкологического процесса в предстательной железе.
Кроме того, хоть и не являются непосредственными причинами рака простаты у мужчин, но относятся к факторам риска: инфекции, передающиеся половым путем, курение и злоупотребление алкоголем, интоксикация кадмием на вредных производствах, стрессы и хронические патологические процессы в организме, приводящие к снижению иммунитета, а также простатит и аденома простаты, особенно, не леченные должным образом.
Чтобы определить форму опухоли простаты, при диагностике специалисты часто пользуются гистологической классификацией В. Л. Бялика. Согласно этой классификации, рак простаты подразделяют на:
- полиморфноклеточное озлокачествление, при котором обнаруживается значительное количество делящихся клеток разных форм и размеров;
- анапластическую аденокарценому – при таком раке простаты меняется внутриклеточная структура, а сами клетки приобретают атипичные формы;
- солидный рак – характеризуется наличием целых пластов видоизмененных клеток. Эти пласты разделяются между собой тонкими прослойками соединительной ткани;
- скиррозную форму, при которой в опухоли присутствует больше соединительной ткани, нежели злокачественных клеток, что обуславливает ее фиброзную консистенцию;
- аденокарционму – рак предстательной железы, сформировавшийся из железистого эпителия. Аденокарцинома является наиболее часто встречающейся онкопатологией простаты – до 95% всех диагностированных случаев;
- плоскоклеточный рак, развивающийся из плоского эпителия;
- тубулярный – стартовавший из узких каналов;
- альвеолярный – образовавшийся в концевых отделах желез.
Чаще всего рак простаты у мужчин возникает в периферических долях предстательной железы. На среднюю долю приходится не более 10% всех выявленных случаев.
Дабы грамотно выстроить эффективную стратегию лечения, важно во время обследования правильно определить стадию рака простаты пациента. При ее установлении учитываются размер новообразования, наличие и степень распространенности на другие органы и ткани, а также уровень простат-специфического антигена (ПСА) в крови больного.
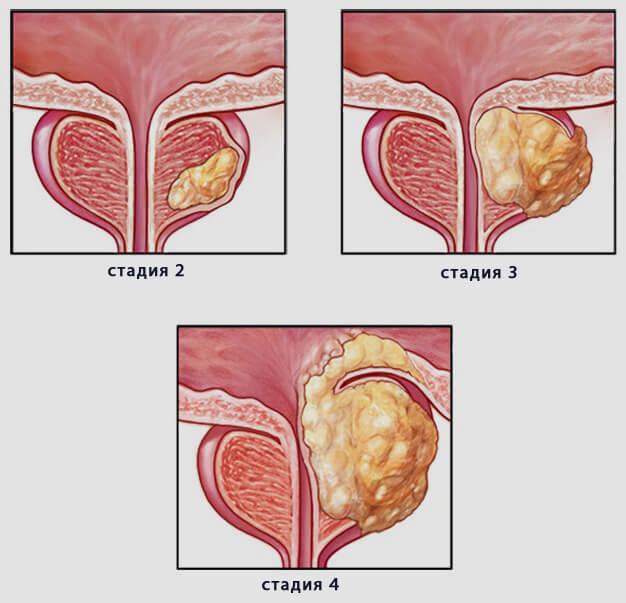
Исходя из вышесказанного, выделяют следующие стадии рака предстательной железы:
- стадия I. Опухоль небольшого размера, сложно прощупывается при ректальном исследовании, локализована исключительно в пределах простаты. Уровень ПСА – менее 10 нг/мг;
- стадия II. Образование более крупное, его можно выявить в процессе ректального исследования. На этом этапе опухоль простаты все еще не выходит за пределы предстательной железы. Уровень ПСА в крови превышает 10 нг/мг, но не достигает 20 нг/мг;
- стадия III. Рак простаты распространяется на соседние доли железы и за его пределы, на ближайшие органы – мочевой пузырь, прямую кишку, семенные пузырьки. Уровень ПСА на этой стадии – более 20 нг/мг. Верхнего предела не существует;
- стадия IV. Опухоль простаты затрагивает лимфоузлы, может распространиться на отдаленные органы, кровеносную и костную системы. Эта стадия характеризуется неконтролируемым уровнем ПСА. Кроме того, именно на четвертой стадии пациент начинает ощущать выраженную симптоматику заболевания.
Первые две стадии рака простаты относят к ранним, третью и четвертую – к поздним. С учетом этого разработается и тактика дальнейших действий. Для ранних стадий она, в зависимости от обстоятельств, может быть выжидательной либо лояльной. Поздние же стадии рака предстательной железы требуют интенсивной терапии, а иногда – и оперативного вмешательства.
Существует и другая система стадирования заболевания – более подробная. При определении стадии рака простаты классификация ТНМ предлагает ориентироваться на три фактора, отраженные в аббревиатуре названия.
Т – tumor: опухоль, новообразование, его размер по отношению к предстательной железе, месторасположение и степень распространения.
N – nodus: лимфатические узлы и их уровень поражения раком простаты.
M — metastasis – метастазы: отсутствие, наличие, количество и месторасположение метастаз в органах и тканях.
Для максимально точной диагностики рака предстательной железы рекомендуется использовать одновременно несколько методик.

В наше время, услышав об онкологическом заболевание люди, не удивляются по сравнению с прошлыми годами, когда онкология не была настолько распространена. Но, сейчас данная болезнь известна, повсеместна и количество онкологических заболеваний только растёт. Увеличение количества больных основывается на статистических данных. Одними частых онкологических заболеваний являются рак простаты и меланома. В большинстве клиник мира человеку, у которого один из таких видов рака скажут, что эта болезнь неизлечима. За последние годы, единственной страной, где количество больных раком (в том числе, рак простаты и меланома) снизилось, является Израиль.
Данный вид рака является одним из самых распространенных среди мужчин. Рак предстательной железы очень распространён среди мужчин он составляет около пяти процентов от всех злокачественных образований у мужчин. Самому большому риску подвержены мужчины в возрасте сорока пяти лет, если своевременно не обратится за помощью, то опухоль будет постоянно расти, и положение с каждым годом будет также, ухудшатся.
Лечение рака простаты в Израиле, не имеет унифицированного плана или протокола. Их нет, потому что врачи не имеют конкретных данных исследований, которые бы содержали сравнения разных методов лечения. Онкологи в Израиле придерживаются в основном рекомендации ВООЗ. Поэтому они предлагают абсолютно всем мужчин в возрасте сорок пять лет и выше каждые два года проходить диагностику и профилактическое обследование в специальных онкологических центрах. Лечение этого вида рака всегда индивидуально, всё зависит от выбора и состояния пациента, а также по показателям диагностики. Лечение рака простаты в Израиле проводят только высококвалифицированные специалисты. В настоящее время для лечения применяются следующие методы:
1. Хирургия.
2. Радиотерапия.
3. Медикаментозное лечение.
4. Брахитерапия.
5. Комбинированное лечение.
Меланома – это рак кожи. Данный вид рака является одним из самых распространённых и тяжелых. Чаще всего при диагностике, когда выявляется данный вид рака, больному говорят, что эта болезнь не излечима.
Но, лечение меланомы в Израиле возможно. При условии если не опоздать и стадия развития рака кожи не перейдёт в необратимую фазу. В лечение меланомы входит абсолютно полное обследование, которая проводится дерматологами и специалистами, с использованием новейших оборудований. Хирургическое вмешательство, а также проведение иммунотерапии, которая даёт возможность разрушать злокачественные клетки. Помимо этого проводятся курсы химиотерапии и радиационные терапии, которые позволяют уменьшить размер самой опухоли и уничтожить раковые клетки.
В лечение меланомы в Израиле также входит качественное обслуживание за пациентом, которое организовывает опытный персонал. Потому что все сотрудники онкологических отделений прекрасно понимает, что нужно пациенту, который проходит различные терапии.
Пациентка А., 67 лет.
11 июня 2019 пациентка в крайне тяжёлом состояниями была госпитализирована в Европейскую клинику по настоянию родственников. Пациентка была практически недоступна контакту, был отмечен запах ацетона изо рта, в анализе крови от 11.06.2019 обращал на себя внимание уровень креатинина, который составлял 1648 мкмоль/мл.
Родственники предоставили отрывочную документацию, из которой стало ясно, что у пациентки, оперированной в октябре 2014 года по поводу меланомы кожи спины, в мае 2018 года было зафиксировано прогрессирование болезни в виде метастатического поражения левого лёгкого, правого надпочечника, мягких тканей и головного мозга. Учитывая наличие мутации в гене BRAF, с июля 2018 года проводилась таргетная терапия, результатом которой стал полный противоопухолевый эффект в отношении экстракраниальных проявлений болезни и частичный — в отношении метастазов в головном мозге.
Однако уже в марте 2019 года по данным МРТ было отмечено увеличение размеров зоны отёка в веществе головного мозга с возобновлением смещения срединных структур, а также множественный характер поражения данного органа (ранее были описаны только 9 метастазов), на что не обратили внимание ни сама пациентка и её родственники, ни лечащий врач, рекомендовавший продолжить таргетную терапию с контролем через 3 месяца.
Состояние прогрессивно ухудшалось, и в июне уже не могло не тревожить её родных, которые и обратились к нам за помощью. В Европейской клинике пациентке была начата экстренная посиндромная терапия в условиях отделения реанимации и интенсивной терапии, направленная на коррекцию следующих проблем: церебральной недостаточности вследствие метастатического поражения головного мозга, опухолевой интоксикации кахексии, гиповолемии, острого почечного повреждения на фоне хронической почечной дисфункции, выраженной эндогенной интоксикации (гиперазотемии), метаболического ацидоза, разнообразной соматической патологии, в том числе тромбоза вен нижних конечностей. Невзирая на то, что изначально было крайне трудно поверить в конечный успех, уже 18.06.2019 пациентка была переведена в палату с заметным улучшением уровня сознания и активизацией, а также с показателем креатинина 85 мкмоль/мл.
Однако эти клинические успехи явно были только половиной дела. Текущие жалобы уже не были связаны с почечной недостаточностью и интоксикацией, а являлись следствием массивного метастатического поражения головного мозга. По сути, единственным разумным вариантом было начало иммунотерапии, но в таком случае было трудно рассчитывать на мгновенный эффект. По этой причине на фоне первого введения ниволумаба 19.06.2019 уже с 20.06.2019 пациентке был начат курс дистанционной лучевой терапии на весь объём головного мозга. Естественно, мы не могли рассчитывать на значительный противоопухолевый эффект данного варианта лучевой терапии, но надеялись, что его проведение сможет хотя бы немного замедлить прогрессирование опухолевого процесса в головном мозге и даст необходимый запас прочности до начала действия потенциально эффективной иммунотерапии.
Данный комплексный подход увенчался успехом: на фоне начала лучевой терапии состояние пациентки довольно резко улучшилось: она стала активна в пределах палаты, продолжала регрессировать неврологической симптоматики, что, впрочем, могло быть и следствием продолжающейся посиндромной и симптоматической терапии. Данное улучшение состояния довольно скоро сменилось его ухудшением с угнетением сознания и физической активности, а данные МРТ от 05.07.2019 подтвердили наши опасения: было зафиксировано увеличение размеров метастатических очагов и зоны перифокального отёка.
Невзирая на прогностически неблагоприятную ситуацию, общие усилия врачей позволили сдержать планомерное ухудшение состояния на уровне, достаточном для того, чтобы после III введения иммунопрепарата, состоявшегося 19.07.2019, это ухудшение сменилось стабилизацией, а затем и положительной динамикой.
По данным МРТ от 14.08.2019 мы с удовлетворением зафиксировали стабилизацию перифокального отёка и отдельных очагов в сочетании с уменьшением размеров отдельных очагов на 0,2–0,5 см.
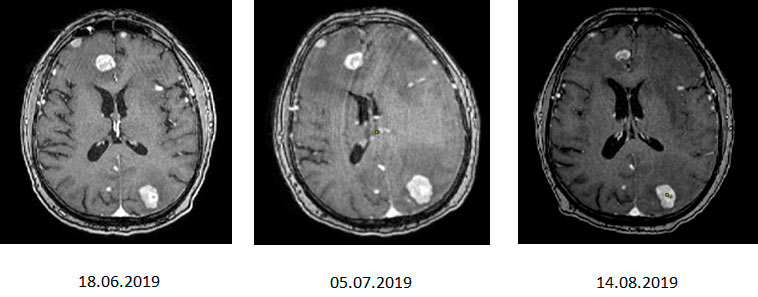
МРТ в режиме Т1 ВИ (после внутривенного введения контрастного препарата), аксиальные срезы. В динамике отмечается сначала увеличение размеров метастазов в веществе головного мозга и перифокального отёка, смещение срединных структур головного мозга вправо; затем уменьшение размеров метастазов и выраженности перифокального отёка, отсутствие смещения срединных структур головного мозга.
Комментирует заместитель генерального директора по научной работе Денис Сергеевич Романов:
После пятого введения иммунопрепарата 14.08.2019 родственники настояли на выписке пациентки, невзирая на предупреждения врачей о том, что ситуация пока далека от разрешения. Уже 18.08.2019 пациентка вновь поступила к нам с жалобами на увеличение в объёме и выраженную отечность правой нижней конечности — и родственники пациентки признали невозможность осуществления необходимого ухода в домашних условиях. После надлежащего вмешательства специалистов состояние пациентки значительно улучшилось, что позволило провести ей очередной курс иммунотерапии ниволумабом, и я надеюсь, что смогу через какое-то время продолжить рассказ о данной клинической ситуации, поведав об очередных успехах этой замечательной женщины в борьбе со столь тяжёлой болезнью.
Запись
на консультацию
круглосуточно
Теперь поговорим о пяти самых распространенных видах рака: как они себя проявляют, когда пора идти к специалисту, и что можно сделать для их лечения
Рак кожи
Несмотря на то, что это самый распространенный в мире вид рака, в онкологической статистике он стоит отдельной строкой.
Эта болезнь бывает двух видов: меланома и рак кожи, не являющийся меланомой, — подавляющее большинство случаев рака кожи.
Самая распространенная форма — базальноклеточный рак: опухоль, которая развивается из клеток глубокого слоя эпидермиса. В мире ставят миллионы таких диагнозов ежегодно.
Точной статистики ни у кого нет, потому что рак кожи (кроме меланомы) не учитывают в общих подсчетах. Рак кожи, не являющийся меланомой, хорошо лечится, не дает метастазов и в 99% случаев не приводит к смерти.
Симптомы базальноклеточного рака кожи — это покраснение и шелушение на коже, которые долго не проходят.
Часто этот вид рака появляется на лице. Распространенный метод лечения — фотодинамическая терапия: она позволяет удалить опухоль и сохранить эстетичный вид кожи.
Собственно меланома — крайне опасный вид опухоли. Она возникает, когда родинки на теле человека перерождаются в злокачественное образование. В мире в год меланомой заболевает около 200 тысяч человек, а России — около 10 тысяч. Этот вид рака часто и быстро дает метастазы, в том числе в мозг.
При диагностике заболевания в запущенной стадии 80% пациентов с меланомой не проживают и пяти лет.
К врачу обычно обращаются с подозрительными родинками, которые поменяли цвет или форму, растут и кровоточат.
Если есть вероятность меланомы, врач назначает полное обследование, чтобы выяснить, насколько далеко зашла опухоль и дала ли она метастазы. Затем родинку удаляют и отправляют на гистологическое исследование, чтобы подтвердить диагноз.
Рак легкого
Если не считать рака кожи, рак легкого является самым распространенным онкологическим заболеванием в мире.
Он же чаще всего приводит к смерти — 20% всех смертей от злокачественных образований приходятся на рак легкого. И только 5% людей, которым поставили этот диагноз, проживут 10 и больше лет — все потому, что эта болезнь часто обнаруживается на поздней стадии, когда она уже неизлечима.
Во всем мире мужчины заболевают раком легкого в два раза чаще женщин, в России — в четыре раза чаще.
Главная причина, конечно же, курение (мужчины курят чаще женщин) — у курящих риск рака легкого в 15 раз выше, чем у тех, кто никогда не курил. Но влияют на развитие рака легкого и вредные условия при работе на производстве, где в основном заняты мужчины — например, в нефтяной отрасли, в добыче и обработке угля, в металлургии.
Курение кальяна, вопреки распространенному мнению, тоже не безвредно — оно увеличивает риск рака легкого в два раза.
Раком легкого обычно болеют мужчины старше 60 лет. В 2015 году в России раком легкого (а также трахеи и бронхов) заболели 48 тысяч мужчин и 12 тысяч женщин.
Есть несколько типов рака легкого: плоскоклеточный рак, аденокарцинома, крупноклеточный и мелкоклеточный рак, аденокистозный и мукоэпидермоидный рак. В последнее время часто встречаются опухоли сразу нескольких типов. Рак легкого также бывает центральный и периферический.
На поздних стадиях он дает многочисленные метастазы — в печень, мозг, кости, в другое легкое. Прогноз и лечение сильно зависят от того, какая именно опухоль обнаружена у пациента и на какой стадии.
На поздних стадиях появляются постоянная одышка, ноющие боли в груди, кровохаркание, общая слабость и повышение температуры тела. Пациенты часто жалуются на боли различной локализации (из-за метастазов в костях, поражения нервов). Обнаружить болезнь в этот момент несложно, но лечение уже мало поможет.
Руководитель отдела торакоабдоминальной онкохирургии МНИОИ им. Герцена, д.м.н.
Самый опасный тип рака легкого — мелкоклеточный. Он быстро дает метастазы по всему организму. Если у пациента обнаруживают мелкоклеточный рак легкого на любой стадии, лечение — химиотерапию, лучевую терапию — нужно начинать незамедлительно.
При немелкоклеточном раке легкого на первой-третьей стадии может быть эффективна операция — удаление легкого или его части. В зависимости от стадии болезни это позволяет вылечить от 30 до 80% пациентов.
Если хирургическое лечение по какой-либо причине невозможно, в альтернативой операции может быть лучевая терапия: с ее помощью выздоравливают 15-30% больных немелкоклеточным раком легкого первой-второй стадии.
Лучевую терапию также могут назначать как дополнительный метод лечения после операции.
К сожалению, на последней стадии рака легкого вероятность летального исхода — 100%. Врачи могут предложить лишь паллиативную помощь: немного продлить жизнь и облегчить боль пациента.
Рак молочной железы (рак груди)
Это самое распространенное онкологическое заболевание у женщин.
В России в 2015 году обнаружили более 60 тысяч новых случаев. В целом вероятность заболеть раком груди — 12%, то есть каждая восьмая женщина в течение жизни столкнется с этим диагнозом.
Вероятность заболеть стремительно возрастает после 40-50 лет.
Опухоли молочной железы подразделяются на гормонозависимые и не гормонозависимые. Первый тип менее агрессивен и лучше лечится.
Рак груди также бывает генетически обусловленным — он намного опаснее, чем ненаследственные формы. Поэтому тем женщинам, чьи родственницы уже болели, нужно особенно тщательно подходить к диагностике и лечению.
В целом рак молочной железы лечится довольно хорошо. На ранних стадиях эффективность — более 90%. А выживаемость на первой стадии и вовсе приближается к 100%.
По словам руководителя отделения онкологии молочной железы МНИОИ им. Герцена Азиза Зикиряходжаева, сейчас рак груди все чаще обнаруживают достаточно рано: еще 20-30 лет назад только 40% опухолей находили на первой-второй стадии, сейчас — уже около 70%.
Далеко не всегда при раке молочной железы приходится удалять грудь. На первой-второй стадии удаляют лишь сектор железы, где находится опухоль. На более поздних стадиях приходится удалять железу полностью, но благодаря имплантам врачи могут сохранить эстетичный внешний вид.
Руководитель отделения онкологии молочной железы МНИОИ им. Герцена
В зависимости от стадии болезни и типа опухоли, операцию могут дополнить химиотерапией, гормональной или лучевой терапией.
Если рак распространился на лимфоузлы (обычно подмышечные, подлопаточные и подключичные), то их тоже приходится удалить.
Сегодня процедура гораздо более щадящая, чем в 1970-1980-е годы: тогда хирурги сразу удаляли все лимфоузлы, а иногда и мышцы — из-за этого у женщин развивались проблемы с рукой, лимфостаз (отеки).
Сейчас удаляют только пораженные лимфоузлы, а после операции проводят реабилитацию: дают нагрузки на руку, делают вакуум-дренаж. Благодаря этому женщины почти не сталкиваются с послеоперационными осложнениями.
К профилактике рака молочной железы относят беременность и кормление грудью.
Многие считают, что оральные контрацептивы (ОК) увеличивают риск рака груди — врачи сходятся на том, что это не так. Вероятно, даже наоборот: в некоторых случаях ОК могут снизить риск рака.
Рак предстательной железы (рак простаты)
Рак простаты — второе по распространенности онкологическое заболевание у мужчин. В России его диагностируют более чем у 40 тысяч человек в год.
В группе риска мужчины старше 50 лет — им следует регулярно посещать уролога и проходить обследования, в том числе контролировать уровень простат-специфического антигена в крови.
На начальных стадиях у рака предстательной железы нет специфических симптомов.
Чаще встречаются симптомы другого заболевания простаты — аденомы: это затрудненное мочеиспускание, частые походы в туалет, дискомфорт при мочеиспускании.
Аденома предстательной железы — это доброкачественное заболевание, оно никак не связано с раком и не может переродиться в рак.
Но эти две болезни могут развиваться параллельно. Часто человек приходит к урологу с симптомами аденомы простаты, и в процессе обследования у него находят рак.
На поздних стадиях симптомы у рака предстательной железы такие же, как и у любого онкологического заболевания: плохое самочувствие, резкое беспричинное похудение, слабость, боли в костях (из-за метастазов).
Есть и некоторые специфические симптомы, которые характерны для рака простаты на поздних стадиях — это боли внизу живота, выраженные затруднения при мочеиспускании.
Рак предстательной железы хорошо поддается лечению. Почти 100% больных локализованным раком предстательной железы при должном лечении проживет более пяти лет, 98% — более 10 лет. Даже при обнаружении на поздней стадии есть все шансы прожить четыре-пять лет и более.
Главное в лечении рака предстательной железы — это то, что долгое время можно сохранять пациенту не только жизнь, но и высокое качество этой жизни.
До 85% опухолей простаты — гормонозависимые, поэтому хорошо поддаются гормональной терапии. Такое лечение, в отличие от химиотерапии, позволяет вести полноценную жизнь.
У нас были случаи, когда пациенты с последней стадией рака простаты, с метастазами в кости, жили по 8-10 лет на гормональной терапии, ходили на работу и делали все, что делают здоровые люди. В конечном итоге им, конечно, требовалась „химия“, она давала им еще несколько лет жизни.
Руководитель отделения онкоурологии МНИОИ им. Герцена, к.м.н.
В оставшихся 15% случаев опухоль предстательной железы не чувствительна к гормонам — это более трудная ситуация для лечения.
Больным с такой опухолью сразу назначают химиотерапию, прогноз для них хуже, чем для пациентов с гормонозависимой опухолью.
Один из главных методов лечения — это операция, во время которой железу удаляют целиком. Мужчины часто боятся или даже отказываются от хирургического лечения — они опасаются того, что начнутся проблемы с мочеиспусканием, с эректильной функцией.
Но сегодня онкохирургия достигла больших успехов, в том числе в пластике и реконструкции органов после удаления опухоли — воссоздать мочевыводящие пути и сохранить эректильную функцию возможно.
По словам Николая Воробьева, у большинства прооперированных пациентов проблем с мочеиспусканием, недержанием мочи не наблюдается, у части мужчин сохраняется эрекция.
Иногда рак предстательной железы можно вообще не лечить. Есть такой термин — клинически незначимый рак: это небольшая опухоль, которая не развивается или развивается очень медленно.
С такой опухолью можно прожить десятки лет и умереть вообще от другой болезни.
Колоректальный рак (рак толстой и прямой кишки)
Колоректальный рак встречается практически одинаково часто у обоих полов. В России ежегодно эту болезнь находят у 30 тысяч мужчин и 35 тысяч женщин. Риск заболеть возрастает после 50 лет.
Кроме общих симптомов, по которым можно заподозрить онкологическое заболевание — неожиданной потери веса, слабости, лихорадки — у колоректального рака есть еще ряд специфических симптомов.
В первую очередь это кровь в стуле, изменение формы стула (диарея или запор), боли и спазмы внизу живота.
Иногда кровь в стуле не видна, но кровотечение в кишечнике все равно есть — тогда первым симптомом колоректального рака может стать анемия.
Подтвердить, что кровопотеря происходит именно в кишечнике, можно с помощью анализа кала на скрытую кровь.
Если есть подозрение на рак, человеку делают обследование кишечника — колоноскопию. Кровотечение в толстой и прямой кишке может быть не только из-за рака, но и из-за полипов.
Около 90% из них безобидны, а вот оставшиеся 10% — это аденоматозные полипы, которые с высокой вероятностью могут переродиться в рак.
Если во время обследования врач найдет аденоматозные полипы, он удалит их. Тем, у кого хоть раз обнаруживали такие полипы, нужно тщательнее следить за здоровьем и регулярно проходить колоноскопию.
Колоректальный рак часто бывает наследственным. В особой группе риска те, чьи родственники неоднократно болели раком толстой и прямой кишки, у кого в семье распространены множественные полипы кишечника. Даже если колоректальным раком болел один родственник, но в возрасте младше 50 лет, — это тоже повод насторожиться.
Людям с высоким генетическим риском советуют с молодого возраста обследоваться на скрытую кровь в стуле и чаще делать колоноскопию.
Лечение колоректального рака — комплексное. Сначала лучевая терапия, потом опухоль удаляют вместе с сегментом кишечника, а затем, если необходимо, назначают химиотерапию.
Раньше операция при многих видах колоректального рака приводила к тому, что врачи полностью удаляли прямую кишку, а аналог заднего прохода формировали на передней брюшной стенке. Это, безусловно, приносило большой дискомфорт и снижало качество жизни, даже если болезнь удавалось победить.
Сейчас хирурги зачастую могут сохранить сфинктер, а значит, после операции опорожнение кишечника будет происходить естественным путем.
На второй-третьей стадии можно вылечить от 50 до 90% больных колоректальным раком. На последней стадии, когда опухоль дала метастазы, вероятность прожить более пяти лет снижается примерно до 10%.
Читайте также: