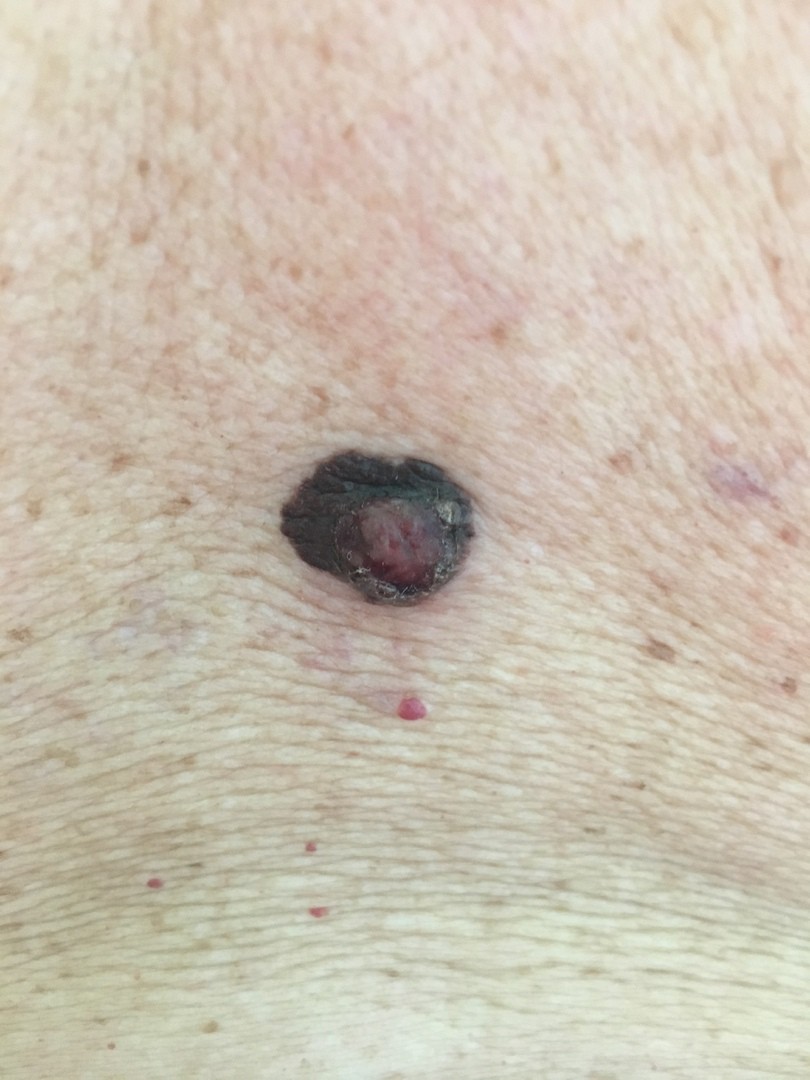
Меланома и рак молочной железы
Метастазы молочной железы довольно необычны, а прогноз мрачен. Метастазы молочной железы могут быть первым симптомом или могут возникать в ходе других злокачественных новообразований, преимущественно возникающих из контралатеральной груди. Лейкемия, рак легких и меланома конъюнктивы могут распространяться на грудь.
43-летняя пациентка была оперирована для меланомы конъюнктивы. Через два года болезнь прогрессировала быстро, и кожные узлы появились на спине и в полупузырной области. Физическое и радиологическое обследование показало массу молочной железы. Отмечено отсутствие пальпируемых лимфатических узлов. Она провела открытую биопсию. Гистопатологическое исследование и иммуногистохимия подтвердили метастазы молочной железы от меланомы. Во время послеоперационной постановки были также объективными множественные носоглоточные и орофарингеальные поражения. Пациенту давали паляриальный дакарбазин (250 мг / м2 в день в течение 4 дней) в течение 4 циклов. Она умерла через 4 месяца после диагноза метастазов в молочную железу.
Гистопатологическая оценка должна быть обязательной для пациентов с историей болезни злокачественных новообразований с целью дифференциации новых первичных опухолей, метастазов и доброкачественных опухолей.
Меланома конъюнктивы — относительно редкая и очень агрессивная окулярная злокачественность [1]. Эти опухоли могут вторгаться на орбиту и глаза и метастазировать в региональные лимфатические узлы и системно [2]. Метастазы молочной железы из дополнительных раковых опухолей молочной железы встречаются редко, а меланома является одним из злокачественных новообразований, которые могут метастазировать в грудь. Доброкачественные и первичные злокачественные опухоли молочной железы довольно распространены, но вторичные опухоли в груди от метастатических злокачественных опухолей редки. Здесь мы сообщаем случай молодой женщины с диагнозом метастазы в грудную клетку из меланомы конъюнктивы.
43-летняя женщина без каких-либо личностных или семейных патологических заболеваний ранее и отрицательная история системного заболевания, лечившегося энуклеацией два года назад для первичной медуномы конъюнктивы (рис. 1 и 2), без адъювантной лучевой терапии. Во время регулярных последующих посещений не происходило никакого остаточного или рецидивирующего поражения. Через два года она представила множественные кожные повреждения. Физическое обследование демонстрирует множественные кожные узелки на спине и в полупузырной области. Обследование груди показало 2 см жесткую комочку в левой груди и отсутствие ощутимых лимфатических узлов. Физическое обследование контралатеральной груди было нормальным. Маммография и ультразвук показали лобулированную контурную левую массу молочной железы, представленную как BI-RADS 4 (Breast Imaging-Reporting and Data System). Проведена открытая биопсия. Морфологическое обследование показало солидную опухоль, предполагающую участие меланомы (рис. 3 и 4). Проводили иммуноанализ с отрицательным окрашиванием для цитокератиновых маркеров и гормональных рецепторов. Однако он показал сильную положительность для белка меланомы S-100 и пятнистое окрашивание для Melan-A и HMB-45 (Human Melanoma Black) (рисунок 5). Эти данные заключили диагноз метастатического заболевания молочной железы из меланомы и устранили злокачественную или доброкачественную первичную опухоль молочной железы. Во время послеоперационной постановки с компьютерной томографией всего тела (КТ) также отмечались множественные носоглоточные и ротоглоточные метастазы. Гистопатологическое исследование этих повреждений подтвердило особенности метастатического рассеянного заболевания от меланомы. Ей давали паллиативный дакарбазин (250 мг / м2 в день в течение 4 дней). Пациент получил 4 цикла. Она умерла через 4 месяца. Рисунок 1
Вид низкой мощности, показывающий диффузную опухолевую пролиферацию круглых клеток (гематоксилин и эозин × 10).
Более высокий вид мощности, показывающий клетки меланомы, некоторые из которых производят коричневый меланиновый пигмент (гематоксилин и эозин × 40).
В гистологическом разрезе показана паренхима молочной железы, инфильтрированная меланоцитарной пролиферацией (гематоксилин и эозин × 10).
В гистопатологическом разрезе показана диффузная опухолевая пролиферация круглых клеток с большими центральными ядрышками. (Гематоксилин и эозин × 10).
Положительное иммуноокрашивание опухолевых клеток для HMB45 (увеличение × 20).
Инвазивная конъюнктивальная меланома составляет лишь 1-2% всех глазных меланом [1]. Подобно кожным меланомам, конъюнктивальные меланомы происходят из меланоцитов, которые получены из нервного гребня. Это потенциально смертельное новообразование со средней 10-летней смертностью 30% [2]. Системные метастазы встречаются в 14-27% случаев. Участие молочной железы в меланоме не является изолированной находкой; он обычно ассоциируется с распространенным заболеванием. Подкожная ткань, легкие, печень и мозг являются общими вторичными включениями в это заболевание [2]. Метастаз груди может быть первым симптомом или может возникнуть в ходе других злокачественных новообразований. Шетти и др. [3] сообщили об обзоре литературы, представив данные с 1855 по 1992 год и обнаружили 431 случай вторичных опухолей молочной железы вне молочной железы. Большинство из них представляли собой метастазы из злокачественной меланомы (79 случаев), метастазы рака легких (78 случаев), рак яичников (50 случаев) и простату (39 случаев), почки (24 случая) и другие (143 случая) , Время между диагностикой первичной меланомы и возникновением метастазирования молочной железы составляло от 13 до 180 месяцев (медиана 62). Клинически поражение молочной железы может имитировать первичную карциному молочной железы. Необходимо дифференцировать первичные и вторичные опухоли вне молочных желез, поскольку прогноз и лечение этих новообразований различаются. Диагностика заболеваний молочной железы связана с работой многопрофильной команды специалистов. Радиологи выполняют необходимую визуализацию для установления оптимальной диагностики. Основная биопсия была выполнена для получения гистологического диагноза. Иммуноцитохимическую панель следует использовать для подтверждения диагноза вторичной метастатической меланомы к груди. Наш диагноз был заподозрен сравнительным исследованием гистологических данных первичных и метастазов и подтвержден полной панелью иммунохимии (отрицательное окрашивание для цитокератина и положительное для мелана А и HMB45). Метастазы молочной железы являются плохими прогностическими признаками [4]. Radvel et al. Сообщили о среднем сроке выживания 12,9 месяцев после диагностики метастазов в молочной железе [5]. В нашем случае пациент умер через 4 месяца после начала лечения на основе дакарбазина.
Недавно опубликованное рандомизированное контролируемое исследование показало, что киназа ингибитора (BRAF и MEK) улучшает показатели общей и прогрессирующей выживаемости у пациентов с ранее нелеченной меланомой с мутацией BRAF V600E [6].
Метастаз в груди должен быть рассмотрен у любого пациента с известной первичной злокачественной опухолевой историей, которая представляет собой грудную клетку. Гистопатологическая оценка должна быть обязательной для пациентов с историей болезни злокачественных новообразований с целью дифференциации новых первичных опухолей, метастазов и доброкачественных опухолей. Онкологи, хирурги, патологоанатомы и радиологи должны работать вместе, чтобы достичь наилучшей терапии против этого агрессивного типа рака.
Первоначальное согласие было получено устно от пациента, и письменное информированное согласие было получено от ближайших родственников пациента для публикации этого отчета о случаях заболевания и любых сопутствующих изображений. Копия письменного согласия доступна для рассмотрения Главным редактором этого журнала.
Авторы не сообщают о конфликте интересов. Только авторы отвечают за содержание и письмо газеты. Авторы заявляют, что у них нет конкурирующих интересов.
SK, MM отвечали за общую заботу о пациенте, анализировали литературу и составляли рукопись и критически критиковали ее за важный интеллектуальный контент. JK, KS, ST и BE участвовали в гистологическом диагнозе случая. YB, MM, SK и HB, провели обзор литературы. YS, SB, IE, HM и HE выполнили концепцию дела, критически пересмотрели ее для важного интеллектуального контента. Все авторы прочитали и утвердили окончательную рукопись.
Все авторы внесли значительный вклад, поставив диагноз, лечение и интеллектуальный вклад в дело и написав рукопись. Все авторы внесли свой вклад в эту работу.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
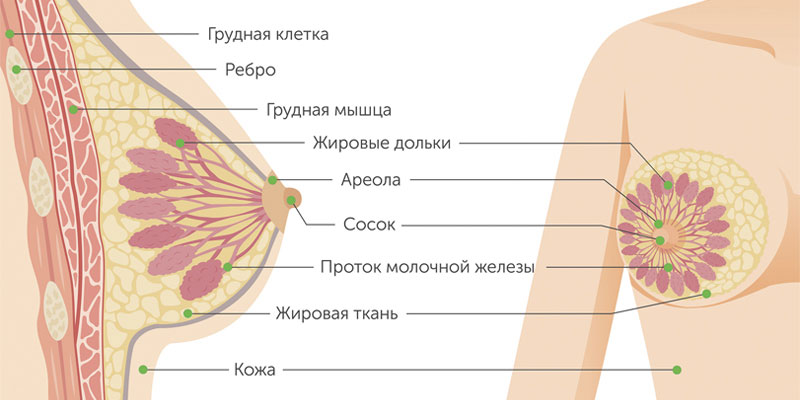
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук

Меланома – тихий и коварный убийца. Её коварство заключается в мимикрии. Она подражает обычным доброкачественным родинкам, родимым пятнам, а потому не заметна для неспециалиста. Её жертва спокойно с ней живет до поры до времени, даже не подозревая об опасности. Важно диагностировать меланому на ранних стадиях, тогда от проблемы легче избавиться. В противном случае от неё умирают.
Что такое меланома, почему она страшнее рака кожи и почему загорать опасно, корреспондент ТИА спросила у Владислава Дубенского, дерматовенеролога, хирурга-онколога, заместителя главного врача по медицинской части Центра Аваева.
Что такое меланома? Изучаем матчасть
Меланома – это не рак кожи. Но от этого она менее опасной не становится. Это злокачественное новообразование кожи, которое развивается из пигментных клеток — меланоцитов, находящихся в эпидермисе – поверхностном слое кожи. Меланома чаще встречается у женщин, чем у мужчин. Специалисты утверждают, что наряду с плоскоклеточным и базальноклеточным раком кожи она относится к злокачественным опухолям. При этом меланома крайне агрессивна.

- У меланомы агрессивное поведение и злокачественное течение. Как только начинается инвазивный рост (первый этап метастазирования) внутри эпидермиса и злокачественные клетки спускаются в дерму, с этого момент появляется риск. И чем глубже опухоль проникла, тем хуже. Начинается формирование очагов этой опухоли в любом месте организма. Это может быть и печень, и головной мозг, и любые другие органы, в том числе, и кожа. Такой же процесс может развиваться и в лимфатической системе и распространяться через кровь.
В 2019 году в Тверской области меланому выявили у 97 женщин и 55 мужчин. В нашем регионе меланома не входит в "пятерку" лидеров онкозаболеваний, в отличие от таких злокачественных новообразований, как:
1. Рак молочной железы
2. Рак кожи
3. Рак легких, трахеи и бронхов
4. Рак предстательная железы.
5. Рак желудка.
По словам специалистов, умирают от меланомы и рака крови сегодня реже, чем, к примеру, от рака лёгких. Но все же, смертность есть.
Меланома – смертельная родинка
- Рак и меланома – это злокачественные новообразования. Но меланома более агрессивно протекает, чаще метастазирует и, соответственно, летальный исход от меланомы развивается чаще. При раке кожи такой злокачественности нет. Смертность от рака кожи - достаточно низкая. Несмотря на то, что он распространен и часто выявляется, причиной смерти он бывает достаточно редко. А меланома встречается реже, чем рак кожи, но причиной смерти она бывает чаще.
РАК КОЖИ (фото из личного архива Владислава Дубенского):
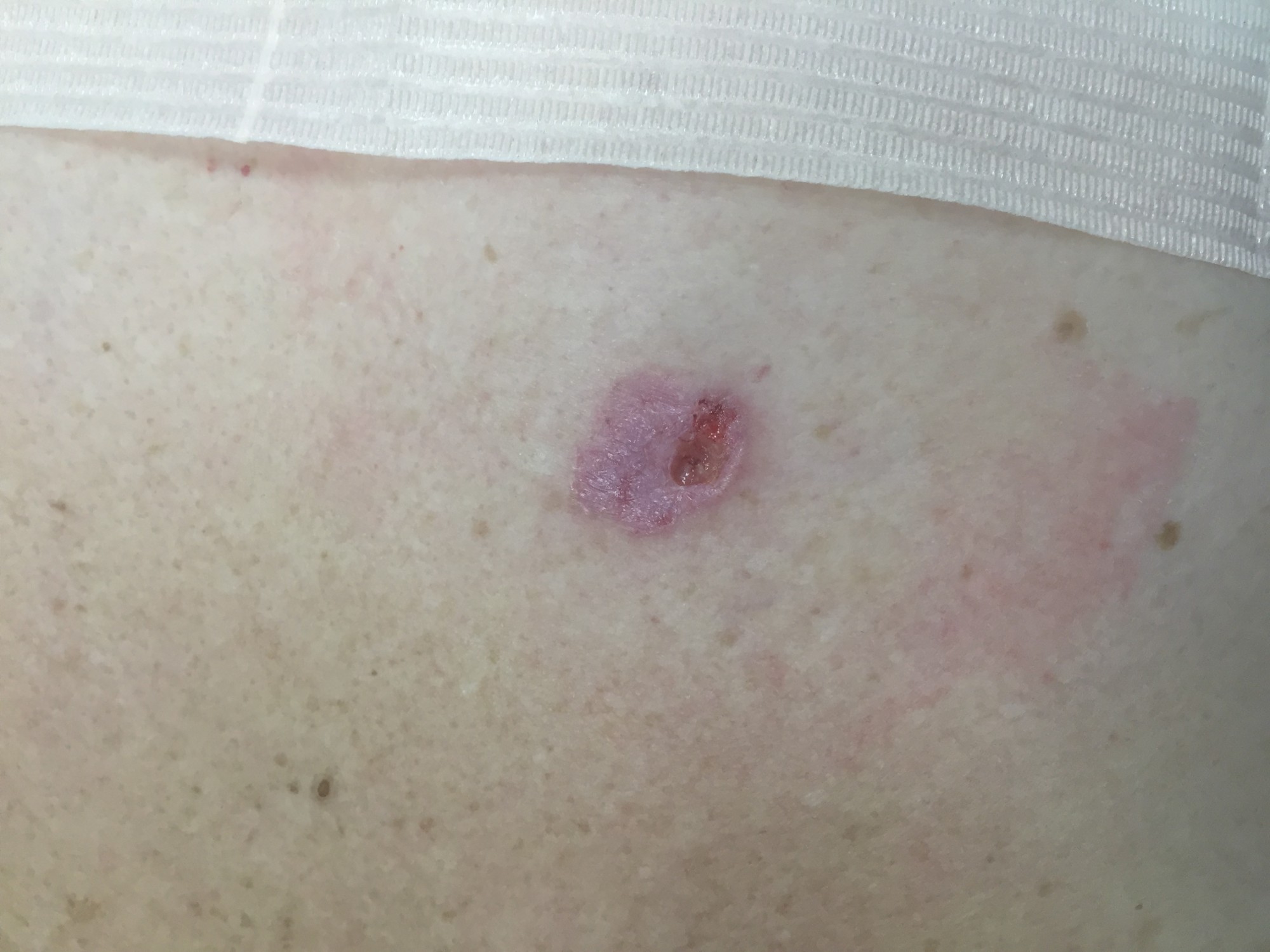
Данные по Тверской области за 2019 год. На 100 тысяч населения смертность от меланомы составляет 3,4, при этом от рака кожи - 1,4. Последний показатель – один из самых низких. Если взять, к примеру, рак молочной железы, то тут показатель смертности в Тверской области будет составлять 36,6.
- Причина – в ранней диагностике. То есть чем раньше выявить это злокачественное образование, тем лучше. В 2019 году в Тверской области в 82,7% случаев мы диагностировали опухоль на ранней стадии - при небольшой ее толщине. Поэтому и выживаемость хорошая. Если у человека 1-я степень толщины меланомы, выживаемость - 100%. А если уже запущенная, 5-я степень, то тут выживаемость лишь 50%. 5-я стадия – это значит, что опухоль толстая и проникла довольно глубоко в организм.
Меланома – злокачественная родинка! В чем же отличие от хорошей?!
Родинки есть на теле у каждого человека, у кого-то совсем чуть-чуть, а кто-то буквально усыпан ими. Это совершенно безобидные образования на коже, которые развиваются из-за чрезмерного роста меланоцитов, синтезирующих пигмент клеток кожи. Родинки, или еще их называют невусы, появляются на теле в детстве и подростковом возрасте, ну и у взрослых тоже могут образовываться новые родинки.
ОБЫЧНЫЕ РОДИНКИ (фото из личного архива Владислава Дубенского):
В большинстве своем – они доброкачественные. Но некоторые виды родинок должны насторожить.
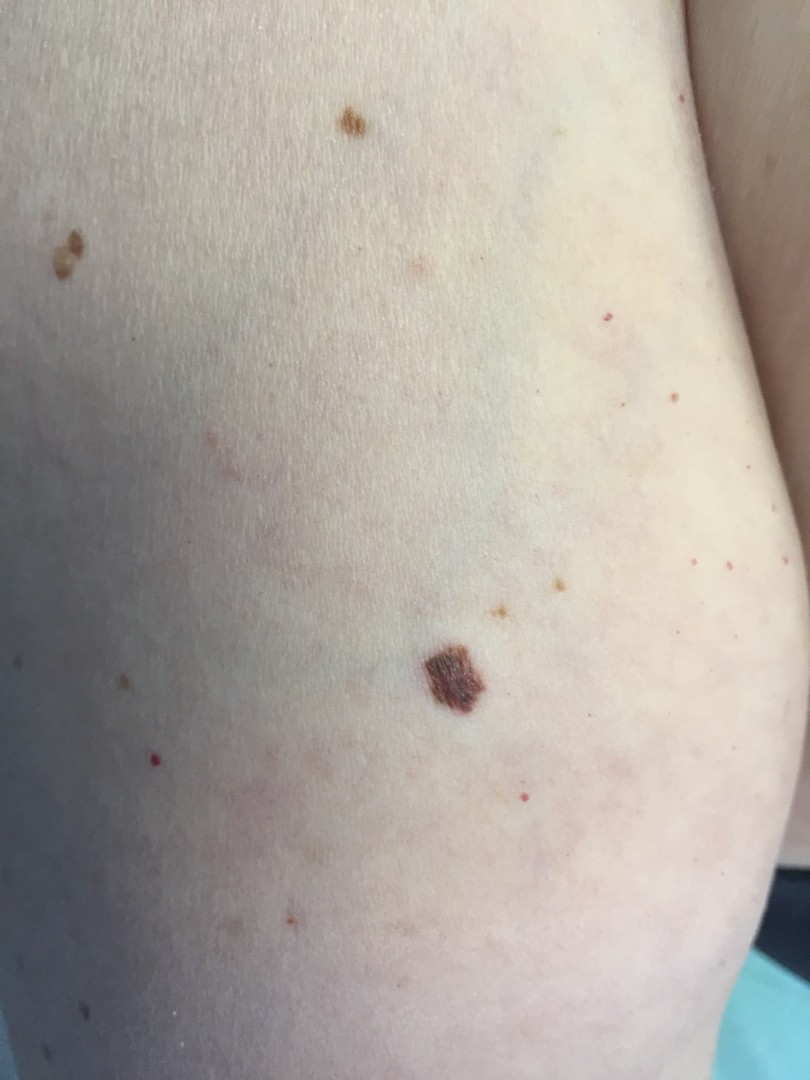
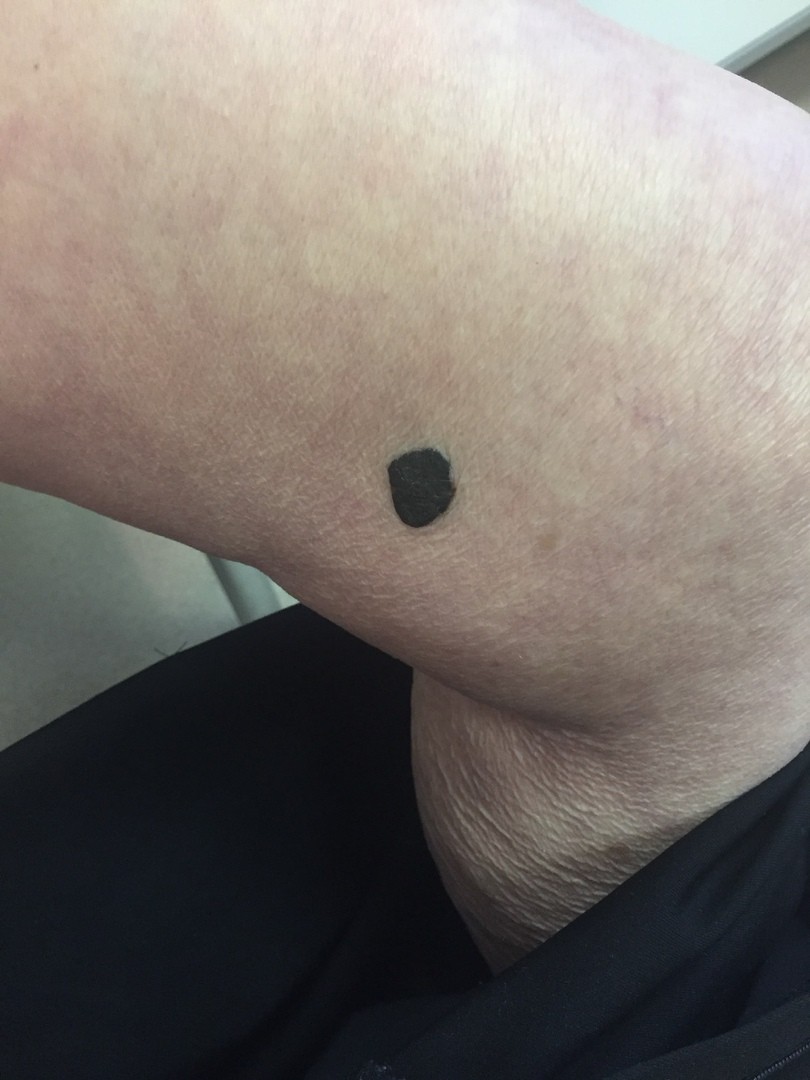
- Есть несколько клинических признаков отличия меланомы от обычного невуса. У меланомы темная окраска, практически черная. И диаметр новообразования– чаще всего от 6 мм и более. К тому же она очень интенсивно растет. В некоторых случаях на поверхности кожи могут появляться язвы, корочки без видимых причин. Иногда в таких местах наблюдается зуд и дискомфорт.
Есть общепризнанный алгоритм оценки пигментных образований ABCDE, который может помочь выявить "подозрительные": A (asymmetry, асимметрия) — появление асимметрии образования; B (boundary, контур) — есть неровные или рваные (географические) края; C (color, цвет) — неравномерность пигментации - присутствуют участки черного цвета, появление узлов розового цвета или с голубоватым оттенком; D (diameter, диаметр) — диаметр больше 6 мм; E (evolution, изменение) — в течение времени изменяется.
Даже доброкачественные образования с течением времени свой размер будут изменять, но не с такой скоростью, - говорит доктор Владислав Дубенский.
Есть мнение, что обычная родинка может перерасти в злокачественную. Это правда.
- На сегодняшний день рассматривается теория, что если новообразование доброкачественное, в нормальных условиях оно так и останется доброкачественным. Хотя в некоторых случаях, как опыт показывает, меланома развивается из предшествующей родинки. Другой вопрос, какая была эта родинка – типичная или атипичная. Но в целом, мы принимаем тот факт, что из невуса может развиться злокачественное новообразование.
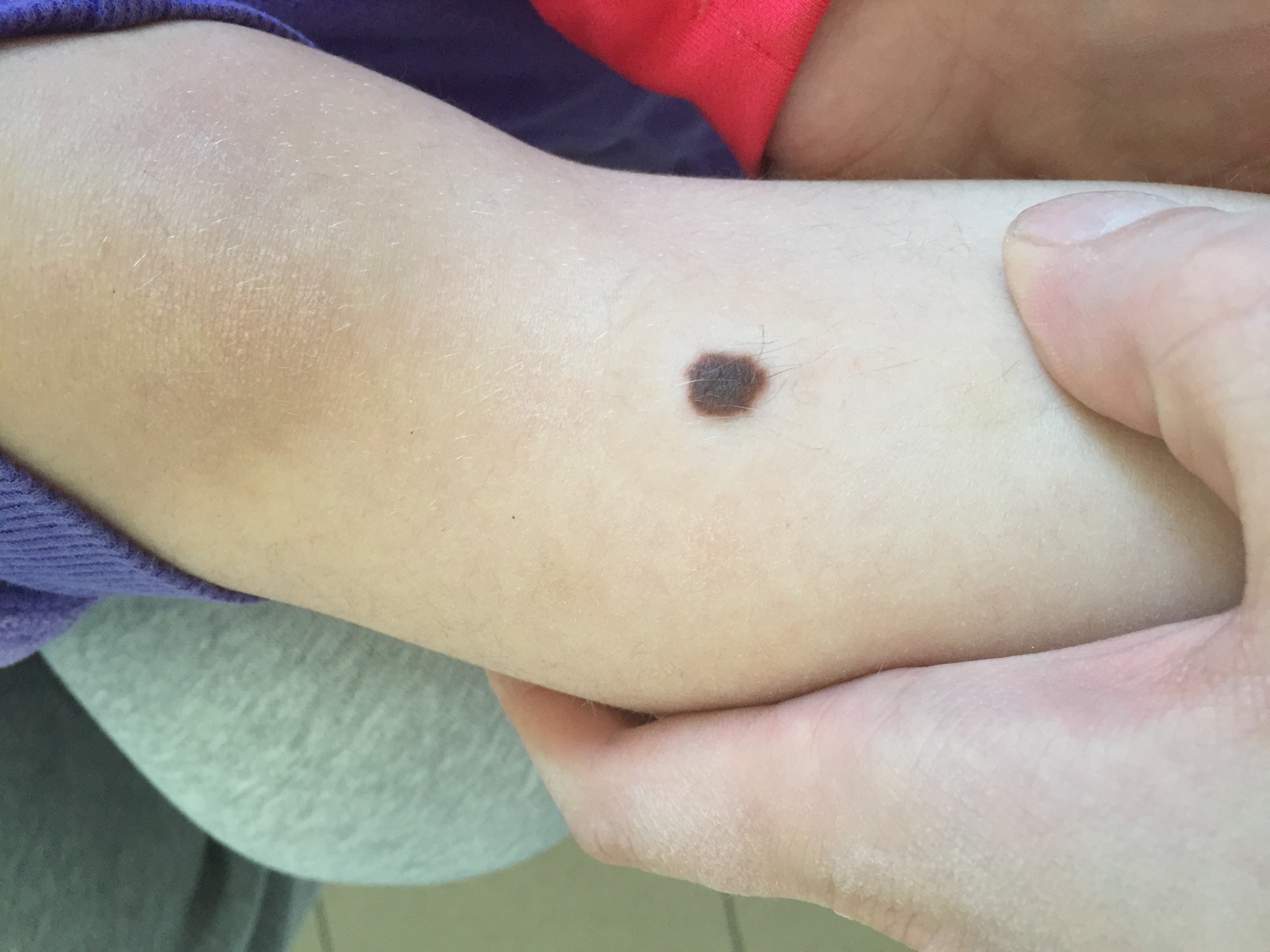
МЕЛАНОМА (фото из личного архива Владислава Дубенского):
Меланома имеет несколько клинических вариантов. Но чаще всего встречаются четыре из них.
Наиболее часто встречается поверхностно-распространяющаяся меланома. Она сначала выглядит достаточно плоской, как родинка, родимое пятно, только темно-коричневого или почти черного цвета и бОльшего диаметра. Потом, когда начинает расти, проникая внутрь эпидермиса, а затем и в дерму, у нее появляется узел на поверхности.
Узловая растет сразу, как объемная опухоль, и она самая опасная. Ее отличает быстрый рост и неблагоприятные последствия, она с самого начала растет агрессивно и вертикально, все глубже и глубже. А потому риск присутствует сразу. Узловая похожа чем-то на полип на коже темного цвета.
Акрально-лентигинозная в основном развивается на ладонях, пальцах, подошвах ног и ногтях. Встречается довольно редко.
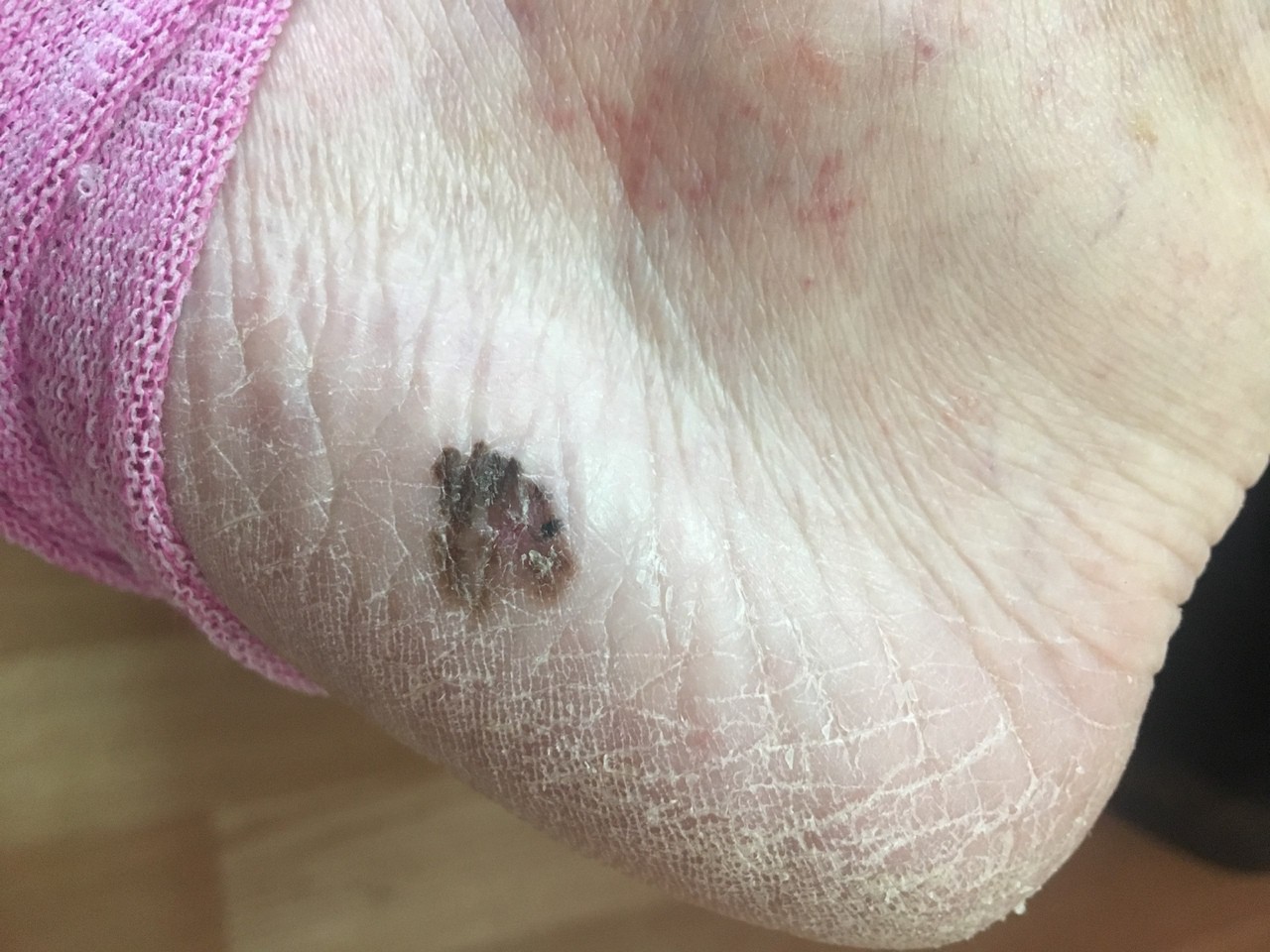
Лентиго-меланома - разновидность меланомы, характеризующаяся длительным течением. Возникает на открытых участках тела, реже на спине. Ее отличие - в продолжительной фазе радиального роста - одно-два десятилетия.
- Меланома может встретится на любом участке кожи и даже на слизистых оболочках, в том числе, на гениталиях. Она может поселиться на слизистой оболочке глаз и даже внутри глаза - на сетчатке. Есть атипичный вариант – когда поражается центрально-нервная система, но это больше казуистические случай.
Группа риска
В группу риска попадают люди со светлой кожей, блондины или рыжие, с веснушками. А также те, у кого на теле много родинок. Если в семье были случаи меланомы, то это тоже будет риском.
Важно знать, что полученные в детстве солнечные ожоги могут стать спусковым механизмом. А потому врачи не рекомендуют, чтобы дети до 3 лет долго находились на солнце. Кстати, под ожогами понимается даже обычное покраснение кожи от ультрафиолета.
Конечно же, большой фактор риска – травмирование родинки.
Опасно ли расцарапать или случайно содрать родинку?
Однозначно, травматизация невуса, если он был атипичным, может привести к развитию меланомы.
Для ряда родинок травматизация безопасна. Но, к сожалению, сам человек не может знать, какую роднику он травмировал – обычную или атипичную.
- Если содрал родинку, то тут же бежать к врачу не стоит. Это бесполезное занятие. Потому что после травмы родники на поверхности возникает рана и ссадина, врач-дерматолог ничего не увидит. Поверхность должна восстановиться, только после этого можно обратиться к специалисту.
Если повредил родинку, стоит ли ее прижечь "зелёнкой" или помазать заживляющей мазью? Ответ врача – нет.
- В этой ситуации лучше всего заклеить пластырем . Когда кровоточить перестанет, надо снять пластырь, не мочить и дать самостоятельно ранке высохнуть. Никаких средств применять не надо ни в коем случае. "Зелёнка", к примеру, имеет спиртовой компонент, а значит, обладает раздражающим действием.
Загорать – опасно! Даже чуть-чуть
Солнце опасно, особенно для людей со светлой кожей и родинками. Ещё опаснее – искусственный загар. Речь идет о солярии. У врача плохие новости. Тот, кто злоупотреблял солярием, особенно до 30 лет, сесть риск заработать злокачественное новообразование кожи с течением возраста.
Что касается естественного загара, то у доктора тоже мнение очень негативное. По словам Владислава Дубенского, солярий вреднее, но и обычный загар – тоже вреден. Даже в нашей полосе солнце может быть агрессивным. Обязательно нужно пользоваться защитой.
- Про "можно ли позагорать" я говорю – ни чуть-чуть, ни слегка, ни немножко, ни с утра, ни поздно вечером. Загорать вредно! Особенно тем, у кого светлая кожа. К примеру, у афроамериканцев кожа совсем другая, у нее защита в 6 раз больше, чем у белых людей.
Как себя защитить и помогают ли средства с SPF?
Самое надежное – это одежда, головной убор. Но летом не будешь ведь ходить полностью окутанным. Поэтому специалисты говорят, перед выходом на улицу на открытые участки тела надо наносить средства, которые способны защитить кожу от солнечного ожога. Такие средства имеют пометку - SPF (Sun Protection Factor) – это, так называемый, солнцезащитный фактор.
- Если мы пользуемся косметикой, которая уже содержит SPF, то подойдут средства с солнцезащитным фактором не менее 30. Если мы активно защищаемся при длительном пребывании на открытом солнце, тогда каждые два часа нужно наносить средство, содержащее не менее 50 SPF. Этот фактор говорит о том, что задерживается только 50% ультрафиолетовых лучей. И это при правильном его применении. У кого много родинок на теле – противопоказано быть на солнце без защиты.
Ни один крем с SPF не даст 100% защиты от солнца. Все равно у нас остаются открытыми ноги и руки. Поэтому не надо переживать, все равно удастся получить необходимую дозу ультрафиолета для синтеза витамина D. И для этого необязательно "печься" под солнцем часами. Достаточно прогулки.
Лечение меланомы
Все будет зависеть от того, есть метастазы или их нет. Если нет, то применяется хирургическое лечение. Полностью иссекается фрагмент кожи в зависимости от предполагаемой глубины поражения. На сегодняшний день диагностические операции делают под местной анестезией. Большие операции по удалению крупных образований - под общим наркозом.
Центр Аваева занимается диагностикой рака кожи и меланомы. Если пациенту требуется более широкая операция, он направляется уже в Тверской клинический онкологический диспансер.
Кроме того, на сегодняшний день есть новые препараты, которые применяются при лечении меланомы и разрабатываются новые, в том числе отечественные.
Чтобы вовремя заметить меланому, необходимо для профилактики обращаться к врачам и проводить осмотр родинок, особенно если они темные, неровные, кровоточат и интенсивно растут.
Читайте также: