Механическая желтуха при опухоли печени

Билирубин – это конечный продукт метаболизма гемоглобина, который содержится в эритроцитах. Когда состарившиеся эритроциты распадаются, содержащийся в них гемоглобин в ходе нескольких процессов трансформации в итоге превращается в билирубин.
В норме билирубин должен был бы выводиться с желчью в просвет двенадцатиперстной кишки, однако при наличии препятствия такому оттоку он попадает в кровь и оказывает токсическое действие на весь организм.
В онкологической практике причиной механической желтухи, как правило, является сдавление желчных протоков первичными или метастатическими опухолями печени, поджелудочной железы, забрюшинного пространства.
Чем опасна механическая желтуха?
Билирубин обнаруживается в крови и в норме. Однако его максимальные концентрации, как правило, не превышают 20,5 мкмоль/л.
При механической желтухе его концентрация в крови начинает постоянно нарастать и может достигать нескольких сотен мкмоль/л. Такой высокий уровень билирубина оказывает выраженное токсическое действие практически на все биохимические процессы, органы и системы организма. Кроме того, при наличии механической желтухи невозможно ни хирургическое, ни химиотерапевтическое лечение основного заболевания. Дальнейший рост концентрации билирубина приводит к гибели пациента.

Как лечат механическую желтуху опухолевой этиологии?
В настоящее время наиболее эффективной тактикой борьбы с механической желтухой, обусловленной сдавлением желчных протоков опухолями являются дренирующие вмешательства на желчных протоках. Как правило, они выполняются под контролем рентгенотелевидения и (или) ультразвука.

Чаще всего на первом этапе при помощи тонкой и длинной иглы (игла Chiba) доступом через межреберье пунктируются желчные протоки. Через иглу вводят специальное контрастное вещество, которое позволяет увидеть на рентгене сами желчные протоки, а также определить уровень, на котором они заблокированы. Это вмешательство называют пункционная холангиография.
Далее при помощи специального инструмента возможна установка в желчные протоки специального дренажа. Различают дренирование:
- наружное - при котором вся желчь отводится только наружу;
- и наружно-внутреннее - при котором дренаж ставится таким образом, что желчь эвакуируется как наружу, так и в естественном направлении, в кишку.
Как правило, наружно-внутреннее дренирование более физиологично, поскольку при этом не теряются многие важные вещества, содержащиеся в желчи, которое в норме всасываются обратно в кишечнике.
В некоторых случаях, когда опухолевое сдавление изолирует несколько разных сегментов желчного дерева, может потребоваться установка нескольких дренажей.
Хотя дренирование и позволяет справиться с самим симптомом, оно существенно ограничивает качество жизни пациента – дренаж постоянно раздражает брюшную стенку, требует постоянного ухода, есть риск его смещения или даже случайного удаления, а также развития инфекционных осложнений в месте стояния.
Для преодоления этих недостатков дренирования относительно недавно было предложено завершать дренирующие вмешательства стентированием желчных протоков. Суть стентирования заключается в установке в зону сдавления желчного протока специального (чаще металлического) эндопротеза – стента, который поддерживает желчный проток в открытом состоянии за счет большой радиальной жесткости. При этом дренажную трубку можно удалить совсем, отток желчи будет осуществляться в нормальном направлении по стенту, а точнее по желчному протоку, восстановленному при помощи стента.
Что такое механическая желтуха?
Механическая желтуха — это патологический синдром, заключающийся в нарушении оттока печеночной желчи по желчным путям в двенадцатиперстную кишку из-за механических препятствий.
Синонимы заболевания: обтурационная желтуха, подпеченочная желтуха, ахолическая желтуха, резорбционная желтуха, внепеченочный холестаз.
Механическая непроходимость желчных путей развивается как осложнение большой группы заболеваний поджелудочной железы и билиарной системы (системы желчных протоков и сфинктеров, которые регулируют ток желчи) и сопровождается такими общими симптомами, как желтушная окраска кожи, слизистой оболочек и склер, потемнение мочи, обесцвечивание кала, кожный зуд, боли в животе.
Последствием прогрессирующей желтухи могут стать печеночная недостаточность, почечная недостаточность, гнойный холангит, сепсис, билиарный цирроз или холангитический абсцесс печени, в особо тяжелых случаях и при отсутствии квалифицированной медицинской помощи – летальный исход.
Среди наиболее частых причин механической желтухи выделяют желчнокаменную болезнь (29% случаев) и злокачественные опухоли (67% случаев). В возрасте до 30 лет преобладает желчнокаменная болезнь; в возрастной группе 30-40 лет опухоли и желчнокаменная болезнь как причины появления желтухи встречаются одинаково часто. У пациентов старше 40 преобладают опухолевые новообразования.
В целом механическая желтуха чаще диагностируется у женщин (82%). Однако опухолевая обструкции желчных путей встречается чаще у мужчин (54%).
Причины появления механической желтухи
На сегодняшний день причины возникновения механической желтухи вследствие сдавления желчных путей изучены хорошо.
В зависимости от этиологических факторов они подразделяются на 5 групп:
Врожденные аномалии развития билиарной системы: гипоплазия и атрезия желчевыводящих путей;
Доброкачественные изменения в билиарной системе и поджелудочной железе, обусловленные желчнокаменной болезнью: конкременты (камни) в желчных протоках; дивертикул (выпячивание стенки) двенадцатиперстной кишки и стеноз большого дуоденального сосочка (БДС), находящегося внутри нисходящей части двенадцатиперстной кишки; рубцовые структуры протоков; кисты; хронический индуративный панкреатит; склерозирующий холангит;
Стриктуры магистральных желчных протоков как последствие оперативного вмешательства (образовавшиеся в результате случайного повреждения протоков или неправильного наложения швов);
Первичные и вторичные (метастатические) опухоли органов панкреато-гепатобилиарной системы: рак желчного пузыря, рак головки поджелудочной железы и БДС, а также наличие в печени метастаз опухолей различной локализации (распространенный рак желудка, лимфогранулематоз);
Поражение печени и желчных путей паразитами (альвеококкоз, эхинококковая киста и др).
Наиболее часто причиной обтурационной желтухи являются опухолевые новообразования (печени, желчевыводящих путей, головки поджелудочной железы) и желчнокаменная болезнь. Врожденные пороки развития билиарной системы и паразитарные заболевания – гораздо реже. В пожилом возрасте преимущественно встречается калькулезная (из-за желчных камней) и опухолевая непроходимость, в возрасте моложе 40 лет причиной чаще становится желчнокаменная болезнь.
Язва двенадцатиперстной кишки и острый аппендицит (в случае расположения червеобразного отростка в зоне ворот печени) являются очень редкими причинами данного патологического синдрома.
Холестаз (уменьшение поступления желчи в двенадцатиперстную кишку) возникает чаще всего из-за миграции конкрементов в протоки из желчного пузыря. Образование конкрементов в самих протоках наблюдается значительно реже. Обычно они попадают из желчного пузыря в холедох (общий желчный проток) во время приступа печеночной колики. Закупорка протока происходит, когда камень большого размера не может пройти через него. Иногда из-за продолжительного спазма сфинктера Одди (гладкой мышцы, находящейся в БДС) даже маленькие камни застревают в терминальном отделе холедоха.
Наличие камней в протоках диагностируется примерно у 20% больных желчнокаменной болезнью. Желтуха при холестазе, обусловленном желчнокаменной болезнью, в 65% случаев носит преходящий характер. Её симптомы ослабевают после прохождения камней в кишечник. Частота развития стеноза (сужения) БДС составляет 25%.
Опухоли панкреато-гепатобилиарной зоны становятся причиной желтухи в 37% случаев. На первом месте по частоте стоит рак головки поджелудочной железы и БДС, на втором – опухоли магистральных желчных путей и желчного пузыря. Опухоли печени и её протоков встречаются достаточно редко.
Симптомы механической желтухи
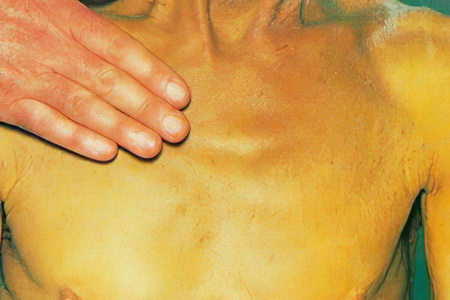
К общим признакам заболевания относятся:
Тупые боли в эпигастральной области и под ребрами справа, которые нарастают постепенно;
Темная моча и обесцвеченный, жидкий стул;
Желтизна кожных покровов, слизистых и склер глаз; желтушная окраска кожи постепенно принимает землистый оттенок;
Снижение аппетита, похудение
Повышение температуры тела;
В некоторых случаях желтоватые холестериновые отложения на веках в виде четко очерченных образований, выступающих над поверхностью кожи;
При закупорке конкрементами желчных протоков боли спазматические, резкие, могут отдавать в область грудной клетки, в правую подмышку и лопатку. Внешние признаки желтухи проявляются спустя 1-2 суток после ослабления печеночной колики. Пальпация области печени болезненна. Желчный пузырь не прощупывается. Нажатие на область справа под ребрами вызывает непроизвольную задержку дыхания. Возможны тошнота и рвота.
При опухолях поджелудочной железы, БДС, желчных путей боль тупая, локализуется в подложечной области, отдает в спину. При пальпации обнаруживается растянутый желчный пузырь, нажатие на который безболезненно. Печень увеличена, обладает эластичной или плотной консистенцией, при злокачественном процессе имеет узловатую структуру. Селезенка прощупывается редко. Внешним признакам желтухи предшествуют снижение аппетита, кожный зуд.
Увеличение печени относится к распространенным признакам продолжительной обтурационной желтухи. Печень увеличивается из-за её переполнения застойной желчью и воспаления желчных путей.
Увеличение желчного пузыря характерно для опухолей БДС, головки поджелудочной железы и терминальной части холедоха. Увеличение печени встречается у 75% пациентов, увеличение желчного пузыря – у 65%, но при лапароскопии диагностируется почти у 100% больных.
Кожный зуд часто начинает беспокоить ещё до появления признаков желтухи, особенно при опухолевом генезе заболевания. Он сильный, изнуряющий, не поддается снятию терапевтическими средствами. На коже появляются расчесы, образуются мелкие гематомы. Снижение веса обычно наблюдается при желтухе, обусловленной раковыми опухолями.
Повышение температуры преимущественно бывает связано с инфицированием желчных путей, более редко – с распадом опухоли. Длительное повышение температуры является дифференциальным признаком, отличающим подпеченочную желтуху от вирусного гепатита, при котором в период появления признаков желтухи температура снижается до пределов нормы.
Продолжительность заболевания варьируется в широком диапазоне: от нескольких дней при кратковременной закупорке камнями общих желчных путей до нескольких месяцев при опухолевых процессах. Прогноз механической желтухи определяется течением основного заболевания.
Диагностика механической желтухи

Предварительный диагноз оказывается нетрудным при наличии запущенной опухоли, которая легко пальпируется. Но при начальных проявлениях холестаза диагностика вызывает определенные сложности, так как жалобы больного и общие клинические симптомы могут быть признаками многих заболеваний. Лабораторные методы малопригодны для ранней диагностики механической желтухи. Повышение уровня холестерина, билирубина, активности щелочной фосфатазы характерны и для внутрипеченочного холестаза, и для вирусного гепатита.
Поэтому решающая роль принадлежит инструментальным методам исследования, из которых применяются следующие:
Ультразвуковая диагностика . Выявляет расширение желчных протоков, наличие в них конкрементов и очаговое поражение печени. При локализации камней в желчном пузыре вероятность их выявления составляет 90%, при локализации в терминальной части общего желчного протока – 25-30%. К редким ошибкам относится идентификация опухоли желчного пузыря как скопления конкрементов.
Эндоскопическая ретроградная холангиопанкреатография (РХПГ). Используется при недостаточности результатов УЗИ, когда подозревается блокада БДС. При этом методе в проток вводится контрастное вещество с помощью канюли (специальной трубки), и затем делается серия рентгеновских снимков. РХПГ позволяет диагностировать опухоли малых размеров, провести цитологический и гистологический анализ эпителия и содержимого протока. Это высокоинформативный метод, но, поскольку он является инвазивным, то может сопровождаться серьезными осложнениями.
Чрескожная чреспеченочная холангиография . Показана при блокаде желчных путей у ворот печени. В этом случае под местным обезболиванием под контролем УЗИ через кожу и ткань печени в один из печеночных протоков вводится тонкая игла с контрастным веществом. Количество осложнений при этом методе больше, чем при РХПГ (внутреннее кровотечение, вытекание желчи, перитонит).
Радиоизотопное сканирование печени . Применяется для диагностирования опухолей и при паразитарных поражениях печени (альвеококкозе), когда другим способом выявить механическое препятствие в желчевыводящих путях затруднительно.
Лапароскопия . Это наиболее инвазивный метод, и применяется он тогда, когда другие методы оказались малорезультативными в плане точной диагностики. Использование лапароскопии целесообразно при выявлении метастаз, для определения степени пораженности печени при альвеококкозе и т. д.
Лечение механической желтухи
Лечение данного заболевания преимущественно хирургическое.
Включает соблюдение диеты с упором на овощи, фрукты, молочные продукты. Питание должно быть дробным, блюда – отварными и протертыми. Рекомендуется пить как можно больше жидкости (соки, вода).
Проводится внутривенное введение глюкозы, витаминов группы В, Эссенциале, метионина или липокаина (для стимуляции кровообращения в печени), Викасола (для предупреждения кровотечений), Трентала, глютаминовой кислоты. По необходимости назначаются антибиотики, плазмаферез (очистка крови), энтеросорбция (процедура детоксикации).
Зависит от первичного заболевания, ставшего причиной механической желтухи. В зависимости от этого может проводиться:
Наружное дренирование желчных протоков – восстановление оттока желчи при закупорке билиарной системы. Это малоинвазивный метод, который может быть применен в плановом порядке.
Эндоскопическая холецистэктомия – удаление желчного пузыря через эндоскопические отверстия в брюшной стенке.
Эндоскопическая папиллосфинктеротомия – удаление камней из желчного пузыря.
Холедохолитотомия – осуществляется совместно с удалением желчного пузыря и заключается в удалении камней из общего желчного протока, для чего вскрывается его передняя стенка.
Частичная гепатэктомия – удаление участков ткани печени, пораженных патологическим процессом.
Механическая желтуха является одним из самых тревожных симптомов заболевания печени. В данной статье мы ознакомимся к каким заболеваниям ведет этот симптом.

Причины
Ниже описаны наиболее распространенные факторы развития у человека механической желтухи.
Создает затор в печеночном или же в желчном протоке. Развитию желтухи большей частью предшествует:
- характерная желчнокаменная колика (или просто колики);
- боли ощущаются под правой реберной дугой;
- отдают в правую половину спины;
- очень сильные и ослабевают или прекращаются только после приема сильнодействующих болеутоляющих средств;
- приступ болей часто сопровождается субфебрильной температурой или озноб.
Наиболее чаще всего возникает закупорка массой аскарид, лямблий, анкилостом. Желтуха протекает очень безболезненно, как правило сопровождается спастическими болями, как при холелитиазе. В анализе кала больного человека обнаруживаются паразиты и их яйца. Подозрение на возможность паразитарной болезни эозинофилия. Как всегда диагноз ставится когда проводится операции, так и приниже описанной форме.
Симптомы аналогичны симптомам как и при закупорки желчного ответвления камнем, как правило даже после проведения холангиографии больной поступает в операционную с характерным диагнозом холедохолитиаза.

Вызывают развитие постепенно усиливающейся желтухи без приступов спастических болей. Часто такие опухоли наблюдаются у людей больных холелитиазом, у которых в анамнезе находят указание на желчнокаменные колики. При этом доминируют общие симптомы опухолей:
- похудение;
- отсутствие аппетита;
- слишком повышенна скорость опадания эритроцитов (СОЭ);
- в большей степени наблюдается зуд тела (кожного покрова), который обычно характерен для продолжительных закупорок.
В настоящее время внутри печеночные опухоли, которые раньше распознавали с помощью холангиографии только во время операции, достоверно диагностируются с применением ретроградной холангиографии. Вышесказанное относится и к следующей причине механической желтухи.
Как правило создает затор в протоке поджелудочной железы, поэтому помимо желтухи возникают нарушения пищеварения. В анализах кала отсутствуют ферменты железы (поджелудочной), определение диастазы точно указывает на патологический процесс (в моче и крови содержание диастазы выше нормы, а в кале наоборот снижено). Опухоль иногда вызывает закрытые кровотечения, а также мелену.
Комбинация механической желтухи с меленой, как правило, указывает на карциному Фатерова соска или на опухоль близких органов (например, поджелудочной железы), прорвавшуюся в просвет желудка или кишки. Раньше диагноз мог быть поставлен (причемдовольно ненадежно) только после проведенного рентгенологического исследования двенадцатиперстной кишки с искусственной задержкой пассажа и с расширением ее вертикального участка. В наши дни карцинома Фатерова соска может быть непосредственно распознана при дуоденоскопии, диагноз может быть подтвержден исследованием биоптата.
Может вызвать к сужению желчного рукова и редко к воротной вены. Подобное увеличение лимфатических узлов также может появится при лимфогранулематозе, лимфолейкозе, карциноме, реже — при сифилисе и туберкулезе; иногда и в связи с гепатитом наблюдаются воспаленные лимфатические узлы, сужающие общий желчный проток.
Вызывает замедленное нарастание желтухи быстрое развитие симптомов полной закупорки. Характерен симптом увеличения желчного пузыря (симптом Курвуазъе). Спастические боли отсутствуют, но больного мучают тупые, постепенно усиливающиеся боли в области желудка, под левой реберной дугой, и особенно в спине и пояснице. Применяя ретроградную панкреатографию можно обеспечить постановку точного диагноза.
В большинстве случаев не является причиной возникновения механической желтухи. Картина такой желтухи сходна с клинической картинкой опухоли головки поджелудочной железы у людей, и часто хронический панкреатит вызывает сюрприз во время проведения операции по поводу ошибочно диагностированной опухоли поджелудочной железы. Иногда только исход болезни указывает на то, что речь шла не об опухоли. Хирурги не любят брать биоптат поджелудочной железы, так как в дальнейшем может развиться псевдокиста.
Поджелудочная железа в организме выполняет несколько важнейших функций, так она вырабатывает инсулин и пищеварительные ферменты. Вы можете узнать, как следует питаться при панкреатите, а также что ни в коем случае нельзя кушать.

Панкреатография же еще не дает сведений, достаточных для постановки точного диагноза. Общие опухолевые симптомы при хроническом панкреатите отсутствуют, при опухоли же поджелудочной железы недостаток ферментов выражен не так резко, как при хроническом панкреатите. В анамнезе больного, страдающего хроническим панкреатитом, часто имеются указания:
- на алкоголизм или язву;
- пенетрирующую или перфорирующую в сторону поджелудочной железы.
При таком диагнозе возникают нарушения функции печени, которые приводят к паренхиматозной желтухе. Панкреатит с желтухой или непосредственно механическая желтуха могут быть вызваны дивертикулом двенадцати перстной кишки, который стали чаще обнаруживать после распространения дуоденоскопии.
В большинстве случаев наблюдается после холецистэктомии, особенно если желчная протока вскрывался и была повреждена. Воспалительная процесс может быть последствием хронического холецистита, язвы, вызвавшей рубцовые изменения окружающих тканей. Таким образом, в анамнезе больного должно быть указание на холецистопатию, на язву двенадцатиперстной кишки или на перенесенную операцию.
Желтуха — это симптом заболевания печени. Выражается в визуальном пожелтении поверхности кожи, слизистых оболочек, белков глаз, вызванных увеличением количества билирубина в крови. Также вы можете узнать прочие симптомы желтухи, какие есть методы лечения, а также есть ли связь между желтухой и гепатитом?
По настоящее время данное состояние, как и ретроперитонеальный фиброз, относят к иммунологическим реакциям, которые сопровождаются фиброзом.
Более редкими причинами появления механической желтухи можно считать:
- аневризма желудочно-дуоденальной артерии;
- острый аппендицит;
- папиллома желчного пузыря;
- метастаз опухоли на печень;
- рубцовая язва двенадцатиперстной кишки.
При распознавании механической желтухи с прогностической точки зрения очень важна дифференциация камня и опухоли.
Также вы можете посмотреть видеоролик, где вам подробно расскажут о природе возникновения механической желтухи, а также к каким коварным болезням приводит этот тревожный симптом.
Механическая желтуха у пациентов со злокачественными опухолями встречается достаточно часто. Данное состояние значительно осложняет течение основного заболевания, поэтому его необходимо эффективно устранять как можно раньше. Основная проблема заключается в том, что опухоли могут длительное время не проявлять себя и зачастую механическая желтуха является первым и единственным симптомом болезни. Однако даже в самых сложных случаях современная хирургия может предложить множество способов устранения данного симптома, что позволяет улучшить качество жизни пациента.
Причины заболевания

Развитие желтухи у пациентов с онкологическими новообразованиями может быть обусловлено тремя главными причинами:
- Первичные опухоли печени, поджелудочной железы или двенадцатиперстной кишки, которые локализуются вблизи желчевыводящих протоков и вызывают их сдавление.
- Метастазы в лимфоузлы или ткани, расположенные вблизи желчевыводящих протоков.
- Опухоли, которые расположены непосредственно в просвете внутрипеченочного или внепеченочного желчевыводящего протока.
Кроме того, причиной механической желтухи могут стать и те состояния, которые встречаются у пациентов, не страдающих злокачественными новообразованиями: врожденные аномалии желчевыводящих путей, желчекаменная болезнь, дивертикулы и рубцовые изменения двенадцатиперстной кишки, кисты, стриктуры желчных протоков, паразитарные инвазии и др.
Диагностика
Механическая желтуха может развиваться при многих других заболеваниях неонкологической природы. Поэтому чтобы узнать точную причину появления данного симптома необходимо пройти обследование. Обычно пациенты обращаются к врачу при появлении признаков желтухи, среди которых можно отметить:
- Умеренная боль в правом подреберье.
- Темный цвет мочи.
- Бесцветный стул.
- Плохой аппетит, тошнота, рвота.
- Снижение массы тела.
Специфичным симптомом является пожелтение кожных покровов, склер глаз и слизистых оболочек, но эти изменения проявляются достаточно поздно, когда уровень билирубина повышается до предельных значений.
Видя подобную картину, врач назначает комплексное обследование, которое поможет установить точную причину желтухи и разработать тактику ее лечения. Оно может включать следующие методы:
- УЗИ печени.
- Компьютерная томография.
- Лабораторные анализы.
- Магнитно-резонансная холангиография.
- Чрескожно-чреспеченочная холангиография.
- Дуоденография.
- Радиоизотопное исследование печени и др.
Точный перечень диагностических процедур подбирается индивидуально, с учетом анамнеза, истории болезни, клинических проявлений у конкретного пациента, а также с учетом технической оснащенности клинки.
Методы лечения
Устранить механическую желтуху можно только хирургическими методами. Предпочтение отдается малоинвазивным и щадящим операциям, среди которых можно выделить:
При технических сложностях, либо невозможности литэкстракции (удаления камней) из протоков выполняется удаление камней через антеградный доступ.
Если пациенту показано радикальное вмешательство, то объем операции увеличивается. Хирург может выполнять различные варианты резекций печени, би- и трисегментэктомии, периопухолевые атипичные вмешательства, гемигепатэктомии и т.д.
Механическая желтуха – это клинический синдром, развивающийся в результате нарушения оттока желчи по желчевыводящим путям в двенадцатиперстную кишку и проявляющийся желтушным окрашиванием кожных покровов и слизистых оболочек, болями в правом подреберье, темной мочой, ахоличным калом, а также повышением концентрации билирубина в сыворотке крови.
Основной метод лечения механической желтухи – хирургическое вмешательство, целью которого является восстановление оттока желчи в двенадцатиперстную кишку.
Чаще всего механическая желтуха развивается как осложнение желчнокаменной болезни, но может быть обусловлена и другими патологиями органов пищеварительного тракта. При несвоевременном оказании медицинской помощи данное состояние может спровоцировать развитие печеночной недостаточности и закончиться летальным исходом.
Причины механической желтухи
Непосредственной причиной механической желтухи является обструкция (закупорка) желчных путей. Она может быть частичной или полной, что и определяет выраженность клинических проявлений синдрома.
Механическая желтуха может стать следствием следующих заболеваний:
- холецистит;
- холангит;
- кисты желчных путей;
- желчнокаменная болезнь;
- стриктуры или рубцы желчных протоков;
- гепатит, цирроз печени;
- панкреатит;
- опухоли печени, двенадцатиперстной кишки, желудка или поджелудочной железы;
- паразитарные инвазии;
- синдром Мириззи;
- увеличение лимфатических узлов, расположенных в области ворот печени;
- хирургические вмешательства на желчных путях.
Патологический механизм развития механической желтухи сложен. В его основе в большинстве случаев лежит воспалительный процесс, поражающий желчные пути. На фоне воспаления происходит отек и утолщение слизистой оболочки протоков, что приводит к уменьшению их просвета. Сам по себе этот процесс нарушает пассаж желчи. Если же в этот момент в проток попадет даже небольшой конкремент, отток желчи по нему может вообще полностью прекратиться. Накапливаясь и застаиваясь в желчных путях, желчь способствует их расширению, разрушению гепатоцитов, попаданию в системный кровоток билирубина и желчных кислот. Билирубин, из желчных протоков проникающий в кровь, не связан с белками – этим объясняется его высокая токсичность для клеток и тканей организма.
Пациенту рекомендуется выпивать в сутки не менее двух литров жидкости, это способствует скорейшему выведению билирубина, тем самым уменьшая его негативное воздействие на центральную нервную систему, почки, легкие.
Прекращение поступления желчных кислот в кишечник нарушает всасывание жиров и жирорастворимых витаминов (K, D, A, E). В результате нарушается процесс свертывания крови, развивается гипопротромбинемия.
Длительный застой желчи во внутрипеченочных протоках способствует выраженной деструкции гепатоцитов, постепенно приводя к формированию печеночной недостаточности.
Факторами, повышающими риск развития механической желтухи, являются:
- резкое снижение веса или, напротив, ожирение;
- инфекции печени и поджелудочной железы;
- хирургические вмешательства на печени и желчевыводящих путях;
- травмы правого верхнего квадранта живота.
Симптомы механической желтухи
Острое начало наблюдается редко, чаще всего клиническая картина развивается постепенно. Обычно симптомам механической желтухи предшествует воспаление желчевыводящих путей, признаками которого являются:
- боли схваткообразного характера в правом подреберье;
- повышение температуры тела;
- слабость;
- снижение аппетита;
- головная боль.
Позже появляется желтушное окрашивание кожи и слизистых оболочек, которое усиливается с течением времени. В результате кожные покровы больного приобретают желтовато-зеленоватый цвет. Другими признаками механической желтухи служат темное окрашивание мочи, обесцвечивание кала, зуд кожных покровов.
Если пациенту не будет оказана медицинская помощь, то на фоне массовой гибели гепатоцитов нарушаются функции печени, развивается печеночная недостаточность. Клинически она проявляется следующими симптомами:
- повышенная утомляемость;
- сонливость;
- коагулопатические кровотечения.
По мере прогрессирования печеночной недостаточности у больного нарушается функционирование головного мозга, почек, сердца, легких, то есть развивается полиорганная недостаточность, что является прогностически неблагоприятным признаком.
Чаще всего механическая желтуха развивается как осложнение желчнокаменной болезни, но может быть обусловлена и другими патологиями органов пищеварительного тракта.
Диагностика
Пациент с механической желтухой госпитализируется в отделение гастроэнтерологии или хирургии. В рамках первичной диагностики выполняют ультрасонографию желчных путей и поджелудочной железы. При выявлении расширения внутрипеченочных желчных протоков и холедоха (желчного протока), наличия конкрементов дополнительно могут быть назначены компьютерная томография желчевыводящих путей и магниторезонансная панкреатохолангиография.
Для выявления степени обструкции желчных путей, особенностей расположения конкремента и оттока желчи выполняют динамическую сцинтиграфию гепатобилиарной системы и чрескожную чреспеченочную холангиографию.
Самым информативным методом диагностики при механической желтухе является ретроградная холангиопанкреатография. Метод сочетает в себе рентгенологическое и эндоскопическое исследования желчевыводящих путей. Если в ходе исследования будут обнаружены расположенные в просвете холедоха конкременты, производится их удаление (экстракция), то есть процедура из диагностической переходит в лечебную. При обнаружении опухоли, ставшей причиной механической желтухи, проводят биопсию с последующим гистологическим анализом биоптата.
Лабораторное исследование при механической желтухе включает следующие исследования:
- коагулограмма (обнаруживается удлинение протромбинового времени);
- биохимическое исследование крови (повышение активности трансаминаз, липазы, амилазы, щелочной фосфатазы, уровня прямого билирубина);
- общий анализ крови (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ, возможно снижение количества тромбоцитов и эритроцитов);
- копрограмма (в каловых массах отсутствуют желчные кислоты, в значительном количестве присутствуют жиры).
По мере прогрессирования печеночной недостаточности у больного нарушается функционирование головного мозга, почек, сердца, легких, то есть развивается полиорганная недостаточность.
Лечение механической желтухи
Основной метод лечения механической желтухи – хирургическое вмешательство, целью которого является восстановление оттока желчи в двенадцатиперстную кишку. С целью стабилизации состояния пациента проводят дезинтоксикационную, инфузионную и антибактериальную терапию. Для временного улучшения оттока желчи применяют следующие методы:
- холедохостомия – создание дренажа путем наложения наружного свища на желчный проток;
- холецистостомия – формирование наружного свища желчного пузыря;
- чрезкожная пункция желчного пузыря;
- назобилиарное дренирование (установка катетера в желчные пути при проведении ретроградной холангиопанкреатографии).
Если, несмотря на предпринятое лечение механической желтухи, состояние пациента не улучшается, показано выполнение чрескожного транспеченочного дренирования желчных протоков.
После стабилизации состояния больного решается вопрос о следующем этапе лечения механической желтухи. Предпочтение отдается методам эндоскопии, поскольку они менее травматичны. При опухолевых стриктурах и рубцовом стенозе выполняют бужирование желчных путей, с последующей установкой в их просвет стентов, т. е. проводится эндоскопическое стентирование холедоха. При закупорке камнем сфинктера Одди прибегают к эндоскопической баллонной дилатации.
В тех случаях, когда эндоскопическими методами не удается устранить препятствие для оттока желчи, прибегают к традиционной открытой полостной операции. Чтобы в послеоперационном периоде предотвратить просачивание в брюшную полость желчи через швы выполняют наружное дренирование желчных протоков по Холстеду (установка в культю пузырного протока поливинилхлоридного катетера) или наружное дренирование желчных путей по Керу (установка в них специальной трубки Т-образной формы).
Если пациенту не будет оказана медицинская помощь, то на фоне массовой гибели гепатоцитов нарушаются функции печени, развивается печеночная недостаточность.
Диета при механической желтухе
В комплексном лечении механической желтухи немаловажное значение отводится лечебному питанию. В дооперационном периоде диета должна обеспечить снижение нагрузки на клетки печени, а после хирургического вмешательства – способствовать скорейшему восстановлению организма.
Пациенту рекомендуется выпивать в сутки не менее двух литров жидкости, это способствует скорейшему выведению билирубина, тем самым уменьшая его негативное воздействие на центральную нервную систему, почки, легкие.
Меню пациентов в предоперационном периоде должно включать богатые углеводами напитки (раствор глюкозы, компот, сладкий некрепкий чай). Это позволяет удовлетворить энергетические потребности организма и в то же время не вызывает перегрузки печени, способствует улучшению обменных процессов.
После выполнения оперативного вмешательства и улучшения состояния больного диету медленно расширяют, постепенно вводя в рацион фруктовые соки, молочные каши, овощные супы. Пища должна приниматься в протертом виде, и иметь комнатную температуру. При нормальной переносимости пищи в рацион включают рыбные или мясные блюда (паровые или отварные).
Жиры в рационе значительно ограничивают. При хорошей переносимости больному можно давать в очень небольшом количестве сливочное и растительное масло. Животные жиры противопоказаны.
После того как состояние пациента устойчиво стабилизировано, в рацион разрешается включать вчерашний или подсушенный белый хлеб, молочные продукты низкой жирности.
Профилактика
Профилактика механической желтухи включает следующие направления:
- своевременное выявление и активное лечение желчнокаменной болезни, хронических инфекций гепатобилиарной системы;
- правильное питание (ограничение жареной, жирной и богатой экстрактивными веществами пищи, соблюдение режима питания);
- отказ от злоупотребления алкогольными напитками;
- ведение активного образа жизни;
- нормализация массы тела.
Другими признаками механической желтухи служат темное окрашивание мочи, обесцвечивание кала, зуд кожных покровов.
Возможные осложнения
При своевременном начале терапии прогноз благоприятный. Он ухудшается в случае сдавления желчного протока злокачественной опухолью. Если больному не будет своевременно проведено хирургическое лечение, развиваются серьезные осложнения:
- цирроз печени;
- билирубиновая энцефалопатия;
- сепсис;
- острая (при полной закупорке желчного протока) или хроническая (при частичной обструкции) печеночная недостаточность.
Видео с YouTube по теме статьи:
Читайте также:

