Мазь опухоль кисти руки
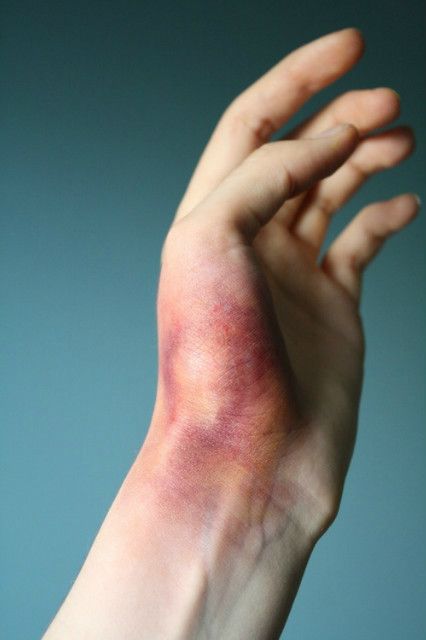
Лечение ушиба кисти руки, полученного при падении или ударе, базируется на результатах инструментальных исследований. Для этого вида травм характерны множественные подкожные кровоизлияния, визуализирующиеся в виде гематом. Нередко при ушибах диагностируются разрывы тканей, повреждения мышц, суставов и сухожилий, сопровождающиеся сильнейшим болевым синдромом. В терапевтические схемы пациентов травматологи включают фармакологические препараты для внутреннего и наружного применения, проявляющие противовоспалительную, анальгезирующую и противоотечную активность. Для усиления клинической эффективности лекарственных средств проводятся физиотерапевтические процедуры, а иногда возникает необходимость опорожнения значительных кровоизлияний и травматических синовитов с помощью пункции или артротомии.
Тактика лечения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
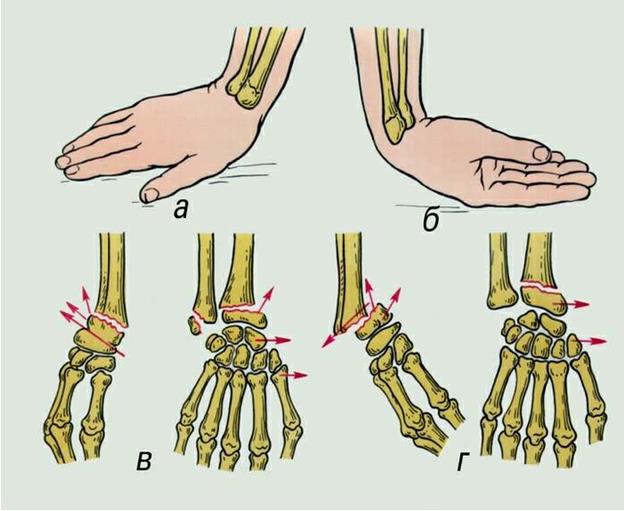
Кисть, или дистальная часть верхней конечности, состоит из костей запястья, пясти и пальцев (фаланг). Ее ушиб относится к многочисленной группе повреждений, чаще всего выявляющихся среди закрытых травм. Сложное анатомическое строение кисти становится причиной проведения тщательной дифференциальной диагностики рентгенологического исследования. Только после исключения переломов, вывихов, а иногда и суставных патологий пациенту назначается лечение. При выборе консервативных терапевтических методик лечащий врач обязательно учитывает, какая часть кисти была травмирована:
- ушиб пальцев проявляется выраженной симптоматикой: характерны сильные боли, кровоизлияния, отечность, возникновение защитного ограничения подвижности пальцев рефлекторного патогенеза;
- ушиб пясти может спровоцировать защитную рефлекторную контрактуру пальцев, если человеку своевременно не была оказана помощь. В отличие от повреждения других частей кисти травмирование пясти визуализируется в виде обширных гематом как на внутренней поверхности, так и на ладони;
- ушибы запястья редко бывают изолированными, могут сопровождаться повреждением нервов, проявляющимся острыми болевыми ощущениями, отдающими в пальцы, судорожной контрактурой. Иногда травмы запястья осложняют невротические нарушения, дистрофические изменения в костях.
Наиболее выраженные клинические проявления бывают при травмировании полностью всей кисти. Причиной становится не удар, а сдавливание различной степени длительности. Болевой синдром часто сочетается с шоком, полуобмороком, снижением функциональной активности кисти. Медицинская помощь не требуется при наличии только таких признаков ушиба:
- слабая интенсивность болевых ощущений, возникающих только при касании к травмированному участку руки;
- небольшая отечность, припухлость;
- отсутствие повреждений кожных покровов;
- небольшая гематома, не распространяющаяся на соседние ткани.
Если на коже присутствуют раны, царапины, ссадины, то их неправильная обработка приведет к инфицированию болезнетворными бактериями с развитием симптоматики общей интоксикации организма. В таких случаях нужна антибактериальная терапия с использованием наружных и местных препаратов, имеющих широкий перечень побочных эффектов.
При сильных ушибах кисти применяется электрофорез с анестетиками — новокаином, тримекаином, лидокаином. Во время проведения процедуры обезболивающие препараты под действием электрического тока проникают в самые глубоко расположенные ткани, купируя воспалительный процесс, быстро устраняя дискомфортные ощущения и отечность.
| Группа фармакологических препаратов для наружного применения, используемая в терапии ушибов кисти | Название фармакологических препаратов и их стоимость в рублях |
| Нестероидные противовоспалительные средства | Диклофенак 30 г (30), Ортофен 30 г (36), Кетонал 30 г (220), Индометацин 40 г (70), Вольтарен 30 г (230), Кетопрофен 30 г (50), Артрозилен 30 г (315), Найз 20 г (190), Нимесулид 20 г (130), Долгит 20 г (140), Индовазин 40 г (240) |
| Ангиопротекторы | Троксерутин гель 2%, 40 г (49), Троксевазин гель 2% 40 г (220), Троксевазин Нео гель 40 г (290), Гепариновая мазь (76), Гепатромбин мазь (200), Гепатромбин гель (220), Венолайф (500), Долобене (300), Тромблесс (315) |
| Мази с разогревающим и отвлекающим действием | Випросал 50 г (260), Капсикам 30 г (220), Апизартрон 20 г (270), Никофлекс 50 г (230), Эфкамон 25 г (130), Артро-актив разогревающий (100), Эспол 30 г (150), Финалгон 20 г (270) |
Оказание первой помощи
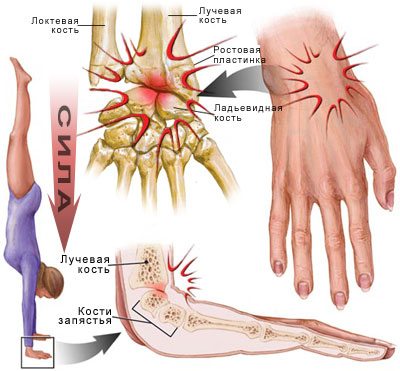
Повреждение проксимального отдела кисти спустя некоторое время может стать причиной дистрофических изменений костных структур запястья. Это происходит в результате быстрого распространения отека сразу после травмирования, провоцирующего нарушение кровоснабжения тканей. Нарастает выраженность болей, возникают застойные явления, повреждаются мелкие нервы. Поэтому своевременно оказанная первая помощь предотвращает развитие осложнений и существенно ускоряет выздоровление. Помочь пострадавшему можно следующими способами:
- фиксация ушибленной кисти. Иммобилизовать эту часть руки можно с помощью косынки или медицинского эластичного бинта любой степени растяжимости. Фиксирующая повязка не должна излишне сдавливать кисть, нарушая кровообращение и усиливая отечность;
- холодный компресс. К месту ушиба необходимо приложить пластиковый пакет, наполненный кубиками льда и обернутый плотной тканью. Время проведения процедуры не должно превышать 10 минут, иначе возникает вероятность обморожения. Только после 15-минутного перерыва можно опять приступать к охлаждению кисти. При отсутствии льда можно воспользоваться пакетом с замороженной овощной смесью, мясом или рыбой;
- прием антигистаминного средства. Целесообразно дать пострадавшему таблетку любого противоаллергического препарата из домашней аптечки — Лоратадина, Зиртека, Зодака, Кларитина. Антигистаминные средства оказывают выраженное противоотечное действие. Предлагая человеку Супрастин, Димедрол, Тавегил, необходимо учитывать побочные действия препаратов: сонливость, снижение концентрации внимания.
Облегчить боль помогут нестероидные противовоспалительные средства в таблетках, капсулах, драже, суспензии: Нимесулид, Диклофенак, Ибупрофен, Мелоксикам, Кеторолак. При наличии у пострадавшего острых или хронических патологий желудочно-кишечного тракта НПВП применять нельзя. В этом случае для купирования болевого синдрома можно использовать Анальгин или Парацетамол (Эффералган, Панадол).
Заключительный этап оказания первой помощи — сопровождение пострадавшего в отделение травматологии. После обследования пациента направят на рентгенографию, при необходимости зафиксируют кисть лангеткой или гипсовым бинтом, назначат препараты для дальнейшего лечения в домашних условиях.
Для лечения ушибов используется физиотерапевтическая процедура — криотерапия с хладагентами (эфиром, нитратом аммония, жидким азотом, хлорэтилом). Она снижает возбудимость нервных волокон, блокирует их проводимость. Миорелаксация наступает уже через 10-15 минут после начала процедуры, проявляется снижением боли в результате рефлекторного мышечного спазма в месте ушиба кисти. Криотерапия оказывает не только анальгезирующее, но и противоотечное действие.
Нестероидные противовоспалительные средства
Лечение ушиба кисти практически всегда начинается с использования НПВП. Для снижения выраженности болевых ощущений в первые несколько дней пациентам назначают пероральный прием препаратов (Найз, Кеторол, Нимесил, Ибуфен, Ортофен). Так как нестероидные противовоспалительные средства оказывают негативное влияние на слизистую оболочку желудка, то для профилактики ее изъязвления больному назначаются любые ингибиторы протонного насоса (Омез, Париет, Ультоп, Эзомепразол). По мере регенерации мягких и суставных тканей кисти дозировки НПВП снижаются, а спустя 4-5 дней эти препараты отменяют. В отличие от системных средств местное лечение проводится до полного устранения симптоматики. Наибольшая терапевтическая эффективность характерна для таких мазей, гелей, кремов:
- Кетопрофен (Кетонал, Фастум, Артрозилен). Любой гель или крем с кетопрофеном — наиболее удачная форма для локального противовоспалительного и противоотечного лечения. Благодаря этиловому спирту в составе обеспечивается быстрая абсорбция активного ингредиента, прохождение его максимальной концентрации через кожный барьер. Особенность этой группы НПВП — быстрое накопление в поврежденных тканях;
- Нимесулид (Найз, Нимулид). Нимесулид, относящийся к группе сульфоанилидных соединений, обладает выраженной болеутоляющей, противовоспалительной эффективностью, хорошо переносятся пациентами, относительно безопасны. Действующее вещество проникает в системный кровоток в минимальном количестве, не способном стать причиной проявления побочных эффектов;
- Диклофенак (Вольтарен, Долобене, Ортофен, Дикловит). Важным компонентом лечебного действия препаратов с диклофенаком становятся его противовоспалительный и анальгетический клинические эффекты. Наружные средства уменьшают интенсивность боли за счет не только купирования воспаления, но и комплексного воздействия на механизмы восприятия боли как на центральном, так и на периферическом уровнях.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Принцип действия всех нестероидных противовоспалительных средств базируется на подавлении активности фермента циклооксигеназы, запускающей продуцирование медиаторов боли, воспаления и отечности — брадикининов и простагландинов. Мази и гели с НПВП используются 2-3 раза в день. После их нанесения обезболивающее действие наступает спустя 20-30 минут, а продолжается несколько часов. Мази не назначаются травматологами при наличии на коже пациентов повреждений — царапин, трещин, ссадин. Основным противопоказанием для их применения становится индивидуальная непереносимость активного ингредиента и вспомогательных компонентов.
Клиническая эффективность локального лечения нестероидными противовоспалительными препаратами подтверждена результатами многочисленных рандомизированных контролируемых исследований. Все мази с НПВС показали статистически значимые преимущества по сравнению с плацебо. При этом индекс NN1 спустя 2 месяца терапии для геля Диклофенака составил 11, а его раствора — 6,35.

В терапии ушибов кисти активно используется комбинированный препарат Индовазин. Его противовоспалительное действие обеспечивает нестероидное средство индометацин, а троксерутин восстанавливает целостность поврежденных капилляров. Такая разноплановая клиническая эффективность позволяет быстро устранять даже сильные боли. За счет улучшения микроциркуляции в ткани кисти поступают биоактивные соединения, питательные вещества и кислород, ускоряя заживление гематом.
Ангиопротекторы
Лечение ушиба кисти руки, полученного при ударе или в результате падения, проводится для минимизации возможных осложнений. Нередко их провоцируют обширные гематомы, возникшие из-за повреждения мелких кровеносных сосудов и выхода биологических жидкостей в подкожную клетчатку. Для предупреждения развития событий по такому негативному сценарию сразу после диагностирования ушиба травматологи назначают пациентам мази, гели с ангиопротекторным действием. Курсовое применение наружных средств предупреждает увеличение растяжимости кровеносных сосудов, возникновение венозного застоя, способствует улучшению лимфатического дренажа и микроциркуляции за счет повышения резистентности капилляров. Быстрое рассасывание гематом также обеспечивают следующие клинические эффекты мазей-ангиопротекторов:
- уменьшение проницаемости капилляров;
- снижение адгезии лейкоцитов к сосудистым стенкам;
- ускорение регенерации тканей за счет поступления достаточного количества молекулярного кислорода;
- купирование воспалительных процессов за счет усиления сосудосуживающего действия адреналина;
- блокирование продуцирования свободных радикалов.
В лечении гематом хорошо зарекомендовал себя гель Троксерутин и его импортный аналог Троксевазин. Наружные препараты обладают высокой степенью биодоступности, при этом какой-либо их абсорбции в кровеносное русло не происходит. После нанесения гелеобразного средства оно быстро впитывается и равномерно распределяется в подкожной клетчатке. Противопоказания к применению Троксерутина — непереносимость активного или вспомогательного ингредиента и наличие на коже микротравм.
В лечении ушибов мази с ангиопротекторной активностью обязательно чередуются с нестероидными противовоспалительными средствами и (или) наружными препаратами с разогревающим действием. Временной интервал между их нанесением — 1-3 часа.
Еще одним эффективным средством для устранения гематом является Гепатромбин — комбинированное средство с противовоспалительной, антитромботической, регенерирующей активностью. Такой многоплановый терапевтический эффект обеспечивает комбинированный состав препарата для наружного применения:
- гепарин оказывает выраженное противоотечное действие, нормализует кровообращение в поврежденных мягких тканях, препятствует формированию тромбов;
- аллантоин обеспечивает пролиферацию тканей, ускоряет процессы метаболизма, купирует воспаление;
- декспантенол улучшает трансдермальную абсорбцию гепарина, ускоряет заживление тканей за счет восстановления оптимального обмена веществ.
В состав геля Гепатромбин, помимо перечисленных ингредиентов, также входят эфирные масла лимона и деревьев хвойных пород. Они содержат огромное количество биологически активных веществ — биофлавоноидов, фитонцидов, сапонинов. Добавление этих растительных компонентов усиливает терапевтическое действие средства за счет обеспечения антибактериального и антисептического эффекта.
Наружные препараты с разогревающим действием
Травматологи не рекомендуют использовать мази с капсаицином, пчелиным или змеиным ядом, камфорой, живичным скипидаром в первые два дня лечения ушиба кисти из-за вероятности распространения воспалительного процесса на здоровые ткани руки. Наружные средства с разогревающим действием целесообразно применять после купирования болевого синдрома и отечности. Их действие основано на стойком расширении мелких сосудов, которые расположены в подкожной клетчатке и чаще всего повреждаются во время ушиба. Увеличение диаметра капилляров приводит к притоку крови к пораженным тканям, обеспечению их питательными биологическими активными веществами.
Наиболее часто в терапии ушибов кистей используются такие разогревающие средства:
- Финалгон. Активные ингредиенты мази — нонивамид и никобоксил — расширяют кровеносные сосуды, активизируют метаболизм, стимулируют кровоснабжение. Мазь не применяется в терапии детей до 12 лет, при нанесении на обширные участки кожи провоцирует развитие аллергической реакции. К упаковке приложен специальный аппликатор для минимизации контакта жгучего средства с верхним слоем эпидермиса;
- Капсикам. Действующими веществами мази являются живичный скипидар, камфора диметилсульфоксид, нонивамид. После нанесения средства на область ушиба спустя 20 минут снижается интенсивность болей и возникает ощущение тепла. Капсикам не назначается при беременности, в период кормления ребенка грудью, а также в детском возрасте. Средняя продолжительность терапевтического курса составляет 7 дней;
- Никофлекс. Мазь содержит экстракт жгучего красного перца, этиленгликоля салицилат и этилникотинат. Для Никофлекса характерна рассасывающая, местнораздражающая и анальгетическая активность. В местах нанесения наружного средства повышается температура, ускоряя микроциркуляцию. Никофлекс не используется в терапии ушибов у детей, беременных и кормящих женщин.

Наружные средства с экстрактом красного перца, ядами пчел и змей подходят не всем пациентам. У людей с чувствительной кожей, а на кистях она особенно тонкая с небольшим слоем жира, после нанесения мази может возникнуть нестерпимое ощущение жжения и даже боли. Верхний слой эпидермиса быстро краснеет и отекает. Поэтому перед использованием необходимо выдавить из тубы небольшое количество средства и слегка втереть в запястье. При отсутствии какого-либо дискомфорта спустя 20 минут можно приступать к лечению. Если предварительное тестирование не проводилось, а жжение нестерпимо, то следует смочить салфетку в любом растительном масле и протереть кожу.
В случае индивидуальной непереносимости мазей можно согревать ушибленную кисть с помощью полотняных мешочков, наполненных семенами льна или крупной морской солью. Для быстрого рассасывания синяков можно воспользоваться грелкой, наполненной водой (температура около 40-45°C).
Если человек принимает решение не обращаться в больничное учреждение, то он должен учитывать особенности развития последствий ушиба этой части тела. При травмировании глубоко расположенных тканей даже по результатам рентгенологического исследования бывает трудно установить степень и характер дистрофических изменений. После ушиба пальцев симптомы проявляются не сразу, а постепенно. Поэтому человеку самостоятельно оценить масштаб травмы невозможно, а отложенный визит к врачу станет причиной развития осложнений, многие из которых с трудом поддаются лечению.
Злоупотребление пищевой солью, алкоголем, нарушение режима приема лекарств, сердечные патологии и еще около сотни причин вызывают застой жидкости в организме. Внешне симптом проявляется опуханием мягких тканей и может локализоваться в разных местах, в т.ч. на верхних конечностях.
Отек рук не всегда появляется вследствие тяжелого заболевания. Одутловатость на пальцах, запястьях, предплечьях часто возникают после вечеринки, обильного питья в жаркую погоду, приема жирной пиши, и сопровождается отечностью лица, век. Для устранения внешних признаков в этом случае достаточно пересмотреть рацион и отношение к алкоголю. Пора показаться врачу, если руки (или одна рука) отекают по другим причинам – более или менее серьезным. В некоторых случаях, чтобы избавиться от патологии быстро, безболезненно и надолго, медикаментозного лечения бывает недостаточно. Прием препаратов лучше чередовать с физиотерапевтическими процедурами с применением пневмоэлектронномассажного устройства прерывистой компрессии, но об этом позже…
Причины отека рук
Большинство патологических процессов, имеющих в симптоматике отечность рук, объединяет один общий признак: они возникают на почве ухудшившегося состояния сосудов и капилляров, ответственных за отведение лимфы. Случаи отеков рук условно классифицируют по ряду признаков:
| Признак | Виды | Примеры практических проявлений |
| По охвату | Односторонний | Например, в результате сдавливания подключичной вены, при невралгии и др. |
| Двусторонний | На обеих руках | |
| По происхождению | Физиологический | Нарушение обмена веществ |
| Травматический | Инфицирование, абсцесс в начальной стадии | |
| Патологический | Артрит, варикоз | |
| Лимфатический | Нарушение лимфотока после оперативных вмешательств на руках, лимфангиит | |
| Адаптивный | Смена климата | |
| При беременности | На ранних и поздних сроках (гестоз) | |
| По пораженным органам и системам | Механический | Повреждение оболочек |
| Неврологический | Поражение нервной системы | |
| Кардиологический | На фоне инсульта, инфаркта | |
| По локализации | Всей руки или отдельных частей | Отек пальцев, кисти, области от локтя до запястья правой/левой руки |
Наиболее распространенные причины образования отека рук:
- Избыточное потребление соленой пищи;
- Злоупотребление алкоголем;
- Болезни щитовидной железы;
- Сердечная недостаточность;
- Патологии печени, почек;
- Тромбоз сосудов;
- Неврозы, стрессовые состояния;
- Бессонница.
Учтите! Отек при сердечной недостаточности редко бывает по утрам, обычно возникает вечером, в ночное время.
Далее – подробнее о причинах возникновения отека на верхних конечностях и их проявлениях.
Изменения в объеме одной руки называют несимметричным отеком, и это достаточное показание для обращения к врачу. Отечность начинается с пальцев. В более серьезных случаях поднимается к кисти, переходит на запястье, иногда достигает предплечья, локтя.
Односторонний (левый в т.ч.) отек возникает вследствие:
- Травмирования руки;
- Невралгии;
- Опухоли на почве заражения –
– или сигнализирует о проблемах в печени, почках, сосудах, сердце.
Иногда отек правой руки демонстрирует наличие серьезных, и даже опасных болезней:
- Сдавливание полой вены: образуется застой в руке, шейной, лицевой областях. Иногда затрагивает верхнюю часть туловища. Характерные черты – отек руки, синюшность кожи (особенно при наклоне вперед), головная боль, одышка, носовые кровотечения;
- Тромбоз подключичной вены (отекает одна рука): больной быстро утомляется, появляется одышка, болезненность, чувство тяжести, которые усугубляются после физических нагрузок;
- Инсульт: случаи с параличом верхних конечностей.
Кроме собственно отечности при оценке состояния больного и постановке диагноза врач обращает внимание на симметричность вздутия на верхних (и нижних) конечностях. Если правая рука остается в норме, а левая отекает, не исключено, что у пациента недостаточность местного кровообращения.
В случае с левой рукой список патологических состояний, вызывающих ее отечность, примерно тот же. Симптом вызывают:
- Сдавливание подключичной вены (особенно у людей пожилого возраста);
- Сдавливание безымянной вены: тогда вместе с рукой отекают лицо, шея;
- Тромбоз сосудов;
- Чрезмерные физические нагрузки на левое запястье;
- Неправильное положение во время сна.
Специфика деятельности также приводит к отеканию. Во избежание ухудшения состояния врачи рекомендуют носить компрессионные повязки, пользоваться эластичными бинтами, регулярно прибегать к физическим упражнениям на расслабление мышц руки.
Если назревает отек, сначала в объеме увеличиваются пальцы. Становится сложно надеть перчатки, украшения. Вспухшие фаланги видны невооруженным глазом, так как сильно контрастируют с пока еще нормальной кистью.
Чтобы исключить серьезные патологии, убедитесь, что вздутие пальцев не происходит регулярно. Как правило, отек назревает во сне, а через пару часов пальцы принимают привычное состояние. Если рука опухает часто, и это приносит человеку дискомфорт, советуем показаться доктору. Отек пальцев рук, не спадающий до конца дня, свидетельствует о наличии нарушений в работе организма. Какие именно системы и функции дают сбой – врач скажет по результатам обследования и анализов.
Обычно пальцы опухают в первую очередь. Очень быстро вздутие передается на соседние области, поэтому в большинстве случаев речь идет о тех же заболеваниях, что были указаны в предыдущих пунктах, и они связаны с недостаточностью кровообращения, лимфотока, сдавливанием вен, профессиональной деятельностью.
Состояния, при которых отекают одновременно руки, ноги, а иногда лицо с туловищем, возникают на фоне дефицита белка. Увеличившиеся в объеме конечности часто свидетельствуют о нарушениях в работе других систем, органов и встречаются:
- При сердечной недостаточности;
- Эндокринных заболеваниях;
- Болезнях печени: отеки сопровождаются тошнотой, изжогой, при этом болезненность не ощущается, так как у органа нет нервных окончаний;
- Почечной недостаточности.
Симптомы особенно ярко проявляются по утрам после пробуждения. Возможно, есть повод для беспокойства. В медицинской практике отек рук и лица являются признаками:
- Нарушений в работе печени: отечность на руках и припухлость век по утрам свидетельствуют о том, что орган не справляется с функцией выведения токсинов. Вспухшие веки и другие мягкие ткани – тому доказательство;
- Злоупотребления снотворными, успокоительными лекарствами, средствами от бессонницы: указанные группы медикаментов часто провоцируют отечность на одной или обеих кистях, на пальцах рук, на плече, шее, лице;
- Синдрома сдавливания полой вены: меняются в размерах руки, шея, лицо, туловище. Кожные покровы становятся синюшными, особенно при наклонах вперед;
- Хронической почечной недостаточности: патологические изменения кровотока вызывают нефритические отеки. Преимущественно проявляются после пробуждения. Отекают лицо, поясничный отдел. Могут усилиться после перелета на самолете. По сравнению с отеками, вызванными другими нарушениями в организме, являются более плотными.
Когда припухлость дислоцируется между кистью и локтем, в области плеча, и симптом сопровождается синюшностью тканей, возникают подозрения на тромбоз. Одутловатость развивается стремительно, проявляется ярко. Если на область отека надавить пальцем, вмятина не образуется, и это лишний раз подтверждает предположительный диагноз.
Выше перечисленные признаки также быстро пропадают, как появляются. Это свидетельствует о хроническом характере тромбоза.
Другие причины отека рук от локтя до кисти:
- Длительная ходьба или деятельность, во время которой руки долго остаются в опущенном положении и опухают, так как в тканях собирается жидкость;
- Болезни, вызывающие опухоль в области суставов (ревматоидный артрит, артроз, бурсит, подагра, синовит): пациент чувствует боль, движение рук приходится ограничивать;
- Неправильное питание (злоупотребление алкоголем, соленой, жирной пищей, обильное питье перед сном);
- Несбалансированная работа почек;
- Синдром Стейнброкера: при остеохондрозе шейного отдела, когда зажимаются нервные окончания, ответственные за функциональность сосудов верхних конечностей; Новообразования, в т.ч., злокачественные (сопровождается увеличением лимфоузлов).
Отек кистей рук
Для доктора изменившаяся форма кистей рук – это повод для исследования состояния щитовидной железы и почек. В этом случае не нужно медлить и откладывать посещение эндокринолога. Кисти рук опухают при заболеваниях сердца и печени, но в обоих случаях отечность, кроме кистей, распространяется на веки, ноги, лицо.
Тут следовало бы упомянуть о таком явлении как изолированные отеки рук местного характера. Они не являются симптомами того или иного внутреннего заболевания, а появляются в результате травмирования, ожога, укуса насекомого, воспалительного процесса в области сустава, аллергии (например, на средство для мытья посуды).
Наиболее часто кисть с правой стороны отекает после мастэктомии (удаления молочной железы). Операция вызывает застой лимфы. Ее жидкая составляющая собирается в мягких тканях, отражаясь отечностью на руках.
Кроме выше названных патологий отек на правой кисти может быть вызван следующими причинами:
- Увеличением лимфатических узлов в области подмышечных впадин: есть смысл проверить легкие;
- Раковой опухолью: определив отечность на руках у женщины, врач направляет пациентку на маммологическое исследование, чтобы исключить (или подтвердить) онкологию молочной железы;
- Избыточным весом, если не выявлены другие болезни: следует продумать рацион, обратиться к диетологу.
Мастэктомия и в этом случае рассматривается как распространенная причина отечности кисти слева у женщин. Асимметричное опухание руки также появляется в результате:
- Неправильной работы щитовидной железы;
- Почечной недостаточности;
- Сбоев в работе печени;
- Сердечно-сосудистой недостаточности;
- Хронических недосыпаний;
- Чрезмерной и постоянной физической нагрузки на левую руку.
Отек рук при беременности
Есть мнение, что отеки рук и других частей тела при беременности – это норма, характерная для состояния подавляющего большинства будущих мам. Это не совсем так. Иногда отеки свидетельствуют об отклонениях в организме, и достаточно серьезных, чтобы врач принял решение о госпитализации женщины.
Отеки рук на ранних сроках беременности могут возникнуть на фоне смены гормонального фона, что иногда приводит к застою жидкости. Если руки долго не уменьшаются в объеме, есть повод для подозрения почечной недостаточности: происходит инфицирование организма, обостряются хронические заболевания.
Следующий момент менее опасен. Он связан с изменением вкусовых предпочтений беременной, а именно, с включением в рацион большого количества соленой пищи, с повышенной жаждой и, как следствие, с увеличением потребления жидкости.
Если вы видите, что:
- Распухли пальцы;
- Кольца невозможно надеть или снять;
- В вечернее время отечность с рук распространяется на лицо, нос, губы;
- Недельная прибавка в весе достигла 0,4 кг при том же режиме питания –
– рекомендуем немедленно сообщить о своем состоянии гинекологу. Скорее всего, у беременной развивается гестоз. Диагноз тем более верный, если у женщины:
Отеки рук, ног, других частей тела в большинстве случаев свидетельствуют о гестозе – очень опасном состоянии для женщины, которое при попустительстве может перейти в преэклампсию, эклампсию и привести к летальному исходу.
Отек руки после тренировки
Руки спортсменов-штангистов, бодибилдеров и др. во время тренировок испытывают сильнейшие нагрузки. Если отечность превышает 2-3 см, – это сигнал о надвигающейся опасности и повод для перерыва. Природа возникновения опухолей бывает разной. Распространенные причины:
- Нарушенный отток крови в венозной системе;
- Тендинит бицепса: повреждение сухожилия в области крепления воспалительной этиологии (обычное явление, которой при отсутствии перегрузок проходит в течение 1-2 недель);
- Тромбоз – самое опасное состояние, доводящее до ухудшения общего состояния.
Отек Квинке
Обычно дислоцируется в местах организма, где наибольшее скопление подкожного жира. Отек Квинке имеет местный характер. В большинстве случаев поражает дыхательную систему (в основном гортань), губы, веки, реже – туловище, руки. Характерные признаки:
- Поражает слизистые, подкожную клетчатку;
- Бывает ограниченным или диффузным (распространяющимся на соседние органы);
- Возникает внезапно;
- Развивается стремительно.
Причины отека Квинке:
- Аллергия: раздражителем может стать любой пищевой продукт (шоколад, апельсин, консервант, рыба), средство, попадающее в организм через дыхательные пути (пыльца, пух), токсины, передающиеся после укуса насекомых, и др.;
- Вирусная инфекция паразитарного типа (глисты, гематит, лямблиоз);
- Нарушения в работе эндокринной системы;
- Заболевания крови;
- Опухоли;
- Лекарственные средства, чаще антибиотики;
- Смена физических параметров в окружающем пространстве – температуры, давления, появление вибрации.
Высокая предрасположенность к отеку Квинке наблюдается у людей, страдающих наследственным ангиоотеком (проявляется в виде отечности разных органов – рук, ног, гортани, органов пищеварения и др.). Чаще заболевание поражает детей, молодых людей, представительниц женского пола.
Отеки пальцев по утрам после сна
Утренние отеки позволяют исключить наличие сердечно-сосудистой недостаточности (если отсутствуют другие проявления болезни). В основном опухоль кистей, пальцев появляется по безобидным причинам и пропадает совсем скоро. Стоит убрать внешний аллерген, перестать пить много воды ночью, злоупотреблять спиртным, чтобы жалобы исчезли.
Иногда припухлость становится побочным явлением при приеме лекарства. Если препарат негативно влияет на организм, проконсультируйтесь у врача. Скорее всего, медикамент отменят, уменьшат дозировку или заменят другим средством.
Как снять отек с руки
Отек рук – симптом. Доктор, и только доктор должен заниматься выяснением первопричины. После первичного осмотра врач назначает комплексное обследование. Иногда для устранения вздутости достаточно бросить пить, нормализовать сон, пересмотреть рацион, свести к минимуму нагрузку на руки. Медикаментозное лечение – это прерогатива врача, но и сам пациент может прибегнуть к эффективным, безопасным процедурам для устранения видимых проявлений:
- В продаже имеются специальные гели, мази для снятия отеков. Они не способны устранить причину, но отлично корректируют формы, а значит делают внешность более эстетичной;
- Применение компрессионных накладок для профилактики отеков: учтите, что компрессию подбирает доктор. То, что назначили соседке, может вам навредить;
- Массаж верхних конечностей с помощью пневмомассажера, а вот об этом – отдельно несколько слов.
Во-первых, предложение относится ко всем людям (детям в том числе), ощущающим дискомфорт от отечности рук.
В-третьих, больше не нужно записываться в массажный кабинет – приятнее выполнять процедуры в комфортной домашней обстановке.
Манжета легко надевается на руку. Представляет собой устройство прерывистой компрессии. Его главная функция – разгонять жидкость и лимфу. Обладает пролонгированным действием, так как тонизирует вены, снижает давление в сосудах, нормализует ток жидкостей – приводит руки в нормальное состояние.
Читайте также:

