Маркеры на рак и химиотерапия
Онкомаркеры – это специфические вещества, которые имеют разное химическое строение и либо являются продуктами обмена веществ в раковой клетке, либо вырабатываются неповреждёнными клетками в ответ на присутствие в организме злокачественной опухоли. Они могут располагаться на поверхности атипичных клеток или экскретироваться в биологические жидкости, где их находят в незначительном количестве. После химиотерапии уровень онкомаркеров вначале повышается, а затем возвращается к референтным показателям.
Химическая структура и функция онкомаркеров
Сегодня учёные выделили более двухсот опухолевых маркеров, однако, в практической онкологии используется не более двадцати. Основу их макромолекулы составляет белок. К нему прикрепляются молекулы углеводов и липидные комплексы. Молекулярная масса равна нескольким сотням тысяч дальтон. Некоторые из маркеров ассоциированы с определённым органом, а другие продуцируются с начала метаплазии любых клеток.
Существует привязка опухолевых маркеров и к конкретному гистологическому типу опухоли. В организме человека в нормальной концентрации находится множество веществ, которые обеспечивают гомеостаз. Их экспрессия происходит постоянно. Но если в органе, который синтезирует гормоны или ферменты, развивается злокачественная опухоль, он начинает выделять огромное количество этих веществ. Так происходит, например, с поджелудочной железой или яичниками.
Некоторые онкомаркеры после химиотерапии находят в очень высокой концентрации. Это связано с тем, что при распаде атипичных клеток выделяются фрагменты белка, которые проникают в кровь. После того, как под действием химиотерапевтических препаратов погибнут все раковые клетки, экспрессия опухолевых маркеров прекращается и их уровень снижается до референтных показателей.
Есть такие опухолевые маркеры, продукция которых происходит в здоровых клетках, которые расположены в непосредственной близости от злокачественной опухоли. Эти онкомаркеры после химиотерапии также могут синтезироваться вначале в больших количествах, а затем их показатели возвращаются к норме. Ряд маркеров появляется в периферической крови в повышенной концентрации при развитии злокачественного новообразования в любом органе.
Определение уровня опухолевых маркеров представляет большую диагностическую ценность. Для того чтобы правильно интерпретировать результаты обследования, следует определять онкомаркеры до и после химиотерапии. Если регулярно сдавать анализыпосле химиотерапии или оперативного вмешательства, то рецидив заболевания или метастазы опухоли в другие органы можно заподозрить за шесть месяцев до того, как появятся первые клинические признаки.
В диагностике многих онкологических заболеваний применяют тестовые исследования несколькими онкомаркерами. Это значительно повышает диагностическую ценность метода. Например, в диагностике рака яичников применяют тест ROMA, в котором учитывается два опухолевых маркера.
Кратность определения уровня онкомаркеров до и после химиотерапии
Повышение уровня одного антигена на этапе диагностики злокачественного новообразования никоим образом не является критерием рака. Для того чтобы поставить окончательный диагноз, онкологи проводят комплексное обследование пациентов. Определение уровня маркера, концентрация которого была повышена, проводят спустя месяц после первичного анализа. Это лучше всего делать в той же лаборатории, что и первый раз.
Онкомаркеры после химиотерапии, радиационного лечения и оперативного вмешательства определяют с такой кратностью:
- в течение первого года после противоракового лечения – один раз в месяц;
- на втором году – один раз в два месяца;
- на протяжении третьего года всего один раз;
- в течение последующих пяти лет – один раз в два года;
- в последующие годы жизни – ежегодно один раз.
Следует помнить, что у девяноста процентов пациентов, у которых диагностировано злокачественное новообразование и верифицирована опухоль, повышается уровень онкомаркеров. Их уровень может повышаться во многих других случаях:
- при наличии доброкачественных новообразований;
- вследствие некроза злокачественной опухоли под воздействием адъювантной терапии;
- при других неонкологических заболеваниях.
Определение уровня опухолевых маркеров наиболее целесообразно проводить неоднократно. Это способствует динамическому наблюдению за течением заболевания и эффективностью адъювантной терапии рака, которая, как правило, включает химиотерапевтические препараты, гормоны и противоопухолевые антибиотики. Исследование концентрации маркеров проводят также после оперативного вмешательства и лучевой терапии.
Важно определять онкомаркеры непосредственно перед лечением рака. Это даёт возможность сравнивать показатели и оценивать динамику ракового процесса. Если первоначальный их уровень перед началом лечения был повышен, то быстрый темп их снижения свидетельствует о том, что тактика лечения выбрана правильно.
Если же онкомаркеры после химиотерапии вырабатываются в тех же количествах, что и до начала лечения или увеличиваются, то это может указать на необходимость пересмотреть схему лечения и выбрать более действенные препараты. В том случае, когда антигены начали продуцироваться в больших количествах, надо думать о рецидиве заболевания или высоком риске образования метастазов.
Онкомаркеры, которые определяют до и после химиотерапии
Известно более двадцати онкомаркеров, которые наиболее часто исследуют в процессе диагностики и лечения злокачественных новообразований. Представляем вашему вниманию перечень наиболее часто определяемых:
1. ХГЧ, или же β- хорионический гонадотропин человека, является физиологическим гормоном беременности. Его экспрессия происходит в синцитиотрофобласте плаценты. Если его уровень повышается у мужчин и небеременных женщин, то это может свидетельствовать о наличии злокачественного новообразования. Он представляет диагностическую ценность в диагностике и мониторинге эффективности противоракового лечения семином у мужчин, хорионкарциномы яичников и трофобластических опухолей. Наибольшую чувствительность этот онкомаркер на рак проявляет по отношению к карциноме плаценты или яичников.
2. β-2-микроглобулин определяют в моче и сыворотке крови. Он по своей структуре идентичен легкой цепи опухолевых антигенов HLA. Его уровень рекомендуется определять для подтверждения диагноза и мониторинга течения заболевания пациентов, страдающих множественной миеломой, а также неходжинскими лимфомами. Его показатели учитывают в мониторинге после трансплантации органов.
3. АФП (α-фетопротеин) является эмбриоспецифичным гликопротеином, в составе молекулы которого содержится около четырёх процентов углеводов. Он по составу своих аминокислот сходен с альбумином. Этот белок вырабатывается во время беременности клетками желточного мешка, а позднее — печенью эмбриона. При помощи этого маркера проводится диагностика таких видов рака, как первичная гепатоцеллюлярная карцинома и герминома. Повышение его показателей указывает на высокую вероятность пороков развития плода. Повышенный уровень α-фетопротеина наблюдается при тератокарциномах яичек, желточного мешка или же яичников.
4. Раково-эмбриональный антиген РЭА, или же канцеро-эмбриональный антиген СЕА представляет собой гликопротеин с достаточно высоким содержанием углеводов. Его синтезируют клетки органов пищеварительной системы плода. После рождения ребёнка его синтез подавляется. У взрослого человека опухолевый антиген РЭА в норме не выявляется ни в одной биологической жидкости. Повышение показателей этого онкомаркера на рак наблюдается при карциномах органов пищеварительного тракта, раке молочной железы, лёгких, головы и шеи. Повышение уровня СЕА отражает стадию заболевания.
5. Специфический онкомаркер рака молочной железы TPS является тканевым полипептидом, цитокератином 18. Этот онкомаркер указывает на рак груди, предстательной железы, яичников и гастроинтестинальную карциному. Быстрое повышение его содержания в крови детектируется у пациентов со стремительным метастазированием. Он составляет диагностическую ценность, когда исследование проводится до начала оперативного вмешательства. Высокий уровень TPS после проведенного лечения химиотерапевтическими препаратами коррелирует с однолетней выживаемостью.
6. Метаболический онкомаркер Tumor M2-PK. Большинство злокачественных новообразований человека продуцирует изомерную форму пируваткиназы. Повышение его концентрации указывает на то, что клетки переключились с нормального типа метаболизма на анормальный, раковый. Отмечается высокая корреляция уровня онкомаркера на рак Tumor M2-PK со степенью злокачественности и стадией опухоли.
Определение уровня онкомаркеров до и после противоракового лечения позволяет наблюдать динамику заболевания и проводить скрининговые исследования относительно вероятности рецидива и развития метастазов злокачественной опухоли. Повышение уровня онкомаркеров спустя некоторое время после химиотерапии возможно при неблагоприятном течении патологического процесса.
Онкомаркеры – это специфические вещества, которые имеют разное химическое строение и либо являются продуктами обмена веществ в раковой клетке, либо вырабатываются неповреждёнными клетками в ответ на присутствие в организме злокачественной опухоли. Они могут располагаться на поверхности атипичных клеток или экскретироваться в биологические жидкости, где их находят в незначительном количестве. После химиотерапии уровень онкомаркеров вначале повышается, а затем возвращается к референтным показателям.
Химическая структура и функция онкомаркеров
Сегодня учёные выделили более двухсот опухолевых маркеров, однако, в практической онкологии используется не более двадцати. Основу их макромолекулы составляет белок. К нему прикрепляются молекулы углеводов и липидные комплексы. Молекулярная масса равна нескольким сотням тысяч дальтон. Некоторые из маркеров ассоциированы с определённым органом, а другие продуцируются с начала метаплазии любых клеток.
Существует привязка опухолевых маркеров и к конкретному гистологическому типу опухоли. В организме человека в нормальной концентрации находится множество веществ, которые обеспечивают гомеостаз. Их экспрессия происходит постоянно. Но если в органе, который синтезирует гормоны или ферменты, развивается злокачественная опухоль, он начинает выделять огромное количество этих веществ. Так происходит, например, с поджелудочной железой или яичниками.
Некоторые онкомаркеры после химиотерапии находят в очень высокой концентрации. Это связано с тем, что при распаде атипичных клеток выделяются фрагменты белка, которые проникают в кровь. После того, как под действием химиотерапевтических препаратов погибнут все раковые клетки, экспрессия опухолевых маркеров прекращается и их уровень снижается до референтных показателей.
Есть такие опухолевые маркеры, продукция которых происходит в здоровых клетках, которые расположены в непосредственной близости от злокачественной опухоли. Эти онкомаркеры после химиотерапии также могут синтезироваться вначале в больших количествах, а затем их показатели возвращаются к норме. Ряд маркеров появляется в периферической крови в повышенной концентрации при развитии злокачественного новообразования в любом органе.
Определение уровня опухолевых маркеров представляет большую диагностическую ценность. Для того чтобы правильно интерпретировать результаты обследования, следует определять онкомаркеры до и после химиотерапии. Если регулярно сдавать анализыпосле химиотерапии или оперативного вмешательства, то рецидив заболевания или метастазы опухоли в другие органы можно заподозрить за шесть месяцев до того, как появятся первые клинические признаки.
В диагностике многих онкологических заболеваний применяют тестовые исследования несколькими онкомаркерами. Это значительно повышает диагностическую ценность метода. Например, в диагностике рака яичников применяют тест ROMA, в котором учитывается два опухолевых маркера.
Кратность определения уровня онкомаркеров до и после химиотерапии
Повышение уровня одного антигена на этапе диагностики злокачественного новообразования никоим образом не является критерием рака. Для того чтобы поставить окончательный диагноз, онкологи проводят комплексное обследование пациентов. Определение уровня маркера, концентрация которого была повышена, проводят спустя месяц после первичного анализа. Это лучше всего делать в той же лаборатории, что и первый раз.
Онкомаркеры после химиотерапии, радиационного лечения и оперативного вмешательства определяют с такой кратностью:
в течение первого года после противоракового лечения – один раз в месяц;
на втором году – один раз в два месяца;
на протяжении третьего года всего один раз;
в течение последующих пяти лет – один раз в два года;
в последующие годы жизни – ежегодно один раз.
Следует помнить, что у девяноста процентов пациентов, у которых диагностировано злокачественное новообразование и верифицирована опухоль, повышается уровень онкомаркеров. Их уровень может повышаться во многих других случаях:
при наличии доброкачественных новообразований;
вследствие некроза злокачественной опухоли под воздействием адъювантной терапии;
при других неонкологических заболеваниях.
Определение уровня опухолевых маркеров наиболее целесообразно проводить неоднократно. Это способствует динамическому наблюдению за течением заболевания и эффективностью адъювантной терапии рака, которая, как правило, включает химиотерапевтические препараты, гормоны и противоопухолевые антибиотики. Исследование концентрации маркеров проводят также после оперативного вмешательства и лучевой терапии.
Важно определять онкомаркеры непосредственно перед лечением рака. Это даёт возможность сравнивать показатели и оценивать динамику ракового процесса. Если первоначальный их уровень перед началом лечения был повышен, то быстрый темп их снижения свидетельствует о том, что тактика лечения выбрана правильно.
Если же онкомаркеры после химиотерапии вырабатываются в тех же количествах, что и до начала лечения или увеличиваются, то это может указать на необходимость пересмотреть схему лечения и выбрать более действенные препараты. В том случае, когда антигены начали продуцироваться в больших количествах, надо думать о рецидиве заболевания или высоком риске образования метастазов.
Онкомаркеры, которые определяют до и после химиотерапии
Известно более двадцати онкомаркеров, которые наиболее часто исследуют в процессе диагностики и лечения злокачественных новообразований. Представляем вашему вниманию перечень наиболее часто определяемых:
1. ХГЧ, или же β- хорионический гонадотропин человека, является физиологическим гормоном беременности. Его экспрессия происходит в синцитиотрофобласте плаценты. Если его уровень повышается у мужчин и небеременных женщин, то это может свидетельствовать о наличии злокачественного новообразования. Он представляет диагностическую ценность в диагностике и мониторинге эффективности противоракового лечения семином у мужчин, хорионкарциномы яичников и трофобластических опухолей. Наибольшую чувствительность этот онкомаркер на рак проявляет по отношению к карциноме плаценты или яичников.
2. β-2-микроглобулин определяют в моче и сыворотке крови. Он по своей структуре идентичен легкой цепи опухолевых антигенов HLA. Его уровень рекомендуется определять для подтверждения диагноза и мониторинга течения заболевания пациентов, страдающих множественной миеломой, а также неходжинскими лимфомами. Его показатели учитывают в мониторинге после трансплантации органов.
3. АФП (α-фетопротеин) является эмбриоспецифичным гликопротеином, в составе молекулы которого содержится около четырёх процентов углеводов. Он по составу своих аминокислот сходен с альбумином. Этот белок вырабатывается во время беременности клетками желточного мешка, а позднее — печенью эмбриона. При помощи этого маркера проводится диагностика таких видов рака, как первичная гепатоцеллюлярная карцинома и герминома. Повышение его показателей указывает на высокую вероятность пороков развития плода. Повышенный уровень α-фетопротеина наблюдается при тератокарциномах яичек, желточного мешка или же яичников.
4. Раково-эмбриональный антиген РЭА, или же канцеро-эмбриональный антиген СЕА представляет собой гликопротеин с достаточно высоким содержанием углеводов. Его синтезируют клетки органов пищеварительной системы плода. После рождения ребёнка его синтез подавляется. У взрослого человека опухолевый антиген РЭА в норме не выявляется ни в одной биологической жидкости. Повышение показателей этого онкомаркера на рак наблюдается при карциномах органов пищеварительного тракта, раке молочной железы, лёгких, головы и шеи. Повышение уровня СЕА отражает стадию заболевания.
5. Специфический онкомаркер рака молочной железы TPS является тканевым полипептидом, цитокератином 18. Этот онкомаркер указывает на рак груди, предстательной железы, яичников и гастроинтестинальную карциному. Быстрое повышение его содержания в крови детектируется у пациентов со стремительным метастазированием. Он составляет диагностическую ценность, когда исследование проводится до начала оперативного вмешательства. Высокий уровень TPS после проведенного лечения химиотерапевтическими препаратами коррелирует с однолетней выживаемостью.
6. Метаболический онкомаркер Tumor M2-PK. Большинство злокачественных новообразований человека продуцирует изомерную форму пируваткиназы. Повышение его концентрации указывает на то, что клетки переключились с нормального типа метаболизма на анормальный, раковый. Отмечается высокая корреляция уровня онкомаркера на рак Tumor M2-PK со степенью злокачественности и стадией опухоли.
Определение уровня онкомаркеров до и после противоракового лечения позволяет наблюдать динамику заболевания и проводить скрининговые исследования относительно вероятности рецидива и развития метастазов злокачественной опухоли. Повышение уровня онкомаркеров спустя некоторое время после химиотерапии возможно при неблагоприятном течении патологического процесса.
- Как проводится исследование опухоли на чувствительность к химиопрепаратам?
- Какие преимущества предоставляет этот анализ?
- Как я узнаю, что это подходит мне?
- Какие методы используются для проведения анализа?
- Что входит в отчёт по данным анализа?
- Какой образец нужен, чтобы провести это исследование?
- Где проводится это исследование?
- Когда я смогу получить результаты исследования?
Научные открытия и технологические достижения сделали возможным исследовать опухоль на молекулярном уровне. С помощью тщательного анализа генетической информации и белков конкретной опухоли может быть сформирован так называемый молекулярный отпечаток вашей опухоли.
Узнайте, как последние революционные открытия в генетике и молекулярной биологии позволяют врачам получить данные для персонализированного подхода к лечению именно вашего рака. В результате исследования опухоли мы узнаем о наиболее эффективных лекарствах в каждом конкретном случае.
Как проводится исследование опухоли на чувствительность к химиопрепаратам?
Проводимое исследование различает клеточные компоненты, играющие наиболее важную роль в распространении рака. Их иногда еще называют биомаркеры. Биомаркеры составляют тот самый молекулярный отпечаток, специфический для данного пациента. Этот отпечаток в последующем сравнивается с данными доказательной медицины из современной медицинской литературы.
Данные предоставляются в виде отчета. Этот отчет поможет вашему врачу найти ту самую терапию, дающую максимальный шанс благоприятного исхода заболевания и максимально эффективную программу борьбы против опухоли.
Отчет также содержит информацию о препаратах, которых следует избегать. С помощью этой информации ваш врач примет решение о том протоколе лечения, который подходит именно вам, исходя из данных о вашей опухоли и общего состояния вашего здоровья.
Вы можете получить наиболее эффективную терапию, чтобы атаковать рак и минимизировать воздействие на здоровые клетки.
Для согласования порядка проведения анализа на чувствительность опухолей к химиопрепаратам звоните по телефону +7 (495) 151-14-53+7 (861) 200-29-568 800 100 14 98 или направьте запрос по электронной почте hospital@euroonco.ru

Какие преимущества предоставляет этот анализ?
Данные анализа на чувствительность к химиопрепаратам помогут вашему врачу сделать выбор между уже существующими протоколами лечения заболевания. Более того, они могут помочь выбрать ту терапию, которая обычно не применяется при данном виде заболевания, но может иметь положительный эффект, исходя из конкретного уникального отпечатка вашей опухоли. Этот отпечаток сопоставляется с самыми последними и лучшими данными современной медицинской литературы, чтобы определить все возможные варианты лечения, которые потенциально могут помочь.
Некоторая информация в данных вашего профиля может указать на ваше возможное участие в клиническом исследовании новых препаратов лечения того или иного заболевания.
Как я узнаю, что это подходит мне?
Проведение анализа возможно для любой плотной опухоли, например:
Чаще всего этот анализ используется у пациентов, которым стандартная терапия уже проводилась, но без должной эффективности. Также это подходит людям с метастатическим раком или пациентам с редкими или агрессивными опухолями.
Даже если вы уже проходите терапию, вам все равно может помочь этот анализ. Ваш онколог способен оценить предоставленную в отчете информацию, чтобы выбрать максимально подходящую вам терапию.
Какие методы используются для проведения анализа?
Анализ опухоли включает в себя разные техники определения биомаркеров вашей опухоли. Команда ученых использует те же самые технологии, которыми пользуются ученые с мировыми именами, публикующиеся в научных изданиях. Все данные, предоставляемые отчетом, основаны на принципах доказательной медицины. Технологии, которые мы используем, включают в себя
- иммуногистохимию,
- флуоресцентную гибридизацию in situ,
- хромогенную гибридизацию in situ
- секвенирование (анализ последовательности ДНК) последнего поколения.

Что входит в отчёт по данным анализа?
В отчёт включены результаты вашего анализа, описания препаратов, которые могут или не могут потенциально вам помочь. Помимо этого, отчет содержит сопроводительные данные из клинических исследований, на основе которых он составлялся. В приложении к отчету предоставляется краткое изложение в понятной для пациента форме. Отчёт направляется непосредственно вашему врачу.
Какой образец нужен, чтобы провести это исследование?
Исследование проводится на ткани, которую получают в результате хирургического удаления опухоли или из образца, взятого во время биопсии. Так как биомаркеры вашей опухоли могут изменяться с течением времени, лучше предоставить самый последний образец для анализа. Если же недавнего образца нет, мы все равно можем провести это исследование. Если у вас нет на руках такого образца, то скорее всего там, где вы проходили лечение, образцы сохранены в архиве. Ваш врач может их запросить.
Где проводится это исследование?
Все исследования проводятся в лаборатории Caris, которая находится в Фениксе, Аризона, США. Все лаборатории сертифицированы, работают только лицензированные техники, ученые, патологи и врачи.
Когда я смогу получить результаты исследования?
В среднем от момента получения образца до подготовки отчета по результатам проходит 10–15 дней. Результаты тут же отправляются вашему врачу для обсуждения дальнейшей стратегии.
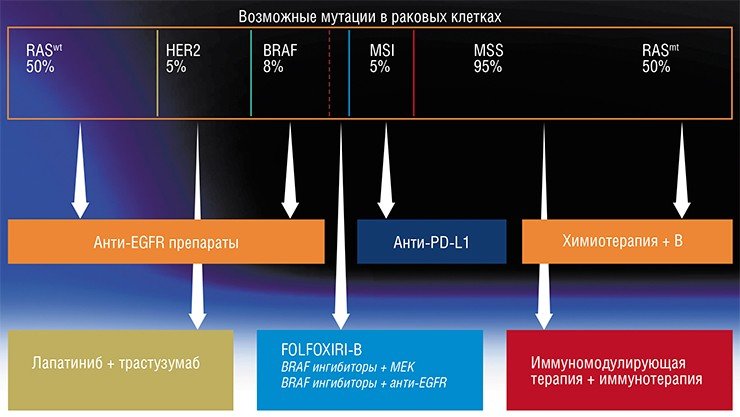
К примеру, клетки достаточно хорошо изученного колоректального рака могут нести любой из шести основных генетических маркеров или их комбинацию. Можно назначить лечение в зависимости от результатов исследования опухоли. А можно обойтись без него и назначить химиотерапию, которая поможет большинству пациентов. Это, безусловно, быстрее. Но если больной попадет в группу, не отвечающую на стандартный препарат, экономия времени обернется его потерей.
Мониторинг опухоли может продлить жизнь
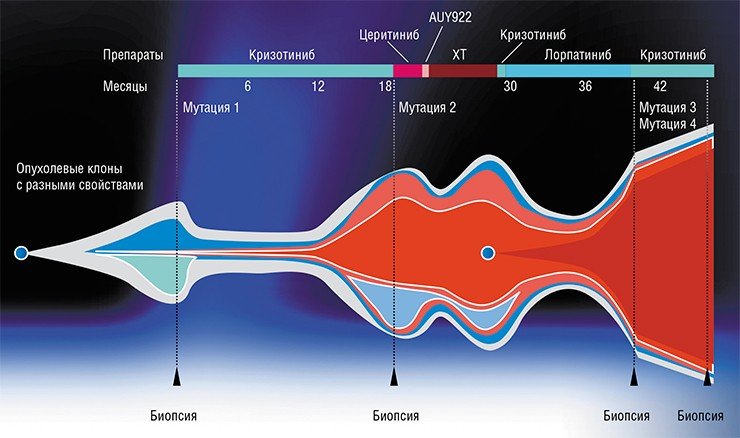
Иногда бывают ситуации и посложнее. Например, считается, что, если есть мутация в гене BRAF (а она может быть в опухолях самого разного происхождения), надо применять соответствующие ингибиторы BRAF, и все будет хорошо. Но некоторым больным с этой мутацией данное весьма дорогое лечение все равно не помогает, но зато они хорошо отвечают на другие препараты. Узнать о том, какой препарат оптимален, поможет лишь комплексное исследование опухоли, а вовсе не единичный тест на один биомаркер.
Сторонники и противники
Казалось бы, на фоне таких побед онкология должна стать практически точной наукой. Но пока этого не случилось. Во-первых, потому что мир таргетной терапии развивается настолько быстро, что повседневная клиническая практика просто не поспевает за постоянно усложняющимися терапевтическими схемами и сопутствующими им молекулярными исследованиями опухолей. А во‑вторых, в руках врачей и молекулярных генетиков находятся жизни людей: в области онкологии цена как ошибки, так и упущенного времени чрезвычайно велика.
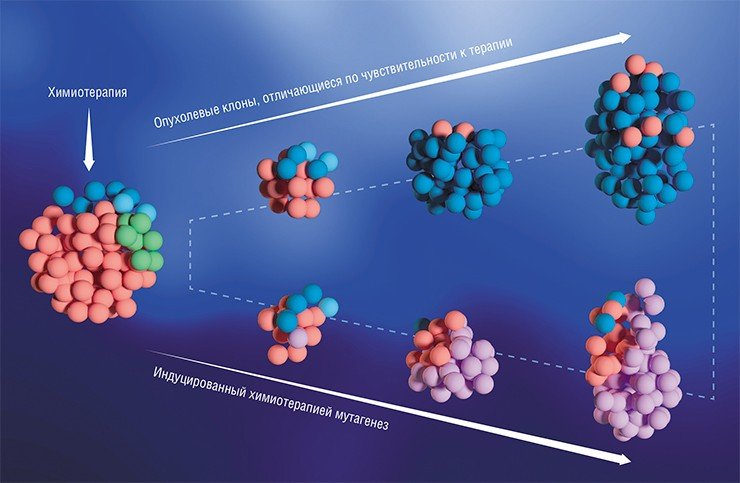
Как выиграть время?
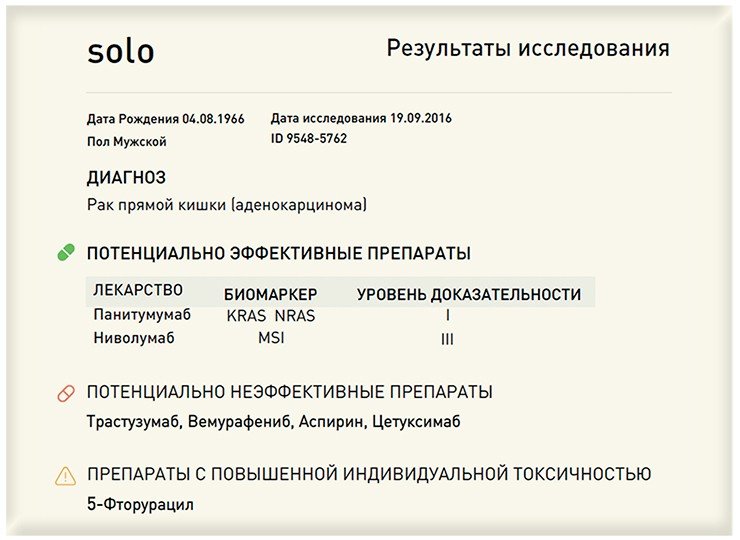
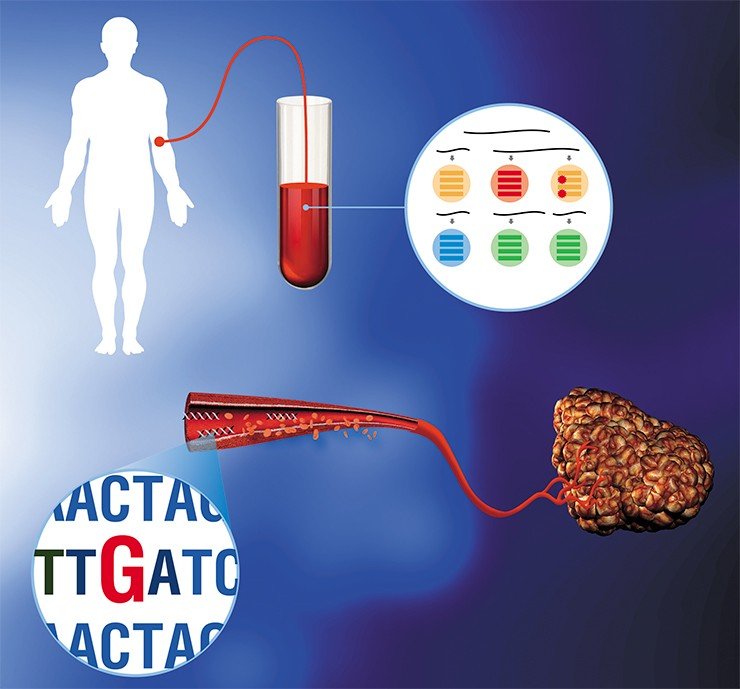
Итак, в скором будущем больным для сбора биопсийного материала уже не надо будет обращаться к хирургу – достаточно будет простого визита к медсестре для сдачи крови.
Ivanov M., Laktionov K., Breder V. et al. Towards standardization of next-generation sequencing of FFPE samples for clinical oncology: intrinsic obstacles and possible solutions // J Transl Med. 2017. V. 15. N. 1. P. 22.
Ivanov M., Baranova A., Butler T. et al. Non-random fragmentation patterns in circulating cell-free DNA reflect epigenetic regulation // BMC Genomics. 2015. V. 16 (Suppl. 13). S 1. P. 1—12.
Messerschmidt J. L., Bhattacharya P., Messerschmidt G. L. Cancer Clonal Theory, Immune Escape, and Their Evolving Roles in Cancer Multi-Agent Therapeutics // Curr Oncol Rep. 2017. V. 19. N. 10. P. 66.
Schallenberg S., Merkelbach-Bruse S., Buettner R. Lung cancer as a paradigm for precision oncology in solid tumours // Virchows Arch. 2017. [Epub ahead of print].
Amirouchene-Angelozzi N., Swanton C., Bardelli A. Tumor Evolution as a Therapeutic Target // Cancer Discov. 2017. [Epub ahead of print].

Молекулярно-биологическое исследование крови на онкомаркеры можно пройти как в государственных клиниках, так и в частных медцентрах.

Результаты исследования уровня альфа-фетопротеина в сыворотке крови, как правило, готовы в течение 1–2 дней. Если необходим срочный анализ — в течение двух часов.

Молекулярно-биологическое исследование крови на онкомаркеры необходимо проводить натощак или через 4 часа после еды.
При подозрении на онкологическое заболевание рекомендуется пройти молекулярно-биологическое исследование крови на онкомаркеры.

Многие коммерческие лаборатории предлагают клиентам различные акции, скидки и программы лояльности.

Контроль качества лабораторных исследований, осуществляемый по международным стандартам, — дополнительная гарантия точности результатов анализов.
Рак — это заболевание, которое требует комплексного подхода к диагностике. Достоверно поставить такой диагноз можно только после комплекса исследований. Но заподозрить это заболевание помогут обычные анализы, которые легко пройти практически в любой лаборатории. Именно лабораторная диагностика помогает определить, с каким органом связаны возможные проблемы, и уже целенаправленно искать их причину.
Общий анализ крови: покажет ли он рак?
Интоксикация приводит к повышению СОЭ, увеличению количества нейтрофилов и снижению числа лимфоцитов. Если эти признаки сопровождаются слабостью, утомляемостью, потерей аппетита и похуданием, нужно как можно скорее исключить самый серьезный диагноз. Наиболее ярко такое сочетание признаков проявляется при некоторых формах лимфогранулематоза, при гистиоцитозе и нейробластомах [1] .
При опухолях внутренних органов часто страдает система кроветворения, снижается гемоглобин [2] . Токсическое действие продуктов жизнедеятельности опухолевых клеток повреждает мембраны эритроцитов, из-за чего в крови могут появляться их патологические формы — эхиноциты [3] . При раке костного мозга обнаруживают незрелые клетки крови.
Анализ крови при раке проводится так же, как и при любом другом заболевании. В процедурном кабинете у пациента забирают цельную кровь в специально подготовленную пробирку. Сдавать биоматериал нужно натощак или хотя бы через 4 часа после еды. Результат будет готов через 1–2 рабочих дня.
В анализе мочи при онкологии редко появляются специфические изменения. Но любые отклонения в результатах — это повод провести более тщательное обследование.
Кровь в моче является ранним симптомом рака мочевого пузыря или мочевыводящих путей. Но она также может появиться при мочекаменной болезни или гломерулонефрите.
Кетоновые тела говорят об усиленных процессах катаболизма, то есть распада тканей. Этот признак может появиться как при опухолевом процессе, так и, например, при сахарном диабете или во время диеты.
Для проведения анализа собирают утреннюю порцию мочи в стерильный контейнер. Перед тем как собрать материал, нужно принять душ, чтобы клетки с поверхности кожи не попали в контейнер.
Уже через 1–2 дня будет готов результат, с которым нужно обратиться к врачу. По одному анализу мочи поставить диагноз и даже заподозрить онкологию невозможно. Нужно учитывать другие результаты анализов и обследований, а также имеющиеся симптомы.
В биохимическом анализе крови для диагностики рака наиболее важны семь показателей [4] :
- Общий белок и альбумин. Опухоли активно потребляют белок, из-за этого его уровень в крови снижается. Плюс к этому часто теряется аппетит, строительный материал для клеток перестает поступать в организм в достаточном количестве. А если рак поражает печень, то производство белка в организме значительно снижается даже при нормальном питании.
- Мочевина. Повышение этого показателя в крови говорит об ухудшении функции почек или об активном распаде белка. Это может происходить как при опухолевой интоксикации, так и при распаде опухолевой ткани, в том числе при эффективном лечении рака.
- Изменение уровня сахара в крови может наблюдаться при саркомах, раке легких, печени, органов репродуктивной системы, других видах онкологии. Опухолевые клетки тормозят выработку инсулина, организм начинает несвоевременно реагировать на повышение концентрации глюкозы. В результате еще за несколько лет до первых клинических симптомов рака могут появиться признаки сахарного диабета. Особенно часто это происходит при раке молочной железы и матки. [5]
- Билирубин повышается при повреждении печени, в том числе при ее онкологическом поражении.
- АлАТ — фермент, который может повышаться как при опухолевом поражении печени, так и при других заболеваниях.
- Повышение щелочной фосфатазы — признак опухолей костной ткани, метастазов в костях, поражения печени, желчного пузыря основной опухолью или метастазами. [6]
Кровь для этого исследования забирают из вены. Желательно биоматериал сдавать утром до завтрака, иначе можно получить ложный результат. Это достаточно быстрый анализ и его результаты можно будет узнать уже через 1–2 дня.
Однако специфичность биохимического анализа также очень низкая. Изменения в анализе крови при онкологии не позволяют однозначно поставить диагноз. Скорее любые нарушения являются сигналом для врача провести более тщательную диагностику определенных систем или органов.
При онкологии значительно повышается свертываемость крови, возрастает риск возникновения тромбозов крупных сосудов и образования микротромбов в капиллярах.
Образование микротромбов в свою очередь ухудшает течение онкологического процесса. Круг замыкается. Были проведены серьезные исследования, которые показали, что применение препаратов, уменьшающих свертываемость крови, улучшает выживаемость онкологических больных даже при далеко зашедшем злокачественном процессе [8] .
Для выявления нарушений свертываемости исследуется коагулограмма. Для этого анализа также понадобится кровь из вены. А результаты будут готовы через 1–3 рабочих дня.
Анализ крови на маркеры раковых опухолей позволяет заподозрить онкологию на ранней стадии, оценить динамику заболевания, вовремя определить рецидив или появление новых метастазов, оценить эффективность лечения.
Онкомаркерами называют вещества, которые связаны с жизнедеятельностью опухоли и в организме здорового человека или не определяются совсем, или содержатся в очень малом количестве. Известно более 200 подобных веществ [9] . Но не все они одинаково успешно определяются в медицинской практике.
Для диагностики опухолей по анализу крови самые значимые маркеры — это α-фетопротеин и β-хорионический гонадотропин, которые определяются при некоторых видах опухолей яичника, тела и шейки матки. А также простатспецифический антиген PSA, который повышается при раке простаты.
Вторым по значимости следует СА-125, который выявляют при серозном раке яичников. Менее широко используют другие онкомаркеры:
- при опухолях молочной железы определяют РЭА, СА-15-3 и СА-72-4;
- при подозрении на рак шейки матки дополнительно к альфа-фетопротеину и ХГТ определяют SCC;
- при раке толстого кишечника — СЕА и СА-72-4;
- при подозрении на опухоль желудка — СЕА, СА-72-4 и СА-19-9;
- при подозрении на рак поджелудочной железы — СА-19-9 и СА-242;
- при раке щитовидной железы — hTERT, EMC1, TMPRSS4, галектин-3, EGFR, HBME-1;
- при раке мочевого пузыря в моче определяют ВТА, UBC, NMP-22 [11] .
Анализ крови на маркеры рака проводится натощак или через 4 часа после еды. Кровь забирают из вены. Анализ проводится в течение 1–2 рабочих дней. Если результат нужен срочно, его могут сделать за несколько часов.
Из всех методов лабораторной диагностики рака цитология обладает самой высокой специфичностью. С помощью цитологии можно практически всегда достоверно поставить диагноз и определить тип опухоли. Чувствительность этого метода зависит от вида рака и от того, насколько качественно взят материал для исследования. Например, если в промывные воды не попали раковые клетки, исследование даст отрицательный результат, хотя сама опухоль может развиваться.
При проведении исследования врач учитывает более 180 различных признаков атипии клеток. Такой анализ позволяет не только сказать, есть ли признаки онкологического процесса, но и определить источник опухоли, ее гистологический вариант, отличить первичную опухоль от метастаза [12] .
Цитологическое исследование проводят при опухолях практически любой локализации — кожи, легких, яичников, матки, лимфоузлов, костного мозга, печени, при любых подкожных образованиях.
Для исследования можно брать мазки-отпечатки с поверхности кожи или слизистых, мазки с шейки матки или из влагалища, мокроту, мочу, любое другое отделяемое. С целью исследования очагов, расположенных под поверхностью кожи, проводится пункция — материал забирают с помощью шприца с иглой. С помощью пункции можно забрать биоматериал из щитовидной железы, лимфатических узлов, костного мозга, участков печени, из любых других образований [13] .
Результаты цитологического исследования обычно выдаются через неделю после забора пробы. Бывают случаи, когда полученные препараты врачи показывают своим коллегам, сравнивают с архивом. Тогда исследование может затянуться до двух недель. Но в этом случае стоит подождать, ведь чем более тщательно проведено исследование, тем более точным будет результат.
Общий, биохимический анализ и коагулограмма не помогут выявить рак по одному анализу крови. Но с их помощью можно определить те органы, которые требуют особого внимания, и спланировать полноценное обследование. То же касается и анализа мочи.
Анализ крови на онкомаркеры может дать больше информации, связанной именно с возможностью развития раковой опухоли. Но и его нельзя рассматривать отдельно от общего состояния. Лучше проводить исследование сразу на несколько опухолевых маркеров, которые говорят об определенном виде рака, — это повысит достоверность диагностики.
Не стоит полагаться на какое-то одно исследование. Идеальный вариант для ранней диагностики рака — это регулярный профилактический осмотр, который включает в себя как анализы крови и мочи, так и ультразвуковое исследование, флюорографию, обследование молочных желез у женщин и посещение гинеколога или уролога.
- 1 Черенков В.Г. Клиническая онкология: учебное пособие для системы последипломного образования врачей/ В.Г. Черенков – Изд. 3-е, испр. и доп. – М.: МК, 2010. – С. 46.
- 2 Черенков В.Г. Клиническая онкология: учебное пособие для системы последипломного образования врачей/ В.Г. Черенков – Изд. 3-е, испр. и доп. – М.: МК, 2010. – С. 48.
- 3 Онкология: учебное пособие / Н. Н. Антоненкова [и др.]; под общ. Ред. И.В. Залуцкого. – Минск: Выш.шк., 2007 – С. 81.
- 4 Угляница К.Н. Общая онкология: учебное пособие / К.Н. Угляница, Н.Г. Луд, Н.К. Угляница – Гродно: ГрГМУ, 2007. – С. 318.
- 5 Черенков В.Г. Клиническая онкология: учебное пособие для системы последипломного образования врачей/ В.Г. Черенков – Изд. 3-е, испр. и доп. – М.: МК, 2010. – С. 48.
- 6 Онкология: учебное пособие / Н. Н. Антоненкова [и др.]; под общ. Ред. И.В. Залуцкого. – Минск: Выш.шк., 2007 – С. 83.
- 7 Франк М.И., Франк Е.М. Центральная гемодинамика, свертывающая и антисвертывающая система у больных со злокачественными заболеваниями желудочно-кишечного тракта / М.И.Франк // Тюменский медицинский журнал. 2010. №3–4. С. 94–95
- 8 Франк М.И., Франк Е.М. Центральная гемодинамика, свертывающая и антисвертывающая система у больных со злокачественными заболеваниями желудочно-кишечного тракта / М.И.Франк // Тюменский медицинский журнал. 2010. №3–4. С. 94–95
- 9 Онкология: учебное пособие / Н. Н. Антоненкова [и др.]; под общ. Ред. И.В. Залуцкого. – Минск: Выш.шк., 2007 – С. 108.
- 10 Урванцева И.А., Сафарян С.Л. Перспективы использования современных онкомаркеров в ранней диагностике почечно-клеточной карциномы / И.А.Урванцева // Синергия наук. 2017. №8. С. 557–561
- 11 Онкология: учебное пособие / Н. Н. Антоненкова [и др.]; под общ. Ред. И.В. Залуцкого. – Минск: Выш.шк., 2007 – С. 111–112.
- 12 Угляница К.Н. Общая онкология: учебное пособие / К.Н. Угляница, Н.Г. Луд, Н.К. Угляница – Гродно: ГрГМУ, 2007. – С. 375.
- 13 Угляница К.Н. Общая онкология: учебное пособие / К.Н. Угляница, Н.Г. Луд, Н.К. Угляница – Гродно: ГрГМУ, 2007. – С. 374–376.

Практически любой анализ может дать ложный результат: даже если точность метода близка к 100%, может сыграть роль человеческий фактор. Поэтому, получив результаты анализов в своей клинике, возможно, стоит перестраховаться и провести контрольное исследование в другой независимой лаборатории. Для подтверждения диагноза необходимо также пройти КТ или МРТ.
Читайте также:

