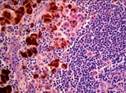
Макропрепарат метастаз меланомы в лимфоузел
Ы Верстка: вставить рисунок 12.1.
Рис. 12.1. Макропрепарат. Фибромиома матки. Матка увеличена и деформирована за счет нескольких плотных опухолевых узлов с четкими границами (с псевдокапсулой), расположенными субсерозно, интрамурально и субмукозно. На разрезе узлы опухоли представлены белой слоистой тканью с очагами вторичных изменений: кровоизлияний, некроза, кальциноза
Ы Верстка: вставить рисунок 12.2.
Рис. 12.2. Микропрепарат. Фибромиома матки. Опухоль представлена идущими в разных направлениях различной величины пучками гладкомышечных клеток (тканевой атипизм). Опухолевые миоциты мономорфны, без признаков клеточной атипии, митозы (типичные) редки. Строма обычно развита неравномерно, местами может формировать крупные очаги с явлениями склероза и гиалиноза (могут встретиться мелкие петрификаты). Вторичные изменения представлены также очагами кровоизлияний, некроза. Опухоль четко отграничена от окружающего миометрия хорошо выраженной псевдокапсулой; ×200
Ы Верстка: вставить рисунок 12.3.
Рис. 12.3. Макропрепарат. Кавернозная гемангиома печени. В ткани печени инкапсулированный, с четкми границами узел красно-синюшного цвета за счет обилия крови, на разрезе — губчатого вида. Рядом еще несколько мелких узлов аналогичного вида
Ы Верстка: вставить рисунок 12.4.
Рис 12.4. Микропрепарат. Кавернозная гемангиома печени. Опухоль представлена конгломератом из полостей разной величины, неправильной формы (кавернами), выстланными эндотелием и заполненными кровью. Граница с окружающими тканями неровная, но четко выражена; ×100
Ы Верстка: вставить рисунок 12.5.
Рис. 12.5. Макропрепарат. Липома шеи. Округлый инкапсулированный узел с четкими границами, мягко-эластичной консистенции, на разрезе представлен жировой тканью с тонкими серого цвета соединительнотканными прослойками
Ы Верстка: вставить рисунок 12.6.
Рис. 12.6. Микропрепарат. Липома. Опухоль представлена жировыми дольками разной величины, разделенными тонкими или толстыми прослойками соединительной ткани, клеточная атипия липоцитов опухоли отсутствует; ×100
Ы Верстка: вставить рисунок 12.7.
Ы Верстка: вставить рисунок 12.8.
Ы Верстка: вставить рисунок 12.9.
Рис 12.9. Классическая (внутри-костная) саркома нижней челюсти (остеогенная саркома). Челюсть деформирована разрастаниями опухолевой ткани серовато-белого цвета, с кровоизлияниями, опухоль не имеет четких границ, разрушает кортикальную пластинку, прорастая в мягкие ткани. Зубы в пределах опухоли или выдвинуты, подвижные (их корни подверглись резорбции), или отсутствуют
Ы Верстка: вставить рисунок 12.10.
Рис 12.10. Микропрепарат. Классическая (внутрикостная) остео-саркома (остеогенная саркома). Паренхима опухоли представлена комплексами полиморфных клеток, не формирующих какие-либо тканевые структуры, с полиморфными гиперхромными ядрами с крупными ядрышками (тканевая и клеточная атипия). Встречаются гигантские многоядерные клетки, большое количество фигур патологических митозов. Строма слабо развита и представлена тонкими пучками коллагеновых волокон с множественными островками остеоида (1) и тонкостенными сосудами капиллярного и синусоидного типов (опухоль прорастает окружающие ткани с развитием в зоне инвазии десмопластической реакции); ×100
Ы Верстка: вставить рисунок 12.11.
Рис. 12.11. Электронограмма. Клетка остеогенной саркомы. Клетка опухоли с крупным изрезанным ядром (Я), с краевым расположением хроматина (Хр) и хорошо выраженным ядрышком (Яд). Вокруг ядра узкий ободок цитоплазмы. По периферии клетки — массы остеоида (Ост). Из [2]
Ы Верстка: вставить рисунок 12.12.
Рис. 12.12. Макропрепарат. Глиобластома. В белом веществе головного мозга крупная опухоль (стрелки) с нечеткими границами (инвазивный рост), пестрого вида вследствие множественных кровоизлияний, очагов гемосидероза бурого цвета, некроза желтоватого цвета, мелких кист. Выражен отёк головного мозга (извилины уплощены, борозды сглажены) (препарат Н.О. Крюкова)
Ы Верстка: вставить рисунок 12.13.
Рис. 12.13. Микропрепарат. Глиобластома. Опухоль представлена полиморфными клетками, в том числе гигантскими, с гиперхромными уродливыми ядрами (мультиформная глиобластома), с большим количеством патологических митозов. Видны псевдопалисадные структуры вокруг очагов некроза. Препарат И.В. Волощук; ×200
Ы Верстка: вставить рисунок 12.14.
Рис 12.14. Микропрепарат. Пигментный невус кожи. Комплексы опухолевых меланинсодержа-щих клеток расположены под эпидермисом и в толще дермы (тканевая атипия). Опухолевые клетки веретенообразной и эпителиоидоподобной формы, некоторые многоядерные, формируют гнезда и тяжи, содержат в цитоплазме большое количество гранул пигмента черновато-коричневого цвета (меланина). Однако клеточная атипия не выражена, митозы типичные и единичные; ×400
Ы Верстка: вставить рисунок 12.15.
Рис. 12.15. Микропрепарат. Меланома кожи. Узловая форма. Опухоль в дерме представлена полиморфными атипичными клетками, лишь единичные из которых содержат включения бурого цвета (меланина). Опухоль врастает в глубже лежащие ткани (инвазивный рост); ×200
Ы Верстка: вставить рисунок 12.16.
Рис. 12.16. Микропрепараты. Иммуногистохимические маркеры меланомы. Цитоплазма клеток меланомы положительно окрашивается (в коричневый цвет) при непрямой иммунопероксидазной реакции с антителами к меланину А (а), белку S-100 (б) и виментину (в); ×200
Ы Верстка: вставить рисунок 12.17.
Рис. 12.17. Макропрепараты. Метастазы меланомы в печень (а) и в лёгкое (б). В ткани печени (и лёгкого) множественные, разной величины, округлой формы, плотно-эластичной консистенции узлы бурого или черновато-коричневого цвета
Ы Верстка: вставить рисунок 12.18.
Рис. 12.18. Макропрепарат. Метастаз меланомы в лимфатический узел. Лимфатический узел увеличен, уплотнен. На разрезе более половины объема лимфатического узла представлено тканью опухоли черновато-коричневого цвета
Ы Верстка: вставить рисунок 12.19.
Рис. 12.19. Микропрепарат. Метастаз меланомы в лимфатический узел. Ткань опухоли замещает структуры лимфатического узла, представлена полиморфными клетками с выраженным полиморфизмом их ядер (клеточная ати-пия), многие клетки содержат гранулы меланина (от единичных до практически полностью заполняющих цитоплазму клеток), высока степень их митотической активности опухолевых клеток; ×200
Ы Верстка: вставить рисунок 12.20.
Рис. 12.20. Электронограмма. Клетка меланомы. Опухолевая клетка с признаками меланоцита (Мц) заполнена гранулами меланина (ГМ), в клетке типа меланобласта (Мб) таких гранул мало. Ядра клеток крупные, с несколькими ядрышками. В цитоплазме макрофага (Мфг) скопления фагоцитированных гранул меланина. Из [2]
О меланоме лимфатических узлов говорят, когда меланома пускает метастазы в лимфатическую систему. Опухолевые клетки распространяются из первичного очага меланомы по лимфатическим сосудам, похожим на кровеносные. Таким образом, начинают поражаться лимфатические узлы, располагающиеся в области шеи, над ключицами, в паху и подмышечных впадинах. Лимфатическое поражение при меланоме значительно ухудшает прогностические данные. Попадание злокачественных клеток в лимфоток приводит к тому, что рак начинает поражать всё новые и новые органы, ткани, системы. Диагностика и лечение заболевания проводится докторами онкологами.
Меланома – это злокачественное новообразование, состоящее из меланоцитов. Течение меланомы часто скрытое, вплоть до стадии появления метастазов. Именно по этой причине злокачественные опухоли данного вида часто становятся причиной смерти больных. Патологические образования могут возникать на разных частях тела и поражают преимущественно кожный покров. Однако могут формироваться и на слизистых оболочках, а также глазных яблоках. На теле человека множество родинок, но не все они являются опасными. Меланома развивается из пигментного новообразования (невуса). Такие родинки имеют неправильную форму и быстро увеличиваются в размере. Распространенность меланомы – 6:100000.

Причины возникновения
Возможными причинами возникновения заболевания кожи меланомы могут быть:
- воздействие ультрафиолета;
- генетическая предрасположенность;
- травматизация родинок;
- гормональные перестройки.
Опухоль при меланобластоме метастазирует в лимфоузлы чаще у пожилых и ослабленных пациентов, однако, остальные возрастные группы больных также подвержены риску распространения метастазов.
Меланома может распространяться по организму гематогенным путем (по кровеносным сосудам) и лимфогенным. При втором варианте злокачественные клетки накапливаются в лимфатических узлах, разрастаются, становятся больше в диаметре. Первые лимфоузлы, которые поражают метастазы, в медицинской практике называют сторожевыми. Они могут располагаться в любой части тела, что зависит от локализации первичного очага рака.
Виды и степени
Меланома кожного покрова начинает метастазировать на третьей стадии развития.
Распространенность опухолевого процесса доктора обозначают буквой N в сочетании с цифрой:
- N0 – поражение лимфатических узлов отсутствует.
- N1 – новообразование поразило один близлежащий лимфатический узел.
- N2 – обнаружено поражение двух и более регионарных и сторожевых лимфоузлов.
- N3 – поражению подверглись дальние лимфоузлы, например, при меланоме головы происходит поражение паховых лимфоузлов.
Существует еще одна классификация, которая, помимо буквы N, содержит строчную букву:
- Na – злокачественный процесс уже выявлен в лимфоузлах, но увидеть его можно только с помощью микроскопа;
- Nb – раковые клетки достигли большого размера, а их наличие уже определяется при проведении тестов;
- N2c – злокачественные клетки находятся в лимфатических каналах около новообразования, но в сами лимфоузлы еще не проникли.
Меланома может метастазировать даже после проведения операции по иссечению новообразования. Несмотря на то что опухоль удаляется с частью здоровых тканей (отступая несколько сантиметров), она очень часто рецидивирует, и этого не могут предотвратить даже химическая и лучевая терапии. Меланома, удаленная на второй A стадии, возвращается в пятнадцати – тридцати процентах случаев. Если новообразование удалялось на второй B и C стадиях, то оно рецидивирует в сорока и семидесяти процентах случаев соответственно.
Симптомы
При появлении метастазов меланомы в лимфоузлах первым делом происходит увеличение размеров узлов, расположенных недалеко от первичного очага. Большой размер метастазов приводит к тому, что лимфоузлы становятся чрезмерно плотными, срастаются между собой и с окружающими тканями.
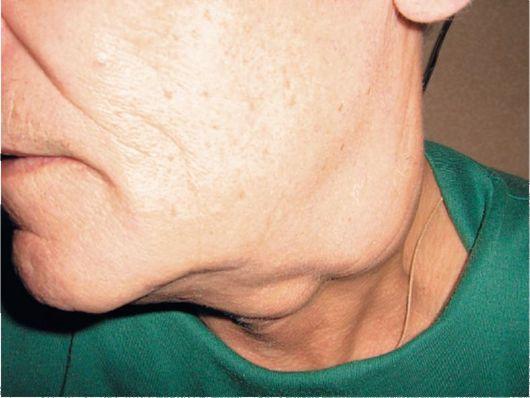
Больной резко теряет в весе, становится слабым, происходит развитие анемии, возникают головные боли и гипертермия. Могут присутствовать и дополнительные признаки, такие как мигрень, невроз, частые ОРВИ, воспалительные процессы кожных покровов.
Диагностика
- рентген пораженной области;
- биопсию сторожевых лимфоузлов для проведения гистологии;
- тонкоигольную аспирационную биопсию;
- ПЭТ (позитронно-эмиссионную томографию);
- КТ (компьютерную томографию);
- МРТ (магнитно-резонансную томографию);
- УЗИ (ультразвуковое исследование);
- лимфосцинтиграфию;
- анализ крови на онкомаркеры.
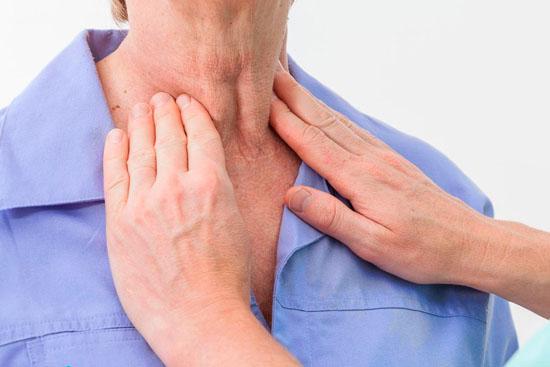
После диагностических мероприятий больной направляется на лечение в онкологическое отделение.
Методы лечения
Меланома лимфоузлов является злокачественным заболеванием, требующим лечения в неотложном порядке. Методов терапии может быть несколько. Если новообразование на коже имеет локальную форму, то доктор удаляет его, захватывая небольшой участок окружающих здоровых тканей, а также ближайшие группы лимфатических узлов. Если метастазы обнаруживаются в лимфоузлах, проводится их радикальное удаление. При регрессе меланомы проводится расширенное оперативное вмешательство, но оно не дает большого шанса на благоприятный прогноз. На последней стадии адъювантная терапия меланомы состоит из химиотерапии и облучения.

Кроме стандартной операции, существуют и другие методы лечения данной патологии:
- Лимфодиссекция – наличие клеток в лимфатических узлах служит показанием к удалению не только самих лимфоузлов места локализации, а и сосудов, жировых и других тканей конкретной лимфоидной структуры.
- Лучевая терапия – облучение ионизирующей радиацией проводится для того, чтобы опухоль прекратила развитие. Облучение также может применяться на последней стадии онкопатологии, чтобы уменьшить выраженность симптоматики и облегчить состояние больного.
- Химиотерапия – применяется для уменьшения новообразования до пятнадцати процентов от изначального размера, а также уменьшения клинической картины. После химиотерапии практически всегда возникают такие побочные эффекты, как тошнота, рвота, облысение, угнетение иммунной системы, потеря веса. Доктора подбирают лекарства для уменьшения побочного действия химиопрепаратов.
- Иммунологическая терапия – при помощи иммунотерапии доктора активизируют работу иммунитета, что улучшает прогностические данные.
Комплексное лечение помогает уменьшить метастазирование в лимфоузлы на сорок процентов. При опухоли последней стадии оперативное вмешательство не проводится. Таким больным назначается паллиативная терапия, состоящая из приема химических препаратов, облучения, наркотических обезболивающих препаратов.
Реабилитация
После оперативного вмешательства больной должен посещать доктора ежеквартально первые два года, а следующие десять лет – дважды в год.

На каждом приеме онколог оценивает состояние кожных покровов и лимфоузлов больного. В зависимости от того, на какой стадии была проведена операция, могут назначаться и другие методы обследования. В реабилитационный период пациенту назначается специальная диета, иммуностимуляторы и другие необходимые препараты.
Важно, чтобы больному была оказана психологическая поддержка родными или специалистами.
Прогноз и профилактика
Если метастазы меланомы обнаружены в одном лимфатическом узле, прогноз для больного составляет сорок три процента. Если поражен не один лимфоузел, через 5 лет болезнь возвращается в семидесяти пяти процентах случаев. При паллиативном лечении четвертой стадии онкопатологии больные, как правило, погибают в течение полугода или чуть больше. После проведения операции онкологическое заболевание чаще рецидивирует у мужчин, нежели у женщин.
Предотвратить появление метастазов меланомы в области лимфатических узлов можно при своевременном диагностировании болезни.

Уберечься от возникновения первичных очагов рака на коже помогут:
- Ведение здорового образа жизни (правильное питание, отказ от вредных привычек).
- Ограничение воздействия на кожу ультрафиолета (солнечных лучей и загорания в солярии).
- Избегание воздействия на кожу агрессивных веществ и химикатов.
- Предотвращение травматизации кожных покровов и родинок.
Чтобы раньше выявить наличие патологии на коже и обратиться к доктору за лечением, не стоит пренебрегать периодическим самостоятельным осмотром. Если на теле обнаружатся родинки или родимые пятна неправильной формы, которые увеличиваются в размерах или болят, необходимо сразу же посетить дерматолога или онколога.
Метастатическая меланома представляет собой онкологическое заболевание, при котором вторичные опухоли распространяются по организму человека за небольшой промежуток времени.
Внутримозговые метастазы – это наиболее часто встречающиеся опухоли у взрослого населения, локализированные в области черепа. После выявления этого поражения статистика выживаемости следующая:
- без лечения в среднем 1 месяц;
- лечение кортикостероидами – 2 месяца;
- после облучения всего головного мозга (ОВГМ) – 2–7 месяца;
- при использовании стереотаксической радиохирургии (СРХ) – 5,5–14 месяцев;
- при использовании нейрохирургии или радиохирургии в сочетании с ОВГМ – 6–15 месяцев.
Обращаясь к статистике выживаемости больных с метастазами меланомы в головной мозг, то общая выживаемость составляет, порядка 4-5 месяцев (рис. 1).

Как часто происходит метастазирование меланомы в головной мозг?

При меланоме риск распространения метастазов в головной мозг самый высокий среди наиболее распространенных онкологических заболеваний. Данные появления метастазов в головном мозге среди заболевших:
- у 55-75% пациентов появятся в ходе заболевания;
- у 6-43% пациентов при постановке диагноза меланома IV стадии уже есть метастазы в головном мозге;
- у 1/3 пациентов с меланомой при обнаружении метастазов в головном мозге присутствуют неврологические симптомы;
Наиболее часто метастазы меланомы в головной мозг проявляются кровоизлиянием в опухоль, и клинически проявляется инсультоподобным состоянием. К особенностям внутримозговых метастазов меланомы относится их склонность к образованию множественных очагов, гематогенное метастазирование (рис. 2). Меланома является опухолью, которая слабо чувствительна к ионизирующему облучению.
Как лечить пациентов?
Для определения тактики лечения проводится диагностика состояния головного мозга. Пациенту проводится магнитно-резонансная томография головного мозга с контрастным усилением. Только так можно увидеть истинную распространенность процесса в головном мозге (рис.3).

Методы локального контроля:
- Хирургическое лечение. Показано при наличии перифокального отека с масс-эффектом, стремительного нарастания неврологической симптоматики, наличии кровоизлияния в опухоль, необходимости гистологической верификации и размерах очага более 3 см.
- Лучевая терапия и радиохирургия. Показано в случаях с множественного поражения головного мозга.
При этом, данные критерии не являются абсолютными и выбор тактики определяется в каждом клиническом случае отдельно. И всегда должен рассматриваться вопрос системной терапии.
В последние годы в практику лечения метастатической меланомы вошли новые классы препаратов – BRAF и MEK ингибиторы, группы таргетных препаратов, а также ингибиторы контрольных точек анти-CTLA-4 и анти-PD-1/PD-L1. Препараты направлены на активацию иммунной системы и собственных защитных сил организма больного. Непосредственной противоопухолевой активностью обладают активированные цитотоксические Т-лимфоциты, которые инфильтрируют опухолевую ткань и вызывают ее гибель.
Проведенные исследования демонстрируют, что применение современных таргетных препаратов позволяет достигнуть объективных ответов на терапию в лечении метастатической меланомы. Опыт из практики показывает, что пациенты с прогрессирующей меланомой в головной мозг, подлежат лечению, и их выживаемость измеряется годами при правильном подборе современной терапии.
Случай из практики
У пациентки, старше 60 лет, в 2006 году была выявлена меланома кожи спины IIА стадии, проведено хирургическое лечение и далее 1 год терапии интерфероном. Спустя 7 лет, у пациентки было отмечено прогрессирование заболевания – метастазы меланомы в кожу и лимфоузлы. Проведено их хирургическое удаление, спустя месяц появились новые метастазы и тогда была назначена таргетная терапия BRAF-ингибитором. Спустя 4 месяца все очаги метастазы исчезли. Это был 2015 год, тогда только входила в практику терапия BRAF-ингибиторами. И терапия была отменена, что по современным данным делать было категорически нельзя. Что привело к закономерному результату – прогрессированию заболевания спустя 4 месяца, которое проявилось метастазами в головной мозг. Было предложено нейрохирургическое и радиотерапевтическое лечение, от которого пациентка отказалась, далее пациентка вновь получала таргетную терапию BRAF-ингибитором до апреля 2016 года, удалось добиться частичного уменьшения размеров опухолей.
Дальнейший перерыв в 3 месяца привел к прогрессированию заболевания – продолженный рост метастазов в головном мозге и появление новых метастазов в магистральных сосудах между головой и сердцем. Было предложено нейрохирургическое лечение, от которого пациентка отказалась. Тогда её было повторно предложено проведение стереотаксической лучевой терапии.
Она была проведена в сентябре 2016 года и также была возобновлена таргетная терапия BRAF-ингибитором. На фоне лечения у пациентки отмечалась стабилизация заболевания до июля 2018 года. Тогда был отмечен продолженный рост метастазов в головном мозге, появление метастазов в лимфоузлах подмышечной области. Пациентке назначена иммунотерапия ингибитором анти-PD-1, которую она получает с июля 2018 года по настоящее время. За время лечения достигнуто уменьшение размеров опухолевых очагов, что подтверждено контрольными МРТ головного мозга с контрастным усилением и ПЭТ/КТ всего тела с 18-ФДГ, один из контролей приведен на рисунке 4.
Таким образом, не смотря на статистические данные, удалось достичь длительной выживаемости пациентки, поэтапным применением современных методов лечения.
Заключение
- Пациенты с метастазами меланомы в головной мозг в большинстве случаев подлежат лечению.
- Выбор тактики лечения зависит от распространенности метастазов в головном мозге и общего состояния пациента.
- Симптомные метастазы/метастазы с кровоизлиянием/диаметром более 30 мм, на первом этапе подлежат нейрохирургическому лечению.
- Единичные/бессимптомные/до 30 мм в диаметре – на первом этапе подлежат стереотаксической радиохирургии.
- Последующие этапы лечения/множественные метастазы – подлежат лекарственному лечению.
Выводы
Пациенты с метастазами в головной мозг – группа пациентов с плохим клиническим прогнозом и небольшой продолжительностью жизни. Внедрение в клиническую практику новых современных методов лечения может помочь улучшить выживаемость этих больных. Накопление клинического опыта будет способствовать оптимизации подходов в комбинированном лечении метастазов меланомы в головной мозг.
Здравствуйте, Вадим. Хотелось бы узнать Ваше мнение по дальнейшему лечению и шагам, которые следует предпринять в моем случае. Пожалуйста.
Ноябрь 2017 иссечена подозрительная родинка на бедре. Кларк II, Бреслоу 0,5 мм
Декабрь 2017 гистология: поверхностно-распространяющаяся меланома кожи бедра, кларк II, бреслоу 0,7мм T1aNxMx.
Январь 2018 широкое иссечение п/о рубца. Гистология: опухолевого остатка нет.
Август 2018 иссечение воспаленного пахового л/узла — мтс меланомы, через неделю операция Дюкена. Рекомендовано: ежеквартально наблюдение онколога, узи обп, рентген легких и ПХТ…
вы на БРАФ сдавали анализ?
ПХТ это что такое?
Рекомендаций врачей по этому поводу не было… Я вообще сама себе лечение ищу (адекватное) … Нужно сдать?
Паллиативная химия
Читала, что меланому химией в мире давно не лечат. Не знаю, встречаться ли теперь с химиотерапевтом с его протоколами СТАНДАРТНЫМИ для всех раков в моем ******* или искать варианты, пока не поздно…
У меня к вам просьба:вы мне можете документы прислать? И первоначальную гистологию и по лимфодиссекции.
Все совершенно анонимно как в вышеуказанном посте
Я сейчас вам все напишу и с этим пойдете к онкологу
1. Сдать анализ на мутации: BRAF. NRAS. C-KIT
2. Сделать КТ или ПЭТ КТ
3. Если все чисто, то можно (нужно) начинать адъювантную терапию
В нашей стране на сегодняшний день зарегистрирвоано несколько протоколов:
1. Интерферон альфа (устаревший и бесперспективный)
2. Тафинлар (дабрафениб) + Мекинист (траметиниб) для пациентов имеющих мутацию БРАФ
3. Опдиво (ниволумаб) — иммунотерапевтический препарат, действующий на всех независимо от мутаций
Все эти препараты должны вам выдавать бесплатно, т.к. они находятся в перечне ЖНВЛП
Химия в виде адъювантной терапии не используется вообще
ВОТ ТАКОЙ КОРОТКИЙ ДИАЛОГ
Ну и теперь смотрим фото документов.
Ноябрь 2017. Меланома Бреслоу 0,5 мм , Кларк II.
Но наша девушка оказалась продвинутым пациентом и в декабре делает пересмотр гистологии (бурные аплодисменты!) . Бреслоу становится 0,7 , добавляются митозы, но Кларк остается II.
Август 2018 Метастазы в 4 лимфоузла
Этот случай является мегапоказательным по двум причинам:
- В очередной раз мы убеждаемся, что меланома толщиной меньше миллиметра может ЗАПРОСТО давать метастазы в лимфатические узлы. Ну какое вам надо еще доказательство?
- Невыполнение биопсии сторожевых лимфоузлов , приводит к катастрофическим последствиям.
Меланома. 1 мм Бреслоу. После пересмотра гистологии в Израиле — Бреслоу 0,65 мм , Кларк II, Митозы — 2 на кв/мм, вертикальная фаза роста, Биопсия сторожевых лимфоузлов. Обнаружен метастаз.
Диагнозы вообще идентичны!
Да только результат разный. Ведь есть разница между обнаруженным микрометастазом в одном л/у и метастазами в четырех лимфоузлах? Есть, конечно. Тем более, что, как минимум, один из четырех, уже представляет из себя надувшийся шар.
Девушке-красавице (умопомрачительной просто) выражаем огромное спасибище за предоставленную информацию и желаем полной победы!
Невус (пигментный, невоклеточный, меланоцитарный невус) – доброкачественное врожденное или приобретенное опухолеподобное образование кожи нейроэктодермального происхождения коричневого, бурого или черного цвета.
Классификация: пограничный, сложный, дермальный и диспластичный невусы.
Меланома (злокачественная меланома) – чрезвычайно злокачественная опухоль нейроэктодермального меланоцитарного происхождения. Возникает в любом возрасте при озлокачествлении пигментных невусов (в 10% случаев имеется генетическая предрасположенность), так и de novo, без предшествующих изменений кожи или слизистых оболочек. Прослеживается связь между солнечными ожогами, ультрафиолетовым облучением. Рост меланомы может быть в виде микроскопического очага (пятна) в пределах эпителиального пласта (меланома in situ), вертикальным, с инвазией эпидермиса и дермы, или радиальным (лентигинозным). Метастазирует рано и бурно, одновременно лимфогенно и гематогенно. Локализация: кожа, слизистые оболочки, сосудистая оболочка и сетчатка глаза, мозговые оболочки.
Классификация: поверхностно распространяющаяся (педжетоидная), узловая (нодулярная), злокачественное лентиго (разновидность меланомы in situ, развивается на открытых участках кожи), акрально-лентигинозная (особая разновидность, локализуется на кистях, стопах или под ногтем), десмопластическая (с обильной стромой), десмопластическая нейротропная (с периневральной и интраневральной инвазией), меланомы, развивающиюся из голубого невуса, из врожденного гигансткого невуса.
Морфологическая диагностика опухолей из производных мезенхимы, нейроэктодермы и меланинпродуцирующей ткани часто требует использования иммуноморфологического метода исследования.
макропрепараты -лейомиома матки, липома, кавернозная гемангиома печени, фибросаркома, классическая (внутрикостная) саркома (остеогенная саркома), злокачественная опухоль головного мозга (глиобластома), пигментные (меланоцитарные, невоклеточные) невусы, меланома кожи, метастазы меланомы в легкое, метастазы меланомы в печень, метастазы меланомы в лимфатический узел;
микропрепараты –лейомиома матки, липома, кавернозная гемангиома печени, фибросаркома, классическая (внутрикостная) саркома (остеогенная саркома), глиобластома, меланома кожи, иммуногистохимические маркеры меланомы, метастазы меланомы в лимфатический узел;
электронограммы -клетка классической (внутрикостной) остеосаркомы, клетка меланомы.
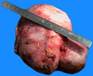
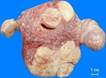
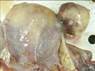

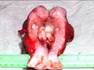
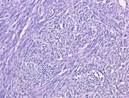
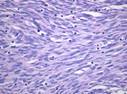



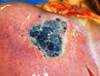
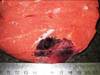
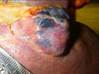
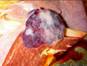
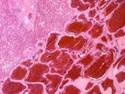
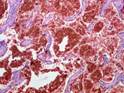
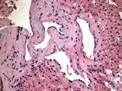
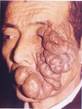
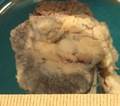
Рис. 11-5 (а, б). Кавернозная гемангиома кожи лица (б – макропрепарат).Опухоль неправильной формы, поражает большую часть кожи лица, с бугристой поверхностью, на разрезе имеет губчатый вид, красно-синюшного цвета за счет обилия крови, с четкими границами с окружающими тканями (а – из [4]).
Рис. 11-6. Капиллярная гемангиома кожи лица.Опухоль неправильной формы, поражает большую часть кожи лица, красно-синюшного цвета за счет обилия крови, с четкими границами с окружающими тканями (из [4]).
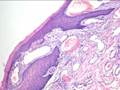
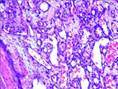

Рис. 11-7. Микропрепараты (а – в). Капиллярная гемангиома кожи,а, б - скопления сосудов капиллярного типа, врастающих между пучками мышечных клеток; в – положительное окрашивание эндотелия капилляров (в коричневый цвет) при иммуногистохимической реакции с антителами к антигену CD31 – маркеру эндотелиальных клеток; б – непрямой иммунопероксидазный метод с антителами к CD31, а – х 100, б х 200, в – х 120. См. также рис. 12-22.
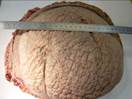
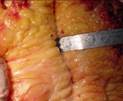


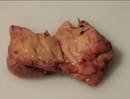
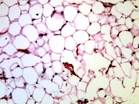
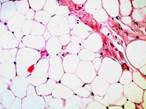
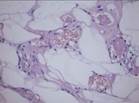
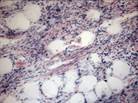
Рис. 11-10. Микропрепараты (а, б). Ангиолипома и веретеноклеточная липома,а –ангиолипома (обычно подкожный узел), состоит из зрелых липоцитов без атипии и мелких тонкостенных сосудов, часть которых содержит в просвете фибриновые тромбы, б - веретеноклеточная липома (плеоморфная липома) — четко отграниченный подкожный узел на задней поверхности шеи или спине, преимущественно у мужчин пожилого возраста. Опухоль состоит из бледно окрашенных веретенообразных клеток, расположенных между адипоцитами и формирующих параллельные ряды, ассоциированные с широкими лентами коллагена. Между веретенообразными клетками обычно встречаются тучные клетки, лимфоциты, плазматические клетки; х 100 (препараты И.А.Казанцевой).
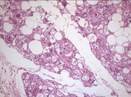
Рис. 11-11. Микропрепарат. Гибернома. Редкая доброкачественная опухоль жировой ткани, состоящая полностью или частично из клеток бурого жира. Клетки гиберномы крупные округло-овальной и полигональной формы с обильной зернистой мелковакуолизированной цитоплазмой и маленьким компактным центрально расположенным ядром, они могут формировать подобие долек, разделенных тонкостенными капиллярами; х 100 (препарат И.А.Казанцевой).

Рис. 11-12. Макропрепарат. Липосаркома бедра. Крупная опухоль эластической консистенции, прорастает мышцу и фасции, не имеет четких границ, серовато-белого с очагами желтого цвета, единичными кровоизлияниями,
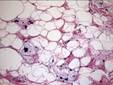
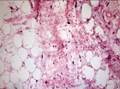
Рис. 11-13. Микропрепараты (а, б). Высокодифференцированная липосаркома. Редко расположенные гиперхромные, часто многоядерные, стромальные клетки и различное количество липобластов с одной или несколькими липидными вакуолями и гиперхромными крупными ядрами, а - липомоподобный вариант, б - склерозирующий вариант: выражена коллагеновая строма, в которой рассеяны уродливые стромальные клетки и редкие мультивакуолизированные липобласты; х 100 (препараты И.А.Казанцевой).
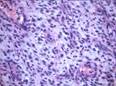
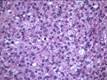
Рис. 11-14. Микропрепараты (а, б). Миксоидная (а) и круглоклеточная (б) липосаркома, а – миксоидная опухоль представлена однотипными округлыми овальными мезенхимальными клетками и мелкими перстневидными липобластами, расположенными в миксоидной строме с характерным ветвлением мелких кровеносных сосудов, придающих опухоли сетчато-альвеолярное строение; б - круглоклеточная липосаркома отличается более высокой степенью злокачественности; х 400 (препараты И.А.Казанцевой)
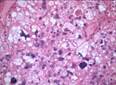
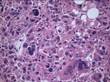
Рис. 11-15. Микропрепараты (а, б). Плеоморфная липосаркома. Опухоль состоит из плеоморфных веретенообразных клеток, иногда собранных в пучки, более мелких округлых клеток, многоядерных гигантских клеток и плеоморфных вакуолизированных липобластов с гиперхромными уродливыми ядрами; а - выраженный полимофизм и атипия липобластов, б - уасток опухоли, напоминающий недифференцированную плеоморфную саркому высокой степени злокачественности (злокачественную фиброзную гистиоцитому); х 400 (препараты И.А.Казанцевой).
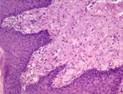
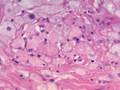
Рис. 11-16. Микропрепараты (а, б). Зернистоклеточная опухоль (опухоль Абрикосова).Опухоль состоит из округлых и полигональных клеток с ацидофильной зернистой цитоплазмой (электронномикроскопические исследования показали, что зёрна представляют собою аутофагосомы). Ядра округлой формы, располагаются в центре клеток или эксцентрично. Псевдоэпителиоматозная гиперплазия эпителия над опухолью; а – х 100, б – х 400. См. также рис.31-34.
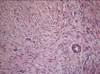
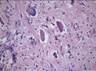
Рис. 11-17. Микропрепараты (а, б). Десмоидная опухоль (десмоид, агрессивный фиброматоз),а - длинные пучки хорошо дифференцированных фибробластов среди коллагеновых волокон, б - атрофия скелетной мышцы в зоне роста десмоида. Фиброматозы составляют особую группу опухолей фиброзной ткани — хорошо дифференцированные фибробластические новообразования с поведением, промежуточным между доброкачественной опухолью и фибросаркомой: дают местные рецидивы, но не метастазируют. Выделяют поверхностные и глубокие фиброматозы (десмоидная опухоль); а – х 200, б – х 400.(препараты И.А.Казанцевой)
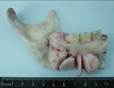
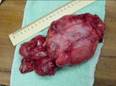

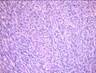
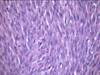
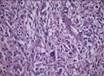
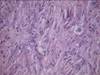

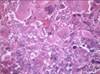
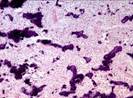
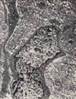
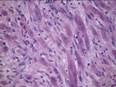
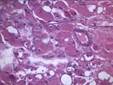
Рис. 11-23. Микропрепараты (а, б). Рабдомиома, а - рабдомиома взрослого типа, б - рабдомиома фетального типа. В клетках опухоли видна поперечная исчерченность, выражена тканевая атипия; а – х 200, б – х 400 (препараты И.А.Казанцевой).
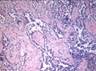
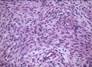
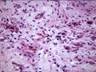

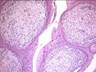
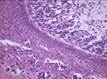
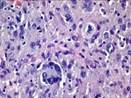
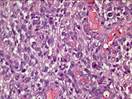
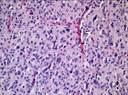
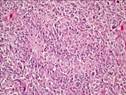
Рис. 11-27. Макропрепараты (а – д). Менингиома. Опухоль (стрелки) имеет вид округлого узла, с четкими границами (легко вылущивается из ткани мозга), плотной консистенции, исходящего из мягких мозговоых оболочек. На разрезе ткань опухоли серого или желтовато-белого цвета, слоистого вида, может быть с мелкими кистами (в). Под давлением опухоли развивается очаговая атрофия (г), отек головного мозга (а – г) (препараты: а, г, – Н.О.Крюкова, д – Е.В.Федотова). См. также рис. 29-37, 29-38.


Рис. 11-28. Пигментные (меланоцитарные, невоклеточные) невусы кожи,а - гигантский невус кожи лица, б – множественные пигментные невусы, а - из [4] (см. также рис. 3-24).
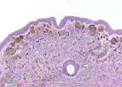
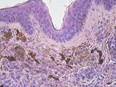
Рис. 11-29. Микропрепараты (а, б). Пигментный (меланоцитарный, невоклеточный) внутридермальный невус.Комплексы опухолевых клеток (трансформированных меланоцитов — невусных или невоидных клеток) расположены под эпидермисом и в толще дермы (тканевая атипия). Опухолевые клетки веретенообразной и эпителиоидоподобной формы, некоторые многоядерные, формируют гнезда и тяжи, содержат в цитоплазме большое количество гранул пигмента (меланина). Однако клеточный атипизм не выражен, митозы типичные и единичные; а – х 100, б – х 200 (см. также рис. 3-25).

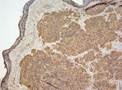
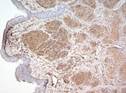
Рис. 11-30. Микропрепараты (а – в). Иммуногистохимические маркеры меланоцитраного невуса.Цитоплазма невусных клеток положительно окрашивается (в коричневый цвет) при непрямой иммунопероксидазной реакции с антителами к меланину А (а), белку S-100 (б) и виментину (в), а – х 60, б, в – х 100.
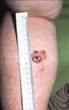
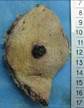

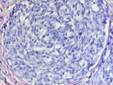
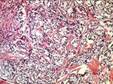
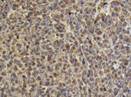

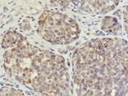



Рис. 11-36. Макропрепарат. Метастазы меланомы в головной мозг.В ткани больших полушарий головного мозга множественные, разной величины, округлой формы, плотно-эластичной консистенции узлы черновато-коричневого цвета (препарат Е.В.Федотова).

Дата добавления: 2016-06-05 ; просмотров: 8503 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Читайте также:

