Ложная киста может исчезнуть

Рассказываем, когда стоит идти к гинекологу и всегда ли нужна операция.
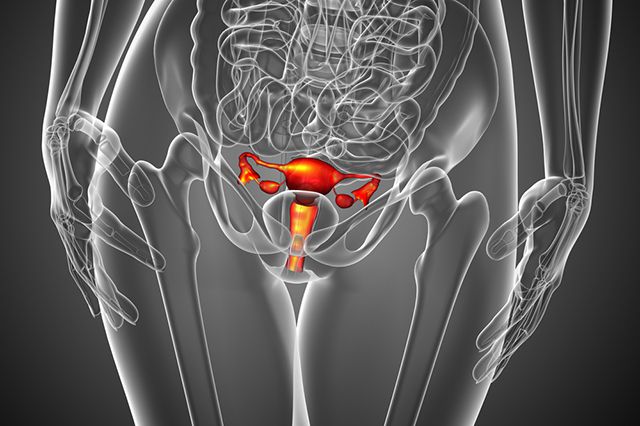
Киста яичника представляет собой своего рода пузырь, наполненный жидкостью или полужидким содержимым, который возникает в структуре яичника и увеличивает его объём в несколько раз. Это довольно распространённое заболевание, которое чаще всего встречается у женщин репродуктивного возраста, но может возникать и у пожилых дам.
Самая частая причина заболевания - это неправильная работа яичников. Иногда оно появляется из-за проблем с гормонами, эндокринной системой, воспалительных процессов в придатках, абортов, половых инфекций и эндометриоза (появление оболочки матки в нетипичных местах).
Главный признак кисты - это боль внизу живота. Она возникает либо в середине менструального цикла, либо в период месячных, либо во время или после секса. Иногда её можно почувствовать во время занятий спортом. Боль может быть тянущей, ноющей и монотонной. Заболевание иногда влияет на месячные: они могут пропасть, стать более болезненными, обильными или, наоборот, очень скудными.
Если опухоль увеличивается, она может начать давить на стенку мочевого пузыря или прямую кишку. В таком случае у девушки возникают дизурические расстройства (боль, жжение при мочеиспускании, частые позывы), поносы и запоры.
При таких осложнениях, как разрыв кисты или перекрут её ножки, девушка чувствует резкую и интенсивную боль, которую невозможно терпеть. От боли она может почувствовать головокружение и даже упасть в обморок, отмечает гинеколог. Также тревожными симптомами являются высокая температура, озноб, тошнота, рвота, учащённое сердцебиение. В таких случаях девушке нужно срочно вызывать скорую помощь: промедление может стоить ей жизни.
Однако, как подчёркивает Яровикова, на начальной стадии заболевание может никак себя не проявлять. Узнать о существовании образования можно только случайно. Например, при проведении гинекологом УЗИ по какому-либо другому поводу.
Функциональную кисту, если нет никаких осложнений, лечат консервативно - с помощью лекарств. Обычно гинеколог назначает препараты дидрогестерона, которые замедляют рост образования. Ещё врач может выписать монофазные или двухфазные оральные контрацептивы и курс витаминов групп B, А, Е, C, К.
Операцию назначают, когда препараты не помогают и опухоль увеличивается. Самый распространённый метод - лапароскопия. Во время этой операции через разрез в 0,5 - 1,5 см с помощью хирургических инструментов образование удаляют, не затрагивая здоровые ткани.
Дермоидные, муцинозные и эндометриоидные кисты лечат только с помощью операции. Также хирургическое вмешательство необходимо при планировании беременности, так как в период вынашивания ребёнка повышается риск разрыва опухоли и перекрута её ножки.
- После лапароскопии женщины восстанавливаются быстро, каких-то значимых последствий для её здоровья обычно не возникает, поэтому бояться этой операции не надо. Она технически не сложная, выполняется на потоке. С первых суток после лапароскопии женщина уже активна, в стационаре проводит до недели, - отметила Виктория Яровикова.
При развитии злокачественного процесса в яичниках лапароскопию не проводят. В таких случаях применяют полостную операцию (предполагает разрез ткани полноценных размеров) с экстренным гистологическим исследованием (изучение ткани опухоли под микроскопом).
Виктория Яровикова подчеркнула, что к лечению кист народными средствами она как гинеколог относится негативно. Это может быть опасно, поясняет она. Женщина, пытаясь справиться с заболеванием с помощью трав, упускает время, когда решить проблему на данном этапе ещё можно с помощью безопасных медицинских препаратов. Если вовремя не вмешаться, опухоль может увеличиваться в размерах, а эндометриоидная и муцинозная - перерасти в рак.
Последствия зависят от характера образования и способа лечения. Если опухоль лечили консервативным методом, последствий не бывает. Гинеколог подчёркивает, что заболевание может повториться, но это признак других проблем со здоровьем. Причиной рецидивирующих кист могут быть гормональные неполадки и эндометриоз.
Последствия удаления опухоли, если яичники были не тронуты или хирург удалил небольшую часть органа, обычно ограничиваются двумя неделями восстановления. В первый месяц после операции лучше исключить вагинальный секс, спорт и тяжёлые физические нагрузки. К тренировкам по истечению месяца стоит возвращаться постепенно, начиная с небольших нагрузок. Упражнения лучше выполнять под контролем тренера.
Если во время операции пришлось удалить яичник, это может отразиться на здоровье женщины, так как этот орган вырабатывает эстрогены и прогестерон. Пациенткам, лишившимся одного яичника в репродуктивном возрасте, назначают длительный курс оральных контрацептивов. Если у женщины удалили оба яичника, до периода естественной менопаузы (50-55 лет) она будет получать заместительную гормональную терапию, которая имитирует естественный менструальный цикл. При этом раз в полгода ей необходимо ходить на приём к гинекологу и сдавать необходимые анализы.
Разрыв кисты - опасное осложнение, которое требует срочного хирургического вмешательства. Его последствием в том числе может стать летальный исход. Серьёзность ситуации зависит от количества потерянной из-за разрыва крови. Поэтому при первых же симптомах (острая боль внизу живота, тошнота, рвота, высокая температура, потеря сознания) вызывайте скорую.
Спровоцировать разрыв может чрезмерная физическая нагрузка, жёсткие виды секса, перепады давления (перелёт в самолётах, дайвинг), нерегулярное опорожнение кишечника (запоры).
Небольшие функциональные образования могут уменьшаться или рассасываться без лечения лекарствами и операций. Такое происходит из-за изменений гормонального фона во время разных фаз менструального цикла. Это нормально и бояться такого не нужно. Например, фолликулярная киста до 4 см может исчезнуть за 1-3 цикла, а киста жёлтого тела до 5 см часто уходит и за один цикл.
Если у женщины обнаружили кисту, вагинальный секс стоит исключить до исчезновения или удаления образования, так как он может спровоцировать разрыв. Анальный секс также не рекомендуется по этой же причине (прямая кишка находится рядом с яичниками). Секс-игрушки, предназначенные для введения во влагалище, также стоит отложить до выздоровления.
Коротко о главном:
1. Киста яичника - распространённое заболевание, которое чаще всего встречается у женщин репродуктивного возраста.
2. Основными симптомами заболевания являются боль внизу живота, нарушение менструального цикла.
3. Кисту лечат как с помощью препаратов, так и оперативно. Некоторые виды образований могут рассосаться самостоятельно за 1-3 менструальных цикла.
4. Последствия заболевания могут быть разными, это зависит от характера опухоли, наличия осложнений и способа лечения. После консервативного лечения или лапароскопии (малотравматичная и органосохраняющая операция) их почти нет. Полное восстановление после операции занимает около двух недель, но женщина активна уже с первых суток.
Если у вас есть вопросы, на которые вы не можете найти ответ, задайте их нам, и мы постараемся на них ответить.
Ложные кисты — замкнутая патологическая полость, в которой не содержится эпителия. Внутри этой области расположена жидкость или ороговевшие частицы, которые не вывелись из организма, поэтому отложились в тканях.
Синовиальная киста — образование, возникающее на пальцах, внутри кожи, поражает ганглии. Обычно проявляется у людей старшего возраста. Кисты появляются одиночными выступами, за счет тонкого слоя эпидермиса, являющего их оболочкой, почти прозрачны. Диаметр образования может составлять от 3 до 12 мм. Очертания кисты куполообразные. При пальпации отмечается упругость образования. Если надавить на него пальцем, можно ощутить расположенную внутри жидкость. Болевые ощущения практически не проявляются. Наиболее распространенное место локализации — основания стоп и ногтей.
Милиум — распространенная кожная киста. Ее часто сравнивают с другими образованиями, называя белым угрем или роговой кистой. Обычно проявляется в период полового созревания, чаще у женщин. Иногда образуется у младенцев в рамках ряда симптомов, служащих проявление врожденных нарушений развития. Иногда образуется после травматических повреждений кожных покровов, а также при использовании некоторых агрессивных видом лечения: лазерной, лучевой терапии.
Проявляется эта киста множественным высыпаниями желто-белого оттенка, диаметр которых не превышает 1-2 мм. Они дислоциируются в верхних слоях кожи, поэтому бороться с ним как изнутри, так и поверхностно. При пальпации отмечается упругая консистенция образований. Обычно локализуются на голове, в области лица, реже на туловище или гениталиях. Чтобы полностью избавиться от кистовых образований, необходимо удалит их, пройдя соответствующую процедуру в больнице.
Причины возникновения
Есть несколько факторов, которые могут повлечь за собой появление кистовых образований:
- Закупорка протоков, выводящих секреторную жидкость из организма. Если вещества химической природы будут застаиваться и распределяться по всему организму, нарушится сопротивляемость клеток негативным факторам. Агрессивная среда является провокатором появления кист.
- Травмы кожных покровов или агрессивное воздействие на них из вне.
- Нарушения в организме, возникшие в период внутриутробного развития.
Профилактика с помощью гепатопротекторов
Гепатопротекторы способны с помощью оказания положительного воздействия остановить дальнейшее появление кист, а также устранить факторы, которые провоцировали этот процесс:
- Восстановление естественной структуры клеток, насыщение тканей витаминами и другими полезными микроэлементами для обеспечения надлежащей сопротивляемости раздражающим факторам.
- Очистка каналов и самих секреторных органов от отложений, блокирующих выход отходам. Сначала крупные элементы растворяются, а затем в конфигурации песка выводятся из организма естественным путем.
- Нейтрализация реакций окисления, разрушающей эпителий.
Другими словами, восстанавливая функции печени, гепатопротекторы способствуют снижению уровня токсинов в организме, способствуют выведению продуктов жизнедеятельности, улучшают выработку витаминов и улучшают клеточнуые структуры в различных органах.
Чтобы окончательно избавиться от конкретной кисты, необходимо удалить ее хирургическим или другим радикальным методом (лазер, криотерапия). В случае разрыва кисты необходимо проведение противовоспалительной терапии, направленной на нейтрализацию жидкости, которая вылилась на близлежащий эпителий. Если киста слишком большая, после вскрытия ее сразу не зашивают, а подключают дренаж для отвода всего содержимого. Такая процедура в целом длится от одного до нескольких дней.
Кисту диагностировать нужно хотя бы для того, чтобы исключить риск опухоли, с которой киста очень схожа.
Загадочная полость
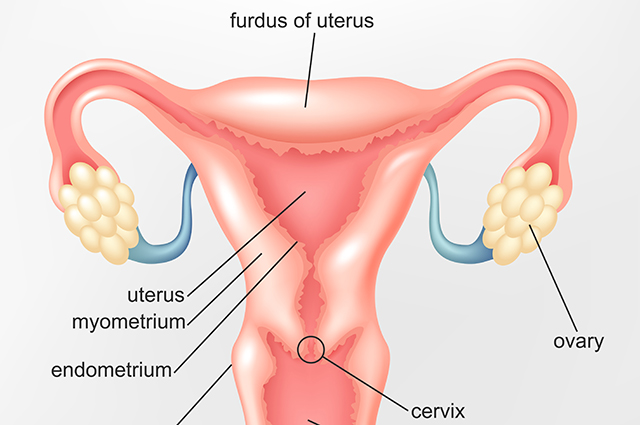
Киста — это заполненная жидкостью полость. Она не содержит клетки, а потому растёт не за счёт их деления (в отличие от опухоли), а за счёт увеличения количества жидкости.
Как правило, она образуется во время менструального цикла: если овуляция не наступает, фолликул, из которого должно было выйти жёлтое тело, продолжает развиваться, и в нём скапливается жидкость. При нормально работающих яичниках цикл имеет обратный ход: то есть жёлтое тело должно исчезнуть. Иногда этого не происходит — и тогда после овуляции избыток жидкости скапливается в жёлтом теле, что также ведёт к образованию кисты.

Киста может образоваться и из придатков, тогда этот пузырь с жидкостью оказывается оплетён мельчайшими кровеносными сосудами.
Виновник обнаружен?
Чаще всего в образовании кисты виноват гормональный сбой. Вот почему она может появиться и у совсем юной девушки, у которой менструальный цикл только устанавливается, и у женщины в период менопаузы, когда детородные функции начинают угасать, и у беременной, когда идёт глобальная гормональная перестройка.
В группе риска нерожавшие женщины или делавшие аборты. Зато у многодетных киста в яичниках образуется крайне редко, ведь в этом случае женщина реализовала свой гормональный потенциал. Часто возникают поликистозы яичников — множественные кистозные образования у женщин, страдающих эндокринными заболеваниями (ожирение, сахарный диабет, териотоксикоз).
Частая причина кисты яичника — воспалительные и инфекционные заболевания внутренних половых органов. Даже когда воспаление купируется, ткань остаётся ригидной, неэластичной и легко формирует полости с жидкостью.
В большинстве случаев киста со временем рассасывается сама собой — в отличие от опухоли, которая требует медикаментозного лечения и порой оперативного вмешательства. Но различить, какая именно у женщины опухоль, ложная (кисты) или истинная (к ним относятся доброкачественные, пограничные и злокачественные новообразования), может лишь врач.
Случайная находка
Чаще всего кисту диагностируют случайно — при очередном гинекологическом обследовании. Поскольку отличить её от опухоли по клиническим признакам или при помощи пальпации невозможно, то необходимо ультразвуковое исследование, которое выявит характер этого образования.
Если это функциональная киста, то, как правило, лечение не требуется: в течение одного менструального цикла — максимум через 3–4 — она должна рассосаться без всяких вмешательств. Но до тех пор придётся наблюдаться у гинеколога и умерить физические нагрузки, чтобы не спровоцировать осложнения.

Если характер кисты вызывает сомнения, она содержит плотные пристеночные структуры, на ней видны сосочки, необходимо провести тест на возможную онкологию (онкомаркер). Если сомнения остаются, проводят диагностическую лапароскопию.
Держать под контролем
Если в течение нескольких месяцев киста не рассосалась либо увеличилась в размерах, назначают лечение противовоспалительными препаратами, иммунокоррекцию либо гормональную терапию, чтобы нормализовать состояние яичников.
При размерах кисты больше 6–7 см может встать вопрос об операции. Так же, как если киста имеет форму гриба на ножке. В обоих случаях необходим щадящий режим физических нагрузок: противопоказаны все упражнения на косые мышцы живота, сексуальная жизнь должна быть умеренной и категорически нельзя поднимать тяжести. Всё это направлено на предотвращение разрывов кисты и перекручивания её ножки.
Киста не может переродиться в истинную опухоль, что не отменяет необходимости лечить и её, и причины, спровоцировавшие её образование. Ведь она своего рода сигнал того, что в организме что-то не в порядке.
Кстати
При кисте яичника нужно осторожно:
- париться или загорать. Любое перегревание провоцируют рост новообразований. Если киста имеет тенденцию к увеличению в размерах, то от тепловых процедур лучше отказаться;
- заниматься сексом, поскольку из-за изменений в яичниках интимные отношения могут причинять боль. А слишком интенсивные занятия сексом могут привести к разрыву кисты;
- позволять себе физические нагрузки. Собственно, единственный запрет в этом случае на любую деятельность, связанную с увеличением нагрузки на низ живота. В этом случае усиливается кровообращение в органах малого таза, что также может привести к разрыву кисты.
. или: Волосяная киста (трихолеммальная, фолликулярная, сальная), эпидермальная киста (эпидермойдная киста)
- Мужчины
- Женщины
- Дети
- Беременные
- Акции
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
Формы
Причины
- Закупорка выводных протоков и застой секрета в железистых органах (органах, состоящих из клеток, вырабатывающих специфические вещества различной химической природы) — ретенционные кисты.
- Травматизация кожи (эпидермальная и имплантационная кисты).
- Вследствие внутриутробных пороков развития (волосяная, дермойдная кисты).
Врач дерматолог поможет при лечении заболевания
Диагностика
- Анализ жалоб заболевания: наличие образований – узла (уплотнения кожи), папулы (узелка (мелких уплотнений на коже)).
- Анализ анамнеза заболевания:
- как давно появилось образование;
- были ли подобные образования у родственников.
- Общий осмотр. При осмотре врач по ряду признаков может поставить диагноз.
- Эпидермальная (эпидермойдная) киста – истинная киста.
- Проявление: внутрикожный или подкожный одиночный узел (уплотнение кожи) диаметром 0,5-5 см. Он сообщается с поверхностью кожи через поры, заполненные кератином (белок, из которого состоят волосы, ногти, а также значительная часть наружного слоя кожи). В содержимом кисты много кератина и липидов (жиров). Оно (содержимое) кремовой окраски, пастообразной консистенции, имеет неприятный запах.
- Имеет цвет окружающей кожи (телесный).
- При пальпации (прощупывании) – мягкая, безболезненная.
- Характерная локализация: лицо, шея, грудь, верхняя часть спины или мошонка.
- Имплантационная (травматическая эпидермальная) киста – истинная киста.
- Появляется в результате травматического внедрения эпидермиса (верхнего слоя кожи) в дерму (средний слой кожи). Затем эпидермис разрастается, и в полости кисты накапливаются роговые массы.
- Киста представляет собой внутрикожный узел и локализуется на ладонях и подошвах.
- Синовиальная киста (синовиальные кисты пальцев, миксоматозная дегенеративная киста кожи, околосуставная киста, ганглий) – ложная киста.
- Проявление: одиночное, кистоподобное, полупрозрачное, гладкое образование сероватого оттенка. Диаметр 3-12 мм, куполообразная форма.
- Пальпация – эластичное, упругое образование. При надавливании ощущается флюктуация (колебание жидкости) — слизистое содержимое образования, болезненности обычно нет.
- Локализуется у основания ногтя пальцев кистей, реже стоп.
- Милиум (роговые кисты, белые угри) – частая эпидермальная (кожная) киста, содержащая кератин.
- Проявление: множественные полушаровидные желто-белые узелки диаметром 1-2 мм, расположенные поверхностно (в верхних слоях кожи).
- При пальпации – плотная консистенция.
- Локализация: веки, лоб, щеки, крайне редко — туловище и гениталии.
- Самопроизвольно не проходит (требуется удаление).
- Дермойдная киста – истинная киста, которая возникает вследствие внутриутробного порока развития.
- Проявление: округлое опухолевидное безболезненное подкожное образование диаметром около 4 см и более. Подвижно по отношению к подлежащим тканям.
- Имеет цвет окружающей кожи.
- Локализуется в периорбитальной области (вокруг глаза), в области носогубных складок, височной области, в волосистой части головы.
- Эпидермальная (эпидермойдная) киста – истинная киста.
- В некоторых случаях для уточнения диагноза нужно провести патоморфологическое исследование (изъятый материал (соскоб с поверхности опухоли или кусочек опухоли) исследуется в лаборатории под микроскопом для определения строения ткани).
- Возможна также консультация онколога, хирурга.
Лечение истинные и ложные кисты
- Основной метод лечения кист — их хирургическое удаление.
- При разрыве кист проводят противовоспалительную терапию. Стенка кисты относительно тонкая и легко рвется. Разрыв стенки и попадание содержимого кисты в окружающую кожу приводит к воспалению.
- Синовиальная киста: вскрытие и установка дренажа (выведение жидкого отделяемого), инъекции склерозирующих средств (замещение нормальной специфической ткани в каком-либо органе на более плотную соединительную ткань). Самый простой и действенный метод — наложение давящей повязки на несколько недель.
- Милиум: вскрытие и выдавливание содержимого.
- Бранхиогенная киста: оперативное удаление всей кисты.
Осложнения и последствия
- Эпидермальная киста: может нагнаиваться. При локализации на мошонке возможно ее обызвествление (отложений солей кальция). В результате разрыва стенки и попадания содержимого кисты в дерму (окружающую кожу) возникает воспаление кожи.
- Синовиальная киста: может возникнуть резкая деформация, дистрофия ногтя (продольная борозда по всей длине ногтевой пластинки шириной 1-2 мм).
- Милиум: не воспаляется, самопроизвольно не проходит.
- Дермойдная киста: может воспаляться. Стенка кисты относительно тонкая и легко рвется. Разрыв стенки и попадание содержимого кисты в окружающую кожу приводит к воспалению.
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача дерматолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации

-
2 минут на чтение

Нормальная работа секреторных желез в организме человека заключается в постоянной выработке физиологической жидкости. В случае сбоя в системе происходит их закупорка и развитие новообразования. В процессе диагностики врач сделает заключение: может ли киста сама рассосаться или необходимо лечение.
- Может ли киста рассосаться сама
- Причины
- Есть ли опасность
Может ли киста рассосаться сама
Если новообразование имеет внутри геморрагические наполнения, присутствует кровь или гной, медикаментозное лечение обязательно. Без вмешательства могут возникнуть воспалительные процессы и другие осложнения.
Киста с серозным наполнением не угрожает жизни и может исчезнуть сама. В таком случае следует придерживаться рекомендаций врача, правильно питаться и регулярно обследоваться в медицинском учреждении.
Из всех разновидностей кистозных образований рассосаться самостоятельно могут только функциональные (киста жёлтого тела и фолликулярная). Возникают они в разном возрасте и не причиняют дискомфорт или болезненные ощущения. Определить наличие проблемы можно при помощи УЗИ.
Функциональные кисты могут образовываться даже у маленьких детей, но в большинстве случаев они рассасываются в процессе развития и роста.
Причины
Киста может возникнуть у любого человека, вне зависимости от качества жизни и истории болезни как у мужчин, так и у женщин. Рассосаться же она может самостоятельно по причине:
- нормализации гормонального фона;
- приёма антибиотиков;
- взросления ребёнка (проблема перерастается);
- повышения иммунитета естественным путём или после применения специальных препаратов.
Своевременное обследование поможет установить наличие проблемы и пути её решения: необходимо ли медикаментозное лечение, хирургическое вмешательство или нужно просто ждать, чтобы киста прошла сама.
Есть ли опасность
Киста становится опасной тогда, когда начинает расти. Увеличиваясь в размерах, она давит на органы, расположенные рядом, нарушая их нормальное функционирование.
Даже если новообразование не является злокачественным, риск разрыва с вытеканием содержимого в полость организма есть всегда. Наиболее опасно расположение на тканях мозга, но и оставленные без диагностики другие опухоли угрожает жизни человека.
Киста, выявленная в процессе обследования, подлежит обязательному лечению. Исключением являются только функциональные образования, способные к рассасыванию. В таком случае врач назначает терапию гормонами, которая поддерживает организм и способствует скорейшему исчезновению проблемы.
Киста – доброкачественное новообразование на яичниках. Это своеобразный мешочек, состоит из клеток желез, внутри которого серозная жидкость.

Во время воспаления она наполняется гноем и может разорваться. Такой процесс вызывает резкое ухудшение состояния организма, которое может привести к тяжелым последствиям.
Симптомов у лопнувшей кисты яичника много, например, сильные боли внизу живота, кровотечение. Они достаточно выражены и требуют неотложной медицинской помощи.
Может ли лопнуть киста яичника
Часто у девушек появляются новообразования на яичниках, которые можно устранить с помощью медицинских препаратов. Но киста может и разорваться.
Существуют такие виды новообразований на яичниках, которые могут появляться и рассасываться сами собой в течение нескольких месяцев, например, фолликулярное.

Но иногда происходит и его разрыв из-за физиологических изменений. Также могут разорваться и новообразования желтого тела.
Разрыв происходит из-за накопления в полости доброкачественного образования серозной жидкости, которая иногда переходит в состояние гноя, он давит на стенки, и однажды они не выдерживают.
Случается это чаще всего от внешних факторов, например, из-за резких физических нагрузок. Если лопнула киста яичника, нужна срочная медицинская помощь.
Когда девушка знает, что у нее есть киста, она должна лечиться, а также исключить активный спорт, сексуальную жизнь и тяжелые физические нагрузки.
Если киста уже была разорвана, то нужно придерживаться тех же методов профилактики, а возвращаться в обычный ритм жизни после операции постепенно, без перенапряжения организма.
Как понять, что лопнула киста на яичнике
Существует несколько причин, по которым может лопаться кистозное образование, например, резкое поднятие тяжести.
И чтобы не ухудшать течение патологии самолечением или устранением признаков, приносящих дискомфорт, и не увеличить риск осложнений, нужно вовремя распознать симптомы и обратиться за помощью.
Понять, что произошла апоплексия, не всегда сможет не только пациентка, но и врач. Дело в том, что симптоматика разрыва очень схожа с разрыванием аппендикса.
Но все же существует определенный ряд признаков, по которым можно распознать разорванную кисту–апоплексию:
- Резкие сильные боли в правой или левой стороне низа живота, в зависимости от места расположения патологии.
- Повышение температуры тела до 39 градусов, её практически невозможно сбить.
- Сердцебиение учащается – тахикардия.
- Слабость, вялость.
- Из-за изменений моторики кишечника у пациентки могут наблюдаться постоянные поносы или запоры.
- Передняя стенка живота в напряженном состоянии.
- Пониженное артериальное давление, которое сопровождается головокружение, потерей ориентации и тошнотой.
- Кровотечение из влагалища.
- В случае сильной интоксикации организма – рвота, возможно, потеря сознания.
Если девушка обнаружила симптомы разорванной кисты на яичнике, ей необходима срочная медицинская помощь и дальнейшее лечение.
Когда лопается новообразование, применяют хирургическое вмешательство с последующим применением медикаментозных препаратов.
Если лопнула киста яичника фолликулярного типа, то хирургические операции не применяют. Тяжело определить время разрыва из-за скрытности симптомов – кровотечение из влагалища и резкие боли отсутствуют, поэтому чаще наблюдаются признаки интоксикации.
Разрывание опухоли опасно для организма – ее содержимое проникает в брюшную полость и таким образом увеличивает риск возникновения внутренних инфекций, например, перитонита.

Псевдокиста – это маленькое не злокачественное образование в виде капсулы, внутри которой находится спинномозговая жидкость (ликвор), формирующееся у младенца в структурах мозга внутриутробно или в предродовой и родовой период. Подобные доброкачественные структуры в голове врачи диагностирую не только у новорожденных грудничков, но и у взрослых мужчин, женщин. Другой медицинский термин, обозначающий такую аномалию, — субэпендимальная киста.
- Локализуется псевдокиста только в боковых желудочках мозга. Отделяется от желудочков субэпендимальная киста лишь эпендимой (мембраной) и тонким слоем мозгового вещества, содержащего ткани матрикса (зародышевого слоя).
- Псевдокиста может сформироваться слева или справа (в правом или левом желудочке головного мозга). Также встречается двустороннее поражение.
- Диаметр образований не превышает пределов от 1 – 2 до 7 – 9 мм.
- Могут быть как одиночными, так и множественными.
- Выявляют заболевание примерно у 5 новорожденных малышей из 100.
- Псевдокиста в голове у новорожденного ребенка не несет угрозы для жизни, физического и психического здоровья. Часто кистозная фракция рассасывается самостоятельно еще до родов или в первые 12 месяцев жизни.
- Данная патология требует постоянного наблюдения за ребенком и периодического обследования на УЗИ до момента полного исчезновения.
К подобной псевдоопухоли относится и псевдокиста сосудистого сплетения у новорожденного, которая возникает еще у зародыша на этапе активного формирования мозга, когда в пустоты переплетений сосудов проникает ликвор. Такое отклонение специалисты обнаруживают с помощью УЗИ на 16 – 21 неделе гестации.
Чем отличается киста от псевдокисты

Псевдокиста у грудничка в голове должна быть обязательна дифференцирована с истинной кистой. Основной показатель — характерное расположение. Ложная аномалия образуется либо в области тел и боковых углов передних рогов правого или левого желудочка головного мозга, либо на границе таламуса (зрительного бугра) и головки хвостатого ядра.
Остальные полостные, жидкостные образования, если их выявляют на других участках мозга, именуют кистами. Ложные кисты рассасываются или существенно уменьшаются в размерах до годовалого возраста. Истинные кисты в голове не исчезают, могут давать тягостную неврологическую симптоматику и требуют постоянного наблюдения у невропатолога.
Причины возникновения субэпендимальной псевдокисты у грудничка в голове
Почему развивается псевдокиста в голове у новорожденного ребенка? Механизм запуска развития аномалии у малышей достоверно неизвестен и до конца не изучен.
Наиболее вероятными причинами возникновения псевдокисты в голове называют:
- нарушение процесса формирования герминальной матрицы — эмбриональной ткани у зародыша, где концентрируются хрупкие сосуды и протекают интенсивные обменные процессы;
- недостаток кислородного питания мозга плода из-за нарушенного кровоснабжения (ишемии) до или во время родов. Такое состояние может возникнуть из-за нарушения фетоплацентарного кровотока (между матерью и плодом), раннего отслоения плаценты, обвития пуповиной;
- мозговая травма при родах, кровоизлияние в церебральные ткани новорожденного ребенка;
- поражение плода или новорожденного, зараженного инфекциями от матери (герпес, папилломавирус, венерические заболевания);
- многоплодие, преэклампсия, несовместимость крови по резус-фактору;
- серьезные патологии, инфекции в период вынашивания, острые отравления, тяжелые переживания при беременности;
- наследственно-генетические факторы.
Такая аномалия, как псевдоопухоль, не рассматривается, как самостоятельное заболевание, а считается следствием патологических состояний у женщины или плода.
Симптомы псевдокисты в голове у новорожденного
Определенные выводы о виде желудочкового кистозного образования и прогнозе делают только по результатам диагностических исследований и клинического осмотра у детского невропатолога.
Если субэпендимальная псевдокиста у новорожденного размером до 4 – 5 мм, обнаружена в типичном месте, является изолированной (не сопровождается неврогенными проявлениями, не связана с другими заболеваниями), то прогноз для малыша благоприятен. Псевдокиста в голове не отягощает заболевание отклонениями в психическом развитии. У плода субэпендимальное псевдокистозное новообразование часто рассасывается к 35 – 40 неделе, а если этого не произошло, то до 9 – 12 месяцев жизни ребенка.
Обязателен динамический контроль за поведением псевдокисты и развитием грудничка.
Множественные псевдокисты в левом и правом желудочке головного мозга всегда указывают на имеющееся причинное заболевание (не являются самостоятельным симптомом), поэтому периодические контрольные УЗИ врачи рекомендуют даже, если у ребенка отсутствуют признаки нарушения функций нервной системы.

Если УЗИ показывает, что к 12 месяцу жизни аномалия существенно не уменьшилась, не исчезла и даже продолжает расти, то врачи предпринимают дополнительные обследования, чтобы уточнить диагноз. Важно не пропустить факт роста истинной арахноидальной, ретроцеребеллярной кисты или других типов подобных образований. Когда они начинают давить на церебральные ткани, у ребенка появляются тягостные симптомы:
- головные боли у младенца, при которых он может долго и протяжно плакать;
- повышенная перевозбудимость или заторможенность;
- дрожание ручек и ножек;
- признаки ухудшения зрения и слуха, включая косоглазие;
- судорожные приступы;
- слабость мышц или гипертонус.
Главное, что требуется от родителей – с первых дней жизни новорожденного регулярно обследовать его у невролога, выполнять все рекомендации.
Диагностика субэпендимальной кисты мозга
Подтвердить наличие псевдокисты в голове у грудничка способна только аппаратная диагностика. Точным, достоверным способом выявления аномальных новообразований считается ультразвуковое исследование (нейросонография).
УЗИ мозга информативно, пока у младенца не зарос родничок (до годика). Метод показан недоношенным детям, тем, кто перенес кислородное голодание, родовую травму.
На нейросонографии врач определяет размер, количество и локализацию кистозных уплотнений, оценивает степень расширения желудочков головного мозга (что может указывать на повышенное внутричерепное давление и риск гидроцефалии), выявляет признаки закупорки ликворопроводящих путей и нарушения оттока спинномозговой жидкости, изучает изменения эхоструктуры мозговой ткани.
При повторном УЗИ специалист сравнивает результаты и видит, как происходит уменьшение псевдокисты и ее постепенное исчезновение. Если же у новорожденного ребенка обнаружены эхопризнаки истинной кисты, УЗИ позволит вовремя начать лечение, чтобы как можно раньше предотвратить осложнения.
Кроме УЗИ, с целью детального изучения патологии могут проводиться:
- Доплеровская энцефалография, чтобы оценить состояние кровотока и мозговых сосудов.
- Двухфотонная или позитронно-эмиссионная томография. Позволяет отслеживать эффективность назначенного консервативного лечения в соответствии с изменениями в тканях мозга.
- Церебральная сцинтиграфия.
- Компьютерная и магниторезонансная томография (КТ и МРТ).

Эти исследования часто проводят детям постарше. Данные методы дают возможность отличить (дифференцировать) псевдокисту, опухоль и кисту головного мозга, что очень важно для разработки правильного лечения.
Если неонатолог или невролог назначает ребенку инструментальное обследование, то отказываться от него родителям – безответственно и опасно. Раннее выявление любых аномальных образований в церебральных тканях позволяет избежать серьезных последствий.
Противопоказания и прививки
Если патология диагностирована, то желательно отложить вакцинацию ребенка (особенно АКДС и противококлюшную прививку) до полного рассасывания аномального выроста. Хотя многие педиатры не считают патологию противопоказанием для вакцинации, правильнее было бы перестраховаться, чтобы избежать непредсказуемых последствий и осложнений.
Методы лечения псевдокисты
Есть ли способы, позволяющие избавиться от псевдокисты в голове путем терапевтического лечения без операции? Да, если это действительно ложное образование, то оно рассосется самостоятельно. Но медикаменты помогут улучшить работу головного мозга, укрепить иммунную систему, снять повышенную возбудимость или стимулировать активность нервной системы.
Если невролог, опираясь на результаты диагностирования, определил наличие псевдокисты у новорожденного в голове, врач назначает лекарства, устраняющие причины, которые привели к появлению аномалии. Аналогичное консервативное лечение назначают и при подозрении на истинную кисту в начальной стадии роста.
Многие из фармсредств, особенно в таблетках, инъекциях, противопоказаны или ограничены для применения в грудном возрасте, поэтому недопустимо назначать их ребенку самостоятельно. Только детский невролог определит, нужно ли малышу то или иное средство, рассчитает безопасную дозу и частоту применения, учитывая его возраст, тяжесть неврогенных проявлений и сопутствующие болезни.
Если специалист замечает, что у ребенка имеются определенные признаки неврогенного поражения, он может назначить ноотропные медикаменты, улучшающие мозговое кровообращение, и препараты, устраняющие последствия пережитого ребенком кислородного голодания (гипоксии). Но только, если они действительно показаны маленькому пациенту, так как многие эффективные лекарства имеют серьезные побочные эффекты, дают острые аллергические реакции или дают осложнения на нервную систему, кроветворение.
Среди базовых медикаментозных средств, применяемых для лечения псевдокисты головного мозга у новорожденных детей, врачи используют:
- Цитофлавин (с новорожденности) в суспензии;
- Энцефабол (пиритинол) в суспензии с первых месяцев жизни;
- Пантогам в сиропе (грудничкам) – активирует мозговое кровообращение и помогает при гипертонусе и судорожных проявлениях;
- Витамины группы B, благотворно влияющие на нервную систему;
- Пирацетам, Ноотропил, Кортексин (до года – только с разрешения невролога);
- Глицин при нарушении сна, перевозбудимости.
- Алоэ в ампулах (с года) как рассасывающее и укрепляющее средство.

Активные и обладающие множеством противопоказаний и побочных эффектов лекарства (Мексидол, Кавинтон (Винпоцетин), Актовегин, Циннаризин, Церебролизин) назначают исключительно по показаниям, после совместного решения неонатолога и невролога, поскольку среди противопоказаний – детский возраст.
Для снижения внутричерепного давления при псевдокисте врач прописывает слабые мочегонные средства (Диакарб, который можно использовать детям с 4 месяцев).
Для укрепления нервной системы, нормализации мышечно-двигательных функций применяют специальный массаж, который должен проводить опытный детский специалист (при отсутствии противопоказаний).
Высокоактивные противосудорожные препараты, назначаемые детям, подавляют функции дыхания, что опасно для младенцев (барбитураты, Гексенал, сульфат магния). Среди наиболее безопасных щадящих средств, слабо действующих на центр дыхания, выделяют нейролептики-бензодиазепины, Лидокаин, Дроперидол.
На 9 – 12 месяце жизни ребенку обязательно назначается контрольное УЗИ, чтобы сделать окончательный вывод о правильности поставленного диагноза. Если размер псевдокисты в голове у новорожденного остался неизменным или наблюдается увеличение узла на фоне применения медикаментозного лечения, эхопризнаки свидетельствуют о формировании истинной кисты, то ставится вопрос о дальнейшей терапии или об оперативном удалении новообразования.
Истинная киста не исчезает сама, растет и давит на мозг, сосуды и черепные кости, вызывая тяжелые неврологические осложнения, задержку развития, эпилепсию, отклонения в психике.
Хирургическая тактика лечения предусматривает несколько методов проведения операции по удалению крупной псевдокисты в мозгу:
- Радикальная микронейрохирургическая операция с проведением трепанации и полным удалением новообразования.
- Шунтирование, в ходе которого скапливающееся в полости содержимое выводится в физиологические полости организма через специальную трубку. После вытекания жидкости стенки уплотнения самопроизвольно смыкаются, а шунтирующие трубки рассасываются.
- Эндоскопический метод удаления псевдокисты. Считается наиболее щадящим, малокровным и результативным, но подходит не для всех типов патологических выростов. Новейшие медицинские технологии позволяют выполнять операцию без трепанации с применением эндоскопа и микроинструментов, которые вводятся через полость носа.
Чтобы ослабить неприятные симптомы и улучшить состояние ребенка, параллельно с лекарствами можно использовать народные средства и методы лечения псевдокисты.
Но важно помнить, что в составе растений содержатся яды, которые могут навредить грудничку, поэтому их применять крайне опасно. Другие отвары, настои трав нередко приводят к острому аллергическому приступу, отеку гортани и удушью.
Наиболее распространенные рецепты предполагают применение:
- успокаивающего и улучшающего сон отвара боярышника;
- настои полевого хвоща, фиалки, лапчатки, уменьшающих внутричерепное давление при субэпендимальной кисте;
- успокоительные ванны с отваром из 2 столовых ложек смеси равных частей сухих листьев малины, корня солодки и аира, травы ромашки, тысячелистника и 500 – 700 мл кипятка (настаивать 6 – 8 часов).
Мелкая псевдокиста у младенца в боковых желудочках мозга не угрожает жизни, но требует наблюдения. Повторные обследования позволят врачу заметить ее рост и немедленно приступить к лечению.
Псевдокисты у взрослых
Псевдокиста у взрослого пациента чаще диагностируется в поджелудочной железе, давая тяжелые болевые проявления. Такой узел угрожает жизни больного, так как он склонен к нагноению, прободению, злокачественному перерождению, формированию свищей. При таком заболевании необходимо грамотное хирургическое лечение.
Псевдокисты в надпочечниках сначала не дают симптоматики, но когда укрупняются, вызывают разные проявления из-за сдавливания смежных органов. Такие новообразования провоцируют аномальный выброс адреналина, осложняются острым кровотечением в просвет капсулы. Мочевая псевдокиста или уринома может возникать в забрюшинной или околопочечной ткани. При разрастании такие структуры требуют оперативного удаления.
Читайте также:

