Лимфома пищевода что это
Рак пищевода встречается нечасто, ежегодно поражает чуть более 7,5 тысяч россиян или 8–9 человек из 100 тысяч населения, преимущественно пожилого возраста. Самые высокие показатели, двадцатикратно превышающие российские, отмечены в Китае, Корее, Японии, Монголии, Иране и Бразилии.
В структуре мужской онкологической заболеваемости рак пищевода взял 2, 5%, тогда как среди женских раков — только 0,5%. Это совсем не женское заболевание, мужчины болеют почти в четыре раза чаще и начинают болеть раньше. В мужской когорте средний возраст выявления онкологического поражения пищевода 64 года, то в женской — после 70 лет.
- Факторы риска
- Клиническая картина
- Диагностика
- Лечение рака пищевода
- Паллиативное лечение распространённого рака пищевода
Факторы риска
Есть ещё одна проблема — проблема личности. Для жителей Средней Азии, пьющих обжигающий чай, рак пищевода — традиционная болезнь. Злокачественная опухоль пищевода поражает пьющих крепкие алкогольные напитки, курящих, потребляющих некачественную пищу. Не минует рак пищевода и граждан с избыточным весом.
Второе заболевание, с довольно высокой частотой приводящее к развитию аденокарциномы пищевода — пищевод Барретта. При пищеводе Барретта нормальный природный плоский эпителий слизистой оболочки в месте перехода в желудок локально, буквально гнёздами, замещается нетрадиционным цилиндрическим эпителием, такое состояние частичной замены называется метаплазией. И то воздействие различных жизненных факторов, которое легко переносит плоский эпителий, совершенно не подходит цилиндрическому, он страдает и сбивается с курса, давая рост раковым клеткам. Все больные пищеводом Барретта должны наблюдаться и лечиться, во избежание развития рака.
Эти факторы риска развития рака пищевода устранимы. Но есть и неустранимый — ахалазия пищевода, двадцатикратно увеличивающая вероятность рака. Заболевание обусловлено ненормальным регулированием нервной системой сокращений пищевода при передвижении по нему пищи и правильного открытия сфинктера у входа в желудок. Пищевод сужается циркулярными рубцами, а над сужением возникает чрезмерное расширение. Особенность в том, что твёрдая пища проходит легко, а вот жидкая — плохо. При этом состоянии пища проходит очень плохо, подолгу застаиваясь в расширении и формируя хроническое воспаление слизистой оболочки. При воспалении начинается избыточное деление клеток эпителия слизистой, и сбой одной клетки с правильной программы может дать начало раку.
Клиническая картина
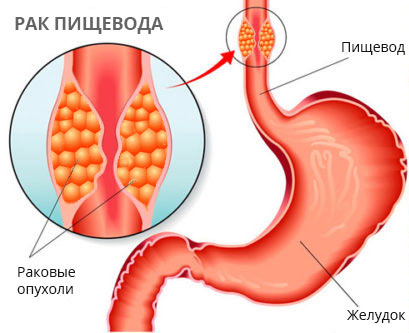
В пищеводе есть физиологические сужения, где преимущественно и начинается злокачественный рост. Сужения эти обусловлены прохождением вблизи других анатомических образований — аорты и развилки трахеи на бронхи, в местах перехода глотки в пищевод и пищевода в желудок тоже имеется небольшое сужение. Считается, что здесь слизистая более подвержена мелким травмам грубой пищей, значит, чаще возникает воспаление. Тем не менее, в шейном отдела частота рака составляет 10%, в нижней трети пищевода — 30%, а 60% раков образуется в среднем сегменте.
Злокачественные клетки не только растут в толщу органа, как бывает при большинстве раковых образований, они ещё и мигрируют по мелким лимфатическим сосудикам. Сосудики формируют внутри пищеводной стенки полноценную лимфатическую сеть, распространяя опухоль внутри, поэтому протяжённость опухоли может быть и 5, и 10, и 15 сантиметров.

В запущенной стадии локализация определяет симптоматику, а первыми признаками считается ощущение прилипания пищи к одному и тому же месту или царапание слизистой кусочком еды. По мере прогрессирования появляется затруднённое прохождение сначала твёрдых кусочков, потом каши, далее жидкости. Всё этот называется дисфагия. Сначала пациент запивает кусочки еды водой, проталкивая их, после это уже не помогает, нарушается питание, человек худеет. Соприкосновение опухоли с пищей приводит к воспалению, появляется неприятный гнилостный запах, при регулярной травме рыхлая слизистая опухоли начинает кровоточить, может развиться опасное для жизни кровотечение.
Присоединяются боли, поскольку пищевод сокращается перистальтическими волнами, боль имеет спастический характер. Прорастание опухоли через всю толщу пищеводной стенки делает боль постоянной, локализуется она между лопатками. Инфильтрация опухолью клетчатки средостения вовлекает в процесс возвратный нерв, отвечающий за движение голосовых связок, появляется осиплость и попёрхивание при питье. Нерв могут сдавить увеличенные метастазами лимфатические узлы и пропадёт звучность голоса.
Как и при ахалазии, над сужением пищевода опухолью образуется расширение, где копится еда. Ночной заброс скопившихся пищевых масс в дыхательное горло тоже может привести к пневмонии. А днём беспокоит сильная слабость, температура. Если в процесс вовлечены дыхательные пути, то может сформироваться соустье между пищеводом и трахеей или крупными бронхами — свищ, по которому крошки еды будут попадать в дыхательную трубку, вызывая кашель и пневмонию. Если такой свищ откроется из пищевода в клетчатку средостение, то её воспаление приведёт к смерти.
Диагностика
Современная диагностика, сделавшая с конца прошлого века рывок в развитии, активному выявлению опухоли пищевода помогает мало, только у 6,4% из всех заболевших опухоль находят до появления ярких клинических признаков. Как и в докомпьютерную медицинскую эру рак пищевода на I–II стадии выявляют только у 28,2%, на III стадии — у 36,4%, и треть попадает к доктору уже с отдалёнными метастазами. По причине запущенности 60% больных с момента выявления рака не проживут и года, а 5 лет проживают только 32,3%.
Статистические показатели у россиян хуже только при раке печени и поджелудочной железы, действительно высокозлокачественных опухолях с весьма высоким метастатическим потенциалом. По степени злокачественности рак пищевода отнюдь не под стать им, просто у 73% рак выявляется в распространённом варианте, когда возможности терапии ограничены сугубо паллиативной помощью.
Лечение рака пищевода
Главный и основной метод терапии — хирургия, но выявление опухоли в запущенном состоянии при невозможности замены всей пищеводной трубки аналогичной анатомической структурой — техническое ограничение хирургических возможностей, не всегда даёт желаемый результат. Поэтому к операции подключают лекарственную и лучевую терапии. Выбор ведущего метода лечения диктуется размерами и локализацией опухоли, состоянием больного и сопутствующими заболеваниями.

Паллиативное лечение распространённого рака пищевода
В этой ситуации на передний план выходит полная невозможность питания через практически закрытый опухолью пищевод. Часто прибегают к расширению — реканализации или установке специального стента в пищеводе. Стенты обязательны при соединении пищевода и трахеи или бронхов соустьем — опухолевым свищом, что предотвращает заброс пищи в дыхательное дерево и уберегает от пневмонии. В некоторых случаях во время эндоскопии опухоль частично разрушают лазером, используя фотодинамическую терапию. Вариантов лечения рака пищевода достаточно, надо вовремя и умело их использовать.
Симптомы опухолей пищевода зависят от степени дифференцировки образования, особенностей роста, размера опухоли. Новообразования в пищеводе, носящие доброкачественный или злокачественный характер, возникают в различных слоях стенки пищевода. Патология встречается достаточно часто и занимает шестое место среди новообразований других органов и третье место по смертности после рака желудка и легких. В большей степени развитию рака или опухоли доброкачественного течения подвержены мужчины в возрасте пятидесяти пяти – шестидесяти лет. Перерождение клеток пищевода до тридцати лет очень редкое явление.
Симптоматика новообразований в просвете органа довольно специфическая, на первых стадиях признаки могут отсутствовать, потом же возникают проблемы при глотании пищи, потеря веса, истощение. Опухоль может поразить любой отдел пищевода, но наиболее часто опухоль поражает среднюю и нижнюю часть органа. При разрастании тканей возникает полная непроходимость, что часто приводит к смерти не от самого заболевания, а от его осложнений.
При злокачественном новообразовании раковые клетки распространяются в другие ткани и органы. Чаще всего метастазы обнаруживают в трахее и бронхах, однако они могут возникать в любом органе. Для постановки диагноза проводятся исследования в гастроэнтерологии: лабораторные, инструментальные, визуализированные. Самый эффективный метод лечения рака или доброкачественного новообразования – хирургическое удаление опухоли.
Эффективного народного лечения рака не существует, поэтому лучше не заниматься самолечением, это только усугубит ситуацию. При любых нарушениях в организме, связанных с пищеварительным трактом, необходимо обратиться к доктору и пройти обследование. Ранняя диагностика рака позволяет полностью устранить проблему и предотвратить рецидив.
Причины
Точные причины рака пищевода не установлены, но ученые пришли к выводу, что появлению опухоли могут способствовать внешние факторы, такие как частое употребление горячей пищи и алкоголь. Чаще всего со злокачественной или доброкачественной опухолью пищевода сталкиваются люди, проживающие в Иране, Китае, Средней Азии, что говорит о таком факторе, как употребление в пищу большого количества маринадов, приправ, плесневых грибов и нитрозаминов наряду с недостатком в рационе свежих овощей и фруктов, а также селена.

К факторам риска можно отнести авитаминозы, особенно недостаток в организме витамина A и C. Курильщики рискуют столкнуться с патологическим перерождением клеток в четыре раза больше, а у пьющих людей опухоли пищевода обнаруживаются чаще в двенадцать раз. Не редки случаи, когда онкологический процесс развивается через несколько лет после ожога щелочью. При таких относительно легких заболеваниях, как ахалазия пищевода, эзофагит или синдром Баррета существует десятипроцентная вероятность возникновения карциномы.
Классификация
В подавляющем числе случаев (99%) изменения в клетках пищевода носят злокачественный характер. В медицинской практике зарегистрировано лишь около четырех сотен случаев доброкачественных новообразований в этом органе, поэтому, когда говорят об опухолях в какой-либо части пищевода, то обычно речь идет о раке. Классификация опухолей пищевода по особенности роста такова:
- Эндофитный (интрамулярный) рост – новообразование возникает в толще тканей или формируется из слизистых желез в подслизистом слое;
- Экзофитный (полипообразный) рост – опухоль растет внутрь органа, возвышаясь над слизистой оболочкой и перекрывая просвет;
- Смешанные образования – прорастают все слои, быстро изъязвляются и распадаются.
По месту локализации бывают опухоли шейного отдела и внутригрудного, к которому относится нижний, средний и верхний. При одновременном поражении желудка, доктора при постановке диагноза выявляют, какой орган задет больше.
Исходя из гистологического строения доброкачественных опухолей пищевода, они могут быть эпителиальными (состоят из клеток эпителия) и неэпителиальными (которые возникают из клеток сосудов, нервных волокон). К эпителиальным новообразованиям относятся:
- полип;
- папиллома;
- аденома;
- киста.
Неэпителиальные новообразования следующие:
- миксома;
- хондрома;
- нейрофиброма;
- невринома;
- миома;
- ангиома;
- фиброма;
- липома;
- остеохондрома;
- лейомиома;
- тератома;
- лимфангиома.
Киста может быть ретенционной, бронхогенной, энтерогенной, редупликационной.
Злокачественные новообразования пищевода бывают эпителиальными и неэпителиальными. К эпителиальным опухолям, относятся:
- ороговевающий плоскоклеточный рак пищевода;
- неороговевающий плоскоклеточный рак;
- базальноклеточный;
- анапластический;
- мукоэпидермоидный;
- переходноклеточный;
- аденокарцинома пищевода.
На долю плоскоклеточного рака приходится девяносто процентов онкологических процессов. К опухолям неэпителиального строения относят меланому, лимфому и саркому.

По степени дифференцировки любая форма рака классифицируется на высокодифференцированную, умеренно дифференцированную, низкодифференцированную и недифференцированную. Чем ниже степень дифференцировки, тем тяжелее заболевание и хуже прогноз. По течению онкопроцесса стадии у мужчин и женщин одинаковы:
- Первая стадия – опухоль не выходит за пределы слизистой оболочки;
- Вторая стадия – новообразование прорастает подслизистый слой, сужая просвет органа, возникают метастазы в регионарных лимфоузлах;
- Третья стадия – происходит поражение мышечного слоя, опухоль метастазирует в один или несколько отдаленных органов;
- Четвертая стадия – новообразование метастазирует по всему организму и распадается, приводя к раковой интоксикации, происходит загнивание канала органа и кахексия (сильное истощение).
В большинстве случаев онкология пищевода приводит к смерти, однако ранняя диагностика при любых новообразованиях может спасти жизнь больного.
Симптомы
Клиническая картина опухоли пищевода на начальном этапе отсутствует, иногда человеку может казаться, что пища прилипает к стенкам пищевода. Также может присутствовать небольшое воспаление в горле. Когда доброкачественная опухоль в пищеводе разрастается, развивается дисфагия (затруднение глотания пищи). При злокачественных образованиях к признакам добавляется раковая интоксикация, возникающая вследствие распада опухоли. Основные симптомы новообразований таковы:
- нарушается функция глотания;
- першит в горле;
- становится трудно принимать даже жидкую пищу;
- возникает ощущение, будто в органе присутствует инородное тело;
- возникает тошнота и рвота, иногда с кровью;
- повышается слюноотделение;
- за грудиной возникают боли, становящиеся интенсивнее во время трапезы;
- возникает слабость, головокружение, быстрая утомляемость;
- вес резко становится меньше;
- развивается железодефицитная анемия.

При отсутствии своевременной терапии пищеводный канал полностью закупоривается, даже жидкую пищу становится невозможно проглотить, на фоне распада опухоли возникает внутреннее кровотечение, стенки органа истончаются и покрываются язвами. Больной отмечает возникновение приступообразного кашля, в пораженном отделе пищевода возникают свищи, которые постепенно распространяются на средостение. При метастазировании в шею, мозг, легкие, кости, печень и другие органы возникает соответствующая симптоматика.
Методы диагностики
В гастроэнтерологии диагностика опухоли пищевода включает ряд инструментальных и лабораторных исследований:
- Рентгенография органов грудной клетки с введением контрастного вещества – помогает определить, насколько сужен просвет органа, где именно локализована опухоль, каких размеров она достигла;
- Эзофагоскопия – пищевод осматривается на мониторе после введения в орган эндоскопа. Если сужение просвета мешает введению инструмента, проводится бужирование. Во время эзофагоскопии также проводится прицельная биопсия.
- Бронхоскопия – помогает выявить метастазы на ткани голосовых связок, в трахее и бронхах.
- Компьютерная или магнитно-резонансная томография – помогает исследовать стенки органа по слоям, чтобы определить, насколько глубоко инфильтровало новообразование, а также присутствуют ли метастазы.
- Ультразвуковое исследование внутренних органов – для выяснения степени распространенности онкологического процесса по организму.
- Анализ венозной крови на наличие онкомаркеров – данная опухоль выделяет специфические белки TM 2, CA 19-9.
- Гистологическое исследование взятого во время биопсии материала – для определения, из клеток каких тканей сформировано новообразование.

После полного обследования и постановки диагноза доктор назначает лечебные мероприятия.
Лечение
Лечение опухоли пищевода проводится в зависимости от размеров новообразования, возраста пациента, стадии развития патологического процесса. Для удаления доброкачественных образований проводится хирургическое вмешательство. Если опухоль носит злокачественный характер, то необходимо проведение операции, лучевой и полиохимиотерапии. При оперативном вмешательстве иссекается часть органа или весь пищевод. Если это необходимо, то доктор принимает решение об удалении части желудка. Удаленный орган заменяют частью кишечника, либо формируют гастростому.
Питание, рекомендуемое при раке пищевода, должно исключать прием грубой пищи, а суточная норма употребляемых продуктов должна быть не больше трех килограммов. По температуре блюда должны быть теплыми, питаться следует дробно – маленькими порциями не меньше шести раз в сутки. Вдобавок врач может прописать прием витаминных комплексов.
Существует несколько хирургических методов для удаления новообразования пищевода:
- Удаление по Осава-Гарлоку. Проводится рассечение тканей от пупка до седьмого ребра, а также плевры, после чего врачи извлекают пищевод и желудок в плевральную полость. Новообразование удаляется с частью пищевода (восемь сантиметров тканей вокруг опухоли). Хирург фиксирует желудок в пищевом отверстии диафрагмы.
- Операция Торека. Рассекаются ткани между шестым и седьмым ребрами сбоку, проводится выделение пищевода и наложение на его конец шва. Далее делается разрез между шеей и ключицей, через который также выделяют пищевод и иссекают.
- Операция Льюиса. Рассекается средняя линия живота, извлекается пищевод и удаляется, также иссекаются или пунктируются регионарные лимфатические узлы. В плевральной полости устанавливаются дренажи. При таком хирургическом вмешательстве сразу проводится пластика удаленного органа.

Оперативный метод подходит для лечения только при отсутствии метастазирования в отдаленные органы.
Облучение проводится при любом виде злокачественных образований в тех случаях, когда оперативное вмешательство противопоказано. Лучевая терапия также может проводиться до и после операции, что поможет уменьшить размер новообразования и убить оставшиеся раковые клетки. Эффективность лучевой терапии около сорока процентов, а совместно с химиотерапией – больше.
Лечение химическими препаратами эффективно только при мелкоклеточном раке и опухолях с низкой степенью дифференцировки. Такая терапия обладает рядом побочных эффектов, потому совместно с ней доктора назначают препараты для повышения иммунитета.
Прогноз
Оперативное лечение на последней стадии патологии не проводится, поэтому важно диагностировать опухоль пищевода как можно раньше. При постановке диагноза на первой стадии пятилетняя выживаемость наблюдается у девяноста процентов больных. Вторая стадия болезни заканчивается благоприятно в половине случаев, при начале терапии на третьей стадии только десять процентов пациентов могут рассчитывать на полное излечение. Четвертая стадия неизлечима и вскоре после диагностики приводит к смерти больного.
. или: Злокачественные новообразования пищевода
- Взрослые
- Дети
- Беременные
- Акции
- Симптомы
- Формы
- Причины
- Диагностика
- Лечение
- Осложнения и последствия
- Профилактика
Симптомы злокачественные опухоли пищевода
Выделяют следующие группы симптомов.
- Местные симптомы(ощущаются в пищеводе).
- Дисфагия (нарушение глотания). В зависимости от выраженности сужения пищевода возможны разные степени дисфагии: от незначительного дискомфорта во время еды (поперхивание) до невозможности потребления сухой, жесткой, плохо пережеванной пищи, а в тяжелых случаях — и жидкой пищи.
- Боль за грудиной, усиливающаяся после приема пищи.
- Ощущение распирания за грудиной.
- Рвота недавно съеденной пищей.
- Кашель (может быть с кровью).
- Осиплость голоса.
- Избыточное слюноотделение.
- Опухолеваяинтоксикация (отравление). Выявляется на поздних стадиях. Для нее характерны следующие симптомы:
- общая слабость, быстрая утомляемость и потеря интереса к привычной работе, депрессия, психическая заторможенность (замедленность реакций), головные боли и головокружения, нарушение сна — сонливость днем, бессонница ночью;
- снижение аппетита вплоть до анорексии (сильного похудания), кахексии (крайней степени истощения);
- цианоз (посинение) и бледность кожных покровов, возможно их пожелтение;
- сухость слизистых оболочек рта, носа, глаз;
- повышение температуры тела (от субфебрильной (37º С) до гектической (39º С и более));
- повышенная потливость (гипергидроз), особенно по ночам;
- различные типы анемии (малокровия);
- снижение иммунитета и, как результат, сопротивляемости организма инфекциям;
- тошнота и рвота.
Формы
Выделяют 4 вида злокачественных опухолей пищевода:
- рак пищевода(злокачественная опухоль (тип клеток отличается от типа клеток органа, из которого она произошла) пищевода);
- карцинома(злокачественная опухоль, происходящая из эпителиальной ткани (покровного слоя) пищевода);
- лейомиосаркомы(злокачественная опухоль, происходящая из мышечной ткани пищевода);
- лимфомы(злокачественная опухоль, происходящая из лимфотической ткани пищевода).
По стадии:
- I стадия — небольшая, четко отграниченая от соседних тканей опухоль, расположенная в толще слизистой оболочки и подслизистого слоя пищевода. Регионарных метастазов (новых очагов злокачественных клеток, переместившихся из органа, где опухоль возникла первоначально, в другие органы) нет;
- II стадия — опухоль, врастающая в мышечные слои пищевода, но не спаянная с соседними органами. В ближайших регионарных лимфатических узлах имеются одиночные метастазы;
- III стадия — значительных размеров опухоль, выходящая за пределы стенки пищевода, врастающая в соседние органы, или такая же опухоль, или опухоль меньших размеров с множественными регионарными метастазами;
- IV стадия — опухоль любых размеров и любого характера с наличием отдаленных метастазов.
Тяжесть опухолевого процесса оценивается по нескольким критериям (размер и распространенность опухоли, метастазы (распространение) в лимфатических узлах и отдаленных органах). Для этого используется классификация TNM (Tumor (опухоль) Nodulus (узел) Metastasis (метастазы (распространение) в другие органы)).
- T — размер и распространенность опухоли пищевода.
- T1- опухоль располагается в слизистом и подслизистом слое пищевода.
- T2 — опухоль распространилась на мышечную оболочку пищевода.
- T3 – опухоль распространилась на адвентицию (внешнюю оболочку пищевода).
- T4– опухоль распространилась на соседние с пищеводом структуры (трахею, сосуды).
- N- наличие раковых клеток в лимфатических узлах.
- N0- раковые клетки в лимфатических узлах отсутствуют.
- N1– множественное поражение лимфатических узлов.
- M- распространение рака на другие, отдаленные от пищевода органы.
- M0 — рак не распространился на другие органы.
- M1 — рак распространился на отдаленные от пищевода органы (печень, легкие).
Причины
Ведущая причина злокачественных новообразований желудка не выявлена.
Предрасполагающие факторы.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – заболевание, связанное с забросом содержимого желудка в пищевод (гастроэзофагеальный рефлюкс) и раздражением его стенок.
- Пищевод Барретта (метаплазия (изменение) клеток слизистой стенки пищевода).
- Ахалазия пищевода (заболевание, обусловленное недостаточным расслаблением нижнего пищеводного сфинктера (мышечного кольца между пищеводом и желудком), из-за чего происходит непостоянное нарушение проходимости (проведения пищи) пищевода).
- Железодефицитная анемия (малокровие, снижение концентрации гемоглобина (белка-переносчика кислорода) в крови).
- Дивертикулы пищевода (мешковидные выпячивания стенки пищевода в просвет пищевода).
- Рубцовые стриктуры пищевода (сужение пищевода, чаще всего возникающее из-за его химического ожога (при заглатывании кислот и щелочей)).
- Лейкоплакия (очаговые разрастания, выступающие над поверхностью слизистой оболочки пищевода в виде белесоватых мозолистых утолщений).
- Тилоз (редкое наследственное заболевание, при котором у больных отмечается аномальный плоский эпителий (покровный слой) слизистой оболочки пищевода).
- Грыжа пищеводного отверстия (хроническое заболевание, связанное со смещением через пищеводное отверстие диафрагмы в грудную полость абдоминального отдела пищевода (части пищевода, находящейся в брюшной полости), верхнего отдела желудка).
- Сидеропеническая дисфагия (синдром Пламера-Винсона — заболевание, вызванное недостатком железа и витаминов В2 и С и проявляющееся дисфагией (нарушением акта глотания), хейлитом (воспалительным поражением губ), выпадением волос).
- Наличие злокачественных новообразований у родственников.
- Вредные привычки (употребление алкоголя, курение).
- Несбалансированное и нерациональное питание (чрезмерное потребление соленой, копченой пищи, недостаток в рационе овощей и фруктов).
- Географические факторы (чаще всего злокачественные опухоли пищевода возникают среди населения, проживающего на Каспийском побережье, на юге Африки и в Северном Китае). С чем это связано, на сегодняшний момент неизвестно.
Врач онколог поможет при лечении заболевания
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли за грудиной, дисфагия (нарушение акта глотания), кашель, снижение аппетита, рвота, снижение массы тела, слабость, быстрая утомляемость, увеличение шейных лимфатических узлов; с чем больной связывает возникновение этих симптомов).
- Анализ анамнеза жизни больного (наличие у пациента заболеваний желудочно-кишечного тракта (например, таких, как: пищевод Барретта (изменение клеток слизистой оболочки стенки пищевода); ахалазия пищевода (заболевание, обусловленное недостаточным расслаблением нижнего пищеводного сфинктера (мышечного кольца, расположенного между пищеводом и желудком), из-за чего происходит непостоянное нарушение проходимости (проведения пищи) пищевода); железодефицитная анемия (малокровие, снижение концентрации гемоглобина (белка-переносчика кислорода) в крови)); другие перенесенные заболевания, вредные привычки (употребление алкоголя, курение)).
- Анализ семейного анамнеза (наличие у родственников заболеваний органов желудочно-кишечного тракта, а также онкологических заболеваний).
- Данные объективного осмотра (осмотр кожных покровов выявляется бледность, на поздних стадиях заболевания врач может обнаружить кахексию (крайнюю степень истощения)).
- Лабораторные методы исследования.
- Общий анализ крови. Возможно выявление анемии.
- Копрологическое исследование. Исследование кала под микроскопом на определение наличия крови, что будет свидетельствовать о возникновении кровотечения в желудочно-кишечном тракте.
- Выявление онкомаркеров (особых белков, выделяющихся при определенных опухолях) в крови и моче.
- Инструментальные методы исследования.
- Эзофагогастродуоденоскопия (ЭГДС) — диагностическая процедура, во время которой врач осматривает и оценивает состояние внутренней поверхности пищевода, желудка и 12-перстной кишки при помощи специального оптического инструмента (эндоскопа) с обязательной биопсией (взятием фрагмента органа для определения структуры его ткани и клеток).
- Хромоэзофагоскопия — осмотр пищевода осуществляется после предварительного введения в него специальных веществ, которые окрашивают метаплазированную (измененную) слизистую оболочку и оставляют неокрашенным нормальные участки слизистой оболочки пищевода.
- Чреспищеводное (эндоскопическое) ультразвуковое исследование пищевода (ЭУЗИ; исследование производится при помощи эндоскопа (специальной гибкой трубки), который имеет на конце ультразвуковой датчик. Используется для выявления глубины прорастания опухоли, а также для оценки степени поражения расположенных рядом лимфоузлов).
- Рентгенологическое исследование пищевода, желудка, 12-перстной кишки с контрастированием (использованием специального вещества (взвеси бария), которое хорошо видно на рентгене). Используется для определения в пищеводе неровностей, которые могут косвенно указывать на наличие новообразования в пищеводе.
- Рентгенологическое исследование грудной клетки. Используется для определения наличия метастазов (новых очагов злокачественных клеток, переместившихся из органа, где опухоль возникла первоначально, в другие отдаленные органы) в легких.
- Компьютерная томография (КТ) для выявления опухоли пищевода. Получение послойного изображения внутренних структур организма при помощи рентгеновского излучения.
- Магнитно-резонансная томография (МРТ) – более точный, чем компьютерная томография, метод диагностики. Проводится для выявления опухоли пищевода. Получение послойного изображения внутренних структур организма при помощи ядерно-магнитного резонанса (электромагнитного излучения).
- Лапароскопия (диагностический осмотр брюшной полости через прокол брюшной стенки оптическим прибором — лапароскопом) производится с целью морфологического подтверждения метастазов в лимфатических узлах брюшной полости и выявления диссеминации (распространения) опухоли по брюшине.
- Позитронная эмиссионная томография (ПЭТ) – исследование, основанное на регистрации электромагнитного излучения, исходящего от радионуклидных частиц. Является эффективным методом выявления отдаленных метастазов злокачественных опухолей пищевода.
- Возможны также консультации гастроэнтеролога, терапевта.
Лечение злокачественные опухоли пищевода
- Хирургическое —удаление опухоли оперативным путем. Производится удаление всего пищевода с замещением его другим органом (частью кишки). Операция сложная, происходит разрез двух полостей (грудной и брюшной), тяжело переносится больными. Хирургическое лечение возможно для людей до 70 лет, при отсутствии метастазов (новых очагов злокачественных клеток, переместившихся из органа, где опухоль возникла первоначально, в другие отдаленные органы) и тяжелого течения сопутствующих заболеваний. Если это поздняя стадия злокачественного новообразования или больной сильно истощен, то для облегчения состояния ставят гастростому (трубку, введенную через отверстие в брюшной стенке в желудок, через которую осуществляется питание).
- Химиотерапия —лечение лекарственными средствами, направленными на уничтожение опухолевых клеток. При химиотерапии останавливается или замедляется рост раковых клеток, которые быстро делятся и растут. Также при этом страдают и здоровые клетки.
- Лучевая терапия —использование радиационного излучения для лечения опухоли.
- Комбинированный метод лечения, сочетающий хирургический и лучевой методы.
- Комплексный метод лечения, предусматривающий проведение хирургического, лучевого и химиотерапевтического лечения.
Диета. Решение о выборе той или иной диеты принимается индивидуально. При изъязвлениях (образовании глубоких дефектов слизистой оболочки) опухоли чаще всего назначают столы: №1, №1а и №1б по Певзнеру.
- Стол №1 – полноценное питание. Употреблять в пищу следует протертые продукты, приготовленные на пару или сваренные, необходимо исключить из рациона слишком горячие и холодные блюда. Питание должно быть дробным (5-6 приемов пищи за день).
- Стол №1а — прием теплой жидкой или полужидкой пищи (с перерывами между приемами в 2-3 часа) 6 раз в течение суток. Следует максимально ограничить употребление соли, а жидкости употреблять не более 1,5 л. Дополнительно показан прием следующих витаминов: А, С, группы В. Необходимо исключить из рациона хлеб и хлебобулочные изделия, блюда и гарниры из овощей, жирные сорта мяса (свинина, баранина), копчености, колбасы, консервы, кислые фрукты и ягоды, шоколад, мороженое, черный кофе, крепкий чай и газированные напитки.
- Стол №1б — ограничение химического, термического и механического раздражения слизистой оболочки желудочно-кишечного тракта. При этом снижают калорийность, но сохраняют полноценность питания. Пища готовится в протертом виде, на пару, предварительно отваривается в воде. Блюда должны иметь жидкую или кашицеобразную консистенцию. Питание дробное.
Осложнения и последствия
Прогноз тем благоприятней, чем раньше выявлено злокачественное новообразование и оперативнее (быстрее) произведено лечение. При наличии метастазов (новых очагов злокачественных клеток, переместившихся из органа, где опухоль возникла первоначально, в другие отдаленные органы) прогноз ухудшается и риск летального (смертельного) исхода увеличивается.
Осложнения.
- Метастазы (новые очаги злокачественных клеток, переместившиеся из органа, где опухоль возникла первоначально, в другие отдаленные органы).
- Перфорация опухоли (образование отверстия в стенке пищевода).
- Стеноз пищевода (существенное уменьшение либо сужение просвета пищевода), возникает чаще всего, когда опухоль достигает больших размеров.
- Возникновение кровотечений из опухоли пищевода.
- Значительная снижение веса вплоть до кахексии (крайней степени истощения).
- Аспирационная пневмония (воспаление легких, обусловленное попаданием пищи в воздухоносные пути). Чаще всего является причиной смерти больных со злокачественными новообразованиями пищевода.
Профилактика злокачественные опухоли пищевода
Специфической профилактики злокачественных новообразований пищевода нет. Рекомендуется:
- отказаться от употребления алкоголя и курения;
- рационально и сбалансированно питаться (необходимо исключить избыточное потребление слишком соленых, жареных, копченых, маринованных продуктов; увеличить в рационе количество свежих фруктов и овощей);
- своевременно и полноценно лечить заболевания, которые могут способствовать развитию злокачественных новообразований пищевода (например, пищевод Барретта (изменение клеток слизистой оболочки стенки пищевода); ахалазия пищевода (заболевание, обусловленное недостаточным расслаблением нижнего пищеводного сфинктера (мышечного кольца, расположенного между пищеводом и желудком), из-за чего происходит непостоянное нарушение проходимости (проведения пищи) пищевода); железодефицитная анемия (малокровие, снижение концентрации гемоглобина (белка-переносчика кислорода) в крови)).
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
- Выбрать подходящего врача онколог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Читайте также:

