Лимфома ходжкина анапластическая крупноклеточная лимфома
В-клеточная лимфома – это разновидность неходжкинских новообразований. Заболевание возникает на фоне бесконтрольного деления В-лимфоцитов, принимающих клетки и ткани организма за чужеродные. Лимфоидные клетки угнетаются, нарушается их питание. В-лимфоциты объединяются в злокачественный очаг. Лимфатические узлы наиболее подвержены злокачественным патологиям первичного либо приобретённого характера. Вторичная опухоль считается метастазом другого онкологического процесса.
Код по МКБ-10 у В-клеточной лимфомы С85.1. Опухоль может состоять из В-клеток фолликулярного центра (GSB-тип). Диффузионная негерминальная патология представлена non GSB-типом.
Группа риска
Неходжкинские лимфомы диагностируются всё чаще. Новообразование может возникнуть у людей любого возраста. Чаще диагностируется у пожилых пациентов. Пик заболеваемости приходится на 65 лет.
Данная лимфома способна поражать любые внутренние органы. Агрессивный характер патологии вызывает недостаточность жизненно-важных систем. При отсутствии лечения шанс на выживание равен нулю. Химиотерапия способна вылечить болезнь и ввести человека в стойкую ремиссию, увеличив срок жизни.
Лимфома Ходжкина состоит из макрофагальных и моноцитарных клеток. Болезнь представляет лимфогранулематоз. Клеточный состав является главным отличием болезни от неходжкинских патологий.
Этиология заболевания
Почему возникает первичная Бета клеточная лимфома, учёные уточняют до сих пор. Известно лишь, что, как любой рак, патология возникает на фоне указанных факторов:
- Врождённые или приобретённые болезни, угнетающие иммунитет (ВИЧ-инфекция, СПИД).
- Хронические вирусные поражения гепатитом, герпесом и т.д.
- Лимфома может наблюдаться при аутоиммунных нарушениях.
- Клеточная мутация наследственного характера.
- Проживание в экологически опасной зоне.
- Длительный контакт с радиацией.
- Хронические воспалительные процессы внутренних органов, вызванные патогенными бактериями.
- Пожилой возраст.
- Избыточный вес.
- Применение цитостатиков и ионизирующего облучения для лечения других онкологических проблем.
- Пересадка костного мозга или внутренних органов.
- Издержки профессии, вынуждающие контактировать с канцерогенами.
Выявлено положительное влияние антибиотиков на лимфому. Длительный приём некоторых антибактериальных препаратов способствует развитию опухоли лимфоидной ткани.
При неходжкинской В-клеточной лимфоме выделяют 4 стадии развития болезни:
- I стадия характеризуется формированием онкологического процесса в единственном лимфоузле.
- На II этапе опухоль проникает в 2 и более лимфоузла, распространяясь по одной стороне диафрагмы.
- При III стадии страдают лимфатические узлы со всех сторон.
- IV стадия редко поддается лечению, потому что злокачественные клетки поражают всю лимфатическую систему и формируют вторичные очаги в отдалённых органах.
Подтипы В-клеточной лимфомы:
- Диффузная крупноклеточная лимфома (код по МКБ-10 С83.3) развивается в любом отделе человеческого тела и встречается чаще других патологий данного вида. Состав опухоли может относиться к центробластным или иммунобластным клеткам.
- Лимфоцитарная мелкоклеточная патология. Развивается в крови пожилых людей, формирует лимфоцитарную лейкемию. Опухоль состоит из малых клеток.
- Пролимфоцитарный лейкоз возникает из клеток лимфоцитов, которые мутировали и потеряли функцию защиты организма. Для патологии не характерен нодулярный рост.
- Новообразование в селезёнке развивается медленно. Симптомы поражения проявляются поздно, поэтому орган не удаётся спасти.
- Волоскоклеточная патология развивается в клетках костного мозга. Лимфоцит видоизменяется и не выполняет заданные функции.
- Лимфоплазматический очаг отличается крупным размером. Долгое время находится в латентной форме. Поражает забрюшинное пространство. Обычно развивается у молодых женщин.
- Мальт-лимфома развивается в лимфоидной ткани органов ЖКТ и мочеполовой системы. Состоит из клеток промежуточного типа.
- Нодальная опухоль развивается медленно. Имеет благоприятный прогноз. Поражает любые лимфатические узлы.
- Экстранодальная патология локализуется внутри органов.
- Для узловой лимфомы характерно множественное поражение внутреннего органа. Заболевание имеет высокий уровень злокачественности.
- Медиастинальная (тимическая) опухоль средостения развивается в верхнем отделе грудной клетки. Диагностируется у пациентов среднего возраста.
- Анапластическая патология поражает лимфоузлы шеи и подмышечных впадин. Раковые клетки стремительно распространяются по организму, поражая отдалённые структуры. Alk-негативная опухоль диагностируется у 50% взрослых. Прогноз отрицательный. Аlk-позитивная лимфома обычно встречается у детей и отличается удовлетворительным прогнозом.
- Новообразование маргинальной зоны представлено лимфосаркомой. Поражается лимфоидная ткань забрюшинного пространства. Обычно опухоль крупнозернистая. Пациент испытывает постоянную сильную боль в области опухоли.
- Мантийноклеточная патология развивается экстранодально. Состоит из клеток мантийной области. Плохо реагирует на цитостатические средства. Очаг составляют зрелые лимфоидные элементы идентичные клеткам мантии.
- При лимфоме Беркитта отмечается повышенная полиферативная активность опухолевых клеток. Очаги возникают в лимфатической, кровеносной и кроветворной система Х.
Опухоль бывает крупно- и мелкоклеточной, индолентной, агрессивной и высокоагрессивной.
При вялотекущей форме возрастает риск рецидивов. С такой патологией люди живут не больше 7 лет. Индолентный тип лимфомы представляют лимфоцитарные, многоклеточные новообразования и Бета-клеточные опухоли маргинальной зоны.
С заболеванием агрессивной степени выживаемость пациентов резко сокращается в течение 2-3 месяцев. Для патологии характерны ярко выраженные симптомы. Очаг бывает диффузный крупноклеточный или смешанный и иммунобластный диффузный.
При обнаружении высокоагрессивной лимфомы Беркитта или лимфобластной опухоли больному осталось жить считанные недели или дни.
Клиника болезни
При лимфоме признаки нарушений в организме нарастают по мере увеличения опухоли. Первые тревожные симптомы – воспаление лимфатических узлов в одной или нескольких областях тела.
В течение 3 недель больной отмечает появление перечисленных изменений:
- Резкое снижение массы тела;
- Высокая температура;
- Вялость и сонливость;
- Повышенное потоотделение во время ночного сна;
- Бледность и серость кожи;
- Синяки и подкожные кровоизлияния;
- Онемение участков тела, обычно конечностей;
- Развивается апластическая анемия.
Специфические симптомы зависят от локализации новообразования:
- При поражении кожи человек отмечает постоянный зуд в определённой области.
- При лимфоме органов желудочно-кишечного тракта характерны расстройства стула, тошнота, рвота и боль в брюшине.
- Для поражения области средостения свойственно развитие кашля и одышки.
- Если опухоль давит на суставы, человек испытывает боль, нарушается двигательная функция конечности.
- Лимфома селезёнки отличается значительным увеличением органа и деформацией живота.
- Если поражены миндалины, изменяется голос, появляется першение в горле и боль при глотательных движениях.
- Вторичные очаги в центральной нервной системе и головном мозге ухудшают зрение, провоцируют головные боли и паралич.
С поражением костного мозга связано возникновение лейкоза.
На фоне лимфомы может развиться плоскоклеточная опухоль головы или шеи.
Указанные симптомы могут указывать на неопасное заболевание, поэтому важно оценить злокачественность патологии.
Диагностические меры
Неуточнённая опухоль не подвергается лечению. Важно дифференцировать клетки очага и уточнить диагноз. Онкологи назначают комплекс инструментально-диагностических исследований:

- Клинические анализы мочи и крови.
- Ультразвуковая диагностика органов брюшной полости и лимфатических узлов шеи, ключицы, паха и других областей.
- Для уточнения состояния области средостения, органов дыхания и костной ткани проводят рентгенографию.
- Определение онкомаркеров, в частности, титры Бета-2-микроглобулина и белковые соединения.
- Пункции ликвора и костного мозга.
- Магнитно-резонансная и компьютерная томографии.
- Гистологическое исследование тканей опухоли предоставляет заключительный диагноз.
Лечебная тактика
Лечение назначается, опираясь на индивидуальные особенности пациента и лимфомы. Онкологи подбирают протокол исходя из размера очага, степени злокачественности и стадии болезни.
Для борьбы с В-клеточной лимфомой применяют химиотерапию. В зависимости от этапа развития патологии, курс цитостатиков включает один или несколько химиопрепаратов.
Влияние химии улучшает лучевая терапия. В роли самостоятельного лечения ионизирующее облучение применяется на первой стадии заболевания для высокодифференцированных новообразований и при вовлечении в онкологический процесс костной ткани.
При агрессивной опухоли, распространившей клетки по всем отделам организма, лучами воздействуют на самый агрессивный участок.
Если заболевание возвращается повторно, симптомы и течение болезни проходят в более тяжёлой форме. Рекомендована срочная пересадка костного мозга.
Крупные опухоли удаляют хирургически. Резекция злокачественного очага вместе с частью здоровой лимфоидной ткани сопровождается лучевой и химиотерапией. Метод увеличивает жизненные шансы пациента в 3 раза. Пятилетняя выживаемость при адекватном лечении встречается у большей части обратившихся больных.
Прием цитостатических средств негативно влияет на здоровые клетки организма. Подавляется иммунитет. Для нормализации защитных сил пациенту назначают иммунотерапию с применением интерферон-содержащих препаратов.
При терминальной стадии заболевания рекомендована паллиативная терапия для снятия симптомов интоксикации и улучшения качества жизни онкобольного.
Когда человек узнает о наличии злокачественного процесса, нередко случаются психические расстройства и глубокая депрессия. В таком случае необходима консультация психолога и поддержка близких людей. Оптимистически настроенные пациенты лучше справляются с лимфомой и быстрей входят в ремиссию.
Нетрадиционная медицина не способна исцелить человека от рака. Приём народных средств усугубит течение болезни и позволит опухолевым клеткам основательно проникнуть в организм больного. Гомеопатические препараты могут использоваться как поддерживающая терапия после основного лечения и назначения врача.
При развитии лейкемии на фоне облучения и приёма цитостатиков также рекомендуется трансплантация костного мозга. Метод позволяет возобновить кроветворный процесс и побороть онкологические проблемы. Для операции существует ряд противопоказаний и осложнений.
Восстановление и прогнозы на жизнь
Реабилитация включает кардинальное изменение образа жизни: отказ от вредных привычек, исключение вредной пищи и стабильное занятие лечебной физкультурой. Важно усилить противостояние иммунитета к раковым клеткам.
Лечение В-клеточной лимфомы на первой стадии эффективно в 90% случаев. При второй стадии пятилетняя выживаемость составляет 50%. На третьей – 30%. Четвёртая стадия всегда подразумевает скоропостижную смерть, выживает 8% пациентов.
Больной вправе оформить инвалидность 2 или 3 группы после полученного лечения.

-
6 минут на чтение

Крупноклеточная лимфома — это опухоль злокачественного характера, при формировании которой происходит поражение лимфатической системы. Новообразование характеризуется бесконтрольным распространением раковых клеток. При замещении здоровых клеточных структур на атипичные происходит токсическое отравление человеческого организма.
- Что такое
- Классификация
- Диффузная В-крупноклеточная
- Медиастинальная
- Анапластическая
- Маргинальная
- Из клеток мантийной зоны
- Первая
- Вторая
- Третья
- Четвертая
- Причины
- Симптомы
- Диагностика
- Анализ крови
- Биопсия
- Инструментальные методы
- Дополнительное исследование
- Лечение
- Медикаментозный
- Химиотерапия
- Лучевая терапия
- Хирургический
- Прогноз
- Профилактика
Что такое
Крупноклеточная лимфома представляет собой онкологическое заболевание лимфосистемы, в результате которого клетки бесконтрольно начинают делиться и расти. При этом старые клеточные структуры не отмирают.
В патологический процесс могут вовлекаться все системы и органы организма. При этом развитие новообразования может отмечаться не только в лимфоузлах, но также и во внутренних органах.
В тот момент, когда происходит замещение здоровых клеток раковыми, процесс выработки эритроцитов нарушается. В результате организм перестает получать необходимое ему количество кислорода, не может справляться с различными инфекциями и тромбоцитами. При уменьшении уровня этих элементов могут появляться множественные кровотечения.

- Онкогематология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Патология может диагностироваться у любого человека вне зависимости от возраста и половой принадлежности. В онкологический процесс, как правило, вовлекаются лимфоузлы, расположенные в органах желудочно-кишечного тракта, шейном отделе, яичках, брюшной полости. Кроме того, не исключается распространение опухоли на щитовидную и слюнные железы, головной мозг и костные ткани.
При дальнейшем прогрессировании болезни поражаются печень, почки и легкие.
Классификация
Крупноклеточная лимфома подразделяется на несколько разновидностей.
Данный вид болезни входит в группу агрессивных лимфом и относится к неходжкинским. В этом случае малые лимфоциты выступают в роли поисковиков чужеродных клеточных структур. После того как они обнаруживаются, в иммунную систему подаются сигналы определенного типа.
В данной цепочке главную роль выполняют именно лимфатические узлы, которые представлены разделенными областями и имеют определенное строение. При этом каждому из них отводится своя функция. В тот момент, когда происходит развитие диффузной в-клеточной лимфомы, представленное строение лимфоузлов разрушается.
Поскольку локализация онкологических клеток происходит по диффузному типу, другими словами, они могут располагаться в любом органе или ткани, отсюда и название той разновидности патологии.
Диффузная лимфома классифицируется на обычную крупноклеточную и бета-клеточную с вирусом Эпштейна-Барра и воспалительными процессами хронической формы.
Это вид неходжкинских лимфом характеризуется стремительным прогрессированием, но, несмотря на то, не вызывает особых сложностей во время проведения терапевтических мероприятий.
При этом типе опухоли поражению может подвергаться любой орган, расположенный в грудном отделе. Появление болезни связывают с атипичными клетками, а также их перерождением. При мутации клеточных структур во время первичной медиастинальной патологии происходит формирование ткани, которая и принимает непосредственное участие в появлении злокачественной опухоли.
При медиастинальной лимфоме новообразование отличается быстрым распространением и агрессивностью. В процесс метастазирования могут вовлекаться близлежащие системы и органы, нарушая их нормальное функционирование.
Лимфома формируется из белых кровяных телец, которые предназначены для борьбы с инфекционными процессами.
Данная разновидность диагностируется только в 2 процентах случаев всех болезней лимфосистемы. Однако отмечается широкая распространенность заболевания среди детей.
В группу повышенного риска входят, как правило, молодые люди, преимущественно мужская половина населения.
Анапластическая форма отличается стремительным прогрессированием уже в начале развития. Поражению подвергаются не только лимфоузлы, но также легкие, мягкие ткани, печень и кожные покровы.
Название лимфомы происходит из ее места локализации. Как правило, маргинальная зона находится в селезенке, на границе белой и красной пульпы. Этот тип опухоли характеризуется вялым течением.
Для этой разновидности характерен быстрый рост злокачественных клеток и формирование мутированных хромосом. Процесс протекает со скрытыми признаками, что затрудняет диагностику болезни на ранних этапах развития.
В процесс может вовлекаться костный мозг, селезенка, периферическая кровь.
В зависимости от характера течения, крупноклеточная лимфома может быть низкой, средней и высокой степени злокачественности.
Кроме того, онкологическое новообразование проходит несколько стадий в своем развитии.
Опухоль не выходит за границы области одного лимфоузла.
Происходит поражение двух и более узлов.
При формировании лимфомы диффузного типа третьей степени поражаться могут лимфатические узлы, которые располагаются с двух сторон относительно диафрагмы.
На 4 стадии онкологический процесс захватывает все близлежащие структуры и внутренние органы.
Причины
До настоящего времени точные предрасполагающие факторы появления крупноклеточной лимфомы так и не были установлены. Однако у специалистов есть некоторое предположение, что онкологический процесс имеет вирусную природу происхождения. Среди возбудителей болезни выделяют вирусы Хеликобактер пилори и Эпштейна-Барра.
Кроме того, заболевание может начать развиваться на фоне пересадки соматических органов, что провоцирует появление миелосупрессии в хронической форме.
К основным причинам появления лимфомы крупноклеточного типа специалисты относят:
- генетику (патология передается по наследству);
- болезни аутоиммунной системы вне зависимости от их формы;
- гепатит С;
- хирургическое вмешательство по трансплантации анатомических структур;
- иммунодефицит приобретенного типа;
- снижение иммунной системы.

- Онкогематология
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
Кроме того, существуют и внешние факторы, которые могут спровоцировать появление крупноклеточной лимфомы. Это:
- вирусы и патогенные бактерии;
- токсины и прочие отравляющие вещества.
Все вышеперечисленные причины оказывают негативное воздействие на лимфоциты, в результате чего происходит формирование в-клеточной лимфомы.
Симптомы
Клиническая картина онкологической патологии в большей степени зависит от места локализации новообразования. Патологический процесс сопровождается:
- повышенной утомляемостью и сонливостью;
- усиленным потоотделением;
- быстрым увеличением лимфатических узлов;
- повышением температуры тела, в особенности ночью;
- нарушением функционирования органов желудочно-кишечного тракта;
- стремительным снижением массы тела.
Если развивается внутрисосудистая крупноклеточная диффузная лимфома, то пациенты начинают жаловаться на:
- онемение и паралич верхних и нижних конечностей;
- снижение зрительной функции;
- потерю координации движения;
- ярко выраженные головные боли;
- изъязвления на коже.
При вовлечении в злокачественный процесс грудной клетки и брюшины отмечается тяжесть в области живота, трудности с дыханием, болезненность в поясничном отделе, ректальные кровотечения.
Диагностика
Для постановки правильного диагноза специалист прежде всего собирает всю необходимую информацию относительно анамнеза жизни больного и имеющихся у него жалоб. После этого проводится внешний осмотр пациента. Далее, для получения более точной картины врач назначает диагностическое обследование.
Данный метод покажет концентрацию эритроцитов, лейкоцитов и тромбоцитов в составе кровяной жидкости. Биохимический анализ определяет уровень липидов, глюкозы и прочих элементов. Именно этот анализ более точно покажет нарушения в человеческом организме.
Данная методика относится к основным при диагностировании патологии. Суть ее заключается в заборе биологического материала, в частности, лимфоидной ткани, которую в дальнейшем направляют на гистологическое и цитологическое исследование. Благодаря биопсии подтверждается или опровергается развитие злокачественного новообразования.
В эту группу мероприятий входит рентгенография, компьютерная и магниторезонансная томография. Они позволяют установить вид опухоли, стадию течения процесса, степень его распространенности и месторасположение образования.
Сюда относятся иммуногистохимические и молекулярно-генетические исследования.
На основании данных проведенного обследования, ставится окончательный диагноз и подбирается оптимальная терапия.
Лечение
При крупноклеточной лимфоме могут применяться различные терапевтические тактики.
Использование медикаментозных препаратов целесообразно в начале развития болезни. Назначают, как правило, препараты группы иммуномодуляторов (Интерферон-альфа), антибиотики и противовирусные.
К наиболее востребованным и эффективным относят Этопозит, Метотрексад, Аспарагзин и другие.
Чаще всего такое лечение проводится совместно с химиотерапевтическим.
Суть ее заключается в применении цитотоксических средств, действие которых направлено на уничтожение раковых клеток и прекращение дальнейшего роста новообразования. Специалисты отдают предпочтение таким препаратам, как Доксорубицин, Винбластин, Блеомицин. В более тяжелых ситуациях назначают Онковицин и Циклофосфан.
Химиотерапия может проводиться до операции или после, а также при неоперабельной крупноклеточной лимфоме четвертой степени.
Для достижения максимально эффективного результата рекомендуется применять не менее двух курсов терапии.
При выборе медикаментозных препаратов и дозировки необходимо учитывать возраст больного, его общее состояние, размер опухоли, стадию и степень распространения онкопроцесса.
Основная задача облучения – уничтожить атипичные клетки и предотвратить рецидив болезни. В том случае на новообразование воздействуют рентгеновскими лучами, которые разрушают раковые клеточные структуры.
Весь ход процедуры контролируется специалистом. Благодаря такой методике удается полностью избавиться от опухоли или остановить ее дальнейший рост, что значительно повышает шансы на выживание.
Оперативное вмешательство показано при начальных стадиях и отсутствии противопоказаний. В ходе операции опухоль полностью удаляется вместе с частью здоровых тканей.
Прогноз
Если лимфома диагностирована в начале своего формирования, а лечение было начато вовремя, то выживаемость на протяжении пяти лет отмечается в 95 процентах случаев. При более запущенных стадиях прогноз менее благоприятный, а продолжительность жизни в течение 5 лет наблюдается примерно у 60 процентов больных.
В 80 процентах случаев в первые 12 месяцев болезнь возвращается.
Профилактика
Чтобы предотвратить развитие крупноклеточной лимфомы, специалисты советуют придерживаться общепринятых профилактических мер. Прежде всего рекомендуется отказаться от курения и употребления спиртных напитков, вести активный образ жизни, больше времени проводить на свежем воздухе.
Кроме того, важно внимательно следить за своим здоровьем и регулярно проходить диагностическое обследование, что позволит выявить заболевание на ранних этапах формирования злокачественной опухоли.
Крупноклеточная лимфома представляет собой злокачественное новообразование, которое может поражать лимфоузлы любых систем и органов. При раннем диагностировании в 95 процентах болезнь излечима. Если заболевание выявляется на более поздних сроках, то шансы на выздоровление уменьшаются.
Анапластическая крупноклеточная лимфома (АККЛ) является самостоятельной клинико-морфологической единицей, которая характеризуется частым возникновением у детей (20-30% всех неходжкинских лимфом (НХЛ)) и редко встречающимся вариантом НХЛ у взрослых — около 5%.
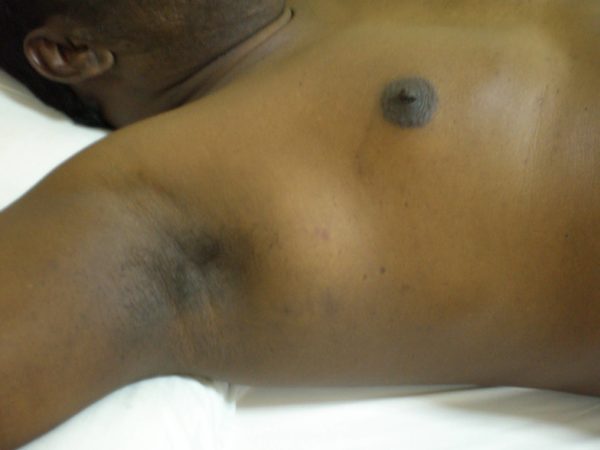
По данным литературы, характерными для системной АККЛ являются экстранодальные опухолевые очаги, наблюдаемые приблизительно в 2/3 случаев; наиболее часто бывают поражены кожа, кости и мягкие ткани.
Поражения центральной нервной системы и желудочно-кишечного тракта редки.
Первичные АККЛ кожи исходно возникают только в коже и составляют около 10% всех лимфом кожи.
Субстратом анапластической крупноклеточной лимфомы являются клетки различных морфологических характеристик, современные представления о которых позволяют по-новому осмыслить основы систематизации и выделения различных вариантов АККЛ: классический, мономорфно-клеточный, мелкоклеточный, лимфогистиоцитарный вариант и вариант, богатый нейтрофилами. В конце 1980-х годов диагностика некоторых случаев АККЛ была связана с выделением цитогенетической аномалии — хромосомной транслокации (2;5).
Клонирование в 1994 г. полученного в результате слияния NPM (нуклеофозмин)-АLК (анапластической лимфомы киназа) гибридного гена, стало значительным прогрессом в детальной характеристике АККЛ. Фундаментальные исследования кардинальным образом изменили представления о лимфоидных элементах различных этапов и линий дифференцировки.
Анапластические крупноклеточные лимфомы представляют собой гетерогенную группу злокачественных опухолей лимфоидной природы. Научный интерес к АККЛ обусловлен редкой частотой заболеваемости у взрослых, многообразием клинических проявлений, отсутствием четких дифференциально-диагностических критериев различных вариантов АККЛ и единого стандарта терапевтических подходов. В литературе широко обсуждается вопрос о насущной необходимости детального изучения этой категории лимфом с учетом клинических и прогностических особенностей.
Общие сведения о анапластической крупноклеточной лимфоме
Анапластическая крупноклеточная лимфома была впервые выделена более 20 лет назад и за это время подверглась интенсивному изучению. Основанием для ее выделения послужила экспрессия опухолевыми клетками активационного антигена CD30/Ki-1, члена семейства TNF-рецепторов (tumor necrosis factor).
Клетки неходжкинских лимфом, которые экспрессировали этот антиген, были крупными с полиморфными ядрами, широкой цитоплазмой, что нашло отражение в предложенном для обозначения этого морфологического варианта лимфомы названии — анапластическая крупноклеточная лимфома, CD30+. Этот антиген был изначально обнаружен в клетках Березовского-Штернберга при лимфоме Ходжкина (ЛХ) и назван Ki-1, что дало основание первичного описания АККЛ в Кильской классификации как Ki-1-позитивной (положительной) лимфомы.
Фундаментальные исследования и внедрение в клиническую практику иммунофенотипирования кардинальным образом изменили представления о лимфоидных элементах различных этапов и линий дифференцировки. Этот процесс ознаменовался созданием Европейско-американского пересмотра лимфоидных опухолей — REAL (1994 г.), который позднее был положен в основу классификации Всемирной организации здравоохранения (ВОЗ) 2001 г. и 2008 г.
Результаты проведенных исследований показали, что лимфомы с морфологией АККЛ имели Т-клеточную природу в 75% случаев, В-линейную принадлежность в 15% и около 7% имели О-иммунофенотип, что нашло отражение в Кильской классификации, в которой этот вариант лимфомы был представлен в рубрике как В-клеточных, так и Т-клеточных лимфом.
Основанием для ее выделения послужили:
1) отсутствие экспрессии ALK-белка в большинстве случаев;
2) наличие доказательств трансформации из фолликулярных лимфом;
3) наличие соматических мутаций в генах IgH V-области.
Впоследствии было разработано несколько методов распознавания генетического поражения: полимеразная цепная реакция (PCR), флюоресцентная in situ гибридизация (FISH) и иммуногистохимия (ИГХ) со специальными антителами, направленными на идентификацию продуктов t (2;5). Гибридный ген NPM-ALK кодирует химерный белок, который состоит из N-концевой части молекулы NPM (аминокислоты 1-117), связанной со всем цитоплазматическим доменом нейроспецифичного рецептора тирозинкиназы ALK.
Считается, что механизм действия гибридного белка NPM-ALK в лимфомагенезе реализуется с помощью аберрантного фосфорилирования внутриклеточных субстратов. В последние годы возрос интерес к выявлению специфических молекулярных признаков, которые в дополнение к гистологическому типу и клиническим особенностям могут помочь в определении прогноза у больных агрессивными лимфомами.
На протяжении последних лет АККЛ была тщательным образом изучена с целью ответа на вопрос: являются ли до сих пор известные морфологические, иммунофенотипические и клинические формы анапластической крупноклеточной лимфомы вариантом одной и той же болезни или же они представляют собой разные патологические процессы. В последней классификации ВОЗ 2008 г. предпринята попытка выделить отдельные морфоиммуногистохимические нозологические единицы внутри неоднородной группы системной АККЛ на основе экспрессии ALK-белка.
Этиология
Этиология АККЛ окончательно не изучена. Высказываются мнения о значении факторов, способных увеличить риск развития заболевания. Некоторые ученые предполагали, что вирус Эпштейна-Барр (EBV) играет определенную роль в патогенезе АККЛ.
Однако последние работы на основе анализа 64 пациентов, страдающих АККЛ, не выявили подобной корреляции. Авторы предположили, что предыдущие сообщения западных исследователей о роли EBV у пациентов, страдающих анапластической крупноклеточной лимфомой, были, вероятно, обусловлены включением в рассматриваемый список больных, страдающих лимфомами В-клеточной природы с экспрессией CD30.
Морфология
Если в первых исследованиях, посвященных диагностике АККЛ, субстрат опухоли был представлен преимущественно крупными полиморфными анаплазированными клетками, то по мере накопления материала, расширения спектра иммуногистохимических и молекулярно-генетических исследований стало очевидным, что эта лимфома гетерогенна морфологически.
На основании размеров, преобладающих в ткани опухолевых клеток, и характера реактивного компонента наряду с крупноклеточным (классическим) морфологическим вариантом АККЛ были выделены и другие варианты: мономорфно-клеточный, лимфогистиоцитарный, богатый гранулоцитами, мелкоклеточный и некоторые другие.
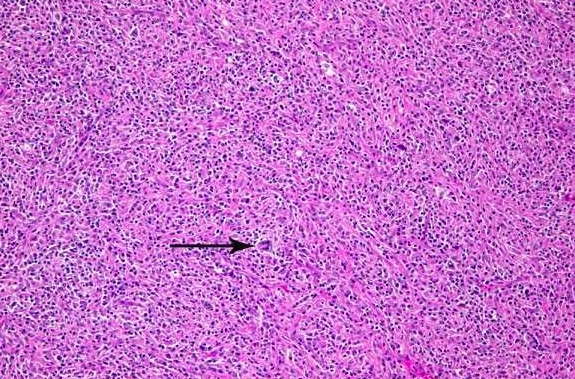
Для классического (общего, крупноклеточного) типа, который составляет примерно около 70% всех случаев АККЛ, характерно наличие крупных плеоморфных клеток с обильной цитоплазмой, которая вы глядит серо-голубой при окрашивании гематоксилином и эозином. Ядра опухолевых клеток полиморфные, имеют подковообразную, почковидную форму, выглядят фрагментированными, обычно содержат мелкие базофильные ядрышки.
Опухолевые клетки классического варианта анапластической крупноклеточной лимфомы имеют разнообразный характер роста. При дискретном типе роста они располагаются среди клеток реактивного компонента, что может усложнять дифференциальную диагностику с лимфомой Ходжкина. Помимо дискретного типа роста встречаются диффузные разрастания опухолевых клеток. Плотно прилегая друг к другу, они образуют синцитиеподобные поля. При этом элементы реактивного компонента или отсутствуют, или крайне малочисленны.
Нередко, особенно при частичном поражении лимфатического узла, наблюдается внутрисинусный рост. Реактивный компонент классического варианта обычно смешанно-клеточный. Иногда преобладают гистиоциты, представленные макрофагами или эпителиоидными клетками. Гистиоциты равномерно располагаются среди опухолевых клеток или образуют очаговые скопления.
Часть исследователей включают мономорфно-клеточный вариант АККЛ в состав классического варианта АККЛ, выделяя два подвида. Один содержит клетки с крупными ядрами, мелкими ядрышками и мелкодисперсным хроматином. Широкий ободок цитоплазмы имеет оксифильную окраску.
Во втором подвиде опухолевый инфильтрат представлен крупными клетками, имеющими округло-овальные ядра с одним центрально расположенным крупным ядрышком. Часто эту группу называют иммунобластным вариантом АККЛ. Для этого варианта характерна базофильная окраска широкой цитоплазмы опухолевых клеток.
Для мелкоклеточного варианта (5-10% всех случаев) характерно наличие смеси опухолевых клеток мелких и средних размеров. Крупные анапластические клетки с округло-овальными или полиморфными ядрами, составляющие меньшинство популяции опухолевых клеток, обычно сгруппированы вокруг небольших сосудов, что особенно заметно при ИГХ-окрашивании на CD30 и ALK-белок. Клетки мелкого и среднего размера превалируют в популяции, имеют светлую цитоплазму и обычно неправильной формы ядро.
Так как мелкие клетки могут давать как отрицательную, так и слабо положительную экспрессию CD30, эта опухолевая популяция лучше определяется при реакции с anti-ALK-антителами. Мелкоклеточный вариант может трансформироваться в АККЛ классического типа и часто ассоциируется с t(2;5). Иммунологические исследования выявили, что NPM-ALK-гибридный белок может быть обнаружен в ядрах мелких и крупных опухолевых клеток.
Все эти наблюдения достаточно убедительно свидетельствуют о том, что мелкоклеточный вариант является частью гистологического спектра анапластической крупноклеточной лимфомы. Вследствие преобладания мелких лимфоидных клеток ранее этот вариант при обычном исследовании диагностировали ошибочно как периферическую неспецифицированную Т-клеточную лимфому.
Из реактивных элементов в опухолевом инфильтрате могут присутствовать малые лимфоциты, нейтрофилы, плазматические клетки, эозинофилы, макрофаги с эритрофагоцитозом.
Мелкоклеточный вариант АККЛ встречается, в основном, у детей и молодых пациентов (средний возраст 14 лет).
Лимфогистиоцитарный вариант составляет 5-10% всех случаев АККЛ и похож на мелкоклеточный вариант, так как часто содержит мелкие неопластические клетки с полиморфными ядрами, среди которых встречаются более крупные опухолевые клетки и значительное количество реактивных гистиоцитов.
Последние благодаря эксцентрически расположенному округлому ядру и оксифильной цитоплазме напоминают крупные плазмоциты. Количество гистиоцитов может быть настолько велико, что популяция опухолевых клеток становится незаметной, приводя, таким образом, к неверному диагнозу — атипичного воспалительного поражения или гемафагоцитарного синдрома.
В таких случаях большую помощь в диагностике может оказать ИГХ-реакция на CD30 и ALK-белок. Вследствие большого количества гистиоцитов (иногда имеющих признаки эритрофагоцитоза) этот вариант в прошлом также неправильно диагностировали как злокачественный гистиоцитоз. Средний возраст пациентов при лимфогистиоцитарном варианте составляет 14,8 года.
Аругие гистологические формы. Иногда можно встретить иные формы АККЛ, которые необходимо уметь выделять, так как они могут быть неверно интерпретированы как атипичные воспалительные поражения или злокачественные опухоли, отличного от АККЛ гистогенеза.
В опухолевой ткани могут преобладать крупные гигантские клетки с полиморфными ядрами.
Опухолевый субстрат схож с мезенхимальной саркомой, особенно со злокачественной фиброзной гистиоцитомой. С помощью ИГХ-анализа легко их разграничить, так как у клеток злокачественной фиброзной гистиоцитомы отсутствует экспрессия CD30 и другие маркеры клеток лимфоидного происхождения.
Сложнее дифференцировать саркоматоидную форму АККЛ и воспалительную миофибробластическую опухоль у детей, так как в клетках последней может быть выражена экспрессия ALK-белка как следствие транслокации генакиназы и тропомиозиновых (ТРМ3 и ТРМ4) генов. ИГХ-анализ необходим для решения диагностической дилеммы, так как неопластические клетки АККЛ являются CD30+/ALK+, в то время как клетки воспалительной миофибробластической опухоли являются CD30-/ALK+ и экспрессируют ряд других маркеров мезенхимальной природы.
Перстневидную форму анапластической крупноклеточной лимфомы с крупными опухолевыми клетками и эксцентрически расположенными сдавленными ядрами можно спутать с метастатической карциномой. В таких случаях в состав диагностической панели всегда должны быть включены цитокератины, потому что связанный с эпителиальной мембраной антиген (ЕМА) часто бывает положителен в опухолевых клетках АККЛ, а CD30 может встречаться при некоторых карциномах.
Не так давно было сообщено о случаях АLК-позитивной АККЛ с обильной гранулематозной реакцией и мелкоклеточной формы АККЛ, похожей на воспалительные поражения лимфатических узлов. В отечной строме в небольшом количестве встречались малые лимфоциты, плазмоциты, гистиоциты и единичные сегментоядерные лейкоциты.
Среди них располагались опухолевые клетки мелких, средних и, реже, крупных размеров. Мелкие клетки имели округлые или неправильной формы ядра с конденсированным хроматином и скудной цитоплазмой. В клетках среднего размера — ядра преимущественно неправильной формы, хроматин грубый, гранулярный, цитоплазма амфофильна.
Крупные клетки отличались полиморфизмом, свойственным клеткам классического варианта АККЛ. При анапластической крупноклеточной лимфоме фиброз в опухолевой ткани встречается редко. Однако при наличии фиброза, особенно надулярного, и крупных клеток, похожих на клетки Березовского-Штенберга, разграничить АККЛ и ЛХ чрезвычайно сложно.
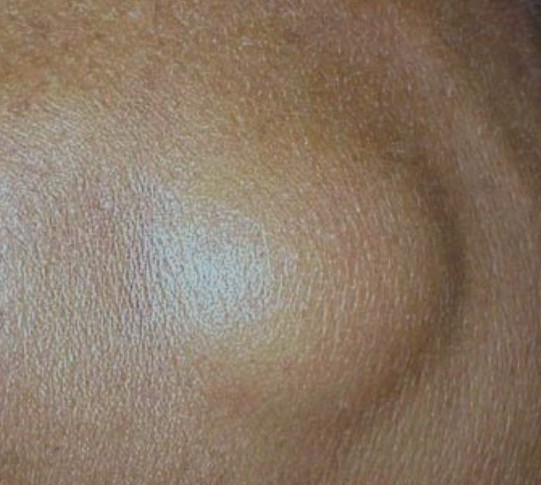
Первичная кожная анапластическая крупноклеточная лимфома характерна для лиц пожилого возраста, сообщения о проявлениях заболевания в юном возрасте единичны. Первичная кожная АККЛ характеризуется локализацией опухолевого инфильтрата исключительно в коже, часто с участками изъязвлений. Плотный диффузный инфильтрат состоит из крупных полиморфных опухолевых клеток.
Редко встречается инфильтрация эпидермиса, но, как правило, за счет реактивного компонента. Опухолевые клетки первичной кожной АККЛ содержат одно или несколько ядер округло-овальной или неправильной формы. Ядра с мелкими или крупными ядрышками. Реактивный компонент представлен малыми лимфоцитами, гистиоцитами, плазмоцитами, нейтрофилами и эозинофилами.
И.В.Поддубная, А.А.Семенова, Н.А.Пробатова
Читайте также:



