Лимфаденопатия брюшной полости при лимфоме
а) Терминология:
1. Синонимы:
• Неходжкинская лимфома (НХЛ)
• Лимфома Ходжкина (ЛХ)/Болезнь Ходжкина
2. Определение:
• Неоднородная группа злокачественных новообразований лимфоидного и миелоидного ростка
б) Визуализация:
1. Рекомендации по визуализации:
• Лучший метод визуализации:
о ПЭТ/КТ и КТ с контрастным усилением
2. КТ брюшной полости при лейкемии и лимфоме:
• Селезенка:
о Самая частая злокачественная опухоль селезенки
- Поражение селезенки и при НХЛ, и при лимфоме Ходжкина
- Часто поражение селезенки является первым проявлением НХЛ внутрибрюшной локализации
о Возможные множественные изменения при визуализации
- Диффузная сленомегалия без наличия отдельно лежащего объемного образования (образований):
Спленомегалия у пациентов с лимфомой необязательно означает ее лимфоматозное поражение
- Множественные мелкие гиподенсные поражения селезенки
- Единичное объемное образование селезенки: гиподенсное, плохо васкуляризованное, нечетко очерченное
• Печень:
о Печень поражается примерно в 40% при НХЛ:
- Выраженная регионарная лимфаденопатия может стать ключом к постановке диагноза
о Заболевание может проявляться в виде единичного/множественных образований или диффузной инфильтрации печени:
- Объемные образования обычно гиподенсные, слабо усиливающиеся при контрастировании, имеют инфильтративный характер
- Печень может быть диффузно гиподенсной (как при стеатозе) в результате лимфоматозной инфильтрации
• Поджелудочная железа:
о Может определяться дискретное объемное образование (плохо отграниченное, инфильтративного характера, не усиливающееся при контрастировании), которое часто ошибочно принимается за аденокарциному:
- Нет расширения протока либо атрофии железы
- Сосуды проходят через объемное образование без сужения или окклюзии
о Может проявляться в виде диффузной инфильтрации и увеличения поджелудочной железы, что часто ошибочно принимается за острый панкреатит:
- Нет жидкости вокруг поджелудочной железы или воспалительных изменений перипанкреатических тканей
• Надпочечники:
о Первичная лимфома надпочечников обычно проявляется в виде объемных образований надпочечников с обеих сторон; вторичная может быть односторонней либо двухсторонней
о Неспецифичное инфильтративное, гиподенсное, незначительно усиливающееся при контрастировании объемное образование с однородной структурой
• Лейкемия:
о Может проявляться так же, как лимфома
о Гранулоцитарная саркома (хлорома):
- Проявления лейкемии в виде мягкотканного объемного образования (образований) в лимфоузлах, во внутренних органах, в плевральной и брюшной полости
- Чаще всего острый миелоидный лейкоз (ОМЛ)
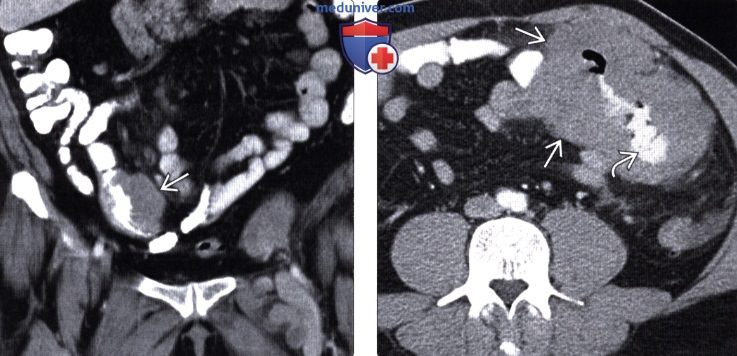
(Слева) При КТ с контрастным усилением в корональной плоскости визуализируется опухолевидное утолщение мягких тканей по краю подвздошной кишки. Обратите внимание на отсутствие обструкции кишки несмотря на значительное опухолевое поражение. Это характерное проявление лимфомы.
(Справа) На аксиальной КТ с контрастным усилением у ВИЧ-инфицированного пациента выявлено большое изъязвленное образование с наличием контраста в просвете тонкой кишки. Обратите внимание на типичное аневризматическое расширение просвета пораженной кишки вследствие опухолевой инфильтрации. Это часто встречающееся проявление лимфомы кишечника.
3. УЗИ брюшной полости при лейкемии и лимфоме:
4. Радионуклидная диагностика:
• ПЭТ/КТ:
о Высокая чувствительность (90%) и специфичность (91%):
ПЭТ; ПЭТ/КТ превосходит и ПЭТ, и КТ в отдельности
- При ПЭТ/КТ у 30% пациентов с НХЛ и лимфомой Ходжкина устанавливается более высокая стадия заболевания по сравнению с КТ
о Усиление накопления ФДГ зависит от степени дифференцировки опухоли:
- Высокодифференцированные опухоли обычно не накапливают ФДГ
- Агрессивные низкодифференцированные опухоли интенсивно накапливают ФДГ
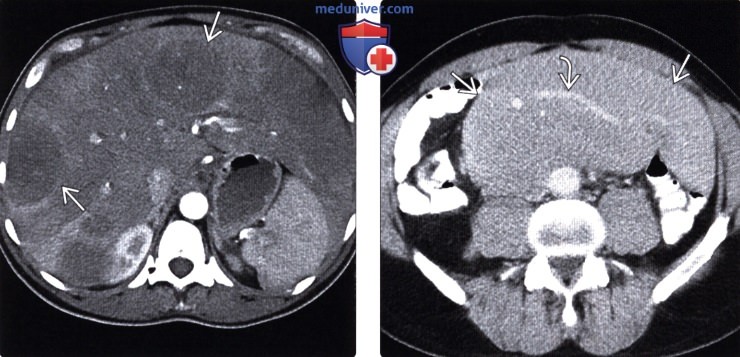
(Слева) При аксиальной КТ с контрастным усилением определяются множественные отдельно лежащие гиподенсные объемные образования в печени, а также выраженная диффузная инфильтрация большей части остальной паренхимы печени, выглядящей гиподенсной. При биопсии был подтвержден лимфоматозный характер инфильтрации.
(Справа) При аксиальной КТ с контрастом определяется большой конгломерат лимфатических узлов в брыжейке. Обратите внимание на сосуды внутри данного конгломерата, которые проходят сквозь него без сужения просвета или окклюзии, что является признаком, характерным для лимфомы.
в) Дифференциальная диагностика изменений брюшной полости при лейкозе и лимфоме:
1. Метастазы в лимфоузлах:
• Лимфаденопатия при лимфоме более выражена с тенденцией к слиянию лимфоузлов; сведений о первичной опухоли нет
2. Саркоидоз:
• Может проявляться так же, как и лимфома: гепатоспленомегалией, множественными гиподенсными узлами в печени/селезенке и лимфаденопатией
3. Инфекции:
• Туберкулез, ВИЧ и другие инфекции могут стать причиной лимфаденопатии
• При оппортунистических инфекциях могут появляться мелкие гиподенсные узелки в печен и/селезенке
4. Первичные злокачественные новообразования внутренних органов:
• Аденокарциномы желудка/кишечника вызывают более локальное утолщение стенки и сужение просвета, приводя к обструкции
• Выраженная лимфаденопатия не характерна для первичных злокачественных опухолей ЖКТ, печени, селезенки, поджелудочной железы и др.
5. Метастатическое поражение различных органов:
• Нет данных о первичной опухоли какого-либо органа в анамнезе пациентов с лимфомой
г) Патология:
1. Общая характеристика:
• Этиология:
о НХЛ и лимфома Ходжкина чаще возникают у пациентов с первичной вирусной инфекцией (Эпштейна-Барр)
о Хеликобактерная инфекция играет роль в возникновении MALT-лимфомы желудка
• Ассоциированные патологические изменения:
о При снижении иммунитета (СПИД, трансплантация органов)
- Выраженное увеличение распространенности НХЛ
2. Стадирование, градация и классификация лейкемии и лимфомы:
• Первичная лимфома: ограниченное поражение единственного органа ± окружающих лимфоузлов
• Вторичная лимфома: поражение отдаленных лимфоузлов или более чем одного органа
• Стадирование в соответствии с классификацией Ann-Arbor:
о Стадия I: поражение лимфоузлов одной области (I) или локальное поражение единственного нелимфатического органа или ткани (IE)
о Стадия II: поражение лимфоузлов двух и более областей на одной стороне от диафрагмы (II) ± локальное поражение единственного не лимфатического органа (НЕ)
о Стадия III: поражение лимфоузлов различных областей по обе стороны диафрагмы (III) ± локальное поражение не лимфатического органа или ткани (IIIE), селезенки (IMS), или обоих (IIISE)
о Стадия IV: диссеминированное/множественное поражение одного и более нелимфатических органов ± поражение лим-фоузлов/изолированное поражение нелимфатического органа с поражением отдаленных (не регионарных) лимфоузлов
д) Клинические особенности:
1. Проявления изменений брюшной полости при лейкозе и лимфоме:
• Наиболее частые признаки/симптомы:
о Боли в животе, тошнота, рвота, потеря веса, лихорадка, увеличение внутренних органов, пальпируемая лимфаденопатия
о Лабораторные данные: анемия, лейкопения, томбоцитопения из-за инфильтрации костного мозга/поражения селезенки
2. Демография:
• Возраст:
о Риск возникновения НХЛ увеличивается с возрастом:
- Средний возраст: 65 лет
о При лимфоме Ходжкина два пика заболеваемости (20-29 лет и >55 лет)
• Эпидемиология:
о Лимфома находится на пятом месте по частоте среди злокачественных новообразований в США, является причиной смерти от опухолей в 5% случаев
о 88% НХЛ и 12% лимфомы Ходжкина
о Внеузловые поражения более часты при НХЛ (20-40%), чем при лимфоме Ходжкина (4-5%)
3. Течение и прогноз:
• Лимфома Ходжкина: обычно поддается лечению
• НХЛ: прогноз зависит от типа и стадии заболевания:
о В целом прогноз хуже, чем при лимфоме Ходжкина
4. Лечение изменений брюшной полости при лейкозе и лимфоме:
• Зависит от стадии опухоли, гистотипа, симптоматики, общего состояния и возраста пациента, сопутствующих заболеваний:
о Хирургическое лечение при изолированном вовлечении одного органа; спленэктомия при вероятном изолированном поражении селезенки при торакальной форме лимфомы Ходжкина
о Лучевая терапия, химиотерапия (моно-/комбинированная), ритуксимаб (моноклональные антитела к CD20), пересадка костного мозга во всех случаях в зависимости от типа лимфомы
е) Диагностическая памятка:
1. Cabral FC et al: Peritoneal lymphomatosis: CTand PET/СТ findings and how to differentiate between carcinomatosis and sarcomatosis. Cancer Imaging. 13:162-70, 2013
Редактор: Искандер Милевски. Дата публикации: 20.1.2020
В брюшной полости расположено большое количество лимфатических узлов, которые могут увеличиваться в ответ на патологические процессы, протекающие в организме. Лимфаденопатия брюшной полости – так называется это нарушение. Причем увеличение лимфатических узлов не является самостоятельным заболеванием, а лишь симптомом, указывающим на то, что в организме произошел какой-то серьезный сбой. Само по себе это нарушение должно насторожить каждого человека. Точно выявить причину патологии и подобрать схему терапии может только врач.
Особенности патологии

Чувство тяжести в животе и метеоризм – типичные симптомы увеличения лимфатических узлов в брюшной полости
В организме человека расположено много лимфатических узлов, которые могут увеличиваться и воспаляться в ответ на различные нарушения. Лимфаденопатией брюшной полости называется увеличение одного или нескольких лимфатических узлов в абдоминальной зоне. Эти лимфоузлы расположены глубоко под кожей, пальпировать их самостоятельно нельзя, поэтому нарушение можно заподозрить по косвенным симптомам. Точно диагностировать патологию, а также болезни, которыми она была вызвана, может только квалифицированный специалист после ряда обследований.
Несмотря на специфику симптомов, лимфаденопатия не всегда опасна. Достаточно часто это нарушение развивается из-за общего снижения иммунитета, вирусных, грибковых и бактериальных заболеваний, устранение которых приводит к нормализации работы лимфатической системы. В то же время лимфоузлы могут увеличиваться на фоне опасных патологий, например, онкологии. В связи с этим не следует пытаться лечить нарушение самостоятельно, важно как можно скорее пройти комплексное обследование.
В МКБ-10 аденопатия забрюшинных лимфоузлов (второе название патологии) не имеет собственного кода. Абдоминальная лимфаденопатия обозначается кодом R59, как и другие формы увеличения лимфатических узлов.
Нарушение может наблюдаться у любого человека. Как правило, причину увеличения абдоминальных лимфатических узлов следует искать среди патологий органов брюшной полости.
Особенности симптоматики
Разобравшись, что такое забрюшинная (брюшная, или абдоминальная) лимфаденопатия, следует знать, как проявляется это нарушение. В целом типичные симптомы увеличения лимфатических узлов в брюшной полости следующие:
- ухудшение аппетита;
- боли в абдоминальной области;
- метеоризм, чувство тяжести;
- сильная слабость;
- быстрая утомляемость;
- ночная потливость;
- кожные высыпания.
На УЗИ заметны изменения внутренней поверхности брюшной полости, увеличение селезенки и печени, однако эти признаки не проявляются дискомфортом.
Достаточно часто при лимфаденопатии забрюшинных лимфоузлов присутствуют симптомы общего недомогания: слабость, умеренное повышение температуры тела, быстрая утомляемость. Пациенты часто отмечают ухудшение сна, ночную потливость, приливы.
Проблема заключается в том, что пациенты редко обращают внимание на такие симптомы, связывая их с пищевым отравлением, простудным заболеванием или перенапряжением.
Виды нарушения

В хроническую форму лимфаденопатия брюшной полости переходит в случае, когда основное заболевание не было вылечено
Абдоминальная лимфаденопатия характеризуется по локализации увеличенных лимфоузлов, течению нарушения, количеству пораженных узлов.
По локализации выделяют лимфаденопатию в забрюшинном пространстве, увеличение брыжеечных узлов, увеличение внутрибрюшных лимфоузлов. Лимфаденопатия брыжейки кишечника часто сопровождается метеоризмом и резями в кишечнике, в остальном же симптомы не зависят от точной локализации увеличенных узлов в абдоминальной области.
По количеству увеличенных узлов абдоминальная лимфаденопатия бывает:
- локальной;
- регионарной;
- генерализованной.
Для локальной формы нарушения характерно увеличение одного лимфатического узла брюшной полости. Регионарной называется патология, при которой увеличиваются несколько узлов в одной зоне (в данном случае – в брюшной полости). Генерализованной формой заболевания является увеличение больше трех групп узлов.
По характеру течения патология бывает:
- острой;
- хронической;
- рецидивирующей.
Острой называется первично проявившаяся патология. Как правило, ее связывают с инфекционными заболеваниями. В хроническую форму болезнь переходит в случае, когда основное заболевание не было вылечено, но его симптомы стихли, либо при неадекватной терапии причины увеличения лимфатических узлов. В этом случае лимфоузлы остаются увеличенными, однако острая симптоматика стихает. Рецидивирующей формой нарушения называется повторное увеличение лимфатических узлов в той же области после лечения. Обычно это происходит на фоне снижения иммунитета либо при обострении хронических заболеваний, которые могут повлечь за собой нарушение лимфотока и увеличение регионарных узлов.
Причины патологии
Туберкулез (вследствие распространения палочки Коха) влечет за собой увеличение лимфатических узлов в различных частях тела, включая брюшную полость
Лимфаденопатия мезентериальных лимфоузлов может быть спровоцирована различными причинами. К ним относят:
- инфекции;
- туберкулез;
- сифилис и ВИЧ;
- аллергические реакции;
- системные заболевания;
- гепатит;
- панкреатит;
- заражение паразитами;
- грибковые заболевания.
В целом, увеличение лимфатических узлов наблюдается на фоне снижения иммунитета. Это может быть вызвано даже сезонными ОРВИ. В то же время лимфатические узлы брюшной полости увеличиваются при наличии патологического очага в соседних органах. Пожалуй, самой опасной причиной являются злокачественные новообразования кишечника, желудка, печени и других органов, расположенных в непосредственной близости.
Нарушение очень часто возникает на фоне инфекционных заболеваний. Спровоцировать патологию могут различные вирусы, бактерии, грибки. Очень часто увеличение лимфатических узлов появляется на фоне сифилиса или ВИЧ. Причем длительное такое нарушение без каких-либо других симптомов является весомым поводом для сдачи анализов на ВИЧ.
Туберкулез вызывает увеличение лимфатических узлов в грудной клетке. Распространение палочки Коха по организму влечет за собой увеличение лимфатических узлов в различных частях тела, включая брюшную полость. При этом лимфаденопатия может выступать первым симптомом этого заболевания.
К неочевидными причинам лимфаденопатии брюшной полости относят тяжелые пищевые аллергии. Как правило, увеличение узлов лимфатической системы на фоне такого иммунопатологического процесса, как аллергическая реакция, диагностируется преимущественно у детей. Нарушение появляется из-за проникновения аллергена в брюшную полость. Достаточно часто это возникает на фоне пищевой аллергии, попадания пыльцы, пыли, шерсти животных в пищевод.
Лимфаденопатия является одним из симптомов патологий соединительной ткани. Увеличение узлов по всему телу, включая брюшную полость, может наблюдаться при ревматоидном артрите. По МКБ-10 эта патология обозначается кодом М05. Заболевание проявляется воспалением мелких суставов рук и ног, характеризуется хроническим течением с периодами обострения и ремиссии. Увеличение лимфатических узлов при этом связано с аутоиммунными процессами, в результате которых в лимфатической системе накапливаются специфические антитела, атакующие соединительную ткань в суставах человека.
Причиной нарушения также может выступать системная красная волчанка.

Лимфогранулематоз характеризуется высоким риском летального исхода, так как поздние стадии патологии плохо поддаются лечению
Это злокачественное заболевание, проявляющееся изменением лимфоидной ткани. По МКБ-10 заболевание обозначается кодом С81. Как правило, первичным симптомом патологии является увеличение шейных лимфоузлов (в 80% случаев), однако в 10% случаев в первую очередь происходят изменения в брюшных лимфатических узлах.
Патология характеризуется быстрым течением и высоким риском летального исхода, так как поздние стадии лимфогранулематоза плохо поддаются лечению. Опасность болезни заключается в трудности своевременной диагностики, так как на начальной стадии симптомы могут отсутствовать. Диагностировать патологию можно только инструментальными методами (УЗИ, МРТ), поэтому при появлении дискомфорта в брюшной полости следует как можно скорее обратиться к врачу.
Чаще всего лимфаденопатия брыжейки кишечника или брюшной полости ассоциируется с паразитарными инвазиями. Причиной увеличения лимфатических узлов чаще всего выступают гельминты или аскариды. Существует множество паразитарных болезней, вызванных различными возбудителями, в МКБ-10 они обозначаются кодами B65-B83.
Типичные симптомы заражения паразитами:
- изменение аппетита;
- общая слабость;
- потеря веса;
- ухудшение состояния волос, кожи, ногтей;
- плохой ночной сон;
- расстройства пищеварения;
- кожные высыпания;
- боли в желудке.
В тяжелых случаях наблюдаются симптомы интоксикации в ответ на продукты жизнедеятельности паразитов. Кроме того, некоторые виды паразитарных болезней (гельминты) вызывают дискомфорт вокруг анального отверстия, что является одним из специфических симптомов, позволяющих самостоятельно предположить диагноз.
Увеличение узлов в абдоминальной области может быть связано с заболеваниями пищеварительной системы. Так, патология может указывать на панкреатит (воспаление поджелудочной железы). В МКБ-10 болезнь обозначают кодом К85. Симптомы острого воспалительного процесса:
- острая боль;
- тошнота с рвотой;
- тахикардия;
- расстройства дефекации.
Тем не менее, лимфаденопатия характерна для хронического панкреатита и развивается из-за нарушения нормальных метаболических процессов в брюшной полости вследствие постоянного воспаления. При хроническом воспалительном процессе наблюдается нарушение оттока желчи, возможно возникновение псевдокист в поджелудочной железе.
Помимо перечисленных причин, вызвать увеличение лимфоузлов в брюшной полости могут злокачественные новообразования в других органах, которые метастазируют в лимфатическую систему.
Диагностика
УЗИ брюшной полости – один из самых информативных диагностических методов
Первичный осмотр проводит терапевт, а затем выписывает пациенту направления на дополнительные обследования. По результатам обследования врач ставит диагноз, но может направить и к другому специалисту, в зависимости от причины увеличения лимфоузлов.
Необходимый минимум обследований:
- физикальный осмотр;
- общий и биохимический анализы крови (для исключения инфекционных процессов);
- анализ кала (для исключения внутренних патологий ЖКТ);
- УЗИ и МРТ брюшной полости (для визуализации изменений в лимфоузлах).
По результатам анализов и исследования внутренних органов подбирается схема терапии с учетом причины лимфаденопатии.
Методы лечения
Забрюшинная лимфаденопатия не лечится, так как не является самостоятельным заболеванием. Терапия назначается только после определения причины увеличения лимфатических узлов и направлена на устранение основного заболевания.
- При инфекционных процессах необходимо определить тип возбудителя. В зависимости от характера заболевания врач назначает противовирусные, антибактериальные и противовоспалительные препараты.
- При системных микозах (поражение внутренних органов патогенной микрофлорой) назначают противогрибковые препараты.
- Туберкулез лечат антибиотиками. Курс лечения составляет не меньше полугода, пациенту назначают 5 различных препаратов.
- При аллергических реакциях необходимо вывести из организма аллерген. Следом проводится иммунокорректирующая терапия.
- В случае если причиной нарушения стал ревматоидный артрит, пациенту назначают нестероидные противовоспалительные препараты и глюкокортикостероиды для купирования обострения системного заболевания.
- Лимфогранулематоз лечат с помощью химио- и лучевой терапии.
- При глистных инвазиях применяют специальные антипаразитарные препараты.
В случае если увеличение лимфатических узлов вызвано патологиями пищеварительной системы, необходимо пройти ряд дополнительных обследований. Терапия включает противовоспалительные препараты и средства для нормализации пищеварения, обязательно назначается диета.

Забрюшинная лимфаденопатия – патологическое увеличение лимфатических узлов и последующее развитие воспалительного процесса в них. Это состояние представляет собой один из симптомов многих заболеваний различного происхождения, но не самостоятельной патологией.
При затяжном течении лимфаденопатия переходит в самостоятельную патологию и может привести к тяжелым осложнениям. В статье разберемся, что это такое – забрюшинная лимфаденопатия, и как ее лечить.
Отличие от лимфаденита

Даже незначительное увеличение лимфатических узлов – четкий сигнал о явном или скрытом патологическом процессе в организме. Лимфатические узлы выполняют роль естественного фильтра, связанного с кровеносной системой. Их основная роль – очищать кровь от потенциально опасных микроорганизмов.
При попадании инфекции в лимфатические узлы может развиться воспалительная реакция, захватывающая один из них, несколько лимфатических узлов или несколько групп.
Реакция лимфатических узлов на патологические процессы в организме может развиваться как самостоятельное воспалительное заболевание или как сопутствующий симптом другой патологии. Воспаление лимфатических узлов называют лимфаденитом, реактивное увеличение лимфатического узла – лимфаденопатией.
Лимфаденит протекает остро, с характерными для острого процесса симптомами. Пораженный лимфатический узел увеличивается в размерах, становится болезненным. Кожа над поверхностными лимфатическими узлами краснеет, наблюдается локальное повышение температуры.
Посмотрите видео о причининах воспаления лимфоузлов:
Поверхностные лимфоузлы сильно затвердевают, при локализации поражения в забрюшинном пространстве диагностика сильно затруднена в силу отсутствия характерных симптомов и невозможности внешнего осмотра. Со временем увеличенный лимфоузел может воспаляться.
Причины заболевания
Забрюшинная лимфаденопатия развивается вследствие попадания в лимфатический узел значительного количества биологических или иных материалов, провоцирующих воспаление. Это могут быть:

- Болезнетворные микроорганизмы и продукты их жизнедеятельности;
- Фрагменты отмерших клеток;
- Инородные твердые частицы;
- Некоторые продукты распада тканей.
Чаще всего внедрение провоцирующего агента происходит на фоне местных воспалительных процессов, острых, подострых или хронических, иногда – при инфекционных заболеваниях общего характера. Проникновение возбудителя возможно при его непосредственном контакте, через лимфу или кровь.
На фоне патологического процесса в лимфатические узлы патогены поступают в больших количествах. В ответ возрастает количество лимфоцитов и размер лимфоузла увеличивается. Степень увеличения лимфоузла связана с активностью процесса.

По мере прогрессирования основного заболевания в пораженных лимфатических узлах может развиться воспаление с переходом в гнойный процесс.
Скорость прогрессирования лимфаденопатии варьируется в зависимости от интенсивности и длительности воздействия патогенных факторов, а также их количества.
Непосредственной причиной развития забрюшинной лимфаденопатиии могут быть:
- Лямблии, токсоплазмы и другие простейшие;
- Гельминты;
- Грибковые инфекции;
- Патогенные бактерии;
- Вирусы.
Увеличение забрюшинных лимфатических узлов может возникать как одно из осложнений мезаденита или часть симптомокомплекса онкологических заболеваний. У детей подобные осложнения могут сопутствовать течению вирусного паротита, краснухи и других детских заболеваний. Клиническая картина может напоминать острый аппендицит.
Абдоминальная лимфаденопатия (увеличение лимфоузлов, расположенных в брюшной полости) может развиться на фоне мезентериального аденита или лимфомы.
Паховая локализация поражения возникает на фоне местных инфекций, в частности, является симптомом ряда заболеваний, передающихся половым путем.
Классификация

По продолжительности и особенностям течения различают:
- Острую;
- Хроническую;
- Рецидивирующую лимфаденопатию.
Дополнительно может использоваться классификация патологического процесса по степени выраженности гиперплазии лимфоузла. Этот критерий используется сравнительно редко, так нормальные размеры лимфоузлов из разных групп сильно отличаются.
По количеству вовлеченных в патологический процесс лимфатических узлов различают локальную, регионарную и генерализованную формы патологии.

О локальном поражении говорят при увеличении одного лимфоузла. При поражении нескольких лимфатических узлов, расположенных в смежных группах.
Самая тяжелая форма патологии – генерализованная, при которой патологические изменения затрагивают три и более группы лимфоузлов, располагающиеся в разных областях.
Около 70% случаев лимфаденопатии приходится на локальные, развивающиеся на фоне травм и ограниченных инфекционных поражений. Генерализованная форма патологии свидетельствует о серьезных нарушениях функций иммунной системы.
Узнайте больше об иммунной системе и лимфе здесь.
Симптомы
Основной признак развивающейся лимфаденопатии – увеличение лимфатических узлов. Увеличение паховых лимфоузлов можно заметить при поверхностном осмотре, при забрюшинной локализации поражения выявить характерные изменения возможно только на УЗИ или рентгеновском снимке.
Косвенными симптомами локализации поражения в брюшной полости могут быть:

- Потливость;
- Общая слабость;
- Устойчивое незначительное повышение температуры тела;
- Нарушения пищеварения, в частности, диарея;
- Увеличение селезенки и печени.
Возможны кратковременные приступы лихорадки и разлитой боли в животе. У пациентов может наблюдаться потеря веса, сильные боли в спине, вызванные механическим сдавлением нервных окончаний или стволов.
При инфекционном мононуклеозе у пациента появляется сыпь макулопапулезного типа, патология, развивающаяся на фоне гепатита, сопровождается желтухой и диспептическими явлениями. Возможны проявления крапивницы, боли в суставах.
Диагностика

Диагностика лимфаденопатии начинается со сбора анамнеза. С целью выявления наиболее вероятного возбудителя патологического процесса врач задает вопросы о перенесенных травмах, переливаниях крови, трансплантации органов.
Поскольку увеличение лимфоузлов является одним из симптомов некоторых ЗППП взрослых пациентов, спрашивают о количестве половых партнеров и вероятных случайных связях. Лимфаденопатия может указывать на очень серьезные проблемы со здоровьем, поэтому пациенту следует быть предельно честным.
Очень важно учитывать и возраст пациента, так как забрюшинная локализация поражений больше характерна для детей младше 12 лет. Выявление некоторых форм патологии у взрослых – достаточно редкое и потенциально опасное для жизни явление.
При внешнем осмотре врач пальпирует пораженные лимфоузлы, определяя их количество, размер, консистенцию, болезненность, наличие взаимосвязей и локализацию.
Подтверждение предположительного диагноза возможно после проведения лабораторных и инструментальных исследований. Пациента обязательно направляют на анализ крови.
В комплекс исследований входят:

- Общий клинический анализ;
- Общий анализ мочи;
- Биохимический анализ;
- Серологический анализ;
- Анализ на ВИЧ;
- Проба Вассермана.
При патологии в забрюшинной области проводят:
- УЗИ;
- Рентгенографическое обследование;
- КТ или МРТ;
- Остеосцинтиграфия.
При подозрении на онкологическую природу патологического процесса проводятся гистологические и цитологические исследования костного мозга и/или образца тканей пораженного лимфатического узла.
Лечение
Безболезненные увеличенные лимфатические узлы не всегда воспринимаются пациентом всерьез. Проявления лимфаденопатии в любом возрасте – не тот случай, когда можно пускать все на самотек и заниматься самолечением.
Лечение назначает только врач, исходя из данных, полученных при обследовании. Тактика подбирается индивидуально, терапия направлена на устранение основного заболевания.
В курс лечения лимфаденопатии могут быть включены:

При устранении основного заболевания лимфатические узлы быстро уменьшаются до нормальных размеров.
При подтвержденном злокачественном процессе пациенту назначается курс радиотерапии или химиотерапии. При отсутствии эффекта от консервативного лечения показано хирургическое вмешательство.
Профилактика
В силу разнообразия причин и факторов, провоцирующих развитие лимфаденопатии, главной мерой профилактики следует считать своевременное выявление и лечение основных патологий разного генеза.
При этом следует вести здоровый образ жизни, оптимизировать режим физической активности, качество питания, соблюдать правила гигиены и придерживаться рекомендаций, направленных на минимизацию рисков инфицирования и заражения паразитами.
Читайте также:

