Лимфаденит злокачественный что это

Лимфаденит – это воспалительное заболевание узлов лимфатической системы зачастую гнойного характера.
Как правило, это не самостоятельная болезнь, а симптом другого патологического процесса, протекающего в организме, или же сигнал о снижении защитных функций. Общими признаками заболевания являются системное и местное повышение температуры тела, гиперемия кожи, ее отек и зуд в области расположения лимфоузлов.
Симптомы лимфаденита чаще появляются на шее, а также в подмышечной зоне и в паху. Увеличение лимфатических узлов может быть единичным или наблюдаться одновременно в разных частях тела.
Что это такое?
Лимфаденит – это воспалительный процесс, который происходит в узлах лимфатической системы, то есть, в лимфоузлах. Эти узлы представляют собой периферические органы, в составе которых присутствуют очень важные клетки, отвечающие за защиту организма. Эти клетки имеют тесную взаимсвязь с кровеносной системой. Можно представить лимфатические узлы как своеобразные фильтры, которые не пропускают в организм вредные вещества и не дают им распространяться.
Воспаляются лимфоузлы чаще всего по причине инфекции, т.е. заражения организма микроорганизмами, вызывающими болезнь. Бактерии разносятся по телу кровью и лимфой, и оседают в лимфоузлах, провоцируя их воспаление. В зависимости от вида инфекции воспалиться могут лимфатические узлы в различных частях тела. Таким образом лимфаденит в большинстве случаев – это следствие какого-то инфекционного процесса, протекающего в организме.
Причины
Лимфаденит является вторичным состоянием, предшествует ему первичная болезнь, которая и дает начало воспалительному процессу. Диагностировать лимфаденит очень трудно и это требует досконального анализа собранных анамнестических данных и проведение нужных для постановки точного диагноза процедур.
Так, причиной специфического лимфаденита может быть туберкулез легких, актиномикоз, иерсиниоз, сифилис и вирус иммунодефицита человека. Если человек обнаруживает у себя увеличение лимфатических узлов, то ему необходима консультация специалиста.
Диагностику лимфаденита проводят согласно тому, к какой болезни склоняется врач. К примеру, если воспалены лимфоузлы в области шеи, нижней челюсти или в подмышечной впадине, а так же имеется наличие таких клинических симптомов, как усиленное потоотделение, быстрая утомляемость и спаечные процессы лимфоузлов, то это наводит на мысль, что у больного туберкулез. Чтобы подтвердить диагноз проводят рентгенограмму легких, анализируют состояние дыхательных органов путем введения бронхоскопа, назначают общий анализ крови и мочи.
Но бывают случаи, когда выявить причины лимфаденита достаточно просто. Когда увеличению лимфатических узлов соответствует только какая либо одна зона, тогда причина патологического процесса в области определенного участка лимфооттока. Например, если имеется нагноение руки, то это говорит о том, что воспалились лимфатические узлы подмышечной впадины, так как в этих узлах скапливается лимфа с данного участка тела человека. Но бывает, что лимфоузлы, выполняющие барьерную функцию, не дают возможность микроорганизмам проникнуть в лимфатическую систему и тогда воспалительный процесс незначительный.
Фурункулез, карбункулез, рожистое воспаление, остеомиелит, тромбофлебит, трофические язвы – это неизменные спутники лимфаденита. Увеличение лимфоузлов происходит так же при заболеваниях лор органов (ангина, тонзиллит, фарингит, отит), при детских инфекциях (паротит, дифтерия, скарлатина) и при кожных болезнях (пиодермия, диатезы различной этиологии, экзема). Эти причины лимфаденита неспецифические, потому что заболевание вызывают обычные стрептококки и стафилококки, которые всегда присутствуют в организме пациента, но активизируются только после влияния на него отрицательных воздействий.
Механизм возникновения лимфаденита
Лимфоузлы – это своего рода биологический фильтр для инфекции, которая может проникать в места повреждения кожи или во внутренние органы.
Лимфоузлы фильтруют внутри себя частицы распавшихся тканей, микробы и их токсины, в результате чего возникает воспалительная реакция и увеличение размеров лимфоузла. При этом зачастую первичные очаги к моменту увеличения и нагноения лимфоузлов уже могут полностью зажить.
С одной стороны – увеличение лимфоузлов и их воспаление – это попытка организма отгородиться от распространения инфекции по всему телу, но с другой стороны – концентрация в лимфоузлах инфекции с неспособностью организма ее быстро побороть – это формирование лишнего очага микробов, формирования гнойников и возможность распространения из них инфекции вглубь тела.
Зачастую при развитии особых инфекций внутри лимфоузлов инфекция и воспаление могут находиться длительно, порой до месяцев и лет.
Чаще всего поражаются лимфоузлы в области головы, шеи, подмышек, реже в паху, под коленями или в области локтей. Иногда возникает лимфаденит глубоких внутрибрюшных узлов, что называется мезаденитом.
Классификация
Существует несколько критериев, по которым происходит классификация лимфаденита. Продолжительностью болезни определяется острая или хроническая форма, тип инфекционного возбудителя делит патологию на специфическую или неспецифическую, характер прогрессирования определяет классификацию на гнойный или негнойный . Формы отличаются следующими характеристиками:
- Неспецифический тип возникает по причине проникновения в организм стрептококков, стафилококков и прочих гноеродных микробов, выделяющих токсины и провоцирующих процессы распада тканей. Лимфоузлы концентрируют проникшие патогены и увеличиваются в размерах.
- Специфический тип обусловлен опухолями или такими болезнями, как СПИД, туберкулез, токсоплазмоз, туляремия, инфекционный мононуклеоз, саркоидоз, актиномикоз, бруцеллез.
- Гнойная форма характеризуется воспалением клетчатки вокруг инфицированного лимфоузла, что приводит к отекам. Основной характеристикой этой формы является то, что нагноения и инфильтрат могут прорываться наружу.
- Негнойный тип определяется тем, что воспаление ограничивается пределами лимфатического узла.
- Катаральная форма свойственна первой стадии болезни. Воспаление происходит по причине нарушения проницаемости капилляров, в результате чего кровь проникает в ткань лимфоузла.
- Гиперпластический тип появляется на последних стадиях болезни. Его особенности заключаются в гиперплазии (разрастании) лимфоцитов воспалившегося лимфоузла и сильной инфильтрации лейкоцитами.
В зависимости от локализации возникновения воспалительных процессов лимфаденит бывает шейным, подчелюстным, паховым.
- Шейный лимфаденит связывают с различными воспалительными и опухолевыми процессами. Через область шеи полностью или частично проходит лимфа от всех частей тела. Острый стрептококковой фарингит, паратонзиллит, ангина, заболевания зубов и полости рта, респираторно-вирусные инфекции могут сопровождаться острым или хроническим лимфаденитом. В диагностике значение имеет локализация воспаленных лимфатических узлов. Узлы, расположенные сзади шеи могут изменяться в размерах при краснухе и токсоплазмозе, а увеличение околоушных узлов наблюдается при инфекциях конъюнктивальной оболочки.
- Подчелюстной лимфаденит встречается чаще и наблюдается в большинстве случаев в детском и подростковом возрасте. Развитием лимфаденита осложняется воспаление глоточных миндалин. Подчелюстные лимфатические узлы увеличиваются при стоматологических воспалительных процессах в ротовой полости, обострениях хронических тонзиллитов. Такой лимфаденит проходит с излечением основного заболевания.
- Паховый лимфаденит — чаще всего его причиной являются воспалительные заболевания наружных и внутренних половых органов, имеющие инфекционную природу. Вызывать увеличение паховых лимфатических узлов могут гнойные процессы нижней части туловища и конечностей.
Симптомы острого лимфаденита
При острой форме болезни происходит быстрое нарастание негативной симптоматики. Причиной развития патологии является поражение лимфатического узла высоковирулентной инфекцией.
- Отёк и гиперемия — местные явления, характеризующие борьбу лимфоцитов с вирусами и болезнетворными бактериями.
- Потеря аппетита, слабость, головная боль — развиваются на фоне отравления организма токсинами, которые выделяют возбудители воспаления.
- Нагноение в области лимфоузла — если имеет место образование гноя, то идет речь о развитии абсцесса, иногда наступает гнойное расплавление лимфатического узла.
- Развитие тахикардии — при запущенном процессе воспаление нарастает и даёт осложнение на сердечно-сосудистую систему.
- Газовая крепитация — при пальпации пораженного лимфоузла ощущается легкое похрустывание.
- Нарушение функциональных особенностей места локализации воспаления — из-за выраженного болевого синдрома человек не может двигать рукой или ногой, шеей, в зависимости от того, в какой области воспалился лимфатический узел.
При отсутствии своевременной терапии происходит перетекание заболевания в гнойную фазу, что в конечном итоге ведет к деструкции (расплавлению) узла с развитием аденофлегмоны или абсцесса. Процесс сопровождает общая слабость, озноб, повышение температуры и боль в мышцах. В некоторых случаях острый лимфаденит является симптомом рака.
Хроническая форма заболевания может растянуться на несколько месяцев, а в некоторых случаях на несколько лет. Болезнь начинает развиваться при инфицировании слабовирулентными патогенами или является результатом недолеченной острой формы лимфаденита, когда воспаление приняло затяжной характер.
В качестве симптомов могут проявиться:
- боли в зоне регионарных лимфоузлов.
- При этом отмечается увеличение лимфоузлов, их болезненность во время пальпации.
Если процесс заболевания прогрессирует и развивается периаденит, то описанные признаки могут усугубляться.
- Болезненные ощущения приобретают резкость, коже над лимфоузлами становиться гиперемированой, а при пальпации узлов больной чувствует боль.
- Лимфатические узлы, которые раньше можно было очень четко пальпировать, теперь сливаются между собой и с окружающими их тканями, к тому же они становятся неподвижными.
Хроническая форма свойственна специфическим лимфаденитам и имеет локализацию в зависимости от расположения лимфатического узла (шейный, паховый, подчелюстной и другие).
Как выглядит лимфаденит: фото

Диагностика
Первым делом специалист осмотрит лимфоузлы методом пальпации. У здоровых людей они достаточно мягкие, легко смещаемы относительно соседних тканей, абсолютно безболезненны и не увеличены – у пациентов нормального телосложения лимфоузлы вообще трудно прощупать, другое дело – худощавые пациенты, особенно дети и подростки. Далее в зависимости от результатов обследования будет принято решение о применении других диагностических мероприятий, в частности, может потребоваться:
- общий анализ крови, показывающий изменения ее состава. При этом может быть заподозрено наличие опухолевых процессов – и тогда придется провести биопсию узла, т.е. забор его ткани для гистологического исследования;
- анализ на ВИЧ;
- УЗИ периферических лимфоузлов и органов брюшной полости (особенно селезенки и печени);
- компьютерная томография;
- осмотр ЛОР-врача;
- диагностически-лечебная операция проводится в случае наличия хирургической патологии: вскрытие и дренирование получившейся полости, а так же осмотр прилежащих органов и тканей на предмет наличий гнойных рани абсцессов;
- у пациентов детского возраста первым делом исключается (либо подтверждается) отек Квинке – аллергическая реакция, угрожающая жизни, а так же весьма похожие на увеличенные лимфоузлы врожденные кисты и опухоли в районе шеи;
- кожно-аллергические пробы, микроскопические исследования мокроты и крови, рентген, учет контакта с больными туберкулезом – все эти манипуляции проводятся в случае обнаружения специфического лимфаденита;
- лимфаденит в паховой области требует исключения наличия паховой грыжи, а так же проведения ряда исследований для того, чтобы подтвердить (исключить) наличие венерических заболеваний.
Как лечить лимфаденит?
Так, если имеют место начальные стадии лимфаденита, то лечение достаточно консервативно:
- создание условий покоя для пораженного участка;
- физиологическое лечение: электрофорез, ультразвуковая терапия, гальванизация;
- противовоспалительные мази и препараты.
В большинстве случаев гиперпластический и катаральный лимфаденит, протекающий в острой форме, лечится консервативно. Больному рекомендуют обеспечить состояние покоя для пораженной области и назначают ему антибиотикотерапию с учетом чувствительности патогенной флоры, а также витаминотерапию и УВЧ-терапию.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Главное – это лечение основного заболевания, на фоне которого развилось воспаление лимфатических узлов. Лекарствами, которые используются при лечении лимфаденита, являются:
- Нестероидные противовоспалительные препараты: Кеторолак, Нимесулид;
- Антигистаминные препараты: Цетиризин;
- Антибиотики: Амоксиклав, Цефтриаксон, Клиндамицин, Бензилленициллин;
- Противовирусные лекарства: Ацикловир, Римантадин;
- Противотуберкулезные лекарства: Этамбутол, Рифампицин, Капреомицин;
- Противогрибковые: Флуконазол, Амфотерицин В.
К хирургическому лечению прибегают при развитии гнойных осложнений лимфаденита – абсцесса и аденофлегмоны.
- Под местным или общим обезболиванием проводится вскрытие гнойного очага, удаление гноя и разрушенных тканей.
- Определяется распространенность гнойного процесса, степень поражения близлежащих органов и тканей.
- В конце операции очаг нагноения промывается антисептическими растворами (например, фурацилином), рана ушивается и дренируется — в полость раны устанавливается специальная трубка (дренаж), через которую происходит отток воспалительный жидкости и гноя, а также могут вводиться различные антисептические растворы.
К какому доктору обращаться?
При болезненном увеличении лимфатических узлов в любом участке тела следует как можно скорее обратиться за консультацией к семейному врачу. Доктор внимательно изучит пораженную область, осмотрит все остальные группы лимфатических узлов, назначит лабораторные анализы, а при необходимости направит на консультацию к другим специалистам.
В зависимости от расположения и вида лимфаденита может понадобиться консультация следующих специалистов:
- Оториноларинголога (ЛОРа) и/или стоматолога – при воспалении подчелюстных и шейных лимфоузлов.
- Уролога – при воспалении паховых лимфоузлов.
- Терапевта – при воспалении лимфатических узлов в грудной или брюшной полости (выявленном с помощью различных инструментальных методов диагностики).
- Дерматолога – при хронических инфекционных заболеваниях кожи.
- Фтизиатра – при туберкулезном лимфадените.
- Хирурга – при наличии признаков гнойного процесса в воспаленных лимфоузлах.
Основными направлениями в лечении лимфаденита являются:
- медикаментозное лечение;
- физиотерапия;
- народные методы лечения;
- хирургическое лечение.
Осложнения
Это заболевание может осложниться следующими состояниями: кожный абсцесс, остеомиелит, менингит, энцефалит, септический артрит и сепсис. Последние перечисленные состояния при не эффективном или неправильном лечении могут привести к инвалидизации и смерти больного.
Профилактика
Для того, чтобы избежать возможности образования лимфаденита, необходимо: своевременное лечение любых ранений кожи и хронической инфекции, соблюдение мер предосторожности для исключения получения травм.
Поддерживать иммунитет на должном уровне и своевременно обращаться к врачу. Что касается питания, то следует не употреблять некоторые продукты, которые могут усилить воспалительную реакцию. Это мясо жирное и грубоволокнистое (особенно баранина и свинина) острое, соленое и копченое; молочные продукты. Способствует выздоровлению продукты, богатые витамином С.
Болею лимфаденитом около месяца. Началось все после того, как переболела гриппом. Много чего назначали и вот неделю назад была в больнице, хирург назначил компресс с диомиксидом смешенным с водой 1:1 и антибиотик супракс, а еще тертая свекла под марлю и на шишку. Хорошо помогает. Гной начал рассасывается. Пробуйте) надеюсь обуйдусь без операций)
Заболела лимфаденитом 5 дней назад. После лечения и удаления зубов плюс воспаления нижней челюсти- острого периостита. Очень помогает компесс 2 раза в день по 3 часа димексида 1 часть и 4 части хлоргексидина. Шишка в нижней челюсти начала спадать. Плюс антибиотик Аугментин.
узи показало лимфаденит шеи боль отдает в голову пьет противовоспалительные препараты не помогает что делать

Общие сведения. Лимфаденит – что это за болезнь?
Лимфаденит является воспалением лимфатических узлов. Это болезнь вторичного типа, она проявляется после возникшего воспаления в определенной области тела. В достаточно редких случаях диагностируется первичное гнойное воспаление лимфоузлов. Возбудителями данного заболевания являются стрептококки, а также ряд других патогенных микробов. Однако чаще всего имеет место смешанная флора. Болезнь возникает после того, как микроорганизмы, токсины, а также продукты распада тканей попадают с лимфой в лимфатические узлы. Проникновение может произойти сквозь повреждения на коже, слизистые оболочки, а также гематогенным путем.
Лимфаденит принято делить на гнойное, серозное, продуктивное воспаление. Если процесс воспаления распространится на другие ткани, то в итоге может развиться периаденит. Для данного состояния характерным симптомом является неподвижность узлов, в которых проходит воспаление, например, если у человека диагностирован шейный лимфаденит, то подобные явления отмечаются в области шеи. Лимфаденит может протекать в острой либо хронической форме. Течение острого лимфаденита происходит по-разному. Если гнойный очаг ликвидировать как можно раньше, то гиперемия после этого исчезнет, произойдет рассасывание экссудата, а после уменьшения лимфоузлов прекратится их болезненность.
В начале гнойного лимфаденита наблюдаются проявления катарально-гиперпластического лимфаденита, позже образуется гнойная инфильтрация узла и появляется несколько очагов. После их слияния лимфатический узел расплавляется. Если в гнойный процесс вовлекается его капсула и окружающие ткани, то в итоге развивается аденофлегмона. При развитии гнилостного лимфаденита лимфатические узлы поражаются гангренозным процессом.
Также существует классификация, основанная на делении по очагу воспалительного процесса (паховый лимфаденит, шейный лимфаденит). Одним из наиболее часто встречающихся видов данного заболевания является паховый лимфаденит.
Симптомы лимфаденита
Больной лимфаденитом ощущает следующие симптомы лимфаденита: сильную боль, из-за которой конечности он держит в вынужденном положении. Повышается температура, появляется отек. Если лимфаденит располагается поверхностно, то может наблюдаться гиперемия и повышение температуры местно. На поздней стадии заболевания проявляется озноб, флюктуация, лейкоцитоз. При этом первичный очаг инфекции уже значения не имеет.
Лимфаденит бывает как острый, так и хронический, различают также специфический и неспецифический лимфаденит. Лимфаденит неспецифический, как правило, провоцируют стафилококки, более редко возбудителями становятся стрептококки и другие гноеродные микробы. Очагами распространения болезни может стать гнойная рана, карбункул, фурункул, рожистое воспаление, остеомиелит, трофическая язва и другие образования. Также микробы могут проникнуть в лимфатический узел во время его ранения. В такой ситуации лимфаденит является первичным заболеванием.
Воспаление в лимфоузлах проявляется и развивается по общему типу. Если прогрессирует гнойный лимфаденит, воспалительные процессы могут спровоцировать деструктивные формы заболевания — абсцедирование и некроз, а гнилостная инфекция может вызвать ихорозный распад лимфатических узлов. Простой лимфаденит – это форма заболевания, при которой воспаление, как правило, не выходит дальше лимфатического узла. Если имеет место деструктивная форма лимфаденита, то воспаление может распространиться на ткани, расположенные рядом. Вследствие изменений в серозной ткани может возникнуть серозное воспаление либо гнойное воспаление с последующим образованием аденофлегмоны. Особенно серьезные симптомы лимфаденита проявляются при ихорозной форме болезни.
При острой неспецифической форме болезни проявляются следующие симптомы лимфаденита. Увеличиваются лимфатические узлы и проявляется болезненность, периодически появляется головная боль, слабость, ощущение недомогания, может повышаться температура тела. Достаточно часто при остром лимфадените проявляется воспаление лимфатических сосудов. Признаки острого лимфаденита зависят от формы заболевания и характера воспаления. В основном общее состояние больного при катаральном лимфадените особенно не нарушается. В качестве симптомов могут проявиться боли в зоне регионарных лимфоузлов. При этом отмечается увеличение лимфоузлов, их болезненность во время пальпации.
Если процесс заболевания прогрессирует и развивается периаденит, то описанные признаки могут усугубляться. Болезненные ощущения приобретают резкость, коже над лимфоузлами становиться гиперемированой, а при пальпации узлов больной чувствует боль. Лимфатические узлы, которые раньше можно было очень четко пальпировать, теперь сливаются между собой и с окружающими их тканями, к тому же они становятся неподвижными.
Воспалительные процессы в лимфатических узлах отличаются продуктивным характером. В гнойную форму они переходят в достаточно редких случаях. Среди проявлений хронического неспецифического лимфаденита выделяются следующие симптомы: увеличиваются и уплотняются лимфатические узлы, болезненность в них ощущается слабая, они между собой не спаиваются. В таком состоянии лимфатические узлы пребывают достаточно долгий период времени, позже внутри разрастается соединительная ткань и они уменьшаются.
При туберкулезном лимфадените в качестве общего заболевания проявляется туберкулез. Лимфаденит у детей может проявляться как раз в период первичного туберкулеза. Микробактерии туберкулеза могут вызвать туберкулез периферических лимфатических узлов. Инфекция может распространяться разными способами. Так, она может проникнуть через миндалины. Чаще всего инфекция проникает лимфогематогенным путем, распространяясь из пораженных лимфатических узлов.
Если заболевание начинается остро, то у больного наблюдается резкий подъем температуры, появляются симптомы туберкулезной интоксикации, лимфатические узлы становятся больше, в них проявляются воспалительно-некротические изменения. В качестве особого признака туберкулезного лимфаденита, который выделяет его среди других форм, отмечают наличие периаденита. Очень редко появляются свищи. Чаще всего поражения проявляются на шейных, подчелюстных и подмышечных узлах. Хронический лимфаденит у детей иногда развивается параллельно с инфекционными болезнями — гайморитом, тонзиллитом, ринитом, периодонтитом. В самом начале развития лимфаденит у детей проявляется опухолью в местах расположения лимфоузлов. При надавливании на нее ребенок может почувствовать боль. А через несколько дней воспаление переходит на рядом расположенные ткани. Лимфатический узел становиться тяжело прощупываемым, ткани уплотняются. При наличии подобных симптомов следует сразу же обращаться к педиатру.
Диагностика лимфаденита
Чтобы поставить соответствующий диагноз, врач руководствуется клинической картиной, учитывая анамнестические сведения. Поверхностный лимфаденит (паховый, шейный лимфаденит) врач определяет достаточно легко. Более сложно диагностировать лимфаденит, осложнением которого является периаденит, а в воспалительный процесс вовлекается жировая ткань между мышцами, клетчаточные пространства средостения и забрюшинное пространство.
Чтобы установить дифференциальный диагноз, важно знать, где расположен первичный гнойно-воспалительный очаг. Важно дифференцировать хронический неспецифический лимфаденит с увеличением лимфатических узлов при иных инфекционных и других болезнях. В процессе распознавания лимфаденита хронического типа врач оценивает целый комплекс симптомов заболевания. Если постановка диагноза затруднена, то следует провести биопсию лимфатического узла либо удалить его для последующего гистологического исследования. Такое изучение материала очень много значит в процессе дифференциальной диагностики хронического лимфаденита и выявления метастазов злокачественных образований.
Также установить правильный диагноз можно с помощью пункции пораженного лимфатического узла. С помощью рентгена можно определить образование в узлах кальцинатов, которые на рентгеновском снимке видны в виде плотных теней на шейных мягких тканях, под челюстью, в зоне подмышек и паха. Важна дифференциация туберкулезного лимфаденита с неспецифическим гнойным лимфаденитом, метастазами злокачественных образований, лимфагранулематозом.
При подозрении на паховый лимфаденит следует провести тщательное обследование ректальной области и половых органов, определить, каковым является состояние костей таза и бедер. Важно установить правильный диагноз, ведь в некоторых случаях паховый лимфаденит определяют как ущемленную грыжу.
Лечение лимфаденита
Лечение лимфаденита острой неспецифической формы назначается в зависимости от того, на какой стадии оно начинается. Если в наличии только начальные формы болезни, то лечение лимфаденита производится с помощью консервативных методов. Так, пораженный орган должен пребывать в состоянии покоя, в качестве лечения применяется УВЧ-терапия, терапия очага инфекции (то есть вскрытие абсцессов, вскрытие гнойных затеков), проводится также антибиотикотерапия.
При гнойных лимфаденитах применяется оперативный метод лечения: абсцессы вскрываются, из них удаляется гной, проводится дренаж ран. Все последующие мероприятия проводят такие же, как и в процессе лечения гнойных ран.
При лечении лимфаденита хронической неспецифической формы необходимо в первую очередь ликвидировать основную болезнь, которая стала источником данной формы лимфаденита. Лечение лимфаденита специфического проводится в зависимости от характера поражения лимфатических узлов, а также наличия в иных органах туберкулезных изменений. Если процесс активный, используются препараты первого ряда: тубазид, стрептомицин в комплексе с ПАСК или этионамидом, пиразинамидом, протионамид, этамбутолом. Процесс лечения длиться от 8 до 15 месяцев.
Также в узел с поражением вводится стрептомицин, на него накладываются повязки тубазидовой, тибоновой мазью и стрептомицином. Если гнойный процесс ярко выражен, то для лечения используют антибиотики с широким спектром действия.

Лимфаденит (латинское название lymphadenitis, состоит из сочетания двух слов — lympha (лат. чистая вода) и aden (греч. железо) представляет собой заболевание, сопровождающееся воспалительным процессом в периферических лимфатических узлах. Болезнь чаще всего вызывают попавшие в лимфоузлы по лимфатическим сосудам микроорганизмы (бактерии, вирусы или грибки) из очагов воспалительных процессов. Лимфатические узлы являются своего рода фильтром для организма человека, появившуюся инфекцию они накапливают в себе и не дают ей распространиться, в результате чего их размеры увеличиваются и начинается воспалительный процесс.
Другие причины болезни – новообразования лимфоузлов и распространение раковых клеток из злокачественных опухолей. Ввиду смертельной опасности заболевания лечением лимфаденита должен заниматься квалифицированный специалист.
Причины заболевания

Что это такое – лимфаденит? Что является источником его возникновения? Чем он так опасен? Заболевание чаще всего развивается по причине того, что микроорганизмы, распространяясь от очага воспаления по лимфатических путям или вместе с кровью, попадают в лимфоузлы и провоцируют в них воспалительный процесс. Источником инфекции может стать как хроническое, так и острое воспаление или опухолевое образование (панариция, флегмона).
Чаще лимфаденит вызывают стафилококки, реже — стрептококки и прочие бактерии. Иногда причиной воспаления лимфоузлов являются вирусы или грибки. В отдельных случаях очаг распространения инфекции к моменту развития лимфаденита может ликвидироваться. Тогда установить первопричину бывает довольно сложно. Но бывает и так, что лимфаденит развивается из-за попадания инфекции непосредственно в лимфатические пути и узлы через раны на коже или слизистой оболочке. Поэтому заболевание может быть рассмотрено специалистом с двух сторон:
- в качестве защитной реакции организма на распространяющуюся инфекцию, то есть как попытка остановить заражение органов и тканей;
- в качестве точки начала распространения гноеродных микроорганизмов при сепсисе и аденофлегмоне, когда происходит поражение лимфоузлов.
Причины заболевания принято разделять на инфекционные и неинфекционные. Первая группа включает в себя:
- грибковые инфекции;
- паразитарные инфекции;
- ВИЧ-инфекцию;
- мононуклеоз инфекционный;
- стрептококк;
- стафилококк;
- вирусные заболевания лор-органов и верхних дыхательных путей;
- в виде реакции на вакцинацию БЦЖ (левосторонний лимфаденит);
- туберкулез.
К неинфекционной группе причин развития заболевания относят:
- воспалительные процессы, возникающие вокруг попавшего в организм инородного тела;
- злокачественная опухоль лимфатических узлов (лимфома);
- метастазы, распространяющиеся по организму из очага, пораженного опухолью.
Болезнь в большинстве случаев поражает подчелюстные, подмышечные и шейные лимфатические узлы, гораздо реже — локтевые, паховые и подколенные. В самых тяжелых случаях лимфаденит может затронуть тазовые и подвздошные узлы и каналы. Проведением ряда процедур обследования, постановкой диагноза, а также назначением грамотного эффективного лечения занимается врач-хирург.
Классификация лимфаденита
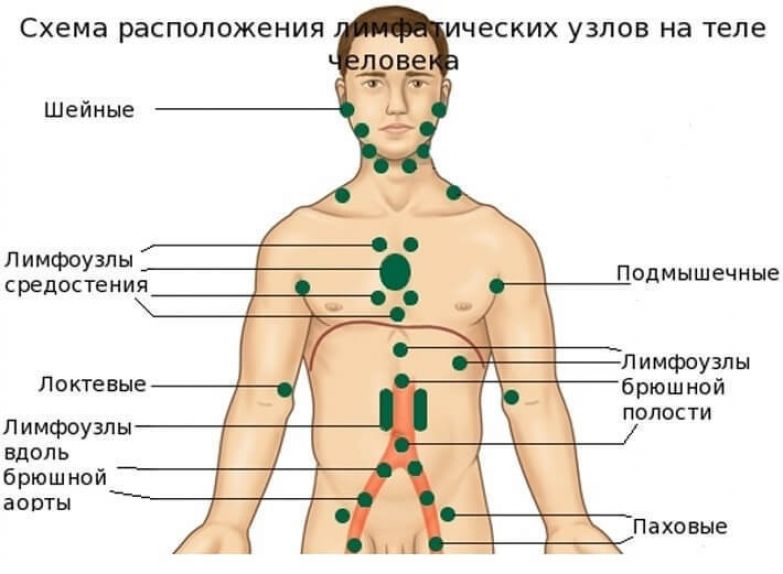
Классификация видов лимфаденита нужна лечащему врачу для правильной постановки диагноза и назначения эффективного лечения. Различают специфический лимфаденит, неспецифический, хронический и острый.
Неспецифический лимфаденит — защитная реакция организма на появление в нем стафилококковой, стрептококковой инфекций или других гноеродных микроорганизмов, а также токсинов и продуктов гниения тканей. Его причиной также могут стать попавшие в кровь и лимфу продукты разложения тканей в очаге воспалительного процесса или образования опухоли. Первичным местом размножения и распространения токсинов и стафилококков являются фурункулы, раны с гноем, панариций, карбункул, остеомиелит, рожистое воспаление, трофические язвы и тромбофлебит.
Неспецифический лимфаденит у взрослого и ребенка может развиться не только путем попадания в узлы микробов и токсинов через кровь и лимфу, но и контактным способом: например, если произошло ранение лимфатического узла и рана была заражена инфекцией. В этом случае принято говорить о лимфадените в качестве первичного заболевания.
В зависимости от степени и характера выделения жидкости из воспаленного лимфоузла выделяют следующие виды лимфаденита:
- Серозный — для данного типа заболевания характерно отсутствие температуры, в целом пациент описывает свое самочувствие как удовлетворительное. При пальпации наблюдаются незначительные болезненные ощущения, лимфоузлы немного увеличены и имеют уплотнение, подвижны. Такая форма заболевания хорошо поддается терапии. Симптомы лимфаденита у взрослых, а также связанные с ним неприятные ощущения проходят уже спустя 2–3 дня с момента начала лечения. Главная отличительная черта серозной формы – отсутствие гноя. Лечение лимфаденита консервативное, без хирургического вмешательства.
- Геморрагический — отмечается нарушение капиллярной проницаемости узлов, вследствие чего они насыщаются кровью. Такая разновидность заболевания характерна при заражении организма сибирской язвой или чумой. Гной в узлах отсутствует. Воспалительный процесс локализуется в непосредственной близости от очага инфекции. Лечение длительное.
- Фибринозный гнойный — приводит к выпадению фибрина – нерастворимого вещества, которое накапливается в лимфоузле и нарушает (или останавливает) процесс кровообращения. В результате узел становится болезненным, отекает, нарушается его дальнейшее функционирование. Гнойные формы лимфаденита опасны тем, что приводят к распаду (некрозу) тканей и дисфункции органа, абсцессу.
По форме распространения лимфаденит у детей и взрослых делят на:
- простой, при котором воспалительный процесс не выходит за пределы пораженного органа и не затрагивает соседние ткани;
- деструктивный, при котором наблюдается паралимфаденит — распространение воспаления на окружающие ткани и органы.
Если при лимфадените задеты соседние ткани и органы, то воспалительный процесс в них может протекать двух типов:
- серозного характера без перехода в гнойную форму;
- с образованием аденофлегмоны или гнойного воспаления.

В группе неспецифического лимфаденита выделяют острый тип течения заболевания. Начинается он довольно резко с повышения температуры тела, увеличения лимфатических узлов, их болезненности и подвижности. Часто острая форма сопровождается воспалением лимфатических сосудов. Выраженность ее симптомов обычно проходит вместе с исчезновением очага инфекции, однако острая серозная форма может перерасти в деструктивную с образованием гноя.
В этом случае пациенты жалуются на сильную боль, высокую температуру. При пальпации лимфоузлы плотные, их контуры размыты, сливаются с окружающими тканями, болезненные, кожные покровы в районе лимфатических узлов гиперемированы. Гнойная стадия острого лимфаденита опасна такими серьезными осложнениями, как образование свищей для оттока гноя, септикопиемия.
Развитие неспецифического хронического лимфаденита провоцируют вялотекущие хронические заболевания воспалительного инфекционного характера, периодически рецидивирующие. К ним относят:
- тонзиллит (хронический);
- воспалительные заболевания зубов;
- микротравмы;
- инфицированные долго незаживающие раны.
Хронический неспецифический лимфаденит у взрослых и детей может иметь острую форму течения, когда воспалительный процесс не подвергается лечению, а источник инфекции долгое время не устраняется. Опасность этой разновидности заболевания заключается в том, что с течением времени увеличенные лимфоузлы могут срастаться с соседними тканями. В этом случае происходит нарушение лимфотока, возникают отеки вплоть до слоновости нижних конечностей.
Специфический лимфаденит служит защитной реакцией организма на наличие в нем других более тяжелых инфекционных заболеваний: туберкулеза, сифилиса, ВИЧ, чумы, актиномикоза. В этом случае воспаление лимфоузлов служит лишь симптомом наличия в организме другой серьезной болезни, при его возникновении необходимо незамедлительно обращаться к специалисту для установления первопричины.
Симптоматика заболевания

Каждый вид лимфаденита имеет свои характерные симптомы. Общими из них являются:
- повышенная температура тела;
- отек узлов;
- болезненность в месте отека как при пальпации, так и при занятии обычными повседневными делами;
- гиперемия (чрезмерное наполнение кровью сосудов кровеносной системы над воспаленным лимфоузлом);
- озноб;
- потливость в ночное время;
- слабость и повышенная утомляемость, снижение работоспособности;
- лейкоцитоз (патологически высокая концентрация в крови белых кровяных телец — лейкоцитов);
- флюктуация (наличие жидкости, в том числе гноя в полости лимфатического узла).

Простой лимфаденит протекает в самом узле и не распространяется за его пределы. При отсутствии должного лечения воспалительный процесс захватывает окружающие ткани, подвергая их гнойному или серозному воспалению.
Для острого неспецифического лимфаденита характерны увеличенные размеры узлов, болезненность при пальпации. При этом пациенты жалуются на слабость, головные боли, быструю утомляемость и повышенную температуру тела. Отсутствие лечения приводит к развитию периаденита: контуры узлов сливаются с соседними тканями, становятся болезненны на ощупь.
При гнойных формах лимфаденита состояние пациента отмечается как тяжелое. Температура тела резко повышается до предельных значений, возникают озноб, сильная слабость, головные боли, тахикардия. При отсутствии должного лечения скопившийся гной будет искать выход в виде лимфатического свища. Гнойные формы опасны возможностью развития смертельного заболевания — септикопиемии.
Хроническая форма неспецифического лимфаденита может протекать практически бессимптомно: узлы слегка увеличены, при этом имеют ярко выраженные края, плотные, при пальпации слегка болезненные, не соединены между собой. Такая форма заболевания дает о себе знать во время рецидивов. Может проходить сама по себе без лечения. Редко переходит в острую форму с образованием гноя.
Диагностика лимфаденита
- Общий анализ крови. Является самым эффективным первоочередным методом, позволяющим выявить воспалительный процесс, протекающий в организме. Определенные показатели анализа могут говорить о выраженности воспаления, определить возбудителя заболевания и выяснить его реакцию на те или иные противомикробные лекарственные препараты.
В общем виде анализ крови может быть расшифрован следующим образом:
- высокое содержание лейкоцитов говорит о протекании в организме инфекционного процесса;
- количество нейтрофилов выше нормы указывает на наличие инфекции бактериального происхождения;
- повышенное содержание моноцитов указывает на грибковую или вирусную инфекцию, туберкулез, сифилис;
- увеличение числа эозинофилов также говорит о бактериальных, вирусных и паразитарных заболеваниях;
- сниженное содержание эозинофилов и моноцитов дает информацию о наличии очага гнойного воспаления;
- повышенное содержание лимфоцитов — признак вирусной болезни;
- повышенный показатель СОЭ дает знать о наличии в организме очага воспаления.
- Ультразвуковое исследование является современным методом диагностики состояния лимфатических узлов. Оно безопасно для пациента, не причиняет дискомфорт, результаты можно увидеть моментально прямо на мониторе в кабинете специалиста. УЗИ дает точные сведения о размере узлов, наличии спаек, воспалений, гнойных участков.
- Исследование при помощи рентгена. Проводится специалистом при наличии подозрения на то, что болезнью поражены глубокие группы лимфоузлов. Выполняется как в виде рентгенограммы области живота и грудной клетки, так и в виде компьютерной томографии. Последний метод является более современным, точным и информативным.
- Биопсия. Метод основан на изъятии путем нарушения целостности кожных покровов части лимфоузла и дальнейшем его лабораторном исследовании. Биопсия проводится только по определенному ряду показателей в самых крайних случаях, так как сопровождается рядом противопоказаний и серьезных осложнений. Метод исследования используется при подозрении на:
- опухолевую первопричину лимфаденита;
- хронический лимфаденит;
- специфический лимфаденит.
Если назначенное лечение не принесло результата (при хроническом или остром лимфадените), то причину устанавливают при помощи биопсии. Взятие пробы биологического материала производится под наркозом (общим или местным) в условиях операционной.
Способы лечения
Как лечить лимфаденит? Методика лечения формируется исходя из причины возникновения лимфаденита. Чем раньше будут начаты мероприятия, тем меньше риск перехода заболевания в хроническую или гнойную стадии. Первое – и главное – условие лечения инфекционной формы лимфаденита – устранение очага инфекции.
Стандартная схема медикаментозной терапии включает в себя прием следующих препаратов:
- Антибиотики определенной группы. Выбор осуществляется после выявления возбудителя.
- Препараты с обезболивающим действием, а также снижающие температуру тела.
- Препараты, направленные на снижение отеков.
Вышеперечисленный метод относится к медикаментозному лечению. Помимо него врачом назначаются процедуры физиотерапии, составляющие которой:
- Ультравысокочастотная терапия (УВЧ) направлена на расширение сосудов и повышение температуры в пораженной зоне для повышенного проникновения лейкоцитов в воспаленный очаг. УВЧ-терапию проводят с использованием электромагнитного поля. Противопоказаниями к процедуре являются туберкулез, опухоли, повышенная температура тела, тахикардия, озноб.
- Лазеротерапия путем воздействия особых световых волн помогает улучшить кровообращение в больном лимфоузле, оказывает обезболивающий и противовоспалительный эффект, помогает тканям быстрее восстановиться. Противопоказанием к проведению процедуры является наличие заболеваний кожи.
- Гальванизация представляет собой достижение лечебного эффекта путем воздействия на организм токов низкой силы. Относится к методу восстановительной терапии, направленному на ускорение процесса выздоровления после устранения очага инфекции.

Лимфаденит с гнойными осложнениями зачастую подлежит хирургическому лечению для снижения риска развития абсцесса. Для этого хирург под местным или общим наркозом вскрывает очаг со скопившимся гноем, производит чистку раны, промывает антисептиком, ушивает рану и укладывает дренаж, благодаря которому будет происходить отток воспалительной жидкости.
Важно помнить, что постановкой диагноза и назначением терапии может заниматься только специалист. Лимфаденит — опасное заболевание, не допускающее самолечения!
Профилактика воспаления лимфатических узлов включает в себя соблюдение следующих мер:
- Любая рана на кожном покрове должна быть тщательно и своевременно обработана антисептическими препаратами.
- Любые заболевания верхних дыхательных путей и ЛОР-органов должны быть своевременно вылечены. Любое хроническое заболевание становится источником токсинов и бактерий.
- Следует внимательно отнестись к первым симптомам проявления заболевания и сразу же обратиться за консультацией к специалисту.
- Регулярно посещать стоматолога и лечить кариес. Зачастую именно он становится причиной очагового воспаления в полости рта, с высокой скоростью распространяющегося на близко расположенные лимфатические узлы (подчелюстной лимфаденит).
Любое заболевание легче предупредить, чем лечить. Лимфаденит не исключение. Являясь инфекционной болезнью, он оказывает крайне негативные отравляющие последствия для организма, подчас становясь смертельно опасным.
Читайте также:

