Лг и фсг при опухоли гипофиза у мужчин
Возможность зачать ребенка определяется слаженной работой трех уровней эндокринной системы. На втором уровне – гипофизе – вырабатываются ФСГ и ЛГ. От соотношения этих гормонов зависит функционирование яичников. Уровень фолликулостимулирующего и лютеинизирующего гормонов исследуют при определении причин, вызвавших бесплодие. После данной процедуры врачи могут назначать соответствующее лечение.
Что такое ФСГ и ЛГ
Фолликулостимулирующий гормон (ФСГ) – это гормон, который производится гипофизом. Он влияет на формирование (созревание и рост) женских фолликулов и мужских сперматозоидов.
Лютеинизирующий гормон (ЛГ) представляет собой гормон, который участвует в процессе овуляции. Он стимулирует развитие половых органов. У мужчин способствует развитию сперматозоидов. Лютеинизирующий гормон продуцируется в гипофизе. ФСГ и ЛГ относят к гонадотропным гормонам, поскольку они вырабатываются гонадотрофами (клетками передней доли гипофиза).
Соотношение ФСГ и ЛГ
Уровень гормонов постоянно варьируется. Он изменяется и в продолжении всей жизни, и в течение одного менструального цикла. Соотношение показателей может быть подвержено незначительным колебаниям.
Уровень ФСГ у девочек очень низок. Его норма 0,4 – 6,6 мМЕ/МЛ. После первой менструации (менархе) норма фолликулостимулирующего гормона устанавливается в пределах, которые характерны для взрослой женщины.
Уровень ЛГ у девочек до полового созревания составляет 0,05 – 3,7 единиц. Он устанавливается после менархе.
Норма ФСГ и ЛГ зависит от фазы менструального цикла:
- во время первой фазы цикла (фолликулиновой) уровень ФСГ достигает максимальных значений. Его норма составляет от 1,4 до 11,0 единиц. В это время несколько фолликулов начинают активно расти, но через 5 – 6 дней доминирует лишь один фолликул. Он растет быстрее других, остальные существенно уменьшают свое развитие. В эту фазу лютеинизирующий гормон стимулирует производство эстрогенов. Норма ЛГ варьируется от 1,4 до 8,6;
- в период овуляторной фазы фолликулостимулирующий гормон максимально увеличивается, варьируется от 4,8 до 20,5 мМЕ/МЛ. ЛГ стимулирует процесс овуляции. Его концентрация значительно подскакивает, составляет от 14,3 до 75,8 единиц;
- в лютеиновой фазе уровень гормона заметно снижается, составляя от 1 до 9 единиц. В этот период яйцеклетка уходит из фолликула, на ее месте появляется желтое тело. Организм не нуждается в ФСГ, так как ожидает появления беременности. Если зачатия не происходит, то гормон подготавливает следующий фолликул и готовит организм к новому менструальному циклу. Уровень лютеинизирующего гормона понижается, его концентрация варьируется в пределах 1 – 14 мМЕ/МЛ.
Соотношение ФСГ и ЛГ
В детском возрасте оба гормона вырабатываются в соотношении один к одному. После наступления первой менструации уровень ЛГ превалирует над ФСГ, останавливается на значении 1,5 к 1. К завершению полового созревания до начала климактерического периода показатель фолликулостимулирующего гормона стабильно меньше лютеинизирующего гормона в полтора или два раза.
Если коэффициент соотношения обоих гормонов превышает 2,5, то это является важным признаком следующих заболеваний:
- истощение яичников,
- поликистоз яичников,
- опухоль гипофиза.
При большой разнице в коэффициенте гормонов требуется комплексное обследование и соответствующее лечение.
Норма гормонов у мужчин
Показатели ФСГ и ЛГ у мужского пола не подвержены колебаниям. Фолликулостимулирующий гормон способствует выработке тестостерона, отвечает за рост семенных канальцев. Лютеинизирующий гормон создает нужные условия для условия для роста и развития сперматозоидов, влияет на проницаемость тканей яичек.
Уровень ФСГ – от 1,1 до 11,1 мМЕ/МЛ, норма ЛГ варьируется от 0,9 до 8,8 единиц. ФСГ всегда будет немного выше уровня ЛГ.
Как сдать анализ
Соотношение гормонов полностью зависит от фазы менструального цикла. Этот момент является принципиально важным, он помогает оценить норму гормонов в определенный день цикла.
Анализ, определяющий ФСГ, необходимо сдавать на третьи – пятые сутки менструации. Эти дни соответствуют началу фолликулярной фазы. Анализ, который определяет уровень ЛГ, принято сдавать на шестые – седьмые сутки менструального цикла. Мужчины могут сдать оба анализа в любое время.
Правила сдачи крови:
- кровь необходимо сдавать натощак, забор осуществляется из вены.
- пациенты должны воздержаться от тяжелых тренировок или физических нагрузок за три дня до сдачи анализов.
- за один час до момента забора крови нельзя курить.
- необходимо сообщить медсестре о том, какой идет день цикла или какая неделя беременности.
Повышенный уровень фолликулостимулирующего гормона наблюдается у женщин при следующей симптоматике:
- отсутствие месячных,
- при маточных кровотечениях (но они не связаны с менструациями).
Если у женщины репродуктивного возраста наблюдается высокий ФСГ, то это говорит о наличии следующих болезней:
- дисфункция половых желез,
- повышенный уровень тестостерона,
- истощение яичников,
- почечная недостаточность,
- алкоголизм,
- результаты рентгеновского облучения.
Повышенный уровень фолликулостимулирующего гормона – это не болезнь, а лишь симптом другого заболевания, которое необходимо вылечить. Если ФСГ достигает уровня 40 единиц, то зачатие становится невозможным, несмотря на возраст женщины.
Обычно при высоком уровне ФСГ необходимо пролечить яичниковую недостаточность. На первичной стадии уровень ФСГ будет выше нормы, во время вторичной стадии ФСГ и ЛГ будут понижены. Терапию проводят гормональными препаратами – эстрогенами. Дозировку подбирает врач, она индивидуальна для каждой женщины. После гормональной терапии пациентка переходит на циклический режим лечения. После его окончания женщина может пробовать забеременеть.
Пониженный уровень ФСГ
При низком показателе у женщины может отсутствовать овуляция, наблюдаться атрофия груди. Обычно у женщин скудные менструации и они не могут забеременеть.
Снижение гормона связывают со следующими заболеваниями:
- поликистоз яичников,
- сбои в работе гипоталамуса,
- ожирение,
- нарушения в функционировании гипофиза (только у представителей мужского пола).
У женщин и мужчин значительно снижается либидо, уменьшается рост волос, рано появляются морщины.
При низком ФСГ необходимо выявить основную болезнь и вылечить ее. После этого показатель фолликулостимулирующего гормона придет к принятым значениям.
Высокий показатель ЛГ
Лютеинизирующий гормон может превышать норму в следующих ситуациях:
- почечная недостаточность,
- эндометриоз,
- опухоль гипофиза,
- длительное голодание,
- истощение яичников,
- недостаточное функционирование половых желез,
- поликистоз яичников,
- интенсивные физические тренировки.
Низкий уровень ЛГ
К основным причинам пониженного уровня лютеинизирующего гормона относятся следующие:
- прием лекарственных препаратов,
- отсутствие месячных,
- аменорея,
- беременность,
- при нарушенной активности гипофиза,
- при повышении пролактина в крови,
- ожирение,
- недостаточность лютеиновой фазы.
Пониженный и повышенный уровень гормона в организме является симптомом других заболеваний или состояний (например, голодание или беременность). Для нормализации гормона следует определить основную болезнь и назначить соответствующую терапию.
При понижении или повышении любых гормонов в крови нельзя заниматься самолечением. Стоит проконсультироваться с врачом, чтобы получить необходимое лечение.
![]()
Анализ ФСГ – когда сдавать, результаты
Анализ ФСГ – это тест на проверку здоровья репродуктивной системы, правильного развития мальчика или девочки, состояния здоровья половой сферы женщины в период постменопаузы.
г. Архангельск, Воскресенская улица, 87к2 / тел: +7 (8182) 46-41-17
Обращаем Ваше внимание на то, что данный интернет-сайт носит исключительно информационный характер и ни при каких условиях не является публичной офертой, определяемой положениями ст. 437 Гражданского кодекса Российской Федерации. Для получения подробной информации о стоимости услуг обращайтесь к администраторам медицинской клиники.
Фолликулостимулирующий гормон вырабатывается в организме женщин и мужчин в передней доле гипофиза. Это один из гонадотропных гормонов, необходимых для развития половой системы и репродукции. Его снижение может замедлить половое развитие организма. 
Повышение ФСГ у мужчин и женщин также является симптомом различных нарушений и заболеваний.
У женщин начиная с периода полового созревания, и до менопаузы наблюдаются колебания ФСГ в крови, связанные с менструальным циклом, после менопаузы его повышение у женщин бывает и в норме. А у мужчин фолликулостимулирующий гормон постепенно увеличивается с самого рождения, наибольший рост наблюдается после 9—10 лет, когда происходит развитие вторичных половых признаков. После 18 лет ФСГ у мужчин находится в пределах 0,7—11,1.
Какое количество фолликулостимулирующего гормона продуцируется в организме, может зависеть от нескольких факторов, поскольку регуляция выработки этого гормона – сложный процесс в котором участвует гипоталамус, половые гормоны, вырабатываемые в яичках. Так, повышение уровня тестостерона снижает выработку ФСГ, кроме того, на этот процесс могут влиять токсические, лекарственные вещества, облучение.
Причины повышение ФСГ у мужчин
Повышение ФСГ у мужчин может произойти по следующим причинам:
- опухоли гипофиза;
- болезни мочевыделительной системы;
- генетические заболевания;
- алкоголь, курение;
- рентгеновское облучение;
- медикаментозные препараты;
- стресс, физические нагрузки;
- возраст.
Определение уровня фолликулостимулирующего гормона обычно назначают совместно с другими гормонами (ЛГ, пролактин, тестостерон), так как их соотношение, нередко позволяет поставить правильный диагноз. Если ФСГ повышен при нормальном уровне тестостерона, мужчина должен обследоваться для выявления заболеваний гипофиза, болезней почек. Сниженный уровень тестостерона, говорит о болезнях яичек, недостаточности половых желез.
| Мужчины | Уровень ФСГ, Ед/л |
| Мальчики 0-1 месяц | менее 1,2 |
| Мальчики 1 месяц-3 года | менее 5,5 |
| Мальчики 3-9 лет | менее 1,9 |
| Мальчики 9-18 лет: пубертат, стадии по Таннеру*: | |
| 1-я стадия | 0,16-3,5 |
| 2-3-я стадия | 0,44—6,0 |
| 4-я стадия | 1,4- 11,8 |
| 5-я стадия | 1,28- 14,9 |
| жчины старше 18 лет | 0,7—11,1 |
Но еще большее влияние на мужчин оказывает пониженный уровень этого гормона. Если продукция ФСГ уменьшается в детском возрасте, а причиной этого являются различные наследственные заболевания, нарушается развитие половых органов, замедляется половое развитие, поскольку ФСГ стимулирует образование семенных канальцев, выработку половых гормонов и сперматогенез.
Как повысить гормон ФСГ у мужчины? Если фолликулостимулирующий гормон повышен у мужчин, лечение нужно проводить только после консультации с врачом. Ни в коем случае нельзя заниматься самолечением, необходимо обратиться к эндокринологу, чтобы выявить причину, и только после этого, врач решит какое лечение необходимо.
Вредные привычки и уровень ФСГ
Так, если изменение уровня ФСГ связано с вредными привычками, то необходимо отказаться от них. В некоторых случаях требуется лечение основного заболевания, например, при орхите. При опухолях гипофиза может понадобиться хирургическое вмешательство, или гормональная терапия. Повышение ФСГ на фоне рентгеновского облучения проходит самостоятельно через 6—8 месяцев.
Снижение или повышение уровня фолликулостимулирующего гормона, указывает на проблемы в организме, оно требует тщательного исследования и лечения, поскольку может быть вызвано серьезными заболеваниями и приводить к бесплодию.
Как снижение, так и повышение ФСГ у мужчин часто говорит о бесплодии. Иногда нехватка этого гормона становится первопричиной нарушения репродуктивной функции. В иных случаях это лишь лабораторный симптом, свидетельствующий о гипогонадизме.
Секреция фолликулостимулирующего гормона может увеличиваться за счет одного из двух механизмов:

- в крови меняется концентрация гормонов, которые влияют на уровень ФСГ (чаще всего к этому приводит снижение уровня тестостерона);
- неправильно работает сам гипофиз (гормонопродуцирующие опухоли).
Снижается количество фолликулостимулирующего гормона за счет аналогичных механизмов:
- в крови меняется уровень гормонов, которые оказывают влияние на секрецию ФСГ (чаще всего – повышается концентрация тестостерона, например, при опухолях яичек или инъекциях андрогенов для наращивания мышц);
- неправильно работает сам гипофиз (он поврежден в результате сосудистых нарушений, инфекций, хирургических вмешательств, поэтому не способен вырабатывать гонадотропины в адекватных количествах).
ФСГ и гипогонадизм
Очень часто как повышенный, так и пониженный уровень ФСГ говорит о гипогонадизме. Это состояние, при котором в крови снижается количество тестостерона. Данное заболевание может быть вызвано механизмами, близкими к вышеописанным. Только теперь это касается функции яичек. Механизмы следующие:
Оба состояния успешно поддаются лечению. Только схемы терапии используются совершенно разные.
Лечение бесплодия при повышенном или пониженном ФСГ
У мужчин с высоким или низким уровнем гонадотропинов обычно обнаруживается бесплодие. Его непосредственной причиной является недостаточная выработка тестостерона. Подходов к лечению этого состояния существует два:
- введение тестостерона в виде препаратов – по сути, применяется заместительная терапия (например, в ситуациях, когда яички повреждены в результате несвоевременно выполненной хирургической операции при варикоцеле);
- стимуляция функции яичек, если они не повреждены и способны вырабатывать тестостерон.
Для стимуляции функции яичек при гипогонадотропном гипогонадизме используются гонадотропные гормоны. К ним относятся ХГЧ, ФСГ и ЛГ. Начинают терапию обычно только с ХГЧ. Препарат вводят в дозе 2 тысячи МЕ, дважды в неделю. 
Каждый месяц мужчина сдает анализ крови на гормоны, а также спермограмму.
Бывает так, что уровень тестостерона в крови возрастает, но это не приводит к улучшению качества спермы. В таком случае в схему терапии вводятся препараты ФСГ и ЛГ. Они вводятся инъекционно, трижды в неделю, в дозе 75 МЕ, три раза в неделю. Если в течение 4 месяцев нормализации показателей спермограммы не происходит, дозировку каждого гормона повышают до 150 МЕ, трижды в неделю.
В большинстве случаев эндокринное бесплодие имеет благоприятный прогноз. Оно успешно поддается лечению тем или иным способом. Поэтому мужчины с повышенным или пониженным ФСГ в итоге могут зачать ребенка. Под действием терапии случится это, скорее всего, лишь через несколько месяцев, потому что сперматозоиды созревают длительное время.
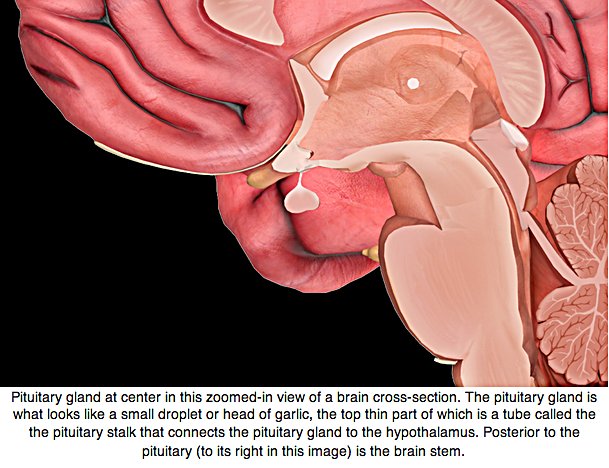
АДЕНОМА ГИПОФИЗА ГОЛОВНОГО МОЗГА — ЧТО ЭТО ТАКОЕ?
Гипофиз является важнейшей железой организма, поскольку контролирует большинство эндокринных функций. Он состоит из двух долей: передней и задней. Передняя доля гипофиза выделяет 6 гормонов: тиреотропный гормон (ТТГ), адренокортикотропный гормон (АКТГ), фолликуло-стимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), соматотропный гормон (СТГ, или гормон роста) и пролактин (ПЛ). Задняя доля секретирует вазопрессин и окситоцин. При возникновении опухолевого роста из гормональных клеток говорят об аденоме гипофиза.
Аденомы гипофиза почти всегда доброкачественны и не обладают злокачественным потенциалом. По своим функциональным свойствам опухоли железы подразделяются на секретирующие и несекретирующие опухоли, другие интраселлярные опухоли и параселлярные опухоли. Последняя группа представляет собой опухоли, которые возникают вблизи турецкого седла и по вызываемым симптомам могут напоминать опухоли гипофиза. Гормонально неактивные опухоли размером до нескольких миллиметров весьма часты и встречаются примерно в 25% аутопсийного материала. Они могут медленно расти, нарушая нормальную гормональную функцию железы (гипопитуитаризм), или же могут сдавливать подлежащие структуры головного мозга, провоцируя неврологическую симптоматику.
Секретирующие, или гормонально-активные аденомы клинически подразделяются не несколько типов в зависимости от выделяемых ими гормонов. Эти опухоли вызывают специфические симптомы вследствие выделения ими гормонов, но редко достигают размеров, достаточных для сдавления прилежащих структур. По мере роста опухоли происходит разрушение нормальной ткани гипофиза, что приводит ко множеству гормональных нарушений. В редких случаях наблюдаются спонтанные кровоизлияния в опухоль или инфаркты. Давление, оказываемое опухолями на прилежащие структуры, может спровоцировать онемение лица и двоение в глазах. Непосредственно над гипофизом расположен перекрест зрительных нервов (хиазма), поэтому опухоли могут вызвать прогрессирующую потерю зрения. Потеря зрения обычно начинается с обоих полей зрения и приводит сначала к туннельному зрению, а затем к слепоте.
ОПУХОЛЬ ГИПОФИЗА: СИМПТОМЫ У МУЖЧИН И ЖЕНЩИН
Симптомы, связанные с секреторной активностью опухоли
Клинические признаки аденомы гипофиза значительно различаются в зависимости от расположения и размера, а также от способности опухоли секретировать гормоны. Аденомы гипофиза обыкновенно возникают в достаточно молодом возрасте независимо от пола. Гормонально-активные аденомы обычно невелики по размеру и не вызывают неврологической симптоматики или гипопитуитаризма, но возможно и обратное. Симптомы гормонально-активной опухоли связаны с действием того специфического гормона, который она вырабатывает.
Неврологическая симптоматика аденом гипофиза включает в себя головные боли, диплопию; потерю периферического зрения, приводящую к слепоте, лицевые боли или онемение. Гипопитуитаризм проявляется выраженной слабостью, потерей веса, тошнотой, рвотой, запорами, аменореей и бесплодией, сухостью кожи, повышенной пигментацией кожи, повышенной зябкостью и изменениями в ментальном статусе (например, сонливость, психозы, депрессивные расстройства).
Пролактинома является наиболее частой опухолью гипофиза у женщин. Признаки опухоли гипофиза у женщин, обусловленные пролактиномой, включают аменорею (отсутствие кровянистых выделений при менструации), нерегулярность менструального цикла, галакторею (выделение молока из сосков), женское бесплодие и остеопороз. Также с пролактиномой могут быть связаны гипогонадизм, потеря полового влечения и импотенция у мужчин.
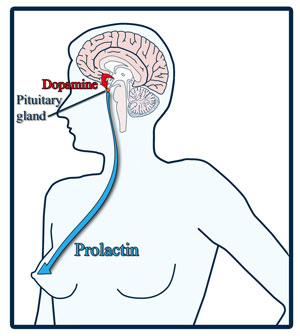
Признаки аденомы гипофиза у женщин обусловлены типом гормона, который продуцируют опухолевые клетки. Наиболее частый вариант — пролактинома, вызывающая патологическую активность молочных желез.
Опухоли, секретирующие избыточное количество СТГ, вызывают гигантизм у детей и акромегалию у взрослых. При акромегалии наблюдаются укрупнение черт лица, увеличение кистей и стоп, заболевания сердца, гипертензия, артрит, запястный туннельный синдром, аменорея и импотенция.

Аденома гипофиза — симптомы у мужчины средних лет. Акромегалия, наблюдающаяся при повышенной выработке соматотропного гормона опухолью гипофиза. Наряду с высоким ростом, наблюдается увеличение носа, нижней челюсти, надбровных дуг.
АКТГ-секретирующие аденомы приводят к развитию болезни Кушинга, для которой, в свою очередь, характерны округлое лицо с акне и гиперемией, отложения жира по задней стороне шеи, растяжки и склонность к образованию синяков на коже, избыточный рост волос на теле, сахарный диабет, потеря мышечной массы, утомляемость, депрессия и психозы.
Опухоли, выделяющие ТТГ, характеризуются симптомами тиреотоксикоза, такими как непереносимость тепла, потливость, тахикардия, легкий тремор и потеря веса. Некоторые секретируют более одного гормона, например, СТГ и ПЛ одновременно.
Реже встречаются опухоли, секретирующие ЛГ или ФСГ (гонадотропины). Когда опухоль начинает оказывать влияние на секреторные клетки гипофиза, первые признаки секреторной недостаточности обычно касаются функций гонадотропинов. Таким образом, первым признаком аденомы гипофиза у женщин может быть прекращение менструаций. У мужчин самым частым признаком гормональной недостаточности гонадотропинов является импотенция. Редко наблюдается изолированный дефицит ЛГ или ФСГ. У мужчин изолированный дефицит ЛГ приводит к развитию клинической картины фертильного евнуха. При этом состоянии нормальный уровень ФСГ позволяет достичь созревания сперматозоидов, но вследствие дефицита ЛГ у пациента могут развиться признаки гормональной кастрации. Опухоли также могут продуцировать избыточное количество ЛГ или ФСГ; кроме того, нередки опухоли, секретирующие только неспецифические гормонально неактивные альфа-субъединицы гликопротеиновых гормонов.
Симптомы, связанные с компрессией окружающих структур
Аденомы гипофиза условно подразделяются на микроаденомы (размером до 1 см) и макроаденомы (размером >1 см). Если первые обычно не вызывают объемного воздействия на мозг или нервы ввиду своих небольших размеров, то вторые по мере роста все больше сдавливают окружающие ткани.
Зрительные расстройства обычно связаны со сдавлением структур проводящего пути зрительного анализатора и включают битемпоральное сужение полей зрения, нарушение цветового зрения, двоение и офтальмоплегию. При исследовании глазного дна признаком длительной компрессии зрительного перекреста является, в первую очередь, атрофия зрительного нерва. Тяжелая атрофия зрительного нерва указывает на худший прогноз для восстановления зрения после хирургической декомпрессии. У беременных женщин битемпоральное сужение полей зрения и головная боль могут указывать на апоплексию гипофиза.
Апоплексия гипофиза является потенциально жизненно-угрожающим состоянием. Беременные женщины с аденомами гипофиза и МРТ-признаками субарахноидального кровоизлияния нуждаются в проведении кесарева сечения, чтобы избежать апоплексии гипофиза во время родов. Послеродовое кровотечение может вызвать инфаркт гипофиза с последующим развитием гипопитуитаризма (синдрома Шихана).
КАК ДИАГНОСТИРОВАТЬ ОПУХОЛЬ ГИПОФИЗА?
Клинический диагноз аденомы гипофиза основывается на сочетании признаков и симптомов, зависящих от размера опухоли и выделяемых ею гормонов.
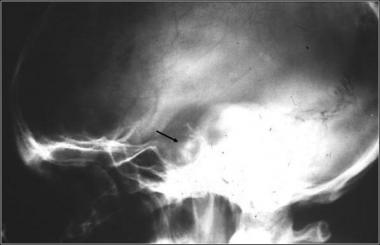
На рентгенограмме турецкого седла в боковой проекции у пациента с аденомой гипофиза видно увеличенное турецкое седло и участки кальцинации в аденоме (указано стрелкой).
Если в прошлые десятилетия основным методом визуализации гипофиза была рентгенография турецкого седла, то в последние годы КТ и МРТ полностью вытеснили ее, поскольку стандартная рентгенография плохо отображает мягкие ткани, в отличие от томографических методов, которые отображают тело человека в виде множества срезов. Сегодня рентгенография турецкого седла назначаться не должна, так как информативность ее мала, присутствует лучевая нагрузка, а главное — решение о тактике лечения аденомы принимается на основе современных методов, таких как КТ и МРТ.
Стандартная односрезовая КТ имеет весьма ограниченное применение в визуализации гипофиза; в диагностике микроаденом чувствительность метода составляет 17-22%. Может применяться мультиспиральная КТ с 64 детекторами, особенно у пациентов, которым невозможно провести МРТ. КТ лучше визуализирует особенности костных структур и кальцификаты в опухолях, таких как герминомы, краниофарингиомы и менингиомы. КТ-ангиография отлично визуализирует морфологию параселлярных аневризм и может использоваться при планировании хирургического вмешательства. КТ-снимки полезны в случаях, когда имеются противопоказания к МРТ, например, у пациентов с установленными водителями ритма или внутриглазными/внутримозговыми металлическими имплантами.
В целом, МРТ предпочтительнее, чем КТ, в диагностике аденом гипофиза, поскольку лучше определяет наличие небольших образований в турецком седле и их анатомическую характеристику на предоперационном этапе. МРТ также рекомендуется для постоперационного наблюдения.
Нередко результаты МРТ оказываются сомнительными, недостоверными или спорными. В таких случаях рекомендуется повторный анализ снимков с диска опытным врачом экспертного уровня. Если такого врача нет поблизости, второе мнение можно получить удаленно, обратившись в Национальную телерадиологическую сеть — всероссийскую службу консультаций врачей-диагностов.
Ангиография используется редко; при наличии показаний, стандартная ангиография заменяется КТ- или МРТ-ангиографией. Ангиография играет определенную роль, когда требуется уточнение состояния кавернозного синуса или кавернозной части сонной артерии.
Соматостатин-рецепторная сцинтиграфия может быть использована для дифференциальной диагностики рецидива опухоли или остаточной опухолевой ткани в зоне рубца или некроза тканей после операции.
НЕДОСТАТКИ И ОГРАНИЧЕНИЯ МЕТОДОВ
Стандартная рентгенография плохо отображает мягкие ткани. МРТ дороже, чем КТ, но является более предпочтительным методом для исследования гипофиза, поскольку лучше визуализирует мягкие ткани и сосудистые структуры. Таким образом, к ограничениям КТ относятся худшее отображении мягких тканей по сравнению с МРТ, необходимость использования внутривенного контрастного вещества для улучшения изображений, а также лучевая нагрузка на пациента.
Потенциальным ограничением к применению МРТ является пневматизация передней части клиновидной кости или ее кальцификация, что может напоминать особенности тока крови в аневризмах. Кроме этого, МРТ противопоказана пациентам с установленными водителями ритма или ферромагнитными имплантами в головном мозге или в глазах. По данным КТ или МРТ, остаточная ткань аденомы гипофиза может быть с трудом отличена от индуцированного лучевой терапией фиброза, особенно у пациентов с клинически неактивными аденомами гипофиза, у которых отсутствуют циркулирующие маркеры, позволяющие оценивать прогрессирование или ответ на лечение
КТ ПРИ АДЕНОМЕ ГИПОФИЗА
Современные 64-срезовые томографы позволяют получать реформатированные корональные изображения с высоким пространственным разрешением. Использование быстрого сканирования на многосрезовом аппарате помогает снизить лучевую нагрузку.
Микроаденомы являются небольшими округлыми опухолями в паренхиме гипофиза. Неосложненные кровоизлиянием или образованием кист микроаденомы обычно имеют пониженную рентгеновскую плотность по сравнению с прилежащей нормальной тканью гипофиза. Поэтому микроаденомы гипофиза могут быть не видны на КТ без контрастного усиления. Контрастирование микроаденом после ввода контрастного вещества происходит с задержкой по сравнению с быстрым и сильным усилением неизмененного гипофиза. Таким образом, около двух третей микроаденом обычно характеризуются пониженной рентгеновской плотностью на динамической КТ с контрастным усилением, в то время как одна треть микроаденом демонстрирует раннее накопление контраста.
Крупные опухоли — макроаденомы отличаются значительным разнообразием. Большинство из них имеют плотность, аналогичную коре мозга на КТ-снимках без контрастного усиления и характеризуются умеренным накоплением контраста на изображениях с контрастным усилением. Кальцинаты редки (1-8%). Очаги некроза, образование кист и кровоизлияния могут соответствовать образованиям с неравномерной рентгеновской плотностью. КТ также визуализирует костные изменения стенок турецкого седла и объемные образования, распространяющиеся за его пределы. Гормонально-активные аденомы прорастают в кавернозный синус гораздо чаще, чем гормально-неактивные макроаденомы.
КТ-ангиография очень полезна при планировании операционного вмешательства в случае макроаденом. Хирургу крайне важно представлять взаимное расположение опухоли, передних мозговых артерий и зрительного нерва. Протоколы визуализации тонкосрезовой КТ также полезны во время проведения самой операции.
Несмотря на то, что МРТ является методом выбора в обследовании пациентов с аденомами гипофиза, КТ все еще играет определенную роль в случаях, когда проведение МРТ невозможно. КТ также отображает кальцинаты, что может повлиять на проведение дифференциального диагноза. КТ вносит свой вклад в планирование хирургической операции, в частности, в отношении пневматизации и анатомических особенностей клиновидного синуса. Недостатком КТ является более низкое качество визуализации мягких тканей по сравнению с МРТ. Кроме этого, КТ часто требует использования контрастных веществ, а пациенты подвергаются лучевой нагрузке.
МРТ ГИПОФИЗА В НОРМЕ
При анализе результатов МРТ гипофиза нужно знать, как он выглядит на снимках в норме. У детей высота здорового гипофиза зависит от возраста. Высота гипофиза измеряется на строго сагиттальных Т1-взвешенных изображениях, полученных при помощи срезов толщиной 3-7 мм. Измерение проводится в точке наибольшей высоты, которая обычно соответствует середине железы. В норме высота увеличивается при рождении, в период полового созревания (6-7мм), в течение беременности ( 99 m Tc(V)DMSA также информативна в выявлении большинства аденом гипофиза, секретирующих СТГ и ПЛ, а также гормонально-неактивных аденом с соотношением накопления в опухоли и окружающих тканях, равным 25. Функциональная визуализация остаточной опухоли (размером более 10 мм) с использованием 99 m Tc(V)DMSA выявляет жизнеспособную остаточной ткань аденомы гипофиза.
Сцинтиграфия с использованием 111 In-DTPA-октреотида является новым методом, определяющим рецепторы к соматостатину во многих нейроэндокринных опухолях (например, в аденомах гипофиза). Это вещество обладает высокой чувствительностью и является легко отслеживаемым маркером при определении наличия соматостатиновых рецепторов в аденомах гипофиза.
Роль сцинтиграфии с 111 In-DTPA-октреотидом в выявлении гормонально неактивных опухолей гипофиза еще не установлена. Лечение немеченым октреотидом может, вероятно, помешать захвату метки опухолями гипофиза. Таким образом, пациенты, которым планируется проведение сцинтиграфии, должны приостановить лечение на 2-3 дня перед исследованием.
АДЕНОМА ГИПОФИЗА ГОЛОВНОГО МОЗГА — ЛЕЧЕНИЕ
Опухоли гипофиза, не вызывающие эндокринных нарушений и не сдавливающие окружающие ткани, не требуют лечения. В таких случаях ограничиваются наблюдением в виде выполнения повторных МРТ-исследований, желательно с получением второго мнения. При появлении симптомов л ечение зависит от типа опухоли, ее размера и от степени воздействия на головной мозг или нервы. Также имеют значение возраст и общее состояние здоровья.
Решение о методах лечения принимается группой медицинских специалистов, включая нейрохирурга, эндокринолога и, иногда, онколога. Врачи обычно используют хирургическое вмешательство, лучевую терапию или лекарственную терапию, как самостоятельно, так и в сочетании.
ОПЕРАЦИЯ ПО УДАЛЕНИЮ АДЕНОМЫ ГИПОФИЗА
Хирургическое удаление опухоли гипофиза обычно необходимо, если опухоль давит на зрительные нервы, или если опухоль перепроизводит определенные гормоны. Успех операции зависит от типа опухоли, ее местоположения, ее размера и того, вторглась ли опухоль в окружающие ткани. Перед операцией необходимо точно оценить изменения на МРТ-снимках, при этом необходима расшифровка МРТ опытным нейрорадиологом. После удаления аденомы гипофиза могут некоторое время беспокоить выделения из носа.
Двумя основными хирургическими методами лечения опухолей гипофиза являются:
Эндоскопический трансназальный трансфеноидальный доступ. Эта методика представляет собой удаление аденомы гипофиза через нос и околоносовые пазухи без внешнего разреза. При этом остаются неповрежденными ткани головного мозга и черепно-мозговые нервы. Видимого шрама также не остается. Опухоли большого размера указанным доступом удалить трудно, особенно если опухоль внедрилась в близлежащие нервы или ткани головного мозга.
Транскраниальный доступ (краниотомия, трепанация черепа). Опухоль удаляется через верхнюю часть черепа через отверстие в его своде. С помощью этой методики легче удалить большие опухоли или образования сложного строения.
ЛУЧЕВАЯ ТЕРАПИЯ
Радиотерапия использует высокоэнергетические рентгеновские лучи для воздействия на опухоли. Ее можно использовать после операции или самостоятельно, если операция не решает проблему радикально. Также л учевая терапия применяется при остаточной ткани опухоли, при ее рецидиве, а также при неэффективности препаратов. Методы лучевой терапии включают:
- Гамма-нож — стереотаксическая радиохирургия.
- Дистанционная гамма-терапия.
- Протонная лучевая терапия.
ЛЕЧЕНИЕ ПРЕПАРАТАМИ
Можно ли вылечить аденому гипофиза без операции? Лечение препаратами может помочь блокировать избыточную гормональную секрецию и иногда уменьшать размеры определенных типов аденом гипофиза:
Пролактин-секретирующие опухоли (пролактиномы). Препараты каберголин и бромокриптин уменьшают секрецию пролактина и уменьшают размер опухоли.
Опухоли, выделяющие гормон роста (соматотропиномы). Для этих типов образований доступны два типа лекарств:
- аналоги соматостатина вызывают уменьшение выделения гормона роста и могут уменьшить опухоль
- пегвизомант блокирует действие избыточного гормона роста на организм.
Замена гипофизарных гормонов. Если опухоль гипофиза или хирургическое вмешательство приводят к уменьшению выработки гормонов, вам, вероятно, потребуется использовать замещающую гормонотерапию.
При написании статьи использованы следующие материалы:
Читайте также:


