Лекции по колоректальному раку
Колоректальный рак (КРР) - это наиболее распространенная опухоль в колорек-тальной хирургии, третий по частоте встречаемости рак и вторая причина в структуре онкологической смертности. В связи с этим, диагноз рака ободочной кишки должен быть исключен практически при любом его симптоме.
Прямые факторы риска: сидячий образ жизни, курение, лучевой колит, состояние после формирования уретеросигмоидных анастомозов; пища с высоким содержанием жира/калорий/протеинов и алкоголь, низкое содержание клетчатки (вновь обсуждаемый вопрос); недостаток витамина D, инсоляции, кальция, фолатов. Популяционные факторы риска:
• Низкий и обычный риск (65-75%): бессимптомный - отсутствие факторов риска, отсутствие КРР у кого-либо из родственников первой степени родства.
• Умеренный риск (20-30%): КРР у одного родственника первой степени родства в возрасте до 55 лет или у двух и более родственников первой степени родства в любом возрасте, наличие крупного полипа (> 1 см) или множественных полипов любого размера, либо наличие в анамнезе резекции по поводу рака ободочной кишки.
• Высокий риск (6-8%): САТК, ННПРТК, ВЗК.
Эволюция от неизмененной кишки до диагностированного рака: 10 лет (в обычной популяции), 3-5 лет (ННПРТК). Теоретически, колоректальный рак (КРР) является полностью предотвратимой опухолью, так как канцерогенез - это медленный процесс, который проходит этап видимых (полипы) предшественников, а ободочная кишка доступна для полной эндоскопии. Руководства по скринингу разработаны, но их осуществление нельзя назвать выполненным, даже приблизительно.
Выбор оптимального лечения зависит от стадии и локализации опухоли, ее осложнений, ситуации (экстренная или плановая операция), наличия сопутствующих заболеваний и других патологических изменений ободочной кишки. Важность разграничения рака ободочной кишки (например сигмовидной ) и рака прямой кишки обусловлена планом лечения, поскольку в последнем случае определенную роль играет (нео-)адъювантная лучевая терапия.
| Категория риска | Спорадический колоректальный рак | САТК | ННПРТК | ВЗК | |
| Варианты | - | АСАТК, синдромы Гарднера, Турко | Линч I/II | Язвенный колит Болезнь Крона | |
| Тип наследования | - | +, Аутосомно-доминантный | +, Аутосомно-доминантный | ? | |
| Ген | Делеция хромосом, k-ras, DCC, р53, АРС | АРС | MSH2, MLH1или PMS1/2, MSN6 | ? | |
| Возраст начала | 70-75 лет | Полипы появляются в возрасте 10-20 лет, рак - почти в 100% случаев в возрасте 40 лет, при АСАТК - более позднее начало | 100 | 80% | Зависит от возраста начала, длительности заболевания, распространенности и активности процесса |
| Локализация | Левые отделы > правые отделы | Любая | Правые отделы > левые отделы | Активный процесс | |
| Химиопрофилактика | НПВП? Витамины? Кальций? | НПВП | ? | Супрессоры ВЗК? | |
| Скрининг | > 50 лет; > 45 лет среди афроамериканцев | > 10-15 лет Генетическая консультация | >25 лет или 10-15 лет до выявления рака у наиболее молодого члена семьи Генетическая консультация | 7 лет после установления диагноза, ежегодно | |
| Сопутствующий риск | ? | Ампулярный рак, десмоидные опухоли, рак щитовидной железы и др. | Рак эндометрия и другие карциномы | Внекишечные заболевания |
ННПРТК - наследственный неполипозный рак толстой кишки, ВЗК - воспалительные заболевания кишечника.
а) Эпидемиология колоректального рака:
• Ежегодная заболеваемость в США: 145000 новых случаев колоректального рака (КРР), 55000 смертей, обусловленных колоректальным раком (КРР) (9-10% от онкологической смертности по другим причинам).
• Средний риск заболевания в течение жизни: 1:18 американцев (5-6%). Пик заболеваемости - седьмое десятилетие жизни; тем не менее, 5% больных моложе 40 лет, 10% - моложе 50 лет. У 90% пациентов опухоли спорадические, у 10% имеется положительный семейный анамнез, у 1% - САТК. Колоректальный рак (КРР) излечим в 90% случаев при диагностике на ранних стадиях.
• Стадия на момент установления диагноза: I стадия - 25%, II стадия - 30%, III стадия - 35%, IV стадия -25%.

б) Симптомы колоректального рака:
• Наиболее часто бессимптомное течение => обычно симптомы появляются на поздних стадиях заболевания!
• Случайное выявление при колоноскопии.
• Симптомы: примесь крови, необъяснимая анемия, изменение частоты и формы стула, запоры, полная непроходимость, боль в животе, перфорация, инфильтрат в брюшной полости, потеря веса.
• Осложнения: массивное кровотечение, толстокишечная непроходимость, перфорация, печеночная недостаточность.
в) Дифференциальный диагноз колоректального рака:
• Симптомы обструкции и кровотечения могут быть следствием любых причин: ВЗК, в частности болезни Крона, других форм колита (ишемического, инфекционного, включая псевдомембранозный С. difficle-ассоциированный или лучевой колит), дивертикулита, СРК.
• Метастазирование в ободочную кишку опухолей желудка, поджелудочной железы, женских половых органов, почек, долькового инвазивного рака молочной железы; лейкемическая инфильтрация.
• Редкие опухоли: карциноид, лимфома, ГИСТ, меланома.
• Предраковые полипы: в частности ворсинчатые полипы, могут занимать большую площадь и всю окружность кишки.
• Доброкачественные заболевания: эндометриоз, пролапс/инвагинация, доброкачественные опухоли (липома), псевдообструкция (синдром Огилви).
г) Патоморфология
Макроскопическое исследование:
• Полиповидное легкоранимое образование или изъязвленное кратерообразное образование с приподнятыми краями, различного размера и распространенности по окружности кишки. При ВЗК опухоль часто плоская с диффузным внутристеночным ростом.
• Путь метастатической диссеминации: лимфоваскулярный => лимфоузлы, гематогенный => система воротной вены => метастазирование в печень => метастазирование в легкие.
Микроскопическое исследование:
• В подавляющем большинстве случаев (>90%) опухоль представлена аденокарциномой. Редкие подтипы: слизистый или перстневидноклеточный рак, железисто-плоскоклеточный рак.
• Внутрислизистый рак (Тis) — carcinoma in situ = дисплазия высокой степени: рак не прорастает мышечную пластинку слизистой. Инвазивный рак: прорастание в собственную мышечную пластинку слизистой и глубже.
• Такие особенности роста, как лимфоваскулярная инвазия, периневральная инвазия, наличие депозитов опухолевых клеток вне лимфатических узлов - отрицательные прогностические факторы.
• Для адекватного стадирования необходимо исследование минимум 12-15 лимфоузлов в удаленном препарате.
Дополнительные исследования (необязательные):
• Рентгенконтрастные исследования (ирригоскопия с барием или гастрографином): неполная колоноскопия, выраженная обструкция, подозреваемая перфорация (=>водорастворимый контраст).
• Виртуальная колоноскопия: роль не определена, риск перфорации.
• МРТ, ПЭТ, ПЭТ-КТ: диагностическое значение не определено.
• Лабораторные исследования: анемия, функция печени (альбумин, ПТИ, АЧТВ), функция почек.
е) Классификация колоректального рака:
• Основанная на локализации в ободочной кишке.
• Основанная на стадии опухоли: локализованная, местнораспространенная (размер, прорастание в другие структуры), метастазы.
• Основанная на системе TNM.
ж) Лечение без операции рака ободочной кишки:
• Пациенты, неоперабельные в связи с наличием сопутствующих заболеваний.
• Пациенты, иноперабельные/инкурабельные в связи с распространенностью опухоли (например, канцероматоз) => симптоматическое лечение, возможно агентирование.
• Метастазы в печени с поражением > 50% паренхимы => паллиативная химиотерапия.

а - Злокачественный полип нижних отделов толстой кишки. Ректороманоскопия гибким эндоскопом.
б - Колоноскопическая картина геморрагического рака восходящей ободочной кишки.
в - Рак правой половины толстой кишки.
г - Колоноскопическая картина рецидива рака в области анастомоза после удаления опухоли прямой кишки.
з) Операция при колоректальном раке
Показания:
• Любой рак ободочной кишки (за исключением абсолютных противопоказаний).
• Даже при наличии генерализации желательно достижение локального контроля над опухолью, т.к. возможно выполнение условно радикальной симультанной или отсроченной метастазэктомии с лечебными целями.
Хирургический подход при раке ободочной кишки
а) Радикальное лечение:
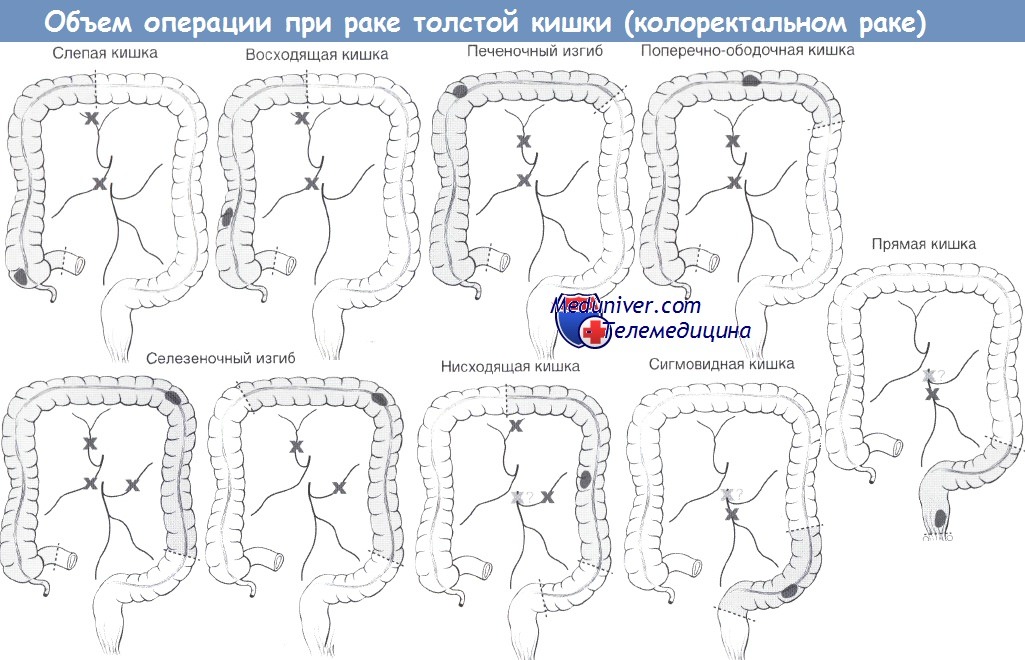
• Онкологическая резекция с лимфаденэктомией: безопасные границы резекции >5 см, точный объем резекции зависит от локализации опухоли и путей лимфоваскулярного оттока:
- Слепая/восходящая кишка: правосторонняя гемиколэктомия с перевязкой правой ветви средней ободочной артерии.
- Печеночный изгиб/поперечно-ободочная кишка: расширенная правосторонняя гемиколэктомия с перевязкой средней ободочной артерии.
- Селезеночный изгиб:
1) расширенная левосторонняя гемиколэктомия с перевязкой средней ободочной артерии;
2) расширенная правосторонняя гемиколэктомия/субтотальная резекция ободочной кишки.
- Нисходящая кишка:
1) левосторонняя гемиколэктомия с перевязкой левой ветви средней ободочной артерии и нижнебрыжеечной/левой ободочной артерии;
2) субтотальная резекция ободочной кишки.
- Сигмовидная кишка: резекция сигмовидной кишки с перевязкой верхней прямокишечной или нижней брыжеечной артерии.
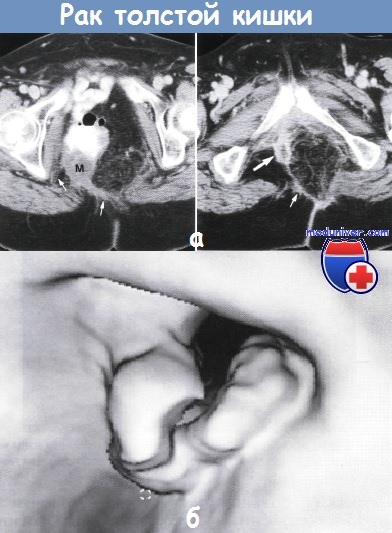
а - Рецидив рака прямой кишки после брюшно-промежностной резекции. Изображение через вертлужную впадину: в расширенной петле тонкой кишки установлено неоднородное образование (М) размером 3 см.
Опухоль инфильтрирует жировую клетчатку (показано стрелками) и правую стенку таза.
Изображение в области седалищно-лонных ветвей — небольшое мягкотканное образование (показано большой стрелкой) и тяжи опухоли (маленькая стрелка), инфильтрирующие тазовую клетчатку. Компьютерная томография
б - Рак толстой кишки.Виртуальная колоноскопия.
• Особые ситуации:
- Синхронные опухоли:
1) две раздельные резекции;
2) субтотальная резекция ободочной кишки.
- Опухоли, прорастающие в другие структуры: резекции eb-bloc.
- Метастазы в печени: симультанные резекции оправданы, если они технически выполнимы и переносимы больным (возможно отсроченные резекции).
- Профилактическая овариоэктомия не показана, но рекомендована при наличии видимых изменений в одном или обоих яичниках.
- Канцероматоз: резекция первичной опухоли, интраперитонеальный катетер как рутинная процедура не имеет смысла.
- Лапароскопический доступ эквивалентен открытому в опытных руках.
• Больной моложе 50 лет/ННПРТК:
1) субтотальная резекция/колэктомия с илеосигмоидным/ректальным анастомозом;
2) сегментарная резекция.
• САТК:
1) проктоколэктомия;
2) колэктомия с илеоректальным анастомозом, если нет рака прямой кишки или число полипов прямой кишки 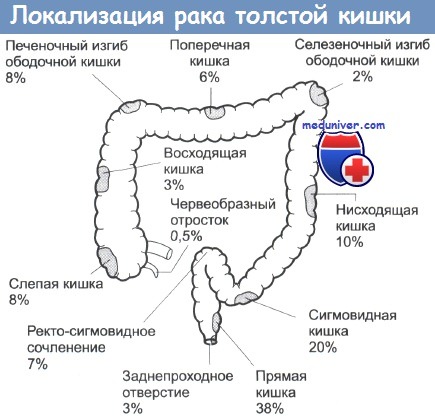
Экстренное лечение колоректального рака:
• Рак правых отделов: хирургическое лечение, как и в плановой ситуации, первичный тонкотолстокишечный анастомоз.
• Рак левых отделов:
- Резекция с интраоперационным лаважем толстой кишки и первичным анастомозом.
- Установка стента для декомпрессии при обструкции левых отделов => резекция с формированием анастомоза в плановом порядке.
- Более расширенный объем операции, позволяющий сформировать тонкотолстокишечный анастомоз: субтотальная резекция ободочной кишки с первичным илеосигмоидным или илеоректальным анастомозом.
- Двухэтапное лечение:
а) операция Гартмана (=> реконструкция в плановом порядке);
б) формирование первичного анастомоза и проксимальная стома (=> закрытие стомы в плановом порядке);
в) проксимальная стома (=> резекция и ликвидация стомы в плановом порядке).
- Трехэтапное лечение (в основном не применяется): проксимальная стома (трансверзостома) => резекция и формирование анастомоза в плановом порядке (с сохранением отключающей стомы) => закрытие стомы в плановом порядке.
и) Паллиативное лечение:
• Сегментарная резекция.
• Проксимальная стома.
• Формирование обходного анастомоза.
• Стентирование.

л) Наблюдение и дальнейшее лечение:
- Экстренная операция: планирование последующих вмешательств после адекватного восстановления физического состояния и питания.
- Адъювантная химиотерапия: для III стадии и в отобранных случаях - при II стадии.
- Паллиативная химиотерапия: при IV стадии.
- Онкологическое наблюдение: колоноскопия через один год, в дальнейшем - в зависимости от клинических данных. Клиническое обследование и анализы крови (включая РЭА) каждые 3-6 месяцев. КТ органов брюшной полости/малого таза, рентгенография/КТ органов грудной полости - ежегодно.
Контингент: Лечебный факультет, 6 курс.
Вид лекции: информационная.
1. Анатомо-физиологические различия правой и левой половин ободочной и прямой кишки.
2. Способствующие факторы, предраковые заболевания толстой кишки.
3. Формы роста рака толстой кишки.
4. Клиническая картина рака правой и левой половин ободочной кишки, прямой кишки, классификация.
5. Клинический минимум обследования при подозрении на рак ободочной и прямой кишки.
7. Дифференциальный диагноз.
8. Принципы лечения рака ободочной и прямой кишки. Тактика хирурга при обтурационной непроходимости, обусловленной опухолью.
Заболевания ободочной кишки
Доброкачественные опухоли - аденоматозный полип, семейный полипоз, синдром Гарднера, ворсинчатые опухоли. Клиника, диагностика.
Хирургическое лечение доброкачественных опухолей толстой кишки. Техника эндоскопической полипэктомии.
Дивертикулез ободочной кишки. Клиника, диагностика, показания и методы хирургического лечения.
Рак ободочной кишки
Клиника, диагностика, дифференциальная диагностика в зависимости от локализации опухоли.
Предоперационная подготовка больных. Выбор способа лечения в зависимости от состояния больного.
Техника правосторонней гемиколэктомии.
Техника резекции поперечноободочной кишки.
Техника левосторонней гемиколэктомии.
Клиника, диагностика и хирургическая тактика при осложненных формах рака толстой кишки (обтурационная кишечная непроходимость, воспаление, перфорация, кровотечение).
Хирургическое лечение рака толстой кишки, показания к одномоментным и двухмоментным операциям.
Техника одномоментных радикальных операций.
Техника двухмоментных радикальных операций.
Техника паллиативных операций.
Послеоперационное ведение больных с операциями на толстой кишке.
Рак прямой кишки
Клиника, диагностика, инструментальные методы исследования.
Дифференциальная диагностика с предраковыми заболеваниями.
Принципы оперативного лечения рака прямой кишки. Радикальные операции. Показания.
Особенности оперативной техники.
Паллиативные операции. Показания, техника операций.
В настоящее время во многих развитых странах РТК занимает одно из ведущих мест среди злокачественных поражений. В России за последние 20 лет РТК переместился с шестого на четвертое место, уступая лишь раку легкого, желудка и молочной железы (В.И.Чиссов, В.В.Старинский, 2000). Причем в нашей стране тенденция роста заболеваемости РТК продолжается.
Вероятнее всего, нет какой-либо одной причины возникновения РТК. Злокачественный процесс развивается под влиянием нескольких факторов. Среди них наибольшее отрицательное воздействие оказывают малошлаковая диета с высоким содержанием животных жиров, нарушение режима питания, хронические заболевания толстой кишки, факторы внешней среды. ,
Определенную роль в возникновении РТК играет наследственность. Некоторые наследственные заболевания, такие как диффузный полипоз толстой кишки, синдром Гарднера, синдром Турко, сопровождаются высоким риском (30-100%) РТК
Важной особенностью роста РТК является довольно частый (более 6%) мулътицентрическийрост одновременно (синхронно) нескольких опухолей в одном или разных отделах толстой кишки.
Частота локализации рака в различных отделах толстой кишки не одинакова. Наиболее часто (до 70%) поражаются ее дистальные отделы (сигмовидная и прямая кишки), затем (16-18%) правые отделы ободочной кишки и слепая кишка. Поперечная ободочная и нисходящая кишка поражаются соответственно в 10-12 и 8-10% случаев.
По внешнему виду и характеру роста раковая опухоль толстой кишки отличается большим разнообразием. Наибольшее распространение получило
Все злокачественные новообразования
Вся толстая кишка
Трахея, легкие и бронхи
подразделение по форме роста опухоли на:
• экзофитную - растущую преимущественно в просвет кишки;
• эндофитную - распространяющуюся в основном в толще стенки кишки;
• блюдцеобразную - сочетающую элементы двух предыдущих форм в виде опухоли-язвы.
Микроскопическое строение РТК не менее разнообразно. Согласно международной классификации (ВОЗ, 15, 1976) по гистологическому строению выделяются следующие формы РТК:
1) аденокарцинома (высоко-, умеренно-, низкодифференцированная);
2) муцинозная аденокарцинома (слизеобразующий, слизистый, коллоидный рак); ,,
3) перстневидно-клеточный рак (мукоцеллюлярный);
4) недифференцированный (солидный) рак;
5) неклассифицируемый рак.
Кроме того, в прямой кишке и в анальном канале наблюдаются:
6) плоскоклеточный рак (ороговевающий и неороговевающий);
7) железисто-плоскоклеточный рак;
8) базально-клеточный (базалиоидный) рак - вариант плоскоклеточного рака.
Самой распространенной формой является аденокарцинома - более 80% всех раковых опухолей толстой кишки.
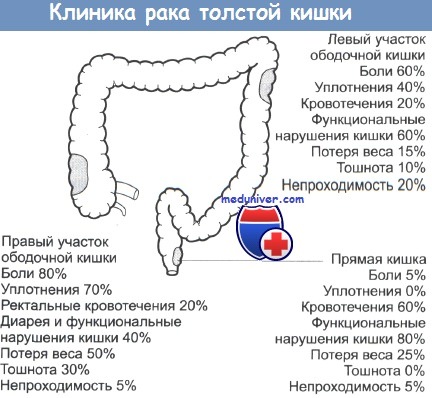
На прогноз заболевания наиболее существенное влияние оказывает распространенность опухоли как в самой кишке, так и за ее пределами. Опухоль сравнительно долго развивается в пределах кишечной стенки, в частности в слизистой оболочке и подслизистом слое. Затем происходит постепенная инфильтрация других слоев кишечной стенки и выход за ее пределы с прорастанием серозного покрова. Не параллельно, что очень важно отметить, происходит проникновение раковых комплексов в лимфатическую и кровеносную системы. Механизмы такого проникновения еще до конца не выяснены, но клиницисту важно знать, что у больных может быть очень маленькая опухоль (менее 1 см) в самой кишке с обширным лимфатическим и гематогенным распространением. И наоборот, обширная опухоль, даже иногда с прорастанием в соседние органы (например, в мочевой пузырь, тонкую кишку и т.п.), - без метастазов в лимфатические узлы и тем более в другие органы. Последние исследования, в том числе и проведенные в ГНЦ колопроктологии, показали, что высоко-дифференцированные опухоли не распространяются внутристеночно более 1,5-2 см от ее видимой границы. Низкодифференцированные опухоли (муцинозная, перстневидно-клеточная, недифференцированная) инфильтрируют кишечную стенку на значительно большем протяжении (до 3-4 см), иногда в виде отдельных раковых тяжей. При этом экзофитно растущая опухоль, как правило, имеет внутристеночный рост, соответствующий ее внешним границам. Эндо-фитные опухоли больше распространяются в подслизистом и мышечном слоях кишечной стенки.
Большое разнообразие роста опухоли требует систематизации для выбора адекватной программы лечения. Предложено множество классификаций РТК Мы остановились лишь на двух наиболее распространенных.
В нашей стране принята классификация, разработанная Ученым советом Минздрава СССР (1964 г.), выделяющая 4 стадии развития РТК
1 стадия - небольшая опухоль, локализующаяся в слизистой оболочке или в подслизистом слое. Метастазов в лимфатических узлах нет.
2 стадия: А. Опухоль занимает не более полуокружности кишки, не выходит за пределы кишечной стенки, метастазов в лимфатических узлах нет.
Б. Опухоль того же или меньшего размера с одиночными метастазами в ближайших лимфатических узлах.
3 стадия: А. Опухоль занимает более полуокружности кишки, прорастает всю ее стенку или соседнюю брюшину, без региональных метастазов.
Б. Опухоль любого размера при наличии множественных метастазов в региональные лимфатические узлы.
4 стадия - обширная опухоль, прорастающая в соседние органы с множественными региональными метастазами, а также любая опухоль с отдаленными метастазами.
С нашей точки зрения, важное практическое и прогностическое значение имеет Международная классификация по системе TNM, позволяющая довольно адекватно строить программу лечения и диспансерного наблюдения за оперированными больными.
Приводим ее вариант после последнего пересмотра 1997 г.
Т - первичная опухоль:
Тх - недостаточно данных для оценки первичной опухоли;
ТО - первичная опухоль не определяется; Tis - интраэпителиальная опухоль или с инвазией слизистой оболочки; Т1 - опухоль инфильтрирует до подслизистого СЛОЯ;
Т2 - опухоль инфильтрирует подслизистый слой;
ТЗ — опухоль прорастает все слои кишечной стенки;
Т4 - опухоль прорастает серозный покров или непосредственно распространяется на соседние органы и структуры.
N - региональные лимфатические узлы:
N0 - нет поражения лимфатических узлов;
N1 - метастазы в 1-3 лимфатических узлах;
N2 - метастазы в 4 лимфатических узлах и более.
М - отдаленные метастазы:
МО - отдаленных метастазов нет;
Ml - имеются отдаленные метастазы. Определение стадии заболевания должны основываться на результатах дооперационного обследования, данных интраоперационной ревизии, в том числе инструментальной, и морфологическом изучении удаленного сегмента кишки с опухолью. Клиническая семиотика
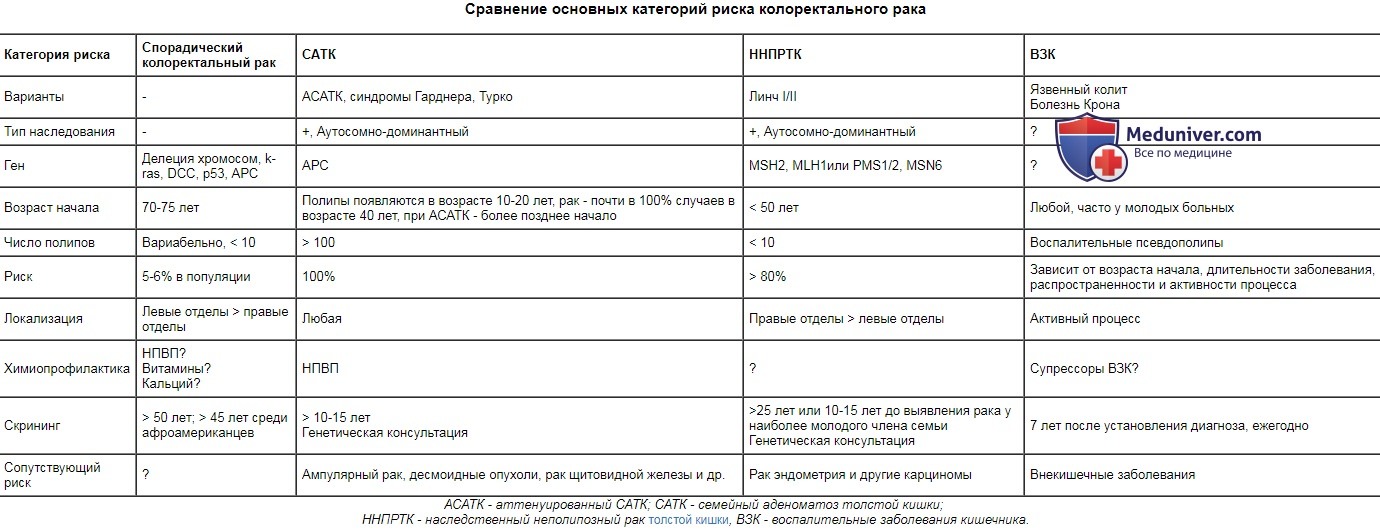
Клиническая картина РТК не имеет каких-либо специфических признаков. Наиболее характерными симптомами являются примесь крови в кале, нарушение стула, боли в различных отделах живота или в области прямой кишки, иногда тенезмы, у нетучных больных возможна пальпация опухоли.
Примесь крови к стулу, от скрытой крови до массивных кишечных кровотечений, отмечается практически у всех больных РТК, на чем и строятся многие методики скрининга. Выделение алой крови типично для рака анального канала и прямой кишки. Темная кровь характерна для рака левой половины ободочной кишки. При этом кровь, смешанная с калом и слизью, является более достоверным признаком. При раке правой половины чаще наблюдаются скрытые кровотечения, проявляющиеся анемией, бледностью кожных покровов и общей слабостью.
Другим характерным (но опять не специфическим) симптомом РТК, выявляемым более чем у 80% больных, - то или иное нарушение дефекации. Оно проявляется либо в виде кратковременных периодических задержек стула и газов, либо в виде длительных запоров. Отмечаются иногда поносы или чередование запоров и поносов, что нередко вводит в заблуждение клиницистов.
Нередко РТК сразу проявляется острой кишечной непроходимостью, требующей экстренных лечебных мероприятий.
При раке прямой кишки больные часто жалуются на чувство неполного опорожнения или ложные позывы на дефекацию, сопровождающиеся выделением слизи. Частым симптомом РТК является боль в животе, определяющаяся более чем у 80% больных. Локализация боли не постоянна и зависит прежде всего от расположения опухоли. Боли в животе или в области прямой кишки усиливаются при присоединении перифокального воспаления или обтурации просвета кишки с нарушением кишечной проходимости.
Пальпируемая опухоль в животе не всегда является прямым признаком РТК, однако ее выявление должно служить существенным аргументом для исключения последней. Как и любой злокачественный процесс, РТК сопровождается общими нарушениями, такими как общая слабость, снижение аппетита, уменьшение массы тела, анемия и т.п. Но расценивать их как ранние признаки нельзя, напротив, РТК у большинства больных поздно приводит к подобным изменениям.
К олоректальный рак ( рак толстой и прямой кишки ) – это злокачественная опухоль из эпителиальных клеток слизистой кишечника и кишечных желёз.
Наиболее часто встречается рак нисходящей ободочной кишки, сигмовидной и прямой кишки.
Эпидемиология. В России среди заболевших злокачественными новообразованиями мужчин колоректальный рак составляет 8,7%, занимая 3 место после рака лёгкого (26,5%) и желудка (14,2%). Среди заболевших женщин - 11,1% вслед за раком молочной железы (18,3%) и кожи (13,7%). В мире ежегодно регистрируется 600.000 новых случаев рака толстой кишки. В России - 40.000 новых случаев рака толстой кишки.
Смертность - на 1 году после установки диагноза около 40% и 70% на втором году. Данное обстоятельство обусловлено тем, что при первичном обращении пациентов к врачу III-IV стадии рака диагностируются у 71,4% больных раком ободочной кишки и у 62,4% в случаях заболевания раком прямой кишки.
1. высокое содержание в пищевом рационе мяса (особенно говядины и свинины) и животного жира - ускоряет рост кишечных бактерий, вырабатывающих химические эндогенные канцерогены ,
2. химические канцерогены экзогенные (полициклические ароматические углеводороды, ароматические амины и амиды, нитросоединения, офлатоксины, метаболиты триптофана и тирозина),
3. возможно вирусная инфекция.
Патогенез: вирусы вместе с канцерогенами нарушают хромосомный аппарат клетки вследствие чего она мутирует, превращаясь в раковую и изменяет свои функции:
-вырабатывает несвойственные ей вещества (онкомаркёры),
-быстро размножается без дифференцировки (сама на себя, образуя клон – потомство одной клетки),
-дольше живёт (выключается механизм апоптоза),
-метастазирует – отрывается и расселяется (так как связи между клетками опухоли слабые).
Возникновению опухоли предшествует метаплазия (появление клеток, свойственных другой ткани), гиперплазия эпителия кишечника, полипоз, аденоматоз. Эти состояния считаются предраковыми.
Обязательным звеном патогенеза считается ослабление противоопухолевых иммунных механизмов.
Имеется наследственная предрасположенность к заболеванию.
Факторы риска колоректального рака:
- м ужской пол (в 1,5 раза чаще, чем женщины),
-возраст старше 50 лет,
-родственников первой степени родства (риск возрастает в 3-5 раз),
-полипы толстой кишки (10% людей после 45 лет имеют полипы кишечника, из которых 1% переходит в рак), в том числе семейный полипоз, аденома толстой кишки в анамнезе,
-болезнь Крона, неспецифический язвенный колит, гранулематозный колит,
-рак женских гениталий или молочной железы в анамнезе,
-сахарный диабет (на 30-40% выше), ожирение,
-недостаточное поступление в организм витаминов А, С, Е, Д, В 6 , В 12 и фолиевой кислоты, кальция,
-дефицит в рационе растительных волокон (клетчатка, пектин, лигнин).
ПРИМЕЧАНИЕ. У людей, регулярно употребляющих аспирин и другие НПВС, риск возникновения колоректального рака и аденоматозных полипов ниже 40-45%.
Согласно международной TNM-классификации , где T (tumor) – опухоль, N (nodus) – метастазы в регионарные лимфатические узлы, M (metastasis) – отдалённые гематогенные метастазы, различают 4 стадии рака кишечника. По характеру роста различают
-экзофитную опухоль, растущую в просвет кишки
-эндофитную - опухоль, инфильтрирующие стенку кишки, не имеющую четких границ
-блюдцеобразную - опухоль овальной формы с приподнятыми краями и плоским дном
Гистологическая классификация. Аденокарцинома встречается в 90-95% случаев, муцинозная аденокарцинома в 10%, перстневидно-клеточная карцинома в 4%.
Метастазирование колоректального рака - в лимфатические узлы стенки кишки, внутри тазовые лимфатические узлы. Отдалённое гематогенное метастазирование - в печень и лёгкие.
Рак ободочной кишки обычно метастазирует в печень и ближайшие лимфоузлы. Рак прямой кишки, обладая особенностями кровоснабжения (в обход воротной вены), дает метастазы в лёгкие.
Клиника (синдромы). Рак толстой кишки в 1-2 стадии может длительное время ничем себя не проявлять. Клиника появляется в 3-4 стадии рака и складывается из синдромов:
1. болевого - у 10-25% больных. Боль постоянная, умеренно интенсивная, локализуется в проекции опухоли, не иррадиирует, при раке прямой кишки – тенезмы,
2. интоксикации с похуданием,
4. диспепсии у 45-80% больных с чередованием запоров и поносов. Кал может быть ленточным;
5. геморрагического: примесь неизменённой крови в стуле. Нередко с кровоточивости рак прямой кишки и дебютирует.
Варианты клинического течения заболевания:
-токсикоанемический — характеризуется прогрессированием анемии, субфебрильной температурой;
-энтероколитический — чередование запоров и жидкого стула,
-диспепсический — тошнота, рвота, отрыжка, снижение аппетита, похудание, боли в животе;
-обтурационный — симптомы нарушения проходимости кишечника.
Осложнения: кровотечение у 65-90% больных, кишечная непроходимость, перифокальное воспаление, анемия.
1. Ректальное пальцевое исследование помогает диагностике рака прямой кишки в 65-80% случаев.
2. Ирригоскопия позволяет установить локализацию, протяженность опухоли и её размеры.
3. Эндоскопия с биопсией: ректороманоскопия и колоноскопия.
4. Эндоректальное УЗИ (при раке прямой кишки) позволяет определить прорастание опухоли в смежные органы (влагалище, предстательную железу).
5. КТ и УЗИ, сцинтиграфия печени. Проводят для исключения метастазов в этот орган.
6. При подозрении на острую кишечную непроходимость - обзорная рентгенография брюшной полости.
7. Лапароскопия показана для исключения генерализации злокачественного процесса.
8. Проба на скрытую кровь в кале.
Анализ крови клинический : ускорение СОЭ, анемия.
Онкомаркёры, определяемые в крови при колоректальном раке: раковый эмбриональный антиген (СЕА), карбогидратный антиген СА19–9, альфа-фетопротеин, β-субъединица хорионическго гонадотропина ( β-ХГЧ). Их концентрация наиболее высока при раке 3-4 стадии.
Лечение оперативное. Выбор хирургического вмешательства зависит от локализации опухоли, наличия осложнений или метастазов, состояния больного. При отсутствии осложнений и отдаленных метастазов выполняют радикальную операцию - удаление пораженных отделов кишки вместе с брыжейкой и регионарными лимфатическими узлами. При невозможности выполнить радикальную операцию производится паллиативное вмешательство: наложение противоестественного заднего прохода, различного вида стом, а также обходных анастомозов.
Комбинированное лечение: д ооперационная радиотерапия рака прямой кишки снижает активность опухоли, уменьшает её метастазирование и количество послеоперационных рецидивов в зоне оперативного вмешательства. Химиотерапия при раке ободочной кишки носит в большей степени паллиативный характер. При использовании препаратов 5-фторурацил и фторафур пятилетняя выживаемость составляет 12-18%.
Прогноз. 5-летняя выживаемость после радикальных операций может достигать 90 %. Однако с увеличением стадии заболевания результаты значительно ухудшаются. У больных с поражением лимфатических узлов 5-летняя выживаемость составляет не более 50 %, а при правосторонней локализации опухоли ободочной кишки — не более 20 %. Отдаленные результаты операций по поводу рака прямой кишки несколько хуже. В среднем 5-летняя выживаемость пациентов, перенесших радикальные операции, составляет 50 %, при этом также прослеживается зависимость отдаленных результатов от стадии процесса.
После резекции печени по поводу изолированных метастазов 5-летняя выживаемость составляет 25%. После резекции лёгких по поводу изолированных метастазов 5-летняя выживаемость составляет 20%.
Профилактика. У больных с высоким риском следует 1 раз в полгода проводить пробу на скрытую кровь в кале и тщательно обследовать при кровопотере из кишечника. Всем лицам из группы риска и всем старше 45 лет необходимо ежегодно производить колоноскопию.
Читайте также:

