Лейкоз гладкой кожи что это
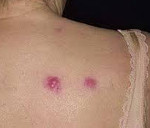
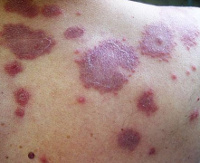
Кожные проявления лейкозов бывают специфическими и неспецифическими. Специфические изменения обусловлены разрастанием в коже патологической кроветворной ткани. В большинстве случаев кожный пролиферат состоит из лейкозных клеток, соответствующих той или иной форме лейкоза. Клинически специфические изменения кожи проявляются узелковыми и узловатыми (опухолевидными) новообразованиями (рис. 1 и 2), язвенно-некротическими изменениями на месте разрушения лейкозного пролиферата, частичным или универсальным покраснением кожи.

Рис. 1 и 2. Специфические изменения кожи при лейкозах.
Неспецифические, но связанные с лейкозами изменения кожи могут быть различного происхождения. Токсико-аллергические поражения клинически проявляются кожным зудом, крапивницей, пузырными высыпаниями, язвенно-некротическими изменениями. Изменения кожных покровов могут быть также обусловлены недостаточностью кроветворения (тромбоцитопенией, анемией, массовым разрушением клеток крови), проявляясь геморрагиями, бледностью, желтушностью кожи. В результате снижения общей и иммунологической сопротивляемости организма у больных лейкозом нередко возникают инфекционные заболевания кожи — гнойничковые, грибковые, вирусные (опоясывающий лишай).
Иногда при лейкозах возникают поражения кожи, связанные с проводимым лечением (цитостатическим, гормональным, лучевым). Клинически они проявляются гиперпигментацией кожи, выпадением волос, угревидными высыпаниями, дерматитом, язвами. Поражения кожи при лейкозах могут быть общими для всех форм лейкозов, а также характерными для отдельной формы лейкоза. Неодинакова и частота возникновения тех или иных кожных изменений при различных фазах и формах лейкозов.
Успех лечения как специфических, так и неспецифических изменений кожи при лейкозе зависит от эффективности лечения основного процесса. Обычно по мере улучшения основных клинико-гематологических показателей улучшается и состояние кожных покровов. Однако это не исключает необходимости применения симптоматического, в том числе и местного, лечения кожи. Хороший эффект, как правило, оказывают кортикостероидные мази (преднизолон, оксикорт, локакортен, синалар и др.).
Частота поражений кожи, по данным различных авторов, варьирует от 1 до 20%. Различают специфические и значительно более частые неспецифические поражения, названные Одри (С. Audry) лейкемидами. Последние клинически разнообразны и могут проявляться в виде различных дерматозов, чаще зудящих (типа пруриго, экземы, герпетиформного дерматита, простого пузырькового и опоясывающего лишая и т. д.); встречаются эритродермии.
Наиболее частый симптом поражения кожи при лейкемии — интенсивный зуд.
Специфические поражения кожи при лейкозах (цветн. рис. 1 и 2) клинически проявляются главным образом резко очерченными круглыми или овальными безболезненными подкожными узлами или опухолеподобными образованиями различного размера. Вначале они покрыты неизмененной кожей, а затем приобретают красноватый, бурый или аспидно-серый цвет, обычно с синюшным оттенком. Изъязвление и развитие рубца наблюдают редко. Иногда встречаются инфильтрированные бляшки с папилломатозными разрастаниями. Наиболее частая локализация — лицо, что иногда может создать сходство с facies leonina при лепре. Значительно реже встречаются специфические лейкозные эритродермии.
Специфические поражения кожи при лейкозе в огромном большинстве представляют собой одно из проявлений основного заболевания (лейкоза). Описаны единичные наблюдения первичного аутохтонного кожного происхождения лейкозных инфильтраций без системных поражений.
Как специфические, так и неспецифические поражения кожи наблюдают при различном течении всех форм лейкоза. Соответствия между типом лейкоза и характером поражения кожи не отмечается. По-видимому, чаще поражается кожа при хроническом лимфолейкозе. Различают три формы поражений кожи при лейкозе: 1) ограниченный лимфаденоз кожи (lymphadenosis cutis circumscripta), 2) генерализованные поражения (lymphadenosis cutis universalis), 3) злокачественную лимфодермию Капоши (lymphodermia perniciosa Kaposi).
Кожные проявления миелолейкозов изучены меньше, они в общем аналогичны таковым при лимфолейкозе; специфическим проявлением являются опухоли (leukaemia cutis myeloides), развивающиеся, как правило, в терминальной стадии болезни (в отличие от лимфолейкозов, при которых поражения кожи, особенно кожный зуд, нередко являются первым клиническим симптомом заболевания). При острой форме миелолейкоза нередки пурпура, геморрагии.
Гистологически специфические лейкозные инфильтраты характеризуются скоплением клеток соответствующего ряда: лимфоидного — при лимфолейкозе, миелоидного (дающих положительную реакцию на оксидазу) — при миелозе и т. д. Для лимфолейкоза характерен так называемый феномен индейской фаланги: в дерме и даже в подкожной жировой клетчатке единичные ряды клеток лимфоидного ряда распространяются от основной опухолевой массы в промежутки между пучками коллагеновых волокон [Левер (W. F. Lever)]. С. К. Розенталь считает, что инфильтраты развиваются в основном из соединительной ткани, окружающей сальные и потовые железы. Лейкемиды, как правило, не содержат лейкозного инфильтрата, однако четкого параллелизма между клиническими проявлениями и морфологическими изменениями нет, что лишний раз подчеркивает условность клинического деления поражений кожи при лейкозе на специфические и неспецифические. По-видимому, встречаются и переходные формы.
Лечение кожных проявлений лейкоза — общее; при показаниях (зуд) — симптоматическое.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лейкемиды кожи (синонимы: лейкозы кожи, гемодермия) являются симптомами лейкоза и проявляются в его терминальной стадии. Однако иногда кожные признаки являются начальными симптомами лейкоза, когда другие признаки (изменения крови, лимфоузлов и костного мозга) еще отсутствуют.

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины и патогенез лейкемидов кожи
До настоящего времени природа лейкозов остается неизвестной. По мнению большинства ученых, в основе лейкоза лежит опухолевый процесс в кроветворной ткани, контролируемый определенным геном.

[9], [10], [11], [12], [13], [14], [15]
Симптомы лейкемидов кожи
Кожные высыпания при лейкозах разделяются па специфические и неспецифических. Неспецифичсские лишены характерных морфологических черт и могут быть обусловлены сопутствующими процессами и осложнениями (анемия, тромбоцитопепия, сепсис). В последнем случае, иногда задолго до появления клинических признаков поражения системы кроветворения, возникают зуд кожи, пруригинозные, буллезные, эритемато-сквамозные высыпания, напоминающие пузырчатку, многоформную эритему, экзему, красную волчанку и др. Кожные высыпания усиливаются в период обострения основного заболевания. В терминальной стадии лейкоза часто отмечают множественные геморрагии, септические некрозы кожи.
Специфические изменения при лейкозах кожи разнообразны, часто протекают в виде папулезных, узловатых и опухолевидных образований и эритродермий
Наиболее часто встречаются многочисленные папулезные, реже - пятнисто-папулезные элементы, которые более характерны для миелобластного лейкоза. Узелки различной величины (от просяного зерна до горошины) имеют округлые очертания, полушаровидную или плоскую форму, плотную, реже - мягкую консистенцию, синюшно-красный цвет, нередко с желтовато-бурым оттенком. Поверхность папул гладкая, иногда может быть покрыта телеангиэктазиями, чешуйками или листовидными корочками. Элементы часто располагаются симметрично и могут встречаться на любых участках, включая слизистые оболочки рта. Как правило, они появляются внезапно и располагаются симметрично на различных участках кожного покрова. Субъективных ощущений при папулезном варианте обычно не отмечается, иногда больные жалуются на зуд кожи.
Узловатые лейкимиды имеют синюшно-розовую или буровато-коричневую окраску, гладкую поверхность, на которой иногда определяются геморрагические высыпания, телеангиэктазии, слоистые корки и милиумподобные папулы, возникающие в результате закупорки расширенных волосяных фолликулов. Они медленно прогрессируют. Из субъективных ощущений отмечается боль при надавливании, зуд кожи отсутствует. Возможен спонтанный регресс отдельных узловатостей.
При остром лейкозе цвет элементов становится насыщенно красным, образуются пузыри, язвы, петехиальная сыпь, поражаются слизистые оболочки. Опухолевидные лейкемиды возникают в результате слияния нескольких отдельных узловатостей, глубоко проникают в гиподерму, имеют большие размеры, плотную консистенцию (иногда деревянистую). Часто отмечается сочетание нескольких специфических высыпаний с неспецифическими поражениями кожи.
Иногда может развиться специфическая эритродермия, которая часто встречается при хроническом лимфолейкозе, монобластном лейкозе, реже - при других вариантах лейкозов. Для такой эритродермии характерно наличие интенсивного зуда, ее клинически трудно отличить от эритродермий другой природы.
При лейкемидах кожи могут встречаться диффузные инфильтрации и первичные язвы. В результате утолщения кожи, образования на ее поверхности глубоких и поверхностных борозд возникают диффузные инфильтрации, которые занимают обширные участки кожного покрова.
Первичные язвы при гемодермиях округлой или овальной формы достигают значительных размеров (5-10 см и более в диаметре), имеют блестящее сочное дно насыщенно красного цвета. Дно язвы местами часто покрыто грануляциями, гнойно-некротическим налетом и кровянистыми корочками. Язвы имеют неровные, подрытые, инфильтрированные края.
Лейкемиды – общее название очаговых и диффузных поражений кожи, подкожной клетчатки, слизистой половых органов и полости рта, возникающих в местах злокачественной пролиферации клеток кроветворных органов и ретикулярной ткани. Представляют собой внекостномозговые очаги кроветворения, которые развиваются в дерме при переходе лейкоза в терминальную стадию. Очаги имеют вид эритемы, эритродермии, возвышающихся папул, везикул или булл светло-розового или темно-красного цвета, покрытых гладкой блестящей кожей, реже корочками. При наличии развернутой клинической картины лейкоза диагноз лейкемидов не вызывает сложностей. Для лечения применяются лучевая и ПУВА-терапия.
МКБ-10
- Причины
- Патогенез
- Симптомы лейкемидов
- Осложнения
- Диагностика
- Лечение лейкемидов
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
В основе развития рака крови лежит злокачественное перерождение гемопоэтических клеток костного мозга. Их активное деление приводит к формированию клона раковых клеток, которые в течение короткого времени вытесняют нормальные элементы из костного мозга и начинают метастазировать. Метастазы бластов и гранулоцитов в дерму дают начало лейкемидам. Появление метастатических очагов в легких, сердце, кишечнике, головном мозге приводит к инфильтрации и нарушению работы этих органов. Для некоторых форм лейкемидов, например, для первичной язвы, установлены причинные факторы появления: предшествующая травма, раздражение кожи химическими веществами, трущимися частями одежды. Но большинство форм сыпи появляется на неизмененных кожных покровах.
Патогенез
Раковые клетки попадают в дерму и подкожную клетчатку с током крови и лимфы. Закрепившись в тканях, клетки метастатического очага начинают активно делиться, формируя значительные по площади инфильтраты, единичные или множественные элементы сыпи. Каждый из очагов пролиферации клона лейкемических клеток формирует один элемент. Скорость роста элементов во многом определяется видом раковых клеток и быстротой прогрессирования основного заболевания. Как правило, кожные инфильтраты образованы бластами, характерными для данного вида миелолейкоза и утратившими тканевую специфичность. Реже встречаются образования, состоящие из зрелых гранулоцитов: промиелоцитов и миелоцитов вплоть до сегментоядерных. Зрелоклеточные лейкемиды растут относительно медленно до тех пор, пока не трансформируются в бластные.
Скопления бластов в дерме активно диссеминируют с образованием новых очагов на поверхности тела и во внутренних органах. Параллельно с диссеминацией бластов идет процесс нарушения кровообращения в тканях. Этому способствуют характерные для болезней крови тромбоцитопения и коагулопатия. Тромбоцитопения приводит к появлению подкожных кровоизлияний, петехий и экхимозов. Коагулопатия является причиной тромбов, перекрывающих кровоток в сосудах разного калибра. В результате локального нарушения кровообращения образуются листовидные корочки на поверхности папул, очаги лейкемической инфильтрации изъязвляются.
Симптомы лейкемидов
Сыпь появляется внезапно на фоне предшествующего недомогания. У одного пациента сыпь может быть образована элементами разного размера и типа. Новые элементы возникают в течение нескольких дней. Все это время, как правило, наблюдается нарушение общего состояния, признаки интоксикации. В тех случаях, когда лейкемиды появляются в начале болезни, самочувствие может длительно оставаться удовлетворительным.
Новообразования кожи неприятных ощущений не вызывают. Инфильтраты на слизистых резко болезненны, при их некротическом распаде боли могут стать мучительными. Оттенок кожных покровов над новообразованиями может варьировать от светло-зеленого и бледно-розового до синюшно-бордового у бластных лейкемидов. Зрелоклеточные образования покрыты неизмененной кожей нормального оттенка. Поверхность лейкемидов гладкая, лишена волос.
Чаще всего при лейкемии встречаются мелкие папулы, бляшки. Элементы слегка приподняты над поверхностью кожи, что хорошо заметно при боковом освещении, имеют округлую форму, располагаются симметрично на различных участках тела. Консистенция - от мягкой, тестоватой до плотной. Присоединение геморрагического компонента характеризуется образованием пузырей с вялой покрышкой. В течение длительного времени элементы сохраняются неизменными или постепенно увеличиваются в размерах. Возможен их спонтанный регресс.
Узлы могут быть единичными и множественными, изолированными или сливными. Нередко они глубоко проникают в гиподерму. Размер их варьирует от просяного зерна до грецкого ореха. Форма полусферическая или усеченная. Консистенция плотная, при хроническом миелолейкозе и острых лейкозах - деревянистая. Окраска яркая, насыщенно-красная, реже бордовая. Закупоренные протоки сальных желез на поверхности образований имеют вид белесых зерен или вкраплений. Отдельные узлы эрозируются и подвергаются гнойно-некротическому распаду. Язвы, сформировавшиеся на месте узлов, устойчивы к местному лечению.
Локальная лейкозная инфильтрация, первичные язвы, специфические эритродермии относятся к редким вариантам гемодерматоза. Инфильтраты формируются преимущественно на туловище и волосистой части головы, покрыты продольными складками, глубокими бороздками. Привычная локализация первичных язв при миелолейкозе – нижние конечности, паховая область, десны. Диаметр их составляет 6-7 см. Края неровные, местами подрыты. Дно гладкое, блестящее, ярко-красного цвета, покрыто кровяными корками, гнойно-некротическим налетом, реже грануляциями. Специфические эритродермии при лейкемии по клинической картине неотличимы от неспецифических.
Осложнения
Поражение кожных покровов у больных лейкемией протекает на фоне сниженного иммунитета. В связи с этим многократно повышается вероятность присоединения бактериальной, грибковой или вирусной инфекции, которая усугубляет общее состояние пациента, затрудняет лечение, ухудшает прогноз относительно выхода в ремиссию по основному заболеванию и выживаемости. Резко болезненная лейкозная инфильтрация полости рта нарушает процесс жевания, приема пищи. Снижение веса может достигать 10 кг в месяц, что довольно быстро приводит больного к истощению. Распространение гнойно-некротического процесса на кости челюсти увеличивает подвижность зубов, провоцирует их расшатывание и выпадение.
Диагностика
Алгоритмы проведения диагностических процедур у пациентов, первично обратившихся к врачу по поводу кожного заболевания, и при уже установленном диагнозе миелолейкоза значительно отличаются. В первом случае обследование проводит дерматолог, во втором гематолог или онколог. С поражением слизистых оболочек пациент может обратиться к стоматологу. Первичная диагностика лейкемидов сложна. Это обусловлено многочисленностью форм кожных высыпаний, характерных для гемодермии, схожестью практически каждой из форм с другими дерматологическими заболеваниями, а в некоторых случаях также недостаточной чувствительностью и специфичностью диагностических тестов. Поставить точный диагноз позволяют:
- Тщательный сбор анамнеза. Он предполагает выявление симптомов, характерных для дебюта лейкемии, факторов, повышающих вероятность развития онкологии, условий заражения сифилисом, ВИЧ-инфекцией, лепрой, других значимых данных. Подробный расспрос пациента позволяет обоснованно назначать диагностические процедуры и тесты, правильно их интерпретировать.
- Анализы крови. Назначается общий анализ крови, в котором могут быть выявлены нарушения, позволяющие заподозрить или полностью исключить диагноз миелолейкоза, серологическое исследование на сифилис, ВИЧ. В случае необходимости может быть проведено исследование крови на микобактерии лепры и другие инфекции.
- Гистологическое исследование. Образцы тканей берутся из наиболее крупных лейкемидов с наименее выраженными воспалительными изменениями в самих элементах и окружающих их кожных покровах. В пунктатах из лейкемидов выявляются скопления бластов, реже гранулоцитов на разных стадиях созревания. Метод позволяет поставить диагноз в 50% случаев, так как не всегда выявляемые при микроскопии изменения специфичны.
- Молекулярно-генетическое исследование. Метод полимеразной цепной реакции (ПЦР) позволяет зарегистрировать клональную перестройку Т-клеточного рецептора лимфоцитов, установить факт моноклональной пролиферации в очагах поражения на ранних сроках заболевания. Вероятность ложноположительных результатов 5%: моноклональная перестройка выявляется при ряде доброкачественных дерматозов, воспалительных процессах, системных заболеваниях соединительной ткани.
- Иммуногистохимическое исследование. Метод основан на применении меченых флуоресцентными красителями, ферментами или электронно-плотных частиц для выявления опухолевых клеток определенного типа. Антитела избирательно связываются с бластами и делают их заметными при микроскопии.
В дерматологии у пациентов, не имеющих онкологического анамнеза, лейкемиды дифференцируют в первую очередь с доброкачественными процессами, такими как диффузный нейродермит, лимфоплазия или первичный ретикулез, грибовидный микоз, саркоидоз. На втором месте - инфекционные заболевания с характерными кожными проявлениями: лентикулярный папулезный сифилид, лепроматозный тип лепры. У пациентов с миелолейкозом лейкемиды необходимо дифференцировать с кожными проявлениями инфекций и осложнений химиотерапии. Это вирусная и бактериальная сыпь, побочные эффекты лекарственных препаратов, другая дерматологическая патология, которая развилась одновременно с лейкозом.
Лечение лейкемидов
Терапевтическое воздействие при гемодермии направлено на лечение основного заболевания. Вывод миелолейкоза на стабильную ремиссию приводит к постепенному регрессу кожных проявлений. Если же в результате проведенной химиотерапии проявления гематодерматоза сохраняются, назначается локальное воздействие на очаги. Для этого применяются:
- Лучевая терапия. Раковые клетки, в отличие от других клеток тела, более чувствительны к любым повреждающим воздействиям. Метод лучевой терапии предпочтителен для устранения одиночных очагов большого размера. Мощность рентгеновского излучения подбирается таким образом, чтобы воздействовать на всю глубину лейкемидов. Количество процедур определяется индивидуально с учетом ранее проведенного лечения, состояния пациента, скорости обратного развития образований.
- ПУВА-терапия. Метод предполагает воздействие на кожные новообразования длинноволновым ультрафиолетовым излучением, которому предшествует прием или местное нанесение препаратов, повышающих фоточувствительность тканей. ПУВА-терапия применяется для лечения множественных элементов или значительных по площади инфильтративных очагов.
Прогноз и профилактика
Прогноз определяется основным заболеванием. Применение современных методов лечения способствует увеличению продолжительности жизни пациентов с лейкозами. Однако при этом возрастает вероятность развития серьезных осложнений болезни, например, поражения центральной нервной системы. Лейкемиды, появившиеся на ранних стадиях развития лейкоза, при своевременном обращении к врачу и грамотной диагностике позволяют быстро установить диагноз и как можно раньше начать лечение. Развитие гемодерматоза при диагностированном раке крови обозначает переход миелолейкоза в завершающую стадию, что является неблагоприятным прогностическим признаком.
Кожные проявления лейкозов

Кожные проявления лейкозов имеют важное клиническое значение и позволяют определить развивающуюся патологию на самых ранних стадиях, тем самым увеличивая шансы на положительный исход лечения. Также изменения кожи позволяют врачам судить о течении основного заболевания и его вероятном прогнозе и могут быть признаком необходимости в смене тактики лечения.
В некоторых случаях пятна на коже при лейкозе являются проявлениями рецидива рака, а также первыми признаками системного заболевания, являясь предвестниками лейкозного процесса. Такие поражения кожи могут включать всевозможные бляшки и узелки, изменения цвета кожи, пигментацию зеленоватым или другим аномальным цветом.
Кожные проявления в условиях острого лейкоза в большинстве случаев предвещают плохой прогноз и требуют коррекции назначенного лечения. Пятна на коже при лейкемии могут быть локализованы в одной области тела либо быть распространенными по всей коже.
Кожные проявления лейкозов условно поделены на несколько основных групп:
- Специфические изменения обусловлены инфильтрацией кожных покровов патогенными клетками гемопоэза и имеют вид узелковых элементов или инфильтратов на гладких поверхностях. При миелоидных формах лейкоза наблюдаются атипичные кожные образования в виде пузырьков, некрозов и пруриго, при которых прогноз болезни значительно ухудшается.
- Сопутствующие заболевания неясного генеза. Такие пятна на коже при лейкозе включают в себя васкулиты, гиперпигментацию, болезнь Митчела, а также зуд кожи, эритему кольцевого и узлового типа и пр.
- Инфекционные поражения кожных покровов вызваны угнетением иммунной системы, поэтому могут быть обусловлены различными возбудителями, часто протекают атипичным образом и могут привести к летальному исходу. В случае появления таких новообразований назначается биопсия с тщательным микробиологическим и гистологическим анализом.
- Изменения на коже, вызванные химиотерапией, встречаются достаточно часто и могут представлять собой аллергические реакции (крапивница, полиморфная эритема и т.д.), нарушения, вызванные цитотоксическим действием лекарств (онихолиз, муциты), специфические реакции в результате конкретных химиотерапевтических препаратов (некрозы, псориаз и пр.) и другие проявления.
Лечение кожных проявлений лейкозов
Появляющиеся при лейкемии пятна на коже являются местным проявлением основного системного заболевания, поэтому лечатся с помощью системной химиотерапии. В связи с тем, что кожные изменения при остром лейкозе предвещают плохой прогноз, лечение должно быть направлено на уничтожение патогенных клеток с помощью агрессивной системной химиотерапии и трансплантации стволовых клеток.
Лечение лейкемии определяется подтипом болезни и способностью пациента перенести назначенную схему лечения, зависящую от общего состояния здоровья человека, а также сопутствующих заболеваний. При некоторых рецидивирующих или стойких заболеваниях кожи может быть использовано местное лечение в виде лучевой терапии, но в большинстве случаев, при отсутствии медицинских противопоказаний, назначается системная химиотерапия. В редких случаях стойкой ремиссии излучение может быть использовано для лечения изолированных рецидивов кожных проявлений болезни.
После трансплантации костного мозга при лечении лейкоза в некоторых случаях возникают различные кожные проявления: в хронической фазе – лишайно-подобные проявления и характерные склеродермии изменения, в острой – макуло-папулезная экзантема.
Лейкоз — опасная болезнь, которая нуждается в немедленном лечении. Многие люди не замечают ее признаки, и патология развивается, угрожая катастрофическими последствиями. Внешние проявления похожи на гематомы при ушибах. Можно отличить синяки при лейкозе по фото или обратиться к специалисту.
Почему возникает сыпь при лейкозе

Другие названия — лейкемия, белокровие. Относится к онкологическим. При заболевании нарушается созревание белых кровяных телец (лейкоцитов), а также других клеток. Их выработка происходит в костном мозге, поэтому причины патологии — здесь. Из стволовых клеток производятся:
- лейкоциты;
- эритроциты;
- тромбоциты.
Все они страдают при лейкозе. Перерождение белых кровяных телец приводит к понижению иммунитета. Новообразования (бласты) постепенно замещают здоровые клетки, но выполнять защитные функции они не могут.
Существуют острая и хроническая формы и несколько разновидностей болезни. Часто вначале протекает бессимптомно, например, как хронический миелобластный лейкоз. Поэтому нужно уделить внимание первым признакам: поражениям кожи. Обычно это пятна, напоминающие синяки или сыпь.
Причины возникновения мутаций изучены слабо. Пока удалось выявить лишь некоторые факторы и сделать ряд предположений.
- Радиация приводит к понижению числа здоровых кровяных телец. В пользу версии говорит многократный рост числа заболевших после взрыва в Хиросиме и Нагасаки.
- Часть вирусов, например, HTLV. В организме всегда есть возбудители. При хорошем иммунитете они подавляются, при ослабленном, неблагоприятном воздействии среды — активизируются. Некоторые ученые не согласны, так как случаев передачи не выявлено.
- Химически опасные вещества в составе красок, лаков, лекарств, а также мышьяк, гормоны, стероиды и другие.
- Изменение числа тромбоцитов, аномальное содержание белых кровяных телец могут быть вызваны генетическими особенности, аномалиями.
- Организм как при остром, так и при хроническом заболевании ослабляется бытовыми факторами: продуктами с ГМО, курением и прочими.
Виды сыпи
На фото заметно, что сыпь может выглядеть по-разному. При лейкозе симптомы на коже делятся на два типа.
- Неспецифические — вызываются не лейкозом, а сопутствующими ему процессами или осложнениями, например, сепсисом.
- Специфические — проявления лейкемии.
Неспецифические высыпания часто образуются задолго до серьезных проявлений лейкоза. Нередко сопровождаются зудом. К этому типу относятся, например:
- Пруригинозные — полушары, размером примерно с чечевицу красно-коричневатого цвета, плотные, покрытые корочкой.
- Буллезные — красноватые пузыри с серозной, серозно-геморрагической жидкостью.
- Геморрагии — синяки различных оттенков, от красно-синего до желто-зеленого, в том числе — петехии.
- Некрозы из-за сепсиса.





Во время лечения, допустим, при химиотерапии, возможны:
- псориаз, вызванный медикаментами (интерфероны);
- некроз в местах уколов или после лечения блеомецином;
- аллергия в виде крапивницы и другие проявления.
Специфических высыпаний — несколько видов.
- Папулезные, пятнисто-папулезные — в форме круга, полушара, иногда — плоские. Плотные, реже — мягкие, размером от просяного зерна до горошины. Цвет: красный с синим оттенком, встречаются желтовато-бурые. Поверхность — гладкая, иногда — с корочками. Расположены симметрично на ногах, на слизистой рта и на любом другом участке тела.
- Узловатые — гладкие красновато-синие, бурые образования. Растут медленно. При надавливании — дискомфорт.
- Опухолевидные — появляются после слияния нескольких узелков. Проникают глубже в кожу, крупнее. Плотные часто замечаются вместе с неспецифическими высыпаниями.
- Эритродермия – покраснение кожи, шелушение. Присутствует сильный зуд.
- Петехии — мельчайшие кровоизлияния на коже или слизистых оболочках
К сожалению, не всегда сыпь появляется раньше других симптомов лейкоза. Нередко к моменту ее образования другие неблагоприятные признаки заболевания уже присутствуют, например, геморрагический синдром. Чаще всего сыпь связана с геморрагией — одним из его проявлений, характеризующимся кровоизлияниями. Сопутствующие нарушения свертываемости, что характерно, мешают таким синякам рассасываться.
Общее для всех лейкозных сыпей то, что они являются своеобразным индикатором как лейкоза, так и сопутствующих нарушений. Обычно обнаруживаются петехии — геморрагии в виде красных, фиолетовых точек. Появляются как результат разрыва капилляров под кожей. Имеют округлую форму, диаметр — 1–2 мм. Нельзя нащупать, так как они не возвышаются над поверхностью кожи.
Обычно пациенты тяжело реагируют на появление болезни и стараются не замечать симптомы. Ситуация осложняется тем, что петехии:
- не всегда легко увидеть из-за небольших размеров;
- не причиняют боли или какого-либо дискомфорта;
- нередко появляются там, где скапливается жидкость, например, на лодыжках или слизистых.
Образуются обычно сразу несколько таких пятен. В дальнейшем они не меняют цвет и не исчезают при деформации кожи, например, при ее растягивании. При обнаружении необходимо срочно обследоваться и начать лечение лейкоза.
Чрезмерные или внезапные кровоподтеки

Еще один из признаков лейкоза — кровоподтеки, образование которых на первый взгляд кажется странным. Часто они появляются без видимых причин, произвольно. Это также проявление геморрагического синдрома. Вызваны такие синяки низким уровнем тромбоцитов, нарушением процесса свертываемости. Чаще всего обнаруживаются на ногах.
Синяки могут появляться и после, казалось бы, незначительного удара. Другие повреждения той же природы:
- небольшой порез на коже вызывает чрезмерное, несопоставимое кровотечение;
- кровоточащие десна, кишечник и другие органы, участки тела.
Характерные высыпания для разных видов лейкозов
Отдельные виды белокровия проявляются различными типами сыпи, например.
- При миелолейкозе (лейкемии) сыпь — папулезная, пятнисто-папулезная. Обычно появляется внезапно.
- При лимфолейкозе образования — неспецифические. Происходит нарушение пигментации, атрофия. Кожа меняет структуру: становится тоньше, теряет цвет, уменьшается объем и эластичность. Появляются экземы, геморрагии.
- Хронический лимфолейкоз, миелобластный лейкоз — эритродермия. Хотя такие высыпания могут вызываться и другими заболеваниями. Их настоящую природу определить сложно, точно — только в лаборатории.
Если лейкоз острый, у взрослых и детей также имеются особенности. Один из типичных признаков такого белокровия — красные, насыщенного оттенка, узловатые, опухолевидные высыпания. Появляются петехии или пузыри. Возможны язвы, поражения слизистой.
Особенности у детей
К сожалению, лейкемии подвержены и дети. Болезнь здесь проявляется так же, как у взрослых, например, острый лейкоз делится на лимфобластный и нелимфобластный (миелоидный). Есть и особенности.
Если обнаружены сыпь или прочие признаки лейкоза у детей, необходимо срочно вызвать врача. Хотя их наличие не исключает крапивницы, особенно при аллергии. Важно проверить подозрения, так как цена ошибки будет очень высокой.
Диагностика

Синяки при белокровии часто являются лишь предвестниками тяжелых нарушений здоровья. Для этого заболевания характерны, например, увеличение печени, кровоизлияния в брюшную полость и многие другие осложнения. Именно поэтому особенно важно начать лечение как можно раньше. При обнаружении сыпи необходимо посетить врача и пройти диагностику.
- Внешний осмотр, в том числе — различных органов. Например, увеличенная селезенка иногда вызывает бледность, тошноту и другие проявления. Она часто становится следствием лейкоза. Выявляется при помощи пальпации и иных исследований.
- Обязательно — общий анализ крови. Позволяет получить первое представление о том, в каком составе находятся клетки крови, например, есть показатели количества эритроцитов.
- Биохимический анализ крови — выявляет поражения почек, печени.
- Спинномозговая пункция и ее анализ (миелограмма). Может подтвердить острый лейкоз.
- Трепанобиопсия — позволяет судить о степени распространения мутировавших клеток.
- Цитохимическое исследование пунктата. С его помощью выясняется разновидность острого белокровия.
- УЗИ, МРТ — определяют состояние органов, степень развития болезни.
- Рентген — средство для распознавания сопутствующих инфекций в легких при некоторых формах лейкоза. Выявляет и другие признаки болезни, такие, как рост лимфоузлов.
Прогноз
Еще полвека назад лейкоз считался практически неизлечимым. Для большинства пациентов все заканчивалось трагически. Однако ситуацию удалось переломить. В методах лечения остается еще много слабых мест, но 90% людей возвращаются к нормальной жизни. Решающим является своевременное обращение за помощью.
Течение болезни может быть различным. Это зависит как от его форм, вида, так и от индивидуальных особенностей. Большое значение имеет наличие сопутствующих патологий, так как они мешают выздоровлению. Например, если есть другие хронические заболевания, прогноз ухудшается.
Химиотерапия является довольно эффективным средством лечения. Часто она дополняется мерами по стимуляции собственных защитных сил — иммунитета. Здесь очень важно правильное питание, наличие необходимых калорий, особенно в процессе лечения.
К сожалению, даже после удачного результата иногда возможно возвращение болезни (рецидив). Прогноз сильно зависит от возраста. Он гораздо более благоприятен для детей. Среди людей после шестидесяти выживает лишь каждый третий.
Однако это только статистика. Благоприятный прогноз можно испортить, затянув с обращением в больницу. Напротив, развитие патологии удается пресечь сразу, даже если первоначальные шансы и были невысоки. При наличии подозрительных синяков, сыпи и других симптомов нужно обязательно провериться. Невнимательное отношение к здоровью может плохо закончиться.
Читайте также:


