Лейкоплакия вульвы это предраковое состояние
Лейкоплакия вульвы у женщин - процесс, при котором истощается и полностью атрофируется слизистая вульвы. При данной патологии происходит утолщение тканей, которые постепенно отмирают. Процесс сопровождается образованием белых или сероватых пятен. Лечение лейкоплакии следует начинать сразу, как только обнаружится заболевание, поскольку в 5-15% случаев происходит перерождение в злокачественную опухоль. Чаще всего заболевание встречается у женщин старше 40 лет, при этом установить точную причину не всегда удается.
- 1 Формы патологии
- 2 Причины развития
- 3 Симптомы
- 4 Диагностика
- 5 Лечение
- 5.1 Медикаменты
- 5.2 Гигиенические требования
- 5.3 Питание
- 5.4 Физиопроцедуры
- 5.5 Народные методы
- 5.6 Хирургическое вмешательство
- 5.7 Лейкоплакия при беременности
- 6 Профилактика и прогноз
Заболевание имеет несколько форм, которые описаны в таблице:
| Форма | Описание |
| Плоская | Данная разновидность проявляется бляшками белого цвета. Пораженные участки кожи не имеют выпуклостей или впадин, остаются в первоначальном виде. Белый эпителий можно удалить с помощью ватного диска, но он появляется снова. Плоская форма может локализоваться на участке небольшого размера или покрыть всю поверхность наружных половых органов |
| Гипертрофическая | Поверхность слизистой наружных половых органов покрывается пятнами серо-белого цвета, заметно возвышающихся над поверхностью кожи. Воспаленные участки могут соединяться между собой. Удалить их с помощью ватного тампона невозможно |
| Бородавчатая | На вульве появляются бородавки белого цвета. На их поверхности часто образуются ссадины, трещины, развивается воспаление. Бородавчатая стадия является предраковой |
Согласно другой классификации, заболевание может быть:
- первичным - когда возникают вышеописанные стадии;
- вторичным - в случае если лейкоплакия является симптомом другой болезни (сифилис половых органов).

Современная медицина не может выяснить точной причины возникновения патологии в каждом конкретном случае. Но существует ряд факторов, которые приводят к изменениям клеток эпителия вульвы:
- генитальный герпес;
- сахарный диабет;
- хронические воспалительные процессы половых органов;
- повышенная масса тела;
- недостаток витамина А;
- механическое повреждение половых органов;
- гормональный сбой;
- заражение ВПЧ;
- несоблюдение правил личной гигиены.
В группе риска находятся женщины в период менопаузы, поскольку в этот период уменьшается выработка эстрогенов, что вызывает гипертрофию клеток эпителия.
Психиатры рассматривают данную патологию как психосоматическое заболевание, которое корректируется изменениями в мышлении. Чаще всего диагноз ставится женщинам, постоянно недовольным собой и окружающими людьми.

Симптоматика лейкоплакии вульвы выражается внешними изменениями на половых губах и клиторе:
- Очаги поражения на слизистой (плоские или выступающие), которые могут объединяться между собой.
- Зуд и жжение, усиливающиеся ночью. Возможен дискомфорт во время мочеиспускания или полового акта.
- Ранки и трещины, которые появляются при расчесывании. При попадании инфекции развиваются воспалительный процесс, выраженный отек половых губ, сухость влагалища и отсутствие выделения секрета из слизистой.
- Субэпителиальное кровоизлияние на пораженной области.
На поздней стадии кожа и слизистые становятся твердыми, глянцево-перламутровыми. Большие половые губы утолщаются и воспаляются, малые почти невозможно определить, вход во влагалище становится узким.

Образование атипичных клеток можно заподозрить при возникновении следующих симптомов:
- очаг поражения быстро увеличивается в размерах;
- образуются уплотнения или эрозии при плоской лейкоплакии;
- плотность очага становится неравномерной;
- в центре формируется язва.
Данные признаки должны стать причиной тщательной диагностики. В некоторых случаях злокачественное преобразование может протекать бессимптомно.
При появлении первых симптомов рекомендуется обратиться к врачу-гинекологу. При необходимости может понадобиться дополнительный осмотр у дерматолога, эндокринолога, онколога и психотерапевта.

Лейкоплакию вульвы можно диагностировать с помощью следующих методов, описанных в таблице:
| Диагностический метод | Описание |
| Гинекологический осмотр | При первичном осмотре гинеколог обнаруживает пятна белого цвета, которые чувствуются при пальпации |
| Вульвоскопия (кольпоскопия) | С помощью данного метода можно точно установить диагноз, а также подтвердить или опровергнуть начавшийся процесс ракового образования |
| Мазок | Лабораторное исследование выявляет наличие патогенных микроорганизмов |
| Шиллер-тест | При химическом воздействии на пораженные участки кожи белые пятна становятся заметнее |
| Биопсия ткани вульвы | Данный диагностический способ позволяет со 100%-ной точностью выявить наличие лейкоплакии |
При обнаружении атипичных клеток состояние считается предраковым, при их отсутствии - симптоматическим.
Консервативная терапия состоит из нескольких методов:
- прием лекарств;
- выполнение правил личной гигиены;
- соблюдение определенных принципов питания;
- физиотерапевтические методы.
Медикаментозная терапия направлена на уменьшение неприятных симптомов. С этой целью назначается ряд препаратов:
| Группа | Название |
| Местные противовоспалительные средства | Банеоцин, Элидел, Белодерм, Дермовейт |
| Местные противозудные средства | Акридерм, Синафлан, Тридерм, Целестодерм |
| Противоаллергические препараты | Тавегил, Лоратадин, Фенкарол и другие |
| Местные гормональные составы | Эстриол, крем Прогестерон |
| Антибактериальные препараты для местного использования при наличии вторичных инфекций | Левомеколь, масляный раствор хлорофиллипта, Синтомицин (5%), Хлоргексидин |
Дополнительно могут быть назначены:
- витаминно-минеральные комплексы для общего укрепления иммунитета;
- новокаиновая блокада при неэффективности местных препаратов для устранения зуда;
- инъекционные или таблетированные формы препаратов с антибактериальным и противовоспалительным действием при наличии выраженного воспалительного процесса или вторичного инфицирования;
- курс седативных препаратов и антидепрессантов - женщинам с психическими или неврологическими нарушениями.
Во время терапии и с целью профилактики лейкоплакии не рекомендуется:
- Перегреваться.
- Носить облегающее синтетическое белье.
- Принимать горячие ванны, посещать бани и сауны.
- Подмываться с помощью мыла (для этих целей используют кипяченую воду с добавлением соды или отваров трав - ромашки, шалфея, крапивы).
- Проводить спринцевания.
- Использовать во время менструации синтетические прокладки и тампоны (подойдут самодельные прокладки из натуральных материалов).
Во время лечения требуется отказаться от курения и исключить:
- спиртосодержащие напитки;
- жирные, острые и копченые блюда;
- черный чай и кофе.
Рекомендуется включить в рацион:
- овощи и фрукты, богатые витамином А (морковь, шпинат, помидоры, брокколи);
- нежирное мясо (говядину, курицу);
- различные крупы;
- молочные и кисломолочные продукты.
Физиотерапия назначается для устранения воспаления. Наиболее эффективные процедуры:
- фонофорез с различными лекарствами;
- магнитофорез;
- лазерофорез;
- дарсонваль;
- радиоволновое излучение.
Одновременно с медикаментозным лечением на ранней стадии заболевания рекомендуется использовать народные методы. Самые эффективные описаны в таблице:
| Компоненты | Способ применения |
| Пальмовое масло, глицерин, настойка прополиса, витамин А | Добавить в 100 г растопленного пальмового масла 10 мл глицерина, 2 мл настойки прополиса, 10 капель витамина А. Состав хранить в холодильнике. Средство наносить только на пораженные участки 2 раза в день |
| Календула, зверобой, ромашка, тысячелистник, хвощ полевой | Можно смешать все травы или взять какую-то одну. Нужно заварить 2 ст. л. сырья 0,5 л воды и использовать для промывания наружных половых органов 2 раза в день |
| Нерафинированное подсолнечное, облепиховое или оливковое масло | Смазывать маслом пораженные участки 2 раза в день |
| Березовый деготь | Наносить с помощью пипетки на участки с лейкоплакией после проведения гигиенических процедур. При повышенной чувствительности деготь рекомендуется разбавить водой |
Необходимость в хирургическом лечении возникает при определенных показателях анализов или неэффективности консервативных методов.
Чаще всего используются:
- удаление скальпелем или радионожом;
- криодеструкция;
- лазерная абляция;
- экстирпация вульвы (при подозрении на развитие ракового процесса).
Если при планировании беременности возникло данное заболевание, его необходимо пролечить. В некоторых случаях лейкоплакия вульвы возникает уже после зачатия. При помощи своевременной медикаментозной терапии удается достичь регрессии заболевания на весь период беременности и ранний послеродовой период. В этом случае разрешаются естественные роды.
При наличии выраженных симптомов (сухость, трещины, обширный участок поражения) рекомендуется провести кесарево сечение.
Плоская форма патологии является обратимой и поддается лечению, бородавчатая считается предраковой и требует срочной медицинской помощи.
Профилактика заболевания заключается в регулярном посещении гинеколога для профосмотров и своевременном лечении воспалительных процессов и гормональных нарушений.
Лейкоплакия вульвы (склеротический лишай) — дистрофическая патология, которая сопровождается плоскоклеточной гиперплазией многослойного эпителия вульвы. Болезнь характеризуется появлением в тканях вульвы зернистых и роговых слоев, что провоцирует развитие акантоза, гипер- и паракератоза. Чаще лейкоплакия вульвы протекает вместе с краурозом половых органов. Малигнизация (озлокачествление) клеток при склеротическим лишае встречается у 25-30% пациенток. В сочетании с краурозом вероятность образования онкоопухоли увеличивается.

Обычно лейкоплакия вульвы диагностируется у женщин климактерического возраста. Однако, согласно статистике, случаи склеротического лишая стали гораздо чаще встречаться среди пациенток детородного периода и молодых девушек.
Формы лейкоплакии вульвы
Учитывая характер и тяжесть очагов лейкоплакии, склеротический лишай имеет несколько форм:
- Простая (плоская) лейкоплакия вульвы. Проявляется образованием бляшек белого цвета, которые чаще поражают влагалищные стенки и половые губы. Пораженная эпителиальная поверхность не имеет вогнутостей или выпуклостей. Она не меняет первоначальную форму и остается плоской. На месте удаленных бляшек остается кожа с белыми вкраплениями. Простая форма склеротического лишая может покрывать всю область вульвы или возникать на небольших ее участках.
- Гипертрофическая (чешуйчатая) лейкоплакия. Данная форма патологии сопровождается появлением серо-белых пятен на поверхности слизистых, возвышающихся над поверхностью эпителия. Очаги воспаления могут соединяться, образовывая целостную поверхность или единую цепь. Убрать выпуклые пятна с помощью ватного тампона при гипертрофическом лишае невозможно.
- Эрозивная (бородавчатая) лейкоплакия вульвы. Эта стадия болезни считается предраковым состоянием. Воспалительные очаги выглядят как белые бородавки. Обычно их поверхность покрыта трещинами, ссадинами или язвочками. Возможно развитие воспаления в бляшках.
Причины лейкоплакии вульвы
Точные причины возникновения склеротического лишая не определены. Специалисты выделяют ряд факторов, которые провоцируют изменения клеточного состава эпителия вульвы, что вследствие приводит к развитию лейкоплакии. К ним относятся:
- воспалительные патологии репродуктивной системы хронического течения;
- генитальный герпес;
- дисплазия, эрозия маточной шейки;
- дисбаланс гормонов;
- ожирение, сахарный диабет;
- гипо-, авитаминоз;
- несоблюдение правил интимной гигиены;
- заражение папилломавирусной инфекцией;
- травмы половых органов.
Особенно опасными перечисленные факторы становятся для пациенток менопаузального периода и женщин старше 40 лет.
Некоторые специалисты рассматривают лейкоплакию как психосоматическую патологию, которая возникает на фоне целого комплекса психоэмоциональных расстройств (недовольство собой и другими людьми, недоверие к родственникам и близким, завышенные требования к себе и пр.).
Также воздействие вышеуказанных факторов может стать причиной развития лейкоплакии вульвы у ребенка. Поэтому регулярные профилактические обследования в детском возрасте играют особую роль.
Симптомы лейкоплакии вульвы
На начальной стадии склеротический лишай протекает без выраженной симптоматики и узнать о его развитии можно на плановых или профилактических осмотрах у гинеколога. Также болезнь может быть обнаружена при осмотре половых губ и клитора, на которых появляются множественные, небольшие белые пятна. Через время они ороговевают, утолщаются и возвышаются над эпителиальной поверхностью. При этом они становятся серо-белыми с перламутровым оттенком. Область изменившегося эпителия может сливаться, увеличиваться и распространяться на значительные участки вульвы. При этом женщина может испытывать чувство покалывания или онемения в интимных местах.
При склерозировании или инфицировании пораженных тканей возникает отечность, сухость, стягивание, напряжение слизистой и кожи гениталий. Появляется сильный зуд, который при мочевыделении, интимной близости, движении и в ночное время усиливается. Длительный зуд может стать причиной психоэмоциональных дисфункций (раздражительности, нервозности и пр.), утраты трудоспособности и истощения нервной системы.
На участках лейкоплакии возможно образование множественных субэпителиальных кровоизлияний. Поздние стадии лишая сопровождаются ярко выраженными проявлениями. Кожно-слизистые покровы становятся складчатыми и ригидными. Малые половые губы почти не определяются, большие становятся похожими на утолщенные валики. Влагалищный вход резко сужается, что затрудняет осуществление полового контакта.
Диагностика склеротического лишая
Диагноз лейкоплакия вульвы ставится врачом на основании имеющейся симптоматики, жалоб пациентки и результатов клинических исследований. Для диагностики склеротического лишая могут использоваться следующие аппаратные и лабораторные методы:
- Гинекологический осмотр. В ходе обследования и пальпации врач обнаруживает наличие белых ороговевших пятен на слизистых и эпителии.
- Кольпоскопия (вульвоскопия). Проводится для выявления атипичных клеток, свидетельствующих о трансформации пораженных тканей в злокачественное образование.
- Анализ влагалищного мазка. Позволяет выявить состояние влагалищной микрофлоры и определить наличие патогенных микроорганизмов вульвы.
- Проба Шиллера. Заключается в окрашивании воспаленных кожных пятен, что позволяет лучше визуализировать очаги лейкоплакии.
- Биопсия тканей вульвы. Наиболее эффективная диагностическая методика, которая в 100% случаях позволяет поставить точный диагноз.
На основании полученных сведений врач определяет форму лишая и учитывая состояние здоровья пациентки, разрабатывает индивидуальную программу терапевтического воздействия.
Как лечить лейкоплакию вульвы
Тактика и схема терапии склеротического лишая зависит от характера и степени изменений слизистых. Лечение лейкоплакии вульвы направлено на предупреждение озлокачествления (малигнизации) бляшек и устранение патологической симптоматики. На начальных стадиях болезни показано комплексное консервативное лечение, требующее постоянного контроля специалиста и мониторинга его результативности посредством проведения анализов. При обнаружении атипичных клеток назначается хирургическое вмешательство.
Консервативное лечение склеротического лишая
Консервативная терапия лейкоплакии вульвы требует комплексного подхода. Для достижения стойких и максимальных результатов лечение лишая консервативными методами включает:
- прием медикаментов;
- грамотное выполнение гигиенических мероприятий;
- соблюдение диетического питания;
- проведение физиопроцедур.
Медикаментозная терапия лейкоплакии
Лекарственные препараты для лечения лишая могут назначаться системно и локально. К местным лекарственным средствам, которые используются для устранения патологической симптоматики, относятся:
- противовоспалительные мази;
- антигистаминные препараты;
- гормональные лекарственные средства;
- противозудные кремы;
- антибактериальные препараты.
Если устранить зуд вульвы с помощью наружных медикаментозных средств не удалось, назначается радиоволновая пункция кожи или новокаиновые блокады интимных мест.
К системным медикаментозным препаратам, которые назначаются для терапии лейкоплакии вульвы, относятся антибактериальные и противовоспалительные лекарственные средства в виде инъекций или таблеток. Они принимаются при вторичном инфицировании или выраженном воспалении.
Для улучшения состояния слизистых и укрепления организма показан прием минеральных и витаминных комплексов. При необходимости применяются средства для коррекции иммунной системы.
Женщинам с психоневрологическими расстройствами назначаются антидепрессанты, седативные препараты и транквилизаторы, а также занятия по психокоррекции.
Гигиенические мероприятия
На протяжении терапевтического курса пациентке следует придерживаться ряда правил:
- не пользоваться синтетическим, облегающим бельем;
- избегать перегреваний;
- не находиться длительное время на солнце;
- не использовать пересушивающие кожу антисептические растворы и мыла для подмывания (предпочтение лучше отдать травяным отварам и кипяченой воде с содой);
- не спринцеваться;
- воздержаться от применения синтетических гигиенических средств (тампонов, прокладок и пр.).
Диета при лейкоплакии вульвы
Питание при склеротическом лишае заключается в исключении из рациона спиртных напитков, жирных, острых блюд, копченостей, кофе и черного чая. Суточное меню должно включать больше продуктов, насыщенных минералами, витаминами и питательными микроэлементами (крупы, молочные изделия, нежирные сорта мяса).
Физиотерапия
Для десенсибилизирующего и противовоспалительного эффекта при лечении лейкоплакии вульвы могут проводиться такие физиотерапевтические процедуры:
- лечебная физкультура;
- бальнеотерапия;
- дарсонвализация;
- чрескожное облучение крови;
- сонофорез;
- магнитофорез;
- лазерофорез;
- радиоволновая терапия;
- модуляция головного мозга;
- фонофорез лекарственных препаратов;
- фотодинамическая терапия (ФДТ) лейкоплакии вульвы.
Физиопроцедуры назначаются в дополнение к медикаментозному или хирургическому лечению, что позволяет достичь более стойких терапевтических результатов.
Хирургическое лечение склеротического лишая
Операция при лейкоплакии вульвы назначается при неэффективности консервативной терапии, тяжелой степени болезни и при обнаружении признаков озлокачествления тканей вульвы. Для удаления очагов лейкоплакии могут использоваться следующие деструктивные методы:
- криодеструкция участков лейкокератоза;
- лечение лейкоплакии вульвы лазером;
- деструкция патологически измененных клеток радионожом;
- хирургическое иссечение очагов лейкоплакии (с помощью скальпеля);
- экстирпация вульвы (назначается при озлокачествлении лейкоплакии).
При перерождении очагов лейкоплакии в раковую опухоль после операции показан курс радиолучевой терапии.
Все пациентки с лейкоплакией становятся на диспансерный учет к гинекологу или онкологу (в случае обнаружения злокачественных поражений).
Лейкоплакия шейки вульвы и беременность
Нередко склеротический лишай развивается во время гестации. Грамотно подобранное и своевременно начатое лечение позволяет достичь стабильного состояния слизистых вульвы и избежать прогрессирования симптомов патологии во время вынашивания. В подобном случае женщина может родить естественным путем. При истонченности и выраженной сухости кожи вульвы, а также наличии обширных очагов воспаления, долго незаживающих трещин и изъязвлений рекомендуется проведение кесарева сечения.
Профилактика и прогноз при лейкоплакии вульвы
Прогнозы при склеротическом лишае зависят от формы и тяжести очагов лейкоплакии. При своевременной и грамотной терапии возможно полное излечение от патологии.
Профилактика лейкоплакии вульвы подразумевает соблюдение следующих рекомендаций:
- своевременное выявление и терапия инфекционных, воспалительных патологий;
- регулярное обследование у гинеколога, эндокринолога не менее раза в пол года;
- лечение любых гормональных расстройств;
- соблюдение полноценного и правильного питания;
- отказ от приема алкоголя и табакокурения;
- ведение активного способа жизни;
- избегание стрессов, психоэмоциональных расстройств и нагрузок;
- соблюдение интимной гигиены;
- ношение качественного, натурального белья.
При обнаружении первых симптомов лейкоплакии вульвы следует обратиться к гинекологу. После проведения ряда аппаратных и лабораторных исследований врач определит стадию болезни и подберет наиболее эффективную тактику терапевтического воздействия.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
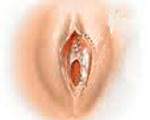
Лейкоплакия вульвы – хронический дистрофический процесс слизистой оболочки вульвы, выражающийся пролиферацией и повышенным ороговением многослойного плоского эпителия и дальнейшим склерозированием тканей. Лейкоплакия вульвы проявляется наличием белесых бляшек на слизистой, зудом, жжением, болью в области наружных гениталий. Лейкоплакию вульвы диагностируют с помощью гинекологического осмотра, вульвоскопии, проведения Шиллер-теста, прицельной биопсии. Лечение лейкоплакии вульвы направлено на уменьшение выраженности ее проявлений и поддержание иммунной защиты; включает гормонотерапию, физиотерапию; по показаниям - хирургическое иссечение единичных очагов или экстирпацию вульвы.
МКБ-10

- Классификация форм лейкоплакии вульвы
- Причины лейкоплакии вульвы
- Симптомы лейкоплакии вульвы
- Диагностика лейкоплакии вульвы
- Лечение лейкоплакии вульвы
- Прогноз и профилактика лейкоплакии вульвы
- Цены на лечение
Общие сведения
Лейкоплакия вульвы является основным проявлением плоскоклеточной гиперплазии - дистрофического заболевания вульвы с поражением многослойного плоского неороговевающего эпителия. При лейкоплакии вульвы наблюдается появление в норме отсутствующих в эпителии рогового и зернистого слоев, развитие пара- и гиперкератоза, акантоза (без клеточной и ядерной атипии или с атипией).
Чаще всего лейкоплакия вульвы наблюдается в период климакса и в менопаузе. Лейкоплакия вульвы может предшествовать или сочетаться с краурозом вульвы; в последнее время их количество возрастает, причем среди молодых пациенток. При лейкоплакии вульвы существует риск развития клеточной атипии и потенциальная возможность ее перерождения в рак вульвы (от 5 до 35 % случаев), а при сочетании с краурозом этот риск повышается.

Классификация форм лейкоплакии вульвы
По степени выраженности гиперкератоза выделяют три формы лейкоплакии вульвы: плоскую (простую), гипертрофическую и бородавчатую. Плоская лейкоплакия вульвы характеризуется появлением на поверхности вульвы плоских гладких белесоватых пятен без видимых явлений воспаления, которые после снятия их тампоном появляются вновь. Плоская лейкоплакия может наблюдаться на ограниченных участках, а при генерализованном процессе - на обширной поверхности вульвы.
При гипертрофической лейкоплакии вульвы очаги поражения представлены сухими выпуклыми бляшками серовато-белого цвета, которые невозможно удалить со слизистой вульвы. Лейкоплакические бляшки иногда могут сливаться между собой. Бородавчатая лейкоплакия вульвы обусловлена значительным разрастанием и ороговением ограниченных очагов поражения, напоминающих бородавки; нередко осложняется образованием трещин, эрозий и развитием воспаления. Бородавчатая лейкоплакия вульвы считается предраковым состоянием.
Причины лейкоплакии вульвы
Современные данные говорят о многообразии этиологических и патогенетических факторов, вызывающих дистрофические изменения слизистой гениталий при лейкоплакии вульвы. Лейкоплакию вульвы считают своеобразной защитной реакцией на действие различных повреждающих факторов, проявляющейся в неадекватной пролиферации эпителия. Лейкоплакия вульвы развивается на фоне хронического воспаления слизистой оболочки при развитии нейроэндокринных, иммунных и метаболических нарушений.
К факторам риска лейкоплакии вульвы относятся возраст старше 40 лет; наличие хронических воспалений гениталий (в т. ч., хронической папилломавирусной инфекции и генитального герпеса 2 серотипа); дисплазия шейки матки; короткий репродуктивный период; обменные нарушения (диабет, ожирение); пренебрежение личной гигиеной; многократная травматизация и раздражение слизистой вульвы; дефицит витамина А.
Гормональный сбой, приводящий к лейкоплакии вульвы, связан с возрастными изменениями в системе гипоталамус-гипофиз, гипофункцией щитовидной железы (гипотиреоз), коры надпочечников (надпочечниковая недостаточность), дисфункции яичников, недостатком эстрогенов в климактерии и менопаузе. Считают также, что в основе возникновения лейкоплакии вульвы лежит целый комплекс психоэмоциональных нарушений.
Симптомы лейкоплакии вульвы
Лейкоплакия вульвы может протекать бессимптомно, не вызывая у пациентки неприятных ощущений. Проявления лейкоплакии вульвы чаще всего наблюдаются в области клитора и малых половых губ. При лейкоплакии вульвы на слизистой оболочке начинают появляться небольшие, иногда множественные белесые пятнышки. Вследствие дальнейшего ороговения поверхность очагов лейкоплакии приобретает серовато-белый и перламутровый оттенок, эпителиальные бляшки утолщаются и начинают слегка выступать над поверхностью слизистой. Медленно увеличиваясь в размерах, бляшки могут сливаться и распространяться на значительную поверхность вульвы. Очаги лейкоплакии вульвы очень стойкие, не исчезают при их обработке.
При склерозировании и инфицировании тканей вульвы возникает постоянный сильный зуд и жжение, которые усиливаются ночью, после мочеиспускания, при движении и половом акте; появляются парестезии (онемение, покалывание). Бородавчатая форма лейкоплакии вульвы с плотными ороговевшими разрастаниями осложняется появлением болезненных и плохо заживающих хронических трещин, эрозий и язв, к которым присоединяется микробная инфекция. Развитие воспаления при лейкоплакии вульвы сопровождается отеком и гиперемией. Болезненность во время полового акта мешает интимной жизни пациентки, приводит к развитию психоневрологической симптоматики.
Диагностика лейкоплакии вульвы
Диагностика лейкоплакии вульвы основывается на жалобах пациентки, результатах гинекологического обследования, инструментального и лабораторного исследований. Поскольку сходные проявления могут наблюдаться также при сахарном диабете, различных дерматозах (красный плоский лишай, экзема, псориаз, нейродермит), красной волчанке, сифилисе и др., необходимо проводить дифференциальную диагностику с этими заболеваниями.
Пациентками с лейкоплакией предъявляются жалобы на зуд, чувство жжения в области вульвы. При гинекологическом осмотре можно обнаружить характерные белесые очаги на слизистой. Обязательно выполняется кольпоскопия (вульвоскопия), которая при лейкоплакии вульвы выявляет беловато- серый или желтоватый цвет слизистой, малопрозрачную ороговевающую бугристую поверхность, отсутствие или невыраженность сосудистого рисунка. Кольпоскопия помогает также выявить наличие сопутствующих лейкоплакии вульвы диспластических и атрофических процессов гениталий, исключить злокачественные новообразования.
При проведении Шиллер-теста с раствором Люголя очаги лейкоплакии вульвы не окрашиваются и становятся хорошо заметны невооруженным глазом. Также выполняется микроскопическое исследование мазка на микрофлору и на онкоцитологические изменения слизистой вульвы.
С участков, подозрительных на наличие лейкоплакии вульвы, производится прицельная биопсия с последующим гистологическим исследованием материала, показывающим характер изменений в клетках и тканях слизистой. Проведение полного диагностического обследования в гинекологии позволяет выявить лейкоплакию вульвы с точностью до 100%. Обнаружение лейкоплакии вульвы без признаков атипии позволяет считать ее фоновым процессом, с наличием атипии – предраковым состоянием.
Лечение лейкоплакии вульвы
Лечение лейкоплакии вульвы - комплексное и длительное, учитывающее возраст и сопутствующие заболевания пациентки; включает медикаментозную терапию, диету, физиолечение, помощь психотерапевта, при необходимости - оперативное вмешательство. Рекомендуется лечебная физкультура; прогулки на свежем воздухе, молочно – растительная диета; проведение гигиенических процедур с использованием кипяченой воды и настоев трав, отказ от мыла, перманганата калия, спринцевания; устранение раздражающих факторов (шерстяного и синтетического белья, тампонов и синтетических прокладок). При лейкоплакии вульвы противопоказаны горячие ванны и длительная инсоляция.
Назначается местное противовоспалительное и противозудное лечение с использованием мазей, кремов, вагинальных шариков с гормонами, антисептиками. В гормональной терапии применяют преднизолон, эстрогены в сочетании с андрогенами, эстроген - гестагенные препараты, неконъюгированные эстрогены и производные эстриола (циклически или в режиме контрацепции 2-3 месячными курсами). Возможен прием витаминов и микроэлементов, антигистаминных препаратов, при упорном зуде – проведение новокаиновых блокад.
Современные физиопроцедуры (ультрафонофорез лекарственных средств, оксигенотерапия с модуляцией ритмов головного мозга) при лейкоплакии вульвы оказывают противовоспалительное, десенсибилизирующее действие, нормализуют обменные процессы, гормональный и психоэмоциональный фон, укрепляют иммунную систему. Коррекция психоэмоционального состояния с применением седативных средств и методик является важным элементом лечения лейкоплакии вульвы.
При отсутствии эффекта от консервативного лечения лейкоплакии вульвы современная гинекология применяет хирургическое иссечение единичных очагов лейкокератоза скальпелем, радионожом, а также удаление их с помощью лазера и криодеструкции. В выраженных случаях лейкоплакии вульвы выполняют радикальную операцию - экстирпацию вульвы, которая при наличии признаков малигнизации комбинируется с курсами радиотерапии.
Пациенток с лейкоплакией вульвы берут под динамическое диспансерное наблюдение гинеколога или онколога (при наличии злокачественности поражения) с обязательным кольпоскопическим и цитологическим контролем и повторными курсами лечения.
Прогноз и профилактика лейкоплакии вульвы
Плоская форма лейкоплакии вульвы считается обратимой, бородавчатая (в стадии эрозий) рассматривается как предраковое состояние. Профилактика лейкоплакии вульвы заключается в предупреждении и своевременной коррекции гормональных сбоев в организме женщины, лечении сопутствующих воспалительных и метаболических нарушений.
Читайте также:

