Лейкоэнцефалопатия с субкортикальными кистами
ЛЕЙКОЭНЦЕФАЛОПАТИЯ С МАКРОЦЕФАЛИЕЙ С СУБКОРТИКАЛЬНЫМИ КИСТАМИ
MEGALENCEPHALIC LEUKOENCEPHALOPATHY WITH SUBCORTICAL CYSTS; MLC;VACUOLATING MEGALENCEPHALIC LEUKOENCEPHALOPATHY WITH SUBCORTICAL CYSTS; LVM; VL; LEUKOENCEPHALOPATHY WITH SWELLING AND CYSTS; VAN DER KNAAP DISEASE
Генетика : мутации гена MLC1 (MLC1; MIM *605908). Ген картирован на длинном плече 22 хромосомы (локус 22q13.33).
Эпидемиология :Заболевание является панэтническим. Часто встречаются в Турции, а также на севере Индии среди этнической группы Агравал ( Agrawal ) Генетика мутации гена MLC1 (MLC1; MIM *605908). Ген картирован на длинном плече 22 хромосомы (локус 22q13.33).
Патогенез :ген MLC1 кодирует мембранный белок. Он является высоко консервативным, экспрессируется в мозге и лейкоцитах крови. В головном мозге MLC1 преимущественно экспрессируется в астроцитах, располагающихся периваскулярно, субэпиндемально и субпиально, часть из них выстилает гематоэнцефалический барьер. Мутации гена MLC1 приводят к нарушению образования и компактности миелинового волокна.
Клинические проявления :Макроцефалия наблюдается с рождения или проявляется на первом году жизни. Первоначально все пациенты развиваются по возрасту, только у части отмечается легкая задержка психомоторного развития. С того момента, как больные дети начинают ходить отмечается неустойчивость при ходьбе, они часто спотыкаются и падают. Через несколько лет от начала заболевания присоединяются статическая и динамическая атаксия, интенционный тремор и дисметрия. Пирамидные симптомы присоединяются позднее. Постепенно больные дети утрачивают ранее приобретенные навыки и обычно к концу первой и второй декаде жизни находятся в состоянии децеребрационной и декортикационной ригидности. Почти у всех пациентов развиваются эпилептические приступы, которые хорошо отвечают на антиэпилептическую терапию. Постепенно у больных развиваются дизартрия и дисфагия. В ряде случаев наблюдаются экстрапирамидные расстройства в виде мышечной дистонии и атетоза.
Диагностика :При КЭЭГ эпилептической активности не выявляется, однако при наличии эпилептических приступов обнаруживают эпилептическую активность. При лейкоэнцефалопатии с макроцефалией и субкортикальными кистами при МРТ головного мозга обнаруживается диффузная лейкоэнцефалопатия полушарий большого мозга. У ряда пациентов можно увидеть при МРТ головного мозга поражения в области ствола головного мозга, в частности пирамидных трактов. При магнтитнорезонасной спектроскопии обнаруживают повышение концентрации мио-инозитола и снижение концентрации креатина и N-ацетиласпартата. В настоящее время проводятся молекулярно-генетические исследования для выявления мутации в гене MLC. Диагностика проводится в лаборатории наследственных болезней обмена веществ МГНЦ РАМН (http://www.labnbo.narod.ru).
Лечение :в настоящее время лечения заболевания не разработано. Пациентам назначают диакарб, однако улучшений со стороны пораженного белого вещества не возникают. Попытки лечения креатином моногидратом не приводят к объективным улучшениям неврологических симптомов.
а) Терминология:
1. Сокращения:
• Мегалэнцефалия с лейкоэнцефалопатией и субкортикальными кистами (МЛК)
2. Синонимы:
• Ранее используемая терминология
о Вакуолирующая мегалоэнцефалическая лейкоэнцефалопатия с доброкачественным, медленно прогрессирующим течением
о Лейкоэнцефалопатия с дебютом в младенчестве, отеком и непропорционально легким течением
о Болезнь Ван-дер-Кнаапа:
- Одно из многих заболеваний с именными названиями
о Мегалоэнцефалическая лейкодистрофия у индийцев сообщества Агравал
3. Определение:
• Аутосомно-рецессивное нарушение работы регулируемых объемом анионных каналов в астроцитах:
о Характеризуется макроцефалией, ухудшением двигательного/когнитивного статуса, атаксией, мышечной спастичностью
б) Визуализация:
1. Общие характеристики мегалэнцефалии с лейкоэнцефалопатией и кистами (МЛК):
• Лучший диагностический критерий:
о Отек, изменения диффузного характера со стороны белого вещества (БВ) больших полушарий
о Субкортикальные кисты преимущественно локализуются в передних отделах височных, а также в лобно-теменных областях
• Локализация:
о Диффузное вовлечение в процесс БВ, включая субкортикальные 11-волокна:
- Субкортикальные кисты:
Наиболее часто: передние отделы височных областей
Также часто: лобно-теменные области
- ± вовлечение задних отделов внутренних капсул
- Минимальное вовлечение в процесс БВ мозжечка
• Размеры:
о С течением времени кисты увеличиваются в размерах и количестве
2. КТ признаки мегалэнцефалии с лейкоэнцефалопатией и кистами (МЛК):
• Бесконтрастная КТ:
о ↓ плотности вовлеченного в процесс БВ
• КТ с контрастированием:
о Отсутствие накопления контраста
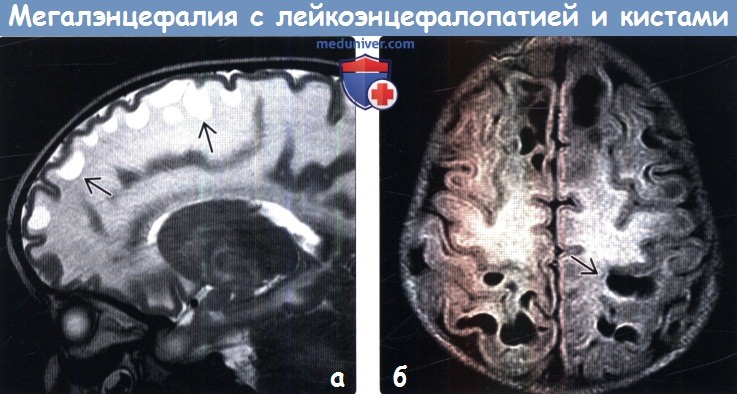
(а) МРТ, Т2-ВИ, сагиттальный срез: у двухлетнего ребенка с мегалэнцефалией и замедлением процесса достижения контрольных показателей развития определяется отек белого вещества, а также протяженная кистозная трансформация субкортикального белого вещества лобной доли.
(б) MPT, FLAIR, аксиальный срез: у этого же двухлетнего пациента определяются аномальное повышение интенсивности сигнала от белого вещества вследствие гипомиелинизации, а также множественные крупные субкортикальные кисты в лобных и теменных областях.
3. МРТ признаки мегалэнцефалии с лейкоэнцефалопатией и кистами (МЛК):
• Т1-ВИ:
о ↓ интенсивности сигнала от вовлеченного в процесс БВ
• Т2-ВИ:
о ↑ интенсивности сигнала от вовлеченного в процесс БВ
- Белое вещество больших полушарий:
Относительная сохранность мозолистого тела
- ± вовлечение в процесс дорсальной 1/3 заднего бедра внутренней капсулы
- ± вовлечение в процесстрактов БВ ствола мозга в младшем возрасте
• FLAIR:
о ↑ интенсивности сигнала от вовлеченного в процесс БВ
о Субкортикальные кисты:
- Наиболее часто в передних отделах височных областей и лобных областях
- Сигнал от кист схож с сигналом от СМЖ
• ДВИ:
о DTI: ↓ анизотропии, ↑ значений ИКД
- Обусловлено ↓ количества воды в интерстициальном пространстве
• Постконтрастные Т1-ВИ:
о Отсутствие накопления контраста
о Вероятно, в контрастном усилении нет необходимости
• МР-спектроскопия:
о ↓ всех метаболитов в области кистозной трансформации
о ↓ пика NAA в БВ
о Нормальный пик миоинозитола
о ± сигнал от лактата
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с МР-спектроскопией:
- ± контрастное усиление (для исключения лейкодистрофий, характеризуемых накоплением контраста)
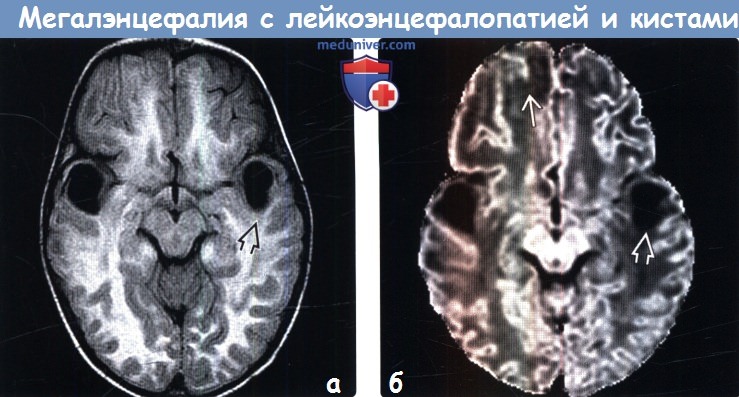
(а) MPT, FLAIR, аксиальный срез: у ребенка 22 месяцев с макроцефалией и замедлением процесса достижения контрольных показателей развития на фоне отечного и аномально гиперинтенсивного белого вещества в структуре височных долей визуализируются крупные кисты, что типично для мегалинцефалии с лейкоэнцефалопатией и кистами (МЛК).
(б) МРТ, ДВИ, аксиальный срез: у этого же 22-месячного ребенка подтверждается выраженное повышение диффузии в кистах и, в меньшей степени, в субкортикальном белом веществе.
в) Дифференциальная диагностика мегалэнцефалии с лейкоэнцефалопатией и кистами (МЛК):
2. Другие лейкодистрофии, характеризующиеся накоплением контраста:
• Болезнь Александера:
о Аномальный сигнал + контрастное усиление БВ лобных долей, а также эпендимальных поверхностей
о Вовлечение в процесс базальных ядер
• Х-сцепленная адренолейкодистрофия:
о Аномальный сигнал и контрастное усиление перитригонального БВ и валика мозолистого тела
г) Патология:
1. Общие характеристики мегалэнцефалии с лейкоэнцефалопатией и кистами (МЛК):
• Этиология:
о Врожденные генетические ошибки
о Нарушение водного гомеостаза и осмотического баланса вследствие нарушения функции регулируемых по объему анионных каналов (VRAC):
- VRAC в астроцитах реагируют на изменения осмолярности внеклеточной жидкости
- Отражает значимые изменения объема клеток как компонента процесса осморегуляции
- MLC1 играет важную роль в активности VRAC; GlialCAM-это шаперон MLC1 в ионных каналах
• Генетика:
о Аутосомно-рецессивное наследование; локус гена: 22q(tel)
- Множество различных мутаций генов MLC1 и GLIALCAM:
- Мутации, распределенные по целым генам, типам включают:
Мутации сайта сплайсинга
Нонсенс-мутации
Миссенс-мутации
Делеции и инсерции
- Мутации идентифицируются в 80% случаев; подозрителен второй локус
- Большинство мутаций имеют частный характер
- Эффект основателя встречается в популяционных субизолятах
• Ассоциированные аномалии:
о MLC1 в ЦНС экспрессируется в концевых отростках астроцитов на уровне гемато-энцефалического и ликворо-энцефалического барьеров:
- GlialCAM является шапероном для MLC1 в ионных каналах астроцитов
о MLC1 также экспрессируется в лейкоцитах периферической крови, селезенки:
- Однако системный процесс или вовлечение других органов отсутствуют
2. Макроскопические и хирургические особенности:
• Спонгиоформная лейкоэнцефалопатия:
о Вакуолизация субкортикального белого вещества
3. Микроскопия:
• Расщепление миелина на межпромежуточной линии
• Вакуолизация самых наружных слоев миелиновых оболочек
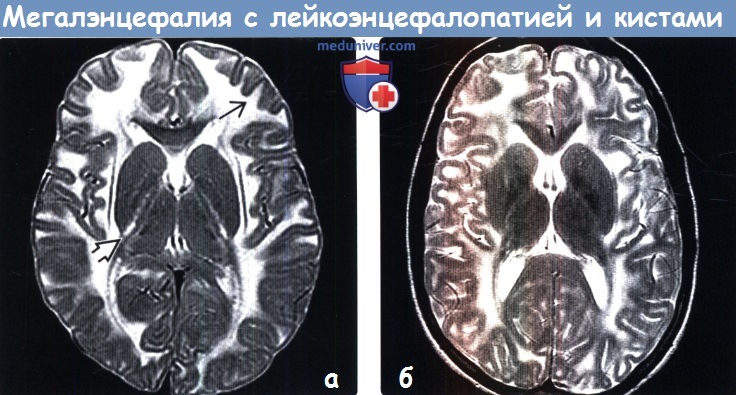
(а) МРТ, Т2-ВИ, аксиальный срез: у шестилетнего ребенка с мегалэнцефалией с лейкоэнцефалопатией и кистами (МЛК) отмечается менее выраженный отек белого вещества. Тем не менее отмечается сохранение аномального повышения интенсивности сигнала со стороны задних бедер внутренних капсул и субкортикальных U-волокон.
(б) МРТ, Т2-ВИ, аксиальный срез: у пациента 14 лет с мегалэнцефалией с лейкоэнцефалопатией и кистами (МЛК) определяется расширение борозд вследствие атрофии, что является частой находкой при прогрессировании заболевания. Обратите внимание на сохранение повышения интенсивности сигнала от белого вещества большого мозга с вовлечением субкортикальных U-волокон.
г) Клиническая картина:
1. Проявления мегалэнцефалии с лейкоэнцефалопатией и кистами (МЛК):
• Наиболее частые признаки/симптомы:
о Макроцефалия при рождении или в течение первого года жизни
о Отсроченное развитие медленно прогрессирующих двигательных нарушений (ухудшение когнитивного статуса характеризуется еще более медленным прогрессированием) несмотря на выраженные изменения со стороны МРТ:
- Развитие в течение первого года жизни часто в норме
• Другие признаки/симптомы:
о Редко: ранняя манифестация в виде задержки развития
о Редко кратковременная кома после легкой травмы головы
• Клинический профиль:
о Макроцефалия
о Очень медленное ухудшение когнитивного статуса:
- В 50% случаев возможны проблемы с обучением
о Мозжечковая атаксия и вовлечение пирамидных трактов
о Ухудшение двигательного статуса:
- Утрата способности ходить на поздних стадиях
- Иногда задержка автономной ходьбы
о Легкая травма головы → судороги и временное ухудшение состояния
2. Демография:
• Возраст:
о Макроцефалия в возрасте до первого года жизни
• Этническая принадлежность:
о Увеличение численности населения изолятов
- Часто мутации гена MLC встречаются в:
Отдельном индийском сообществе (Агарвал)
Сообществе ливийских евреев
Турецкие сообщества
Некоторые японские семьи из-за эффекта основателя
- Мутация сообщества Агарвал:
Инсерция (с.135_136insC) — часто, встречается фенотипическая изменчивость
• Эпидемиология:
о Встречается редко
о Частота носительства в некоторых популяциях с высоким уровнем родства составляет до 1/40
3. Течение и прогноз:
• Раннее развитие отека белого вещества:
о Степень выраженности раннего отека белого вещества со временем уменьшается
о В результате развивается атрофия
• Клинические проявления прогрессируют медленно
4. Лечение мегалэнцефалии с лейкоэнцефалопатией и кистами (МЛК):
• Купирование симптомов (судороги, мышечная спастичность)
• Пренатальная диагностика возможна в семьях с известными мутациями
е) Список литературы:
- Kariminejad A et al: Eight novel mutations in MLC1 from 18 Iranian patients with megalencephalic leukoencephalopathy with subcortical cysts. Eur J Med Genet. 58(2)71-4, 2015
- Mahmoud IG et al: Clinical, neuroimaging, and genetic characteristics of megalencephalic leukoencephalopathy with subcortical cysts in Egyptian patients. Pediatr Neurol. 50(2):140-8, 2014
- Capdevila-Nortes X et al: Insights into MLC pathogenesis: GlialCAM is an MLC1 chaperone required for proper activation of volume-regulated anion currents. Hum Mol Genet. 22(21):4405-16, 2013
- Rodriguez D: Leukodystrophies with astrocytic dysfunction. Handb Clin Neurol. 113:1619-28, 2013
- Renaud DL: Leukoencephalopathies associated with macrocephaly. Semin Neurol. 32(1 ):34-41, 2012
- van der Knaap MS et al: Megalencephalic leukoencephalopathy with subcortical cysts: chronic white matter oedema due to a defect in brain ion and water homoeostasis. Lancet Neurol. 11(11):973—85, 2012
- Miles L et al: Megalencephalic leukoencephalopathy with subcortical cysts: a third confirmed case with literature review. Pediatr Dev Pathol. 12(3)480-6, 2009
- Boor I et al: MLC1 is associated with the dystrophin-glycoprotein complex at astrocytic endfeet. Acta Neuropathol. 114(4):403—10, 2007
- Kiriyama T et al: SPECT revealed cortical dysfunction in a patient who had genetically definite megalencephalic leukoencephalopathy with subcortical cysts. Clin Neurol Neurosurg. 109(6):526—30, 2007
- Teijido О et al: Expression patterns of MLC1 protein in the central and peripheral nervous systems. Neurobiol Dis. 26(3):532-45, 2007
- Ilja Boor PK et al: Megalencephalic leukoencephalopathy with subcortical cysts: an update and extended mutation analysis of MLC1. Hum Mutat. 27(6):505—12, 2006
- Morita H et al: MR imaging and 1H-MR spectroscopy of a case of van der Knaap disease. Brain Dev. 28(7):466-9, 2006
Редактор: Искандер Милевски. Дата публикации: 25.4.2019
У 5% пациентов с энцефалопатией Ван дер Кнаап не удаётся обнаружить ни одного из вышеперечисленных генетических дефектов.
Уже при рождении (а чаще, на первом году жизни) становится заметной макроцефалия, которая присутствует практически у всех пациентов. После года рост окружности головы замедляется и вскоре размеры её начинают приближаться к норме. Вначале умственное и физическое развитие как правило соответствуют возрастной норме, однако, постепенно становится заметным несущественное отставание (умственное развивается позже и протекает мягче физического).

Внешний вид ребёнка с энцефалопатией Ван дер Кнаап (источник: Abdel-Salam G.M.H., Abdel-Hamid M.S., Ismail S.I. et al. Megalencephalic leukoencephalopathy with cysts in twelve Egyptian patients: novel mutations in MLC1 and HEPACAM and a founder effect // Metab. Brain Dis., 2016. – Vol.31. – P.1171-1179)
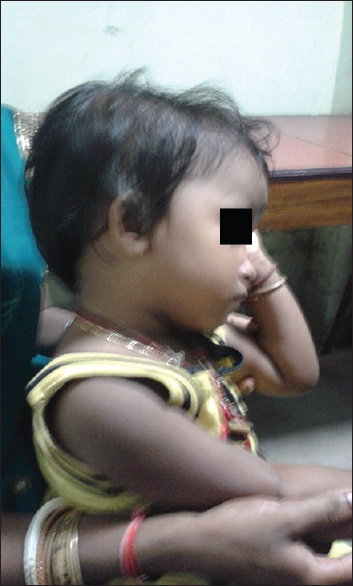
Внешний вид ребёнка с энцефалопатией Ван дер Кнаап (источник: Bhattacharyya K.B., Rai S. Megaencephalic leukoencephalopathy with subcortical cysts in a young Bengali girl // Neurol. India, 2015. – Vol.63. – P.436-743)
Когда ребёнок начинает ходить, становятся заметными нарушения походки – она неуверенная, дети часто падают. Мышечный тонус при этом имеет тенденцию к понижению, за исключением тонуса стоп, который обычно повышен. В первые годы жизни отмечается медленное прогрессирование нарушений моторики, однако, на первый план постепенно начинает выходить статическая и динамическая атаксия, атаксия походки. Также постепенно присоединяется дизартрия, иногда – с дисфагией. Появляются пирамидные знаки, спастичность, реже – экстрапирамидные нарушения (дистония, атетоз, тики). Способность к самостоятельному передвижению постепенно утрачивается, и к 10-20 годам многие пациенты становятся прикованы к инвалидной коляске; в более благоприятных случаях она сохраняется до 50 лет.
Иногда возникают поведенческие расстройства, аутизм. Очень характерны эпилептические приступы, развивающиеся на первом году жизни; обычно они хорошо поддаются лечению, но нередки (15-20%) эпилептические статусы, как правило, развивающиеся в течение нескольких лет после дебюта эпилептического синдрома. Даже малейшая травма головы может приводить к временному нарастанию клинических проявлений, в особо тяжёлых случаях – вплоть эпилептического статуса или до коматозного состояния.
Выделяют 2 разновидности фенотипической картины заболевания – классическую (варианты MLC1 и MLC2A) и благоприятную (вариант MLC2B). По сравнению с вышеописанными проявлениями классического фенотипа, благоприятный вариант характеризуется более мягкой манифестацией и улучшением двигательных функций после года жизни, более редким развитием эпилептического синдрома (лишь у 10% пациентов).
У родителей пробанда – носителей мутаттного гена – может наблюдаться макроцефалия без нарушений двигательных и когнитивных функций, в некоторых случаях – когнитивные/поведенческие расстройства и неловкость движений.
Типичными МРТ-признаками классической формы являются: 1) мегалэнцефалия; 2) диффузное двухстороннее симметричное поражение полушарного белого вещества (гиперинтенсивное в режиме Т2 и гипоинтенсивное в режимеТ1) с признаками его незначительного отёка; 3) относительная сохранность центральных структур (мозолистого тела, внутренней капсулы, ствола мозга); 4) относительно несущественное поражение белого вещества мозжечка без признаков отёка; 5) практически патогномоничное наличие субкортикальных кист в передних отделах височных долей, а также зачастую – и лобно-теменных областях; 6) регресс отёчности белого вещества со временем, приводящий к появлению картины атрофии мозга; 7) повышенная проницаемость отёчного белого вещества в режиме DWI (диффузионно-взвешенных изображений).
В некоторых случаях субкортикальные кисты могут увеличиваться в размерах и количестве. Иногда они достигают больших размеров, распространяясь на значительные объёмы белого вещества лобно-теменных областей. Возможен также и регресс патологических изменений белого вещества.
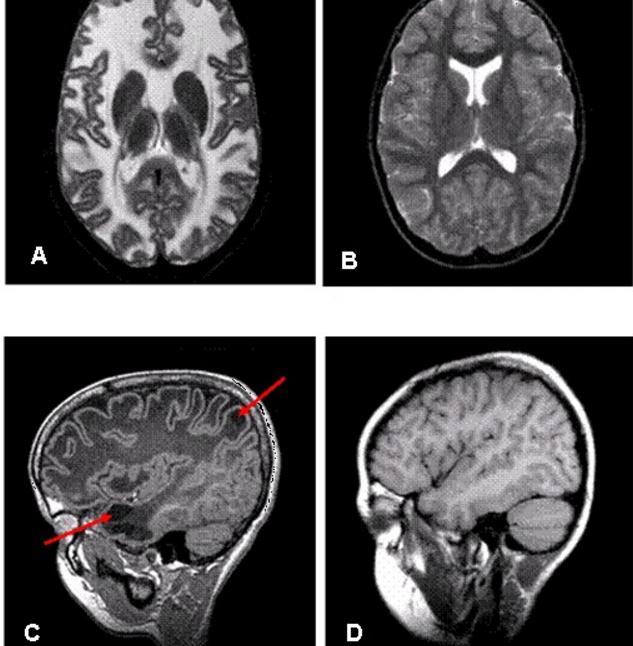
МРТ-картина энцефалопатии Ван дер Кнаап (рис. А,С) и нормального головного мозга (рис.B, D). А – Т2-взвешенное поперечное изображение головного мозга 9-летнего ребёнка с энцефалопатией Ван дер Кнаап: видно диффузное поражение белого вещества полушарий с признаками его отёка; С – Т2-взвешенное сагиттальное изображение головного мозга того же ребёнка, на котором видны субкортикальные кисты в передневисочной и теменной областях (показаны стрелками) (источник: Van der Knaap MS., Abbink T.E.M., Min R. Megalencephalic Leukoencephalopathy with Subcortical Cysts. Synonym: Van der Knaap Disease. – in: Adam M.P., Ardinger H.H., Pagon R.A. et al., eds. Gene Reviews // Seattle (WA): University of Washington, Seattle; 1993-2018)
МРТ-картина благоприятной формы энцефалопатии Ван дер Кнаап на первом году не отличается от таковой при классической форме (за исключением разве что практически интактного белого вещества мозжечка); в последующем наблюдается существенный регресс патологических изменений – через несколько лет головной мозг может выглядеть практически нормальным, с минимальным поражением белого вещества лобной и теменной областей и сохранившимися субкортикальными кистами в передневисочных областях.
Верификацию диагноза можно осуществить методом секвенирования – вначале производится секвенирование гена MLC1, затем, при отрицательном результате – гена HEPACAM (при благоприятном варианте вначале проводится анализ гена HEPACAM). Если патогенетический вариант не найден, возможно применение метода поиска делеции/дупликации в этих генах.
Описаны случаи повышения уровня глицина в ликворе
Дифференциальный диагноз проводится с рядом заболеваний, ядром клинической картины которых является макроцефалия с диффузной лейкоэнцефалопатией: болезнью Канаван(–Ван-Богарта – Бертрана), болезнью Александера, GM2-ганглиозидозами (I типа – болезнь Тея – Сакса, II типа – болезнь Зандхоффа(–Яцкевича(–Пильца)), GM1-ганглиозидозами (ранний и поздний инфантильные типы), L-2-оксиглутаровой ацидурией. Кроме того, некоторые случаи мерозин-дефицитной врождённой мышечной дистрофии типа 1А могут протекать с макроцефалией. Детали клинической картины и течение этих заболеваний, как правило, всё же имеют отличия; МРТ-картина ни одного из них не включает все признаки энцефалопатии Ван дер Кнаап. Если к году жизни окружность головы больного ребёнка существенно превышает норму, то с весьма высокой вероятностью у него нет энцефалопатии Ван дер Кнаап.
Прогноз для жизни при этом заболевании в целом благоприятный, хотя описаны случаи смерти в возрасте 10-20 лет. Если пациент сохраняет способность к ходьбе, самостоятельной или с поддержкой, к 15 годам, то скорее всего он будет оставаться ходячим и в последующем.
Патогенетического лечения до настоящего времени не разработано. Применение таких препаратов, как диуретики, ацетазоламид, креатинина моногидрат не продемонстрировало эффективности. Показана физиотерапия, логопедическая помощь, обучение по индивидуальному плану, антиконвульсанты при развитии эписиндрома. Учитывая высокий риск осложнений при травмах головы в потенциально травматичных ситуациях рекомендуется ношение шлема.
Лейкоэнцефалопатия головного мозга может поразить человека любого возраста. Чаще всего возникновение и развитие этой болезни связывают со стабильно повышенным давлением, эпизодами кислородного голодания и распространением полиомавируса.

Лекарственных препаратов, способных остановить развитие заболевания, в настоящее время не существует.
Описание
Лейкоэнцефалопатия – заболевание, характеризующееся стойким разрушением в головном мозге белого вещества. Болезнь развивается быстро и практически всегда приводит к летальному исходу.
Патология впервые описана Людвигом Бинсвангером в 1964 г., поэтому иногда ее называют болезнью Бинсвангера.
Причины
Принято выделять 3 основные причины, приводящие к лейконэнцефалопатии. Это гипоксия, стабильно высокое давление и вирусы. Провоцируют ее возникновение следующие заболевания и состояния:
- эндокринные нарушения;
- гипертония;
- атеросклероз;
- злокачественные опухоли;
- туберкулез;
- ВИЧ и СПИД;
- патологии позвоночника;
- генетический фактор;
- вредные привычки;
- родовая травма;
- прием препаратов, снижающих иммунную реакцию организма.
Провоцирующее действие вредоносных факторов ведет к демиелинизации пучков нервных волокон. Белое вещество уменьшается в объеме, размягчается, изменяет структуру. В нем появляются кровоизлияния, очаги поражения, кисты.

Часто демиелинизацию вызывают полиомавирусы. В неактивном состоянии они присутствуют в жизни человека постоянно, сохраняясь в почках, костном мозге, селезенке. Ослабление иммунитета приводит к активизации вирусов. Лейкоциты переносят их в центральную нервную систему, где они находят благоприятную среду в мозге, поселяются в нем и разрушают его.
Обычно необратимым изменениям подвергается только белое вещество. Однако есть данные и о том, что, вероятно, перивентрикулярный вид лейкоэнцефалопатии ведет также к поражению серого вещества.
Классификация
Определение основной причины патологии и характера ее течения позволяет выделять несколько типов лейкоэнцефалопатии.
Основной причиной появления и развития мелкоочаговой лейкоэнцефалопатии сосудистого генеза является поражение сосудов мозга, вызванное гипертонией, травмами, появлением атеросклеротических бляшек, эндокринными заболеваниями, болезнями позвоночника. Кровообращение нарушается из-за сгущения крови и закупорки сосудов. Ухудшающим состояние фактором является алкоголизм и ожирение. Считается, что болезнь развивается при наличии отягчающих наследственных факторов.
Данную патологию называют также прогрессирующей сосудистой лейкоэнцефалопатией. Сначала появляются небольшие очаги поражения сосудов, потом они увеличиваются в размерах, вызывая ухудшение состояния больного. С течением времени нарастают признаки патологии, заметные окружающим. Ухудшается память, снижается интеллект, возникают психоэмоциональные расстройства.
Больной жалуется на тошноту, головную боль, постоянную усталость. Сосудистая мелкоочаговая энцефалопатия характеризуется скачками давления. Человек не может глотать, с трудом пережевывает пищу. Появляется тремор, отличающий болезнь Паркинсона. Утрачивается способность контролировать процессы мочеиспускания и дефекации.
Очаговая энцефалопатия сосудистого генеза регистрируется в основном у мужчин после 55 лет. Ранее данное нарушение было включено в список МКБ, но в дальнейшем его исключили.
Главной особенностью этого типа нарушения считается появление большого количества очагов повреждения. Вызывают воспаление полиомавирус человека 2 (JC polyomavirus). Он обнаруживается у 80% жителей Земли. В скрытом состоянии живет в организме несколько лет, но при ослаблении иммунитета активируется и, попадая в ЦНС, вызывает воспаление.
Провоцирующими заболевание факторами являются СПИД, ВИЧ-инфицирование, длительное применение иммунодепрессантов и лекарств, предназначенных для лечения онкологических заболеваний. Прогрессирующая мультифокальная энцефалопатия диагностируется у половины пациентов со СПИДом и 5% людей с ВИЧ-инфекцией.

Поражение часто имеет асимметричный характер. Признаками ПМЛ являются параличи, парезы, ригидность мышц, тремор, напоминающий болезнь Паркинсона. Лицо приобретает вид маски. Возможна потеря зрения. Проявляются тяжелые когнитивные нарушения, снижение внимания.
Мультифокальная лейкоэнцефалопатия не лечится. Для улучшения состояния больного убирают препараты, подавляющие иммунитет. Если заболевание вызвано пересадкой органа, он подлежит удалению.
Лейкопатию головного мозга у ребенка вызывает гипоксия, возникшая при родах. Инструментальные методы диагностики позволяют увидеть участки гибели ткани, преимущественно рядом с мозговыми желудочками. Перивентрикулярные волокна несут ответственность за двигательную активность, и их поражение ведет к детскому церебральному параличу. Очаги поражения возникают симметрично, в особо тяжелых случаях обнаруживаются во всех центральных зонах мозга. Поражение характеризуется прохождением 3 стадий:
- возникновение;
- развитие, приводящее к структурным изменениям;
- образование кисты или рубца.
Перивентрикулярная лейкоэнцефалопатия характеризуется 3 степенями заболевания. Легкая степень характеризуется незначительной выраженностью симптомов. Обычно они проходят через неделю после рождения. Для средней степени характерно повышение внутричерепного давления, возникают судороги. При тяжелой ребенок находится в коме.
Симптомы появляются не сразу, некоторые из них можно заметить только через 6 месяцев после рождения ребенка. Чаще всего обращают на себя внимание парезы и парализация. Наблюдается косоглазие, заторможенность, гиперактивность.
Лечение включает массаж, физиопроцедуры, специальные комплексы упражнений.
Основной причиной этого заболевания являются мутации генов, подавляющие белковый синтез. Чаще всего появляется у детей, преимущественно в возрасте от двух до шести лет. К провоцирующим факторам относят сильное психическое напряжение, вызванное травмой или тяжелой болезнью.
Для заболевания характерны парезы, судороги, слабость и ригидность мышц, вялость, нарушения мышления. У грудничков возникают проблемы с сосанием, часто появляется рвота, температура, признаки сильного возбуждения. Ночью возможны случаи апноэ. У женщин нарушается работа яичников, возникает гормональный дисбаланс. В тяжелом состоянии больной впадает в кому. Исследование показывает, что в таком состоянии возможно полное исчезновение белого вещества, остается только кора и стенки желудочков.
Симптомы
Заболевание развивается в большинстве случаев достаточно быстро. Сначала обращает на себя внимание рассеянность, эмоциональная лабильность, безразличие, склонность к депрессии, появление фобий. Больной теряет способность произносить слова, концентрировать и переключать внимание, быстро утомляется, не может проанализировать даже обычные события дня, забывает имена родственников.
Прогрессирующая болезнь приводит к нарушениям сна, раздражительности, нарастанию тонуса мышц, возникновению непроизвольных движений головы, глаз. У больного нарушается походка.
На следующей стадии отмечается нарушение движений, глотания, замедление выполнения всех действий, парализация, потеря чувствительности, онемение, тремор, эпилептические приступы. Ухудшаются когнитивные способности, развивается слабоумие. Возможна потеря речи. Резкое ухудшение зрения может привести к слепоте. Часто люди страдают от недержания мочи, кала.
Диагностика
Консультация невропатолога и инфекциониста необходима при малейшем подозрении на энцефалопатию любого происхождения.
В обязательном порядке назначается электроэнцефалография – она позволяет определить электрическую активность головного мозга, обнаружить признаки и очаги судорожной активности. Магнитно-резонансная томография предоставит точную информацию о сосудах, локализации очагов повреждения, их количестве, особенностях. Практически всем больным назначается биопсия – берут пробу мозговой ткани. Биопроба используется в проведении ПЦР и позволяет обнаружить вирус. Обнаружить белок в ликворе позволяет люмбальная пункция.

В качестве одной из диагностических мер проводится консультация у психиатра. Он уточняет психические нарушения больного с помощью нейропсихологического тестирования.
Из лабораторных исследований делают общий анализ крови, пробу на наркотические и токсические вещества.
Лечение
На сегодняшний момент не существует средства, позволяющего предотвратить разрушение белого вещества ЦНС. Основная причина – невозможность повлиять на воспаление. Лекарства не проникают сквозь гематоэнцефалический барьер (естественное препятствие между мозговой тканью и кровью).
Назначаемая терапия имеет комплексный поддерживающий характер. Ее целями являются замедление скорости развития заболевания, нормализация психоэмоционального состояния человека, снятие симптомов:
- Лекарства, стимулирующие и нормализующие кровообращение, – Актовегин, Кавинтон.
- Ноотропные средства – Ноотропил, Пантогам, Церебролизин, Пирацетам.
- Препараты, предназначенные для защиты сосудов, — Курантил, Циннаризин, Плавикс.
- Средства для защиты от вирусов – Ацикловир, Кипферон, Циклоферон.
- Лекарственные средства, содержащие стероидные гормоны, – Дексаметазон.
- Препараты, улучшающие свертываемость крови, – Гепарин, Фрагмин.
- Антидепрессанты – Флувал, Прозак, Флунисан.
- Витаминные комплексы с витаминами A, B, Е.
- Препараты, способные повысить сопротивляемость организма к вредному воздействию окружающей среды, — экстракт алоэ, женьшеневые препараты.
Лечение включает гомеопатические медикаменты, лекарства на основе трав. Дополнительно проводится массаж, преимущественно воротниковой зоны, физиотерапевтические методы, рефлексотерапия, иглоукалывание.
Прогноз
Лейкоэнцефалопатия не лечится. Сколько живут люди, у которых выявлена эта патология, зависит от особенностей ее течения и соблюдения врачебных назначений. Постоянный прием предписанных лекарств, выполнение профилактических мер, осуществление физиотерапевтического лечения продлевают жизнь больного до полутора лет с момента возникновения первых симптомов.
Без лекарственной поддержки срок жизни составляет шесть месяцев. Отсутствие своевременного и правильного лечения остро развивающегося заболевания сокращает прогноз жизни до одного месяца.
Профилактика
С учетом того, что лейкоэнцефалопатия возникает из-за повышенного давления и гипоксии, основные меры профилактики направлены на предотвращение обострения этих факторов. Рекомендуется нормализовать вес, заниматься спортом, укреплять иммунитет, не допускать чрезмерных физических и эмоциональных нагрузок, соблюдать режим дня, применять назначенные лекарственные препараты. Для недопущения заражения СПИДом следует избегать случайных половых связей.
Уменьшая риск возникновения гипертонии, сахарного диабета, ВИЧ-инфекции, человек тем самым снизит вероятность развития энцефалопатии.
Современная медицина позволяет установить точный диагноз, выявить причины лейкоэнцефалопатии, однако не в ее силах пока остановить развитие этого заболевания и предотвратить его появление. Большинство современных лекарств помогает ненадолго облегчить состояние больного, снять некоторые симптомы. Однако их применение оправданно, т. к. они позволяют человеку прожить еще несколько лет.
Читайте также:

