Кто нормально живет после рака яичка

Статистические данные по раку яичка
Следует сказать, что рак яичка встречается во всех странах. В Швейцарии и Дании уровень заболеваемости высокий, показатель равен 1-2%. В РФ заболеваемость данным видом рака не особо велика –1200 человек в год. Это составляет 0,6 % от количества больных раком у мужчин и 4,1 от заболеваний мочеполовой системы. В Японии показатель заболеваемости раком яичек составляет 0,8 на 100000 населения.
На севере Европы уровень заболеваемости раком яичка в 5 раз выше, чем на юге. По данным Европейского бюро ВОЗ, в 2010 году на 100 000 мужчин в разных странах определялся неодинаковый уровень заболеваемости.
Таблица №1. Заболеваемость раком яичек в разных странах мира
Израиль (еврейское население)
Израиль (нееврейское население)
США (мужчины с белой кожей)
США (Чернокожие мужчины)
Статистика рака яичка показывает, что по гистологическому строению опухолевой ткани существуют такие виды злокачественных новообразований этой локализации:
герминогенные опухоли (семиномы и несеминомы) диагностируются в 95% случаях;
образования, которые имеют особое гистологическое строение: (саркомы, лейдигомы и сертолимы) – в 1%.
Герминогенная опухоль яичка развивается чаще всего. Она имеет ряд особенностей:
a. в 99% случаях поражает мужчин среднего или молодого возраста;
b. возникает у 59% мужчин с белой кожей;
c. опухоль чувствительна к химиопрепаратам и лучевой терапии.
Пик заболеваемости гермиомой приходится на возраст 25-35 лет. Несеминомой болеют чаще мужчины, возраст которых от 20 до 25 лет, а заболеванию семиномой подвержены лица мужского пола в возрасте от 30 до 45 лет. За последние три десятилетия заболеваемость раком яичек увеличивалась в пределах 10-30%.
Снижение заболеваемости раком яичек приходится на начало нашего века. Этому способствовало внедрение диагностики заболевания с помощью онкомаркеров, которые в 98% случаях позволяют обнаружить противоопухолевые антитела в крови на ранней стадии заболевания.
Прогноз заболеваемости в зависимости от причин рака яичек
На прогноз заболеваемости раком яичка влияют перинатальные факторы и отягощённая наследственность. Гормональный баланс во время беременности был нарушен у 76% матерей мальчиков, у которых впоследствии развился эмбриональный рак яичка. Наследственная предрасположенность имела место в 56% подростков. Риск заболевания у мальчиков, чьи отцы болели раком яичка, увеличивается в 2-4 раза, а у их братьев – в 8-9 раз.
К факторам риска, которые могут спровоцировать развитие рака яичка, относят повышенный уровень эстрогенов у беременной женщины ( 43%), возраст матери (35%), небольшое количество детей (97%), К этим факторам можно добавить влияния на мать во время беременности, например, повышенный уровень эстрогенов, возраст матери, небольшое количество детей, а также курение и и диетический фактор.
Курение матери не настолько влияет на яичко плода, как курение биологического отца. Это связано с тем, что у 78% курящих мужчин снижена подвижность сперматозоидов, а у 23% имеется азооспермия. У5% пациентов, переболевших раком одного яичка, со временем развивается опухоль во второй тестикуле.
С риском развития рака яичек связывают субфертильность мужчин. Так, крипторхизм в 10% случаях перерождается в злокачественное новообразование, поэтому при недоразвитом яичке его удаляют в пубертатном возрасте. Односторонний крипторхизм увеличивает риск развития рака яичка в 4-5 раз, а двухсторонний – в 9-10 раз.
Пожилой возраст родителей в 26% случаях является провоцирующим фактором рака яичка, поскольку с возрастом ухудшается характеристика спермы. Причины идиопатического рака яичка в 95% случаев можно установить при помощи инновационного диагностического метода, которым является изучение м-РНК сперматозоидов.
Смертность при раке яичка
Существует видимое различие в показателях частоты новых случаев рака яичка и количеством летальных исходов за один год. Так, в 2012 году во всём мире на 5-6 новых случаев рака яичка регистрировалась одна смерть, а в 2014 году – 21. Смертность от злокачественных новообразований яичка в Германии в 2,1 раза выше, чем в США. Данные о смертности от рака этой локализации в РФ отсутствуют.
Показатели смертности зависят от поздней диагностики новообразования и наличия метастазов. Следует обратить внимание на то, что 95% мужчин при ранней диагностике опухоли выздоравливают.
Прогноз
От 30 до 40% пациентов отмечают ноющую боль в яичках или же тяжесть в нижней половине живота и мошонке со стороны поражения опухолью. Приблизительно у 10% мужчин первым признаком заболевания является острая боль в яичке. У 11% пациентов первые симптомы заболевания выявляют только тогда, когда опухоль распространяется за пределы органа.
При негерминогенных опухолях яичка возможны дисгормональные расстройства. При этих опухолях в 25%-36% пациентов находят гинекомастию, обусловленную выработкой тканью опухоли хорионического гонадотропина. 60% мужчин жалуются на снижение полового влечения, дисэректильные расстройства и появление признаков феминизации. У54% подростков наблюдаются симптомы маскулинизации: ранняя мутация голоса, гирсутизм, микропенис, гипоплазия яичек, гиперразвитие мышечной и костной систем, частые эрекции и ранние поллюции.
У 15% пациентов появляются метастазы в шейных лимфоузлах, а в 55% - в паховых узлах. Метастазы в брюшную полость у 65% человек вызывают боль, изжогу или тошноту. В случае метастазирования опухоли в лёгкие 87% пациентов жалуются на кашель, одышку и кровохарканье. При распространении опухолевых клеток в костную ткань 98% пациентов жалуются на боль в костях.
Злокачественная опухоль яичка в 99% случаев развивается из зародышевых половых клеток. Вначале образуется карцинома in situ. Вследствие того, что яички окружены оболочками, опухоль продолжительное время не может распространиться за пределы органа. Только в 15% пациентов наблюдается прямое разрастание новообразования. Из-за того, что рак яичка происходит из зародышевых тканей, 98% лимфы оттекает от органа в парааортальные и околопочечные лимфатические узлы. Далее метастазы лимфатическим путём переносятся в подвздошные (98%) и медиастинальные (87%) лимфоузлы. В 40% случаях увеличиваются шейные лимфоузлы.
Для рака яичек характерен и гематогенный путь распространения метастазов. В 25% случаях запущенного рака яичка их можно обнаружить в лёгких, в 55% - в печени, в 10% в головном мозге, в11% пациентов – в костях и в 95% случаев в почках.
Для рака яичек характерен быстрый рост новообразования. Так, размер опухоли увеличивается вдвое за 10-30 дней. Выживаемость при своевременном лечении заболевания высока, она составляет 95-99%. При отсутствии адекватного лечения пациенты погибают в течение 2-3 лет. Терапия рака яичек даёт отличные результаты даже при наличии метастазов опухоли.
Для ранней диагностики рака яичка используют такие методы исследования:
ультразвуковое исследование мошонки (информативно в 99% случаях);
исследование онкомаркеров рака яичек, к которым относится α-фетопротеин и ХГЧ (хорионический гонадотропин человека), даёт положительные результаты в 5-10 % пациентов;
КТ и МРТ позволяют исключить метастазы в органы;
флюорография показана 100% пациентов для определения наличия или отсутствия метастазов рака яичка в лёгкие;
УЗИ органов брюшной полости помогает выявить метастазы в печень;
сцинтиграфия выявляет у 10% пациентов метастазы в кости.
Прогноз выживаемости при раке яичек зависит от стадии заболевания и метода лечения. На первой стадии заболевания 100% пациентов выполняют радикальную паховую орхидэктомию. Она эффективна в 99% пациентов. Далее, после получения результатов гистологического исследования опухоли, 98% пациентов назначают радиотерапию паховых и парааортальных лимфоузлов на стороне расположения опухоли. При таком лечении выживаемость составляет 95-99%, частота рецидивов заболевания находится в пределах 3%-5%.
Вторым вариантом лечения рака яичек является радикальное удаление поражённого яичка в комбинации с лучевой терапией, которую выполняют лишь тем 20% пациентов, у которых выявляют метастазы в регионарные лимфоузлы. При этом лечении показатель выживаемости не хуже и составляет от 92% до 99%.
Третий вариант лечения семиномы на первой стадии – это химиотерапия карбоплатином. Её назначают пациентам, которые не желают проходить курс радиотерапии после операции. Выживаемость при этом методе лечения составляет 89-91%.
При 2а стадии заболевания выполняют облучение лучами паховых и парааортальных лимфоузлов на стороне опухоли. Выживаемость после такого лечения – 95%. При 2а, 2с, 3-й и 4-й стадии назначают пациентам 4 курса химиотерапии этопозидом и цисплатином. Показатель выживаемости пациентов составляет 85-86%. Выживаемость пациентов с 4-й стадией рака яичек составляет всего лишь 57%.
Некоторым пациентам на 2в и2с стадии заболевания назначают радиотерапию. После такого лечения у 18% пациентов с 2в стадией и 38% мужчин, у которых имеется 3в стадия геминомы, наступает рецидив заболевания. Если же выполнить только радикальную орхидэктомию, то выздоровление наступает только в 70% случаях, в 30% пациентов наступает рецидив заболевания.
Рак яичка относится к категории злокачественных новообразований, которые легко выявляются и хорошо лечатся. Своевременная диагностика заболевания улучшает прогноз выживаемости.

Причины развития
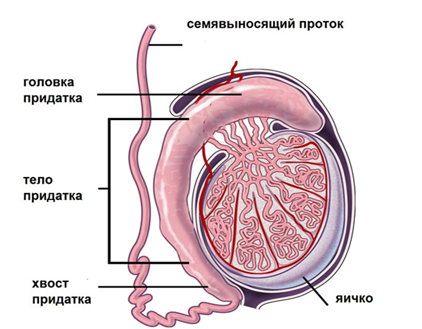
Развитию новообразования способствует:
- генетическая предрасположенность;
- криптохризм – врожденное заболевание, которое выражается, как не опущение яичка (яичек) в мошонку;
- недоразвитие семенников;
- травмы;
- пристрастие к алкоголю и наркотикам;
- перенесенные в детстве вирусные заболевания: орхит, свинка;
- заражение ВИЧ;
- тип телосложения (чаще заболевают высокие худощавые мужчины);
- раса (южные мужчины болеют реже);
- раковое образование в других органах;
- бесплодие;
- нарушения функций эндокринной системы;
- раннее половое созревание;
- воспаление придатка;
- лишний вес;
- малоподвижный образ жизни.
Если наблюдается хотя бы один фактор риска, необходимо обращать повышенное внимание к самочувствию. Особенно это важно при наличии криптохронизма. Если он односторонний, вероятность развития рака семенника повышается до 20%, если двухсторонний – до 30%.
Классификация злокачественных опухолей яичек
По строению эти новообразования делятся на герминогенные (95-96%), негерминогенные и смешанные. Первые развиваются из клеток зародыша, вторые – из стромы, третьи – из клеток зародыша и стромы.
Герминогенные новообразования делятся на:
- простые и сперматоцитные семиномы;
- эмбриональный рак;
- полиэмбриному;
- зрелую и незрелую тератому;
- хорионэпителиому.
Эмбриональная опухоль развивается при перерождении клеток зародыша, способствующему их чрезмерному размножению. На вид новообразование напоминает узел, в сечении – зернистое серо-белое кровоизлияние.
Отличительная особенность – быстрое распространение метастаз в лимфатические узлы забрюшины, печень и легкие.
Опухоль подразделяется на 4 стадии:
- первую – без метастаз;
- вторую – метастазы в лимфатических узлах забрюштны;
- третью – метастазы в лимфатических узлах, расположенных на груди и шее;
- четвертую — метастазы в печени, легких, костях, головном мозге.
Важно! Наиболее успешно лечение при обращении к врачу на первой стадии болезни.
Симптомы и диагностика
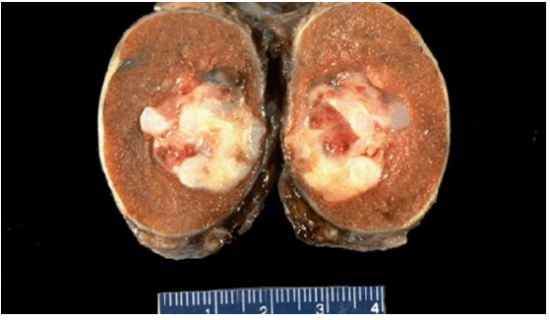
На начальной стадии болезни какие-то признаки на мужских половых органах отсутствуют, поэтому распознать развитие опухоли сложно.
Наиболее характерные симптомы:
- увеличение в размерах левого (правого) семенника;
- жидкость в мошонке, присутствие которой проявляется как ощущение тяжести;
- болезненная припухлость;
- уплотнения или узелки в мошонке;
- боли внизу живота;
- увеличение в размерах грудных желез;
- снижение полового влечения;
- активация роста волос на лице и теле;
- развитие воспалительных процессов в организме.
Все эти первые признаки бывают достаточно субъективные, большинство не обращает на них внимания. Если заболевание прогрессирует, появляются клинические симптомы онкологии: больной теряет аппетит, его вес снижается, повышается утомляемость. Диагностировать рак может только уролог после осмотра и расшифровки результатов обследований.
Методы обследований выбираются индивидуально. Чаще всего используется:
- опрос больного для выяснения генетической предрасположенности и субъективных ощущений;
- осмотр и пальпация;
- анализы мочи и крови;
- УЗИ или МРТ брюшной полости и мошонки;
- биопсия.
Наиболее точно определить заболевания позволяют онкомаркеры: свободная суб-единица ХГЧ, альфафетопротеин (АПФ) и лактатдегидрогеназ (ЛДГ). Повышение их уровня свидетельствует о развитии злокачественного образования.
Важно! От результатов обследований зависит выбор метода лечения.
Случается, что отклонения в семенниках вызваны воспалением или новообразованием в придатках. Эти заболевания встречаются редко. Новообразование чаще всего локализуется в теле придатка. Если оно доброкачественное, то поверхность гладкая. Злокачественное образование снаружи бугристое, так как состоит из множества узелков. Первым признаком считается уплотнение, не вызывающее боли. Как показывает практика, больные обнаруживают нарушение случайно. Если опухоль придатка не лечится, новообразование распространяется на семенник.
Лечение рака яичка
Независимо от вида опухоли и стадии болезни, первым этапом служит хирургическая операция – удаление опухоли или семенника: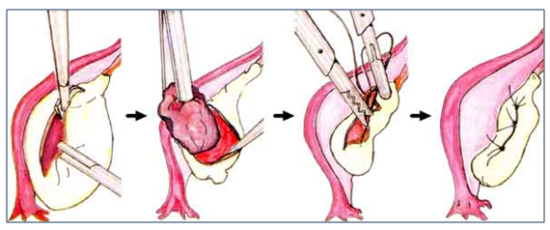
Как лечить больного после, онколог определяет, исходя из вида опухоли и стадии болезни. Для семиномных новообразований первой и второй стадии назначается лучевая терапия, для третьей стадии оптимальным вариантом считается химиотерапия с удалением лимфоузлов, расположенных в брюшной полости. Несеминомные новообразования практически не реагируют на лучевую терапию, поэтому химиотерапия назначается сразу после операции.
Самый широкий диапазон методов для лечения онкозаболеваний предлагается в Германии. Кроме традиционных способов используется иммунотерапия, дающая обнадеживающие результаты. Больным назначаются иммунологические препараты и агенты (анитела, вакцины), предотвращающие инвазию в иммунную систему инфекций. Защитные функции организма восстанавливаются, что способствует прекращению развития опухолей.
В Германии хорошо лечат и злокачественные образования предстательной железы. Методы лечения подбираются индивидуально для каждого пациента, исходя из физиологических особенностей. Кроме традиционных способов (лучевой и химиотерапии) используется крионотерапия (холод), гормональные препараты, фокусированный ультразвук, брахитерапия. Хирургические методы уникальные: радиальная и эндоскопическая простаэктомия. В России подобные операции недоступны.
По данным статистики злокачественные образования семенников вылечиваются в 95% случаев при условии, что больной обратился за помощью на начальной стадии болезни и выполняет все рекомендации онколога. Если поражено одно яичко, после лечения мужчины живут полноценной жизнью, даже сохраняют возможность иметь детей.
Раком яичка заболевает один мужчина из трехсот, умирает один из пяти тысяч. Столь низкая смертность обусловлена тем, что новообразования в этой части тела легко поддаются лечению. Если больной не обращается к врачу, он умирает в течение 2-3 лет. Процент выживаемости увеличивается за счет внедрения новых методов диагностики.
Еще лучших результатов можно было бы достичь, если представители сильного пола хотя бы что-то знали про эту болезнь и принимали меры по профилактике. Основной фактор риска – крипторхизм. При наличии этого заболевания его необходимо своевременно лечить.
Кроме того, хорошим помощником можно считать самодиагностику, позволяющую выявить самые первые признаки болезни. Необходимо регулярно осматривать мошонку в зеркало, чтобы своевременно обнаружить припухлости и покраснения. Наличие уплотнений и узелков позволяет определить пальпация.
Из данных статистики следует, что на вероятность роста злокачественных образований действует масса тела – тучные мужчины болеют чаще.
Восстановление по окончании лечения
Большинство мужчин волнует, есть ли жизнь после ориэктомии (удаления семенника/семенников). Есть, конечно, но качество зависит от стадии заболевания и самих больных.
Последствия наблюдаются 2-х видов: физиологические и психологические. Первые обусловлены снижением выработки тестостерона. Если удалены оба семенника, меняется голос, кожа становится дряблой, борода перестает расти, тело начинает меняться и начинает походить на женское. У большинства больных увеличиваются грудные железы, растет масса тела, одновременно снижается плотность костей. Статистические данные показывают, что у некоторых больных появляются симптомы климакса: приливы, депрессия, перепады настроения.
Психологические последствия еще хуже. Любой мужчина на подобную операцию реагирует достаточно болезненно. Развивается боязнь полового акта, способствующая развитию импотенции. Если близкие помочь не в состоянии, желательно обратиться к врачу, имеющему соответствующую специализацию. Он назначит курс гормонов, седативные и сердечно-сосудистые средства.
Кроме того, требуются регулярные визиты к онкологу, чтобы предотвратить прогрессирование болезни и рецидивы. Сколько раз в год проходить обследования, определяет врач. Все зависит от вида образования и примененных методов лечения.
Важно изменить рацион питания таким образом, чтобы тормозился процесс повышения веса. Кушать нужно меньше, исключив из меню копченое, острое, жареное. Свежих овощей и фруктов можно потреблять сколько угодно. Желательно отказаться от вредных привычек и активизировать образ жизни.
Лечение рака простаты
Рак простаты – это тяжелое заболевание, требующее комплексного интенсивного лечения. Формировать терапевтический курс должен специалист – он зависит от общего состояния пациента и стадии развития болезни.

Один из методов лечения – это простое наблюдение за развитием опухоли без принятия каких-либо активных действий. Бездействие возможно только в том случае, если раковые клетки не агрессивны, и опухоль не разрастается стремительно. Как правило, подобному лечению подвергаются пожилые пациенты, у которых практически отсутствует выраженная симптоматика и для которых любое лечение может перерасти в разрушающее воздействие.
Наблюдение предполагает постоянное комплексное обследование заболевшего, а также определение характерных симптомов. Пока болезнь не перейдет в выраженную форму, терапевтические меры не принимаются.
Лечение хирургическим путем проводится в том случае, если общее состояние пациента достаточно хорошее, и рак находится в той стадии развития, когда необходима операция по удалению новообразования.
В настоящее время возможно несколько видов операций:
- Радикальная простатэктомия – в данном случае пациенту полностью удаляют предстательную железу, семенные пузырьки и всю окружающую ткань. Лечение проводится либо через живот (в брюшной полости делается небольшой надрез, через который вместе с предстательной железой удаляют и лимфоузлы), либо через разрез в области половых органов.
- Тазовая лимфаденэктомия – в данном случае производится удаление лимфоузлов. Затем удаленная ткань обследуется на предмет развития в ней раковых клеток. Далее врач принимает решение: рекомендовать пациенту полное удаление простаты или нет.
- Трансуретральная резекция предстательной железы (ТУР) – в данном случае удаляется часть простаты с помощью специального аппарата – резентоскопа. Операция проводится через уретру, в которую вводится трубка с режущим наконечником. Как правило, данный вид лечения помогает лишь на какое-то время снять общие синдромы рака простаты. Для более глубинного лечения ТУР не достаточно.

Существует ряд возможных осложнений, которые достаточно часто развиваются после операций по лечению рака предстательной железы. К ним относятся:
- эректильная дисфункция (зачастую, полная импотенция);
- уменьшение пениса (сокращение размера полового члена на 1,5-2 см);
- недержание мочи;
- развитие паховой грыжи – данное осложнение может проявиться не сразу, а развиться через 1,5-2 года.
Лучевая терапия – достаточно распространенный метод лечения новообразований в предстательной железе. Данный способ лечения направлен на уничтожение пораженных клеток с помощью рентгеновских лучей.
Существует несколько видов лучевой терапии:
- Внешняя – подразумевает применение внешней рентгеновской установки для проведения процедуры и выведение на экран картины опухоли в трехмерном объеме.
- Внутренняя – источник излучения вводится непосредственно в новообразование или в близлежащие органы и ткани. В частности на самой ранней стадии развития болезни возможно помещение специальных радиоактивных семян в простату (для этого используется большая медицинская игла). После того как семена размещены – иглу удаляют.
- Использование альфа-излучателя. В данном случае облучение распространяется на костную систему организма: специальное радиоактивное вещество вводится в вену, после чего начинает накапливаться в кости и таким образом уничтожать раковые клетки.
Какой вид лучевой терапии лучше применять – определяет врач. Во многом это зависит от общей клинической картины заболевания.

| Что такое рак простаты: симптомы и признаки болезни |
| Как проводится гормонотерапия при раке простаты у мужчин |
| Биопсия простаты: виды, противопоказания, осложнения, результат |
| Метастазы при раке простаты: виды, способы диагностики |
Химиотерапия – один из самых распространенных способов лечения рака предстательной железы. Он предполагает введение лекарственных препаратов в вену пациента (иногда лекарственные средства принимаются перорально). В результате раковые клетки отмирают, и их распространение останавливается.

Биологическая терапия подразумевает использование специальных препаратов для укрепления общего иммунитета человека.
При разрастании раковой опухоли и ее распространении на костную систему, чаще всего, рекомендуется принимать бифосфонатные препараты. Благодаря этому снижается вероятность сильного истощения костной системы.
При активном распространении онкологии на костную систему организма, и появлении постоянных болевых ощущений (часто они являются следствие гормональных изменений) врач, как правило, рекомендует следующие методы лечения:
- лучевая терапия (в данном случае возможно проведение только внешней лучевой терапии);
- бифосфонатная терапия;
- целевая терапия, подразумевающая прием моноклональных антител.

Одним из методов борьбы с раком предстательной железы является заморозка онкологических клеток и их последующее уничтожение. Предварительно пациент обследуется при помощи ультразвука для выявления пораженной области.
Побочным эффектом подобного вида лечения считается импотенция, а также недержание мочи.
Ультразвуковая терапия регулярно применяется при терапии злокачественных новообразований в предстательной железе. Повышенная энергия звуковых волн способна уничтожать пораженные клетки и препятствовать их последующему образованию.

Удаление яичек у мужчин (или орхиэктомия) проводится в случае наличия некротических, воспалительных процессов, а также при нарушении целостности тканей и обнаружении онкологических образований.
Поскольку такая операция носит серьезный характер и имеет опасные последствия, проведение хирургического вмешательства осуществляется только в случае наличия строгих показаний.
Показаниями к проведению оперативного вмешательства и ампутации яичек служат следующие медицинские случаи:

- раковые образования в тканях тестикулы. В случае обнаружения подобных образований требуется хирургическое лечение, которое заключается в удалении поврежденного яичка;
- перекрут яичка. Еще одна патология, служащая основанием для проведения операции. При перекруте яичка происходит передавливание семенного канала. Из-за этого кровь не поступает в ткани, в результате чего начинается некроз. У детей такая патология обычно носит врожденный характер, а у взрослых мужчин, как правило, возникает после тяжелых физических нагрузок;
- высокий уровень тестостерона. Выделение большого количества мужского полового гормона может быть опасным в тех случаях, когда у мужчины был обнаружен рак груди или предстательной железы. Обилие тестостерона может спровоцировать рост новообразования, а также стать причиной развития осложнений. В этом случае требуется удаление органов, вырабатывающих гормон (семенников). Также удаление может быть назначено в случае наличия заболеваний, которые провоцируют рост уровня тестостерона;
- травма. Органы мошонки, сильно поврежденные в ходе удара, ушиба, механического воздействия и прочих факторов, подлежат удалению;
- неопускание яичка в мошонку. Обычно орхиэктомия проводится в конце полового созревания, когда завершается формирование органов репродуктивной системы.
Как известно, в случае обнаружения рака репродуктивной системы, доктора стараются умерить количество вырабатываемого мужского полового гормона с целью остановки роста новообразования.
В некоторых случаях у мужчин обнаруживают кастрационно-резистентный рак предстательной железы, активно развивающийся даже при низком уровне вырабатываемого тестостерона.
Данное заболевание опасно тем, что в некоторых случаях оно может протекать без каких-либо симптомов, из-за чего опухоль обнаруживают уже на поздних этапах. Из-за этого наиболее эффективным способом борьбы с кастрационно-резистентным раком предстательной железы становится орхиэктомия.

Перед операцией пациенту необходимо пройти полное обследование: сдать анализ мочи, биохимию крови, флюорографию, ЭКГ и многие другие исследования.
Если планируется удаление обоих яичек, необходимо посетить врача-репродуктолога и обеспечить сохранность семенной жидкости, чтобы впоследствии замороженный материал мог быть использован для зачатия ребенка.
За 6 часов до начала операции рекомендуется не принимать пищу. Проведение операции осуществляется в условиях стационара. В процессе выполнения манипуляций больной лежит на спине с разведенными ногами, а пенис фиксируется к передней стенке живота. Орхиэктомия может проводиться под местной, общей или спинномозговой анестезией.
Если причиной вмешательства стал не рак, доступ к проблемному месту осуществляется через надрез ткани мошонки по мошоночному шву, длина которого достигает 10 см. Когда поводом для проведения операции служит орхит, абсцесс или свищ мошонки, хирург может установить дренаж.
Если пациенту требуется операция по причине рака, доступ к яичкам осуществляется через зону паха. В подобных случаях иссекаются абсолютно все ткани органа, поэтому пациенту может потребоваться протезирование.

Как правило, операции по удалению яичек в большинстве случаев проходят быстро и без осложнений, поэтому пациенты достаточно легко идут на поправку.
Послеоперационный период включает 7-10 дней, в ходе которых рану обрабатывают растворами антисептиков, а после завершения этого срока снимают швы.
С целью упрощения процесса реабилитации пациентам назначают антибиотики, анальгетики (в случае наличия сильных болевых ощущений в мошонке). Также необходима правильная и постоянная гигиена половых органов.
Пациенты, перенесшие орхиэктомию, могут столкнуться с рядом осложнений, среди которых:

- нагноение шва;
- кровотечения;
- рецидив заболевания из-за оставления в тканях мошонки онкологических клеток (в случае наличия карциномы).
В случае удаления у пациента обоих яичек возможно ослабление либидо, постепенное угасание половой функции, выпадение волос, уменьшение вторичных половых признаков.
Если пациенту удалили одно яичко, в большинстве случаев у него не возникает негативных последствий, и организм после периода реабилитации функционирует как обычно.
Если же была проведена полная кастрация, мужчина может столкнуться со следующими физиологическими последствиями:
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

- импотенция. Это явление является неизбежным для мужчин, которые перенесли удаление обоих яичек;
- отсутствие полового влечения. Из-за отсутствия выработки гормонов происходит угасание либидо. Данное последствие устраняется за счет употребления мужских половых гормонов;
- депрессия, повышенная утомляемость. Эти проявления мужчина также получает по причине отсутствия в организме тестостерона;
- рост груди и набор веса;
- приливы жара и потливость;
- нарушение кальциевого обмена, развитие диабета или остеопороза.
Стоимость оперативного вмешательства может быть разной: от 8500 до 160 000 рублей.
Все будет зависеть от общей ценовой политики медучреждения, его статуса, региона расположения, комплекса сопутствующих услуг и некоторых других моментов.
Также прямое влияние на стоимость процедуры будет оказывать диагноз, поставленный больному, и сложность оперативных действий хирурга.
В некоторых случаях реабилитационный период и подготовительные анализы, предшествующие хирургическому вмешательству, также входят в стоимость предоставленных пациенту услуг.
Репортаж об удалении яичка из Научно-клинического центра онкоурологии:
Если вам назначили процедуру по удалению яичек, не стоит отчаиваться и списывать себя со счетов. Коррекция внешнего вида удаленных органов легко осуществляется за счет вживления имплантов, которые внешне совершенно не отличаются от природных яичек.
А отсутствие либидо и потенции устраняется при помощи медицинских препаратов. Поэтому даже после перенесенных процедур ни вы, ни ваша партнерша не будете лишены привычных жизненных радостей.
Читайте также:

