Кт для опухоли мочеточника
а) Терминология:
1. Сокращения:
• Переходноклеточный рак
2. Синонимы:
• Уротелиальный рак
3. Определение:
• Рак, растущий из переходного эпителия мочеточника (уротелий)
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Мягкотканное образование внутри просвета мочеточника с расширением его просвета кверху
• Локализация:
о Наиболее часто поражается дистальный отдел мочеточника; вероятно вследствие задержки мочи:
- Верхний отдел мочеточника: в 3% случаев
- Средний отдел мочеточника: в 24% случаев
- Дистальный отдел мочеточника: в 73% случаев
о Двустороннее поражение в 2-5% случаев
2. Рентгенологические признаки переходноклеточного рака мочеточника:
• Рентгенография:
о Кальцификаты могут определяться в 2-7% случаев, вследствие резорбции камня
• Экскреторная урография:
о Дефект наполнения или утолщение стенки мочеточника
о Гидронефроз или немая почка
о Фиксация мочеточника с неравномерным сужением просвета (кольцевидным или эксцентричным)
• Ретроградная пиелография:
о Инвазивная альтернатива КТ-урографии у пациентов, у которых имеются противопоказания к внутривенному введению контраста
о Неровность слизистой (листовидная поверхность опухоли)
о Опухоль, вросшая в стенку, может быть на ножке
о Признак кубка: расширение просвета мочеточника на уровне опухоли
3. КТ при переходноклеточном раке мочеточника:
• ↑ чувствительность/специфичность и ↑ точность по сравнению с экскреторной урографией
• Мягкотканное образование (30-60 HU) внутри просвета мочеточника
• Различное контрастирование опухоли
• Расширение мочеточника на уровне образования или выше:
о Эквивалент признака кубка на КТ
• Утолщение стенки (кольцевидное или эксцентричное)
• Периуретеральное прорастание и поражение лимфоузла
• Также обеспечивает информацией для определения стадии, такой как состояние лимфоузлов и наличие метастазов
4. МРТ при переходноклеточном раке мочеточника:
• МР-урография (МРУ) является неинвазивной альтернативой КТ-урографии у пациентов, у которых имеются противопоказания к внутривенному введению йодсодержащего контраста
• Пространственное разрешение МРУ ниже чем у КТ, а также ниже и чувствительность (63-88%; в зависимости от размера образования)
5. УЗИ при переходноклеточном раке мочеточника:
• Ограниченная роль
• Может определить гидронефроз и гидроуретер проксимального отдела
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ-урография с нефрогенной и урографической фазами
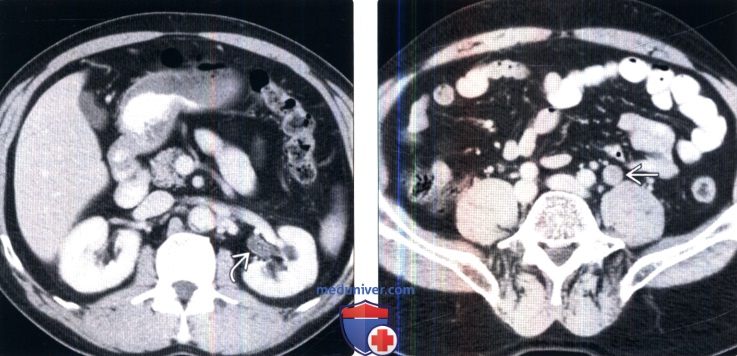
(Слева) КТ с контрастированием, аксиальный срез: у пожилого мужчины с гематурией и дискомфортом в боку определяется левосторонний гидронефроз.
(Справа) На более нижем срезе у этого же пациента определяется гидроуретер.
в) Дифференциальная диагностика переходноклеточного рака мочеточника:
1. Уролитиаз (камни почек):
• Не соприкасается со стенкой мочеточника
• Более гомогенный и имеет большую плотность чем опухоль
2. Сгусток крови:
• Гиперденсный на КТ без контрастирования
• Не соприкасается со стенкой мочеточника
3. Некроз сосочков почки:
• Некротизированный сосочек не накапливает контраст
• Не соприкасается со стенкой мочеточника
• Булавовидные чашечки
4. Радиационный уретерит:
• Сегментарное утолщение стенки мочеточника на протяжении
• Сегментарное сужение просвета мочеточника
• Взаимосвязь с анамнезом радиотерапии
5. Фиброэпителиальный полип:
• Доброкачественное мезодермальное образование с гиперплазированной фиброзной основой и нормальным уротелием
• Дифференциальный диагноз с переходноклеточным раком не может быть проведен достоверно, основываясь только на данных визуализации
• Обычно продолговатой формы с гладкой поверхностью; может выступать через устье мочеточника в мочевой пузырь
• Папиллярные уротелиальные новообразования обычно фиксированы и имеют меньший размер
6. Кистозный уретерит:
• Множественные небольшие кисты в подслизистом слое стенки мочеточника
• Поражает проксимальную треть мочеточника
7. Туберкулез:
• Зачастую ассоциирован с туберкулезом почек
• Уменьшение объема, сморщивание почки, калиэктазия
• Паренхимальные кальцификаты
8. Мелкоклеточный рак:
• Встречается редко ( 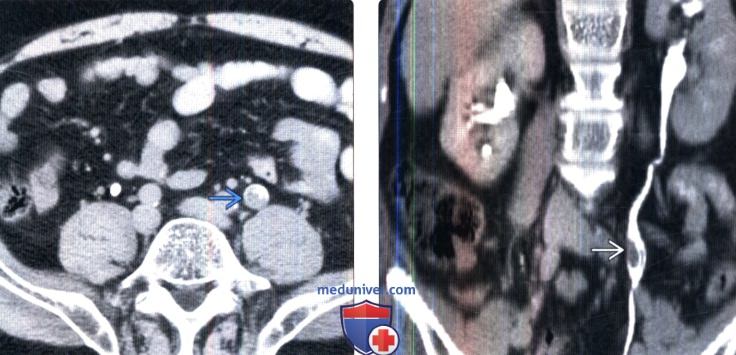
(Слева) КТ в отсроченную экскреторную фазу на том же уровне, аксиальный срез: в просвете мочеточника определяется контрастное вещество, окружающее неправильной формы дефект наполнения мягкотканной плотности.
(Справа) КТ-урография, корональный срез: на этом срезе лучше определяется дефект на -пол нения внутри просвета. Обратите внимание на признак кубка, который указывает на расширение мочеточника в месте обструкции
г) Патофизиология:
1. Общая характеристика:
• Этиология:
о Участок измененного уротелия:
- Курение (повышает риск на 100-200%)
- Циклофосфамид (время задержки около шести лет)
- Структурные аномалии с задержкой мочи
- Профессиональная вредность: анилин, бензидин, ароматические амины (используемые в текстильной промышленности)
- Хроническое злоупотребление анальгетиками, хроническая ИМП
- Балканская нефропатия (увеличивает риск в 100-200 раз)
• Ассоциированные аномалии:
о У 12% разовьется метахронный переходноклеточный рак верхних отделов мочевыводящих путей в течение 28 месяцев
о У 50% пациентов с переходноклеточным раком верхних отделов мочевыводящих путей развивается метахронный переходноклеточный рак мочевого пузыря
2. Стадирование, степени дифференцировки и классификация переходноклеточного рака мочеточника:
• Стадия 0: папиллярный рак и рак in situ
• Стадия I: прорастание через уротелий в соединительную ткань стенки мочеточника
• Стадия II: прорастание через соединительную ткань в мышечный слой
• Стадия III: прорастание в периуретеральную жировую клетчатку
• Стадия IV: прорастание в прилегающие органы, лимфоузлы или отдаленные метастазы
3. Макроскопические и хирургические особенности:
• Классификация по морфологии:
о Степень зависит от выраженности клеточной дисплазии:
- Некоторые патологи используют по меньшей мере семь степеней дисплазии или анаплазии:
Папиллярный (наиболее частый тип, обычно низкой степени злокачественности)
Инфильтрирующий (обычно высокой степени злокачественности)
Смешанный папиллярный и инфильтрирующий
Рак in situ
• Критерии определения патологоанатомической стадии:
о Т1: опухоль прорастает в подслизистую соединительную ткань
о Т2: опухоль прорастает в мышечный слой
о Т3: опухоль прорастает в периуретеральную клетчатку
о Т4: опухоль прорастает в прилегающие органы или через почку в околопочечную клетчатку
• Двустороннее поражение встречается в 2-9% случаев
4. Микроскопические особенности:
• Стандартными методами подтверждения диагноза являются цитология мочи и соскоб поверхности уротелия
о Случайные ложно-позитивный и ложно-негативный результаты цитологии:
- Ложно-положительный может возникать вследствие хронического раздражения уротелия (например, хронической мочекаменной болезнью), что приводит к клеточной атипии
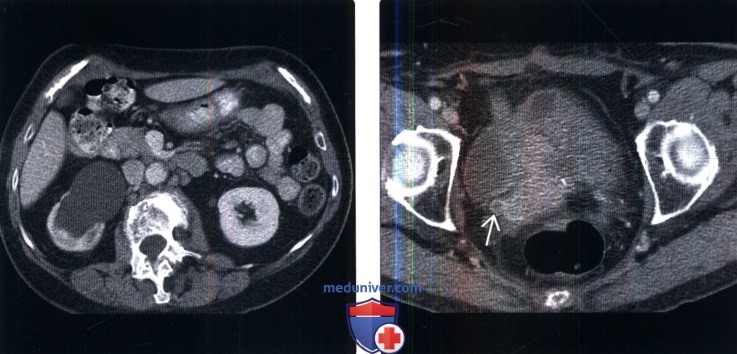
(Слева) КТ почек с контрастированием, аксиальный срез: заметный правосторонний гидронефроз со стойкой нефрограммой.
(Справа) На срезе мочевого пузыря того же пациента определяется заметный гидроуретер. Обратите внимание на сужение просвета и кольцевидное утолщение стенки дистального отдела мочеточника. У пациента в анамнезе внешнее облучение по поводу рецидива меланомы влагалища. Данные визуализации сами по себе неспецифичны. Учитывая анамнез и локализацию, тем не менее, эти признаки указывают на радиационно - индуцированный уретерит.
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые признаки/симптомы:
о Макро- или микрогематурия
о Тупая боль в боку
2. Демография:
• Средний возраст: 64 года
• Чаще встречается у мужчин (М:Ж = 3:1)
• 5% всех опухолей мочевыводящих путей
3. Течение и прогноз:
• Стадия опухоли и гистологическая степень являются наиболее важными прогностическими факторами
• 85% переходноклеточного рака мочеточника поверхностные и имеют низкую степень злокачественности
4. Лечение переходноклеточного рака мочеточника:
• Эндоскопическая резекция, сегментарная уретерэктомия, нефроуретерэктомия
• Мониторинг метахронной болезни:
о Цистоскопия с цитологией мочи
о Урография (КТ-урография, экскреторная урография или ретроградная пиелография) для наблюдения за метахронными образованиями верхних отделов мочевыводящих путей
ж) Список использованной литературы:
1. Hilton S et al: Recent advances in imaging cancer of the kidney and urinary tract. Surg Oncol Clin N Am. 23(4):863-910, 2014
2. Vikram R et al: Imaging and staging of transitional cell carcinoma: part 2, upper urinary tract. AJR Am J Roentgenol. 192(6)4 488-93, 2009
3. Wright JL et al: Predictors of upper tract urothelial cell carcinoma after primary bladder cancer: a population based analysis. J Urol. 181(3)4 035-9; discussion 1039, 2009
4. Kawamoto Set al: Transitional cell neoplasm of the upper urinary tract: evaluation with MDCT. AJR Am J Roentgenol. 191 (2):416-22, 2008
5. Leyendecker JR et al: MR urography: techniques and clinical applications. Radiographics. 28(1):23—46; discussion 46-7, 2008
6. Fritz GA et al: Multiphasic multidetector-row CT (MDCT) in detection and staging of transitional cell carcinomas of the upper urinary tract. Eur Radiol. 16(6)4 244-52,2006
7. Browne RF et al; Transitional cell carcinoma of the upper urinary tract: spectrum of imaging findings. Radiographics. 25(6)4 609-27, 2005
8. Wong-You-Cheong 11 et al: Transitional cell carcinoma of the urinary tract: radiologic-pathologic correlation. Radiographics. 18(1)423—42; quiz 148, 1998
9. Tawfiek ER et al: Upper-tract transitional cell carcinoma. Urology. 50(3):321—9, 1997
Редактор: Искандер Милевски. Дата публикации: 11.10.2019
Целью сканирования является получение изображений под разными углами мочевыделительной системы и окружающих структур, которая охватывает область от верхних полюсов почек до лобкового симфиза.

Показания к применению КТ
Острая недиагностированная боль в животе и брюшной полости без четкой этиологии и сопровождающаяся такими симптомами, как тошнота, рвота, диарея и/или проблемы с мочеиспусканием, является основным показанием для КТ почек, мочеточников и мочевого пузыря. Многие состояния могут быть связаны с признаками и симптомами в этой области. Они включают кишечную блокаду, камни в желчном пузыре или мочевом пузыре, злокачественные новообразования и осложнения воспаления и/или инфекции. Там, где это применимо, контрастный агент можно использовать для получения подробного описания мочевой системы для выявления анатомических нарушений.
Подготовка перед прохождением КТ
Пациенту придется снять некоторые предметы одежды, аксессуары, украшения и металлы, поскольку они часто непрозрачны и могут повлиять на процесс и качество результатов.
О любых лекарствах, принятых в предшествующие дни, необходимо сообщить рентгенологу, чтобы гарантировать, что они не противопоказаны для процедуры. Кроме того, следует исключить возможность беременности, чтобы избежать ненужного воздействия на развивающегося ребенка.
Пациент находится либо в положении лежа на спине, либо в положении лежа на КТ-сканере и должен оставаться неподвижным во время процедуры. В положении лежа есть преимущество, поскольку оно позволяет лучше оценить камни в мочевом пузыре в пузырно-мочеточниковом соединении.
Тем не менее, они все еще быстры, и технология легкодоступна, предоставляя данные, которые позволяют идентифицировать патологии мочеполовой системы и кишечника. Результаты проверяются рентгенологом, который затем создает отчет о результатах и отправляет его врачу, который отвечает за лечение пациента.
Риски при прохождении процедуры КТ
Воздействие ионизирующего излучения является основным фактором риска, связанным с процедурой КТ данной области. Это может привести к повреждению биологических тканей и увеличить склонность, хотя и небольшую, к развитию рака в будущем.
Этот риск накапливается в течение всей жизни и является лишь небольшой ценой за лечение острых состояний, которые могут быть опасными для жизни и требуют срочной визуализации. При беременности предпочтительны альтернативные способы визуализации, где это возможно, такие как ультразвук или МРТ, которые не подвергают беременную женщину воздействию ионизирующего излучения.
Читайте также:
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Пациент 1939 года рождения направлен на КТ урологом для определения причины гидронефротической трансформации левой почки. Жалобы: кровь в моче, впервые заметил около полугода назад. Контрастировали от руки.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
- Новообразования
Хорошо получилось для контрастирования от руки, для полноты картины выложите экскреторную фазу.
- Login to post comments
Думаю, будет рак мочетка.
- Login to post comments
Ну, экскреторную фазу вряд ли можно дождаться, паренхимы совсем нет. Если позволите, уважаемый коллега Brevis, несколько вопросов по предполагаемой опухоли: 1. Почему опухоль, а не стриктура? По гематурии? 2. Всегда ли при опухоли видна/не видна "плюс-ткань"? 3. Может ли опухоль протекать столько длительно бессимптомно?
- Login to post comments
Не только, по предложенным сканам, трем из них, четко видны разрастания дополнительной ткани в просвете мочеточника. Вряд ли стриктура будет сопровождаться такой пролиферацией соединительной ткани. К тому же, учитывая менталитет наших белорусских врачей, напиши ты стриктура, про пациента конечно не забудут, но носиться с ним, как при новообразовании, не будут.
Хм, что касается "плюс-ткани", то опыта моего и квалификации урологической службы нашего города не достаточно, чтобы объективно ответить на этот вопрос. По аналогии: всегда ли на МРТ виден cancer in situ шейки матки? Наверное, не всегда)))
Бессимптомное течение встречал довольно часто, и лишь когда секундарные изменения поражали легкие настолько, что наступала выраженная дыхательная недостаточность, кости, что наступали патологические переломы, пациенты обращались за помощью. Сам по себе метастаз в паренхиме лёгкого не болит ведь.
- Login to post comments
Постараюсь выложить вечером. Пациента прооперировали, обещали верификацию.
- Login to post comments
согласен с Brevis, наиболее верояная причина такой картины. А то, что бессимптомно, да и не совсем. гематурия то была, а все остальное,просто малозаметно, вторая почка фунциклирует.
- Login to post comments
3. Может ли опухоль протекать столько длительно бессимптомно?
к тому, что сколько же должно пройти времени, чтобы (без особых последствий) полностью атрофировалась парехима почки? Какой-то не вполне злокачественный рак получается..
- Login to post comments
Очень похоже на папиллярную опухоль мочеточника с локусами в верхней трети и юкставкзикальном отделе. Дождаться экскреторной фазы было нужно для того, чтобы определить наличие или отсутсвие дефекта наполнения в обл. устья левого мочеточника - опухоль имеет имплантационный рост. Объем операции - нефрэктомия и уретерэктомия с резекцией м.п. в обл. устья Если только нефрэктомия могут не получить материала для гистологии. Но я бы начала с цистоскопии, уретероскопии и биопсии.
К органам системы мочевыделения относятся почки, мочеточники, мочевой пузырь и уретра. Для визуализации патологии мочевыделительной системы может использоваться компьютерная томография, УЗИ, МРТ, рентгенография, рентгеновская экскреторная урография, сцинтиграфия.
КТ применяется для обследования пациентов с почечной коликой, опухолями и кистами почек, аномалиями развития. Метод информативнее, чем рентгенография, обладает более высоким разрешением, позволяет увидеть камни меньше миллиметра.
- Выявляемая патология
- Мочекаменная болезнь
- Воспалительные заболевания
- Новообразования почек и надпочечников
- Аномалии развития
- Травмы и ранения
- Использование контраста
- Кому необходима процедура
- Список показаний
- Кому противопоказана процедура
- Особенности подготовки
- Как происходит исследование
- Заключение по исследованию
- КТ или МРТ?
- Сколько стоит исследование
- Видео
Выявляемая патология
Это одно из главных показаний к КТ-урографии. Конкременты могут быть плотными (кальцинированными) и неплотными. КТ намного лучше позволяет различить кальцинаты; рентгенонегативные конкременты могут пропускаться. Конкремент может располагаться в чашечках, лоханке, мочеточнике, мочевом пузыре, уретре.
Камень в мочеточнике приводит к возникновению почечной колики. Камни в мочевом пузыре часто никак не проявляются, иногда сочетаются с циститом.

Воспаление почки часто сочетается с уплотнением и отеком окружающей жировой ткани. При цистите в острой фазе определяется утолщение стенки и накопление ею контраста, в хронической — деформация.
Почечноклеточный рак выглядит как объемное образование с неоднородной структурой, с гиподенсными включениями в центре и контрастирующейся периферией. Края опухоли обычно нечеткие, инфильтративные. Рак может прорастать в чашечки или лоханки, или за пределы капсулы почки.
Опухоли могут возникать в чашечно-лоханочной системе. Такие новообразования быстро приводят к нарушению выделительной функции. Опухоли мочеточников встречаются редко. Главный симптом — мягкотканное образование, растущее в просвет органа, затрудняющие отток мочи.
Опухоли мочевого пузыря возникают первично в его стенке или распространяются из соседних структур: матки, яичника, прямой кишки; предстательной железы, семенных пузырьков у мужчин.
Существует множество вариантов развития органов мочевыделительной системы. Это дистопия почки (отклонение от нормального положения) с пересечением средней линии и без такового.
Почка может смещаться книзу, вплоть да малого таза, может закручиваться вокруг своей оси, в результате чего ворота оказываются развернутыми в противоположную сторону. Часто наблюдается удвоение лоханок и мочеточников. При нарушении разделения в период эмбрионального развития возникает подковообразная почка. Аномалии мочевого пузыря обнаруживаются намного реже.
Главный признак повреждения почки — наличие жидкости (крови, мочи) вблизи ее края. Разрыв почки может быть частичным или полным (отрыв от сосудистой ножки). При ранениях могут обнаруживаться инородные тела (пуля, осколки, обрывки одежды, щепки, пыжи).
Возраст во многих случаях повреждения почек не являются изолированными. Могут обнаруживаться повреждения других органов (печени, селезенки, кишечника), признаки костной травмы.
Постоперационные изменения: состояние после резекции почки, после нефрэктомии, удаления конкремента, стентирования мочевыводящих путей.

Использование контраста
КТ мочевыделительной системы можно выполнить с внутривенным контрастированием в три фазы (для диагностики опухолей). В этом случае в вену инжектором вводится 80-100 мл контраста (йомерон, омнипак) со скоростью 3-5 мл/сек.
При КТ-урографии вводится 20-30 мл этого же контраста в вену, но вручную, при помощи шприца. Сканирование выполняется через 10-15 минут после введения. В результате получаются изображения полостной системы почек, мочеточников, мочевого пузыря.
Мочевой пузырь можно заполнить через мочевой катетер при необходимости оценки его целостности у пациентов с травмами таза и ранениями.
Учитывайте: для выявления опухолей и конкрементов требуются разные варианты КТ (трехфазное исследование и урография). Выбор должен сделать лечащий врач или рентгенолог.
Кому необходима процедура
КТ почек, мочеточников и мочевого пузыря показано в первую очередь при почечной колике. Затем при опухолях органов мочеполовой системы, травмах, аномалиях развития. Также КТ применяется для пре- и постоперационной оценки.
Заболевания и патологические состояния органов мочевыделительной системы, при которых показана КТ:
- мочекаменная болезнь;
- пиелонефрит;
- абсцесс почки;
- паранефрит;
- аномалии развития;
- кисты и опухоли;
- травмы и ранения;
- постоперационные осложнения.

Кому противопоказана процедура
Абсолютно противопоказана КТ с контрастом пациентам с аллергией на йод в анамнезе. Другое противопоказание — недостаточность функции почек, проявляющееся повышением уровня эндогенного креатинина и мочевины в крови.
Также нельзя вводить контраст на фоне флебита, тромбоза вен. Не рекомендуется исследование беременным и детям, особенно, младшего возраста. Но при наличии жизненных показаний КТ выполнять можно.
Особенности подготовки
Перед исследованием с контрастом нужно сдать кровь на эндогенный креатинин и мочевину. Если уровень креатинина превышает 120 мкмоль/литр, контраст вводить не рекомендуется.
Перед КТ-урографией мочевой пузырь должен быть заполнен. Нужно также собрать заключения по предыдущим исследованиям (УЗИ, КТ, МРТ) и предоставить их рентгенологу для сравнения.
Как происходит исследование
Рентгеновская трубка вращается вокруг объекта исследования, генерируя проникающее излучение. Пациент в это время лежит на столе, который смещается горизонтально. При спиральной КТ стол движется непрерывно, при пошаговой — дискретно.
В вену предварительно устанавливается катетер, если необходимо контрастирование. Вначале выполняются разметочные томограммы. На них размечаются границы сканирования. Затем запускается спиральная или пошаговая томография.
Данные обрабатываются при помощи программ на рабочей станции рентгенолога, на которой формируются черно-белые изображения в различных плоскостях.

Компьютерная томография
Заключение по исследованию
Рентгенолог описывает обнаруженные изменения, отклонения от нормы, кратко резюмируя их. Врач также дает рекомендации, к какому специалисту нужно обратиться. Ждать заключения можно от несколько часов до суток.
КТ или МРТ?
КТ быстрый метод, связанный с облучением. Он подходит для оценки опухолей, аномалий, поиска мягкотканного компонента в кистах, плотных камней.
Сколько стоит исследование
Стоимость КТ-урографии (Россия, 2020 год) составляет 4-6 тысяч рублей, КТ без контраста стоит 2-4 тысячи, КТ с внутривенным трехфазным контрастированием 5-10 тысяч.
Видео
КТ — метод, связанный с облучением. Не во всех случаях он подходит лучше всего. Иногда стоит выполнить экскреторную урографию, УЗИ, или МРТ.
Самостоятельно принимать решение об этом исследовании нецелесообразно (можно ошибиться), это должен делать лечащий врач.
Лучший метод получения достоверной информации о состоянии мочевыводящей системы – КТ мочевого пузыря. Это диагностическое обследование базируется на частом послойном сканировании исследуемого органа с помощью рентгеновских лучей. Процедура проводится в специально оборудованном кабинете врачом-рентгенологом. Сделать компьютерную томографию мочевого пузыря можно в специализированных центрах КТ и МРТ диагностики.
Продолжительность процедуры – от 30 секунд до 3 минут, с контрастом – до 20 минут.
Применение контраста – по показаниям врача.
Предварительная подготовка – есть.
Ограничения – масса пациента до 200 кг.
Подготовка заключения – 30 минут.
Диагностика детям – от 14 лет.
Выявляемая патология
- КТ позволяет оценить целостность стенки мочевого пузыря, его форму, отношение к соседним структурам.
- Могут обнаруживаться дефекты стенки (частичные и полные).
- Разрыв и перфорация стенки сопровождаются выходом содержимого пузыря за его пределы.
- Для обнаружения дефектов мочевой пузырь заполняется стерильным контрастом.
КТ показывает инородные тела: катетер, спицу, нож, пулю, осколок и др.
Острый цистит может проявляться интенсивным контрастированием слизистой оболочки. Хронический цистит проявляется деформацией мочевого пузыря, фиброзом окружающих тканей.
На этом фоне в полости пузыря могут обнаруживаться камни, преимущественно плотные, смещаемые, размером 3-15 мм.
- Редко встречаются аномалии положения, формы, количества, размеров.
- Иногда обнаруживается незаращение пупочно-пузырного протока.
- Аномалии мочевого пузыря сочетаются с нарушениями других тазовых органов. Могут выявляться патологические соустья между мочевым пузырем и соседними органами.
Дивертикул — выбухание стенки органа вследствие ее ослабления или истончения. Дивертикулы мочевого пузыря — проблема преимущественно пожилых людей.
Иногда дивертикулы могут достигать огромного размера. Стенка дивертикула может разрываться с развитием мочевого перитонита.
Делятся на введенные через уретру, мочеточник, и проникшие через стенку. Иногда обнаруживаются предметы, помещенные в уретру при занятиях извращенными сексуальными практиками. Редко в полость пузыря попадает стент мочеточника.
- Постоперационные инородные тела: иголки, бинты, нитки, инструменты, салфетки и т.д.
- Травматические: отломки костей при переломах таза, другие ранящие предметы.
Новообразования мочевого пузыря подразделяются на первичные и вторичные. Первичные возникают в стенке органа, вторичные — в окружающих структурах:
- мочеполовая система;
- предстательная железа;
- семенные пузырьки;
- протоки;
- прямая кишка;
- у женщин матка и яичники.
Опухоль может проявляться диффузным утолщением стенки в сочетании с увеличением лимфоузлов. Может выглядеть как полиповидное образование, растущее в просвет органа или кнаружи.
Мочевой пузырь может быть частично резецирован, например, после травмы. Обнаруживается его деформация, изменения размеров.
У пациентов с нарушением мочеиспускания выполняется разрез над лобком (эпицистотомия), в который устанавливается катетер для беспрепятственного оттока мочи.
Контрастирование применяется для визуализации полости мочевого пузыря при травмах и ранениях, стенки — при опухолях.
- Используются стерильные йодсодержащие препараты: урографин, неионные — омнипак, ультравист.
- Контраст можно ввести через уретру для оценки экстравазации.
- Контраст также может вводиться в вену локтевого сгиба (0,4-0,5 мл на кг веса) вручную, сканирование выполняется через 10-15 минут после введения.
Для контрастирования стенки применяется контраст в дозировке 1-1,5 мл на кг веса. Контраст вводится в вену болюсно при помощи инжектора, сканирование выполняется в три фазы: артериальную, венозно-паренхиматозную, отсроченную.
Компьютерная томография мочевыделительной системы
Одним из основных и наиболее эффективных способов обследования почек с применением новых технологий является МСКТ мочевыделительной системы. Данный метод пользуется заслуженной популярностью в современной клинической практике, поскольку предоставляет достаточно точные результаты в короткий срок.
Мультиспиральная или многосрезовая компьютерная томография (МСКТ) почек и надпочечников представляет собой методику обследования, основанную на применении современного спецоборудования. Рентгеновские лучи объединяются в форме пучка и двигаются по спирали вокруг исследуемого пациента.
Получаемые множеством датчиков послойные многосрезовые снимки выводятся на монитор компьютера и позволяют подробно рассмотреть органы в малейших деталях в двухмерном и трехмерном изображении. Толщина среза может достигать менее 1 мм, что дает высокую точность и информативность результата.
МСКТ проводится с применением контрастного вещества и без него.
Процедура достаточно необременительна, не вызывает болевых ощущений, не требует особой подготовки и может длиться от пары минут до получаса (при использовании контраста процесс более длительный). Еще одним несомненным плюсом данного метода является снижение объема получаемого пациентом облучения за счет значительного ускорения осмотра (до 30% ниже, в сравнении с аналоговыми вариантами КТ).
МСКТ широко применяется для исследования разнообразных почечных патологий:
- обнаружение новообразований в почках и надпочечниках (злокачественные или доброкачественные опухоли, кисты и проч.);
- выявление первопричины при почечных коликах;
- определение размера и плотности камней при мочекаменной болезни;
- последствия травм, кровоизлияний и прочих повреждений в почках;
- исследование проходимости мочевыводящих путей;
- специфические врожденные аномалии развития органов;
- выявление поражений при инфекционно-воспалительных процессах в почках (абсцессы, карбункулы и проч.);
- нарушения кровотока в артериях и сосудах почек;
- определение состояния органа после проведения операции.
При беремености противопоказано проведение МСКТ.
Противопоказаниями к проведению МСКТ могут быть:
- вес пациента более 120 кг;
- беременность и детский возраст до 14-ти лет (использование МСКТ не желательно в данном случае, но может быть проведено при отсутствии безопасной альтернативы или при необходимости в критическом положении);
- наличие заболеваний в тяжелых формах (расстройства работы сердца, сахарный диабет);
- невозможность сохранения пациентом неподвижного положения во время процедуры исследования (клаустрофобия, психические расстройства, выраженный болевой синдром).
МСКТ с использованием контрастного вещества противопоказано в следующих случаях:
- наличие декомпенсированной почечной недостаточности (препятствует выведению контраста из организма);
- аллергия на йодосодержащие препараты (при отсутствии возможности нивелирования аллергической реакции с помощью антигистаминных средств).
Женщинам в период лактации после проведения МСКТ с применением контрастного вещества желательно воздержаться от кормления ребенка до полной экскреции контраста из организма, во избежание воздействия субстанции на ребенка посредством грудного молока. Процесс выведения может занимать от 24-х до 48-ми ч.
Особых приготовлений к проведению МСКТ почек и надпочечников не требуется, кроме случаев наличия аллергии у пациента на контрастное вещество, если существует необходимость применения контраста. В таких случаях необходимо заранее принять антигистаминные препараты во избежание аллергической реакции.
Кроме того, при использовании контраста рекомендуется не употреблять пищу минимум за три часа до предполагаемого процесса. Больной должен быть одет в просторную одежду из натуральной ткани и не иметь на себе металлических изделий.
Однако водители сердечного ритма, эндопротезы и прочие металлосодержащие вспомогательные механизмы, обеспечивающие жизнедеятельность пациента, не являются препятствием для процедуры.
Специалист поможет при проведение обследования и подскажет как правильно.
Пациент помещается на выдвижной стол томографа в положении лежа на спине и держа руки над головой.
Все, что требуется от больного в течение процедуры — соблюдать неподвижность и возможно ненадолго задерживать дыхание по команде специалиста, руководящего обследованием.
Томограф оснащен двусторонней ой связью, с помощью которой происходит общение между доктором и пациентом, и камерой, позволяющей диагносту видеть больного. Специалист находится в смежной комнате за компьютером и управляет аппаратом дистанционно.
Использование контрастирующего вещества позволяет получить снимки наиболее высокой четкости. В качестве контраста преимущественно применяется субстанция на основе йода.
Препарат вводят в организм перорально или внутривенно, во втором случае может быть установлен катетер. Сначала проводится обычная процедура, через некоторое время процедура с применением контрастирования.
Итоговый результат обследования определяется путем сопоставления снимков, полученных с контрастом и без него.
Как правильно подготовиться
Перед контрастированием требуется сдать анализ крови на эндогенный креатинин. Если показатель повышен (120 мкмоль/литр и больше), увеличивается риск поражения почек (контраст-индуцированная нефропатия).
КТ-урография требует наполнения мочевого пузыря. Перед исследованием нельзя мочиться 1-1,5 часа. Необходимо пить воду, чтобы мочевой пузырь был полным.
С собой обязательно нужно взять заключения по предыдущим исследованиям: УЗИ органов таза, почек, КТ, МРТ.
Где сделать КТ мочевого пузыря в СПб
Несколько сотен медицинских клиник Санкт-Петербурга предлагает услугу компьютерного сканирования органов малого таза. Алгоритм подготовки, проведения обследования аналогичен для всех плотных анатомических структур. Если человек однажды делал томографию, во второй раз не опасается проведения обследования.
Центры СПб оснащены инновационными аппаратами разных типов. Выбрать оптимальный вариант предлагаем по отзывам предыдущих клиентов клиник-партнеров, размещенных в боковой колонке сайта.
Перед выбором следует ознакомиться, насколько вредно сканирование, какую информацию врач получит после выполнения.
Для повышения доступности большинство клиник выполняет сканирование круглосуточно. Периодически проводятся скидочные акции, социальные программы. Рекомендуем анализировать предложения нескольких клиник, расположенных вблизи от места жительства.
Как происходит исследование
Прибыв в клинику, пациент подписывает информированное согласие. С себя нужно снять все металлические предметы, убрать брючный ремень, подтяжки и т. д.
Затем пациент проходит в кабинет, где установлен томограф. Нужно лечь на стол спиной, головой к кольцу аппарата.
- В случае болюсного контрастирования в вену вводится игла с широким просветом. К ней подключается инжектор.
- При КТ-урографии контраст вводится обычным шприцем в объеме 20-30 мл от руки.
- При ретроградной урографии контраст вводится через катетер в уретре.
Затем запускается сканирование. Томограммы выполняются в три этапа при опухолях, в отсроченную фазу при КТ-урографии и разово при ретроградной урографии. КТ-урография также включает исследование почек. Рентгенолог анализирует полученную информацию и пишет заключение.
Противопоказания
Независимо от того какой конкретно орган исследуется, и какой тип аппарата для этого применяется, противопоказания для КТ следующие:
- беременность и лактационный период,
- вес более 150 кг (обусловлено техническими возможностями оборудования),
- дети до 3 лет (обусловлено трудностью обездвижить ребенка на длительное время).
Для использования контрастного вещества противопоказания следующие:
- патологии щитовидки в острой или хронической стадии;
- нарушение функциональности почек;
- аллергические реакции на контраст;
- декомпенсированная сердечная недостаточность.
Повторное обследование не рекомендуется проводить раньше чем через 3 недели, но если риск повторного облучения ниже, чем польза обследования, процедуру проводят и раньше.
Другие методы диагностики
Компьютерную томографию можно выполнить не всегда, не везде, и не всем. Этот способ может быть заменен и (или) дополнен:
- классической экскреторной рентгеновской урографией;
- ретроградной рентгеновской урографией;
- ультразвуковым исследованием;
- МРТ с контрастированием и без такового;
- методами ядерной медицины.
МРТ обладает более высоким разрешением для мягких тканей и позволяет различить тонкие структуры, которые не видны на КТ. Ионизирующее излучение отсутствует.
Компьютерная томография органов мочевыделительной системы предпочтительнее для выявления плотных конкрементов (кальцинатов), которые плохо различимы на МРТ. При травме мочевого пузыря также предпочтительнее КТ.
Что можно обнаружить на снимках
Проводя уникальный метод сканирования мочевыделительной системы, специалист получает возможность обнаружить на начальной стадии многие болезни, в том числе и весьма опасные. КТ мочевыделительной системы способно обнаружить такие патологии:
- цистит;
- венерические болезни;
- рак, опухолевые болезни;
- инфекционные болезни;
- нефрит, гломерулонефрит;
- травматические разрывы, растяжения исследуемого органа;
- мочекаменная болезнь.
Кроме того, врач может направить на компьютерную томографию перед назначенной операцией или же для наблюдения за проводимой терапией.
На снимках, полученных после КТ, можно увидеть структуру пузыря, мочевыводящих путей, уретру, сосуды этой области. Также диагностика дает специалистам возможность обнаруживать опухоль любой стадии, формы, любого происхождения. Снимки покажут новообразования в разных участках органа:
- внутри полости;
- внутри стенки пузыря;
- в окружающих тканях, органах;
- метастазирование внутрь лимфатических узлов.
На настоящий момент существует два вида КТ мочеполовой системы человека.
Во время него не используются никакие дополнительные вещества или процедуры. В ходе исследования применяют контрастное вещество. Пациенту дают выпить или вводят внутривенно специальную жидкость, которая содержит йод. Данный способ позволяет более деталью рассмотреть орган, четко оделяя его от других тканей.
В этом случае визуализируются сосуды, мочеточник и паренхиматозная ткань почек.
Ощущения и возможные побочные эффекты
КТ без введения контрастного вещества в большинстве случаев переносится нормально. Изредка возникают такие побочные эффекты, как снижение артериального давление и затруднение дыхания.
Во время процедуры с контрастом могут ощущаться:
металлический привкус во рту; головная боль; тошнота; чувство жжения; аллергическая реакция в виде припухлости губ и сыпи.
Вероятность этих проявлений повышается, если в организме есть остатки бария после недавнего рентгенологического исследования.
Трехмерный снимок почек на томографе
Чтобы КТ не привело к ухудшению состояния, необходимо подробно рассказать лечащему врачу обо всех особенностях своего организма. Очень важно предупредить о возможности беременности, а также сообщить о хронических заболеваниях и принимаемых медикаментах.
Компьютерная томография почек – одна из самых информативных процедур при диагностике заболеваний мочевыводящих путей. Она позволяет получить представление о состоянии структурных элементов почки и наличии новообразований в ее тканях. Минусы метода – высокая стоимость и вероятность побочных эффектов. Для снижения риска негативных реакций пациенту стоит предоставить врачу полную информацию о состоянии своего здоровья.
Подозреваете, что у вас проблемы с почками и не знаете, к какому врачу обратиться: терапевту, урологу, нефрологу? Как называется врач, лечащий почки, вы узнаете, прочитав информацию на нашем сайте.
О том, как проводится УЗИ почек у детей и беременных женщин, читайте в этой статье.
Подготовка
Подготовка начинается за 24 часа до процедуры. Она включает в себя следующие мероприятия:
- Прием тяжелых жирных блюд следует прекратить за сутки до обследования. Необходимо соблюдать диету, не употреблять продукты, вызывающие возникновение газов.
- Потребуется очистка кишечника, с этой целью накануне процедуры нужно принять слабительное или сделать клизму.
- Отказаться от еды за 8 часов до мероприятия.
- За 30 минут до исследования нужно выпить 1 л воды.
- Непосредственно перед обследованием снять с себя все украшения и металлические предметы.
Перед началом сканирования мочевой пузырь очищается от жидкости с помощью катетера и наполняется кислородом.
Если пациент принимает какие-либо лекарства, об этом обязательно нужно сообщить врачу. Не все препараты совместимы с контрастирующим компонентом.
Читайте также:

